Все о гриппе парагриппе и орви

Противовирусные препараты с иммуномодулирующими свойствами помогают облегчить симптомы простуды, а также снизить риск развития осложнений.

АМИКСИН ® за счет активации выработки 4 видов интерферонов борется с вирусной инфекцией на всех этапах ее развития в организме человека, поэтому лекарство может быть рекомендовано к приему на любой стадии простуды.
Узнать больше…

Препараты тилорона являются современными противовирусными и иммуностимулирующими средствами.

АМИКСИН ® включен в перечень жизненно необходимых и важнейших лекарственных препаратов, утвержденный в Государственном реестре предельных отпускных цен производителей на лекарственные препараты.
Подробнее…


Для лечения гриппа и других ОРВИ АМИКСИН ® может применяться у взрослых и детей с 7 лет.
Узнать подробнее про АМИКСИН ® …


АМИКСИН ® 125 мг может быть рекомендован как для лечения простуды, так и для ее предупреждения, в том числе лицам, состоящим в контакте с больным.
Узнать больше…

О гриппе и ОРВИ мы слышим практически каждый год: с наступлением осени и весны врачи говорят об очередной вспышке заболеваемости. И всегда специалисты подчеркивают, что оставлять без внимания симптомы нельзя. Вторичные бактериальные осложнения и обострения легочных патологий — вот лишь некоторые последствия, к которым может привести ОРВИ, перенесенное на ногах [1] . А грипп еще опаснее. Поговорим сегодня об основных способах и средствах лечения ОРВИ и гриппа.
Принципы лечения ОРВИ и гриппа
На сегодняшний день известно порядка 200 возбудителей гриппа и ОРВИ, и этот список, к сожалению, расширяется [2] . Основных вирусов, вызывающих собственно грипп, выявлено три — А, В и С. Более обширная группа возбудителей становится причиной ОРВИ: аденовирусы, вирусы парагриппа, риновирусы и другие [3] .
Вирусы передаются воздушно-капельным путем от заболевших людей при чихании и кашле. Но заражение может происходить и через предметы обихода, прикосновения [5] . Симптомы ОРВИ и гриппа развиваются внезапно: обычно на фоне хорошего самочувствия начинается головная боль, человек чувствует слабость, температура поднимается до 38 градусов и выше, пациенты жалуются на боль в мышцах и суставах.
К первым проявлениям гриппа присоединяются катаральные явления: слизистые глотки и носа отекают, начинается насморк, саднение или боли в горле, а по мере развития заболевания — боли за грудиной и сухой кашель. В течение двух–трех дней больной чувствует себя особенно плохо, так как присутствует и лихорадка, и симптомы интоксикации, и катаральные явления. Если вовремя начать лечение, температура обычно спадает через три–пять дней, но кашель и выделения из носа могут беспокоить до 10 дней [6] .
Но так выглядит общая картина заболевания. В зависимости от конкретного возбудителя у больного могут быть и другие симптомы: конъюнктивит, поражение печени, кишечные расстройства и т.д [7] .
Современный подход к лечению гриппа и ОРВИ предполагает комплексное воздействие. Важная его часть — применение этиотропных средств, то есть тех, которые воздействуют непосредственно на причину заболевания [9] . В частности, это противовирусные средства, а также препараты, повышающие интенсивность работы иммунной системы.
Противовирусные препараты
Иммуномодулирующие препараты
Второй важный этап в схеме лечения гриппа — использование препаратов, стимулирующих иммунную систему. Однако каждое из перечисленных ниже лекарств имеет свои особенности.
Препараты на основе интерферона
Взрослым для лечения гриппа и ОРВИ рекомендуется применять по одному суппозиторию (500000 МЕ) 2 раза в сутки в течение 5 суток. Детям до 7 лет, в том числе новорожденным — по одному суппозиторию (150000 МЕ) 2 раза в сутки в течение 5 суток [29] .
Грипп и ОРВИ протекают с целым рядом неприятных симптомов, в числе которых головная боль, кашель, насморк, озноб, заложенность носа и т.д. Ждать, пока организм справится с вирусом, не всегда разумно: чтобы улучшить общее состояние, рекомендуется проводить симптоматическое лечение.
Веления времени таковы, что многие из нас не могут долго болеть: работа, ежедневные заботы, множество обязательств заставляют переносить болезнь на ногах. Но в случае ОРВИ или гриппа это может еще ослабить организм, а в итоге ухудшить состояние.
Если врач выписывает больничный лист, не отказывайтесь от него и проведите несколько дней в постели. Только в проветриваемой комнате: вопреки устоявшемуся мнению о том, что в комнате больного должно быть тепло, температуру в помещении лучше поддерживать на уровне 20 градусов, а также следить за влажностью воздуха. Так можно избежать пересыхания слизистых.
Еще один важный пункт — обильное питье. Во-первых, если у пациента высокая температура, он теряет много жидкости с потом — эти потери необходимо восполнять. Во-вторых, обильное потребление жидкости провоцирует активное мочеиспускание, и это помогает организму избавляться от токсинов. Не стоит забывать про народные средства: чай с малиной, с лимоном, теплое молоко и мед. Питание во время болезни должно быть легким и хорошо усваиваемым: отварное мясо, птица, молочные продукты.
Сегодня многие препараты, в том числе и перечисленные выше, рекомендуются не только для медикаментозного лечения ОРВИ, но и для профилактики заболевания. Однако вакцинация продолжает удерживать пальму первенства в этом вопросе.
Делать прививки от гриппа рекомендуется в первую очередь людям, у которых высок риск заболеть или которые наиболее вероятно могут столкнуться с осложнениями. В эту группу входят дети, пожилые люди, люди с хроническими заболеваниями, а также те, кто часто контактирует с больными (в первую очередь это касается персонала больниц и поликлиник).
Конечно, вакцины не дают абсолютной гарантии, что ОРВИ или грипп не разовьется. По данным исследований, действенность вакцин составляет 70–90% [36] . Также прививка не может защитить от всех возможных вирусов, вызывающих ОРВИ: защита от одного штамма не дает защиты от всех других, но повышает вероятность прожить год без болезни.
Широкая распространенность гриппа и ОРВИ заставляет искать все новые и новые средства для быстрого и эффективного лечения и профилактики заболеваний. Однако основной принцип терапии остается неизменным — лечение ОРВИ должно быть комплексным и проводить его надо только под наблюдением врача. В противном случае заметно повышается риск развития опасных осложнений, в числе которых бронхит, гайморит, отит, пневмония.

Парагрипп – острое вирусное заболевание верхнего респираторного тракта. Патогномоничными симптомами болезни являются воспаление трахеи, гортани, формирование ложного крупа у детей. Также выявляются симптомы интоксикации, лихорадка, заложенность носа, увеличение лимфоузлов. Диагностика патологии основывается на обнаружении вируса парагриппа в биологических материалах и антител к нему в плазме крови. Этиотропная терапия включает противовирусные средства, но лечение преимущественно симптоматическое (жаропонижающие, отхаркивающие, местные сосудосуживающие препараты).
МКБ-10

Общие сведения
Парагрипп является вирусным заболеванием, передающимся воздушно-капельным путем. Возбудитель был выявлен 1956 году во время исследования носоглоточных смывов у детей с ложным крупом. В настоящее время выделено пять серотипов вируса, первые три распространены по всему земному шару, вызывают круглогодичную заболеваемость с тенденцией к увеличению распространенности в холодное время года. На долю парагриппа приходится до 30% ежегодных случаев ОРВИ. Инфекция считается одной из самых распространенных среди дошкольников, которые составляют 15-50% от общего числа больных. В группу риска также входят пожилые люди, беременные, лица с иммуносупрессией, военнослужащие.

Причины
Возбудитель парагриппа – РНК-содержащий одноименный вирус, относящийся к семейству Парамиксовирусов. В его структуру входят молекулы гемагглютинина и нейраминидазы, F-белок для синтеза новых вирионов. Одним из малоизученных, но доказанных свойств вируса считается индукция неполной аутофагии в клетках иммунной системы, способствующая усилению внеклеточной продукции парагриппозных вирионов. Источником инфекции является больной человек, путь передачи преимущественно воздушно-капельный, реже контактно-бытовой. Часто возникают внутрибольничные вспышки в организованных детских коллективах, а также среди военнослужащих. Во внешней среде возбудитель неустойчив, погибает при воздействии ультрафиолета, обычных доз дезинфектантов, быстро инактивируется при кипячении.
Патогенез
После попадания в верхние дыхательные пути через рото-, носоглотку вирус парагриппа инфицирует мукоцилиарный эпителий, концентрируясь на апикальной поверхности клеток. Из-за высокой скорости репликации возбудителя возникает частичное слияние эпителиоцитов (симпласт), гиперпродукция слизи. Местные воспалительные реакции контролируются иммунными клетками, хемоаттрактантами, количеством синтезируемого секреторного иммуноглобулина А, поэтому инфекция распространяется за пределы дыхательного эпителия верхних респираторных путей только у ослабленных и иммунокомпрометированных лиц.
При парагриппе выявлено повышенное образование интерферона-1, 3, вовлечение пула естественных киллеров, интерферон-индуцируемого Т-клеточного альфа-хемоаттрактанта, интерферон-индуцируемого гамма-белка. Избыточное образование слизисто-гнойного экссудата, скопление секрета в просвете гортани, отечность, рефлекторный спазм приводят к сужению просвета (ложный круп). Тропность нейраминидазы к нервной ткани обуславливает токсическое воздействие, гемагглютинин вызывает повреждения сосудистой стенки, хотя и не такие выраженные, как при гриппе.
Симптомы
Инкубационный период обычно составляет 2-5 дней. Разгару болезни предшествует продромальный период – недомогание, слабость, разбитость, снижение работоспособности, повышение температуры не более 38° C. Затем появляется заложенность носа, насморк с обильным слизистым отделяемым, першение, сухость и боли в горле, грубый кашель, охриплость голоса. Лихорадка достигает 39° C и выше. Возникает и прогрессирует осиплость голоса вплоть до афонии, отмечаются болезненные ощущения за грудиной при кашле, незначительное увеличение, чувствительность подчелюстных, заднешейных, редко – подмышечных лимфатических узлов.
При наличии хронической легочной патологии, снижении иммунной реактивности организма у взрослых опасными признаками становятся усиление лихорадки, нарушения сознания, бред, появление обильной мокроты, ощущения нехватки воздуха. Прогностически неблагоприятными симптомами парагриппозной инфекции у детей считаются нарастающее беспокойство, затруднение выдоха, обильное слюноотделение, лающий кашель, шумное дыхание, особенно в покое. Появление этих признаков в сочетании с вынужденным сидячим положением с опорой на руки, западением надключичных ямок, межреберных промежутков, синюшной окраской конечностей, кончика носа, губ является поводом для экстренного обращения к врачу.
Осложнения
Позднее обращение за медицинской помощью, неблагоприятный преморбидный фон, выраженная иммунная супрессия приводят к возникновению ряда осложнений и жизнеугрожающих состояний, особенно в детском возрасте. Возможны осложнения со стороны носоглотки (синуситы, тонзиллит, фарингит), органа слуха (средний отит, евстахиит), нижних дыхательных путей (трахеобронхит, парагрипп-ассоциированная пневмония). Неотложной помощи требуют ложный круп, острая дыхательная, сердечно-сосудистая недостаточность, респираторный дистресс-синдром. Есть риск развития менингоэнцефалита, генерализованной парагриппозной инфекции.
Диагностика
Диагностика осуществляется инфекционистом, по показаниям назначаются консультации оториноларинголога, пульмонолога, при подозрении на заболевание у ребенка – педиатра. В процессе диагностического поиска применяются следующие лабораторные и инструментальные методы:
- Физикальное исследование. При объективном осмотре оценивается уровень сознания, наличие одышки, цианоза кожи. Обнаруживается гиперемия зева, затрудненное носовое дыхание, увеличение углочелюстных, заднешейных лимфоузлов. В легких могут выслушиваться диффузные свистящие хрипы, притупление перкуторного звука с обеих сторон. При ларингоскопии выявляется гиперемия, отечность слизистой оболочки гортани, сужение голосовой щели.
- Лабораторные исследования. Общеклинический анализ крови свидетельствуют о наличии лейкопении, моноцитоза, ускорения СОЭ, реже лейкоцитоза, нейтрофилеза. Биохимические показатели обычно в пределах нормы, возможно незначительное увеличение активности АЛТ, АСТ, СРБ. В общем анализе мочи возможна эритроцитурия, следовые количества белка. С целью дифференциальной диагностики проводится микроскопия мокроты.
- Выявление инфекционных агентов. Методика ПЦР позволяет выделить вирус парагриппа из носоглоточных смывов, мокроты; существуют дыхательные экспресс-тесты (с использованием иммунофлуоресценции и ПЦР в реальном времени). ИФА дает возможность ретроспективно установить диагноз парагриппа, исследование проводится в парных сыворотках с интервалом не менее 10-14 суток. При наличии мокроты требуется ее бактериологический анализ.
- Инструментальная диагностика. При появлении признаков пневмонии назначается рентгенография органов грудной клетки, по данным которой может выявляться характерное для данной вирусной инфекции двустороннее поражение легких. Реже показана мультиспиральная компьютерная либо магнитно-резонансная томография. ЭКГ проводится при наличии признаков субкомпенсации сердечной деятельности, пациентам старше 40 лет.
Дифференциальную диагностику осуществляют с гриппом, другими ОРВИ, коклюшем, дифтерией, легионеллезом, менингококковой инфекцией, корью, пневмоцистозом, туберкулезом легких, бактериальным бронхитом, пневмонией, бронхиальной астмой, флегмонозным ларингитом, хондроперихондритами гортани, лимфогранулематозом, застойной сердечной недостаточностью, ХОБЛ, отеком Квинке, злокачественными новообразованиями, инородными телами гортани.
Лечение
Лечение обычно проводится в амбулаторных условиях, госпитализация осуществляется по клиническим и эпидемиологическим показаниям. Пациенту обеспечивают постельный режим до устойчивого снижения температуры тела до нормальных цифр в течение 2-3 суток, дробное питание с исключением трудноперевариваемой пищи, обильное питье, голосовой режим с минимизацией разговорной речи, адекватный микроклимат помещения с комфортной температурой, влажностью. Важен отказ от курения как самим больным, так и окружающими лицами. При явлениях декомпенсации респираторной системы необходима незамедлительная реаниматологическая помощь.
Лечение симптоматическое. Широко применяются жаропонижающие (кроме ацетилсалициловой кислоты и аналогов), отхаркивающие средства (ацетилцистеин), противокашлевые препараты (бутамирата дигидроцитрат, гвайфенезин), назальные спреи, капли (ксилометазолин, фенилэфрин, оксиметазолин), растворы для полоскания зева (хлоргексидин, фурацилин). При наличии показаний используются ингаляционные либо системные инъекционные глюкокортикостероиды, седативные, бронходилатирующие, антибактериальные средства.
Рибавирин и человеческий иммуноглобулин применялись у пациентов с иммунносупрессией, доказанного влияния применения этих медикаментов на уменьшение количества осложнений и летальных исходов не описано. Есть сообщения об эффективности препарата DAS181, механизм действия которого заключается в избирательном расщеплении сиаловых кислот клетки-хозяина, необходимых для прикрепления вируса. На животных изучается результативность трипаносомацидных средств, занамивира, некоторых экспериментальных ингибиторов нейраминидазы и гемагглютинина.
Прогноз и профилактика
Прогноз при неосложненных формах болезни благоприятный, явления астении, кашель могут сохраняться до 2-х недель. Длительность парагриппа от первых клинических симптомов до момента выздоровления обычно составляет 7-10 дней; синдром ложного крупа возникает у 20-30% детей в возрасте до 3-х лет. Описаны повторные случаи парагриппа спустя 7-9 месяцев после перенесенной инфекции. Разработка профилактических вакцин ведется с 60-х годов ХХ века, однако лицензированных препаратов не существует.
В экспериментах на добровольцах были эффективны живые аттенуированные, а также вакцины, содержащие элементы коровьего вируса парагриппа, но наиболее вероятно появление рекомбинантных вакцин. Неспецифические меры профилактики заключаются в выявлении, изоляции, лечении больных, текущей санитарно-гигиенической обработке, проветривании помещений, избегании массовых мероприятий в эпидемический сезон, ношении масок, полноценном питании, сне, закаливании организма.
Сегодня мы поговорим, пожалуй, об одних из самых актуальных заболеваний: о гриппе и простуде, а также о бактериальных инфекциях. О том, как по симптомам отличить вирус гриппа от других простудных инфекций, как отличить вирусную инфекцию от бактериальной, и чем стоит лечиться. Также узнаем, стоит ли применять противовирусные препараты, и когда действительно нужно употреблять антибиотики, и нужно ли делать прививки от гриппа.
Что нужно понять в первую очередь, когда начались симптомы простуды? В первую очередь нужно понять, грипп это или простуда для того, чтобы избежать возможных осложнений. При гриппе риск осложнений выше, и больному необходимо помнить, что постельный режим ему жизненно необходим, а также не забывать о том, что он может стать источником вируса гриппа для окружающих.
Чем отличается грипп от простуды? Симптомы гриппа, как правило, начинаются сразу с высокой температуры и сильной слабости, также больного беспокоит сухой кашель, головная боль, присоединяется ломота в мышцах, костях, суставах. А вот простудные инфекции (вызванные аденовирусом, риновирусом) чаще начинаются с насморка и болей в горле, для них не характерна такая высокая температура и нет такой сильной слабости.
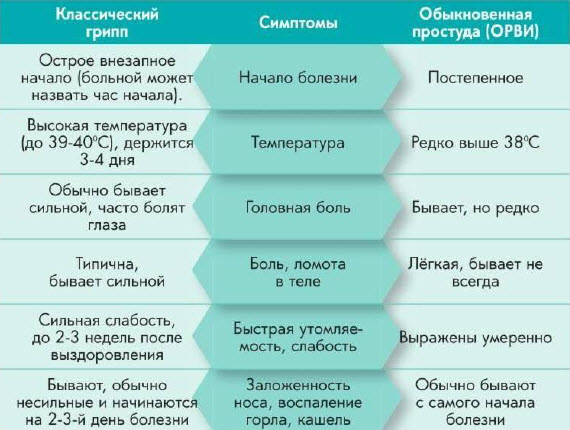
Что нужно предпринять при первых симптомах гриппа и ОРВИ? Как при гриппе, так и при любой другой простудной инфекции необходим постельный режим прежде всего. В первые сутки можно принять противовирусный препарат, это поможет сократить немного период болезни и уменьшить симптомы гриппа и ОРВИ, однако следует помнить, что риск осложнений противовирусные препараты не уменьшают, и на сам вирус они вовсе не действуют. Нет ни одного противовирусного препарата, клиническая эффективность которого была бы доказана, кроме препарата Тамифлю, однако по цене его может себе позволить не каждый, и он действует только на вирус гриппа А и В, в отношении других вирусов бессилен.
В общем, принимать или не принимать противовирусные препараты, решать самому больному.
Что делать с температурой при ОРВИ и гриппе? При высокой температуре в организме вырабатываются интерфероны — специальные белки, которые воздействуют на вирусы, поэтому, если пациент нормально переносит температуру 38 градусов, то спешить не нужно. Но если температура переносится плохо, то лихорадку выше 37,5 градусов лучше снижать такими препаратами, как Парацетамол или Ибупрофен.
Также при простуде и гриппе используется симптоматическая терапия (если имеются симптомы заложенности и кашля):
- сосудосуживающие капли в нос (например, ксилометазолин),
- в нос также можно использовать капли Деринат,
- при сухом кашле можно использовать противокашлевые препараты (к примеру, Синекод),
- ингаляции минеральной водой, это поможет облегчить кашель, также ингаляции эфирными маслами, Мирамистином, Диоксидином с помощью ингаляторов.
Как распознать симптомы осложнений гриппа?
Для этого необходимо знать, как отличить вирусную и бактериальную инфекции. Как мы выясняли, вирусная инфекция начинается остро, с высокой температуры, слабости, ломоты в мышцах (при гриппе), или боли в горле, насморке (при простудных инфекциях). А вот бактериальная инфекция не возникает сама по себе у людей, которые не страдают хроническими заболеваниями. Бактериальная инфекция, как правило, присоединяется на 5-7 сутки болезни и локализуется там, где находит более благоприятные условия существования.
Одно из самых распространенных бактериальных осложнений гриппа – это бактериальный бронхит. При бронхите кашель становится влажным, могут появиться боли в грудной клетке. При этих симптомах необходимо обязательно обратиться к врачу, который должен аускультативно определить наличие хрипов, исключить пневмонию, которая тоже может возникнуть как осложнение вирусной инфекции, хотя встречается это реже, в основном при ослабленном иммунитете. Итак, боли в грудной клетке и влажный кашель являются признаками бактериальной инфекции. В данном случае вопрос о применении антибиотиков решает врач.
При бронхите противокашлевые препараты применять нельзя, применяются отхаркивающие средства (например, Амброксол), ингаляции с отхаркивающими средствами (Лазолван), можно использовать ультразвуковые ингаляторы, также необходимо обильное теплое питье, при сочетании бронхита с насморком применяют сосудосуживающие капли (Ксилометазолин), необходим также полупостельный режим и обильное теплое питье.
Синусит – также бактериальное осложнение вирусной инфекции. Синусит – это воспаление околоносовых пазух, к самым распространенным синуситам относят гайморит (воспаление гайморовых пазух) и фронтит (воспаление лобных пазух). Желтые или зеленые выделения из носа могут быть признаком бактериальной инфекции, могут быть признаком синусита, но это не всегда так, иногда это погибшие лейкоциты и клетки слизистой. Если сосудосуживающие капли почти не помогают и больного беспокоят боли в лице, которые усиливаются при наклоне вперед, а также есть ощущение жара и тяжести в области лица, то скорее всего это синусит. Боль в лице очень важный симптом, если боль возвращается после приема обезболивающих, и усиливается при наклонах, то диагноз синусит может даже не требовать рентгенологического подтверждения, и затемнение на рентгеновском снимке может свидетельствовать лишь об отеке слизистой пазух носа. Однако снимок делают в основном для того, чтобы выбрать метод лечения при гайморите. Если гайморит экссудативный, то на рентгене мы увидим уровень жидкости, для лечения необходимо сделать прокол с последующим дренированием гайморовых пазух, если гайморит катаральный, то лечение консервативное. Кроме рентгендиагностики можно применять УЗИ пазух носа, магниторезонансную томографию пазух носа. Лечением синусита должен заниматься только врач.
Итак, при синусите характерны сильные боли в лице и желтые, желто-зеленые выделения из носа.
Сильная боль в горле может являться симптомом ангины. Как правило, ангина не вызывает затруднений в диагностике даже самим больным, для нее характерна сильная боль в горле, особенно при глотании, высокая температура, при осмотре видны характерные налеты. Лечится антибиотиками, которые при данной патологии необходимы. При ангине нужно обязательно обратиться к врачу. Ангина возникает самостоятельно, без предшествующей вирусной инфекции. Неправильно леченная и не леченая ангина может стать причиной пороков сердца, ревматического артрита и даже гломерулонефрита, поэтому лечить ангину самостоятельно не стоит.
Нужны ли прививки от гриппа? Важно отметить, что прививка защищает только от некоторых видов гриппа. Вирусов гриппа и других простудных вирусов достаточно много, от аденовирусов и риновирусов прививок нет, но риск осложнений значительно выше именно у вируса гриппа. Можно сказать, что целесообразно сделать прививку от гриппа тем пациентам, у которых в окружении есть тяжелобольные и маленькие дети, потому что риск заболеть пневмонией, перенеся грипп, у них значительно выше.
Для профилактики гриппа хорошо использовать мазь Виферон, Оксолиновую мазь (хотя эффективность Оксолиновой мази достаточно спорная), а также одноразовые маски в местах скопления людей, но нельзя забывать, что маска должна плотно прилегать к лицу и меняться через каждые два часа, есть маски, которые рассчитаны на 4-6 часов, но стоят они дороже.
Также не стоит забывать о мытье рук с мылом после прихода с улицы, поскольку большинство микроорганизмов попадает в организм через ручной контакт. Мытье рук с мылом – хорошая профилактика гриппа и простудных заболеваний.

Что такое парагрипп?
Парагрипп (parainfluenza) – острое вирусное заболевание, относящееся к ОРВИ, которое характеризуется умеренной интоксикацией организма и поражением верхних дыхательных путей. Чаще всего, воспалительный процесс, вызываемый вирусом парагриппа сопровождается поражением гортани, трахеи, из-за чего врач диагностирует такие вторичные явления, как – ларингит, трахеит, ларинготрахеит и прочие.
Лечение парагриппа симптоматическое, но обо всем по порядку…
При инфицировании дыхательных путей вирусом парагриппа организм вырабатывает интерферон 1, 3 и его производные, естественные киллеры (NK-клетки) и другие.
Слизистый экссудат может преобразовываться в слизисто-гнойную форму (в случае присоединения бактериальной инфекции) и частично перекрывать дыхательные пути, что в сочетании с отечностью вызывает ложный круп.
Впервые вирус парагриппа врачи обнаружили у детей еще в 1956 году, когда исследовали детские носоглоточные смывы болеющих на ложный круп. Однако сегодня этот вид инфекции распространен по всей Земле, забирая на себя около 30% всех ОРВИ, причем из года в год количество и процент болеющих на парагрипп все увеличивается.
Главными пациентами с данным диагнозом являются дети дошкольного и школьного возраста – до 30% пациентов. В меньшей мере, но также в группе часто болеющих – беременные, лица преклонного возраста и люди с ослабленным иммунитетом, например, при хронических инфекциях.
Парагрипп имеет четко выраженную сезонность – осень и весна, хотя немногочисленные случаи могут присутствовать и в течение всего года.
МКБ-10: B34.8
МКБ-9: 480.2
Симптомы парагриппа
Инкубационный период парагриппа составляет от 1 до 6 суток. После репликации и распространения инфекции у человека появляются первые симптомы.
Несмотря на то, что симптоматика еще не проявилась, инфицированный человек становится вирусоносителем и способен заражать окружающих людей уже спустя 1 суток.
Под прицел болезненного процесса, как мы уже и говорили чуть ранее, в первую очередь попадают гортань и трахея, после бронхи, носовые пазухи (синусы). Иногда воспаление развивается сразу в нескольких отделах дыхательных путей – ларинготрахеобронхит.
Клинические проявления зависят от здоровья организма и возраста, например, дети как правило переносят болезнь тяжелее, нежели взрослые.
- Общее недомогание и слабость, ощущение недостатка сил и разбитости;
- Пациент ощущает дискомфорт и першение в верхних отделах дыхательных путей;
- Появляется осиплость, после охриплость голоса, может дойти до афонии;
- Присутствуют легкие сухие покашливания, чтобы устранить першение в горле.
- Температура тела нормальная или повышается до 37,3-38 °С, у детей чуть выше, в ночное время может познабливать;
- Человек становится вялым, присутствует слабость, упадок сил, повышенная утомляемость;
- Появляется заложенность носа, насморк;
- Кашель – в начале сухой, после влажный, причем в начале откашливается слизь, но в случае присоединения бактериальной инфекции (стрептококков и пр.) мокрота становится слизисто-гнойная или вообще гнойная;
- Кашель и воспаление в дыхательных путях приводят к боли в горле и верхнем отделе грудной клетки;
- Появляются боль в мышцах, суставах и голове;
- При вдохе могут наблюдаться посвистывания и хрипы;
- Немного увеличиваются в размерах регионарные лимфоузлы – подчелюстные, более редко подмышечные и заднешейные;
- Конъюнктивит диагностируется чуть ли не у половины болеющих.
Длительность болезни и наличие главных симптомов составляет около 1 недели, однако из-за раздражения кашлевым рефлексом тканей глотки кашель может сохранятся еще неделю после выздоровления, постепенно уходя на нет. В целом, продолжительность болезни дольше, нежели у гриппа.
- Затрудненное дыхание, причем даже при выдохе, с желание сидеть и опираться для лучшего дыхания на руки;
- Посинение конечностей, лица, губ, носа и других частей тела.
- Бредение и нарушение сознания;
- Увеличение беспокойства и паника;
- Не спадающая, но продолжающая прогрессировать лихорадка.
Осложнения парагриппа
Осложнения возникают чаще всего у детей и лиц с иммуносупрессией, и выражаются обычно следующими болезнями и состояниями:
- Различные ОРЗ – тонзиллит, фарингит, пневмония, синуситы;
- Ложный круп;
- Острая дыхательная недостаточность, особенно респираторный дистресс-синдром (РДС)
- Сердечная недостаточность;
- Отит, евстахиит;
- Менингоэнцефалит.
Причины парагриппа

Возбудитель парагриппа – 5 серотипов вирусов парагриппа, входящие в 2 рода — Respirovirus (Human respirovirus 1 (hPIV-1), Human respirovirus 3 (hPIV-3)) и Rubulavirus (Human rubulavirus 2 (hPIV-2), Human rubulavirus 4а (hPIV-4А), Human rubulavirus 4в (hPIV-4В), относящиеся к семейству парамиксовирусов (Paramyxoviridae). Однако, несмотря на количество разновидностей, для человека патогенным выступает главным образом hPIV-3, хотя в редких случаях заболевание могут вызвать hPIV-1 и hPIV-2.
Все 5 серотипов обладают гемагглютинин-нейроминидазную активность.
Вирусы парагриппа инактивируются при нагревании до 50 °С и выше в течение 15 минут, но даже при 37 °С время их жизни значительно сокращается. Резко погибает при ультрафиолетовом облучении, кипячении, применении дезинфектантов. В комнатных климатических условиях сохраняют свою патогенность в течение 7 дней. Наибольшая патогенность проявляется при температуре 4 °С.
Входные ворота, через которые инфекция проникает в организм – носо- ротоглотка.
Симптомы интоксикации проявляются после проникновения вирусов в кровеносную систему.
Основные пути передачи – воздушно-капельный, т.е. с частичками мокроты, высвобождаемой во внешнюю среду вирусоносителем через кашель или чиханье. Реже выступает контактно-бытовой путь — через одновременным использованием с носителем инфекции одних и тех же кухонных приборов, посуды и т.д.
Неблагоприятные факторы, при которых увеличивается восприимчивость организма к вирусам и клинические проявления парагриппа сильно-выражены:
- Ослабленный иммунитет – переохлаждение, стрессы, алкоголь, младенческий возраст, беременность, злоупотребление лекарствами, гиповитаминозы;
- Хронические инфекции.
Виды и типы парагриппа
Классификация парагриппа производится следующим образом:
- Типичная форма;
- Атипичная форма, которая могут быть – стертой или бессимптомной.
- Гладкое;
- Негладкое, которое подразделяется на: а) есть осложнения; б) появляются вторичные инфекции; в) обостряются хронические болезни.
- Легкая степень;
- Среднетяжелая степень;
- Тяжелая степень.
Степень тяжести определяется в зависимости от выраженности интоксикации, лихорадки и местных изменений.
Диагностика парагриппа
Диагностика парагриппа включает в себя следующие методы обследования:
- Сбор жалоб, анамнез, физикальный осмотр;
- Ларингоскопия, при которой в гортани отмечается гиперемия с отечностью слизистых и сужение просвета голосовой щели;
- Общий анализ крови, при которых отмечаются увеличение СОЭ, моноцитоз, лейкопения, а иногда нейтрофилез и лейкоцитоз;
- Биохимический анализ крови, при котором показатели в номе или с незначительным усилением АCТ, АЛТ и СРБ;
- Общий анализ мочи, при котором иногда отмечаются незначительное содержание в моче белка и эритроцитов (эритроцитурия);
- Полимеразная цепная реакция (ПЦР) – помогает выявить вирусную инфекцию из носоглоточных смывов;
- Иммуноферментный анализ (ИФА);
- Бактериологическое исследование мокроты на предмет бактериальной микрофлоры и подбора соответствующих антибиотиков (обычно при гнойной мокроте);
- МРТ или КТ – при хрипах или осложненным дыхании;
- ЭКГ – взрослым пациентам по показаниям врача, в случае подозрения нарушений в работе сердечно-сосудистой системы.

Дифференциальная диагностика должна отделить парагрипп от гриппа, дифтерии, коклюша, бронхита, пневмонии, туберкулеза, бронхиальной астмы и других заболеваний органов дыхания.
Лечение парагриппа
Лечение проводится амбулаторно, однако при осложнениях и других врачебных показаниях может осуществляться в условиях стационара.
Лечение парагриппа несет в себе преимущественно симптоматический характер – т.е. направлено на поддержание организма и купирование симптоматики.
Таким образом, стандартная схема лечения парагриппа состоит из применения следующих групп лекарственных препаратов.

Детям лучше делать компрессы и обтирания на водно-уксусной основе, поскольку НПВС имеют ряд противопоказаний, причем некоторые из них нельзя принимать в детском возрасте.
Важно! Обратите внимание, что затрудненное дыхание является одним из главных признаков ложного крупа, при котором необходимо в кратчайшие сроки обратится к врачу!
Важно! Обратите внимание, что большинство седативных средств противопоказаны детям до 3х лет.
Антибиотики при парагриппе назначаются лишь в том случае, если присутствуют гнойные выделения из дыхательных путей, т.е. при подозрении врача на присоединение к вирусной инфекции бактериальных микроорганизмов.
Для обеспечения полноценного дыхания, в первую очередь при крупе назначают искусственное снабжение организма кислородом с помощью специальной аппаратуры. Чтобы исключить лишние переживания и стресс у ребенка кислородной маской кислород подают на лицо.
В период болезни рекомендуется обильное питье (обычная вода, минеральные щелочные воды, и теплые чаи с калиной, малиной), дополнительный прием витаминов и минералов (комплексы), постельный и полупостельный режим. Пища должна быть легкоперевариваемой, поэтому на период болезни отказываются от жирного, жаренного, острого.
Полезными являются ножные горячие ванны, паровые ингаляции. В помещении рекомендуется делать частые проветривания, влажную уборку и увлажнить воздух, с чем отлично справляется увлажнитель воздуха. Эти дополнительные меры в комплексе с основной терапией помогут пациенту гораздо легче переносить болезнь.
Исключают посещение школы и других общественных мест для предотвращения распространения инфекции. Рекомендуется меньше говорить, больше хранить голосовые связки от перенапряжения.
В обязательном порядке в период болезни, а лучше навсегда необходимо исключить курение, употребление алкогольной продукции.
Прогноз
Прогноз при парагриппе обычно благоприятный – человек полностью выздоравливает при адекватной терапии в течение 1-2 недель.
Народные средства лечения парагриппа

Важно! Перед применением обратитесь к лечащему врачу за консультацией!
Редька и морковь. Это средство помогает при кашле. Для приготовления смешайте между собой по 100 мл свежевыжатых соков из редьки и морковки, после растворите в них 2 ч. ложки натурального мёда. Принимать смесь нужно по 1 ст. ложке каждый час.
Сивец. 2 ч. ложки травы сивца залейте 250 мл холодной воды и поставьте на огонь. Доведите до кипения, проварите пару минут, процедите и добавьте сюда 2 ч. ложки натурального мёда и 1 ч. ложку расплавленного и кипящего сахарного песка. Все тщательно перемешайте и принимайте по 2 ст. ложки средства до 5 раз в день.
Сбор 1. Смешайте между собой в равных пропорциях цветки шиповника, липовый цвет, соцветия ромашки и листья черники. Все перемешайте и 1 ст. ложку сбора залейте 250 мл кипятка, поставьте средство на огонь и прокипятите в течение 1-2 минут. Отставьте средство для настаивания и остывания в течение 45 минут, процедите его и добавьте по вкусу немного мёда. Выпейте средство за раз перед едой. Можете сделать тройную порцию отвара, держа ее в термосе, т.к. в день нужно выпивать 2-3 таких стакана.
Сбор 2. Смешайте между собой 1 ч. ложку корня первоцвета и по 1 ст. ложке исландского мха, хвоща полевого, травы тимьяна, травы звездчатки средней, травы золототысячника и листьев подорожника. Все перемешайте и 5 ч. ложек сбора залейте 500 мл кипятка, настойте средство под крышкой 2 часа, процедите. Принимать при кашле нужно по 150 мл 3 раза в день.
Женьшень. Это растение повышает иммунитет, за счет чего помогает организму бороться с инфекцией. Для приготовления залейте 1 ст. ложку измельченного корня женьшеня 250 мл холодной кипяченной воды, поставьте на огонь и доведите до кипения, после потомите средство в состоянии кипения еще около 3 минут и можете снимать для остывания и настаивания, минут на 40. Пить средство нужно по половине чайной ложки 3 раза в день.
Профилактика парагриппа
Профилактика парагриппа включает в себя:
- Соблюдение правил и мер по личной гигиене;
- Закаливание организма с помощью высокой двигательной активности, водных процедур, регулярных прогулок на природе;
- Регулярное употребление в пищу продуктов, богатых на естественные защитные от инфекции вещества, например, финтонцидов, которые в большом количестве содержатся в чесноке, луке, эфирных маслах (чайного дерева и др.).
- Специфическая профилактика в виде применения вакцины от парагриппа находится в стадии доклинических испытаний, поэтому у людей она пока что не применяется;
- Избегайте переохлаждения организма, стресса, переутомления и полноценно кушайте.
К какому врачу обратится?
Видео
Читайте также:


