Абсцесс кожи или инфекция
Причины образования абсцесса
Абсцесс кожи или любой другой структуры организма – это заболевание, которое развивается в том случае, если наблюдается снижение защитных сил организма. Если человек здоров и силен, он неуязвим для патогенной микрофлоры, которая может привести к формированию заболевания.
Этиология дефекта всегда носит бактериальный характер. Абсцесс мягких тканей или любой иной локализации развивается, если при снижении иммунитета человек контактирует с патогенными микроорганизмами.
Чаще всего размножаться в дефектах начинают:
- золотистый стафилококк, который часто вызывает абсцесс кожи, причем в основном диагностируется поражение кожи лица, шеи, верхней половины туловища (грудь, верхняя часть спины до лопаток);
- абсцесс кожи может вызывать микроорганизм, обитающий в толстом кишечнике, и известный, как Proteus mirabilis (он не живет на кожных покровах постоянно, но активно выделяется во внешнюю среду с калом);
- кишечная палочка, являющаяся нормальным обитателем организма человека, попав в нестандартные для себя условия, может вызывать сильное воспаление, являясь еще одной причиной абсцесса;
- считается, что использование некоторых лекарств может приводить к формированию воспалительной реакции без участия микрофлоры;
- причиной для формирования абсцесса могут стать такие заболевания, как фарингит, болезнь Крона, вросший ноготь и др.
Для эффективного лечения врач должен с вниманием отнестись к установлению причины болезни.
Симптомы абсцесса
Симптомы абсцесса во многом будут зависеть от его локализации. Так, например, патология внутренних органов зачастую диагностируется сложнее, нежели воспалительный процесс, протекающий в поверхностных мышцах, подкожно-жировой клетчатке или самих кожных покровах.
Если дефект образуется в зоне видимости, то первый его признак – это формирование плотного, болезненного узла, который может слегка выбухать на поверхности кожи. Маленький абсцесс может остаться незамеченным, а вот большой из-за сильного болевого синдрома будет причинять массу неудобств. Болевой синдром при абсцессе сначала будет невыраженным, но постепенно отмечается его усиление.
Через несколько дней на месте болезненного узла образуется капсула, в которой находится гной. Если воспаление небольшое, то местно будут наблюдаться 5 классических признаков:
- покраснение кожного покрова;
- припухлость;
- местное повышение температуры;
- болезненность;
- нарушение функционирования пораженной зоны.
К признакам абсцесса могут прибавляться общие симптомы, такие как слабость, скачок температуры тела, недомогание, тошнота и рвота в том случае, если дефект имеет слишком большие размеры.
Наиболее опасным для человека считается развитие абсцесса на лице. Почему так происходит? Дело в том, что при такой болезни инфекция находится в опасной близости от мозга и может легко проникнуть в него, спровоцировав симптомы менингита.
Формы
Сегодня любой врач может сказать, что воспалительное новообразование способно возникнуть в любом органе или ткани. Так, возможен не только абсцесс кожи или абсцесс мягких тканей, но и поражение:
- легкого;
- кости;
- кишечника;
- поджелудочной железы;
- десны;
- головного мозга;
- печени и др.
- почек.

Но патология разделяется на несколько форм не только по локализации.Дополнительно в медицине используют следующую простую классификацию:
- острый или горячий дефект, при котором у пациента выявляется сильное нарушение общего состояния, а не только местные воспалительные реакции;
- холодный, основная причина которого – актиномикоз или костно-суставной туберкулез, характеризуется тем, что у пациента нет ни общих, ни местных воспалительных симптомов, из-за чего существенно затрудняется процесс диагностики;
- натечный, в возникновении которого также виноват туберкулез (болезнь формируется в течение длительного времени и также не сопровождается выраженными симптомами).
Независимо от того, какова форма заболевания, врач все равно должен осмотреть пациента и подобрать лечение. Самолечение не допускается.
Какой врач занимается лечением абсцессов?
Если время не потеряно, то в первую очередь идут к терапевту. Семейный врач сможет подобрать консервативную терапию, которая поможет купировать гнойный абсцесс без хирургического вмешательства.
Если время упущено, то обращаться придется напрямую к хирургу. Он сможет провести операцию, чтобы избавить пациента от заболевания.
По усмотрению лечащего врача к процессу терапии могут привлекаться другие специалисты. Чаще всего необходимы консультации травматолога, стоматолога, фтизиатра, инфекциониста.
Диагностика абсцесса
Диагностика абсцесса, если он расположен поверхностно, представляет мало трудностей. Обычно достаточно визуального обследования с определением наличия нарывов. Дополнительно собирается анамнез, чтобы установить причину, по которой могла сформироваться патологическая реакция. Выявление правильной причины болезни считается важным элементом лечения, так как именно от нее зависит подбор оптимальной терапии с помощью лекарств.
Для того чтобы выявить подкожный абсцесс, достаточно осмотра пациента. Если дефект расположен глубже, то может понадобиться УЗИ и пункция. Пунктационный материал всегда подвергается тщательному исследованию. Это необходимо, чтобы выявить возбудителя и установить, насколько он чувствителен к препаратам.
Стандартные анализы в основном нерезультативны, хотя изменения в них есть.
Если у человека подозревается наличие патологии холодного типа, то необходимо проведение рентгенографии. При подозрении на туберкулез обязательно выполняется ПЦР-диагностика для подтверждения или опровержения диагноза.
Помимо туберкулеза, необходимо диагностировать наличие других фоново протекающих заболеваний. Это нужно, чтобы направить усилия по лечению не только на сам дефект, но и на его причину.
Лечение абсцесса
Как лечить абсцесс? Если патологию удалось застать на стадии формирования, подбирается противовоспалительная терапия и назначаются процедуры УВЧ. В основном из противовоспалительных препаратов при поверхностных поражениях рекомендуют использовать мази, но если абсцесс расположен глубоко, возможно применение инъекций НПВС или таблетированных средств.
Если момент начального появления поймать не удалось, и заболевание уже сформировалось, лечение проводится только хирургически. В основном вскрытие с последующим дренированием зоны дефекта проводится амбулаторно, без госпитализации пациента.
Нахождение в больнице необходимо в следующих случаях:
- размер поверхностного дефекта не меньше определенного показателя;
- абсцесс расположен на лице или близко от крупных сосудов;
- патология находится в глубине тела, необходимо сложное вмешательство, чтобы ее устранить;
- болезнь развилась из-за анаэробной флоры;
- есть большой риск осложнений.
После того как абсцесс будет дренирован, проводят промывание образовавшейся полости раствором антибиотика. Средство подбирается врачом в зависимости от того, какая микрофлора привела к развитию патологии.
Лечение абсцесса мягких тканей может проводиться по двум методикам. В случае использования закрытого метода гной откачивается через небольшой разрез. При открытом способе производится выраженный разрез мягких тканей для эффективного дренирования.

Осложнения
Если заболевание своевременно не диагностировано или пациент откладывает проведение лечебных мероприятий, возможно развитие осложнений. Среди них:
- прорыв нагноения внутрь или наружу, способный при неблагоприятных условиях привести к распространению процесса по всему организму;
- образование кровотечения;
- переход инфекционного процесса в хроническую форму;
- потеря функциональности жизненно важных органов, которые были поражены болезнью;
- истощение организма из-за длительного воспалительного процесса;
- интоксикация из-за распада тканей.
Профилактика
Абсцесс – патология, которую проще предотвратить, чем потом заниматься ее лечением. Особенно важно это, учитывая, что терапия в основном базируется на использовании хирургических методик, которые не всегда просто переносятся организмом.
Любой врач по профилактике патологии даст следующие рекомендации:
- необходимо соблюдать элементарные правила гигиены;
- обработка всех ран и ссадин должна проводиться своевременно и в максимальном объеме;
- рекомендуется поддерживать иммунную систему организма, чтобы она могла бороться с патогенной микрофлорой;
- нужно соблюдать правила асептики и антисептики;
- своевременное лечение хронических и острых воспалительных патологий считается обязательным.
Абсцесс – неприятное заболевание, от которого не застрахован никто. Если появились первые признаки дефекта, рекомендуется не заниматься самолечением, а обратиться к врачу. Возможно, раннее обращение позволит избежать необходимости решать проблему хирургическим методом.
В статье подробно описано, как отличить абсцесс от опухоли. Мы рассмотрим причины возникновения инфекции. Узнаем, какие осложнения могут возникнуть. В результате, вы познакомитесь с препаратами, позволяющими быстро и эффективно справляться с заболеванием. А также узнаете, какие методы для борьбы с заболеванием есть в народной медицине.
Причины возникновения
Абсцесс — это защитная реакция организма от инфекции. Наш иммунитет создает капсулу, которая заключает гнойное воспаление в одном месте и не даёт ей возможности распространяться дальше на здоровые участки кожи.
К причинам возникновения можно отнести:
- Нарушение целостности кожи (порезы, расчёсы, открытые переломы, ожоги).
- Ранее перенесённые инфекции (воспаление лёгких, туберкулёз).
- Нестерильные медицинские инструменты.
- Некачественная инъекция (укол).
- Хронические заболевания (дерматит, экзема, фарингит).
- Сахарный диабет.

Симптомы
Стоит отметить, что абсцесс — это сложное инфекционное заболевание. Протекает в острой форме, с сильной болью и повышенной температурой. Оно может возникнуть в любом месте на теле человека. Но особенно опасны гнойные воспаления на лице, голове.
Инфекцию можно узнать по характерным внешним симптомам:
- Покраснение поражённого участка.
- Повышение температуры до 39 — 40°С.
- Опухоль.
- Общая слабость.
- Боль на воспаленном участке.
- Снижение аппетита.

Заболевание доставляет больному дискомфорт, острую боль. Поэтому требуется немедленная медицинская помощь.
Медики выделяют несколько видов гнойного воспаления (абсцесса).В зависимости от места локализации различают:
- Инфекцию мягких тканей. Характеризуется отёком, гнойным воспалением и болезненностью течения.
- Паратонзиллярный (около миндальный) вид. Это воспаление клетчатки, которая окружает нёбные миндалины.
- Лёгочный. Неспецифическое воспаление лёгких.
- Постинъекционный. Ограниченное воспаление мягких тканей после уколов.
- Инфекция головного мозга. Скопление гнойной жидкости в черепе, из-за развития инфекции (стафилококк, стрептококк, токсоплазма, кишечная палочка, анаэробная бактерия).

Где бы ни образовался абсцесс, он требует немедленного лечения и хирургического вмешательства.
Диагностика
Диагностировать заболевание не составит большого труда, так как его проявления хорошо видны внешне.
По внешним признакам можно определить стадию развития инфекции:
- Формирование (начальная стадия). Кожа отекает, краснеет, и болит при прикосновении.
- Вторая стадия. Образование начинает желтеть, и становится мягким на ощупь. Появляется боль и повышается температура тела.
Как правило, при абсцессе у больного увеличиваются лимфоузлы, но они безболезненные при прикосновении.
Для подтверждения диагноза рекомендуют сдать следующие анализы:
- Общий анализ крови — при абсцессе показывает неспецифические признаки воспаления (стафилококки и стрептококки в больших количествах).
- Бакпосев — берётся гной на анализ.

Важно! При первых признаках абсцесса (покраснение, боль, повышение температуры) не занимайтесь самолечением. Вскрывать самостоятельно воспалённый участок запрещено. Это чревато непредвиденными последствиями (заражением крови, гнойным расплавлением стенок кровеносного сосуда), вплоть до летального исхода.
Лечение
Независимо от места образования инфекции производится вскрытие пораженной области. Процедура проводится амбулаторно (когда вы периодически приходите в больницу на лечение и процедуры).
В тяжёлых случаях (абсцессах внутренних органов, головы, лица) больного госпитализируют в стационар.
Хирург очищает вскрытое место от гноя, и обрабатывает рану антисептиком (спиртом 70%).

Если абсцесс затрагивает внутренние органы, например, печень, лёгкие, то проводится пункция. Из органа выкачивается гной, и вводятся антибиотики (“Цефазолин”, “Гентамицин”, “Канамицин”).
Полезно знать! Крайней стадией хирургического вмешательства при хронических абсцессах является удаление органа вместе с нарывом.
После того, как нарыв вскрыт, и очищен от гноя назначается медикаментозное лечение, усиленное питание, переливание крови (при необходимости).
Для лечения и скорейшего заживления раны используйте эффективные средства пероральные препараты или уколы, мази. Рану предварительно обрабатывайте, накладывайте мазь и делайте укол.
Лечение антибиотиками позволяет убить вредные (патогенные) микроорганизмы и способствует быстрому восстановлению организма.
Активно борется со стафилококками и стрептококками. Быстро уничтожает их. Антибиотик 1 поколения. Цена в аптеке — 1,0 гр. флакон 15 рублей.

Результат: Убивает бактерии стафилококка и стрептококка, ускоряет процесс заживления.
Антибактериальный препарат, активен в отношении грамположительных и грамотрицательных микроорганизмов. Цена от 20 рублей.

Результат: Убивает бактерии, стойкие к пенициллину (стафилококк, стрептококк, энтерококк). Способствует скорейшему заживлению раны.
Биостатический антибиотик тетрациклиновой группы. Обладает широким спектром действия, борется с грамположительными и грамотрицательными бактериями (стафилококками, стрептококками). Цена в аптеке от 25 рублей.

Как использовать: После предварительной обработки раны (спиртом 70%), нанесите мазь на марлевую повязку и приложите к больному месту. Меняйте повязку каждые 12 часов. Курс лечения составляет 3 недели.
Результат: Ускоряет процесс регенерации (заживления), убивает болезнетворные микроорганизмы. После первого нанесения вы почувствуете облегчение (боль прекратится). Рана постепенно будет затягиваться, и кожа будет восстанавливаться.
Посмотрев видео с Еленой Малышевой, вы узнаете что нужно знать об антибиотиках, если вам пришлось их принимать. И с чем их нельзя совмещать.
Мы подготовили список недорогих, эффективных мазей, которые способствуют быстрой регенерации (заживление, восстановление) кожи после абсцесса.
Обладает обезболивающим, ранозаживляющим средством. Не является антибиотиком. Цена в аптеке от 180 рублей.

Как использовать: На поврежденную поверхность положите марлевую повязку, пропитанную мазью. Перевяжите. Меняйте повязку один раз в день. Процедуру проделывайте до полного выздоровления. Препарат не имеет противопоказаний и побочных эффектов.
Результат: Снимает отёчность и зуд, предотвращает инфицирование, ускоряет процесс заживления и регенерации (восстановления) кожи.
Противовоспалительная и обезболивающая мазь. Не имеет побочных действий. Цена в аптечных сетях — от 65 рублей.

Как использовать: Нанесите мазь на марлевую повязку, и приложите к больному участку. Меняйте повязку 3 раза в день. Курс лечения 14 дней.
Результат: Снимает воспаление и успокаивает рану. Способствует скорейшему восстановлению и заживлению.
С помощью растворов можно обрабатывать рану после абсцесса. Средства способны снять воспаление и обезболить рану.
Оказывает противовоспалительное и анальгетическое действие. Хорошо обрабатывает рану. Цена в аптечных сетях — 39 рублей.

Как использовать: Обрабатывайте рану 2 — 3 раза в день перед нанесением мази.
Результат: Позволяет снять боль и воспаление, защищает рану от проникновения микроорганизмов (стафилококков, стрептококков). Усиливает восприимчивость кожи к другим лекарственным препаратам.
Мощный антисептик, который быстро убивает стрептококки и стафилококки. Цена в аптеке — от 40 рублей.

Интересно знать! В Советской медицине препарат пользовался большим успехом. Его применяли во всех стационарах гнойной хирургии. Врачи объясняли успех препарата “Диоксидин” высокой эффективность в борьбе с различными микроорганизмами (грамположительными и грамотрицательными).
Как использовать: Обрабатывайте рану 2 — 3 раза в день. Дайте впитаться раствору, затем нанесите антибактериальную мазь (“Тетрациклин”).
Результат: Быстро уничтожает бактерии, оказывает антибактериальное, противовоспалительное действие. Способствует скорейшему заживлению.
Народные методы
В домашних условиях можно бороться с заболеванием (с абсцессом). Народные методы лечения, используемые в комплексе с медицинскими, позволяют быстрее заживать ранам после вскрытия.
Мы подобрали для вас наиболее эффективные народные способы лечения гнойного воспаления.
Физиотерапевтический препарат. Для обработки раны используйте 0,9% раствора, который можно приготовить дома.

Ингредиенты:
- Соль поваренная среднего помола — 9 гр.
- Вода тёплая — 1 литр.
Как приготовить: Насыпьте соль в тёплую воду, перемешайте до полного растворения кристаллов. Должна получиться солоноватая жидкость мутного цвета.
Как использовать: Обрабатывайте раствором больной участок 2 — 3 раза в день перед нанесением мазей. Используйте до полного выздоровления и заживления раны.
Результат: Втягивает в себя гнойные жидкости, а также вытягивает болезнетворные микробы (стафилококки, стрептококки). Способствует скорейшему заживлению раны.
Бактерицидное растение, которое способно уничтожить возбудителя заболевания (золотистый стафилококк). Чтобы достичь максимального эффекта используйте растение правильно.

Как использовать: Промойте лист алоэ, разрежьте его пополам (вдоль листа). Приложите к больному участку. Зафиксируйте пластырем. Чтобы усилить антибактериальный эффект можно на разрезанный лист капнуть каплю йода. Лист меняйте каждые 2 — 3 часа. Используйте до полного заживления.
Результат: Уничтожает бактерии, вытягивает гной из раны. Ускоряет процесс регенерации (заживления) кожи.
Один из мощных природных антибиотиков. Его используют для лечения гнойных ран. Настойкой хрена обрабатывайте гнойные раны, делайте растворы для промывания.

Ингредиенты:
- Измельчённый корень хрена — 1 ст. ложка.
- Вода — 200 мл.
Как приготовить: Залейте корень горячей кипяченной водой. Настаивайте в термосе не более одного часа.
Как использовать: Обрабатывайте рану 3 раза в течение дня. Процедуру проделывайте 14 дней, пока рана полностью не заживёт.
Результат: Способствует скорейшему заживлению инфицированного участка, убивает болезнетворные микробы (стафилококк, стрептококк).
Вопрос-Ответ
Какие осложнения вызывает абсцесс?
Несвоевременное лечение может привести к таким осложнениям, как лимфадениты (воспалительное поражение лимфоузлов), заражение крови, метастатические абсцессы (чаще возникают в глазу).
Можно ли лечить абсцесс без хирургического вмешательства?
Нет, абсцесс относится к гнойным инфекционным заболеваниям. Поэтому хирургическое вскрытие необходимо.
Что делать при повторном абсцессе?
Пройдите полное обследование, сдайте общий анализ крови, при необходимости бакпосев (гной в лабораторию). Ложитесь в стационар для повторного хирургического вмешательства.
Как отличить абсцесс от опухоли?
По внешним признакам абсцесс напоминает опухоль, он и может развиться из опухоли. Но его содержимое гнойное. Заболевания сопровождается болью, повышением температуры, общим ухудшением состояния.
Почему возникает гнойная инфекция?
Снижение иммунитета, возникновение травм, порезов, ожогов, нестерильные медицинские инструменты, некачественная инъекция (укол) являются причиной возникновения абсцесса. В места скопления патогенных (болезнетворных) микроорганизмов устремляются лейкоциты. Выполнив защитные функции, они погибают, образуя гнойную капсулу вокруг вредных бактерий.
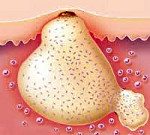
Абсцесс кожи – это локальное гнойное воспаление кожных покровов, характеризующееся образованием полости, ограниченной так называемой пиогенной мембраной. Симптомами абсцесса служат покраснение, отек, иногда болезненность, на месте которых затем формируется скопление гноя. Все это может сопровождаться общими симптомами интоксикации (повышение температуры, слабость, головные боли). Диагностика абсцесса кожи осуществляется на основании осмотра пациента, в некоторых случаях дополнительно назначают базовые исследования (общие анализы крови и мочи). Местное лечение производится хирургом – полость вскрывается и обрабатывается антисептиком, в ряде случаев может быть назначена общая антибактериальная терапия.
МКБ-10
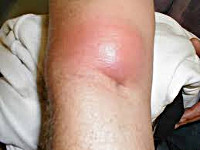
Общие сведения
Абсцесс (гнойник) кожи – как правило, острое гнойное воспаление, поражающее кожные покровы на любой области тела. В отличие от флегмоны, абсцесс является ограниченным, представляет собой полость, наполненную гноем и окруженную пиогенной мембраной. В большинстве случаев данная оболочка надежно предотвращает распространение инфекции на окружающие ткани, однако иногда болезнетворные микроорганизмы из очага могут попасть в кровь или лимфу. Это приводит к более тяжелым состояниям – лимфангитам, лимфаденитам, метастатическим абсцессам внутренних органов. На некоторых участках тела, богатых сосудистыми анастомозами, появление гнойников особенно опасно – например, абсцессы кожи в области носогубного треугольника могут приводить к воспалениям пещеристого синуса, менингитам, абсцессу головного мозга.

Причины
В подавляющем большинстве случаев возбудителями абсцесса кожи являются бактерии. Они могут проникать в кожные покровы при их повреждении, через микротрещины, изредка заносятся туда гематогенным путем из других воспалительных очагов в организме. Тип бактерий, вызывающих появление абсцесса кожи, может быть различным – золотистый стафилококк, синегнойная и кишечная палочки. Чаще всего развитие такого состояния обусловлено не одним видом возбудителя, а их совокупностью.
Большое значение в развитии абсцесса кожи имеет снижение активности местных защитных факторов – например, при локальном переохлаждении, сахарном диабете, наличии иммунодефицита, несоблюдении правил личной гигиены. После проникновения бактерий внутрь кожных покровов начинается их размножение с формированием патологического очага. Все это распознается иммунной системой, которая начинает реагировать сначала неспецифическими факторами защиты – расширяются кровеносные сосуды, увеличивается приток крови к данному участку кожи, замедляется всасывание тканевой жидкости.
Перечисленные изменения становятся причиной первых проявлений абсцесса кожи – покраснения, отека, болезненных ощущений. После этого к очагу поступают иммунокомпетентные клетки – макрофаги и нейтрофилы, которые начинают фагоцитировать возбудителей. В итоге из смеси тканевой жидкости, живых и погибших нейтрофилов и бактерий формируется гной – он стимулирует фибробласты кожи, которые формируют вокруг очага мембрану. Воспаление принимает вид типичного абсцесса кожи.
Симптомы абсцесса кожи
Развитие абсцесса кожи характеризуется определенной стадийностью, длительность каждой стадии довольно сильно отличается в разных случаях и зависит от многих факторов – состояния иммунитета, типа возбудителя, локализации воспаления. Первоначальный этап начинается с развития покраснения участка кожи, появления припухлости, болезненных ощущений. Температура пораженного участка заметно выше, чем у окружающих неизменных тканей.
Размер покраснения постепенно увеличивается, в некоторых случаях достигая 3-4 сантиметров – именно от этого этапа зависит, каков будет в дальнейшем диаметр абсцесса кожи. Общих симптомов в это время, как правило, не наблюдается. Затем начинается продукция гноя – центр очага начинает желтеть, размягчается, но болезненность и отек сохраняются, иногда появляется чувство распирания в пораженной области. Данный этап формирования абсцесса кожи в большинстве случаев наступает через 3-4 дня после манифестации первых симптомов.
Распространения воспаления чаще всего уже не происходит, поэтому размер образования остается прежним. Гной, по сути, является смесью токсичных продуктов распада тканей, которые частично всасываются в кровь и приводят к ухудшению общего состояния человека – повышению температуры, слабости, нарушению аппетита, иногда к тошноте и рвоте. Выраженность этих симптомов зависит от размера абсцесса кожи – чем он больше, тем больной тяжелее себя чувствует, тогда как при маленьких гнойниках изменений в общем состоянии человека вообще может не произойти.
На конечном этапе своего развития, при отсутствии лечения, абсцесс кожи чаще всего самопроизвольно вскрывается, гной вытекает во внешнюю среду. Это снижает болезненность и отек, улучшает общее состояние человека. Однако в ряде случаев именно на этом этапе возможно развитие довольно тяжелых осложнений абсцесса кожи.
Осложнения
Наиболее частое осложнение – распространение инфекции лимфогенным путем с развитием лимфангита и регионарного лимфаденита. Иногда вскрытие полости абсцесса кожи может произойти не во внешнюю среду, а в окружающие ткани, что приводит к разлитым гнойным воспалениям – панникулиту, флегмоне. Не исключена диссеминация бактерий гематогенным путем – это может приводить к метастатическим гнойным очагам, а в особо тяжелых случаях и к сепсису.
Диагностика
При осмотре необходимо также проверить регионарные лимфатические узлы – практически всегда они будут увеличены, но безболезненны. Резкое увеличение их размеров в сочетании с болезненностью говорит о начале лимфаденита. Общий анализ крови при абсцессе кожи, как правило, содержит в себе неспецифические признаки воспаления в организме. К ним относится лейкоцитоз, нейтрофильный сдвиг влево, увеличение скорости оседания эритроцитов. Совокупность этих проявлений позволяет направить больного к врачу-хирургу для лечения абсцесса кожи.
В некоторых случаях в рамках диагностики абсцесса кожи производят также микробиологическое исследование гноя – бакпосев отделяемого на питательные среды для выявления типа возбудителя. Это необходимо для того, чтобы выбрать наиболее эффективный противомикробный препарат для лечения этого состояния и его осложнений. Однако подобное исследование требует много времени (несколько дней), поэтому при неосложненных случаях абсцесса кожи практически не применяется, а антибактериальную терапию производят препаратами широкого спектра действия.
Лечение абсцесса кожи
Антибактериальная терапия необходима при значительных размерах абсцесса кожи или тяжелых общих проявлениях заболевания для профилактики осложнений. Она может включать в себя как антибиотики широкого спектра действия, так и другие противомикробные препараты (например, сульфаниламиды).
Прогноз и профилактика
Прогноз, как правило, благоприятный, но при снижении иммунитета или сахарном диабете осложнения абсцесса кожи могут создавать угрозу для здоровья и даже жизни. Профилактикой развития абсцесса служит поддержание работы иммунной системы на должном уровне, правильная личная гигиена, соблюдение правил асептики при инъекциях, врачебных и косметологических манипуляциях.
Читайте также:


