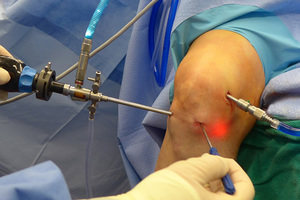
Алмаг после операции на мениске
При лечении мениска Алмаг ПЛЮС является хорошим подспорьем и помогает усилить эффективность основной терапии. Так как видов повреждения хрящевых образований существует несколько, в зависимости от характера патологии, выбирается соответствующая терапевтическая стратегия.
В серьезных случаях, когда показано операционное вмешательство, физиотерапевтические меры назначаются через несколько дней после операции. При более легких травмах электромагнитное облучение применяется в комбинации с медикаментозным лечением.
Применение Алмаг-01 в лечении мениска позволяет:
- Улучшить микроциркуляцию крови;
- Ускорить процессы обмена в мышечных волокнах на клеточном уровне;
- Устранить болевые ощущения;
- Снять отечность;
- Ускорить процессы заживления.
Средняя продолжительность сеанса составляет треть часа. Больной удобно ложится на кушетку. Катушки размещают в области пораженных хрящей. Длительность курса физиотерапии зависит от особенностей реабилитационного периода и определяется специалистом.
Аппарат АЛМАГ-01



4.7/5 (68 оценок)
- Самый популярный аппарат магнитотерапии в России!
- Применяется в государственных больницах и поликлиниках.
- Глубина проникновения импульсов: до 8 см
- Широкая зона одновременного воздействия (4 магнитных излучателя)
- Длительность импульса магнитного поля в пределах от 1,5 до 2,5 мс
- Ускоряется обмен веществ, улучшается приток крови к тканям
- Кличнически показал эффектиность при лечении заболеваний:
- Опорно двигательного аппарата
- Неврологических заболеваний
- Заболевания сердечно сосудистой системы
- Дерматологические заболевания
- Хронические неспецифические заболевания легких
- Заболевания желудочнокишечного тракта
- Заболевания половых органов
- Заболевания венозной системы верхних и нижних конечностей
- Вес: 0,62 кг
- При необходимости кратковременного использования вы можете взять аппарат АЛМАГ-01 в аренду
Аппарат АЛМАГ Плюс



4.6/5 (15 оценок)
- Бесплатная доставка по Москве
- Улучшенная версия аппарата Алмаг-01
- Опция купирования болевого синдрома
- Прочно зафиксируется на больном участке
- Режим для грудничков (от 1ого месяца)
- Индикация - световая и звуковая
- Глубина проникновения импульсов: до 8 см
- Широкая зона одновременного воздействия (4 магнитных излучателя)
- Длительность импульса магнитного поля в пределах от 1,5 до 2,5 мс
- Три режима работы:
- 1 -основной
- 2 - режим для педиатрии (детский режим)
- 3- с выраженным обезболивающим и противовоспалительным эффектами
- Эффективен при лечении заболеваний:
- Опорно двигательного аппарата
- Неврологических заболеваний
- Заболевания сердечно сосудистой системы
- Дерматологические заболевания
- Хронические неспецифические заболевания легких
- Заболевания желудочнокишечного тракта
- Заболевания половых органов
- Заболевания венозной системы верхних и нижних конечностей
- При необходимости кратковременного использования вы можете взять аппарат АЛМАГ-ПЛЮС в аренду
Так как научиться пользоваться Алмаг Плюс может каждый, сеансы с применением бегущего импульсного электромагнитного воздействия возможно проводить не покидая домашних стен. Однако работа с данной патологией должна осуществляться под контролем лечащего доктора.
Перед началом терапии следует учесть некоторые противопоказания. По данному вопросу можно обратиться к своему врачу. Квалифицированный специалист сможет, проанализировав историю болезни пациента, точно сказать, можно ли в его случае использовать аппарат.
Также, распаковав прибор, требуется обратить внимание на инструкцию, которая прилагается к Алмаг-01. Несмотря на простоту в применении данного прибора, рекомендуется ознакомиться с руководством по эксплуатации, в котором подробно описан принцип работы и правила его использования.
В отзывах пациенты отмечают эффективность прибора и положительные улучшения уже через несколько проведенных сеансов. Алмаг Плюс (Алмаг-01) рекомендуется не только людьми, которым он помог, но и специалистами, подтверждающими полезные свойства прибора.
Читала много отзывов от людей, надеюсь, что и мой отзыв будет полезен кому-либо.
Артроскопия правого коленного сустава. Сентябрь, 2019 год, г. Краснодар. Мне 23 года.
Начну с того, что ещё в 2013 году начались проблемы с коленом, нога будто уходила, переставала её чувствовать, думала что упаду, никаких травм серьёзных не помню, из-за чего могло так произойти не понимаю, по результату МРТ было сказано то, что имеется горизонтальный разрыв переднего рога медиального мениска, врач на консультации сказал, что оперировать не нужно, что все будет нормально. Все годы после, колено давало о себе знать, когда была нагрузка на колено, спасалась обезболивающими уколами, на время проходило, боль уходила, но возвращалась снова.
В октябре 2018 года была травма колена, в общих чертах из-за поворота корпусом тела, колено осталось на месте.
В итоге посттравматический гемартроз, 4 пункции, 140 мм крови из сустава и гипс от пятки до области паха, впрочем после я приобрела тутор, что абсолютно заменило мне гипс.
Диагноз по МРТ: Частичное повреждение латеральной коллатеральной связки, частичное повреждение передней крестообразной связки, повреждение переднего и заднего рога медиального мениска 1 Столлер, синовит, супрапателлярный бурсит, гонартроз 1 стадии, контузионный отек костного мозга латерального мыщелка бедренной кости и нижне-медиальных отделов надколенника.
1,5 месяца находилась в туторе, была полная иммобилизация сустава, со временем начала сгибать и ходить без него. Хирургического вмешательства не было. Прошла курс ЛФК, курс алмага в физиокабинете. С октября 2018 по июнь 2019, то есть 9 месяцев, я ждала когда буду полноценно чувствовать колено, но по лестницам полноценно ходить не могла, наступала здоровой ногой, травмированную не могла согнуть на лестнице так, чтобы на неё была опора тела. Про бег молчу вообще. Даже не пыталась. Внутри понимала, что не смогу. Также по неровной дороге, к примеру в гору или с горы нога не сгибалась для опоры. Казалось, что нога опять уйдёт в сторону, все движения были медленные и продуманные. В других случаях дискомфорта не возникало, ходила не хромала, иногда ныло внутри, фиксировала эластичным бинтом и носила фиксирующий бандаж. Также при болях ставила уколы обезболивающего.
В июне 2019 начала понимать, что лучше не становится и записалась на консультацию к травматологу, с июня по август была у 6 разных травматологов, диагнозы ставили разные: разрыв связок, разрыв мениска, разрыв связки надколенника, в итоге сказали, что артроскопию делать нужно в любом случае, а что именно делать, то при артроскопии все будет видно внутри.
Прочитав все отзывы и даже посмотрев видео операции была полностью к ней готова, изначально присутствовал некий страх, так как первая операция и первый наркоз, но время шло и вспоминая все до этого, я хотела быстрее сделать операцию, чтобы мне стало лучше.
Сдав все анализы необходимые для больницы и получив результаты, 09.09.2019 в понедельник я прибыла в больницу на госпитализацию. В этот же день прошла ЭКГ в больнице, на следующий день сдала анализы (брали кровь с вены, кровь с пальца, моча) т. е. такое же обследование как и перед госпитализацией, не знаю зачем они просят анализы перед госпитализацией, если у себя все равно все берут.
11.09.2019 ко мне пришла анестезиолог, сказала, что будет спинальная анестезия, подписала согласие, также была беседа с врачом, с которым тоже было подписано согласие на операцию.
Вечером мне сделали клизму, 2 раза сразу. Конечно неприятно, но ничего в этом такого нет, во время наркоза мышцы расслаблены, поэтому эта процедура обязательна. Перед сном измерили давление, поставили укол успокаивающего, снотворного и я легла отдыхать.
12.09.2019 в четверг была назначена артроскопия.
Хочу отметить, что обязательным условием для проведения артроскопии ещё является ФГДС, в этот момент в больнице аппарат был сломан, и мне сделали операцию без него.
Сначала мне поставили укол, в палату привезли перевозку, я полностью разделась, легла на перевозку, медсестры прикрыли меня простыней и мы поехали в операционную. Там я перекатилась на операционный стол, меня накрыли новой простыней, в левую руку подключили аппарат автоматический измеряющий давление, в правую руку подключили пульсометр и поставили бабочку, чтобы подключить капельницу, в это время пришла анестезиолог, которая попросила меня повернуться к ней спиной, нащупав позвонки, врач поставила мне укол, на самом деле, я думала, что это будет больнее и неприятнее, чем оказалось, я начала чувствовать тепло и после чего я вернулась в исходное положение лёжа, в руку анестезиолог мне также ввела препарат, через свободную бабочку. Через время ноги стали неметь, врач иголкой проверяла результат, и я не заметила сама, как абсолютно перестала чувствовать своё тело ниже пояса.
Мой врач травматолог-ортопед уже был на месте. Ширмы передо мной не было. Монитор был повернут к врачу. Я видела часть его движений и окончания инструментов, так как голову нельзя было поднимать, хотя была бы не против посмотреть, больно не было, но я чувствовала как внутри в суставе идёт какой-то процесс вмешательства, но при этом всем безболезненный. Саму процедуру Вы можете прочитать в интернете и даже посмотреть. Но вкратце скажу, что врач делает небольшие надрезы, через которые вводит инструменты, в колено вводят препарат при котором размер колена увеличивается и врачу позволяет увидеть все происходящее на мониторе. У меня два разреза. Вполне аккуратные и хорошо зашитые. Анестезиолог присутствует все время во время операции.
Все время от уезда из палаты, подготовка к операции, сама операция и возвращение обратно заняло полтора часа, в 10:00 меня забрали в 11:30 меня привезли. Пошевелиться я не могла, меня переложили с каталки на кровать, накрыли и все.
Моя анестезия отходила не очень приятно, болела спина, болела и очень сильно, поспать у меня не получилось, потом спина прошла и начало ныть колено. Полностью вся анестезия отошла через 7,5 часов. Мой врач и анестезиолог приходили проверять меня в палату, спрашивали о моем самочувствии и давали советы.
Кстати. Совет от анестезиолога который я услышала тогда, когда неподвижно лежала, что оказывается надо пить пепси или колу и кушать шоколад, потому что эти вредные продукты выведут токсины после анестезии через мочу. Ещё рекомендация, Вам нужны будут компрессионные чулки или эластичные бинты, ноги должны будут неделю быть в них, в моем случае это были бинты, чтобы не было тромбоза вен. Весь день после проведения операции вставать запрещено. Голову поднимать нельзя. Лежите и отдыхайте, чтобы не было последствий, заранее приготовьте нужное к себе поближе. Желательно пить больше воды. В палате нас было 6 человек, поэтому когда я вернулась с операции, девочки сложили мои вещи и расстелили мне постель, потому что я абсолютно об этом не подумала и у меня даже не было времени, принесли мне ужин и помогали весь этот день, чем я им очень благодарна. Катетор мне не устанавливали, вечером я смогла сходить в утку по-маленькому, чувствуешь себя таким немощным и вообще неприятно при чужих людях, но надо было сходить в любом случае. На ночь я попросила укол обезболивающего. Рекомендации врача на счёт колена была следующая, по мере отхода наркоза, разминать сразу ногу, сначала голеностоп, потом поднимать ногу ровно, не сгибая в колене.
Утром медсестра принесла мне костыли, сказала что мне можно встать и помогла мне. В этот день у меня была перевязка.

На следующий день также перевязка, врач посмотрел и сказал, что все хорошо. Также пояснил, что на ногу можно потихоньку наступать, без сильной нагрузки. Так как ходила я на костылях, возможно от того что я неправильно это делала, или от того что мышцы ещё были ослаблены, во время того как я шла с обеда до палаты, у меня появилась резкая боль спине, все движение стало приносить резкую боль и мне было трудно шевелиться, весь день я пролежала и даже поворачиваться мне было с большой болью. На ночь я попросила укол обезболивающего, и утром мне уже намного стало лучше, я стала двигаться.

На костылях я после этого ходила, но не давала всю нагрузку на руки и спину, а наступала на ногу и они были у меня для опоры. По палате я его все передвигалась без костылей. 18.09.2019 меня выписали.

Перед тем как лечь в больницу, весь этот процесс операции я представляла намного хуже, чем это оказалось.
23.09.2019 сняли швы.

Сегодня 24.09.2019 я хожу, но прихрамываю, разминаю ногу, смотрю в интернете разные ссылки про реабилитационный период и делаю упражнения. Не будете заниматься, ваши мышцы атрофируются, и Вам будет потом тяжело вернуться к жизни, пока нога не полностью функционирует, Вам нужно помогать в этом и тогда будет лучше, потому что период восстановления довольно немаленький и у каждого он индивидуальный.

После операции мой врач сказал мне ещё о том, что у меня растянута крестообразная связка, что она немного длиннее, чем должна быть, но оперировать он её не стал, сказал что в этом нет необходимости, и чтобы я через занятия восстанавливала её сама, чем я сейчас и занимаюсь, полностью восстанавливаю свое колено.
О том, что взять в больницу, могу написать в комментариях.
Да и вообще, буду просматривать свой отзыв, поэтому если у Вас есть вопросы, я Вам отвечу.
Если стоит вопрос об артроскопии, не задумывайтесь, делайте, желаю Вам здоровья !

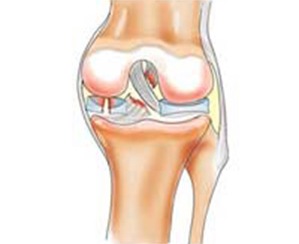
Разрыв мениска относится к самым частым последствиям травмы колена. Патология не всегда поддается консервативному лечению. Тем не менее, при незначительных повреждениях мениска возможно его восстановление даже без операции. Проблема консервативного лечения заключается в том, что эти хрящевые структуры колена плохо регенерируют, ведь они не имеют системы кровоснабжения и питаются лишь от суставной капсулы.

Особенности травмы
Мениски чаще всего повреждаются у людей, которые занимаются игровыми видами спорта. Это вторая по распространенности травма колена после разрыва передней крестообразной связки. Повреждение мениска в структуре травматизации данного сустава занимает около 15%. Внутренний мениск разрывается в 3 раза чаще, чем наружный.
Очень часто подобные травмы бывают сочетанными. У 65% пациентов отмечается изолированный разрыв мениска. У 35% больных диагностируются также повреждения других внутрисуставных структур.
Лечение без операции разрыв мениска коленного сустава лишь при свежем повреждении. Причем, возможности консервативной терапии сильно ограничены. Оно допустимо лишь при минимальной травматизации мениска, если разрыв локализован возле суставной капсулы, нет признаков нестабильности или дистрофических поражений сустава.
Принципы лечения
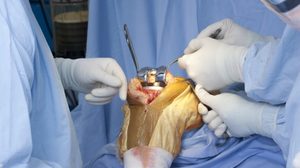
Иногда врачи проводят лечение разрыва мениска без операции. Но гораздо чаще используются хирургические методы. Наиболее частым хирургическим вмешательством остается менискэктомия – удаление поврежденного мениска. После этого все симптомы уходят. Данная операция приобрела популярность благодаря технической простоте и хорошим результатам лечения в ближайшем послеоперационном периоде. Сегодня она проводится с артроскопическим доступом, что позволяет значительно уменьшить травматизацию тканей и сократить реабилитационный период.
Однако такая операция может иметь неблагоприятные последствия для пациента. Мениск выполняет ряд важных функций:
- смягчает ударную нагрузку;
- обеспечивает стабильность колена;
- равномерно распределяет нагрузку между костями;
- принимает участие в распределении суставной жидкости.
Поэтому после удаления мениска у многих пациентов развивается гонартроз. Переносимость физических нагрузок снижается. Постепенно хрящи колена повреждаются, развиваются дегенеративно-дистрофические процессы. Они возникают у 80% пациентов с удаленным мениском.
Проводится также его частичное удаление (резекция). Но и в этом случае нарушается распределение и поглощение ударных суставных нагрузок, страдает стабильность сустава. У 60% пациентов развивается постменискэктомический синдром, который является предвестником гонартроза. Поэтому таких хирургических вмешательств стараются избегать. По возможности проводят лечение надрыва мениска коленного сустава без операции. Если оно оказывается неэффективным, стараются проводить органосохраняющие вмешательства.

Шов мениска
Органосохраняющие операции помогают восстановить мениск. Для них не характерны негативные последствия менискэктомии. Правда, применение таких хирургических вмешательств возможно не всегда. Есть ряд условий, при наличии которых можно использовать шов мениска для его восстановления:
- с момента травмы прошло не больше 1 месяца;
- разрыв вертикальный продольный;
- коленный сустав сохраняет стабильность;
- нет дистрофических изменений;
- нет артроскопических признаков значительного поражения суставного хряща;
- расстояние разрыва от суставной капсулы не превышает 0,4 см.
Для восстановления целостности мениска применяют открытый, артроскопически-ассистированный или гибридный шов. Такая операция эффективна в 80% случаев. Ещё у 20% пациентов сращения мениска не происходит, и приходится делать повторное хирургическое вмешательство. Чем дальше от суставной капсулы расположена зона разрыва, тем меньше вероятность полноценного заживления.
Лечение без операции
Есть несколько зон кровоснабжения мениска. Их называют красной, розовой и белой. Локализация разрыва в одной из этих зон определяет лечебную тактику.
Полноценного кровоснабжения мениски не имеют. Они питаются за счет кровеносных сосудов, которые прилегают к суставной капсуле. Эти сосуды проникают в мениск, но они распространяются приблизительно на 0,5 см в глубину. Поэтому только периферический край (красная зона) активно кровоснабжается. Дальше идет розовая зона (красно-белая), а за ней – белая, самая крупная. Она не имеет кровоснабжения вообще и питается за счет синовиальной жидкости сустава. Этого питания недостаточно для регенерации в случае разрыва. Поэтому при повреждении мениска лечение без операции невозможно, если оно произошло белой зоне.
Немаловажное значение при выборе терапевтической тактики имеет:
- характер разрыва: продольные, поперечные, лоскутные, раздробленные;
- полный или неполный разрыв, наличие подвижных фрагментов в колене;
- длина разрыва;
- давность повреждения (чем меньше, тем больше шансов на успех лечения повреждения мениска коленного сустава без операции);
- стабильность колена.
Всех пациентов по сочетанию этих признаков делят на 5 групп. Консервативное лечение возможно только в 1-2 группах. К первой относят больных с разрывом менисков до 5 мм, в красной зоне. Вторая группа – это разрыв до 10 мм с обязательной сохранностью стабильности сустава.
Лечение надрыва мениска без операции невозможно, если:
- разрыв больше 10 мм;
- он полный;
- локализован в белой зоне;
- есть отломки мениска;
- повреждения множественные;
- сочетанная травма;
- застарелая травма;
- сустав нестабилен;
- есть признаки дистрофического поражения хрящей.
В перечисленных случаях применяется шов мениска, его пластика, полное или частичное удаление. Удаляют эти хрящевые структуры в тех ситуациях, когда они повреждены в белой зоне или разрывы не подлежат восстановлению по другим причинам (кистозная дегенерация, множественные повреждения и т.д.).

Первая помощь
Начинается консервативное лечение с первой помощи, которую должен получить человек, травмировавший колено. Изначально он ещё не знает, какого рода травму получил. После травматизации он ощущает боль. Колено опухает, нарушается его функция.
Обычно первая помощь заключается в том, что на травмированную конечность помещают холод. Это может быть снег или лёд в зимнее время года. В спортивной медицине используются специальные охлаждающие аэрозоли. Если травма произошла дома, можно приложить к ноге замороженные продукты из холодильника.
Благодаря холоду уменьшается гематома. Снижается отечность тканей, боль, воспалительные явления. После этого необходимо сразу отправиться на прием к врачу. Доктор должен оценить характер травмы и подобрать необходимое лечение.
Лечение без операции
Если в ходе диагностики доктор оценил шансы восстановления мениска как высокие, он может не назначать хирургическую операцию. Тогда проводится консервативная терапия. Суть её состоит в том, чтобы обеспечить лучшие условия для регенерации поврежденного мениска. Добиться этого можно такими способами:
- уменьшив осевую нагрузку на колено;
- нормализовав кровоток;
- усилив регенераторные процессы.
Применяется также симптоматическое лечение. При сильном отеке и боли назначаются противовоспалительные препараты. Используется парацетамол или ибупрофен.

Иммобилизация
Для создания оптимальных условий восстановления разрыва мениска без операции необходима длительная иммобилизация пострадавшей конечности. Следует ограничить движения в коленном суставе. Для этого накладывается лангета. По сравнению с гипсованием ноги такой способ иммобилизации имеет ряд преимуществ:
- не нарушается кровоснабжение колена, поэтому не замедляется регенерация мениска;
- нет негативного воздействия на кожу ноги;
- сохраняется возможность выполнения физических упражнений.
Лангета накладывается на 4-5 недель. По решению врача возможно продление периода иммобилизации коленного сустава.
Лечебная физкультура
Спортивные нагрузки помогают улучшить кровообращение в проблемной зоне. Чем больше доступ крови к суставной капсуле, тем быстрее пройдет регенерация мениска. Нагружая мышцы, человек перераспределяет кровоток. Для кровоснабжения мышц нижних конечностей соответствующие сосуды расширяются. Доступ крови к суставу увеличивается.
При разрыве мениска с целью его восстановления тренироваться можно только под руководством опытного специалиста. Потому что многие нагрузки могут навредить. Нельзя допускать увеличения осевой нагрузки на колено. Ведь это повлечет на собой механическое воздействие на мениск и замедление регенераторных процессов.

Физиотерапия
Физиотерапевтические методики помогают улучшить кровообращение в коленном суставе. Применяются различные формы электрической энергии, ультразвуковые волны, магнитные, электромагнитные поля, лазер, инфракрасное излучение и т.д. Воздействие всех этих физических факторов способствует локальному увеличению температуры, что приводит к расширению сосудов.
Массаж – один из видов физиотерапии. Он предполагает механическое воздействие на мягкие ткани, расположенные в непосредственной близости от травмированного сустава. Оно ведет к локальной гипертермии и расширяет кровеносные сосуды, увеличивая таким образом кровоснабжение суставной капсулы. Обычно назначают 10-15 сеансов массажа.
Медикаментозное лечение
Препараты играют вспомогательную роль в лечении разрыва мениска без операции. Они помогают уменьшить боль, улучшить характеристики синовиальной жидкости, снять воспаление. Назначают нестероидные противовоспалительные средства, хондропротекторы, согревающие мази. Препараты локального действия могут применяться в сочетании с физиотерапевтическими методиками: фонофорезом, электрофорезом, так как в этом случае они лучше проникают в глубокие ткани.
В последние годы набирает популярность способ терапии разрыва мениска с применением богатой тромбоцитами плазмы. Этот препарат готовится непосредственно из крови пациента. Его либо готовят каждый раз перед введением, либо однократно берут большой объем крови, а затем замораживают её. В таком случае при каждом последующем визите пациента кровь размораживают для приготовления препарата.
Суть метода состоит в следующем:
- У пациента берут кровь.
- Её центрифугируют.
- Удаляют лишние клетки, в первую очередь лейкоциты, так как они усугубляют воспалительные реакции.
- Концентрация тромбоцитов увеличивается в 5 раз и больше.
- Полученную плазму вводят в колено.
Процедуру повторяют несколько раз. PRP вводят 1 раз в неделю. Процесс введения безболезненный, потому что проводится предварительное обезболивание зоны инъекции местными анестетиками.
Всё больше клиник предпочитают лечить разрывы менисков таким способом. Секрет эффективности методики состоит в том, что тромбоциты содержат факторы роста. Они усиливают репаративные тканевые процессы. Поэтому регенерация менисков происходит значительно быстрее. Применение PRP сокращает сроки консервативной терапии и увеличивает шанс благоприятного исхода. Благодаря введению тромбоцитами плазмы врачам часто удается вылечить разрыв мениска консервативно.

Народные средства
Некоторые пациенты предпочитают лечиться в домашних условиях. После травмы они не обращаются к врачам. Причин тому немало: это страх болезненных процедур, недоверие к врачам, убежденность в незначительности травмы. Многие не приходят к ортопедам-травматологам, так как боятся, что лечение может обходиться достаточно дорого.
В действительности же народные средства не работают, лечиться ими нет смысла. При повреждении менисков нужно обращаться к врачу сразу, иначе лечение застарелой травмы будет проходить тяжелее и обойдется дороже. Чем раньше вы пойдете к врачу, тем выше шанс, что удастся обойтись консервативным лечением, без применения хирургического вмешательства. Если же в операции возникнет необходимость, то с высокой вероятностью это будет шов мениска, а не его удаление.
При застарелой травме выше риск, что потребуется вмешательство хирургов. К тому же, оно будет более радикальным, потому что при наложении шва восстановление разорванного мениска при большой давности повреждения часто не происходит.
При травмировании колена обратитесь в нашу клинику. Опытный врач проведет диагностику и выяснит, возможно ли лечение разрыва мениска без операции. Для этого необходима оценка стабильности сустава при помощи специальных проб. Врач назначит МРТ колена. Он оценит характер разрыва, его величину, наличие сопутствующих повреждений. После этого будет определена оптимальная терапевтическая тактика. Мы стараемся проводить операции только в крайних случаях, когда без помощи хирургии устранение последствий травматического повреждения колена невозможно.
Мениск — стабилизатор коленного сустава, выполняющий амортизирующее действие. В колене имеется два мениска. Они связаны меж собой поперечной связкой, расположенной спереди сустава.
Мениски необходимы для уменьшения трения костей, соприкасающихся между собой в суставе. А потому их травмы могут существенно затруднять движения.
Терапия патологий менисков коленных суставов
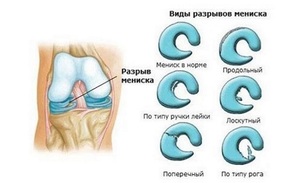
Традиционных методов лечения два — оперативный и консервативный. Консервативная терапия применяется в случае незначительных повреждений, ушибов и дегенеративных болезней мениска.
Оперативные методы оправданы при разрывах менисков, что сопровождаются нестерпимой резкой болью, отрывах частей хряща и невозможности выпрямить конечность в колене.
- поперечный либо продольный;
- неполный либо полный;
- раздробленный полностью либо в виде отдельных частей.
Независимо от вида разрыва, для лечения подобных травм применяется хирургическое лечение, подразумевающее частичное либо полное удаление поврежденного мениска.
Стоит отметить, что полное удаление мениска нежелательно, так как это может спровоцировать возникновение артроза или других изменений структуры сустава. Однако, бояться операции не стоит, ведь благодаря современным методикам возможно выровнять края дефекта, без полного удаления мениска.
Методики удаления
![]()
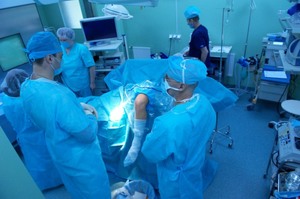
Артротомия либо артроскопия. Наиболее щадящий метод. Выполняется 3 разреза, в каждый из которых вводится специальная трубка. На конце трубки находится видеокамера, выводящая изображение на экран. Вмешательство проводят под местной либо общей анестезией. Возможность осложнений нулевая. Реабилитация минимальна.- Менискэтомия. В случаях нарушений функций мениска производится частичное либо же полное его изъятие (то есть менискэктомия). Назначается подобное вмешательство только при невозможности артроскопии. Данная операция проводится открытым способом с использованием спинномозговой либо общей анестезии и характеризуется достаточно длительным периодом реабилитации.
- Трансплантация мениска. Выполняется в случае полного удаления мениска. Основным условием проведения данной операции является отсутствие каких-либо проблем в суставе. А потому трансплантация рекомендуется молодым пациентам (чаще спортсменам и больным, у которых после иссечения мениска ярко выражен болевой синдром). Наиболее часто трансплантантом является протез. Протезы могут быть коллагеновыми, полиуретановыми либо донорскими.
![]()
Донорские импланты — это своего рода консервированная ткань, крепящаяся к поврежденному суставу штифтами. Кроме того, импланты бывают и человеческими.- Коллагеновые трансплантаты. Представляют собой синтетическое производное. Такой имплант обладает порами, что дает возможность клеткам крови циркулировать, благодаря чему постепенно формируется ткань нового мениска, а синтетический имплант рассасывается и выводится из организма.
- любые воспалительные процессы в организме (в том числе активный герпес и простудные заболевания);
- три дня до и три дня после наступления менструации.
Операция по удалению мениска коленного сустава
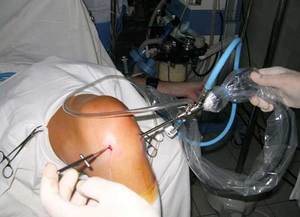
Во время артроскопических операций в полость сустава вводится ирригационная жидкость, применяемая для организации пространства и размежевания суставов для выполнения вмешательства.
В редких случаях эта жидкость может скапливаться в окружающих тканях, вызывая кровоизлияния и отеки.
Нет ничего удивительного в том, что после хирургического лечения возникает отек, из-за которого возникают сильнейшие боли, и пациент не может согнуть ногу либо выполнять другие движения в прооперированном суставе. Кроме того, при операции повреждаются кровеносные сосуды и нервные окончания, что обуславливает развитие воспаления.
Еще одним из последствий хирургической терапии является развитие артроза.

Реабилитация после вмешательства представляет собой целый комплекс мероприятий, включающих упражнения и физиотерапию. Продолжительность ее зависит от особенностей травмы и вида хирургической операции.
Упражнения для восстановления после артроскопии мениска.
- В случаях, когда во время артроскопии производилась полная либо частичная резекция мениска, восстановление следует начинать уже на седьмые сутки после вмешательства.
- Если в результате травмы возникли разрывы связок, либо резекция проводилась открытым способом, реабилитационные упражнения следует отложить, так как травмированное колено в этом случае нуждается в более длительном покое.
- Лечебную физкультуру не проводят сразу после операции по сшиванию краев мениска, так как необходимо время для того, чтобы края срослись. Восстановительный период при этом, как правило, занимает около семи недель.
- ограничение диапазона движений;
- ликвидация воспаления;
- укрепление бедренных мускулов для стабилизации сустава колена;
- нормализация кровообращения в прооперированном суставе.
- стойка на здоровой ноге;
- в положении лежа, пациент напрягает бедренные мускулы на 5−10 секунд;
- легко разгибать больную ногу, под пяткой которой располагается валик. Пациент при этом сидит.
Необходимо помнить о том, что любые упражнения для восстановления после проведения операции должны быть согласованы с лечащим доктором.
- ликвидация контрактуры (в случае ее формирования);
- восстановление нормальной походки, а также утраченных в результате травмы двигательных функций;
- укрепление мышц колена.
Для достижения данных целей отлично подходят занятия в тренажерном зале либо бассейне, кроме того, пациентам полезна езда на велосипеде и ходьба.
Комплекс лечебных упражнений
![]()
Приседания с использованием мяча. Пациент в положении стоя, немного откланяется назад. Между стеной и поясницей располагают мяч. Приседания следует выполнять, соблюдая угол 90 градусов. Более низкие приседания выполнять не стоит, дабы избежать чрезмерной нагрузки на сустав.- Ходьба назад. Данное упражнение выполняют на беговой дорожке. При этом пациент придерживается за поручни и движется со скоростью не больше 1.5 км/ч, стараясь добиться полного выпрямления конечности.
- Упражнение на степе (невысокая платформа, используемая в аэробике). Если после хирургического вмешательства прошло немного времени, то степ должен быть низким. Со временем высоту его увеличивают. Во время спуска и подъема голень не должна отклоняться в сторону, а потому для эффективного контроля упражнение выполняют перед зеркалом.
- Упражнение с использованием резиновой ленты (длина 2 м). Ленту с одной стороны необходимо зафиксировать, привязав к неподвижному предмету, а другим концом — к здоровой ноге. После этого выполняют махи в сторону, тренирующие мускулы обеих ног сразу.
- Прыжки одной ногой. Выполняют через линию на полу, а чуть позже — через невысокую скамеечку. Такое упражнение развивает координацию и тренирует мышцы.
- Тренировка баланса. Пациент должен удерживать равновесие на колеблющейся платформе.
- Прыжки обоими ногами. Выполняются как на ровных поверхностях, так и на степе. Для повышения эффективности упражнения, запрыгивать можно и прямо, и боком.
- Занимаясь на велотренажере, необходимо следить, чтобы ноги в нижней точке были выпрямлены.
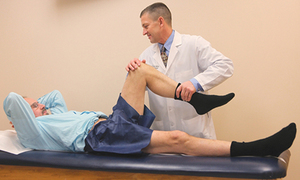
В период после операции физиотерапия помогает тканям восстанавливаться, то есть ускоряет обменные процессы, регенерацию и кровообращение в прооперированной области. Наиболее эффективны в этом случае электростимуляция мышц, массаж, лазеро- и магнитотерапия.
Массаж показан при утрате подвижности и отеках в колене. Пациент должен обучиться самомассажу, для того, чтобы проводить данную процедуру как можно чаще (до нескольких раз за день). Однако сам сустав во время реабилитационного периода массировать не нужно. Остальные физиопроцедуры осуществляются специалистами в клинике.
Восстановление мениска при помощи операции
Для нормального функционирования коленных суставов необходимы мениски, а потому при операциях мениск не удаляется полностью, и здоровая ткань максимально сохраняется. Восстановить мениск хирургическим путем можно двумя способами: протезированием либо наложением шва.
![]()
Наложение шва назначается при возникновении линейных разрывов, когда с момента травматизации прошло не больше недели. Обязательным условием формирования шва является хорошее кровоснабжение. В противном случае ткань не сможет срастись, и спустя какое-то время повреждение повторится.- Протезирование менисков проводится при обширных разрушениях сустава либо в случаях удаления большей части мениска. В качестве протезов используют специальные полимерные пластины либо свежемороженные донорские ткани.
В заключение хочется подчеркнуть необходимость как можно более раннего обращения к специалисту в случае травмы. Травматолог определит характер повреждений и пропишет адекватную терапию.
Соблюдение всех рекомендаций и лечебная физкультура достаточно скоро вернут больного к нормальной жизни.
Читайте также:
- Теносиновит при ревматоидном артрите
- Гель диклофенак для лечения суставов
- Как принимать таблетки диклофенак 100 при болях суставе
- Разогревающие мази для детей при миозите
- Системная красная волчанка и асд лечение