Ампутация и экзартикуляция фаланг пальцев
Основное правило усечения пальцев верхней конечности — соблюдение максимальной экономии с сохранением каждого миллиметра длины культи.
АМПУТАЦИЯ НОГТЕВОЙ ФАЛАНГИ |
Типичную ампутацию фаланги можно прЯ вести под местной анестезией одно- или от лоскутным способом. Ампутацию фаланг т цев кисти выполняют, придерживаясь олипринципа: лоскут выкраивают с ладонной стар ны, а рубец располагают на тыльной (рис. 4-11
Техника. Скальпелем, поставленным паралельно ладонной поверхности, выкраивая большой ладонный и короткий тыльный .il куты. Ладонный лоскут формируют такойии ны, чтобы укрыть им культю. Кожу коротки тыльного лоскута рассекают в поперечном™ правлении. Рассекают надкостницу и к пери ферии от её разреза распиливают кость.
Хирург захватывает удаляемую фалангу, ш| бает её и намечает проекцию суставной линииI проходящей дистальнее угла, образующегося! тыльной стороне пальца при сгибании соот-1 ветствующей фаланги (для ногтевой фалш на 2 мм дистальнее, для средней и основш соответственно на 4 и 8 мм) (рис. 4-109).
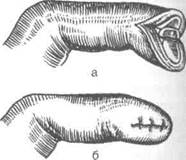
Рис. 4-108.Ампутация ногтевой фаланги кисти, а — об- к
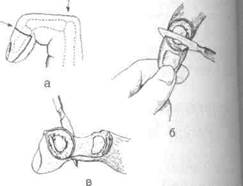
Рис. 4-109. Экзартикуляция ногтевой фаланги, а —гашразрезов кожи, б, в — выкраивание ладонного лоскута. (Из: I Островерхое Г. Е., ЛубоцкийД.Н., Бомаш Ю.М. Курс оперативной хирургии и топографической анатомии. — М., 1964.)
Оперативная хирургия конечностей <> 369
По намеченной суставной линии скальпелем рассекают все мягкие ткани на тыльной стороне пальца и проникают в полость сустава с рассечением боковых связок. После этого заводят скальпель за фалангу и выкраивают лоскут из кожи ладонной поверхности, не повреждая сосуды и сохраняя сухожилия сгибателей.
При вычленении пальцев применяют одно-лоскутный способ с формированием ладонного лоскута, чтобы рубец по возможности был расположен на нерабочей поверхности; для III1IV пальцев такой поверхностью служит тыльная, для II — локтевая и тыльная, а для 1 пальца — тыльная и лучевая (рис. 4-110).
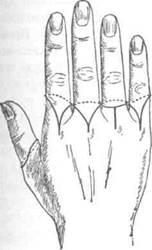
Рис,4-110. Экзартикуляция пальцев кисти.Схема, показывающая линии разрезов при экзартикуляциях: I пальца — по Мальгеню, II и V пальцев — по Фарабёфу, III пальца — разрез в форме ракетки, IV пальца — по Люппи. (Из: Островерхое Г.Е., ЛубоцкийД.Н., Бомаш Ю.М. Курс оперативной хирургии и топографической анатомии. — М., 1964.)
АМПУТАЦИИ БЕДРА
К0НУСОКРУГОВАЯ ТРЁХМОМЕНТНАЯ АМПУТАЦИЯ БЕДРА ПО ПИРОГОВУ
Ампутацию бедра в нижней и средней трети производят обычно по трёхмоментному кону-сокруговому способу Пирогова (рис. 4-111).
Техника. Циркулярный, а ещё лучше эллиптический разрез кожи проводят на 1/3 длины
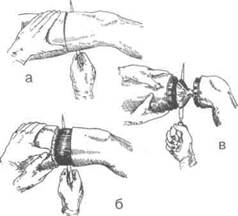
Рис. 4-111. Конусокруговая трёхмоментная ампутация по Пирогову. а — рассечение кожи, подкожной клетчатки и фасции, б — рассечение мышц до кости по краю сократившейся кожи, в — повторное рассечение мышц по краю оттянутых кожи и мышц. (Из: Краткий курс оперативной хирургии с топографической анатомией / Под ред. В.Н. Шевкуненко. — П., 1951.)
окружности бедра ниже уровня предполагаемого сечения кости с учётом сократимости кожи (3 см на задненаружной стороне, 5 см на передневнутренней). По краю сократившейся кожи сразу до кости рассекают мышцы. Ассистент двумя руками оттягивает кожу и мышцы, по их краю производят вторичное сечение мышц до кости. Чтобы избежать двукратной перерезки седалищного нерва, рекомендуют первое сечение мышц сзади не доводить до кости. Ретрактором оттягивают мягкие ткани, на 0,2 см выше уровня сечения кости разрезают надкостницу и распатором сдвигают её дистально. Перепиливают кость. В этот момент ассистент удерживает конечность в строго горизонтальном положении, с тем чтобы избежать перелома кости. Перевязывают бедренные артерию и вену, а также видимые мелкие артерии. Пересекают нервы. Накладывают послойные швы на фасцию и кожу и вводят дренажи.
АМПУТАЦИЯ БЕДРА В ВЕРХНЕЙ ТРЕТИ ДВУХЛОСКУТНЫМ ФАСЦИОПЛАСТИЧЕСКИМ СПОСОБОМ
Наилучшее место ампутации бедра — граница между нижней и средней третью бедра.
Техника.Выкраивают два кожно-фасциаль-ных лоскута: длинный передний и короткий
370♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о- Глава 4
задний. Сначала производят разрез кожи, подкожной клетчатки и поверхностной фасции с таким расчетом, чтобы длина переднего и заднего лоскутов составляла по 1/3 длины окружности бедра на уровне сечения кости; на сократимость кожи к первому лоскуту прибавляют 3 см, а ко второму — 5 см. Граница между лоскутами на передней стороне должна проходить несколько кнаружи от проекции бедренных сосудов, а на задней — по диаметрально противоположной линии. После разреза кожи у основания передненаружно-го лоскута вкалывают в мягкие ткани ампутационной нож с таким расчётом, чтобы он прошёл кнаружи от бедренной артерии. Пилящими движениями рассекают мягкие ткани изнутри кнаружи, придерживаясь краёв разреза кожи. Подобным образом выкраивают задне-внутренний лоскут.
Лоскуты запрокидывают кверху и мягкие ткани оттягивают ретрактором. Рассекают надкостницу на 0,3 см выше уровня распила кости и распатором сдвигают ее книзу. Кость перепиливают. Перевязывают бедренные артерию и вену, находящиеся в составе задневнутреннего лоскута. Нервы пересекают бритвой (рис. 4-112).
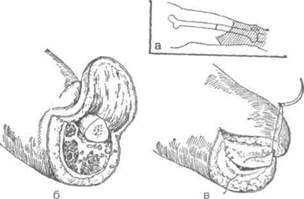
Рис. 4-112. Ампутация бедра в нижней трети двухлоскут-ным фасциопластическим способом,а — схема образования переднего и заднего лоскутов, б — вид операционной раны перед зашиванием, в — наложение швов на края разреза широкой фасции. (Из: Островерхое Г.Е.,ЛубоцкийД.Н., Бомаш Ю.М. Курс оперативной хирургии и топографической анатомии. — М., 1964.)
АМПУТАЦИЯ БЕДРА У ДЕТЕЙ
Ампутацию бедра у детей чаще всего производят трёхмоментным конусокруговым способом Пирогова, реже — лоскутным. При последнем способе операции необходимо выкраивать более длинные лоскуты, чтобы формирующий-
ся рубец был расположен на задней поверим ти культи. Концы усечённых мышц при типи-| ных ампутациях следует сшивать над опилом, I
КОСТНО-ПЛАСТИ ЧЕСКАЯ АМПУТАЦИЯ БЕДРА ПО ГРИТТИ-ШИМАНОВСКОМУ-АЛЬБРЕХТУ
Основываясь на принципах костно-пласп! ческой операции, предложенной Н.И. Пират вым для ампутации голени в нижней трети, ■ 1857 г. итальянский хирург Гритти предложш и теоретически обосновал возможность прош дения костно-пластической операции бедра, но I практически разработал и впервые выполнив на больном в 1861 г. Ю.К. Шимановскш.
Техника. Операцию производят с выкраива-нием двух лоскутов. На передней поверхноси коленного сустава выкраивают дугообразные! лоскут начиная на 2 см проксимальнее шщ рального надмыщелка бедра. Проводят разреясначала вертикально вниз, несколько нижерв-1 ня бугристости большеберцовой кости говора-1 чивают дугообразно на медиальную поверхность I и заканчивают на 2 см выше медиального над-1 мыщелка. На уровне поперечной кожной склад-] ки подколенной области выкраивают несколько выпуклый книзу задний лоскут. Передни! составляет 2/3 диаметра колена, а задний -1/1 3. Оттягивают мягкие ткани передней и задней I поверхностей бедра вверх на 8 см выше уровш суставной щели. После этого выше надмыщел-ков надсекают циркулярно надкостницу и перепиливают бедренную кость.
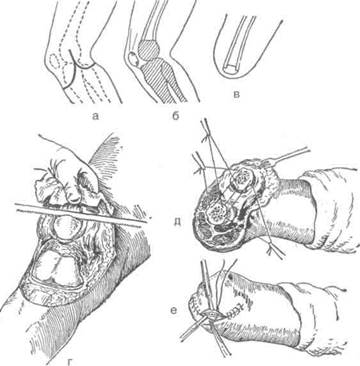
Для предупреждения соскальзывания надколенника (Г.А. Альбрехт, 1925) его опилива-1 ют таким образом, чтобы в середине его остался четырёхугольный выступ (штифт), который можно было бы вставить в костномозговой канал опила бедренной кости и под-1 шить к надкостнице бедра кетгутовыми швами (рис. 4-113).
ОПЕРАЦИЯ САБАНЕЕВА (ВАРИАНТ КОСТНО-ПЛАСТИЧЕСКОЙ АМПУТАЦИИ БЕДРА)
В 1890 г. И.Ф. Сабанеев предложил использовать в качестве опорной части культи бугристость большеберцовой кости. В этом случае
Оперативная хирургия конечностей •*> 371
Рис. 4-113. Костно-пластическая ампутация бедрапо Гритти-Шимановскому-Альбрехту. а — линия разреза кожи, б, в — схема операции, г — опиливание хрящевой поверхности надколенника, д — расположение швов для фиксации опила надколенника, е—вид культи после операции. (Из: Островерхое Г.Е., ПубоцкийД.Н., Бомаш Ю.М. Курс оперативной хирургии и топографической анатомии. — М., 1964.)
не требуется пересечения собственной связки надколенника и спиливания надколенника. Кроме того, бугристость болылеберцовой кости более приспособлена к опорной функции, чем надколенник (рис. 4-114).
Доступ. Проводят два симметричных прямолинейных разреза по бокам бедра, начиная от верхнего края обоих мыщелков вниз и заканчивая на 3-4 см ниже бугристости боль-шеберцовой кости. По наружной поверхности голени разрез проводят впереди головки малоберцовой кости, а по внутренней — на 1 см отступив кзади от края болылеберцовой кости. Нижние концы обоих разрезов соединяют поперечно по передней поверхности голени. Разрезы делают сразу до кости. На 2—3 см выше этого разреза делают такой же поперечный разрез по задней поверхности. Сзади перерезают все мышцы сразу до кости по краю сократившейся кожи.
Оперативный приём. Подняв ногу больного кверху, отделяют от кости задний лоскут, входят сзади в полость коленного сустава, перерезают крестообразные связки и перегибают ногу кпереди так, чтобы передняя поверхность голени пришла в соприкосновение с передней поверхностью бедра. Ассистент удерживает голень в таком положении неподвижно, а хирург устанавливает пилу на суставную поверх-
ность болылеберцовой кости и ведет распил в продольном направлении сверху вниз (к пальцам), строго придерживаясь кожного разреза, до уровня поперечного разреза кожи голени. После этого голень выпрямляют и производят поперечный распил на 1 см ниже бугристости болылеберцовой кости, пока оба распила не встретятся. Откинув образованный лоскут кверху, на небольшом протяжении отделяют мягкие ткани от мыщелков бедра и отпиливают их хрящевые поверхности. В ране перевязывают подколенные артерию и вену, обрабатывают болылеберцовый и общий малоберцовый нервы. Выкроенный из болылеберцовой кости опил прикладывают к опилу бедра и укрепляют надкостничными швами.
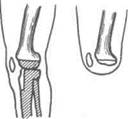
Рис. 4-114. Схема операции Сабанеева. (Из: Краткий курс оперативной хирургии с топографической анатомией / Под ред. В.Н. Шевкуненко. — Л., 1951.)
372♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ■> Глава 4
Выход их операции.Заканчивают операцию установкой дренажа, проникающего в верхний заворот коленного сустава, затем рану послойно ушивают.
Сформированная после операции культя весьма вынослива, так как кожа на передней поверхности большеберцовой кости в области бугристости способна выдерживать сильное и продолжительное давление. В некоторых случаях наблюдались частичные омертвления периферических участков вследствие плохого питания лоскута, поэтому операцию Сабанеева не применяют при заболеваниях, сопровождающихся уменьшением кровоснабжения мягких тканей бедра и голени (атеросклероз, диабет, кахексия и пр.).
(рис. 4-115).Двумя полуциркулярными разрезами в одной плоскости пересекают мышцы голени на 3—4 см дистальнее основания кожных лоскутов. На уровне ампутации рассекают надкостницу большеберцовой и малоберцовой костей и несколько смещают в дистально. Сначала перепиливают малоберцовую кость, затем на 2—3 см ниже - боль-шеберцовую. После удаления дистального отдела конечности лигируют сосуды и усекают нервы. Лоскуты ушивают 8-образными j швами. На кожу накладывают отдельные) швы.
В большинстве случаев данную операцию производят в средней трети или на границе средней и нижней трети голени.
АМПУТАЦИИ ГОЛЕНИ
АМПУТАЦИЯ ГОЛЕНИ ФАСЦИОПЛАСТИЧЕСКИМ МЕТОДОМ
Двумя дугообразными разрезами формируют передний и задний лоскуты. Передний кожный лоскут выкраивают без фасции, а задний кожно-фасциальный лоскут выкраивают, захватывая собственную фасцию, покрывающую трёхглавую мышцу голени
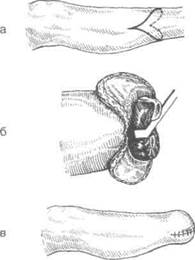
Рис. 4-115. Фасциопластическая ампутация голени,а —
схема выкраивания лоскутов, б — выкроенные лоскуты, состоящие из кожи, подкожной клетчатки и фасции, в — вид культи. (Из: Матюшин И.Ф. Руководство по оперативной хирургии. — Горький, 1982.)
КОСТНО-ПЛАСТИЧЕСКАЯ АМПУТАЦИЯ ГОЛЕНИ ПО ПИРОГОВУ
Костно-пластическая ампутация голени I была предложена Пироговым в 1852 г., она стала I первой в мире костно-пластической операцией. Операция показана при размозжении стопы и разрушении голеностопного сустава без повреждения ахиллова сухожилия и пяточной костя.
Техника.Сначала на тыльной поверхно- I сти стопы проводят поперечный разрез мягких тканей, вскрывающий голеностопный сустав, от нижнего конца одной лодыжки до нижнего конца другой. Второй разрез (в виде стремени) ведут от конца первого разреза через подошву перпендикулярно её поверхности вглубь до пяточной кости. Последнюю перепиливают, удаляя при этом весь передний отдел стопы вместе с таранной костью и частью пяточной кости. Распил сохранённой части пяточной кости прикладывают к культе большеберцовой кости после спиливания нижних эпиметафизов голени (рис. 4-116).
Преимущество операции: формирование хорошей культи с опорой на пяточный бугор без заметного укорочения длины конечности, т.е. отсутствие необходимости протезирования.
Недостаток операции: возможность некро-тизации пяточного бугра с покрывающими его мягкими тканями в результате перерезки пяточных сосудов.
Оперативная хирургия конечностей -О- 373
Рис.4-116. Костно-пластическая ампутацияпопы по Пирогову. а — схема операции, б — линия разрезов мягких тканей, в— голеностопный сустав вскрыт, перепиливание пяточной кости по разрезу, выполненному в виде стремени, г—кости голени перепилены, дистальный отдел юнечности удалён, наложены костно-периос-тальные швы на культи пяточной и большебер-рой костей, д— вид культи после операции. [Из: Островерхое Г.В., Лубоцкий Д. Н., Бомаш Ю. М. Кооперативной хирургии и топографической анатомии.—М., 1964. (а, б); Матюшин И.Ф. Руководство по оперативной хирургии. — Горький, «2(в,г,д).]
АМПУТАЦИИ И ЭКЗАРТИКУЛЯЦИИ
Выбирая уровень ампутации на стопе, нужно помнить, что чем длиннее культя, тем она более функциональна.
СУСТАВЕ ПО ЛИСФРАНКУ
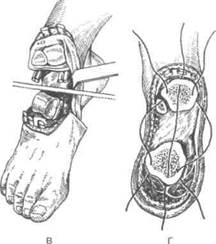
На тыльной поверхности стопы через мяг-I ше ткани до кости проводят выпуклый кпереди разрез. Его начинают на латеральном крае I стопы кзади от бугристости V плюсневой кос-! га и заканчивают на медиальном крае стопы I кзади от бугорка основания I плюсневой кос-| и (рис. 4-117).
Стопу сильно сгибают в подошвенную сто-I рону, медиально и позади бугристости 1 V плюсневой кости ампутационным ножом I входят с латеральной стороны в предплюсне-I шюсневой сустав (Лисфранка) и расчленяют голо II плюсневой кости, своим основанием вдающейся кзади в ряд предплюсневых коски. Таким же образом до II плюсневой кости расчленяют сустав с медиальной стороны, вой-
дя в него позади бугорка основания I плюсневой кости. Далее рассекают наиболее мощную связку (lig. cuneometatarseum secundum, или так называемый ключ сустава Лисфранка), соединяющую I (медиальную) клиновидную кость со II плюсневой. После этого выкраивают подошвенный лоскут, начиная и заканчивая его у тех же точек, что и тыльный лоскут, обычно на уровне головок плюсневых костей. Это необходимо вследствие того, что подошвенный лоскут, служащий для укрытия костной куль-
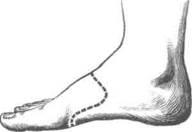
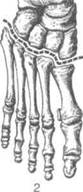
Рис. 4-117. Ампутация стопы по Лисфранку. 1 — разрез кожи при экзартикуляции в суставе Лисфранка, 2 — схема вычленения плюсневых костей. (Из: Шабанов А.Н., Кушхабиев В.И., Вели-Заде Б.К. Оперативная хирургия: Атлас. — М.,1977.)
376«• ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ
Дата добавления: 2016-07-09 ; просмотров: 9467 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Основной принцип усечения пальцев - максимальная экономия, отсечение только явно нежизнеспособных участков с сохранением, если можно, мест прикрепления сухожилий. При наличии дефекта кожи используется пластика местными тканями или первичная пересадка свободного кожного лоскута или кожного лоскута на ножке.
Положение больного на спине, кисть отведена на приставной столик и пронирована.
Обезболивание при ампутации фаланг пальцев — местная анестезия по Лукашевич — Оберсту (рис. 208); при экзартикуляции пальцев - проводниковая по Браун — Усольцевой на уровне средней трети межпястных промежутков или в области запястья. По Лукашевич—Оберсту иглу вкалывают в основание боковой поверхности пальца и струю 0,5-1% раствора новокаина направляют к тыльному и ладонному сосудисто-нервным пучкам. Введя 10-15 мл раствора, на основание пальца накладывают резиновый жгутик.
Ампутация фаланги. Разрез кожи и подкожной клетчатки начинают с ладонной стороны, отступив от линии распила концевой фаланги на длину ее диаметра. Выкраивают ладонный лоскут. На тыле ногтевой фаланги кожу с подкожной клетчаткой разрезают до кости на уровне распила. Оттянув мягкие ткани, пилой Джильи отпиливают разрушенную дистальную часть фаланги и края ладонного лоскута и тыльного разреза сшивают шелковыми швами. Кисть и оперированный палец иммобилизуют в состоянии небольшого сгибания.
Экзартикуляция концевой фаланги. Разрез кожи, подкожной клетчатки, сухожилий и суставной сумки на тыльной стороне ведут по проекции межфалангового сустава, которую определяют по линии, проводимой с середины боковой поверхности средней фаланги на тыл удаляемой фаланги на максимально согнутом пальце. Ножницами, введенными в полость сустава, рассекают боковые связки, после чего сустав полностью раскрывается. Скальпелем, заведенным на ладонную поверхность вычленяемой фаланги, отделяют от нее ладонный лоскут,
равный по длине диаметру пальца на месте экзартикуляции. В результате такого приема ладонный лоскут у его основания полнослойный, а к концу сходит на нет, так что в лоскуте остается только слой эпидермиса, который, зашивая рану, легко адаптировать с кожей тыльного разреза (рис. 209).
Незначительное кровотечение останавливают наложением на края кожных разрезов шелковых швов. Кисть и палец в слегка согнутом положении укладывают на шину.
Вычленение средней фаланги отличается от описанного хода операции тем, что после удаления фаланги в тыль ном крае и ладонном лоскуте отыскивают пальцевые сосудисто-нервные пучки и захватывают зажимами артерии, маркируя ими расположенные рядом с сосудами нервы.
Тщательно выделяют выше уровня кости и отсекают лезвием безопасной бритвы два тыльных и два ладонных пальцевых нерва. После этого перевязывают сосуды. Рану зашивают.
Вычленение пальцев -При вычленении пальцев рубец по возможности располагают на нерабочей поверхности: для III-IV пальцев такой поверхностью является тыльная, для П-локтевая и тыльная, для V-лучевая и тыльная, для I пальца - тыльная и лучевая (рис. 210).
Вычленение II и V пальцев по Фарабефу. Разрез кожи, подкожной клетчатки начинают с тыла II пальца от уровня пястно-фалангового сустава и ведут к середине лучевого края основной фаланги и далее по ладонной
стороне к локтевому краю пястно-фалангового сустава до начала разреза на тыле. Аналогичный разрез начинают на тыле V пальца от уровня пястно-фалангового сустава, ведут к середине локтевого края основной фаланги и заканчивают на ладонной стороне у лучевого края пястно-фалангового сустава. Отсепаровав и отвернув кожно-клетчаточные лоскуты, рассекают сухожилие разгибателя дистальнее головки пястной кости, затем ножницами вскрывают пястно-фаланговый сустав и со стороны по лости сустава разрезают боковые связки. После вскрытия капсулы сустава на ладонной стороне несколько дисталь-нее рассекают сухожилия сгибателей. Ориентируясь по проекции ладонных и тыльных сосудисто-нервных пучков, находят и захватывают кровоостанавливающими зажимами артерии; вблизи них выпрепаровывают из клетчатки и отсекают выше головок пястных костей пальцевые нервы — тыльные и ладонные. Сухожилия сгибателей и разгибателей могут быть сшиты. Головка пястной кости остается: сохранение ее благодаря целости связок межпястных суставов обеспечит лучшее восстановление функции кисти.
Рану зашивают так, чтобы лоскуты прикрыли головку пястной кости. Форма разреза мягких тканей может быть изменена в зависимости от показаний к вычленению П и V пальцев - дефект мягких тканей может быть закрыт методом первичной пластики.
Вычленение III IV пальцев по Люппи с разрезом в форме ракетки. По Люппи поперечный круговой разрез кожи и подкожной клетчатки на уровне ладонно-пальцевой складки дополняют продольным тыльным разрезом посередине пястно-фалангового сустава.
Разрез в форме ракетки начинают на тыле пястной кости, ведут косо по боковой стороне основной фаланги на ладонную поверхность, далее по ладонно-пальцевой складке и по другой стороне основной фаланги к продольному разрезу на тыле. При этом в отличие от метода Люппи нет стыка продольного и поперечного разрезов, нет плохо снабжаемых кровью прямых углов. Кожно-подкожножи-ровые лоскуты отсепаровывают от пястной кости и от основной фаланги, оттягивают в проксимальном направлении крючками. Дистальнее головки пястной кости кровоостанавливающими зажимами пальцевые сосуды и, выделив из окружающих тканей, отсекают проксимальнее головки пястной кости пальцевые нервы. Лигируют сосуды. Сухожилия сгибателей и разгибателя сшивают над головкой пястной кости. Рану послойно ушивают. Кисть укладывают в полусогнутом положении на шину.
Вычленение I пальца по Мальгеню. Разрез кожи и подкожной клетчатки в форме эллипса от пястно-фалангового сустава на тыле кисти ведут почти до межфаланговой складки на ладонной поверхности и далее к началу разреза на тыле. Затем, оттягивая удаляемый палец и отодвигая крючком край тыльного разреза, получают возможность вскрыть пястно-фаланговый сустав. Скальпель заводят на ладонную поверхность и направляют при рассечении ладонной части суставной капсулы под углом 45° по отношению к пястной кости, острием дистально. Это — самый важный момент операции, позволяющий сохранить прикрепление мышц I пальца к сесамовидным косточкам, расположенным на передней поверхности капсулы сустава. Сшивают сухожилия сгибателей и разгибателей I пальца, рану зашивают. С удалением I пальца функция кисти нарушается на 50%. В этих случаях для коррекции применяется фалангизация I пястной кости. Фалангизация I пястной кости по Альбрехту. Производят треугольной формы разрез кожи, подкожной клетчатки и собственной фасции на тыле первого межпальцевого промежутка с основанием у П пястной кости; такой же разрез делают на ладонной поверхности первого межпальцевого промежутка с основанием у I пястной кости. Отводя I пястную кость, рассекают первую тыльную межкостную мышцу и отделяют от сесамовидной косточки приводящую мышцу I пальца, которую подшивают к тканям у основания I пястной кости. Накладывают кожные швы, прикрывая ладонным лоскутом локтевую поверхность I пястной кости, а тыльным лоскутом- лучевую поверхность II пястной кости
19-23. Определение проекционных линий, техника остановки кровотечения и перевязки на протяжении артерий верхней конечности: подмышечной, плечевой, лучевой, локтевой, поверхностной ладонной дуги (топография артерии, характеристика оперативного доступа).
24-28. Определение проекционных линий, техника остановки кровотечения и перевязки на протяжении артерий нижней конечности: бедренной, подколенной, передней и задней большеберцовых, тыльной артерии стопы (топография артерии, характеристика оперативного доступа).
29-34. Определение проекционных линий нервов конечностей: срединного, локтевого, лучевого, седалищного, большеберцового, общего малоберцового (синтопия, характеристика оперативного доступа).
Основной принцип усечения пальцев — максимальная экономия, отсечение только нежизнеспособных участков с сохранением, если возможно, мест прикрепления сухожилий. При наличии дефекта кожи используется пластика местными тканями или первичная пересадка свободного кожного лоскута или кожного лоскута на ножке.
Положение больного на спине, кисть отведена на приставной столик и пронирована.
Обезболивание: при ампутации фаланг пальцев — местная анестезия по Лукашевич — Оберсту (рис. 161); при экзартикуляции пальцев — проводниковая анестезия по Браун — Усольцевой на уровне средней трети межпястных промежутков или в области запястья. По Лукашевич — Оберсту иглу вкалывают в основание тыльной поверхности пальца и струю 0,5 — 1 % раствора новокаина направляют к тыльным и ладонным сосудисто-нервным пучкам. Введя 10—15 мл раствора, на основание пальца накладывают резиновый жгутик.
Ампутация дистальной (ногтевой) фаланги.
Разрез кожи и подкожной клетчатки начинают с ладонной стороны, отступив от линии распила концевой фаланги на длину ее диаметра. Выкраивают ладонный лоскут. На тыле ногтевой фаланги кожу с подкожной клетчаткой разрезают по кости на уровне распила. Оттянув мягкие ткани, пилой Джильи отпиливают разрушенную дистальную часть фаланги, а края ладонного лоскута и тыльного разреза сшивают шелковыми швами. Кисть и оперированный палец иммобилизуют в состоянии небольшого сгибания.
Экзартикуляция дистальной (ногтевой) фаланги. Разрез кожи, подкожной клетчатки, сухожилий и суставной сумки на тыльной стороне ведут по проекции межфалангового сустава, которую определяют по линии, проведенной от середины боковой поверхности средней фаланги на тыл удаляемой фаланги на максимально согнутом пальце. Ножницами, введенными в полость сустава, рассекают. боковые связки, после чего сустав полностью раскрывается. Скальпелем, заведенным на ладонную поверх ность вычленяемой фаланги, отделяют от нее ладонный лоскут, равный по длине диаметру пальца на месте экзартикуляции. В результате такого приема ладонный лоскут у его основания полнослойный, а к концу сходит на нет, так что в лоскуте остается только слой эпидермиса, который, зашивая рану, легко адаптировать с кожей тыльного разреза (рис. 162).
Незначительное кровотечение останавливают наложением на края кожных разрезов шелковых швов. Кисть и палец в слегка согнутом положении укладывают на шину.
Вычленение средней фаланги. От описанного ранее хода операции отличается тем, что после удаления фаланги в тыльном крае и ладонном лоскуте отыскивают пальцевые сосудисто-нервные пучки и захватывают зажимами артерии, маркируя ими расположенные рядом с сосудами нервы.
Тщательно выделяют выше уровня кости и отсекают лезвием безопасной бритвы два тыльных и два ладонных пальцевых нерва. После этого перевязывают сосуды, зашивают рану.
Вычленение пальцев кисти
При вычленении пальце рубец по возможности располагают на нерабочей поверхности: для III — IV пальцев такой поверхностью является тыльная, для II — лучевая и тыльная, для V — локтевая и тыльная, для I пальца — тыльная и лучевая (рис. 163).
Вычленение II и V пальцев по Фарабефу.
Разрез кожи, подкожной клетчатки начинают с тыла II пальца от уровня пястно-фалангового сустава и ведут к середине лучевого края основной фаланги и далее по ладонной стороне к локтевому краю пястно-фалангового сустава до начала разреза на тыле. Аналогичный разрез начинают на тыле V пальца от уровня пястно-фалангового сустава, ведут к середине локтевого края основной фаланги и заканчивают на ладонной стороне у лучевого края пястно-фалангового сустава. Отсепаровав и отвернув кожно-клетчаточные лоскуты, рассекают сухожилие разгибателя дистальнее головки пястной кости, затем ножницами вскрывают пястно-фа-ланговой сустав и со стороны полости сустава разрезают боковые связки. После вскрытия капсулы сустава на ладонной стороне несколько дистальнее рассекают сухожилия сгибателей. Ориентируясь по проекции ладонных и тыльных сосудисто-нервных пучков, находят и захватывают кровоостанавливающими зажимами артерии; вблизи них выпрепаровывают из клетчатки и отсекают выше головок пястных костей пальцевые нервы — тыльные и ладонные. Сухожилия сгибателей и разгибателей могут быть сшиты. Головка пястной кости остается: сохранение ее благодаря целостности связок меж-, пястных суставов обеспечит лучшее восстановление функции кисти.
Рану зашивают так, чтобы лоскуты прикрыли головку пястной кости. Форма разреза мягких тканей может быть изменена в зависимости от показаний к вычленению II и V пальцев, дефект тканей может быть закрыт методом первичной пластики.
Вычленение III — IV пальцев с разрезом в форме ракетки. Разрез в форме ракетки начинают на тыле пястной кости, ведут косо по боковой стороне основной фаланги на ладонную поверхность, далее по ладонно-пальцевой складке и по другой стороне основной фаланги к продольному разрезу на тыле. Кожно-подкож-но-жировые лоскуты отсепаровывают от пястной кости и от основной фаланги, оттягивают в проксимальном направлении крючками. Дистальнее головки пястной кости рассекают сухожилие разгибателя, затем, оттягивая вычленяемый палец, ножницами рассекают суставную капсулу на тыльной, боковых и ладонной поверхностях. Пересекают сухожилия сгибателей и все ткани, на которых еще удерживается палец, а затем его удаляют. Захватывают кровоостанавливающими зажимами пальцевые сосуды и, выделив пальцевые нервы из окружающих тканей, отсекают их проксимальнее головки пястной кости. Лигируют сосуды. Сухожилия сгибателей и разгибателя сшивают над головкой пястной кости. Рану послойно уши вают. Кисть укладывают в полусогнутом положении на шину.
Вычленение I пальца по Мальгеню. Разрез кожи и подкожной клетчатки в форме эллипса от пястно-фалангового сустава на тыле кисти ведут почти до межфаланговой складки на ладонной поверхности и далее к началу разреза на тыле. Затем, оттягивая удаляемый палец и отодвигая крючком край тыльного разреза, получают возможность вскрыть пястно-фалан-говый сустав. Скальпель заводят на ладонную поверхность и направляют при рассечении ладонной части суставной капсулы под углом 45° по отношению к пястной кости острием дисталь-но. Это самый важный момент операции, позволяющий сохранить прикрепление мышц I пальца к сесамовидным костям, расположенным на передней поверхности капсулы сустава. Сшивают сухожилия сгибателей и разгибателей I пальца, рану зашивают. С удалением I пальца функция кисти нарушается на 50 %. В этих случаях для коррекции применяется фалангизация I пястной кости.
3. Операции при бедренной грыже по доступу к грыжевым воротам можно разделить на две группы: бедренные и паховые.
Операция Бассини. Используют доступ к бедренному каналу со стороны его наружного отверстия. Кожный разрез проводят параллельно и ниже проекции паховой связки. Этап поиска грыжевого мешка у тучных больных может представлять существенные трудности. Его легче обнаружить, если предложить больному потужиться или покашлять. Тщательно освобождают грыжевой мешок от жировой клетчатки и окружающих фасциальных оболочек. Грыжевой мешок выделяют как можно выше, вскрывают, прошивают и отсекают. При выделении грыжевого мешка следует помнить, что с медиальной стороны может находиться мочевой пузырь, а латерально — бедренная вена. Закрывают грыжевые ворота путём сшивания паховой и лонной (куперовой) связок. Всего накладывают 3-4 шва, контролируя, не сдавлена ли бедренная вена. Вторым рядом швов между серповидным краем широкой фасции бедра и гребенчатой фасцией ушивают бедренный канал.
В настоящее время отдают предпочтение паховым способам лечения паховых грыж, основными преимуществами которых признаны высокая перевязка грыжевого мешка, удобное и надёжное ушивание внутреннего отверстия бедренного канала. Этот доступ особенно показан при ущемлении бедренной грыжи, когда может потребоваться широкий доступ для проведения резекции кишечнкка.
Операция Руджи—Парлавеччио. Разрез кожи проводят параллельно и выше паховой связки (как при паховой грыже). Вскрывают апоневроз наружной косой мышцы (т.е. попадают в паховый канал). Обнажают паховый промежуток. Рассекают поперечную фасцию в продольном направлении. Отодвигая предбрюшинную клетчатку, выделяют шейку грыжевого мешка. Грыжевой мешок выводят из бедренного канала, вскрывают, прошивают у шейки и удаляют. Грыже-пые ворота закрывают путём сшивания внутренней косой, поперечной мышц, верхнего края поперечной фасции с лонной и паховой связками. При необходимости внутреннее отверстие пахового канала ушивают до нормального размера, накладывая дополнительные швы на поперечную фасцию. Семенной канатик (или круглую связку матки) укладывают на мышцы. Рассечённый апоневроз наружной косой \шшцы живота сшивают с формированием дупликатуры.
4. ТОПОГРАФИЯ ПРОМЕЖНОСТИ, REGIO PERINEALIS
Промежность закрывает выход из полости таза, являясь его нижней стенкой. Область промежности имеет форму ромба.
Внешними ориентирами являются следующие образования: впереди пальпируется нижний край лобкового симфиза, сзади — верхушка копчика, с боков — седалищные бугры. Промежность отделена от медиальных отделов области бедра промежностно-бедренной складкой. Сзади контурируются нижние края больших
ягодичных мышц. Акушерская промежность — участок между задней комиссурой больших половых губ и анальным отверстием. Линией, соединяющей седалищные бугры, как мужская, так и женская промежность условно делится на два неравных треугольника: передний — мочеполовая область, regio urogenitalis, и задний — заднепроходная область, regio analis.
Мочеполовая область (треугольник) ограничена спереди angulus subpubicus с lig. arcuatum pubis (у женщин — arcus pubis), сзади — условной линией, соединяющей седалищные бугры, с боков — нижними ветвями лобковых и седалищных костей. В этом треугольнике располагается мочеполовая диафрагма таза, diaph-ragma urogenitale,через которую у женщин проходят влагалище и уретра, у мужчин — уретра.
Границами заднепроходной области (треугольника) являются спереди — условная линия, соединяющая седалищные бугры; сзади — копчиковая кость; с боков — крестцово-бугорные связки.
В этом треугольнике располагается диафрагма таза, diaphragma pelvis, через которую проходит прямая кишка.
К области промежности относятся также наружные мужские и женские половые органы. Кожа в области промежности более тонкая, в центре утолщается по направлению к боковым ее отделам. У мужчин между корнем мошонки и задним проходом находится шов промежности, raphe perinei. Вокруг заднего прохода имеются радиально расположенные складки кожи за счет сращения мышечных волокон наружного сфинктера заднего прохода с кожей. Кожа содержит большое количество сальных и потовых желез и покрыта волосами. Подкожная жировая клетчатка и поверхностная фасция больше выражены в заднем отделе промежности. В иннервации кожи промежности участвуют ветви подвздошно-пахового нерва, п. ilio-inguinalis, полового нерва, п. pudendus, и промежностная ветвь заднего кожного нерва бедра r. perinealis n. cutanei femoris posterioris. Кровоснабжение этой области осуществляется за счет внутренней половой артерии. Отток крови происходит по одноименной вене во внутреннюю подвздошную вену, отток лимфы — в паховые лимфатические узлы.
Мочеполовой треугольник (рис. 121). В подкожной клетчатке располагается слабо выраженный листок поверхностной фасции. Фасция мочеполового треугольника представляет собой тонкий рыхлый прозрачный листок, который образует футляры для поверхностного слоя мышц, расположенных в виде парных треугольников: медиально располагаются луковично-губчатая мышца, m. bulbospongiosus; латераль-но — седалищно-пещеристая мышца, in. ischio-cavernosus; сзади — поверхностная поперечная мышца промежности, m. transversus perinei su-perficialis. Под седалищно-пещеристыми мышцами, которые располагаются вдоль нижнемедиальных краев лобково-седалищных ветвей тазовой кости, у мужчин находятся ножки мужского полового члена, crura penis, у женщин — cmra clitoridis. В центре мужского мочеполового треугольника, под луковично-губчатой мышцей, лежит луковица мужского полового члена, bulbus penis. Под основанием этой луковицы, рядом с ней в толще диафрагмы располагаются луковично-мочеиспускательные железы, gll. bul-bourethrales (Cooperi).
Под каждой из m. bulbospongiosus у женщин располагается луковица преддверия, bulbus ves-tibuli, имеющая мощное венозное сплетение (соответствует луковице полового члена).
Мышечные пучки m. bulbospongiosus в заднем отделе прикрепляются к сухожильному центру промежности, centrum tendineum perinei. Сюда в этот центральный фасциальный узел промежности вплетаются, перекрещиваясь, волокна m. sphincter ani externus и т. transversus perinei superficialis. Этот участок переплетения мышечных волокон, подкрепленный сухожильными волокнами, обусловливает функциональную взаимозависимость мышц этой области и является ориентиром при хирургических вмешательствах. Под фасцией мочеполи-вого треугольника проходят конечные ветви а. et v. pudendae internae и п. pudendus (a. dorsalis penis и п. dorsalis penis) (рис. 122). Глубже поверхностного слоя мышц лежит нижняя фасция мочеполовой диафрагмы (мембрана промежности), fascia diaphragmatis urogenitalis inferior (membrana perinei), затем — глубокая поперечная мышца промежности, m. transversus perinei profundus. Мышечные пучки ее располагаются поперечно и охватывают со всех сторон перепончатую часть уретры у мужчин (уретру и влагалище у женщин), образуя кольцо — жом. Верхняя поверхность т. transversus perinei profundus покрыта верхней фасцией мочеполовой диафрагмы, fascia diaphragm atis urogenitalis superior, которая является частью тазовой фасции. Нижняя и верхняя фасции мочеполовой диафрагмы срастаются по переднему и заднему краям глубокой поперечной мышцы промежности. Отсюда возможность длительного накопления в этом замкнутом пространстве гноя с прорывом его в уретру. Спереди фасции диафрагмы образуют поперечную связку промежности, lig. transversum perinei, которая не доходит до подлобкового угла. Несколько выше располагается lig. arcuatum pubis. В щели между этими связками у мужчин проходит v. dorsalis penis profunda, а у женщин — v. dorsalis clitoridis profunda.
Заднепроходный треугольник промежности
В центре области находится заднепроходное отверстие прямой кишки, окруженное полуовальными мышечными пучками наружного сфинктера заднего прохода (m. sphincter ani externus). Передний отдел этой мышцы сращен с сухожильным центром промежности, задний — с lig. anococcygeum. Латерально от наружного сфинктера заднего прохода располагается обильный слой жировой клетчатки, выполняющий седалищно-прямокишечную ямку. Эта клетчатка является продолжением подкожного жирового слоя без четких границ между ними.
Седалищно-прямокишечная ямка, fossa ischio-rectalis. Парные, треугольной формы пространства, расположенные по бокам от про-межностной части прямой кишки. Границами седалищно-прямокишечной ямки служат изнутри т. sphincter ani externus, снаружи —tuber ischii, спереди — т. transversus perinei superfi-cialis, сзади — нижний край т. gluteus maximus. Стенками ямки являются латерально — нижние 2 /з m. obturatorius internus, покрытой прочной париетальной фасцией таза, в расщеплении которой проходит половой сосудисто-нервный пучок (половой канал, canalis pudendalis), сверху и изнутри — диафрагма таза, т. е. нижняя поверхность m. levator ani, покрытая нижней фасцией диафрагмы таза, fascia diaphragmatis pelvis inferior. Мышца идет наклонно сверху вниз, снаружи и медиально и образует с плоскостью латеральной стенки ямки угол, открытый книзу. По линии стыка фасции располагается сухожильная дуга фасции таза, arcus tendineus fasciae pelvis (латеральный фасциальный узел малого таза). В ее образовании принимают уча-
стие фасция внутренней запирательной мышцы и верхняя и нижняя фасции диафрагмы таза. Глубина ямки от поверхности кожи до вершины угла у взрослого составляет 5,0—7,5 см. Постепенно она уменьшается кпереди, где составляет 2,5 см. Под задним краем мочеполовой диафрагмы образуется лонный карман, recessus pubicus, сзади, под краем большой ягодичной мышцы, — ягодичный карман, recessus glutealis. Последний соответствует нижнему участку глубокого клетчаточного пространства ягодичной области на уровне подгрушевидного отверстия. Седалищно-прямокишечная ямка может быть местом образования гнойных скоплений (пара-проктит). Через нее в ряде случаев необходимо вскрывать флегмоны подбрюшинных клетчаточ-ных пространств малого таза.
Половой сосудисто-нервный пучок появляется из ягодичной области через малое седалищное отверстие и проходит в расщеплении запирательной фасции (половом канале) на 4—5 см выше нижнего края седалищного бугра (ориентир для блокады полового нерва при обезболивании родов).
Под задней половиной крестцово-бугорной связки, прободая запирательную фасцию, почти во фронтальной плоскости к заднему проходу направляется нижний прямокишечный сосудисто-нервный пучок, a. et v. rectales inferiores, nn. rectales inferiores — ветви полового сосудисто-нервного пучка. Их топографию следует учитывать при операциях по поводу парапроктитов и гнойных затеков из подбрюшинного этажа таза. Внутренняя половая артерия и половой нерв дают ветви к коже промежности, мошонке, половому члену (у женщин — к большим половым губам, клитору).
Читайте также:


