Анализ на энцефалит после укуса клеща у человека
Клещевой энцефалит – тяжелое заболевание, которое передается через укусы иксодовых клещей и вызывает поражения ЦНС. Его можно вылечить без осложнений и неприятных последствий для здоровья, но только в случае своевременной диагностики. Если укус паразита остался для больного незамеченным, ему требуется комплекс диагностических мероприятий, которые позволят определить наличие вируса в крови и начать терапию. Рассмотрим основные методы диагностики заболевания, и сколько будет стоить сдать анализы на клещевой энцефалит.

Как определить заражение
Возбудителем заболевания выступает РНК-вирус из группы арбовирусов. Природным резервуаром для него служат иксодовые клещи, которые заражаются от диких животных и крупного рогатого скота, а при присасывании к человеку передают возбудителя ему.
После попадания в организм он быстро размножается и с током крови разносится по организму, вызывая множественные нарушения. Выявить энцефалит у больного можно с помощью нескольких методов, причем обычно используется комплексная диагностика, которая позволяет избежать ошибок.
Исследование на заболевание проводят при подозрении на клещевой энцефалит, для оценки проведенного лечения или состояния организма после проведенной терапии и вакцинации.

Заподозрить наличие вируса в организме можно при зафиксированном факте укуса или наличии следующих симптомов:
- головная боль;
- тошнота или рвота;
- повышение температуры, иногда до 39-40 градусов;
- мышечные и суставные боли;
- ухудшение общего самочувствия.
После первой фазы болезни наступает восьмидневная ремиссия, после чего она вступает во вторую стадию. Она сопровождается поражениями нервной системы – менингитом, энцефалитом и другими опасными состояниями. Помимо классической картины течения, известны случаи, когда заболевание протекало бессимптомно, со стертыми или нетипичными признаками. Выраженность симптомов зависит от возраста и общего состояния здоровья больного, а также от его анамнеза.
Инкубационный период клещевого энцефалита составляет от нескольких суток до месяца, но чаще всего первые симптомы проявляются через 7-14 дней после заражения. Сдать анализы на наличие вируса в крови следует как можно раньше, до появления первых симптомов. Современные методы диагностики способны выявить вирус в крови уже через 10 дней после укуса.
Диагностика проводится в государственных и частных клиниках, но предпочтительнее выбрать второй вариант, особенно на начальных стадиях заболевания. Далеко не во всех медицинских учреждениях есть необходимая для постановки диагноза аппаратура. Стоимость анализа в частной лаборатории составляет около 3 тыс. рублей.
ВАЖНО! Если клеща удалось извлечь целиком, нужно доставить его в лабораторию для проведения диагностики.
Для выявления клещевого энцефалита используется комплексная диагностика, которая позволяет избежать ошибок, определить стадию болезни и оценить общее состояние организма.

- Общий осмотр. Проводится для выявления симптомов заболевания – у больных определяется ригидность и болезненность мышц, снижение рефлексов, вялость, гиперемия кожных покровов и слизистых оболочек. На второй стадии появляются парезы, параличи и другие расстройства со стороны нервной системы, нарушения дыхания и работы пищеварительной системы.
- Сбор жалоб и анамнеза. Особое значение при постановке диагноза играет факт укуса клеща, регион проживания больного и особенности его профессиональной деятельности. В группе риска находятся люди, которые живут в эпидемиологически неблагоприятных районах, часто бывают в зоне лесов и парков, где встречаются клещи.
- Инструментальные методы. Рентгенологическое исследование, УЗИ и другие инструментальные диагностические методы обычно применяются на поздних стадиях заболевания для оценки поражения внутренних органов.
- Лабораторные методы. Клинические анализы крови считаются наиболее информативным способом диагностики клещевого энцефалита, так как позволяют определить не только факт заражения, но и стадию заболевания, а также эффективность лечения и вакцинации.
По результатам комплексной диагностики врач ставит диагноз и назначает лечение. Больному может понадобиться консультация инфекциониста, невропатолога, ревматолога и других узких специалистов.
ВАЖНО! Вспышки заболеваний наблюдаются в весенне-летний период, а зимой и осенью вероятность заражения практически исключена.

Клещевой энцефалит не имеет специфических симптомов, поэтому при проведении диагностики важно дифференцировать его от других заболеваний таких как клещевой боррелиоз, менингит и т.д., преимущественно тех, которые поражают нервную систему.
- Клещевой боррелиоз (болезнь Лайма). Как и клещевой энцефалит, боррелиоз передаются через укусы клещей и начинаются с лихорадки, головных и мышечных болей, тошноты, общего недомогания. Характерный признак болезни Лайма – мигрирующая эритрема, или небольшое кольцевидное покраснение с белым центром, появляющееся на месте присасывания паразита.
- Полиомиелит. Болезнь сопровождается как общей, так и неврологической симптоматикой, но температура на первых стадиях полиомиелита остается в пределах 37,2-37,5 градусов. Кроме того, у пациентов наблюдается кашель, насморк, понос и запор, но сильные головные боли и подергивания мышц не характерны для клинического течения.
- Грипп. Гриппу и ОРВИ обычно предшествует переохлаждение, общение с зараженными, пребывание в местах большого скопления людей. Наряду с общими симптомами для подобных заболеваний характерны проявления со стороны респираторной системы, насморк, боли в горле и груди, гиперемия слизистых оболочек полости рта.
- Менингит. Эпидемический менингит, в отличие от менингеальной формы клещевого энцефалита, проявляется быстрым развитием неврологических нарушений (при энцефалите они проявляются на второй стадии болезни) и отсутствием указаний на укусы паразитов.
Помимо вышеперечисленных заболеваний, дифференциальную диагностику при подозрении на клещевой энцефалит проводят с гнойными и воспалительными процессами в головном мозге, менингоэнцефалитами, опухолями ЦНС, сыпным тифом, лептоспирозом.
Полезное видео
Ознакомьтесь подробно на видео о диагностике клещевого энцефалита:
Ошибки в постановке диагноза могут привести к серьезным последствиям, а иногда стоить больному жизни, поэтому комплексная диагностика должна проводиться опытными специалистами после проведения необходимых исследований.
Клещевой вирусный менингоэнцефалит может протекать в особо тяжелых формах, вплоть до летального исхода. На первой стадии развития болезни он схож с другими опасными заболеваниями, такими как клещевой боррелиоз, острый полиомиелит, серозный менингит, сыпной тиф, японский комариный энцефалит. Поэтому крайне важна ранняя дифференциальная диагностика, позволяющая однозначно установить истинную причину нарастающих симптомов. Необходимость дифференцировать вирусный энцефалит и боррелиоз объясняется также тем, что эти два заболевания характерны для одних и тех же регионов и возникают они после присасывания клеща в весенне-летний период.
Если при нахождении в эндемичном регионе вы обнаружили на теле клеща, следует незамедлительно провести лабораторные исследования биоматериала, а в случае положительного результата — принять экстренные меры в ближайшие 4 суток после укуса насекомого, обратившись к инфекционисту или терапевту. В нашем обзоре мы рассмотрим, какие методы диагностики существуют и какие показатели анализов на энцефалит и боррелиоз являются сигналом к безотлагательным действиям.
Боррелиоз и энцефалит: что это и в каких случаях следует сдать анализ на наличие инфекции
Среди десятков заболеваний, переносчиками которых являются клещи, двумя — энцефалитом и боррелиозом (болезнью Лайма) — можно заразиться, не покидая территории России. Эти инфекционные болезни часто путают, а между тем, они совершенно разные. Клещевой энцефалит имеет вирусное происхождение, а клещевой боррелиоз — бактериальное. Оба заболевания поражают ЦНС, но болезнь Лайма — также суставы, кожный покров, сердечную мышцу. Энцефалит протекает преимущественно в острой форме, боррелиоз склонен к хронизации. Энцефалит оставляет устойчивый и продолжительный иммунитет, болезнь Лайма вызывает замедленный иммунный ответ с каскадным развитием аутоиммунных реакций, поэтому следующее заражение боррелиозом возможно уже спустя 7 лет. По мере развития каждая болезнь приобретает собственные ярко-выраженные симптомы.
По мере развития вируса происходят постепенные, зачастую необратимые изменения в сосудах и оболочках мозга. Первые две недели болезнь протекает бессимптомно. К 3-й неделе появляются высокая температура, головная и мышечная боль, тошнота, отсутствие аппетита. У четверти заболевших эти симптомы возникают еще позднее, спустя месяц после заражения. С течением времени боли усиливаются. Появляются судороги, паралич конечностей, дезориентация, потеря сознания, кома. При отсутствии помощи — летальный исход.
В зависимости от преобладания тех или иных симптомов, различают несколько форм течения клещевого энцефалита. Наиболее тяжелые, очаговые, формы чаще встречаются на территории Дальнего Востока, наиболее легкие, неочаговые, формы превалируют в центрально-европейской части России (см. табл. 1).
Таблица 1 . Клинические формы течения клещевого энцефалита
| Клиническая форма | Тяжесть | Течение | Прогноз |
| Неочаговые формы | |||
| •Стертая | Легкая форма | Острое | Полное выздоровление |
| •Лихорадочная | Средней степени | Выздоровление с неврологическим дефицитом | |
| •Менингеальная | Тяжелая форма | ||
| Очаговые формы | |||
| •Энцефалитическая | Средней степени | Острое | Полное выздоровление |
| •Менингоэнцефалитическая | Первично-хроническое | Выздоровление с неврологическим дефицитом | |
| •Полиоэнцефалитическая | Тяжелая форма | Вторично-хроническое | |
| •Полиомиелитическая | Стабильное | Хронизация | |
| •Полиоэнцефаломиелитическая | Прогредиентное (с нарастанием симптоматики) | Летальный исход | |
| •Полирадикулоневритическая | |||
Через месяц появляются признаки поражения нервной системы: дефекты речи, частичный паралич конечностей, перепады в настроении. У некоторых больных развивается менингит, нарушаются сердечные ритмы. Если болезнь оставить без внимания, через год начнет прогрессировать потеря слуха, артрит, невралгия, сильная затрудненность речи, потеря ориентации в пространстве.
Боррелиоз хорошо лечится, и главное в этом деле — не допустить перехода заболевания в диссеминированную (распространенную, рассеянную) или хроническую стадию (см. табл. 2). Больному назначают антибиотики на протяжении 2–4 недель, своевременный прием которых практически гарантирует полное выздоровление.
Таблица 2 . Клинические стадии и формы болезни Лайма
В весенне-летний период появляется много опасных насекомых. В их число входит клещ. Вредитель может укусить человека и заразить инфекцией. Чтобы предотвратить распространение заболевания, нужно сдавать кровь после укуса клеща в лабораторию. По результатам будет ясно, нужно ли проводить лечение.
Какие исследования необходимы
Для обнаружения инфекции делают забор крови. Исследования может проводиться одним из следующих методов:
- Иммуноферментный анализ. Это вид обнаружения в крови антител к вирусу. У пациента проводят забор венозной крови. Если организм вырабатывает защитные клетки, человек заражен. Сдать кровь на анализ после укуса клеща необходимо не ранее, чем через 10 дней со дня инцидента. Иммуноферментный анализ наиболее информативен на 3–4 неделе заражения, когда количество антител достигает пика. Он считается особо точным методом. Но все же при положительном ответе рекомендуется провести дополнительные тесты для исключения ложного результата.
- Иммунофлюоресцентный анализ. Для исследования могут использовать сыворотку крови, а также внутрисуставную жидкость. Антитела, вырабатываемые иммунитетом для защиты от инфекций, окрашиваются специальным красителем. После биологический материал изучается под микроскопом. Метод не требует сложного оборудования, поэтому является одним из самых дешевых. Но в точности уступает другим видам проверок.
- ПЦР – метод полимеразной цепной реакции. Исследования проводятся при изучении крови, мочи, суставной или спинномозговой жидкости. Таким способом обнаруживаются в крови инородные ДНК и РНК. Анализ ПЦР после укуса клеща у человека проводится не ранее, чем на 10-й день.
- Вестерн-блот. Специальный тест считается самым точным методом для обнаружения иммунологических проблем. Для анализа проводят забор венозной крови. Биологический материал тестируется на наличие антител к вирусам. Исследование проводится на 10-й день после укуса клеща.

Кроме сдачи крови на обследование, можно предоставить на анализ самого клеща. При этом не придется ждать несколько недель. В течение суток в организации определят, заражено ли насекомое.
Правила транспортировки клеща
Извлечь паразита из тела для исследования лучше всего в медицинском учреждении. Так намного больше шансов избежать заражения. Если самостоятельно доставать насекомое, можно сильно повредить тельце взрослого насекомого, и он еще глубже войдет под кожу. Также в больнице смогут сразу определить, опасен ли паразит.
Если заразное насекомое удалось достать самостоятельно, его рекомендуется отнести в лабораторию. Правила транспортировки клеща:
- После извлечения насекомое помещается в среду с температурой от 2°С до 8°С. До транспортировки лучше всего положить жука в холодильник. Насекомое нельзя замораживать. Если поместить его в морозильную камеру, в лаборатории не смогут проверить паразита на наличие вируса.
- Насекомое переносится в банке. В жаркую погоду можно положить к нему кубик льда.
- После смерти клещ высыхает, а бактерии стремительно гибнут. Если он умер, его нужно держать в емкости с жидкостью. Подойдет мокрый кусочек материи или смоченная вата. Бактерии не погибнут во влажной среде.
- Анализ проводится в первые 48 часов после извлечения клеща. При большом сроке информативность тестов падает и возможны ложные результаты.
Когда проводится анализ
Если на теле обнаружен клещ, проверка на инфекционные заболевания обязательна. Насекомое можно отнести в лабораторию в день заражения. Если такой возможности нет, стоит обратиться к врачу и сдать кровь не менее чем через неделю после укуса. Оптимальный срок – с 11-ого по 14-й день.
Стоит обязательно обратиться к врачу раньше срока, если есть следующие симптомы:
- головная боль;
- быстрая утомляемость;
- боль в мышцах;
- светобоязнь;
- снижение или увеличение температуры тела;
- тошнота и рвота;
- затруднения в дыхании;
- галлюцинации.
Такими симптомами проявляется энцефалит. При ослабленном иммунитете организма признаки болезни могут проявиться еще в первую неделю после укуса. В этом случае риск осложнений особенно велик.
Куда обратиться для обследования
При обнаружении на теле клеща можно позвонить в Скорую помощь. Сотрудники службы проинформируют, по какому ближайшему адресу можно обратиться. Также помощь окажут в районной поликлинике, травмпункте или ближайшей больнице.
Клеща на наличие вирусов могут проверить на месте в большинстве этих учреждений. Если такой возможности нет, медработники направят в лабораторию инфекционной больницы или СЭС.
Сдать анализ крови на платной основе можно в частных клиниках. Также соответствующие лаборатории есть в инфекционных больницах.

Сколько времени ждать результаты анализов
На исследование крови уходит от трех до пяти дней. Стоит учитывать, что во время выходных и праздничных дней срок исследований может увеличиться.
При положительном результате проводится повторный тест. Между двумя исследованиями должно пройти от двух до четырех недель.
Цена анализа на вирусы
Некоторые страховые полисы покрывают стоимость исследований в лаборатории. Но чаще всего исследование проводится на платных условиях.
Стоимость услуги зависит от типа заведения. В государственных учреждениях цена исследования около 300–400 рублей. В частных клиниках она в диапазоне 400–600 рублей. Это стоимость анализа на выявление одного вируса. Клещи могут переносить несколько заболеваний – энцефалит, боррелиоз и ряд других. Поэтому комплексное обследование обойдется в 800–1 200 рублей.
Клещи переносят смертельно опасные заболевания, которые быстро заражают кровь и требуют оперативного лечения. Если вовремя сдать анализы, можно вовремя получить квалифицированную помощь и перенести болезнь в легкой форме.
Опасность получить укус клеща подстерегает человека повсюду – при походе за грибами в лес, прогулках в парке, поездках на дачу. Находясь на ветвях деревьев и в траве, они могут попасть на человека, и тот даже некоторое время может об этом не догадываться.
Переносимые паразитом инфекции могут стать причиной инвалидности или летального исхода. Поэтому важно сделать анализ крови при укусе клеща, чтобы определить наличие инфекции и срочно начать лечение при необходимости.
Какие анализы нужно сдать после укуса клеща
Чем продолжительнее время пребывания клеща на теле, тем выше риск инфицирования от него. Если при контакте в несколько минут риск еще минимален, то при большем времени нахождении паразита на коже он составляет уже 80%.
Клещи не так безобидны, как многие другие насекомые, поэтому каждый должен знать о тех серьезных болезнях, которые они переносят. Сюда относятся:
- Клещевой энцефалит – природно-очаговая инфекция вирусного характера, которая характерна лихорадочным состоянием, отравлением всего организма и поражением серого вещества мозга. Вначале, несколько дней, болезнь может протекать абсолютно бессимптомно. Только к 3–4 неделе сильно повышается температура, тошнота и потеря аппетита, сильные головные боли, судороги и даже парез конечностей, кома. Если не оказать квалифицированную медицинскую помощь, все может закончиться летальным исходом.
- Боррелиоз (или болезнь Лайма) – инфекция, наиболее распространенная среди тех, которые передаются клещами. Болезнь поражает ЦНС, суставы, кожу и сердечную мышцу. Нередко, практически в 50% случаев, переходит в хроническую форму. Подробно о боррелиозном клеще и лечении.
- Конго-крымская геморрагическая лихорадка – тяжелое заболевание, распространяемое клещами, результатом которого становится интоксикация организма и кровотечения.
- Омская геморрагическая лихорадка – вирусное очаговое заболевание с лихорадкой, поражением дыхательных органов и синдромом геморрагии.
- Геморрагическая лихорадка с почечным синдромом – к прочим признакам добавляется тяжелое поражение почек, и даже развитие острой почечной недостаточности.
Все эти заболевания вспыхивают в тех регионах, где их передают клещи, но бывают нетипичные случаи заражения. Если человека укусил клещ, важно знать, какие обязательные первоочередные меры нужно предпринять. К ним относятся:
- Извлечение паразита с помещением его в плотно закрывающуюся емкость для последующего его исследования. Но это целесообразно только тогда, когда есть возможность его своевременной доставки в лабораторию – это должно произойти не позднее чем через сутки;
- Смазать место укуса любым антисептиком – йодом, зеленкой, перекисью и прочими;
- Узнать какие анализы нужно сдать;
- По предписанию врача пройти полный курс медикаментозного лечения;
- самостоятельно контролировать самочувствие месяц, следующий за укусом. Особенно это важно, когда обращения в больницу не было, и клещ не исследовали. Тогда, если появляются тревожные симптомы, все равно потребуется медицинское вмешательство.
В целях безопасности, нельзя:
- брать клеща незащищенными руками – если он заразен, можно также инфицироваться через трещинки на коже;
- ковырять рану с клещом острыми предметами;
- совершать резких движений при извлечении, сдавливать клеща;
- следует заливать рану и мазать, прижигать присосавшегося клеща в надежде, что он выйдет сам;
- расчесывать место поражения.
В любом случае не время поддаваться панике – в 80%, даже если клещ был зараженным, это не вызывает инфицирование человека. Чтобы отмести все сомнения, проводятся анализы крови.
Существует несколько методик проведения анализов:
- ПЦР – метод полимерной цепной реакции, выявляет в крови или другой жидкости возбудителя заболевания. Метод способен установить возбудителя, даже при самой минимальной его концентрации в крови и в самые минимальные сроки. Выполняется очень быстро – лаборантам достаточно всего лишь нескольких часов. Кровь берется из пальца. Из недостатков – потребуется специфическое оборудование, имеющееся далеко не в каждой больнице. Данный анализ нецелесообразно использовать при обнаружении энцефалита – если идет позитивная фаза иммуноглобулина М, то зачастую он дает отрицательный результат.
- ИФА – иммуноферментный анализ обнаруживает антитела к возбудителю болезни в крови, сначала иммуноглобулины М, появляющийся самым первым после заражения. Они являют собой первичный иммунный отклик организма на чужеродные антигены. Затем обнаруживаются иммуноглобулины G, они будут присутствовать в крови долго, так как их основная задача противостоять повторному появлению чужих антигенов. Этот способ очень надежен, что является неоспоримым плюсом. Минусом же можно назвать то, что берется кровь из вены, что не очень практично с маленькими детьми.
- Вестерн-блоттинг схож с ИФА, но обладает еще более высокой точностью, особенно при установлении боррелиоза и для того, чтобы отделить его от энцефалита – в этом метод стопроцентный. В отличие от ИФА, которое обнаруживает общее количество иммуноглобулинов, данное исследование может даже определить антитела на специфические гены возбудителя. Результат анализа представлен в виде полос на тестовой полоске: положительно, отрицательно, сомнительно (неопределенного вида полоски). Он проводится в качестве дополнительного. Дожидаться результатов такого исследования придется 6 дней. Также к недостаткам относят дороговизну этого метода, высокую вероятность неопределенных результатов (в особенности когда речь идет о пациентах с состояниями иммунодефицита) и необходимость в высококвалифицированных лаборантах.
- Хемилюминесцентный иммуноанализ МФА на боррелиоз. Исследуется сыворотка венозной крови. Именно этот метод дает самый точный диагноз, достоверность – свыше 95%. Важно провести его в период 2–4 недель после укуса. Пик антител бывает лишь спустя 3 месяца.
- РИФ – радиоиммуноферментный анализ. Быстр и недорог, но все больше утрачивает свою актуальность и уступает место новым методикам.
- Иммунофлюорисцентный анализ крови – самый доступный из всех. Многие больницы обеспечивают его выполнение. Для установления инфекции используются сыворотка крови, ликвор, суставная жидкость. Помеченные флюорисцином комплексы при обнаружении вируса начинают светиться при рассматривании их в специальный микроскоп.
- Менее 10 ед./мл – отсутствие болезни или слишком ранние сроки его проведения;
- 10–15 – сомнительный;
- 15 и выше – положительный. Причем это возможно при ранее перенесенном боррелиозе и при других болезнях – сифилисе, мононуклеозе и прочих. Анализ повторяют спустя 1–2 недели.
- До 18 ед./мл – отрицательно;
- 18-22 – сомнительно;
- Более 22 – положительно.
В инфекционной больнице подскажут, какие анализы сдать после укуса клеща.
Когда сдавать кровь после укуса паразитом
Анализ сдается чтобы подтвердить либо опровергнуть заболевание. Но это не делается сразу же после укуса – такое обследование не несет никакой нужной информации.
Когда сдавать анализ крови после укуса клеща:
- Наибольшую достоверность дают обследования, проведенные спустя 10 дней – это если анализ делается методом ПЦР.
- Если же используется метод ИФА, то кровь сдают только спустя 4–5 недель.
Антитела М и G в крови возникают лишь через 2–4 недели. Материал должен быть взят точно в установленные сроки потому, что, к примеру, боррелиоз появляется в крови не сразу. Если не соблюдать сроки, то вероятен ложноотрицательный результат.
Кровь нужно сдать два раза на скрытые инфекции. Первый – в установленный по заболеванию срок, а второй спустя месяц после первого. Причем оба раза должен использоваться одинаковый метод. Повторный анализ не делается, если первый положительный.
Сколько делается анализ самого клеща
Не менее важным является исследование самого укусившего клеща. Как уже упоминалось, его не хранят в банке более 24 часов с момента извлечения. Для микроскопического исследования это должно быть живое насекомое.
Совсем другое дело при ПЦР исследовании клеща – он годится и мертвым, достаточно даже какой-то части и годен он будет на протяжении 3 суток. Когда клещ доставляется в лабораторию, отдельно следует сказать, чтобы его исследовали одновременно на все возможные инфекции.
Сколько делается анализ клеща – зависит от лаборатории и оборудования. Чаще такой анализ делается 3 дня. В частных клиниках возможно выполнение исследования за 12 часов. Можно хранить клеща при температуре строго +5 градусов два дня.
Через сколько дней после укуса нужно сдавать кровь
Для выявления боррелиоза очень важно следить за динамикой исследований крови. Анализ берется дважды: первый раз обязательно спустя 10 дней после укуса, а второй – через 2–3 недели после. Повторный анализ необходим для определения эффективности лечения. Лабораторное обнаружение вируса боррелиоза проводится в следующих случаях:
- при нахождении клеща на теле и тем более – нескольких;
- когда укус имел место в эпидемоопасной зоне;
- если обнаружилось, что клещ является носителем вируса;
- когда у пациента отмечаются симптомы болезни;
- для дифференцирования одного заболевания от других, со схожей симптоматикой (например, менингита);
- для того чтобы определить, насколько эффективным было назначенное лечение;
- в целях подтверждения диагноза.
Забор крови берется из вены, утром натощак. Желательно не курить хотя бы час до анализа.
Возвращаясь к вопросу, какие анализы сдают при укусе клеща, важно запомнить одну вещь: иногда, правда, очень редко, могут одновременно развиваться боррелиоз и энцефалит, поэтому сдавать нужно на все одновременно.
Популяции этих насекомых обитают в любой климатической зоне по всей России. Значит, любой человек может стать потенциальной жертвой этого насекомого. Конечно, оптимальным вариантом является своевременная вакцинация от клещей. Но, в любом случае, после его укуса, не стоит впадать в панику, а четко следовать инструкции и сдать анализы на обнаружение болезней, которые передаются клещами.

Какие опасности несёт в себе укус клеща
Мелкие членистоногие паразиты являются переносчиками около 15 заболеваний, половина из которых представляет реальную угрозу для человека. Течение инфекций обычно происходит очень тяжело, реабилитационный период составляет до 12 месяцев, а некоторые осложнения приводят даже к инвалидности.

Маленький паразит может стать источником опасной заразы
Как выглядит укус клеща
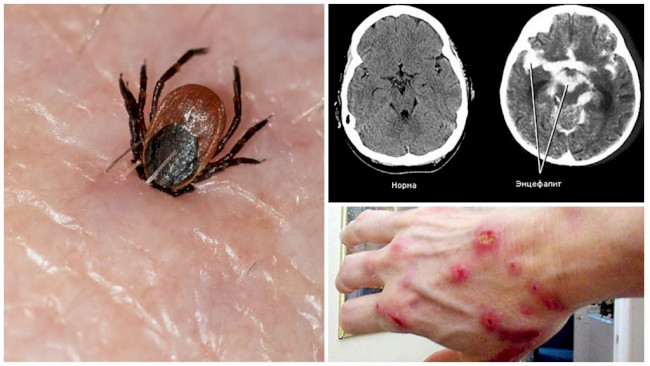
Укус клеща выглядит точечным пятнышком с покраснением вокруг, которое возникает в результате аллергической реакции на слюну клеща, выделяемую им для анестезии и предотвращения свёртываемости крови.
Красное пятно вокруг места прокола является следствием аллергической реакции на слюну клеща
Иногда на месте укуса можно наблюдать небольшую чёрную точку. Это говорит о том, что в результате каких-то неудачных манипуляций голова клеща отвалилась и осталась на коже. В этом случае перво-наперво необходимо удалить инородное тело. После того как поражённый участок кожи обработан спиртом, ранку очищаем продезинфицированной иголкой и смазываем йодом или спиртом.
Два варианта последствий контакта с кровососом
После укуса паразита есть два варианта развития событий. Первый: удачный. Если клещ был стерильным, то есть незаражённым, покраснение и возможный зуд в районе укуса бесследно пройдут. При этом важно помнить о том, что поражённый участок кожи стерильным клещом не вызывает (!) болевых ощущений. И второй сценарий развития событий: неудачный, то есть паразит был заражённым.
Поскольку укус клеща может остаться незамеченным, даже после того, как он насосался крови и отвалился, следует разобраться с более явными симптомами контакта с паразитом. К ним относятся:
- температура;
- озноб;
- боли в мышцах;
- ломота (которая, к слову, многими воспринимается как признак простуды после проведённого на природе отдыха);
- повышенная сонливость;
- неприятные ощущения при контакте со светом.
Перечисленные симптомы могут появиться уже через 2–4 часа после укуса. В среднем они появляются через 1–3 недели после заражения.

Симптомы могут появиться спустя несколько дней после укуса
К этой категории относятся в том числе дети и беременные. Проявления последствий укуса клеща у них может выражаться следующим образом:
- сильная мигрень;
- нездоровый румянец;
- тошнота, диарея;
- повышение температуры до 39 градусов;
- покраснение глаз;
- хриплое дыхание;
- галлюцинации.
Можно ли по внешнему виду определить стерильного или энцефалитного клеща
Ответ на этот вопрос будет однозначным — нет. Существует заблуждение, что энцефалитные клещи более крупные, чем стерильные. Однако размеры паразита определяются его возрастом, видом, а не носительством инфекции. Единственный шанс до проведения лабораторных анализов сказать, является ли укусивший паразит заражённым, это определить его вид: считается, что наиболее вероятными носителями энцефалита являются таёжные и лесные (собачьи) клещи.

Отличить эти два вида клещей, особенно в районах, где ареалы их обитания пересекаются, может только специалист
Что делать после обнаружения укуса
Инкубационный период развития инфекций, передаваемых клещом, составляет в среднем 2 недели. В течение этого срока при отсутствии описанных симптомов сдавать какие-либо анализы бесполезно: результаты не будут объективными. При этом очень важно как можно быстрее определить, попала ли инфекция в организм человека. Для этого нужно отнести укусившего паразита в лабораторию. Результаты исследования будут известны через несколько дней (в среднем через 3 суток), но услуга проведения анализа платная. В среднем её стоимость колеблется в пределах 900 рублей.
Процедура анализа проводится в:
- поликлинике или больнице при наличии необходимого оснащения;
- СЭС;
- частных лабораториях, исследующих вирусы;
- Центре Роспотребнадзора.
Узнать адрес конкретной организации, принимающей клещей на исследование, можно в регистратуре местной поликлиники.

Чтобы узнать адрес ближайшей лаборатории, исследующей клещей на носительство инфекций, нужно обратиться в ближайшую поликлинику
Поскольку для выявления носительства инфекций нужная ДНК сохраняется в теле клеща около 72 часов, то в лабораторию желательно доставить живую особь. Если паразит остался жив, то его нужно правильно сохранить до момента диагностики.
- Смачиваем ватку водой.
- Кладём её на дно ёмкости с плотно закрывающейся крышкой.
- Помещаем в сосуд клеща.
- Храним в холодильнике при температуре до +5 градусов не более полутора суток.
Принесённого кровососа необходимо исследовать не только на энцефалит, но и на боррелиоз, так как после анализа паразита не возвращают, а значит, нет возможности отнести его в другую лабораторию.
Для ПЦР-исследования возможно использование частей клеща. Но этот вариант анализа применяется редко.
Если исследования клеща показали положительный результат, или если укусившего клеща не удалось сохранить, пострадавший должен посетить врача-инфекциониста, который после осмотра места укуса, назначит анализы. Материалом для исследования служит сыворотка крови пациента.
Для проведения анализов исследуется кровь пострадавшего от укуса клеща
| Исследование | Особенности |
| Иммунофлуоресценция (МФА) | Делается повсеместно, самый простой и дешёвый способ анализа. Возбудители инфекции в люминесцентном микроскопе будут светиться, как светлячки. |
| Иммуноферментная диагностика (ИФА) | Даёт самый точный результат, выявляет заражение на раннем сроке. |
| Вестерн-блот | Достоверно показывает заражение боррелиозом и энцефалитом. Назначается для подтверждения результатов других исследований. |
| ПЦР (метод полимеразной цепной реакции) | Часто показывает ложный результат на заражение энцефалитом. Для достоверной диагностики следует использовать несколько ПЦР-систем (исследование крови, клетки кожи, мочи, спинномозговой и суставной жидкости). |
Сразу после укуса мчаться сдавать кровь не нужно: исследование не покажет объективной картины последствий контакта с паразитом. Анализ на наличие антител к энцефалиту сдаются через 2 недели после укуса клеща, к боррелиям — через 3 недели, а ПЦР проводится через 10 дней после контакта с паразитом.
Если первый цикл анализов дал отрицательные результаты, но для окончательного их подтверждения можно повторить процедуры диагностики через месяц.
В случае если клещ укусить не успел, сдавать анализы не нужно.

Наиболее достоверный результат можно получить, если сдать сразу несколько анализов
Первая помощь при укусе клеща
Если обнаружен присосавшийся клещ, то необходимо как можно скорее обратиться в травмпункт, где специалист правильно снимет паразита, максимально сохранив его для последующей диагностики. Если же нет возможности добраться до медицинского учреждения, то извлекать клеща придётся самостоятельно. Обратите внимание: если в теле человека осталась голова клеща, то для её извлечения потребуется хирургическое вмешательство.
Нюансы проведения экстренной профилактической вакцинации
Пациентам после укуса клеща в течение 72 часов (позже эффект снижается) может быть сделана внутримышечная или внутривенная инъекция иммуноглобулина — клеток крови, поддерживающих иммунитет человека. Видов иммуноглобулина существует несколько, но медики обычно назначают вакцинацию противоэнцефалитным иммуноглобулином, так как это заболевание считается самым опасным. При заражении бореллиозом или другими инфекциями, передаваемыми клещами, эффекта от вакцинации не будет. Препарат производится из сыворотки крови людей, перенесших клещевой энцефалит, то есть имеющий к нему антитела, и вводится для лечения или предотвращения развития болезни. Доза рассчитывается по весу человека, средняя стоимость препарата на 10 кг веса — 900 рублей. В первые 24 часа после контакта с паразитом вводится 0,1 мл на килограмм веса, через 48 часов и 72 часа — по 0,2 мл на килограмм.
Это интересно. Многие пострадавшие не торопятся делать вакцинацию, аргументируя это тем, что процент заражённых клещей очень мал. Например, в 2015 году в Новосибирске и области из 10181 паразита, сданного на анализ, лишь 198 оказались инфицированными. И тем не менее даже 2% — это риск.
Инъекции иммуноглобулина после укуса клеща ставятся, если:
- нет возможности исследовать паразита на носительство;
- анализ клеща показал положительный результат на наличие возбудителей;
- пациент, только начавший курс профилактической вакцинации, подвергся нападению паразита;
- человек оказался привит, но подвергся множественной атаке клещей.
Это интересно. Если пострадавший был привит в профилактических целях, то об этом следует обязательно сказать врачу, чтобы он мог правильно рассчитать дозу иммуноглобулина.
Есть ряд случаев, когда иммуноглобулин до получения результатов исследования клеща не ставят. К таким относится:
- аллергические реакции на компоненты донорской крови;
- непереносимость белков;
- беременность и лактация, так как последствия воздействия препарата на плод и грудничка в этот период до конца не изучены (если же вероятность заражения подтверждена исследованием клеща, то вакцинация проводится, но доза рассчитывается под срок беременности или возраст малыша).
Однако если клещ заражён или нет возможности его исследовать, то иммуноглобулин вводится на фоне антигистаминных средств или соответствующей терапии.
Детям иммуноглобулин вводится только (!) в том случае, если врач после осмотра выявил явные подозрения на заражение или исследование клеща, укусившего малыша, дало положительные результаты.
Обычно у людей, не подверженных аллергическим реакциям, никаких последствий введение иммуноглобулина не вызывает. Но у пациентов с противопоказаниями может возникнуть:
- вялость после введения большой дозы;
- болевые ощущения в месте введения препарата;
- повышение температуры до 37,5 градусов;
- анафилактический шок.
Так как введение иммуноглобулина может вызвать осложнения, при вакцинации нужно следовать определённым правилам:
- инъекция ставится только под наблюдением врача;
- препарат вводится через капельницу в вену или шприцем внутримышечно;
- внутримышечная доза вводится в несколько приёмов в разные места, чтобы предотвратить аллергические реакции на большие дозы.
Чтобы избежать аллергических реакций, дозу для инъекции вводят в несколько приёмов
Если избежать укуса клеща не удалось, очень важно помнить три правила. Первое: клеща нужно сохранить для последующего анализа, а значит, постараться аккуратно снять с кожи, если нет возможности быстро добраться до медучреждения. Второе: если есть подозрения на то, что паразит заражён, к примеру, прицепился он на эндемичных по клещевому энцефалиту областях, то следует сделать инъекцию иммуноглобулина. Третье: все свои действия необходимо согласовывать с врачом. И, безусловно, быть внимательным к своему самочувствию.
Читайте также:


