Анэмбриония из за инфекции
Анэмбриония – это патологическая беременность, при которой в полости плодного яйца отсутствует эмбрион. Это означает, что у женщины наступила беременность и оплодотворенная яйцеклетка имплантировалась в слизистую оболочку матки. Однако под влиянием определенных факторов эмбрион прекратил свое развитие, а плодное яйцо продолжило увеличиваться в размерах. Поэтому данную патологию еще называют синдромом пустого яйца.
Анэмбриония представляет собой широко распространенное осложнение беременности, наблюдаемое примерно у 15% беременных женщин в первом триместре. Заболевание оказывает сильное негативное влияние на психоэмоциональное состояние женщины, особенно если беременность была не только желанной, но и долгожданной. В таких случаях у пациенток нередко развивается подавленное настроение, ухудшается сон, а в тяжелых случаях перенесенный стресс может стать причиной депрессии.
Причины анэмбрионии и факторы риска
В настоящее время точные причины анэмбрионии не известны. Считается, что основную роль в гибели эмбриона на ранних стадиях развития играют генетические факторы, то есть к возникновению анэмбрионии может привести неправильный набор хромосом у плода. Если произошло оплодотворение полноценной яйцеклетки патологически измененным сперматозоидом или наоборот, патологически измененной яйцеклетки здоровым сперматозоидом, зародыш оказывается неполноценным, слабым, возможно нежизнеспособным, и женский организм избавляется от него.
Факторами риска, значительно увеличивающими риск развития анэмбрионии, являются:
- злоупотребление алкогольными напитками на этапе планирования и во время беременности;
- курение;
- наркомания и токсикомания;
- состояние хронического стресса, обусловленное конфликтными ситуациями в быту или на работе;
- состояние сильного острого стресса (смерть близкого человека, катастрофа и т. д.), пережитое в первые недели беременности;
- значительные патологические колебания гормонального фона;
- воздействие на женщину ионизирующей радиации, токсических веществ на самых ранних этапах беременности;
- острые инфекционные заболевания, вызываемые вирусами (грипп, краснуха, ветряная оспа) или бактериями (пиелонефрит, цистит, пневмония).
Причиной анэмбрионии могут стать и чрезмерные физические нагрузки, выполняемые женщиной на ранних сроках беременности. Именно поэтому данное осложнение часто наблюдается у профессиональных спортсменок, не прекращающих свои напряженные тренировки после наступления беременности.
Сама по себе анэмбриония не оказывает негативного влияния на физическое здоровье женщины, однако она способна стать причиной психических расстройств (бессонница, подавленность, безразличие к окружающему, депрессия), конфликтов в семье.
Симптомы анэмбрионии
Отсутствие эмбриона в плодном яйце протекает бессимптомно, то есть признаки анэмбрионии аналогичны признакам нормально протекающей беременности раннего срока:
- прекращение менструальной функции (физиологическая аменорея);
- нагрубание и увеличение молочных желез;
- у повторно беременных может выделяться молозиво;
- нарастание уровня хорионического гонадотропина (ХГЧ);
- тошнота, рвота, слюнотечение и другие проявления раннего токсикоза беременных;
- увеличение размеров матки.
В недиагностированных случаях первым признаком анэмбрионии может стать самопроизвольное прерывание беременности, т. е. выкидыш. Это состояние характеризуется появлением кровянистых выделений из половых путей, которые могут иметь различную интенсивность, начиная от незначительных мажущих и заканчивая обильными, требующими незамедлительного оказания профильной медицинской помощи. В некоторых случаях появление кровянистых выделений сопровождается болью в области малого таза.
Диагностика
Предположить у беременной женщины анэмбрионию врач может по следующим признакам:
- несоответствие размеров матки предполагаемому сроку беременности (отставание в размере);
- замедленный рост концентрации хорионического гонадотропина, не соответствующей предполагаемому сроку гестации.
Подтвердить диагноз анэмбрионии возможно только по результатам ультразвукового исследования полости матки. На эхограмме определяется плодное яйцо, в котором отсутствуют желточный мешок и эмбрион. Учитывая вероятность диагностической ошибки, женщине рекомендуют повторить ультразвуковое исследование через 7–10 дней. Только если и в ходе этого исследования не будет обнаружен эмбрион, ставят окончательный диагноз анэмбрионии.
Лечение
Лечение анэмбрионии заключается в искусственном прерывании беременности. Иногда, в довольно редких случаях, врачи прибегают к выжидательной тактике, то есть ожидают, когда организм женщины сам отторгнет неполноценное плодное яйцо и произойдет самопроизвольный аборт.
Для искусственного прерывания беременности применяют медикаментозные и хирургические методы. Большинство специалистов отдает предпочтение медикаментозному аборту, как наиболее щадящему методу. Женщине назначают лекарственные средства, значительно повышающие тонус мускулатуры матки и тем самым способствующие изгнанию из ее полости пустого плодного яйца.
Хирургическое прерывание беременности путем инструментального выскабливания полости матки чаще всего применяют в тех случаях, когда у пациентки произошел неполный самопроизвольный выкидыш, сопровождающийся обильным кровотечением.
Абортивный материал отправляется на гистологическое исследование. В ряде случаев возможно проведение и его генетического исследования, однако для этого необходимо соблюдение ряда условий, которые не всегда выполнимы (для генетического исследования нужны не погибшие, а делящиеся клетки).
После прерывания беременности проводят антибактериальную терапию, назначают препараты, улучшающие функции иммунной системы.
Если у пациентки развивается депрессивное состояние, может быть целесообразным назначение антидепрессантов, транквилизаторов. Рекомендуется консультация психотерапевта.
Следующую беременность следует планировать не ранее чем через полгода после перенесенной анэмбрионии.
Возможные последствия и осложнения
Сама по себе анэмбриония не оказывает негативного влияния на физическое здоровье женщины, однако она способна стать причиной психических расстройств (бессонница, подавленность, безразличие к окружающему, депрессия), конфликтов в семье.
Искусственное прерывание беременности может сопровождаться следующими осложнениями:
- маточное кровотечение;
- повреждение шейки матки;
- разрыв матки;
- нарушение свертываемости крови (развитие ДВС-синдрома, коагулопатий);
- резус-сенсибилизация;
- неполное извлечение плодного яйца;
- вторичное бесплодие;
- перфорация тела матки.
Одним из самых опасных осложнений искусственного прерывания беременности является острый эндометрит, который может, в свою очередь, стать причиной сепсиса, токсико-инфекционного шока и гибели пациентки.
По данным статистики уровень смертности при искусственных медицинских абортах составляет менее 0,05 на 100 000 выполненных вмешательств и зависит от методики аборта, а также срока, на котором производилось прерывание беременности.
Прогноз
В целом прогноз для жизни и детородной функции благоприятный. Следующую беременность следует планировать не ранее чем через полгода после перенесенной анэмбрионии. Это время необходимо для восстановления организма женщины. В большинстве случаев повторные беременности протекают нормально и заканчиваются родами в срок.
В тех случаях, когда один или оба родителя страдают какими-либо генетическими заболеваниями, у женщины могут возникать повторные случаи неразвивающейся (замершей) беременности, в частности анэмбриония.
Профилактика
Специфическая профилактика анэмбрионии не разработана. Для предотвращения развития этой патологии семейной паре рекомендуют ответственно отнестись к этапу планирования беременности. Супругам следует пройти медицинское обследование, вылечить все выявленные заболевания. Очень важно вести здоровый образ жизни (отказ от вредных привычек, правильное питание, умеренная физическая активность, соблюдение режима труда и отдыха). С первых дней беременности женщине следует находиться под регулярным наблюдением акушера-гинеколога и отказаться от чрезмерных физических нагрузок.
Анэмбриония представляет собой широко распространенное осложнение беременности, наблюдаемое примерно у 15% беременных женщин в первом триместре.
При последующих беременностях семейной паре рекомендуется консультация генетика.
Если причина анэмбрионии заключается в патологии сперматозоидов, рекомендуется искусственное оплодотворение донорской спермой или процедура ИКСИ, для проведения которой врач-эмбриолог под микроскопом производит отбор наиболее подвижных сперматозоидов с нормальным морфологическим строением. Затем при помощи специальной микроиглы вводят один из отобранных сперматозоидов в полость яйцеклетки, заранее полученной от женщины. В дальнейшем оплодотворенную яйцеклетку переносят в полость матки, где она имплантируется.
В тех случаях, когда причина анэмбрионии кроется в патологии яйцеклеток или наличии генетических мутаций у женщины, семейной паре может быть рекомендовано экстракорпоральное оплодотворение (ЭКО) с использованием донорской яйцеклетки. Еще одним решением такой ситуации может быть суррогатное материнство.
Видео с YouTube по теме статьи:
Наступление долгожданной беременности всегда является радостным событием. Но если женщина на очередном визите к гинекологу слышит диагноз анэмбриония, это может навсегда разбить ее мечты о счастливом материнстве. Остановка развития плода чаще происходит неожиданно, о чем беременная может даже и не подозревать. Как своевременно установить диагноз и выявить причины анэмбрионии? Как обследоваться, чтобы избежать замершей беременности в будущем? На эти и многие другие вопросы я отвечу на примере истории из своей практики.

История из практики
За консультацией обратилась молодая женщина Анна 42 лет. Она недавно выписалась из больницы, где ей на 8-й неделе было произведено инструментальное удаление плодного яйца по причине анэмбрионии. Анна сообщила, что это вторая беременность, у нее уже есть один ребенок в браке. Но второй раз она забеременела очень сложно, 2 года лечилась от бесплодия.
Девушка была подавлена. Сразу после УЗИ из женской консультации ее направили в стационар, хотя у женщины не было никаких жалоб. Врач в больнице ей ничего не объяснил, просто сделал выскабливание. И теперь пациентка хотела узнать, в чем причина анэмбрионии, и как предотвратить повторные случаи.
Анэмбриония - это разновидность замершей беременности, при которой отсутствует эмбрион в развивающемся плодном яйце. При анэмбрионии формирование эмбриональных структур прекращается еще на этапе дифференцировки внутренней клеточной массы.
При этом по данным УЗИ плодное яйцо имеет меньшие размеры, чем в норме, эмбрион не виден. Возможен другой вариант, когда размеры плодного яйца соответствуют срокам беременности, эмбрион визуализируется, но имеет очень маленькие размеры, сердцебиение отсутствует.
Анна не понимала, откуда могла взяться анэмбриония, если предыдущая беременность 10 лет назад протекала без осложнений и закончилась родами. Я объяснила женщине, что с годами мы не молодеем, в организме нарушаются различные процессы, в том числе, созревание половых клеток. Поэтому самой частой причиной анэмбрионии являются хромосомные аномалии (ХА) плода вследствие неправильного перераспределения хромосом в яйцеклетках и сперматозоидах у родителей.

Хромосомные аномалии у плода при анэмбрионии
Чаще эмбрионы с неправильным кариотипом (набором хромосом) гибнут на самых ранних сроках беременности. Так, в первые 6–7 недель неправильный кариотип имеют большинство (60–75%) погибших плодов. Среди хромосомных аномалий при анэмбрионии чаще выявляются:
- аутосомная (неполовая) трисомия (три хромосомы вместо двух) – 45-55%,
- моносомия (одна хромосома вместо двух) – 20-30%,
- триплоидия (тройной набор всех хромосом) – 15-20%
Одним из наиболее частых видов хромосомных аномалий является синдром Дауна - трисомия по хромосоме 21. Изменение количества хромосом часто несовместимо с жизнью и приводит к гибели эмбриона, что является одной из главных причин выкидышей в первом триместре. Вероятность зачатия ребенка с синдромом Дауна повышается с возрастом.
Всегда ли прерывается беременность при анэмбрионии?
Еще один очень важный вопрос волновал мою пациентку: неужели надо было удалять беременность? У Анны не было никаких жалоб: ни болей, ни кровяных выделений. Поэтому она считала, что выскабливание ей проведено безосновательно.
Я объяснила девушке, что, если погибший плод долго находится в полости матки, то структура плодного яйца резко меняется, его контуры и форма становятся нечеткими, размеры матки отстают от срока беременности.
Гибель плода не всегда сопровождается быстрым самопроизвольным изгнанием. Матка не сразу отторгает погибший плод (эмбрион). Часто наблюдаются случаи, когда погибшее плодное яйцо задерживается в матке на неопределенно долгое время. Это представляет угрозу не только здоровью, но и жизни женщины из-за риска развития воспалительного процесса и кровотечения, поэтому требует активной тактики.
Если никакие действия не предпринимаются, процесс протекает самопроизвольно и при наличии анэмбрионии всегда заканчивается выкидышем: в ответ на гибель плода происходит постепенное его отторжение с помощью фибринозно-лейкоцитарной экссудативной реакции.
В ходе этого процесса из сосудов эндометрия (слизистой оболочки матки) выделяются эритроциты, элементы тромбоцитов, что ведет к постоянным мажущим кровянистым выделениям. Тело матки становится мягким, тонус миометрия исчезает, шейка приоткрывается. Все признаки беременности (цианоз влагалища, шейки матки) исчезают. Происходит выкидыш, нередко сопровождающийся значительной кровопотерей.
Анна все равно не могла смириться с тактикой врача. Она сомневалась в правильности установленного ей диагноза. Анэмбриония была выявлена по данным УЗИ. Повторное исследование не проводилась. Аня считала, что ее выскаблили неправомочно.
Кроме того, сегодня широко применяется лабораторная диагностика замершей беременности. В качестве дополнительных тестов используют определение в сыворотке крови уровней альфа-фетопротеина (АФП), ХГЧ и трофобластического b-1-гликопротеина. При гибели плода отмечают высокое содержание АФП (в 2–4 раза выше нормы), а также снижение уровня трофобластического b-1-гликопротеина (в 6–18 раз) и ХГЧ (в 3– 9 раз). К сожалению, лабораторное обследование у моей пациентки в стационаре также не выполнено.

Лечебная тактика при анэмбрионии
Как мы уже сказали, при анэмбрионии беременность рано или поздно прервется. Поэтому, если диагноз не вызывает никаких сомнений (то есть подтвержден при серии УЗИ, а также при лабораторном обследовании), на сроках до 14 недель производят удаление погибшего плодного яйца под визуальным контролем. С этой целью выполняется гистероскопия - осмотр полости матки через специальный эндоскопический прибор (гистероскоп).
При гистероскопии оценивают локализацию плодного яйца, состояние эндометрия, затем удаляют плодное яйцо, прицельно берут гистологический материал из плацентарного ложа и промывают полости матки раствором антисептика. По показаниям вводят антибиотики.
Важную роль в установлении причины самопроизвольного выкидыша играет цитогенетическое исследование абортного материала. После выскабливания удаленное плодное яйцо помещают в специальную транспортную среду и немедленно доставляют в лабораторию цитогенетики, где выполняют генетический анализ.
Замороженная либо помещенная в формалин ткань не пригодна для цитогенетического исследования. Быстрая доставка и использование для анализа нескольких образцов увеличивает вероятность положительного результата, который обычно составляет 85%. Цитогенетическое исследование позволяет выявить ХА аномалии у плода, которые и стали причиной анэмбрионии.
К сожалению, как мы уже сказали, Анне не было выполнено цитогенетическое исследование. Поэтому в данном клиническом случае о наличии ХА у плода судить не представлялось возможным. В связи с чем, я предложила женщине пройти комплексное обследование с целью выявления других причин анэмбрионии.
Частой причиной замершей беременности являются инфекции. Лишь 10% случаев раннего прерывания беременности связаны с острой инфекцией у матери. В то же время, хронические инфекционные заболевания матери вызывают пороки у плода (например, пороки сердца или нервной системы), способствующие внутриутробной гибели.
Выделена группа грозных инфекций (так называемых ТОРЧ): Т – токсоплазмоз (toxoplasmosis); R – краснуха; С – цитомегаловирусная инфекция; H – герпес. Они особенно опасны женщинам, которые планируют зачатие, беременным, а также плоду и новорожденному, в связи с чем их объединили в особую группу.
При первичном возникновении во время беременности ТОРЧ-инфекции могут оказывать негативное воздействие на все системы и органы плода, особенно на его центральную нервную систему, повышая риск развития выкидыша, врожденных пороков развития, в том числе несовместимых с жизнью.
Также не стоит забывать и о половых инфекциях. Многие из них также опасны для плода и могут вызвать его гибель. У большинства пациенток с анэмбрионией определяется смешанная вирусно-бактериальная флора. Чаще других выявляются следующие возбудители:
- мико- и уреаплазмы,
- хламидии,
- гонококки,
- цитомегаловирус,
- трихомонады.
Среди других причин, вызывающих гибель плода, одно из ведущих мест занимает гиперандрогения – повышенный уровень мужских половых гормонов. Гиперандрогения приводит, с одной стороны, к гибели зародыша непосредственно, а с другой стороны – к плацентарной недостаточности.
Комплексное обследование при анэмбрионии
Для выявления причин анэмбрионии для Анны ее мужа был разработан индивидуальный план обследования, в него вошли:
- скрининг на половые инфекции (для обоих),
- спермограмма,
- гормональный профиль,
- консультация генетика и андролога.
Анна прошла все обследования. Никаких серьезных нарушений у нее не было. Гормональный профиль оказался нормальным, инфекцией не обнаружено. Также пара посетила генетика, наследственных заболеваний у них не диагностировано, но, учитывая возраст родителей, вероятность развития ХА плода в последующих беременностях исключить не удалось. Кроме того, у партнера в спермограмме выявлена астенозооспермия (сокращение количества активных сперматозоидов), что могло стать причиной бесплодия и замершей беременности. После окончания обследования Анна переживала из-за будущей беременности. Она и в прошлый раз забеременела с трудом и теперь не знала, как зачать здорового малыша.
На первый взгляд, задача была нерешаемой. Но, как известно, достижения современной медицины позволяют добиваться любых целей. Учитывая патологию спермы у мужа и имеющийся риск развития ХА плода у женщины в возрасте 42 года, я предложила Анне один очень эффективный способ забеременеть и на 100% получить здоровый эмбрион.
Преимплантационная генетическая диагностика
Сегодня пара, пережившая диагноз анэмбрионии, может иметь гарантии, что их будущий ребенок абсолютно здоров! В программе экстракорпорального оплодотворения (ЭКО) есть возможность до имплантации подвергнуть эмбрион генетическому исследованию, которое называется преимплантационной генетической диагностикой (ПГД).
Анна очень обрадовалась такому варианту и приступила к сбору анализов для ЭКО. Тем более, что сегодня ЭКО проводится по полису обязательного медицинского страхования (ОМС), то есть бесплатно!
Анна обратилась в районную больницу, где ее включили в программу ЭКО. Пациентка участвовала в нескольких протоколах. И через год после нашего знакомства она забеременела. Анна прошла сложный путь. Ей производилась интрацитоплазматическая инъекция сперматозоида (ИКСИ) в связи с патологией спермы у мужа. Потом пациентке сделали ПГД, большинство полученных эмбрионов оказались здоровыми. Два эмбриона подсадили в матку, еще три – заморозили. Сейчас Анна вынашивает беременность и не исключает вероятности того, что захочет стать мамой в третий раз.

Что это за состояние
Замершая беременность может возникать из-за прекращения развития зародыша или при его изначальном отсутствии. Состояние анэмбрионии называют синдромом пустого плодного яйца. Иногда в матке прекращается развитие бластоцист – клеток, получившихся в результате соединения сперматозоида и яйцеклетки.
Происходит это в первые дни беременности – обычно до окончания второй недели. При этом плодные оболочки продолжают развиваться. Яйцо растет без эмбриона внутри, продолжают вырабатываться все гормоны, поддерживающие беременность. Выкидыш при этом заболевании возникает крайне редко.
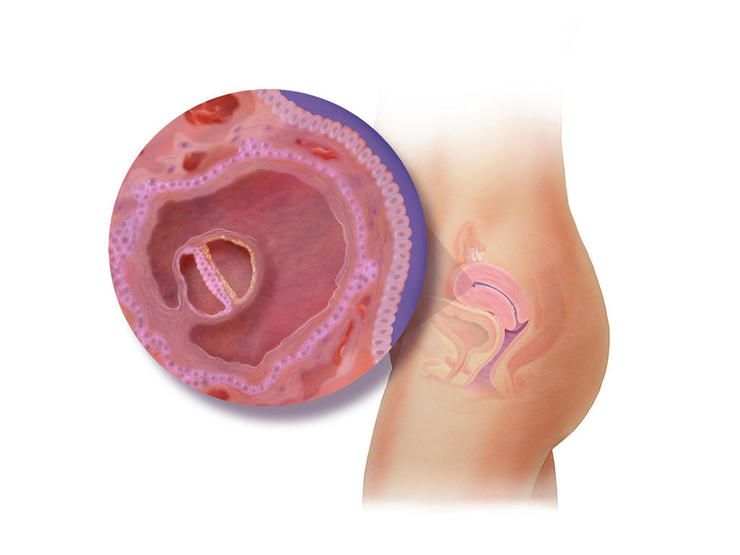
Анэмбриония – отсутствие зародыша в плодном яйце
Как должно быть в норме
При слиянии яйцеклетки и сперматозоида образуется одна клетка. Она активно делится, в результате чего формируется зародыш. Плодное яйцо прикрепляется к стенке матки, внутри него образуется плацента. К ней пуповиной прикреплен зародыш. При нормальном развитии беременности эмбрион увеличивается в размере, формируются все органы.
Причины патологии
Из-за чего происходит прерывание развития эмбриона, объясняется многими факторами. Благодаря современным методам диагностики состояние стали обнаруживать намного чаще. Все причинные факторы патологии только предположительные.
- В 80% случаев состояние возникает из-за генетических нарушений. Это грубое повреждение хромосом или изменение их расположения в клеточном ядре. В результате организм женщины воспринимает эмбрион как нежизнеспособный и прекращает его развитие.
- Воздействие на формирующийся зародыш оказывают вирусы и бактерии. Наиболее опасно заражение на раннем сроке инфекциями из группы TORCH – токсоплазмоз, краснуха, корь, герпес.
- Хронические мочеполовые инфекции, эндометрит. Нарушается питание зародыша.
- Облучение. Под воздействием радиоактивных веществ чувствительные клетки эмбриона гибнут.
- Лекарственные препараты. Антибиотики, цитостатики, гормональные вещества подавляют развитие зародыша.
- Гормональный дисбаланс. Он наблюдается при различных эндокринных заболеваниях, не только гинекологических.
- Аутоиммунные заболевания. Красная волчанка, ревматоидный артрит вызывают нарушения микроциркуляции, из-за чего страдает питание зародыша.
Установить конкретную причину прекращения развития эмбриона очень сложно.
Повышает риск развития патологии отягощенная наследственность. Если у матери женщины были проблемы с вынашиванием беременности, вероятность такой же патологии у последней достигает 60%. Косвенное влияние оказывают вредные привычки девушки – курение, злоупотребление алкоголем, наркотики. Синдром пустого плодного яйца нередко диагностируется у профессиональных спортсменок.
Косвенной причиной анэмбрионии являются вредные привычки
Основные симптомы и признаки
Для анэмбрионии характерно отсутствие выраженной клинической симптоматики. Женщина по всем признакам ощущает свою беременность:
- набухание груди;
- тошнота;
- изменение настроения.
Это объясняется сохраняющимся функционированием желтого тела в яичнике и выделением гормонов. На предварительном УЗИ обнаруживается плодное яйцо, врач подтверждает беременность. Но дальнейшего развития эмбриона не наблюдается. Обнаруживается патология только при повторном обследовании, которое должно определить наличие зародыша, но его в плодном яйце нет.
В редких случаях синдром пустого плодного яйца приводит к самопроизвольному аборту. Возникает боль в нижней части живота, из влагалища идет кровь. Состояние требует неотложной госпитализации в гинекологический стационар.
Методы обследования
Выявить отсутствие эмбриона в матке до 6-й недели сложно. Беременность внешне развивается по всем правилам:
- продолжает вырабатываться прогестерон и ХГЧ;
- ректальная температура остается повышенной;
- появляются клинические признаки;
- УЗИ обнаруживает в матке плодное яйцо.
Окончательный диагноз ставят после 8-й недели беременности. На этом сроке ультразвук уже может определить наличие или отсутствие эмбриона в плодном яйце. Главный признак – отсутствие зародыша в яйце размером более 25 мм.
При обычном осмотре выявить симптомы патологии нельзя. На раннем сроке врач не может прослушать сердцебиение, определить части тела зародыша.
Дополнительные критерии диагноза:
- неправильная форма плодного яйца;
- несоответствие его размера сроку беременности;
- недостаточно прикрепленный к стенке матки хорион;
- на сроке более 7 недель не выслушивается сердцебиение.
С помощью УЗИ определяются три типа синдрома:
- Эмбрион не обнаруживается. Размер яйца значительно меньше, чем должен быть на данном сроке. Матка увеличена незначительно.
- Эмбрион отсутствует. Матка увеличена в соответствии со сроком беременности.
- Наличие одновременно пустого плодного яйца и нормально развивающегося зародыша. Такое случается при зачатии методом ЭКО, когда в матку подсаживают несколько эмбрионов сразу.
Внешне различить эти варианты невозможно.
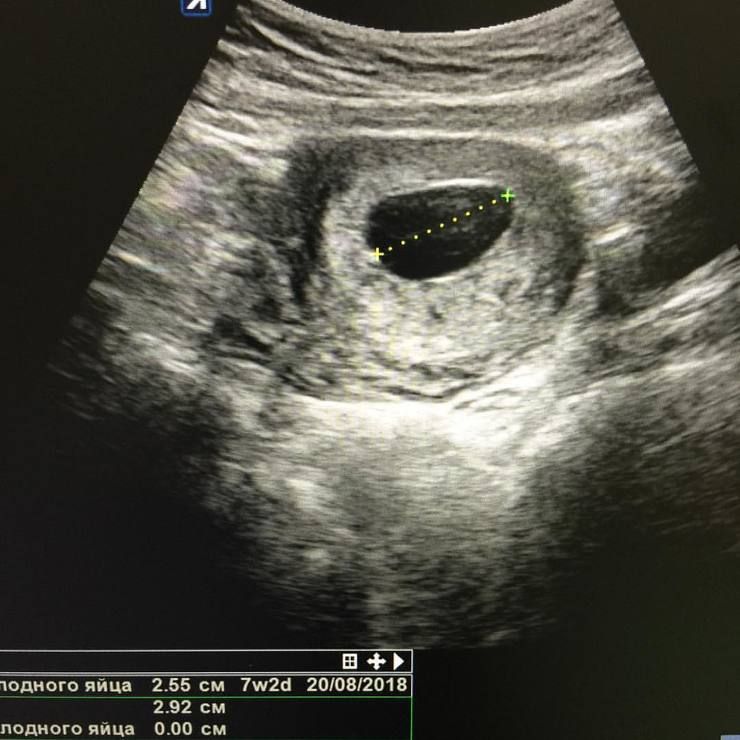
На УЗИ нельзя определить, из-за чего происходит анэмбриония
Лечебная тактика
При подтвержденном диагнозе беременность прерывают. Исключение – наличие второго полноценно развивающегося зародыша в матке. Для сохранения беременности требуется постоянное медицинское наблюдение.
Прерывание беременности осуществляется в условиях гинекологического стационара. После проведения аборта женщине назначают симптоматическую терапию, включающую прием медикаментов, физиопроцедуры. Аборт проводится несколькими способами:
- На раннем сроке показано медикаментозное прерывание беременности, это наиболее щадящий способ. Женщине дают препарат, вызывающий отторжение эндометрия с плодным яйцом. Способ можно применять только до 6-й недели беременности.
- Вакуумная аспирация. С помощью аппарата производится отсасывание содержимого полости матки. Процедура болезненная, осуществляется под местным обезболиванием или наркозом.
- Механическое выскабливание. Кюреткой очищают полость матки от слизистой с прикрепленным плодным яйцом. Требуется комбинированная анестезия или наркоз.
Учитывая, что диагноз "анэмбриония" ставится только после 7 недель, медикаментозный аборт применяется крайне редко. Также он противопоказан при начавшемся выкидыше. В этом случае проводят только механическое выскабливание полости матки.
После медикаментозного аборта не требуется назначения антибиотиков. Женщина сдает анализ на гормоны, при необходимости врач-гинеколог проводит корректирующее лечение.
После вакуум-аспирации и механического выскабливания необходимо проводить профилактику воспалительных осложнений. Для этого назначают курс антибиотиков широкого спектра действия на 5–7 дней. При выраженных болевых ощущениях рекомендуют анальгетики и спазмолитики. При наличии кровянистых выделений из половых путей назначают викасол или дицинон. Через 7–10 дней после оперативного вмешательства делают УЗИ для оценки состояния эндометрия.
Прогноз
Женщина, перенесшая замершую беременность, относится к группе с отягощенным акушерско-гинекологическим анамнезом. При последующих беременностях ее будут вести как пациентку с повышенным риском осложнений. Это не означает, что женщина не сможет нормально выносить следующего ребенка. После перенесенной неудачной беременности женщины спокойно вынашивают и рожают здоровых детей.
Беременеть можно сразу после аборта по медицинским показаниям, если отсутствуют симптомы воспаления. Но рекомендуется дать организму время на восстановление. Оптимальный срок для зачатия – полгода после операции. На это время женщине назначается гормональная контрацепция. Внутриматочные спирали не применяют, так как высок риск развития эндометрита.
Повторная беременность может протекать без симптомов и признаков патологии
Последствия патологии не опасны для физического здоровья женщины. Возможны только косвенные осложнения, связанные с поздним обращением к врачу при самопроизвольном выкидыше. Развивается воспаление матки, которое в будущем осложняет течение другой беременности. При механическом выскабливании имеется риск повреждения стенки матки с кровотечением.
Основное влияние на состояние женщины синдром пустого плодного яйца оказывает в психологическом плане. Развиваются бессонница, депрессия, нарушается работоспособность. В таких ситуациях назначается консультация психолога. Рекомендуется принимать седативные препараты, снотворное. Полезны прогулки на свежем воздухе, смена обстановки, хобби.
Профилактика
Предупредить развитие синдрома нельзя, так как провоцирующих его факторов много. Снизить риск патологии позволяет комплексное обследование пары перед беременностью. При обнаружении нарушений здоровья проводится коррекция этих состояний. Только после этого женщине можно беременеть.
При регистрации нескольких случаев синдрома пустого плодного яйца паре назначают генетическое консультирование. Обследуются в обязательном порядке оба партнера. При невозможности забеременеть и выносить ребенка естественным путем применяется ЭКО или суррогатное материнство.
Синдром пустого плодного яйца приводит к развитию замершей беременности. Состояние обычно протекает бессимптомно, но требует очищения полости матки медикаментозным или хирургическим путем. На физическое здоровье женщины негативного влияния не оказывает, но отрицательно отражается на психологическом состоянии. После синдрома пустого плодного яйца женщина может забеременеть и нормально выносить ребенка.
Читайте также:


