Ангиоспастический синдром верхних конечностей
Синдром Рейно – это болезнь вазоспатического характера, ангеотрофоневроз, поражающая преимущественно концевые артерии и артериолы. Заболевание обычно поражает верхние и нижние конечности симметрично. Частота случаев этой болезни невелика и варьируется в пределах 3%-5%. Лица женского пола страдают от синдрома Рейно гораздо чаще мужчин.
Заболевание синдром Рейно верхних и нижних конечностей – что это такое?
Болезнь Рейно характеризуется похолоданием кончиков пальцев на ногах и руках. Обычно приступы проявляются нечасто, иногда по 1 разу в полгода, особенно если данное заболевание находится на начальной стадии. Прогрессия синдрома Рейно ведет к более серьезным осложнениям.
В основном это заболевание распространено в местах с умеренным климатом. Жаркие и холодные районы земли не предрасполагают к случаям болезни Рейно. Синдром Рейно возникает из-за заболевания артерий функционального характера.
Дети и подростки практически не подвержены такому недугу.

Стадии болезни
Болезнь Рейно проявляется приступами, каждый приступ длится определенное время, примерно, 15-20 минут. В редких случаях, когда заболевание уже прогрессирует, приступ может продолжаться несколько часов.
Каждое такое проявление имеет несколько стадий:
- На первой стадии приступа человек испытывает похолодание на кончиках конечности. Это происходит за счет оттока крови из кровеносных сосудов.
- На второй стадии возникает посинение или бледность кожи на кончиках рук и ног. Такая реакция проявляется из-за недостатка кислорода в крови. Спазм и сужение сосудов не позволяет кислороду достаточно поступать в кровь.
- Третья стадия является завершающим процессом приступа. На этом этапе происходит восстановление кровообращения. Кожные покровы краснеют, в конечности поступает большое количество крови. Изменение цвета кожи возникает симметрично. Обе руки или ноги холодеют, синеют и немеют одинаково. Своевременный прием некоторых препаратов может сократить время приступа и снизить его интенсивность.
Болезнь Рейно имеет 3 стадии развития.
Каждая стадия провоцирует появление дополнительных симптомов:
- 1 стадия имеет название ангиоспастическая.
- 2 стадия называется ангиопаралитическая.
- 3 стадия именуется трофоневропатической.
При ангиоспастической стадии, истончаются стенки мелких артерий и артериол, что не позволяет им поддерживать нормальный тонус сосудов.
Ангиопаралитическая сильнее разрушает сосуды, приводя к дистрофии нервных окончаний. Происходит частичное отмирание нервных клеток, и осязание больного нарушается.
При трофоневропатической стадии происходит полная потеря иннервации сосудами. Кровоснабжение конечностей полностью нарушается, и восстановить этот процесс возможно только воздействием лекарственных препаратов. Такая распространенность болезни приводит к образованию трофических язв, а иногда и к гангрене.


Симптомы
Кислородное голодание тканей организма всегда проявляется определенной симптоматикой, а если это процесс длительный, то и симптомы становятся сильными и длятся продолжительное время. Клиническая картина заболевания проявляется по-разному, все зависит от степени болезни.
- Изменение цвета кожных покровов конечностей.
- Незначительное онемение рук и ног.
- Покалывающие ощущения в конечностях.
- Жжение и незначительная боль в стопах и кистях.
В самом начале заболевание менее агрессивно, приступа случаются редко и не приносят особого дискомфорта больному.
Развитие болезни Рейно доставляет пациенту массу неудобств. Во время приступов симптомы проявляются все сильнее и гораздо длительнее. В некоторых случаях человек испытывает такие нестерпимые ощущения около часа.
- Интенсивное онемение в конечностях, которое пропадает лишь частично по окончании приступа.
- Дистрофия пальцев и ногтей на руках и ногах.
- Длительность приступов до 8 часов.
- Трофические язвы на коже стоп и кистей.
- Гангрена.
- Остеолиз фаланг пальцев.
Такая симптоматика считается серьезной, и полностью восстановить здоровье, на данной стадии болезни, уже невозможно. Часто люди игнорируют начальные признаки синдрома Рейно, не придавая им большого значения, а это ведет к необратимым нарушениям нервной системы.
Причины и признаки
Следует знать, что болезнь Рейно отличается от синдрома Рейно. Болезнь носит самостоятельный характер, а синдром, это проявление этого заболевания из-за влияния других недугов.
Многие болезни могут спровоцировать появления признаков синдрома Рейно. Необходимо точно выяснить причину такой симптоматики для назначения адекватного лечения. В большинстве случаев приступы синдрома Рейно исчезают без следа, если первичная причина устранена.
- Повышенная чувствительность конечностей к холоду
- Спазмы в руках и ногах
- Боль в конечностях по невыясненным причинам
Бывают случаи, когда провокацией для появления синдрома Рейно служит курение или алкоголизм. Никотин и спиртные напитки негативно влияют на сосуды, нарушая деятельность всей кровеносной системы.
Стресс и эмоциональные нагрузки тоже могут вызвать появление признаков этой болезни. При данном заболевании поражаются не только конечности, в редких случаях неприятные ощущения могут коснуться кончика носа, языка или ушей.
Диагностика
К диагностическим методам синдрома Рейно в первую очередь относится общий анализ крови, затем коагулограмма, показывающая вязкость крови, ведь это может спровоцировать спазм сосудов. Исследования иммунной системы подтверждают или исключают некоторые заболевания, влияющие на работу сосудистой системы.
Реовазография и осциллография, а также новейшие методы исследований изменений в строении сосудов, проводятся довольно часто и продуктивно. Выявление шейного ребра происходит с помощью рентгенографии.
Лечение
Следует отметить, что полное излечение синдрома Рейно невозможно. С помощью лекарственных средств, врачи добиваются значительного улучшения состояния пациента и сократить приступы болезни.
Все больные должны соблюдать меры предосторожности, для исключения провокации появления новых приступов:
- Отказ от курения и алкоголя
- Не контактировать с химическими и вредными веществами
- Не переохлаждаться

Народные методы лечения синдрома Рейно станут отличным вспомогательным ресурсом в лечении болезни. Прежде чем приступать к терапии народными средствами, необходимо выяснить причину появления синдрома Рейно, чтобы не навредить себе.
- Метод 1. Пихтовое масло. Больным нужно принимать теплую ванну с добавлением пихтового масла в воду. Лежать в целебной воде необходимо до ее остывания. Также возможен прием внутрь масла пихты, около 6-7 капель.
- Метод 2. Восстановить сосуды можно принимая настой лука с медом. Взять 1:1 сока лука и меда, смешать и принимать по 1 ст. ложке 3 раза в сутки.
- Метод 3. Нужно перемолоть 10 лимонов и 50 гр. чеснока, смешать и добавить в эту смесь 0,5 литра меда. Оставить это средство в холодильнике на сутки и пить по 1 ст. ложке 3 раза в день.
Медицинские препараты играют важнейшую роль в лечении синдрома Рейно. Курс приема лекарств обычно довольно длительный.
Препараты:
- Нифедипин
- Верапамил
- Никардипин
- Вазопростан
- Каптоприл
- Дипиридамол
Действие лекарственных средств основано на восстановлении ткани сосудов и их деятельности, снятии спазма и разжижение крови. Дозировку и время лечения определяет только врач, самостоятельно корректировать терапию строго воспрещается.
Профилактика
Для избегания повторений приступов синдрома Рейно, необходимо не допускать замерзания. В прохладную погоду обязательно надевать шапку и варежки. Нужно пить как можно больше жидкости, ведь вода разжижает кровь, и она легче течет по венам.
Здоровое питание, с большим содержанием полезных веществ, отлично скажется на здоровье, а при синдроме Рейно это особенно важно. Вибрационные воздействия на тело необходимо полностью исключить. Оградив себя от провокационных моментов, можно надеяться, что приступы больше не появятся.
Что делать при вторичном синдроме Рейно?
Лечение вторичного синдрома Рейно в малой степени направлено на устранение симптомов, основным моментом терапии является выявление и устранение заболеваний, повлиявших на возникновение этого процесса.
Медицинские препараты важны в лечении этого заболевания вторичной формы, но нужно применять вспомогательные методы, для улучшения эффекта. Различные теплые обертывания конечностей, ванночки с отварами целебных трав и компрессы, способны значительно улучшить терапию болезни.
Синдром Рейно при беременности
Теплые ванночки отлично помогут избавиться от неприятных ощущений в конечностях. Различные обертывания и компрессы не только расслабят женщину и устранят симптомы болезни, но и расслабят мышцы, принося удовольствие.
Отзывы при синдроме Рейно
Екатерина Соколова, 45 лет.
Синдром Рейно у меня уже очень давно, еще с молодости. Поэтому могу уверенно сказать, что эта болезнь не смертельна, нужно только ходить к врачу, а не лечиться на дому, самостоятельно.
Борис Кожевников, 38 лет.
Я знаю, что синдромом Рейно мужики почти не болеют, но меня угораздило. Я с трудом переношу приступы, они меня просто выбивают из колеи. Лекарства помогают плохо, думаю начать использовать народные методы лечения.
Ольга Старикова, 29 лет.
Мне поставили диагноз синдром Рейно, недавно. Я очень испугалась, испытав первые симптомы этой болезни. Мне казалось, что наступил конец света. Но врачи быстро поставили меня на ноги, правда теперь придется постоянно пить таблетки, чтобы это не повторилось снова.
Светлана Васильева, 64 года.
Болею болезнью Рейно почти всю жизнь. На собственном опыте испробовала кучу народных рецептов. Могу сказать, то лучше лекарств ничего нет, а народная медицина просто немного облегчает состояние.
ВИБРАЦИОННАЯ БОЛЕЗНЬ (син.: псевдо-Рейно болезнь, синдром белых пальцев, сосудоспастическая болезнь руки от травм) — профессиональное заболевание, вызванное действием вибрации. Впервые В. б. описана Лоригой (G. Loriga) в 1911 г. В 1917 г. Коттингем (Cottinghem) и в 1918 г. Хамилтон (A. Hamilton) описали случаи заболевания у работающих с пневматическими отбойными молотками, сопровождавшиеся побелением пальцев и выраженными в них болевыми ощущениями. В 1924 г. М. Е. Маршак наблюдал аналогичные расстройства у работающих с ручным механизированным инструментом. В этот период в СССР появляются работы, в которых описывается развитие ангиоспастических явлений на пальцах рук у рабочих других профессий, но контактирующих с вибрирующим оборудованием. Результаты клинических наблюдений показали, что при данной патологии имеет место поражение функций многих органов и систем организма.
Основным фактором, приводящим к развитию заболевания, является вибрация (см.). Выраженность и время развития заболевания определяются областью частот и количеством колебательной энергии, передаваемой всему человеческому телу (общая вибрация) или ограниченному участку его (локальная вибрация), а также факторами, способствующими развитию В, б.: возвратным ударом от ручного инструмента, вынужденным положением тела, охлаждением, шумом.
Содержание
- 1 Патогенез
- 2 Патологическая анатомия
- 3 Клиническая картина
- 4 Диагноз
- 5 Лечение
- 6 Профилактика
- 7 Вибрационные расстройства у летного состава
Патогенез
В основе В. б. лежит сложный механизм нервных и рефлекторных нарушений, которые приводят к развитию очагов застойного возбуждения и к стойким последующим изменениям как в рецепторном аппарате, так и в различных отделах ц. н. с. (головном и спинном мозге, симпатических ганглиях). Существенную роль в патогенезе В. б. играют также специфические и неспецифические реакции, отражающие адаптационно-компенсаторные процессы организма. Полагают, что В. б. представляет собой своеобразный ангиотрофоневроз, при к-ром наблюдается спазм мелких и более крупных сосудов. Существует предположение, что ангиоспастический синдром при В. б. связан с поражением пластинчатых телец (Фатера — Пачини).
Патологическая анатомия


Патологическая анатомия В. б. изучена недостаточно. В артериях находят изменения, подобные тем, которые имеют место при облитерирующем эндартериите (см. Облитерирующие поражения сосудов конечностей). Возможны трофические изменения кожи, ногтей вплоть до развития гангрены пальцев кистей, стоп. Возникает атрофия мышц рук и плечевого пояса (особенно мышц предплечья, надлопаточной области, дельтовидной и ромбовидной мышц). В спинном мозге — дистрофические изменения нервных клеток, мелкие кровоизлияния, некрозы, а в периферических нервах (рис. 1) — периаксональное сегментарное поражение и валлеровское перерождение (см. Валлера перерождение), в нервных волокнах кожи появляются четковидные аргентофильные выбухания (рис. 2). В костно-суставном аппарате верхней конечности — асептические некрозы суставных отделов костей, остеопороз, деформирующий артроз, остеохондропатии, остеофиты, что является отражением атрофических, дистрофических, некротических и регенераторных процессов в хрящах, суставных капсулах, костях. В костной ткани наблюдаются очаги уплотнения с отложением в них извести. Наиболее часто эта патология обнаруживается в головках пястных костей, в дистальных эпифизах локтевой и лучевой костей, а также в полулунной, головчатой и ладьевидной костях. В сухожилиях мышц иногда отмечается отложение извести и образование костной ткани.
Клиническая картина
В. б., вызываемая воздействием локальной вибрации, по клинической симптоматике сложна и полиморфна. Заболевание развивается постепенно. Больной жалуется на боли в руках, парестезии, иногда на судороги в пальцах, повышенную чувствительность к холоду, раздражительность, бессонницу. Характерны полиневритические и ангиодистонические синдромы с преобладанием симптомов, связанных со спазмом периферических сосудов. Ведущее место занимает сосудистый синдром, сопровождающийся приступами побеления пальцев после общего или местного охлаждения организма и напоминающий синдром Рейно, а также нарушения чувствительности — вибрационной, болевой,температурной. Сначала нарушается вибрационная чувствительность, затем болевая и температурная. Отмечается гипестезия на пальцах рук и ног по типу перчаток и носков. В выраженных стадиях имеются расстройства чувствительности сегментарного типа (С3—D2) по типу полукуртки или куртки. Сосудистые нарушения проявляются ранее всего в капиллярном и прекапиллярном кровообращении. В тяжелых случаях сосудистые нарушения носят генерализованный характер. Наблюдаются явления гиперкератоза на кистях рук, пахидермии, стертость кожного рисунка концевых фаланг, отечность пальцев и их деформация. Могут обнаруживаться и дегенеративно-дистрофические процессы в костно-суставном аппарате верхних конечностей, а также изменения в нервно-мышечном аппарате, сопровождающиеся снижением мышечной силы, выносливости и тонуса мышц. Изменения, как правило, протекают на фоне функциональных нарушений ц. н. с., которые клинически проявляются гл. обр. в виде вегетативной дисфункции и астении. Иногда отмечаются и церебральные ангиоспазмы.
В. б., обусловленная воздействием общей вибрации, отличается значительными изменениями ц. н. с., протекает с явлениями общей ангиодистонии и полиневритическим синдромом, более выраженным на нижних конечностях. В некоторых случаях (редко) могут отмечаться диэнцефальные расстройства, а также симптомы рассеянного микроочагового поражения стволового отдела, гипоталамической области и больших полушарий головного мозга.
Из общих симптомов при В. б. следует отметить изменения на ЭКГ преимущественно экстракардиаль-ного характера, функциональные нарушения деятельности пищеварительных желез, гастриты, дискинезии кишечника, нарушения обмена веществ (углеводного, белкового, фосфорного, витаминного и др.).
Выделяют четыре стадии развития В. б.: I стадия — начальная, малосимптомная, преобладают жалобы на нерезкие боли и парестезии в руках с легкими расстройствами чувствительности в виде гипер- или гипестезии на кончиках пальцев, на небольшое снижение вибрационной чувствительности, склонность к спастическому состоянию артериол; II стадия — умеренно выраженная, более стойкие парестезии, снижение температуры и чувствительности кожи, сужение капилляров, имеются отклонения в функции ц. н. с., явления обратимы; III стадия — выраженные вазомоторные и трофические нарушения, расстройство чувствительности, заметные сдвиги в функциональном состоянии ц. н. с., изменения стойкие и медленно поддаются лечению; IV стадия — генерализованная, симптомы резко выражены, сосудистые нарушения на руках и ногах, ангиоспастические кризы коронарных и мозговых сосудов, состояние стойкое, малообратимое.
Однако выделенные стадии В. б. не отражают всех ее клинических особенностей, обусловленных различными параметрами вибрации в сочетании с другими неблагоприятными воздействиями. Многолетние клинические наблюдения позволяют считать обоснованным выделение семи клинических синдромов. В ряде случаев может иметь место сочетание отдельных синдромов или их переплетение.
Ангиодистоничeский синдром. Наблюдается во всех стадиях В. б. Характеризуется вегетативно-сосудистыми нарушениями на конечностях: похолоданием, цианозом, парестезиями, нарушением капиллярного кровообращения.
Синдром вегетативного полиневрита. Отмечаются парестезии, боли в конечностях, нарушение всех видов чувствительности по периферическому типу, снижение кожной температуры, повышенная потливость ладоней, ломкость ногтей и др.
Синдром вегетомиофасцита. Характеризуется наличием дистрофических изменений в мышцах и других тканях опорно-двигательного аппарата, болезненностью мышц при пальпации, нарушением чувствительности по периферическому или сегментарному типу, выраженными болевыми феноменами, нередко сочетающимися с сосудистыми нарушениями.
Синдром неврита. Отмечаются избирательные амиотрофии в зоне соответствующей периферической иннервации нервного ствола или корешка, нарушение двигательных функций, иногда парезы (напр., парезы локтевого нерва у алмазчиков, шлифующих стекло на шлифовальных машинках и травмирующих локтевой нерв вследствие длительного упора локтем на твердую поверхность стола).
Диэнцефальный (Гипоталамический) синдром с нейроциркуляторными нарушениями. Развивается на фоне генерализации сосудистых нарушений и характеризуется наличием вегетативно-сосудистых и других пароксизмов, распространяющихся как на периферические отделы, так и на коронарные и церебральные сосуды (см. Гипоталамический синдром).
Вестибулярный синдром. Характеризуется появлением приступов головокружений, часто на астеническом фоне, повышением возбудимости вестибулярного аппарата.
Диагноз
Диагноз В. б. ставится на основании данных профессионального анамнеза, сан.-гиг. характеристики условий труда, совокупности клинических проявлений и данных функциональной диагностики: капилляроскопии, артериальной осциллографии, электромиографии, термометрии, алгезиметрии, рентгенографии. Дифференцировать заболевание следует с вегетативными полиневритами непрофессиональной этиологии, болезнью Рейно, сирингомиелией, миозитами.
Лечение
Лечение основывается на комплексной терапии в виде сосудорасширяющих и ганглиоблокирующих препаратов и применении физиотерапевтических методов. Рекомендуется сочетать 1% раствор спазмолитина (дифацил) по 10 мл внутримышечно (4—5 инъекций на курс) или 2% раствор бензогексония (1 мл внутримышечно) с малыми дозами центральных холинолитиков — метамизила (0,0005 г один раз в день) и аминазина (0,025 г один раз в день); внутривенно вводят 0,25% раствор новокаина в сочетании с никотиновой к-той и витамином В,. Проводят спинальную блокаду 0,25% раствором дифацила в сочетании с новокаином, инъекции 1% раствора никотиновой к-ты (1 мл), прозерина. Применяют ультрафиолетовое облучение на уровне сегментов С3—С4 и D5—D6, начиная с 2 — 3 биодоз, увеличивая до 3—4; курс 7—8 сеансов. Показано также санаторно-курортное лечение сероводородными, азотно-термальными, радоновыми ваннами, грязелечение аппликациями (t° 37—38°); рациональное питание.
Прогноз в I и II стадиях заболевания благоприятен, но при условии специального лечения с обязательным переводом на легкие работы. В III — IV стадиях прогноз сомнителен или неблагоприятен.
Профилактика
Технические мероприятия — уменьшение вибрации в источнике их образования, применение различных амортизаторов вибрации; обеспечение нормальных микроклиматических условий в помещениях, в которых производится работа с вибрационными инструментами и оборудованием; гиг. нормирование уровней вибрации; организация режима труда при минимальном контакте работающих с вибрирующим оборудованием.
Рекомендуется проведение гидро-процедур — ванн для рук с температурой воды 37° в сочетании с самомассажем; ультрафиолетовое облучение в субэритемных дозах преимущественно шейной области; гимнастика; регулярные медосмотры.
Вибрационные расстройства у летного состава
В. б. возникает вследствие работы двигателей и аэродинамических нагрузок. Вибрация приборных досок, шкал приборов обусловливает колебания глазных яблок у пилотов, особенно при резонансных частотах, мешает деятельности летчика и космонавта. Вибрация увеличивает нервно-психическое напряжение во время пилотирования самолетов и вертолетов. Быстрее возникает нервное утомление, развиваются заболевания опорно-двигательного аппарата, появляются деструктивные изменения в костях запястья в виде очагов остеопороза, остеосклероза, деформации суставов; дистрофические изменения, чаще в шейном и поясничном отделах позвоночника. Изменения, характерные для остеохондроза, фибромиозита, выявляются у пилотов, как правило, при рентгенологическом исследовании. Нередко выявляются первичные и вторичные заболевания периферической нервной системы и мышц: невралгии, миалгии, люмбалгии, радикулиты. Эти изменения объясняются не только действием вибрации, но и рядом других неблагоприятных факторов, в частности переохлаждением, перегрузками во время взлета, пилотирования, посадки, приземления с парашютом, катапультирования и др. Среди всех категорий летного состава наиболее подвержены вибрационным расстройствам пилоты, регулярно летающие на вертолетах. Это объясняется физ. характеристиками вертикальной вибрации, к-рая при полетах на самолетах менее выражена. Вопрос о возможности вибрационных расстройств в космонавтике еще не изучен. Имеющиеся сведения о параметрах вибраций космических кораблей и ракет, выводящих их на орбиты, позволяют предположить возможность подобных изменений и у космонавтов.
Библиография Андреева-Галанина Е. Ц. и Артамонова В. Г. Экспертиза трудоспособности при вибрационной болезни, Л., 1963, библиогр Борщевский И. Я. и др. Общая вибрация и ее влияние на организм человека, М., 1963, библиогр.; Вибрация на производстве, под ред. А. А. Летавета и Э. А. Дрогичиной, М., 1971, библиогр * Грацианская Л. Н. Профессиональные полиневриты, Л., 1960, библиогр.-Движков П. П. Вибрационная болезнь, Многотомн, руководство по пат. анат., под ред. А. И. Струкова, т. 8, кн. Г с. 117, М., 1962; Исследования по гигиене труда и профессиональной патологии, под ред. Е. Ц. Андреевой-Галаниной, Л., 1963• Любомудров В.Е., Онопко Б. н! иБасамыгина Л. Я. Вибрационношумовая болезнь, Киев, 1968, библиогр • Макаренко Н. А. и др. Вибрационная болезнь у рабочих гоонорудной промышленности, Киев, 1974; M e л ь к у-мова А. С. и Румянцев Г. И. Вибрационная болезнь бетонщиков и меры борьбы с нею, М., 1965, библиогр.; М о-л о к а н о в К. П. и С о к о л и к Л. И. Влияние производственной вибрации на костно-суставную систему, М., 1975; H а-gen J. Erkrankungen durcn Pressluft—Werk-zeugarbeit, Lpz., 1947; HettingerT. u. Scheffier H. Die Veranderungen des Ellenbogengelenkspaltes bei Arbeit mit Drucklufthammern, Int. Z. angew. Physiol., Bd 17, S. 284, 1958; Koelschs Hand-buch der Berufserkrankungen, hrsg. v. E. Kersten, Bd 1—2, Jena, 1972.
Вибрационные расстройства у летного состава — Куликовский Г. Г. Влияние вибраций самолета на организм летчика, в кн.: Основы авиацион. мед., под ред. В. И. Воячека и др., с. 119, М.—Л., 1939; Основы космической биологии и медицины, под ред. О. Г. Газенко и М. Кальвина, т. 1 — 3, М., 1975, библиогр.; Терентьев В. Г. О вибрационной болезни и ее профилактике, Воен.-мед. журн., № 4, с. 49, 1963, библиогр.; Jacobs H. I. A review of available information on the acoustical and vibrational aspects of manned space flight, Aerospace Med., v. 31, p. 468, 1960; MontagardF., SaisetGuiot A. Considerations radio-cliniques sur les lombalgies des pilotes d’helicoptferes, Rev. Cps Sante Armees, t. 3, p. 859, 1962.
E. Д. Андреева-Галанина, М. С. Толгская, А. А. Чумаков; В Г. Терентьев (ав. мед.).

- 17 Июля, 2018
- Неврология
- Волощук Наталя
Кровеносные сосуды здорового человека могут выдерживать огромные нагрузки, обеспечивая поставку крови ко всем органам и тканям. При развитии ангиоспазма сосудов головного мозга они сужаются, препятствуя правильной циркуляции по организму крови и поступлению кислорода в недостаточном количестве. В результате этого мозг посылает сигналы, проявляющиеся в виде таких симптомов, как головокружение, тошнота, обморочное состояние, потеря сознания. Некоторое время назад в медицине было принято считать данную патологию уделом старых людей. Но в современной жизни она проявляется у молодого поколения.
Характеристика и описание проблемы
Ангиоспазм сосудов головного мозга – аномальное сужение сосудов в результате уменьшения просвета между их стенками из-за сильного сокращения мышечного слоя стенок длительный период времени, что происходят рефлекторно. Причин развития патологии существует множество, последствия могут быть достаточно серьезными. Это заболевание выступает одной из разновидностей протекания острой дистонии.
Обычно церебральный ангиоспазм появляется вследствие спазма мелких сосудов, капилляров и артерий, артериол. Прохождение по ним крови или совсем прекращается, или имеет ограниченную силу. Следствием данной патологии может выступать расстройство снабжения головного мозга кислородом, что приводит к развитию ишемии в той области мозговой ткани, где проходит патологический сосуд.
Эпидемиология
В большинстве случаев церебральный ангиоспазм диагностируется у взрослых людей в возрасте от тридцати пяти до сорока лет. Чаще всего патология наблюдается у представителей сильного пола. Дети страдают заболеванием редко, обычно она проявляется в результате врожденной патологии сосудов или полученной во время родовой травмы.
Опасность заболевания
Главная опасность ангиоспазма сосудов головного мозга, симптомы и лечение которого будут представлены ниже, заключается в маскировке симптоматики серьезных патологий, например, закупорки сосуда атеросклеротической бляшкой либо тромбом с последующим развитием инсульта, опухоли, разрыва артерии, кровоизлияния. Также кислородная недостаточность мозга длительный период времени увеличивает риск развития инсульта.
В детском возрасте без должного лечения ангиоспазм сосудов головного мозга последствия может иметь серьезные, которые приводят к ишемии области мозга, что станет причиной отставания в развитии, слепоты, глухоты, невропатий, парезов, приступов мигрени. Поэтому важно своевременно диагностировать заболевание.
Причины заболевания
Ангиоспазм сосудов головного мозга причины возникновения может скрывать в самом органе, позвоночнике (шейном отделе), где проходят артерии, по которым кровь поступает в мозг. При этом расстройства могут появляться при сильной усталости, недосыпании, нехватке кислорода.
Также заболевание может быть спровоцировано различными патологиями:
- гипертония;
- доброкачественные или злокачественные новообразования в головном мозге;
- сахарный диабет;
- расстройства эндокринной и гормональной систем;
- ЧМТ;
- ВСД;
- нарушение деятельности почек;
- остеохондроз;
- заболевания сердца и сосудов, в том числе, и инсульт.
Также среди причин развития церебрального ангиоспазма сосудов головного мозга выделяют такие состояния:
- длительное переутомление;
- постоянные стрессы и эмоциональные напряжения;
- недосыпание;
- злоупотребление алкоголем и никотином;
- возрастные особенности организма.
Но не всегда заболевание может быть вызвано серьезными патологиями. Часто причиной ангиоспазма сосудов головного мозга может служить прогулка по морозу, выпивание большого количества алкоголя, сильные эмоции (как отрицательные, так и положительные), душевная травма, перемена погодных условий, перепады атмосферного давления. В любом случае, рекомендуется сохранять спокойствие, так как от излишних эмоций могут пострадать сосуды, сердце.
Немаловажную роль играет экология, особенно в больших городах. Токсины, пыль, выхлопные газы – все это оказывает негативное влияние не только на сосуды, но и на весь организм.
Бесспорно, ангиоспазм сосудов головного мозга наблюдается не у каждого человека. В группу риска входят:
- Люди, имеющие наследственные заболевания сердечно-сосудистой системы.
- Лица со стенокардией, гипертензией.
- Те, кто имеет сахарный диабет.
- Алкоголики, наркоманы, заядлые курильщики.
- Лица, имеющие предрасположенность к развитию тромбозов.
- Люди с неуравновешенной психикой.
- Те, кто страдает от метеочувствительности.
Симптомы и признаки
Основной симптом ангиоспазма сосудов головного мозга – головная боль в любой части головы, что связано с расстройством кровообращения в результате неспособности суженого сосуда пропустить необходимо количество крови. Из-за всего этого некоторые области головного мозга получают недостаточное количество кислорода, что приводит к нарушению их функционирования. Помимо этого человек часто ощущает головокружение. В тяжелых случаях симптоматика усиливается в несколько раз.
К наиболее частым признакам умеренного ангиоспазма сосудов головного мозга относят:
- Постоянная утомляемость.
- Снижение трудоспособности.
- Появление мушек перед глазами.
- Шум в ушах, который может увеличиваться при выполнении физической нагрузки.
- Тошнота.
- Расстройство координации движений.
- Расстройство речи, памяти.
- Дезориентация в пространстве.
- Обморочные состояния.
Если патология развивается стремительно, симптоматика проявляется внезапно. При хронической форме патологии признаки ее будут проявляться медленно и более мягко, но в этом случае увеличивается риск развития серьезных осложнений.
Часто заболевание проявляет симптоматику, сходную с нарушением вегетативной нервной системы:
- снижение кровяного давления, ВСД;
- увеличение артериального давления при гипертензии;
- бледность кожных покровов конечностей;
- покраснение лица;
- замедление либо учащение пульса.
Между мозговыми сосудами и глазной артерией существует тесная взаимосвязь. Поэтому патология всегда будет сопровождаться расстройством кровотока в сетчатке глаз, спазмом мышц и расстройством аккомодации. Также будет отмечаться потемнение в глазах, мелькание пятен или мушек перед глазами. При длительной гипоксии сетчатки развивается отек соска зрительного нерва, что приводит к гибели клеток, увеличению внутриглазного давления и слепоте.
В медицине выделяют три класса по характеру протекания спазма:
- Ангиодистонический класс, когда симптоматика проявляется слабо выражено, а нормализация состояния происходит за короткое время.
- После перенесенного криза, что проявляется в общем недомогании.
- Обморок на непродолжительный период времени, нарушение функциональности опорно-двигательного и речевого аппарата, зрения. Патология проявляется тяжестью в голове, посинением губ, отеком лица.
Первая помощь в домашних условиях
Необходимо знать, чем снять ангиоспазм сосудов головного мозга в домашних условиях. Для этого рекомендуется:
Диагностические мероприятия
Прежде чем лечить ангиоспазм сосудов головного мозга, необходимо пройти обследование, чтобы врач имел возможность поставить точный диагноз. Сначала доктор изучает анамнез заболевания, проводит осмотр и опрос пациента. Затем назначает такие мероприятия:
- Рентгенограмма или МРТ шейного отдела позвоночника.
- Ангиография сосудов головного мозга.
- Дуплексное сканирование с целью изучения состояния сосудов, скорости кровотока, выявления тромбоза и бляшек.
Терапия патологии
Лечение ангиоспазма сосудов головного мозга будет зависеть от причины его развития. Если устранять только симптоматику заболевания, то оно через время проявится снова. При определении первичного заболевания необходимо все усилия направлять на его устранение. После устранения причины болезни симптоматика угаснет.
Но не всегда можно выявить причину заболевания, поэтому и устранить ее не представляется возможным. В данном случае врач разрабатывает тактику терапии, которая будет включать изменение образа жизни пациента.
Люди с ангиоспазмом сосудов головного мозга должны на протяжении четырех недель соблюдать постельный режим. Медикаментозная терапия включает прием следующих препаратов:
Рекомендации врача
Подробно о том, как лечить ангиоспазм сосудов головного мозга, расскажет лечащий врач. Но прием вышеперечисленных медикаментов должен сочетаться со здоровым образом жизни.
Для этого рекомендуется:
- Отказаться от курения и спиртного.
- Наладить режим сна и бодрствования, питания.
- Своевременно проходить лечение инфекционных и стоматологических заболеваний.
- Проводить курсы массажа воротниковой зоны.
- Периодически посещать санаторий.
- Проходить курс рефлексотерапии, физиопроцедуры, например, электрофорез, гидролечение.
Большое значение должно придаваться питанию и массе своего тела. Медики рекомендуют утром употреблять каши, на обед - морепродукты, овощи. Не рекомендуется принимать в пищу жирные, молочные, консервированные, жареные и копченые, а также сладкие продукты.
Кофе и чай можно заменить травяными настоями и отварами, которые способствуют укреплению стенок сосудов. К таким травам относят зверобой, шиповник, крапиву и прочие. Газированные напитки также необходимо исключить.
Важно употреблять ежедневно много жидкости, не меньше двух литров. Это даст возможность избежать застойных явлений в сосудах, а также вывести вредные вещества и токсины из организма.
В рационе человека должно быть много растительной пищи, фруктов, овощей, зелени. В каши, приготовленные на завтрак, можно добавлять орехи и сухофрукты, на обед вместе с морепродуктами следует употреблять бобовые и нежирное мясо.
Нетрадиционная медицина
Многие средства народной медицины помогают нормализовать кровообращение, тонус сосудов, но их рекомендуется принимать регулярно.
Самым популярным средством для укрепления сосудов выступает чеснок. Его нужно измельчить и залить растительным маслом (одна головка чеснока на двести граммов масла). Смесь оставляют на одни сутки, после чего добавляют одну чайную ложку сока лимона. Данное средство рекомендуется принимать по одной ложке утром, курс лечения составляет три месяца.
Для увеличения эластичности сосудов принимают следующее средство по одной ложке в день: пять лимонов и пять головок чеснока измельчают, заливают 1/2 л жидкого меда и настаивают семь дней.
Каждый день вместо кофе необходимо пить отвар шиповника, зверобоя или листьев березы. Для его приготовления одну ложку растений заливают стаканом кипятка и настаивают около двух часов. Такой напиток дает возможность нормализовать кровообращение, увеличить тонус сосудов.
Также можно приготовить следующее средство. Одним литром воды заливают три ложки чабреца, кипятят и настаивают около часа. Затем выжимают из золотого уса одну ложку сока, добавляют в отвар. Принимают данное средство по 100 г в день, курс лечения составляет две недели.
Полезные советы
Для снижения риска развития патологии рекомендуется больше двигаться, заниматься спортом. Можно выполнять дыхательные упражнения в домашних условиях, заниматься фитнесом, плаванием. Такие мероприятия помогают предотвратить развитие ишемии головного мозга, они способствуют насыщению крови кислородом. Обязательно необходимо придерживаться правильного образа жизни, следить за своей массой тела. Рекомендуются прогулки по лесу, возле реки.
Лечебный массаж
Данный метод курирования болевого синдрома используется в качестве профилактики развития патологии, его проводят пятнадцать дней подряд. На каждую точку воздействия (умеренные надавливания) вместе с массажем должны проводиться по три минуты семь раз в сутки. Во время процедуры глаза рекомендуется закрыть.
Необходимо провести легкий круговой массаж на протяжении трех минут с постепенным увеличением силы и глубины надавливания в области бугра лобной кости, который делит вертикально лицо пополам. Вторая точка находится на линии роста волос, располагающейся вертикально над первой точкой. Дальше по вертикальной линии необходимо добраться до макушки и, разделив мысленно голову на четыре части, найти в области темени точку по центру. Это будет третья точка. Еще точки находятся на переносице, в области излома брови, в области первого шейного позвонка.
Прогноз и профилактика
В первую очередь, меры профилактики должны соблюдать люди, которые находятся в группе риска. Рекомендуется отказаться от пагубных привычек, в том числе, от кофе и крепкого черного чая, правильно питаться, избегать стрессовых ситуаций и эмоциональных напряжений. Также нужно высыпаться, заниматься умеренным умственным трудом, спортом, употреблять достаточно жидкости, своевременно лечить заболевания нервной системы, сердца и сосудов, а также инфекционные патологии.
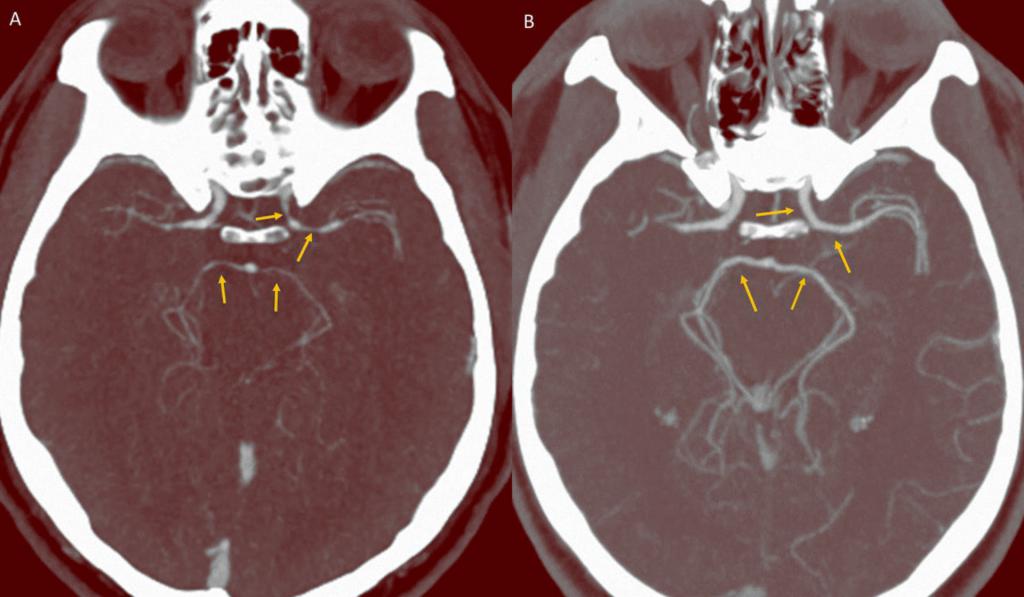
Медики рекомендуют периодически проходить осмотры, обычно один раз в год. На головные боли, особенно, если они не купируются сильными препаратами, стоит обратить внимание. В данном случае это может свидетельствовать о развитии патологии, поэтому нельзя откладывать визит к врачу. Самому ставить диагноз и заниматься самолечением строго запрещено.
Прогноз заболевания благоприятный при соблюдении всех назначений врача и ведения правильного образа жизни. Обычно такое заболевание предполагает пожизненное наблюдение за состоянием пациента и проведение поддерживающей терапии. Физическое здоровье в данном случае будет зависеть от самого человека. Если человек ответственно отнесется к своему здоровью, будет слушать лечащего врача, следить за своим питанием, то прогноз патологии будет хорошим. Также важно своевременно лечить заболевания органов и систем организма.
Читайте также:


