Анкилозирующий спондилит периферический вариант
 |  |  |  |
Анкилозирующий спондилоартрит (АС) (болезнь Бехтерева) — хроническое воспалительное анкилозирующее заболе вание суставов осевого скелета (межпозвонковых, реберно-позвоночных, крестцово-подвздошных).
Классификация болезни Бехтерева (анкилозирующего спондилоартрита (В. И. Чепой, 1978)
Формы анкилозирующего спондилоартрита:
1. Центральная форма—поражение только позвоночника. 2. Ризомелическая форма — поражение позвоночника и корневых суставов (плечевых и тазобедренных). 3. Периферическая форма — поражение позвоночника и периферических суставов (коленных, голеностопных и др.). 4. Скандинавская форма — поражение мелких суставов кистей, как при ревматоидном артрите, и позвоночника. 5. Висцеральная форма — наличие одной из перечисленных выше форм и поражение висцеральных органов (сердца, аорты, почек).
Течение анкилозирующего спондилоартрита:
I. Медленно прогрессирующее. 2. Медленно прогрессирующее с периодами обострения. 3. Быстро прогрессирующее (за короткое время приводит к полному анкилозу).
Стадии анкилозирующего спондилоартрита:
- I. Начальная, или ранняя.
- II. Стадия умеренных повреждений.
- III. Поздняя стадия.
Степени активности анкилозирующего спондилоартрита
I степень — минимальная.
Боли в позвоночнике и в суставах конечностей преимущественно при движении, небольшая скованность в позвоночнике по утрам; СОЭ до 20 мм/ч, СРП — слабоположительная ( + ), ДФА до 0,22 ЕД.
II степень — умеренная.
Постоянные боли в позвоночнике и суставах при их поражении, умеренная скованность по утрам; СОЭ 20—40 мм/ч, СРП — положительная (+ +), ДФА — 0,23—0,26 ЕД.
III степень — выраженная.
Сильные боли в позвоночнике и суставах постоянного характера. При поражении периферических суставов могут быть субфебрильная температура тела, экссудативные изменения; СОЭ 40—50 мм/ч, СРП — резкоположительная (+ + +). ДФА более 0,26 ЕД, фибриноген больше 65 г/л.
Степень функциональной недостаточности
- I — изменение физиологических изгибов позвоночника, ограничение подвижности позвоночника и суставов.
- II — значительное ограничение подвижности позвоночника и суставов, больной вынужден менять профессию.
- III — анкилоз всех отделов позвоночника и тазобедренного сустава, вызывающий полную потерю трудоспособности.
Этиология неизвестна. Установлена определенная связь заболевания с носительством клебсиелл в толстой кишке. Большое значение имеет наследственная предрасположенность, маркером АС является антиген гистосовместимости HLA В27 (встречается почти у 90 % больных).
Патогенез. Развитие АС связано с генетически обусловленными изменениями иммунитета у лиц с HLA В27, предполагается роль иммунокомплексной патологии. Установлено усиление гуморального иммунного ответа и снижение — клеточного. Воспалительный процесс чаще начинается с поражения крестцово-подвздошных сочленений, затем вовлекаются межпозвонковые, реберно-позвоночные и реже — периферические суставы. Рано наступает окостенение связочного аппарата позвоночника.
Клинико-лабораторные данные
Симптомы ранней стадии анкилозирующего спондилоартрита (по В. Отто, 1979; Г. П. Матвейкову, 1983):
- 1) начало заболевания между 20 и 30 годами (преимущественно у мужчин);
- 2) боли в пояснице и крестце постоянные, но усиливающиеся преимущественно во второй половине ночи и утром;
- 3) боли в ягодичной области с иррадиацией в ногу, возникающие то слева, то справа;
- 4) боли в грудной клетке, усиливающиеся при кашле и чихании;
- 5) тугоподвижность в поясничном отделе позвоночника;
- 6) скованность и напряжение прямых мышц спины;
- 7) нарушение общего самочувствия (утомляемость, похудание, субфебрилитет, потливость);
- 8) клинические и рентгенологические симптомы двустороннего сакроилеита;
- 9) ирит, иридоциклит;
- 10) повышение СОЭ, появление в крови СРП;
- 11) наличие антигена HLA В27.
Симптомы поздней стадии анкилозирующего спондилоартрита (Г. П. Матвейков, 1983):
Клинические варианты анкилозирующего спондилоартрита
Центральная форма — поражение только суставов позвоночника и крестцово-подвздошного сочленения.
Ризомелическая форма — поражение как позвоночника, так и плечевых и тазобедренных суставов.
Периферическая форма — в одних случаях заболевание суставов конечностей предшествует поражению позвоночника, в других — наоборот, в третьих — одновременно поражаются суставы и позвоночник. Наиболее часто страдают коленные суставы.
Вариант, сходный с РА,— поражение суставов кистей и стоп, утренняя скованность, клинические признаки поражения позвоночника отсутствуют.
Септический вариант — остро возникающая в начале заболевания лихорадка (до 38—39°), проливной пот, артралгии, миалгии, похудание.
По клиническому течению различают:
- 1) медленно прогрессирующее течение (легкая форма), которое характеризуется минимальным изменением позвоночника и отсутствием полиартрита; отмечается небольшой кифоз и некоторая ригидность позвоночника; трудоспособность боль
ных страдает мало; - 2) медленно прогрессирующее течение с периодами обострения (форма средней тяжести), отличается периодическими обострениями и возможными длительными ремиссиями заболевания; полиартрит умеренно выражен, иногда отсутствует; болевой синдром умеренный; трудоспособность больных нерезко снижена;
- 3) быстро прогрессирующее течение (тяжелая форма),
за короткое время развиваются кифоз и анкилозы, сопровождается полиартритом, выраженным болевым синдромом и значительными сдвигами в лабораторных показателях активности процесса.
Диагностические критерии анкилозирующего спондилоартрита
Римские диагностические критерии (Международный конгресс ВОЗ, 1963, Рим):
1) боль в нижнем поясничном сегменте позвоночного столба, его тугоподвижность, продолжающаяся свыше 3 мес и не поддающаяся лечению покоем; 2) боль и тугоподвижность (скованность) грудной клетки; 3) ограничение движений поясничного отдела позвоночника; 4) ограничение распространенных движений и разгибания в грудном отделе позвоночника; 5) ирит и его осложнения; 6) рентгенологические признаки двустороннего сакроилеита; 7) рентгеновские признаки синдесмофитоза.
Диагноз АС считается достоверным при наличии четырех из 5 диагностических критериев или шестого критерия в сочетании с любым другим.
Лабораторные данные
1. OAK: увеличена СОЭ, на поздних стадиях болезни может стать стойко нормальной. Редко наблюдаются признаки гипо-хромной анемии и лейкоцитоз. 2. БАК: умеренное повышение содержания аг- и у-глобулинов, серомукоида, гаптоглобина, сиаловых кислот, появление СРП. 3. Исследование крови на рф — отрицательный результат. 4. Определение антигена гисто-совместимости HLA В27— антиген обнаруживается у 81—97 % больных. 5. Сцинтиграфия крестцово-подвздошных сочленений производится с помощью пирофосфата технеция, повышенное его накопление отмечается даже при начальном сакроилеите со слабо выраженными воспалительными явлениями, еще до развития рентгенологических изменений.
Инструментальные исследования
Программа обследования
- 1. ОА крови, мочи.
- 2. БАК: общий белок, белковые фракции, серомукоид, сиаловые кислоты, фибрин, мочевая кислота, СРП.
- 3. Исследование крови на РФ.
- 4. Рентгенография поясничного, крестцового и грудного отделов позвоночника.
- 5. Определение в крови антигена В27 системы гистосовместимости HLA.
Примеры формулировки диагноза
1.Анкилозирующий спондилоартрит (болезнь Бехтерева), центральная форма, медленно прогрессирующее течение, 1 стадия, I ст. активности, ФНI.
2.Болезнь Бехтерева, ризомелическая форма, медленно прогрессирующее течение, II стадия, III ст. активности, ФНII.
3.Болезнь Бехтерева, висцеральная форма, недостаточность аортального клапана, миокардиодистрофия Н0, иридоци-клит, II стадия, II ст. активности, быстро прогрессирующее течение, ФНII.
Диагностический справочник терапевта. Чиркин А. А., Окороков А.Н., 1991 г.
Анкилозирующий спондилит – это хроническая болезнь, которая сопровождается воспалением позвоночного столба. Его также называют болезнью Бехтерева и спондилоартритом.
Патология постоянно прогрессирует, а ее этиологические факторы остаются до настоящего момента времени неизвестными. Болезнь относится к группе спондилоартритов и становится причиной сращения межпозвонковых суставов с дальнейшим ограничением подвижности позвоночника.
Что такое анкилозирующий спондилоартрит?
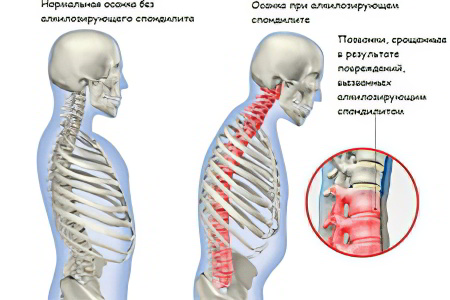
Анкилозирующий спондилоартрит – это системное заболевание, характеризующееся воспалением соединительной ткани с поражением суставов и связок позвоночного столба. Кроме перечисленных структурных элементов, могут страдать внутренние органы и периферические суставы. Патология имеет хроническое течение и все время прогрессирует. Итогом болезни является ограничение подвижности позвоночника и его деформация. В результате, человек становится инвалидом.
Симптомы анкилозирующего спондилоартрита
Симптомы заболевания напрямую зависят от того, на какой стадии развития находится патология. Анкилозирующий спондилоартрит отличается хроническим течением, поэтому изменения в суставах и тканях происходят постоянно.
Стадии развития болезни Бехтерева:
Начальная стадия. В этот период появляются первые симптомы патологии.
Развернутая стадия. Симптомы болезни ярко выражены.
Поздняя стадия. В суставах происходят кардинальные изменения.
Примерно у 10-20% людей патология имеет скрытое течение и на ранней стадии развития ничем себя не проявляет.
В других случаях заболевание характеризуется следующим набором симптомов:
Боль в области крестца. Именно болезненные ощущения данной локализации становятся первым сигналом развивающейся патологии. Чаще всего боль сосредотачивается с одной стороны крестца, но может иррадиировать в бедро и в поясницу.
Скованность позвоночника. Она особенно заметна в утренние часы, после сна, либо после длительного времяпрепровождения в одной позе. В течение дня скованность пропадает, также избавиться от нее удается благодаря разминке. Отличительной характеристикой боли и скованности, возникающих при болезни Бехтерева является то, что эти ощущения усиливаются в состоянии покоя, а после физической активности пропадают.
Боль в грудной клетке. Она возникает из-за того, что поражению подвергаются реберно-позвоночные суставы. Усиливаются боли при попытке глубоко вдохнуть, а также во время кашля. Иногда люди путают такие болезненные ощущения с сердечными болями и с межреберной невралгией. Врачи рекомендуют пациентам не урезать глубину вдоха, не переходить на поверхностное дыхание.
Ухудшение настроения. Не все пациенты с болезнью Бехтерева страдают от упадка сил и от депрессии. Апатия развивается только у части больных.
Возникновение давящего чувства в груди. Оно появляется из-за ухудшения подвижности ребер. Люди с болезнью Бехтерева переходят на дыхание животом.
Опущение головы. Этот симптом возникает из-за того, что страдают суставы, а сам позвоночный столб деформируется.
На поздней стадии развития болезни у человека возникают следующие симптомы:
Признаки радикулита. Они характеризуются сильными болями в позвоночнике, онемением мышц, их покалыванием. В области поражения снижается тактильная чувствительность, мышцы теряют тонус, становятся слабыми и атрофируются. Любые физические нагрузки приводят к усилению болей.
Нарушение кровоснабжения головного мозга. У человека возникают головные боли, они тупые, пульсирующие, чаще всего сосредоточены в затылочной области. Больной страдает от головокружения и шума в ушах, могут случаться зрительные нарушения. Ухудшение питания головного мозга может проявляться учащением сердцебиения, приливами жара, потливостью, раздражительностью, слабостью и повышенной утомляемостью.
Удушье. Приступы возникают из-за того, что подвижность грудной клетки ухудшается, увеличивается давление на легкие, оказываются пережатыми кровеносные сосуды.
Повышение артериального давления. Этот симптом развивается из-за того, что страдает кровоснабжение головного мозга, усиливается нагрузка на сосуды и сердце.
Деформация позвоночного столба. Его суставы окостеневают, что приводит к ухудшению их подвижности. Шейный отдел сильно выгибается вперед, а грудной отдел назад.
Симптомы поражения других органов
В зависимости от формы болезни, будут различаться симптомы анкилозирующего спондилита.
При ризомелической форме страдают тазобедренные суставы, поэтому симптомы патологии можно выделить следующие:
Окостеневание позвоночного столба.
Медленное нарастание патологических признаков.
Боль в области тазобедренных суставов. С одной стороны они будут болеть сильнее.
Иррадиация болей в бедро, пах, колени.
При периферической форме болезни страдают коленные суставы и суставы стопы.
Основные признаки нарушения:
В течение долгого времени человека беспокоят только те симптомы, которые касаются позвоночного столба.
Страдают от периферической формы болезни преимущественно подростки. Чем позднее развивается патология у человека, тем ниже риски поражения суставов.
Боли сосредотачиваются в коленях и в голеностопных суставах.
Суставы деформируются, перестают нормально выполнять свою функцию.
Скандинавская форма болезни проявляется такими симптомами, как:
Поражение мелких суставов стоп и кистей.
С течением времени суставы деформируются, ухудшается их подвижность.
Клиника скандинавской формы болезни напоминает ревматоидный артрит.
Причины анкилозирующего спондилоартрита
Несмотря на достижения современной медицины, точные причины болезни Бехтерева остаются неизвестными.
Врачи только делают предположения относительно того, из-за чего может развиваться патология:
Наследственная предрасположенность к развитию патологии. Как показывают наблюдения, от отца сыну болезнь Бехтерева передается в 89% случаев.
Перенесенные урогенитальные инфекции. Вероятность развития болезни Бехтерева повышается, если урогенитальная инфекция имеет хроническое течение, а человек не получает адекватной терапии.
Снижение иммунитета. Причины ослабления защитных сил организма могут быть самыми разнообразными. Чем слабее иммунитет, тем выше вероятность возникновения болезни Бехтерева.
Сначала при болезни Бехтерева поражается крестец и подвздошная область, а затем патология распространяется на другие суставы.
Диагностика
Чтобы выставить верный диагноз, больному потребуется пройти ряд исследований. Без комплексной диагностики определить болезнь Бехтерева не удастся.

Если у человека возникают симптомы, которые могут указывать на болезнь Бехтерева, ему нужно обратиться к таким специалистам, как:
Терапевт. Врач может заподозрить болезнь выставить предварительный диагноз. Для его уточнения потребуется сдача дополнительных анализов и посещение врачей более узкой специализации.
Вертебролог. Этот врач занимается болезнями позвоночника.
Ревматолог. Этот врач лечит ревматизм и другие патологии суставов.
Ортопед. Доктор этой специальности занимается выявлением и лечением болезней опорно-двигательного аппарата.
Для начала врач изучает анамнез пациента, выполняет его осмотр, пальпирует позвоночник и другие суставы, оценивает их подвижность.
Исследования, которые необходимо пройти для уточнения диагноза:
Сдача крови на общий анализ. У больного будет повышен уровень СОЭ и положительная реакция ДФА, что указывает на воспалительный процесс в организме. При этом ревматоидный фактор будет отсутствовать.
Анализ крови на антиген HLA-B27. Это исследование проводят в спорных случаях.
Наиболее информативными методами диагностики являются МРТ и рентгенография.
Лечение анкилозирующего спондилоартрита
Полностью вылечить болезнь Бехтерева не удастся. Однако если лечение было начато вовремя, то появляется возможность остановить ее прогрессирование, не допустить развития осложнений и обездвиживания больного. Пациенту назначают пожизненную терапию, которая не должна прерываться. Врача потребуется посещать системно. В противном случае патология будет прогрессировать.

Препараты, которые используют для лечения болезни Бехтерева:
Нестероидные противовоспалительные средства: Кетопрофен, Диклофенак, Нимесулид, Мовалис, Ортофен, Кетопрофен, Сульфасалазин, Аэртал. Эти препараты являются основными в лечении болезни Бехтерева. Их применение позволяет улучшить самочувствие больного, уменьшить боль, устранить воспаление.
Стероидные противовоспалительные средства: Преднизолон, Дипроспан, Кеналог. Эти препараты позволяют быстро устранить воспаление. Их назначают только в том случае, когда НПВС не позволяют справиться с болью.
Иммуносупрессанты: Метотрексат, Азатиоприн, Хлорбутин. Их использование способствует подавлению иммунитета человека. Иммуносупрессанты назначают при аутоиммунных патологиях, к которым относят болезнь Бехтерева.
Иммуномодуляторы: Вобэнзим. Эффект от использования иммуномодуляторов сводится к купированию воспаления при аутоиммунных патологиях.
Миорелаксанты: Мидокалм, Сирдалуд. Прием препаратов способствует расслаблению мышц, уменьшению болей, стимуляции кровоснабжения пораженных тканей, общему улучшению самочувствия.
Хондропротекторы: Терафлекс, Румалон, Глюкозами. Эти препараты способствуют восстановлению поврежденных тканей.
Сосудистые препараты: Пентоксифиллин, Трентал. Их использование позволяет нормализовать питание тканей, пораженных болезнью.
Ремикейд (Инфликсимаб). Этот препарат относится к иммунодепрессантам последнего поколения, который был изобретен благодаря генной инженерии. Его использование позволяет купировать воспаление в суставах и не допустить окостенения их тканей.
Лечение стволовыми клетками. Такая терапия отличается повышенной эффективностью, если проводят ее на ранних стадиях развития болезни и в сочетании с кинезитерапией. Лечение стволовыми клетками позволяет не допустить окостенения позвоночника, восстановить подвижность суставов, не дать патологическому процессу распространиться на внутренние органы. Лечение будет длительным и сложным, стойкой ремиссии удается добиться у 50% пациентов.
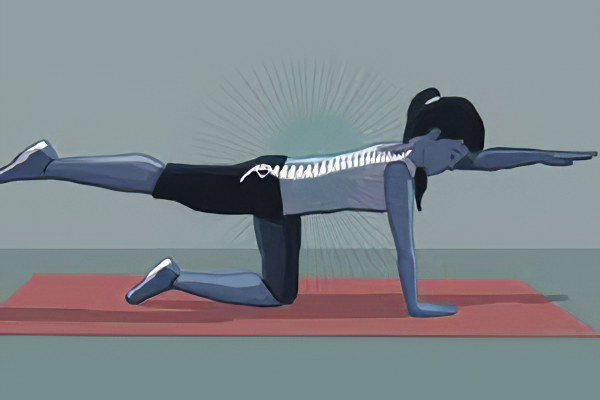
Само по себе немедикаментозное лечение не позволит добиться положительного эффекта, но в сочетании с лекарственной коррекцией и кинезитерапией результат не заставит себя ждать.
Методы, которые могут быть реализованы при болезни Бехтерева:
Физиотерапевтическое воздействие на организм. Больным может быть показана магнитотерапия, лечение ультразвуком, бальнеотерапия, прием бишофитных, хлоридно-натриевых и сероводородных ванн.
Рентгенотерапия. Такое лечение предполагает оказание воздействие рентгеновских лучей на область поражения.
Массаж. Он показан после достижения стойкой ремиссии. Воздействовать на позвоночник нужно правильно, выполнять процедуру разрешено только профессионалу. В противном случае можно навредить человеку.
ЛФК. Больной должен заниматься адаптированными видами спорта. Комплекс составляют в индивидуальном порядке. Ежедневное выполнение упражнений позволит не допустить окостеневания тканей и поддерживать работоспособность позвоночного столба.
Кинезитерапия – это лечение дыхательными техниками и движением.
Выполнение упражнений в бассейне. Прежде чем приступать к плаванию, нужно проконсультироваться с доктором.
Выполнение гимнастических упражнений на специальных подвесках.
Видео: реальная история из жизни:
Если Вы узнали себя в этом видео или ощущаете схожие симптомы в молодом возрасте, обязательно обратитесь к ревматологу для консультации!
Хирургическое лечение при болезни
К хирургическому вмешательству прибегают на последних стадиях развития патологии, когда у больного развился анкилоз, то есть движения суставом невозможны.
У пациента с прогрессирующим анкилозирующим спондилитом позвоночник согнут вперед, движения в нем значительно ограничены. Это тяжелое осложнение, которое делает больного беспомощным. Благодаря развитию медицины окостеневание тканей позвоночника встречается все реже, так как патологию обнаруживают на ранних стадиях развития. Тем не менее, такие случаи не исключены и больным требуется операция.
К хирургическому вмешательству готовят пациентов, которые не могут поднять голову из-за искривления позвоночника. Они страдают от сильных болей, их не удается купировать с помощью лекарственных средств. Кроме того, у больных диагностируют нарушения в работе сердца, легких и других внутренних органов. В патологический процесс вовлекаются суставы.
Во время операции врач удаляет позвонки, в которых имеются клиновидные разрастания. Такая манипуляция позволяет разогнуть позвоночник. Реабилитация после вмешательства продолжительная и занимает несколько месяцев. В этот период больному необходимо носить корсет из гипса. Пациент обязательно должен заниматься специально разработанными упражнениями.
Если позвонки сильно повреждены, то их нужно удалять и заменять протезом. Чаще всего таким больным требуется эндопротезирование коленных и тазобедренных суставов.
Осложнения и последствия
К осложнениям болезни Бехтерева относят:
Поражение сердца и аорты. Человек страдает от сильной одышки, от болей в груди и нарушений в работе сердца.
Амилоидоз. У пациента страдают почки, может развиться органная недостаточность.
Пневмония, туберкулез. Эти патологии развиваются из-за того, что подвижность грудной клетки сильно ограничивается.
Чтобы не допустить развития осложнений, нужно вовремя начинать лечение.
Меры профилактики

Рекомендации по профилактике болезни Бехтерева, которые дают врачи:
Укреплять иммунную систему.
Беречь позвоночник от травм.
Спать на жесткой поверхности.
Следить за осанкой.
Регулярно посещать врача для прохождения планового осмотра.
Соблюдение этих несложных правил позволит свести риски развития патологии к минимуму.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Помогла статья - поделитесь с друзьями:

5 диет, эффективность которых подтверждена современной наукой

Мумиё – 12 доказанных лечебных свойства
Боль в спине относится к одной из распространенных жалоб современного человека. Часто встречающейся, её разновидностью является локализация в межлопаточной области. Коварность подобного болевого синдрома заключена в множестве причинных факторов и механизмов развития. Ведь межлопаточная локализация боли может быть.
Спондилез встречается довольно часто. Болезнь сопровождается дегенеративными и дистрофическими изменениями позвоночника. Пострадать может как один, так и несколько его отделов. При заболевании разрушаются позвоночные диски, которые представлены.
Долгое время на боль в области спины ссылались люди достаточно зрелого и пожилого возраста. На сегодняшний день эта проблема мучает даже детей подросткового возраста. Связано это, в первую очередь, со снижением физической активности и нарушениями обменных процессов. Подобные обстоятельства приводят к.
Боль в спине с правой стороны может быть вызвана различными нарушениями в организме, заболеваниями, травмами и некоторыми другими причинами. В любом случае необходимо посетить специалиста, чтобы установить истинную причину болей.Ниже представлен список заболеваний и состояний, которые могут вызвать тупые, ноющие или.
Стрессовые ситуации, нервные расстройства – вот те причины, из-за которых большинство людей попадает в больницы с жалобами на сильные боли в спине. В последнее время медики доказали, что такое растение как зверобой помогает намного улучшить состояния больных. К тому же, люди, которые принимали препараты на основе.
Практически всем знакомо это неприятное ощущение, когда спину сковывает от боли и нет ни возможности, ни желания пошевелиться. А если боль возникает регулярно, нарушая привычный образ жизни человека, то требуется незамедлительная квалифицированная помощь. Не стоит с этим шутить! Кроме того, врачи выступают категорически против.
Первым шагом успешной борьбы с болью в спине или пояснице является правильное определение причины её возникновения. Поводом для оказания специализированной помощи могут быть люмбалгия и прострелы на фоне переохлаждения, люмбаго, ущемление седалищного или других периферических нервов, грыжи межпозвоночных дисков.
Медицинский справочник болезней
Болезнь Бехтерева. Стадии, формы, диагностика и лечение болезни Бехтерева.
Анкилозирующий спондилоартрит (АС) или б-нь БЕХТЕРЕВА (ББ).
ББ - это хроническое системное заболевание, характеризующееся воспалительным поражением суставов позвоночника, околопозвоночных тканей и крестцово-подвздошных сочленений с анкилозированием межпозвоночных суставов и развитием кальцификации спинальных связок.
Основа болезни - воспаление суставов, сухожилий и связок. А также происходят воспалительные изменения в синовиальной оболочке суставов, изменения в костной ткани. Если вовремя не дигностировать и не проводить лечение, то длительное неконтролируемое воспаление сочленений и суставов позвоночника ведет к известкованию и развитию анкилоза – неподвижности позвоночника.
Поэтому важно как можно быстрее снизить агрессивность иммунитета и снять воспаление – только так можно сохранить подвижность и снять боли в спине и суставах.
ББ преимущественно подвержены молодые мужчины. Симптомы чаще проявляются после 35-40 лет, но болезнь может начаться и раньше, в 15-30 лет.
Соотношение мужчин и женщин 9:1.
Впервые термин “ анкилозирующий спондилоартрит “ для обозначения этого заболевания был предложен в 1904 году.
Этиология.
Причина заболевания до сих пор остаётся неясной. В происхождении ББ большое значение придаётся генетическим факторам.
Причина - генетическая предрасположенность у людей - носителей определённого антигена (HLA-В 27), который встречается у 90-95% больных, примерно у 20-30% их родственников первой степени родства и лишь 7-8% в общей популяции.
Причина болезни Бехтерева – происходит как бы агрессивность иммунитета в отношении ткани собственных суставов и связок (неадекватный иммунный ответ). В этом случае иммунная система ошибочно воспринимает некоторые ткани организма как чужеродные, что и является причиной агрессии.
Обсуждается роль инфекционных факторов в развитии ББ. Имеются сведения о роли некоторых штаммов Klebsiella и других видов энтеробактерий в развитии периферического артрита у больных ББ. Получены данные о наличии у данной категории больных воспалительных изменений в кишечнике, а также признаков дисбактериоза различной степени.
Классификация ББ.
По течению:
1) Медленно прогрессирующее;
2) Медленно прогрессирующее с периодами обострения;
3) Быстро прогресcирующее (за короткое время приводит к полному анкилозу);
4) Септический вариант, характеризующийся острым началом, проливными потами, ознобами, лихорадкой, быстрым проявлением висцератов, СОЭ=50-60мм/ч и выше.
По стадиям:
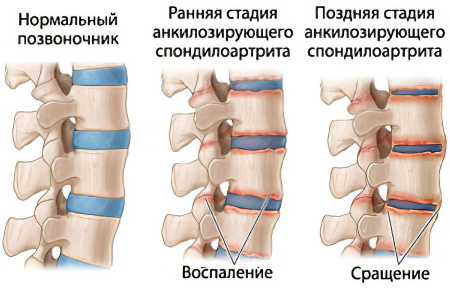
I начальная (или ранняя) - умеренное ограничение движений в позвоночнике или в поражённых суставах; рентгенологические изменения могут отсутствовать либо определять нечёткость или неровность поверхности крестцово-подвздошных сочленений, расширение суставных щелей, очаги остеосклероза;
II стадия - умеренное ограничение движений в позвоночнике или периферических суставах, сужение суставных щелей или их частичное анкилозирование, сужение межпозвоночных суставных щелей или признаки анкилоза позвоночника;
III поздняя стадия – значительное ограничение движений в позвоночнике или крупных суставах в результате их анкилозирования, костный анкилоз крестцово-подвздошных сочленений, межпозвонковых и рёбернопозвонковых суставов с наличием оссификации связочного аппарата.
По степени активности:
I минимальная - небольшая скованность и боли в позвоночнике и суставах конечности по утрам, СОЭ- до 20мм/ч, СРБ+;
II умеренная – постоянные боли в позвоночнике и суставах, утренняя скованность (несколько часов), СОЭ- до 40мм/ч, СРБ++;
III выраженная – сильные постоянные боли, скованность в течение всего дня, экссудативные изменения в суставах, субфебрильная температура, висцеральные проявления, СОЭ - более 40 мм/ч, СРБ+++.
По степени функциональной недостаточности суставов:
I – изменение физиологических изгибов позвоночника, ограничение подвижности позвоночника и суставов;
II – значительное ограничение подвижности, вследствие чего больной вынужден менять профессию (третья группа инвалидности);
III – анкилоз всех отделов позвоночника и тазобедренных суставов, вызывающий полную потерю трудоспособности (вторая группа инвалидности), либо невозможность самообслуживания (первая группа инвалидности).
Формы болезни (клинические варианты):
- Центральная форма – поражение только позвоночника.
- Ризомелическая форма – поражение позвоночника и корневых суставов (плечевых и тазобедренных).
- Периферическая форма – поражение позвоночника и периферических суставов (коленных, голеностопных и др.).
- Скандинавская форма – поражение мелких суставов кистей, как при ревматоидном артрите, и позвоночника.
- Висцеральная форма – наличие одной из перечисленных выше форм и поражение висцеральных органов (сердца, аорты, почек).
Клиническая картина.
Болезнь Бехтерева или анкилозирующий спондилоартрит может носить различный характер:
- Заболевание связочного аппарата позвоночника.
- Боль в локтевых, голеностопных, коленных суставах.
- Нарушения в работе сердечно-сосудистой системы, такие как отклонения ритма сердцебиения, перикардит, аортит, ухудшение состояния аортальных клапанов.
- Амилоидоз почек.
ББ обычно начинается постепенно, в подростковом или молодом возрасте (15-30 лет). Заболеванию могут предшествовать недомогание, потеря аппетита, снижение веса, лихорадка, слабость и утомляемость.
Симптомы поражения суставов.
Диагностика.
В далеко зашедших формах диагностика затруднений не вызывает. Но главная проблема при Болезни Бехтерева - это поздно выставленный диагноз.
Какие первые сигналы? На какие симптомы нужно обратить внимание?
- Скованность, боль в крестцово-подвздошной области, которая может отдавать в ягодицы, нижние конечности, усиливаться во второй половине ночи.
- Упорные боли в пяточных костях у молодых людей.
- Боль и скованность в грудном отделе позвоночника .
- Повышенная СОЭ в анализе крови до 30-40 мм в час и выше.
В случае сохранения таких симптомов дольше трёх месяцев нужна немедленная консультация ревматолога!
Не всегда болезнь начинается с позвоночника, она может начаться и с суставов рук и ног (напоминая ревматоидный артрит), с воспалительного заболевания глаз, с поражения аорты или сердца. Иногда встречается медленное прогрессирование, когда болезненность практически не выражена, болезнь выявляется случайно при рентгенологическом обследовании.
Со временем ограничение подвижности позвоночника нарастает, затруднены и болезненны наклоны в сторону, вперёд, назад, отмечается укорочение позвоночника. Глубокое дыхание, кашель, чихание также могут вызывать боли. Движение и умеренная физическая активность – уменьшают боли.
Дифференциальная диагностика Болезни Бехтерева.
В первую очередь необходимо отличить от дегенеративных заболеваний позвоночника (ДЗП) -- ОСТЕОХОНДРОЗ, СПОНДИЛЁЗ .
НЕОБХОДИМО ОБРАТИТЬ ВНИМАНИЕ НА СЛЕДУЮЩЕЕ:
1. Болезнь Бехтерева в основном развивается у молодых мужчин, а ДЗП , несмотря на тенденцию к "омоложению" их в последнее время всё же преимущественно возникают после 35-40 лет.
2. При болезни Бехтерева боли усиливаются в состоянии покоя или при длительном пребывании в одной позе, особенно во второй половине ночи. При ДЗП, наоборот, боли возникают или усиливаются после физической нагрузки в конце рабочего дня.
3. Один из ранних признаков болезни Бехтерева - напряжение мышц спины, постепенная их атрофия и тугоподвижность позвоночника. При ДЗП ограничение движения наступает на высоте боли и развития радикулита, при снятии боли подвижность позвоночника восстанавливается.
4. Ранние характерные для болезни Бехтерева рентгенологические изменения в крестцово-подвздошных суставах позвоночника не встречаются при ДЗП.
5. При болезни Бехтерева часто наблюдается повышение СОЭ в анализе крови, другие положительные биохимические признаки активности процесса, чего не бывает при ДЗП.
Необходимо отличать начальную суставную форму болезни Бехтерева также от Ревматоидного артрита (РА).
НУЖНО ПОМНИТЬ:
1. РА чаще страдают женщины (75% случаев).
2. При РА чаще происходит симметричное поражение суставов (преимущественно суставов кисти), а при болезни Бехтерева наблюдается очень редко.
3. Сакроилеит (воспаление крестцово-подвздошных суставов), поражение грудиноключичных и грудинорёберных сочленений исключительно редко встречаются при РА, а для болезни Бехтерева весьма характерны.
4. Ревматоидный фактор в сыворотке крови встречается у 80% больных РА и лишь у 3-15% больных болезнью Бехтерева.
5. Подкожных ревматоидных узелков, встречающихся при РА в 25% случаев, не бывает при болезни Бехтерева.
6. HLA-27 (специфический антиген, обнаруживающийся при исследовании крови) характерен только для болезни Бехтерева.
ЛЕЧЕНИЕ БОЛЕЗНИ БЕХТЕРЕВА.
Как лечить болезнь Бехтерева?
Лечение должно быть комплексным, продолжительным, этапным (стационар - санаторий - поликлиника).
НАЗНАЧАЮТ:
- Нестероидные противовоспалительные средства (НПВС),
- Глюкокорикоиды,
- Иммунодепрессанты (при тяжёлом течении)
- Физиотерапия,
- Мануальная терапия,
- Лечебная гимнастика.
Лечебная гимнастика должна проводиться дважды в день по 30 минут, упражнения подбирает врач индивидуально.
Помимо этого нужно научиться мышечному расслаблению. Для того чтобы затормозить развитие неподвижности грудной клетки, рекомендуются дыхательные упражнения (глубокое дыхание).
В начальной стадии важно предотвратить развитие порочных поз позвоночника (поза гордеца, поза просителя).
Показаны ходьба на лыжах и плавание, укрепляющие мышцы спины и ягодиц.
Постель должна быть жёсткой, подушку следует убрать.
Заболевание это прогрессирующее, но противостоять ему можно. Главная задача - задержать развитие болезни, не дать ей продвинуться. Поэтому необходимо регулярно проходить осмотры ревматолога, а при обострениях ложиться в стационар.
Читайте также:


