Аргентинская и боливийская геморрагические лихорадки
Боливийская геморрагическая лихорадка - острое инфекционное заболевание вирусной природы, регистрирующееся на территории Боливии (Южная Америка), протекающее с лихорадкой, геморрагическими явлениями, поражением сердечно-сосудистой и нервной систем.
Возбудитель боливийской геморрагической лихорадки - РНК-содержащий вирус Machupo (Мачупо) семейства Arenaviridae (вирус по антигенной структуре близок к вирусу Хунин (JUNV), вызывающему Аргентинскую геморрагическую лихорадку).
Эндемичная зона Боливийской геморрагической лихорадки расположена в бассейне Амазонки. Заболевание регистрируется в течение всего года, болеют люди всех возрастных групп, чаще - мужчины.
Резервуаром и источником инфекции являются хомякообразные грызуны. Вирус патогенный для новорожденных хомяков и мышей при внутримозговом или внутрибрюшном введении. Высокочувствительны к данному вирусу обезьяны (макаки резус и циномальгус).
Основные механизмы передачи вируса - аспирационный воздушно-пылевой, алиментарный через пищу и воду, зараженные фекалиями или мочой грызунов, либо контактный путь через поврежденную кожу или слизистые оболочки посредством укусов клещей. Возможна передача вируса Мачупо от больного человека.
Клиническая картина Боливийской геморрагической лихорадки
Инкубационный период составляет 7-14 суток.
Характерен постепенный подъем температуры тела до 39-40°С.
В начальный период заболевания отмечаются головные боли, недомогание, боли в пояснице и конечностях, гиперемия конъюнктивы и слизистой полости рта.
В период разгара болезни наблюдается усиление интоксикации, появление рвоты и диареи. Лихорадка может сохранятся в течение 9-16 суток.
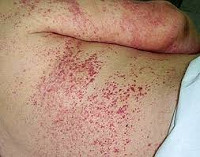
Примерно у каждого третьего больного отмечаются геморрагические проявления в виде петехиальной сыпи на коже верхней части туловища и слизистых оболочках полости рта, кровотечений из десен, носа, желудочно-кишечного тракта.
При тяжелом течении болезни наблюдается снижение пульсового давления. Неблагоприятными признаками являются сгущение крови и увеличение гематокрита.
Также у больных отмечается мелкоразмашистый тремор языка и рук. В тяжелых случаях неврологическая симптоматика нарастает и могут появится судороги, атаксия, бред.
Для детей раннего возраста характерно развитие коматозных состояний.
При боливийской лихорадке чаще, чем при аргентинской, развивается пневмония, нарушения со стороны почек встречаются реже и менее выражены.
Период выздоровления длительный, при этом отмечаются значительная астения, нарушение координации движений.
Диагноз ставят на основании эпидемиологического анамнеза (пребывание в странах Южной Америки, контакт с больным), характерной клинической картины и данных лабораторного исследования.
Вирусологическое исследование - выделение вируса при внутримозговом заражении новорожденных белых мышей или хомяков.
Серологическя диагностика - выявление специфических антител с помощью РСК или РИФ в парных сыворотках, взятых в первые дни болезни и на 40-60-е сутки.
Лечение Боливийской геморрагической лихорадки
Лечение симптоматическое, такое же, как при Крымской геморрагической лихорадке.
Уничтожение грызунов и защита от них жилых и производственных помещений, проведение дератизационных мероприятий.
Благодаря схожести вируса Мачупо, вызывающего Боливийскую геморрагическую лихорадку, с вирусом Хунин, вызывающего Аргентинскую геморрагическую лихорадку, против которой разработана вакцина, ее можно успешно использовать и для профилактики Боливийской геморрагической лихорадке.
Вакцина от Аргентинской и Боливийской геморрагической лихорадки
В 1985 году аргентинским вирусологом доктором Хулио Баррера-Оро была создана вакцина от АГЛ - Candid#1. Вакцина была изготовлена в Институте Солка в США и стала доступна в Аргентине с 1990 года.
Candid#1 применяется для профилактики взрослого населения с высоким риском заражения аргентинской геморрагической лихорадкой. Ее эффективность составляет 95,5%.
29 августа 2006 года Maiztegui институт получил сертификат на производство вакцины в Аргентине. План вакцинации еще не изложен, но бюджет на 2007 год позволяет изготовить 390 000 доз, в Аргентине она стоит 8 песо каждая (около $2,6 или €2). Институт имеет возможность для производства 5 миллионов доз ежегодно, необходимых для вакцинации всего населения эндемичных районов.
С 1991 года более 240 000 людей были вакцинированы, это позволило существенно снизить заболеваемость Аргентинской геморрагической лихорадкой и Боливийской геморрагической лихорадкой.
Первые случаи американской геморрагической болезни зарегистрированы вблизи аргентинского города Хунин в 1953 г . Вирус был выделен из крови больных, крови обитающих гам грызунов и паразитирующих на них клещей. В 1959 г . в северо-восточных районах Боливии среди сельскохозяйственных рабочих были отмечены случаи заболевания, которое первоначально вследствие некоторого сходства между синдромами расценили как аналогичное тяжелому эпидемическому тифу. В 1963 г . у больных людей и у грызунов был выведен вирус-возбудитель, получивший название Мачупо. Вирус Мачупо серологически родственен, но отличается от вируса, обнаруженного в Хунин.
Распространение. С 1958 г . болезнь, вызванная вирусом Хунин, принимает эпидемический характер, ежегодно поражая от 100 до 3500 человек. Особенно тяжелым геморрагическое заболевание было в Боливии. За период с 1959 по 1963 г . из общего числа проживавших в эндемичной зоне 4000— 6000 человек, заболело 750.
Эпидемиология. Аргентинская геморрагическая лихорадка (АГЛ) протекает исключительно в виде сезонной эпидемии (с февраля по август), преимущественно среди сельскохозяйственных рабочих, особенно среди работающих в поле во время уборки маиса; мужчины болеют чаще. Вирус распространяется с мочой хронически инфицированных грызунов или животных с вирусемией. Человек заражается при контакте с предметами или продуктами питания, загрязненными мочой инфицированных грызунов. Основным резервуаром вируса служат грызуны двух видов — Calomys laucha и Calomys musculinus.
Переносчиками возбудителя боливийской геморрагической лихорадки (БГЛ) также служат мышевидные грызуны (Calomys callosus), хронически инфицированные вирусом Мачупо. Возможна и непосредственная передача вируса от человека к человеку. По-видимому, такое распространение инфекции наблюдалось при вспышке лихорадки в Кочабамба. Случаев заболевания среди медицинского персонала, контактировавшего с больными, не отмечено.
Клинические проявления. Для аргентинской геморрагической лихорадки характерно поражение почек, сердечно-сосудистой системы и органов кроветворения. Бессимптомно инфекция протекает редко. После инкубационного периода, продолжающегося 7—16 дней, постепенно повышается температура тела, возникают озноб, головная боль, недомогание, миалгии, анорексия, тошнота и рвота. Температура повышается до 38,9—40°С, отмечается выраженная гиперемия лица, на слизистой оболочке гортани появляется безболезненная энантема. Лимфаденопатии и спленомегалии нет. Через 3—5 дней после начала заболевания состояние больного ухудшается, появляются признаки дегидратации, гипотензии до 50—100 мм рт. ст., олигурия и относительная брадикардия. В более тяжелых случаях возникают геморрагические симптомы: кровотечение из десен, кровавая рвота, гематурия, мелена. Возможны также прогрессирующая олигурия и тремор языка и конечностей. У некоторых больных развиваются психические расстройства, характеризующиеся возбуждением, делириозным состоянием или ступором. На 7—10-й день можно наблюдать прогрессирующий шок, гипотермию, ритм галопа или желудочно-кишечное кровотечение. В летальных случаях причиной смерти обычно является отек легких. В период выздоровления отмечают транзиторную алопецию. Число эритроцитов остается в пределах нормы или несколько повышено. Общее число лейкоцитов снижается до 1,2—3,4•10 9 /л . Возможна тромбоцитопения. Внутрисосудистое диссеминированное свертывание крови, видимо, не лежит в основе геморрагических проявлений. Уровни компонентов комплемента С2, С3 и С5 понижены. Моча по цвету может напоминать красное дерево. Нередка интенсивная альбуминурия. Быстро повышается азот мочевины в крови.
Клиническая картина боливийской геморрагической лихорадки сходна с описанной выше, за исключением того, что носовые кровотечения и кровавая рвота в начале заболевания встречаются чаще.
Диагностика. Антитела, IgM появляются не раньше 10—20-го дня.
Лечение. Лечение заключается в проведении поддерживающих мероприятий, включающих перитонеальный диализ или гемодиализ-фильтрацию для коррекции как азотемии, так и отека легких. В двойном слепом исследовании было показано, что введение иммунной плазмы снижает смертность при АГЛ с 16 до 1%. Однако у пациентов, которым вводили иммунную плазму, отмечали лихорадку и признаки нарушения функции мозжечка. Предварительные исследования показали, что при экспериментальной БГЛ у макак-резусов может быть эффективен рибавирин.
Прогноз. Смертность обычно составляет при АГЛ 3—15%, при БГЛ — 5-30%.
Профилактика. В Боливии к быстрому и существенному снижению заболеваемости среди людей привели меры, направленные на борьбу с грызунами и прежде всего Calomys callosus, обитающими в домах. В Аргентине широкое распространение инфицированных грызунов делает меры борьбы с ними безрезультатными.
Аргентинская геморрагическая лихорадка (АГЛ, лихорадка Хунин) — остро текущее инфекционное заболевание, относится к зоонозам с природной очаговостью. Для заболевания характерна: лихорадка, экзантема, разной выраженности тромбогеморрагическим синдром.
Этиология и эпидемиология
Возбудителем аргентинской геморрагической лихорадки является вирус Хунин (по названию города, где зарегистрированы первые случаи болезни). Его причисляют к аренавирусам, к этой же группе вирусов относятся возбудители лихорадки Ласса и боливийской геморрагической лихорадки. Вирус вызывает заболевание у новорожденных белых мышей и хомяков. Культивацию вируса осуществляют на куриных эмбрионах и в культуре перевиваемых клеток.
Резервуаром и источником инфекции являются грызуны Calomis laucha, Calomis musculinus.
Вирус удалось выделить также от гамазовых клещей. Для заболевания характерна сезонность — с февраля по июнь, наибольшее число заболевших наблюдается в мае. Болеют преимущественно сельские жители. Инфицирование происходит воздушно-пылевым путем, вдыхая пыль, инфицированную грызунами. Заражение может происходить и через продукты питания, инфицированные мочой грызунов.
Эпидемические вспышки наблюдаются ежегодно, число заболевших колебалось от 100 до 3500 человек. Эндемические области АГЛ охватывает приблизительно 150 000 км², создавая риск эпидемий в провинциях Буэнос-Айрес, Кордова, Санта-Фе и Ла-Пампа, потенциально жретвами инфекции может стать до 5 миллионов человек. Чаще всего заболевание развивается у людей, которые проживают или работают в сельских районах; 80 % пострадавших являются мужчин в возрасте от 15 до 60 лет.
Профилактика
Специфическая профилактика не создана. Предотвращение заболевания достигается не специфическими методами. В основе профилактических мероприятий лежит дератизация, дезинесктизация, обеспечение соблюдение гигиенических требований к пище и вдыхаемому воздуху.
Candid#1 вакцина от АГЛ была создана в 1985 году аргентинским вирусологом доктором Хулио Баррера-Оро. Вакцина была изготовлена в Институте Солка в США, и стала доступна в Аргентине с 1990 года.
Candid#1 была применена для взрослого населения с высоким риском заражения. Эффективна в 95,5 %. 29 августа 2006 года, Maiztegui институт получил сертификат на производство вакцины в Аргентине. План вакцинации еще не изложен, но бюджет на 2007 год позволяет изготовить 390 000 доз, в Аргентине она стоит 8 песо каждая (около $2,6 или ?2). Институт имеет возможность для производства в один год 5 миллионов доз, необходимых для вакцинации всего населения эндемичных районов.
С 1991 года более 240 000 людей были вакцинированы, достижение большого снижение числа зарегистрированных случаев (94 подозреваемых и 19 подтвержденных в 2005).
Вирус Хунин схож с вирусом Мачупо и, таким образом, вакцина от АГЛ рассматривается в качестве хорошей защиты также от боливийской геморрагической лихорадки.
Боливийская геморрагическая лихорадка (лихорадка Мачупо)
Боливийская геморрагическая лихорадка (лихорадка Мачупо) относиться к острым инфекционным заболеваниям вирусной природы, регистрирующееся в Южной Америке на территории Боливии, протекающее с лихорадкой, геморрагическими явлениями, поражением сердечно-сосудистой и нервной систем.
Этиология
Возбудитель заболевания относится к семейству аренавирусов.Возбудитель боливийской геморрагической лихорадки - РНК-содержащий вирус Machupo (Мачупо) семейства Arenaviridae.
Резервуаром и источником инфекции являются хомякообразные грызуны Calomus. Вирус патогенный для новорожденных хомяков и мышей при внутримозговом или внутрибрюшном введении. Высокочувствительны к данному вирусу обезьяны (макаки резус и циномальгус).
Основные механизмы передачи вируса - аспирационный воздушно-пылевой, алиментарный через пищу и воду, зараженные фекалиями или мочой грызунов, либо контактный путь через поврежденную кожу или слизистые оболочки. Возможна передача вируса Мачупо от больного человека.
Имели место также случаи внутри больничного заражения медицинского персонала, при которых источниками инфекции были больные люди.
Эндемичная зона данной инфекции расположена в бассейне Амазонки. Заболевание регистрируется в течение всего года, болеют люди всех возрастных групп, чаще мужчины.
Профилактика
Уничтожение грызунов и защита от них жилых и производственных помещений, проведение дератизационных мероприятий
Последнее изменение этой страницы: 2016-12-29; Нарушение авторского права страницы

Аргентинская геморрагическая лихорадка – это природно-очаговый зооноз из группы южноамериканских геморрагических лихорадок, вызываемый РНК - содержащим вирусом Хунин. Ведущими клиническими проявлениями выступают геморрагический синдром с кровотечениями различной локализации, выраженная интоксикация. Диагностика строится на обнаружении самого возбудителя и специфических маркеров в сыворотке крови. Этиотропное лечение заключается во введении иммунной плазмы. Хорошие результаты показывает назначение рибавирина. С учетом развившихся нарушений назначается симптоматическая терапия.
МКБ-10
Общие сведения
Очагом геморрагической лихорадки Хунин является влажная экосистема пампасов Аргентины. Вспышки заболеваемости происходят ежегодно с февраля по июнь с пиком в мае. Чаще всего болеют мужчины, инфекция более распространена среди сельского населения. Большая часть заболевших – люди трудоспособного возраста. Ежегодно в среднем поражается до 4000 человек, во время вспышек число зараженных может достигать 20000. Около 10% местного населения являются серопозитивными без манифестации инфекции в анамнезе. Ввиду активной иммунизации жителей этого региона в последнее время удается контролировать заболеваемость с уменьшением частоты эпизодов с тяжелым течением. Поскольку данная прививка не входит в список обязательных при въезде в Аргентину, участились случаи заражения туристов.

Причины
Возбудитель инфекции – РНК-содержащий вирус Хунин из рода Arenavirus семейства Arenaviridae. Вирус погибает под воздействием детергентов, УФО, однако долго сохраняется в лиофилизированном состоянии. Резервуаром, а также источником инфекции служат хомякообразные грызуны, а также больной человек. Между грызунами возбудитель передается трансмиссивно с укусами гамазовых клещей. Проникая в кровь, вирус у хомяков вызывает латентное течение заболевания и бессимптомную виремию. Патоген из организма грызунов выделяется с мочой.
В организм человека инфекционный агент поступает воздушно-пылевым путем при вдыхании пыли, загрязненной грызунами, а также при реализации фекально-орального механизма с зараженной пищей и водой, при половом контакте и через поврежденную кожу. При укусе клеща, зараженного вирусом, болезнь у человека не развивается. Ежегодно описываются случаи внутрилабараторного заражения аспирационным путем с развитием манифестных форм или бессимптомного течения. После перенесенного заболевания формируется стойкий иммунитет.
Патогенез
Механизм развития аргентинской геморрагической лихорадки до конца не изучен. Попадая в альвеолярные макрофаги и бронхопульмональные лимфатические узлы, вирус Хунин гематогенно и лимфогенно распространяется по всему организму. Патоген фиксируется в клетках ретикулоэндотелиальной системы, повреждая их, тем самым способствуя лейко- и тромбоцитопении. Развивается лимфаденопатия, в лимфоидных фолликулах наблюдается атрофия, некроз. Повреждение стенки капилляров ведет к возникновению геморрагического синдрома, гиповолемического шока. Повреждение сосудов внутренних органов способствует нарушению их функции. В зависимости от вирусной нагрузки могут развиваться как бессимптомные формы с нарастанием титра антител, так и тяжелые состояния.
Симптомы аргентинской ГЛ
Инкубационный период после заражения составляет около 7-14 дней. Заболевание начинается постепенно, появляются неспецифические симптомы: лихорадка, слабость, недомогание, головная боль, артралгии, миалгии. За короткий промежуток времени температура тела нарастает до фебрильных цифр, возникает энантема на конъюнктиве, слизистой рта. Объективно определяется покраснение лица, шеи, инъекция сосудов склеры, лимфаденопатия, редко может появляться геморрагическая сыпь. Для первого этапа заболевания характерна брадикардия, нередко развивается миокардит.
Продолжительность лихорадочного периода составляет около 10 дней. Далее манифестируют симптомы геморрагического синдрома: повышается кровоточивость десен, отмечаются носовые кровотечения, гематурия, мелена. Артериальное давление падает до 60 мм рт. ст., при массивных кровотечениях развивается геморрагический шок. Возможно появление симптомов поражения ЦНС с нарастанием неврологического дефицита (возбуждение, ступор, признаки энцефалита). Период реконвалесценции составляет от 2-х недель до нескольких месяцев.
Осложнения
Наиболее частым осложнением является геморрагический шок. При шоке тяжелой степени вероятно развитие полиорганных нарушений (острая почечная, сердечная, дыхательная недостаточность). Кроме того, возможны поражения ЦНС различного характера с присоединением неврологических синдромов (энцефалопатия, энцефалит). У привитых пациентов после перенесенной инфекции иногда появляется транзиторная алопеция. Достаточно часто на фоне лейкопении и повреждения капиллярной стенки возникают бронхопневмонии. Самой частой причиной смерти является отек легких. В связи с внедрением вакцинопрофилактики тяжелые формы течения заболевания встречаются все реже.
Диагностика
При подозрении на геморрагическую лихорадку необходима консультация инфекциониста с последующей госпитализацией в пациента в отделение интенсивной терапии инфекционной больницы. Во время физикального осмотра специфических симптомов для данной вирусной инфекции не наблюдается. Обращает на себя внимание общеинтоксикационный синдром, покраснение, отек шеи, лица, возможно наличие петехиальной сыпи, лимфаденопатии. Характерно появление конъюнктивита, энантемы на слизистой оболочке рта. В диагностике используются следующие клинико-лабораторные методы:
- Общее и биохимическое исследование материала. Ввиду повреждения клеток ретикулоэндотелиальной системы в ОАК отмечается наличие тромбоцито- и лейкопении. За счет поражения сосудистой стенки и эсктравазации жидкой части крови наблюдаются признаки сгущения крови. В общем анализе мочи – протеинурия. Суточные потери белка с мочой могут достигать 10 г. При появлении полиорганной недостаточности в крови повышаются соответствующие маркеры (АлАТ, АсАТ, мочевина, креатинин).
- Определение инфекционных агентов. Для выявления специфических антител кровь берут через 2 недели от начала заболевания. Данный метод скорее является ретроспективным. Используют реакцию связывания комплемента, реакцию непрямой иммунофлюоресценции, реакцию торможения гемагглютинации. Для обнаружения вируса исследуют глоточные смывы, мочу; забор производят до 7 суток от начала болезни. Самым чувствительным методом для обнаружения возбудителя на ранних стадиях является ПЦР с обратной транскрипцией.
Учитывая относительную редкость данной нозологии за пределами эндемичных районов и неспецифичность начальных симптомов, постановка диагноза может вызвать значительные трудности. Дифференциация проводится с другими геморрагическими лихорадками, в частности, с южноамериканскими (боливийской, венесуэльской, бразильской). В стадии интоксикации в отсутствии выраженного геморрагического синдрома необходимо исключить грипп, арбовирусные инфекции, сепсис, а в разгар болезни – геморрагические диатезы. Выяснение анамнеза заболевания, а также сопоставление данных клинической картины с результатами анализов позволяет установить правильный диагноз и назначить соответствующее лечение.
Лечение аргентинской ГЛ
Лечение должно проводиться в условиях изоляции больного под контролем врача-инфекциониста. При присоединении осложнений может потребоваться консультация профильных специалистов (невролога, пульмонолога, нефролога, кардиолога). Необходимо соблюдение строгого постельного режима. Основным методом терапии является переливание плазмы реконвалесцентов. Наилучшие результаты данный способ дает на начальных этапах заболевания (до 8 суток).
Имеются сведения о положительных результатах лечения рибавирином. Этот способ особенно актуален в отсутствии иммунной плазмы. По рекомендациям ВОЗ препарат вводят внутривенно в первый день в дозе 30 мг/кг однократно, далее 15 мг/кг 4 раза/сут. 4 дня и 7,5 мг/кг/сут. 6 дней. Параллельно проводится симптоматическое лечение с коррекцией развившихся нарушений (дезинтоксикационная терапия, возмещение объема крови, применение сердечно-сосудистых средств, жаропонижающих препаратов, коррекция нарушений системы гемостаза).
Прогноз и профилактика
При вовремя распознанном заболевании и правильном лечении прогноз благоприятный. В случае развития тяжелых форм длительность аргентинской геморрагической лихорадки составляет около 11 суток, а летальность достигает 15%. Мероприятия неспецифической профилактики включают в себя борьбу с грызунами в эндемичных районах путем использования отравляющих веществ, специальных ловушек. Кроме того, необходимо применение респираторов на пылевых работах. Вакцинирование местных жителей позволяет контролировать течение заболеваемости. На сегодняшний день используют живую аттенуированную вакцину, ведется проверка экспериментальных образцов. Использование рибавирина в качестве экстренной профилактики не рекомендуется. Исключение составляют беременные пациентки, контактировавшие с больным.
Возбудителем аргентинской геморрагической лихорадки является вирус Хунин (по названию города, где зарегистрированы первые случаи болезни). Его причисляют к аренавирусам, к этой же группе вирусов относятся возбудители лихорадки Ласса и боливийской геморрагической лихорадки. Вирус вызывает заболевание у новорожденных белых мышей и хомяков. Культивацию вируса осуществляют на куриных эмбрионах и в культуре перевиваемых клеток.
Резервуаром и источником инфекции являются грызуны Calomis laucha, Calomis musculinus. Вирус удалось выделить также от гамазовых клещей. Для заболевания характерна сезонность — с февраля по июнь, наибольшее число заболевших наблюдается в мае. Болеют преимущественно сельские жители. Инфицирование происходит воздушно-пылевым путем, вдыхая пыль, инфицированную грызунами. Заражение может происходить и через продукты питания, инфицированные мочой грызунов.
Эпидемические вспышки наблюдаются ежегодно, число заболевших колебалось от 100 до 3500 человек. Эндемические области АГЛ охватывает приблизительно 150 000 км², создавая риск эпидемий в провинциях Буэнос-Айрес, Кордова, Санта-Фе и Ла-Пампа, потенциально жретвами инфекции может стать до 5 миллионов человек. Чаще всего заболевание развивается у людей, которые проживают или работают в сельских районах; 80 % пострадавших являются мужчин в возрасте от 15 до 60 лет.
Патогенез
Ряд вопросов патогенеза изучены слабо. Воротами инфекции являются слизистые оболочки респираторных органов и пищеварительного тракта, возможно инфицирование через микротравмы кожи. На месте вторжения возбудителя инфекции первичного аффекта не наблюдается. Характерна диссеминация вируса и поражение ряда органов и систем. Большую роль в патогенезе играет развитие тромбогеморрагического синдрома.
Клиническая картина
Инкубационный период варируется от 6—8 до 12-16 дней. Как правило развитие заболевания происходит постепенно. В начальном периоде продолжительностью 3-4 дня наблюдаются общетоксические проявления — недомогание, головная боль, раздражительность, познабливание. Часто отмечаются мышечные боли, особенно в поясничной области. Нередко на слизистых оболочках полости рта можно выявить кровоизлияния, эрозии. Могут отмечаться катаральные (воспалительные) изменения верхних дыхательных путей. К концу этого периода лихорадка достигает уровня 39-40°С.
В ходе дальнейшео развития инфекции, наступает стадия разгара заболевания продолжительностью 8-12 дней. В этом периоде наблюдаются ремиттирующая высокая лихорадка и развитие шоковых реакций. При осмотре больных отмечаются яркое покраснение и одутловатость лица, шеи, иногда субиктеричность (незначительная желтушность) склер и кожи. На слизистых оболочках появляются кровоизлияния, часто геморрагическая сыпь. При тяжелом течении болезни наблюдаются желудочно-кишечные кровотечения, кровохарканье.
Со стороны сердечно-сосудистой системы наблюдается снижение частоты сердечных сокращений и повышение артериального давления. Нередко выявляются трахеобронхит и бронхопневмония. Часто определяются увеличение печени и селезенки, а также полиаденит. Мочевыделение у больных обычно снижается. В зависимости от степени выраженности токсического и геморрагического синдромов выделяют стертые, легкие, среднетяжелые и тяжелые формы болезни. Последние характеризуются массивным геморрагическим синдромом, энцефалитом, комой, почечной недостаточностью и ранней смертью больных (на 3-5-й день болезни).
Диагностика
При в общем анализе крови наблюдается снижение уровня лейкоцитов, увеличение количества лимфоцитов, почти полное отсутствие нейтрофилов, снижение уровня тромбоцитов. Закономерно выявляется понижение уровня протромбина, фибриногена и других факторов свертывания крови. Часто определяются наличие в моче альбуминов, крови, цилиндров. Смертность колеблется от 6 до 20 %.
Диагноз заболевания выставляется на основании данных анамнеза, клинических и лабораторных исследований. Специфическая диагностика заключается в выделении вируса в первые 3-12 дней болезни и антител, нейтрализующих вирус в конце 3-й недели заболевания.
Лечение
В настоящее время специфическая терапия отсутствует. Лечение заболевание симптоматическое направленное на устранение шока и дезинтоксикацию. Имеются данные, о положительно влиянии введения плазмы выздоравливающих больным в разгар заболевания. При таких манипуляциях летальность снижается с 16% до 1%. В опыте с приматами показа эффективность рибавирина.
Профилактика
Специфическая профилактика не создана. Предотвращение заболевания достигается не специфическими методами. В основе профилактических мероприятий лежит дератизация, дезинесктизация, обеспечение соблюдение гигиенических требований к пище и вдыхаемому воздуху.
Candid#1 вакцина от АГЛ была создана в 1985 году аргентинским вирусологом доктором Хулио Баррера-Оро. Вакцина была изготовлена в Институте Солка в США, и стала доступна в Аргентине с 1990 года.
Candid#1 была применена для взрослого населения с высоким риском заражения. Эффективна в 95,5 %. 29 августа 2006 года, Maiztegui институт получил сертификат на производство вакцины в Аргентине. План вакцинации еще не изложен, но бюджет на 2007 год позволяет изготовить 390 000 доз, в Аргентине она стоит 8 песо каждая (около $2,6 или €2). Институт имеет возможность для производства в один год 5 миллионов доз, необходимых для вакцинации всего населения эндемичных районов.
С 1991 года более 240 000 людей были вакцинированы, достижение большого снижение числа зарегистрированных случаев (94 подозреваемых и 19 подтвержденных в 2005).
Вирус Хунин схож с вирусом Мачупо и, таким образом, вакцина от АГЛ рассматривается в качестве хорошей защиты также от боливийской геморрагической лихорадки.
ЮЖНОАМЕРИКАНСКИЕ ГЕМОРРАГИЧЕСКИЕ ЛИХОРАДКИ-инфекционные болезни, характеризующиеся острым течением, лихорадкой и выраженным геморрагическим синдромом. К ним относятся аргентинская и боливийская геморрагические лихорадки, сходные между собой по этиологии, эпидемиологии, патогенезу и клиническому течению.
Аргентинская геморрагическая лихорадка (febris haemorrhagica argen-tinica) эндемична для центральных провинций Аргентины, где ежегодно насчитывается 100—3500 случаев болезни. Заболевание выявлено в 1943 году в провинции Буэнос-Айрес. В 1955 году Аррибальсага (R. А. Аг-ribalzaga) подробно описал вспышку болезни в северо-западной части провинции Буэнос-Айрес. После 1958 года заболевания регистрируются в провинциях Кордова и Санта-Фе.
Возбудитель болезни — вирус Хунин (по названию города, в котором возникла одна из вспышек болезни), относится к роду Arenavirus семейства Arenaviridae (см. Ареновирусы); выделен Пароди (A. Parodi) с сотрудниками в 1958 году из крови больного. К вирусу восприимчивы новорожденные белые мыши, молодые хомяки, морские свинки, куриные эмбрионы, перевиваемые клетки Vero и HeLa.
Источником возбудителя инфекции в природных очагах являются дикие грызуны Calomys laucha и Calomys musculinus; вирус выделен также от грызунов, относящихся к роду Mus, Akodon и Oryzomys. Человек заражается, вдыхая пыль либо употребляя пищевые продукты или воду, загрязненные испражнениями грызунов, содержащими возбудителей. Возможно заражение через поврежденную кожу.
Заболевают в основном мужчины в возрасте 20—50 лет, проживающие в сельской местности. Вспышки заболеваний обычно начинаются в феврале (конец лета на широте Аргентины) , достигают пика в мае и заканчиваются в июне — июле. Возникновение заболеваний совпадает с сезоном сбора урожая кукурузы и увеличением популяции диких грызунов — источников возбудителя инфекции.
Вирус достигает ближайших лимфатических узлов, где происходит его размножение. Генерализация инфекции осуществляется гематогенным путем. Вирус вызывает повреждения стенок капилляров, что обусловливает развитие геморрагических явлений. Тяжелое течение болезни обусловлено глубокими нарушениями функции клеток и тканей в результате прямого воздействия вируса на клетки. Характерным морфологическим проявлением болезни является генерализованная лимфа денопатия, в части случаев обнаруживается геморрагический некроз лимфатических узлов. В почках отмечается картина нефроза, сосуды мозгового вещества и капилляры почечных клубочков полнокровны.
Иммунитет изучен недостаточно. Инкубационный период составляет обычно 8—12 дней. Начало заболевания постепенное: отмечаются озноб, недомогание, слабость, головные и мышечные боли, наиболее выраженные в области реберно-позвоночных суставов. Нередко наблюдаются потеря аппетита, тошнота, рвота, диарея. В типичных случаях температура к 3—4-му дню болезни повышается до 39—40°, развивается гиперемия конъюнктив, появляются петехии на коже лица, шеи и верхней части груди; характерны редкие петехии на коже подмышечных впадин. Возможно обезвоживание организма, а также олигурия, которая может перейти в анурию. В тяжелых случаях развивается геморрагический синдром: носовое кровотечение, кровоточивость десен, кровавая рвота, кровавый стул, гематурия. Описаны психосенсорные и психомоторные расстройства. Длительность лихорадки 9—16 дней. При выздоровлении температура снижается лити-чески, заметно увеличивается диурез, общее состояние улучшается в течение нескольких дней, полное выздоровление наступает через несколько недель и даже месяцев.
Диагноз ставят на основании клинической картины, данных эпидемиологического анамнеза (место и время возможного заражения) и результатов лабораторных исследований. В крови наблюдается лейкопения (до 2000—1000 клеток в 1 мкл) и тромбоцитопения (до 100 000—50 000 клеток в 1 мкл).
Лабораторная диагностика основывается на выделении вируса, обнаружении специфических антител и нарастании их титра в процессе болезни и реконвалесценции (см. Вирусологические исследования). Вирус может быть выделен из крови, взятой у больного на 3—10-й день болезни; кровь вводят в мозг новорожденным белым мышам или внутри-брюшинно морским свинкам. Параличи и гибель мышей, гибель морских свинок на фоне геморрагических явлений указывают на инфекцию вирусом Хунин. Специфические антитела выявляют с помощью реакции связывания комплемента или иммунофлюоресценции (см. Серологические исследования). Для исследования используют парные сыворотки крови, взятые в первые дни болезни и через 3—4 недели.
Лечение патогенетическое и симптоматическое (введение растворов глюкозы, солей, аскорбиновой кислоты, викасола). Имеющиеся результаты применения сыворотки реконвалесцентов не позволяют дать окончательную оценку ее терапевтического эффекта.
Летальность, по данным различных исследователей, колеблется от 1 до 10% и выше. Причиной смерти больных являются уремическая кома и гиповолемический шок.
С целью профилактики заболеваний предпринимались попытки разработки вакцин из вируса Хунин (инактивированной и живой). Исследования, проведенные с живой вакциной из аттенуированного штамма XJCL3, указывают на ее значительную иммунологическую и эпидемиологическую эффективность. Применяются меры, препятствующие проникновению грызунов в жилища, контакту их с пищевыми продуктами; проводят мероприятия по истреблению грызунов.
Боливийская геморрагическая лихорадка (febris haemorrhagica boli-viana) впервые была зарегистрирована в 1959 году, когда в двух сельских районах провинции Бени (северо-восточная часть Боливии) отмечались случаи заболеваний, сопровождающихся геморрагическим синдромом, часть которых закончилась летально. Вспышки заболевания периодически регистрируются в провинции Бени, в небольших поселках вокруг городов Сан-Хоакин (провинция Манора) и Оробайайа (провинция Итенес).
Возбудитель болезни — вирус Мачупо (по названию реки в очаге инфекции), относится к роду Arenavirus семества Arenaviridae (см. Ареновирусы); выделен в 1963 году Джонсоном (К. Johnson) с сотрудниками из ткани селезенки умершего больного. Вирус патогенен для новорожденных белых мышей и молодых хомяков, хорошо размножается в перевиваемых культурах клеток Vero.
Источником возбудителя инфекции являются дикие грызуны Calomus callosus. Заражение их вирусом Мачупо вызывает хроническую инфекцию, сопровождающуюся вирусемией и выделением вируса с мочой. Заражение человека происходит с пылью, водой и пищевыми продуктами, загрязненными мочой грызунов, содержащей возбудителя, а также при попадании вируса на поврежденную кожу. Заболевают лица разных возрастов, несколько чаще взрослые мужчины. Случаи заболевания регистрируются в течение всего года, несколько учащаются в феврале — сентябре.
Патогенез боливийской геморрагической лихорадки и развивающиеся при ней морфологические изменения близки к таковым при аргентинской геморрагической лихорадке.
Иммунитет изучен недостаточно.
Инкубационный период составляет, как правило, 8—12 дней. Начало заболевания постепенное, температура повышается до 39—40° и сохраняется на этом уровне несколько дней с небольшими суточными колебаниями. Примерно в 1/3 случаев болезни наблюдается геморрагический синдром: петехии на коже верхней части тела и слизистой оболочке полости рта, нередко носовые, желудочные, кишечные и маточные кровотечения, а также кровоточивость десен. Примерно у половины больных можно наблюдать выраженный тремор языка и рук, а у части больных — и другие неврологические симптомы. Болезнь длится 2—3 недели, период выздоровления обычно затягивается и сопровождается резко выраженной слабостью, часто отмечается выпадение волос.
Диагноз устанавливают на основании клинической картины, данных эпидемиологического анамнеза (имеют значение место заражения, сезонность) и результатов лабораторных исследований. Обнаружение в крови лейкопении и тромбоцитопении также имеет диагностическое значение.
Лабораторный диагноз основывается на выделении вируса и обнаружении специфических антител, появляющихся в процессе болезни. С целью выделения вируса цельную кровь или сыворотку крови, полученные от больных в период развития лихорадки, вводят в мозг новорожденным белым мышам или хомякам. Выделение вируса Мачупо и другие работы с ним следует проводить в условиях, обеспечивающих максимальную безопасность персонала лаборатории. Особенно опасны зараженные белые мыши и хомяки, обильно выделяющие вирус с мочой.
Для обнаружения специфических антител при исследовании парных сывороток крови применяют реакции иммунофлюоресценции или связывания комплемента. Пробу сыворотки крови берут в первые дни болезни и через 40—60 дней. Лечение проводят патогенетическими и симптоматическими средствами.
Лечение симптоматическое. В качестве специфического лечения было предложено применять плазму крови переболевших. Исходы заболевания при введении плазмы оказались благоприятными, однако небольшое число наблюдений не позволяет объективно оценить ее эффективность. Летальность, по данным различных исследователей, составляет от 1 до 10% и выше.
Наиболее эффективными мерами профилактики являются уничтожение грызунов С. callosus в населенных пунктах, где возникают заболевания, предупреждение проникновения грызунов в жилища и недопущение их контакта с пищевыми продуктами. Вакцина из вируса Мачупо не разработана.
См. также Геморрагические лихорадки.
Библиогр.: Дроздов С. Г. и Сергиев В. П. Защита неэндемичных территорий от тропических вирусных геморрагических лихорадок, М., 1984; Международный симпозиум по аренавирусным инфекциям, представляющим интерес с точки зрения общественного здравоохранения, Бюлл. ВОЗ, т. 52, с. 377, 1976; Руководство по зоонозам, под ред. В. И. Покровского, с. 59, Л., 1983; Viral infections of humans, Epidemiology and control, ed. by A. S. Evans, p. 103, N. Y.— L., 1976. С. Г. Дроздов.
Читайте также:


