Артриты этиология клиника дифференциальная диагностика лечение
Чего хотят пациенты? Качественных и доступных медицинских услуг. Чего хотят врачи? Достойной зарплаты и надлежащих условий труда!
- Главная
- Карта
- Популярное
- Контакты





Этиология, патогенез и клиника артритов
Артрит – воспаление одного или нескольких суставов (полиартрит), при котором суставы опухают, становятся горячими на ощупь, кожа под ними краснеет, человек испытывает в них боль и ограничение в движениях [15, 21, 27].
Артрит может иметь травматическое, инфекционное и дистрофическое происхождение. Отмечается роль генетических факторов.
Спровоцировать заболевание могут переохлаждение, травмы, нервное или физическое перенапряжение. Развитию артрита способствуют также периоды гормональной перестройки (половое созревание, послеродовый и климактерический периоды). Отмечается также определенная сезонность обострений (чаще весной и осенью).
В основе патогенеза лежат иммунопатологические нарушения, возни- кающие в результате дисбаланса функций Т- и В-лимфоцитов, что приводит к неконтролируемому синтезу В-лимфоцитами антител. Большое значение придают роли моноцитов и макрофагов, синтезирующих цитокины. Существенно влияют на развитие заболевания неиммунные автономные механизмы, запускающие процессы опухолеподобного роста синовиальной ткани.
Все заболевания суставов классифицируются по номенклатуре, принятой Антиревматическим комитетом: первая группа – артриты инфекционного происхождения (ревматические полиартриты, туберку- лезные, тонзиллогенные, гонорейные и т.п.); вторая группа – артриты неинфекционного происхождения (подагрический артрит, климактерический артрит); третья группа – травматические артриты (при открытых и закрытых травмах суставов) и четвертая группа – редкие формы поражений суставов (например, псориатический артрит и др.) [15, 21, 27].
Основные проявления заболеваний: боли в суставах, хруст при движении, отечность сустава, деформация различной степени, ограничение движений в виде временной скованности, болевые контрактуры до полной неподвижности при анкилозах. При поражении суставов в процесс часто вовлекаются сухожильные влагалища, связки, близлежащие мышцы, нервы. Вовлечение их в патологические процесс дает клиническую картину тендовагинита (припухлость по ходу сухожильного влагалища, болез- ненность при движении). Бурсит – воспаление слизистых сумок, отечность вследствие скопления в сумке серозного экссудата. Неврит при артритах связан с давлением на нерв соединительнотканевых образований и отложившихся солей. При неврите наблюдается боль, нарушение движения и атрофия мышц в иннервируемой области.
По течению процесса артриты делятся на 3 периода: острый, подострый, хронический. Динамика процесса в суставе определяется тремя стадиями по А.И. Нестерову [15, 21, 27]:
І стадия. Работоспособность больного сохранена. Отмечается болезнен- ность в местах прикрепления сухожилий, в области суставных сумок и по ходу мышц. Суставы внешне не изменены или слегка деформированы. Рентгенологических изменений нет.
II стадия. Работоспособность больного утрачена. Выраженные боли в суставе, деформация, значительное ограничение движения, контрактуры, бурситы. На рентгенограмме наблюдается ограниченный остеопороз.
III стадия. Полная потеря работоспособности. Деформация различной степени, артрозы, атрофия мышц. Движения в суставе сильно ограничены. На рентгенограмме остеопороз, фиброзные или костные анкилозы [15, 21, 27].
Заключение
Патологоанатомические изменения при артритах определяются его особенностями и зависят от остроты и продолжительности процесса, а также от глубины поражения. В воспалительный процесс могут быть во .
Биотехнология вакцин и сывороток
Вакцинопрофилактика занимает значительное место в борьбе с инфекционными болезнями. Благодаря вакцинопрофилактике ликвидирована оспа, сведена к минимуму заболеваемость полиомиелитом, дифтерией, резко .
Заключение
Возрастающий интерес к биотерапевтическим методам - одна из самых заметных тенденций развития современной медицинской науки. При лечении все чаще предпочтение отдается традиционным методам, которые .
Заболеваемость артритом составляет 9,5 случаев на 1 000 населения; распространенность высока среди лиц разного возраста, включая детей и подростков, но чаще артрит развивается у женщин 40-50 лет. Артрит является серьезной медико-социальной проблемой, поскольку его затяжное и рецидивирующее течение может вызывать инвалидизацию и утрату трудоспособности.
Классификация артритов
По характеру поражения артриты подразделяются на 2 группы – воспалительные и дегенеративные. К группе воспалительных артритов относятся следующие виды – ревматоидный, инфекционный, реактивный артрит, подагра. Их развитие связано с воспалением синовиальной мембраны, служащей внутренней выстилкой поверхности сустава. В группу дегенеративных артритов входят травматический артрит и остеоартроз, вызванные повреждением суставной поверхности хряща.
В клинике артрита различают острое, подострое и хроническое развитие.
Воспаление при остром артрите может носить серозный, серозно-фибринозный либо гнойный характер. Образование серозного выпота характерно для синовита. При выпадении фибринозного осадка течение артрита принимает более тяжелую форму. Наиболее серьезные опасения вызывает течение гнойного артрита, характеризующееся распространением воспаления на всю суставную сумку и прилегающие ткани с развитием капсульной флегмоны.
Подострая и хроническая форма артрита приводит к гипертрофии ворсинок синовиальных оболочек, патологической пролиферации (разрастанию) поверхностного слоя синовиальных клеток, плазмоцитарной и лимфоидной инфильтрации тканей с исходом в фиброз. При длительном артрите отмечается развитие грануляций на суставных поверхностях хряща, их постепенное распространение на хрящевую ткань, деструкция и эрозирование костно-хрящевого лоскута. По мере замещения грануляционной ткани фиброзной происходит процесс оссификации, т. е. формирование фиброзных или костных анкилозов. При заинтересованности суставной капсулы, сухожилий и околосуставных мышц развиваются деформации суставов, подвывихи, контрактуры.
По локализации воспаления различают изолированное поражение единичного сустава (моноартрит), процессы с распространением на 2-3 сустава (олигоартрит) и более 3-х суставов (полиартрит).
С учетом этиологических и патогенетических механизмов выделяют первичные артриты, развивающиеся вследствие травмы, инфекции, иммунных и метаболических нарушений, а также вторичные артриты, как результат патологических изменений костных элементов сустава и околосуставных тканей.
К самостоятельным (первичным) формам заболевания относятся специфические инфекционные артриты туберкулезной, гонорейной, дизентерийной, вирусной и др. этиологии; артрит ревматоидный, полиартрит ревматический, спондилоартрит анкилозирующий, полиартрит псориатический и др. Вторичные артриты могут являться следствием остеомиелита, заболеваний легких, ЖКТ, крови, саркоидоза, злокачественных опухолей и пр.
В зависимости от нозологической формы при артрите поражаются различные группы суставов. Для ревматоидного артрита характерна симметричная заинтересованность суставов стоп и кистей - пястно-фаланговых, межфаланговых, лучезапястных, плюснефаланговых, предплюсневых, голеностопных. Псориатический артрит характеризуется поражением дистальных суставов пальцевых фаланг стоп и кистей; анкилозирующий спондилоартрит (болезнь Бехтерева) – суставов крестцово-подвздошного сочленения и позвоночника.
Симптомы артрита
Клиника артрита развивается исподволь с общего недомогания, которое поначалу расценивается как усталость и переутомление. Однако данные ощущения постепенно нарастают и вскоре сказываются на повседневной активности и функционировании.
Ведущим симптомом артрита является артралгия, которая носит устойчивый волнообразный характер, усиливаясь во второй половине ночи и под утро. Выраженность артралгии варьирует от незначительных болевых ощущений до сильных и непреходящих, резко ограничивающих подвижность пациента.
Типичная клиника артрита дополняется локальной гипертермией и гиперемией, припухлостью, ощущениями скованности и ограничения подвижности. Пальпаторно определяется болезненность над всей поверхностью сустава и по ходу суставной щели. Постепенно к этим симптомам присоединяются деформации и нарушения функционирования суставов, видоизменение кожных покровов над ними, экзостозы. Ограничение функциональности суставов при артрите может проявляться как в легкой степени, так и в тяжелой – вплоть до полной обездвиженности конечности. При инфекционных артритах отмечается лихорадка и ознобы.
Диагностика артрита
Диагностика артрита основывается на совокупности клинической симптоматики, физикальных признаков, рентгенологических данных, результатов цитологического и микробиологического анализа синовиальной жидкости. Пациенты с выявленным артритом направляются на консультацию ревматолога для исключения ревматической природы заболевания.
Основным диагностическим исследованием при артрите служит рентгенография суставов в стандартных (прямой и боковой) проекциях. При необходимости инструментальная диагностика дополняется томографией, артрографией, элекрорентгенографией, увеличительной рентгенографией (для мелких суставов).
Рентгенологические признаки артрита многообразны; наиболее характерным и ранним является развитие околосуставного остеопороза, сужения суставной щели, краевых костных дефектов, деструктивных кистозных очагов околосуставной костной ткани. Для инфекционных, в том числе туберкулезных артритов, типично формирование секвестров. При сифилитическом артрите, а также вторичном артрите, развившемся на фоне остеомиелита, рентгенологически отмечается присутствие периостальных наложений в проекции метафизарной зоны трубчатых костей. В крестцово-поздвздошных суставах при артрите на рентгенограммах определяется остеосклероз. Рентгенологическими признаками хронического артрита относятся подвывихи и вывихи суставов, костные разрастания по краям эпифизов.
С помощью диагностической термографии подтверждаются характерные для артрита локальные изменения теплообмена. УЗИ суставов помогают определить наличие выпота в его полости, а также параартикулярных изменений. Данные радионуклидной сцинтиграфии позволяют судить о реакции костной ткани и активности воспаления. По показаниям проводится диагностическая артроскопия.
Для определения степени функциональных нарушений в суставах при артрите используются методики измерения амплитуды пассивных и активных движений, подография (регистрация продолжительности отдельных фаз шага).
Характер воспаления при артрите уточняется с помощью лабораторного исследования суставной жидкости по ее вязкости, клеточному составу, содержанию ферментов и белка, наличию микроорганизмов. При необходимости проводится морфологическая оценка биоптата синовиальных оболочек.
Лечение артрита
Этиологическое лечение артрита проводится только при некоторых его формах – инфекционной, подагрической, аллергической.
Артриты с подострым и хроническим течением подлежат общей фармакотерапии с помощью противовоспалительных нестероидных (ибупрофен, диклофенак, напроксен) и стероидных (преднизолон, метипред) препаратов. Синтетические стероиды также используются для введения в полость сустава (лечебные пункции суставов).
По мере стихания острого воспаления к медикаментозной терапии добавляется физиотерапия (УФО в эритемных дозах, электрофорез с анальгетиками, фонофорез с гидрокортизоном, амплипульстерапия), оказывающая противоболевой и противовоспалительный эффект, предупреждающая фиброзные изменения и дисфункции суставов.
Проведение занятий лечебной физкультуры и массажа при артрите направлено на предупреждение развития контрактуры и функциональных нарушений в суставах. В комплекс восстановительной терапии рекомендуется включать грязелечение, бальнеотерапию, санаторное и курортное лечение.
Использование методик эфферентной терапии (плазмафереза, криоафереза, каскадной фильтрации плазмы крови) направлено на экстракорпоральную абсорбцию антител и ЦИК при аутоиммунных артритах, уратов – при подагрической форме артрита. Экстракорпоральная фармакотерапия позволяет использовать собственные кровяные клетки пациента (лейкоциты, эритроциты, тромбоциты) для эффективной доставки лекарственных веществ к очагу воспаления.
Для лечения тяжелых форм артрита используется введение стволовых клеток. Стволовая клеточная терапия способствует восстановлению обмена веществ и улучшению питания тканей сустава, стиханию воспаления, повышению невосприимчивости к инфекциям, являющихся частой причиной артрита. Особенная ценность использования стволовых клеток состоит в стимуляции регенерации хряща и восстановления его структуры.
В некоторых случаях при ревматоидном и других формах артрита требуется проведение оперативного вмешательства – синовэктомии, артротомии, резекции сустава, артродеза, хейлэктомии, артроскопических операций и др. При деструктивных изменениях в суставе, вызванных артритом, показано эндопротезирование, реконструктивно-восстановительные артропластические операции.
Дата добавления: 2018-08-06 ; просмотров: 281 ;
Артриты и артрозы у животных
Среди хирургических болезней артриты у животных широко распространены. По мере перевода животноводства на промышленную основу и его интенсификации вопросы повреждения суставов продолжают оставаться актуальными. В некоторых откормочных комплексах в отдельные годы преждевременно выбраковывают из-за артритов 2—3 % бычков.
По течению артриты у животных могут быть острыми и хроническими, а по характеру экссудата — асептическими и гнойными. Хронические артриты иногда сопровождаются разростом фиброзной или костной ткани. У животных могут возникать в результате инфекционных болезней острые и хронические артриты (при бруцеллезе, паратифе).
Асептические воспаления сустава (асептические артриты). По характеру экссудата они могут быть серозные, серозно-фибринозные, фибринозные, по клиническому течению — острые и хронические.
Причины. Ушибы, растяжения, вывихи и другие механические повреждения предопределяют в последующем развитие асептических артритов. Они могут возникать при токсико-аллергических состояниях и инфекциях. У коров их наблюдают при послеродовых инфекциях и маститах, у лошадей — при инфекционной анемии, бруцеллезе, у свиней — при роже.
Асептические артриты у животных нередко возникают при ревматизме, рахите.
В этиологии и патогенезе асептических и гнойных артритов существенное значение имеет состояние сенсибилизации организма. У крупного рогатого скота и других животных под воздействием различных аллергенов (кровь, сыворотка, вакцины, лекарственные вещества, антибиотики, пыльца растений и т.д.) может возникать состояние сенсибилизации. В результате организм животного ставится более ранимым по отношению к тем или иным повреждающим воздействиям. В этих условиях воспаление в суставе может возникнуть под влиянием различных даже слабых раздражителей (охлаждение, химические вещества, травма и т. д.).
Артриты у сенсибилизированных животных принимают характер ярко выраженного гиперергического воспаления, при котором более сильно проявляются клинические признаки воспаления, морфологические изменения в тканях сустава.
При серозно-фибринозном, фибринозном артритах в дивертикулах полости сустава обнаруживают скопление большого количества фибрина в виде напластований на капсуле сустава, комков, глыбок, свободно лежащих в дивертикулах сустава.
Клинические признаки. Асептические артриты могут развиваться в любом суставе, но более часто поражаются путовый, заплюсневый, коленный. В острый период заболевания при движении животного заметна хромота смешанного типа. Наиболее четко она проявляется при серозно-фибринозном и фибринозном артритах. При последнем возможно непродолжительное повышение температуры тела на 0,5—1°С. Общее состояние больных удовлетворительное. Животное держит конечность полусогнутой, касаясь пола зацепной частью копыт, и освобождает пораженную конечность от нагрузки.
В области пораженного сустава определяют четко выраженную припухлость, объем сустава увеличен, контуры сглажены. При пальпации отмечают местное повышение температуры, сильную болезненность. Пассивные движения сустава также болезненны. В дивертикулах сустава ощущают флюктуацию, но при сильном поражении сустава из-за пастозности тканей сустава определение флюктуации бывает затруднительным.
Прогноз. При остром течении болезни прогноз обычно благоприятный, а при хроническом — осторожный, так как восстановить полностью функцию конечности затруднительно.
Лечение. При механических повреждениях в первые сутки применяют холод в сочетании с давящей повязкой. Холод при артритах невыясненной этиологии не применяют. В последующие дни показаны согревающие компрессы, тепловлажные укутывания, лампы соллюкс, парафинотерапия, массаж, дозированные движения, втирание 5%-ных ихтиоловой и камфорной мазей.
Применяют циркулярную новокаиновую блокаду. Заслуживает внимания использование гидрокортизона. Крупным животным его вводят в суставную полость в дозе 125 мг с 1 мл 0,5%-ного раствора новокаина с добавлением 500 тыс. ЕД бензилпенициллина или стрептомицина сульфата. При подостром течении введение повторяют через 5—6 дней.
Хороший результат при лечении серозно-фибринозных и фибринозных артритов у крупного рогатого скота дают протеолитические ферменты и антигистаминные препараты. Больным животным (фиксируют в стоячем положении) внутримышечно вводят 5—10мл 2,5%-ного раствора пипольфена. Со стороны наиболее выступающего дивертикула сустава делают пункцию и по возможности аспирируют экссудат. В случае беспокойства животного поднимают больную конечность или противоположную здоровую. Затем делают пункцию сустава со стороны противоположного дивертикула и промывают полость 0,5%-ным раствором новокаина с антибиотиками (на 100 мл раствора новокаина добавляют 500 тыс. ЕД стрептомицина сульфата и бензилпенициллина).
После промывания и извлечения жидкости в полость сустава через одну из игл вводят раствор фермента с антибиотиком по прописи: химотрипсин — 20 мг или химопсин — 50 мг, неомицин сульфат — 1 г или стрептомицин сульфат — 1 г, 0,5%-ный раствор новокаина — 3—5 мл. На следующий день указанные обработки повторяют.
В последующем раствор фермента с предварительным введением пипольфена инъецируют через 3—4 дня. На курс лечения требуется 3—4 введения.
Профилактика заключается в недопущении травм и соблюдении мер, рекомендованных для предупреждения хирургических болезней.
20.Переломы костей: классификация, методы лечения и профилактика.
A. В зависимости от происхождения переломы делятся на врожденные и приобретенные.
Врожденные переломы возникают во внутриутробном периоде, нередко бывают множественными и происходят вследствие неполноценности костного скелета плода. От внутриутробных переломов следует отличать переломы в результате применения силы при извлечении плода (переломы бедра, плеча, ключицы) во время родов.
Приобретенные переломы делятся на травматические, когда под влиянием механических факторов нарушается целость нормальной кости, и патологические, когда перелом происходит вследствие предшествующих патологических изменений в кости (остеомиэлит, туберкулез, сифилис, эхинококкоз костей, злокачественные опухоли) или вследствие некоторых нервных заболеваний, как, например, спинной сухотки, сирингомиэлии и пр. Патологические переломы отличаются тем, что могут произойти после незначительной травмы, которая при нормальных костях не может вызвать перелома, а иногда даже и без травмы.
Б. В зависимости от того, повреждена ли кожа на месте перелома или не повреждена, переломы делятся на открытые и закрытые. Открытые переломы представляют гораздо большую опасность, так как легко инфицируются.
B. В зависимости от локализации перелома в той или иной части кости переломы делятся на эпифизарные, метафизарные и диафизарные. Наиболее частыми являются диафизарные, реже бывают эпифизарные и метафизарные.
Эпифизарные переломы (внутрисуставные) являются наиболее тяжелыми; нередко они ведут к смещениям суставных концов костей и вывихам; при них резко нарушается конфигурация сустава и очень часто остается стойкое ограничение подвижности. Иногда бывает лишь отрыв эпифиза, так называемый эпифизеолиз, который чаще наблюдается у детей до окончания окостенения эпифизарной линии, т. е. в период, когда между эпифизом и диафизом еще имеется хрящ. После окостенения эпифизарного хряща (в возрасте 23 лет) эпифизеолиз наблюдается крайне редко. Причиной этих видов переломов являются чаще непрямые насилия, скручивание кости вместе с каким-либо быстрым движением в области сочленения.
Метафизарные переломы (околосуставные) нередко являются фиксированными взаимным сцеплением одного отломка с другим. Иначе они называются вколоченными, так как при них одна кость внедряется в другую. Надкостница при этих переломах часто не повреждается, и перелом образует ряд трещин в виде продольных, лучистых, спиральных линий; крепитация отсутствует, и почти никогда не бывает смещения.
Г. В зависимости от механизма происхождения переломы делятся на переломы от сдавления, переломы от сгибания, переломы от скручивания и отрывные переломы.
Д. В зависимости от степени повреждения, переломы делятся на полные, когда целость кости нарушена на всем протяжении, и неполные, когда имеется лишь частичное нарушение целости кости, т. е. когда имеется лишь трещина или надлом кости.
Трещина (fissura)— частный случай надлома — представляет такое нарушение целости кости, которое не захватывает всей ее толщины, так что прилегающие к трещине поверхности кости между собой не расходятся.
Наиболее тяжелыми по характеру последствий являются оскольчатые переломы со смещениями, происходящие чаще всего от сдавления.
Е. В зависимости от направления линии излома к длинной оси кости различают переломы:
а) Поперечные, если плоскость перелома идет поперечно, почти под прямым углом к оси диафиза кости. Иногда поперечные переломы комбинируются с продольной трещиной, образуя так называемые Т-образные или Y-образные переломы, которые наблюдаются в нижних эпифизах плечевой, бедренной и большеберцовой кости.
б) Продольные переломы, если плоскость перелома совпадает с длинной осью трубчатой кости. Они встречаются редко и иногда являются частью Т-образных переломов (внутри или околосуставных).
в) Винтообразные, или спиральные, переломы, если происходит скручивание кости вокруг своей оси. Поверхность перелома идет спиралью, образуя на одном отломке заостренный край, а на другом — соответствующую впадину.
г) Косые переломы, если плоскость излома идет не под прямым углом, как при поперечных переломах, а под косым. Смещение (dislocatio)
Различают несколько видов смещения;
а) Смещение под углом (dislocatio ad axin), когда образуется угол на месте перелома. Угол зависит от направления отломков и имеет различные размеры. Это смещение вызвано, с одной стороны, действием механического фактора, с другой — ретракцией, сокращением мышц.
б) Боковое смещение (dislocatio ad latum) наблюдается при расхождении отломков кости в стороны в направлении поперечника кости; обычно оно встречается при поперечных переломах.
в) Смещение по длине (dislocatio ad longitudinem)— наиболее частый вид смещения при переломах длинных костей. Один отломок скользит вдоль другого в направленни длинной оси кости, частично соприкасаясь с ним. Этот вид смещения возникает под влиянием сильного сокращения мышц, что дает значительное укорочение конечности или смещение с расхождением отломков при вколачивании одного отломка в другой (при метафизарных переломах).
г) Смещение по периферии (dislocatio ad peripheriam) происходит вследствие поворота одного из отломков кости, чаще периферического, вокруг своей оси.
Нередко наблюдается не чистый вид одной из указанных форм смещения, а комбинированные его формы.
Ж. В зависимости от числа переломов в одной кости наблюдаются одиночные переломы, если переломкости имеется в одном участке, и множественные, если перелом имеется в двух или трех участках одной н той же кости. Множественными переломами называют также переломы в различных костях.
3. Переломы, в зависимости от сопровождающих их осложнений, делят на простые и осложненные. Это деление относительное, так как все переломы осложнены в той или другой степени повреждением мягких тканей. Однако оно целесообразно с точки зрения клинического течения, прогноза, лечения и исхода.
К осложненным переломам относятся: перелом костей черепа с одновременным повреждением мозга, переломы тазовых костей с повреждением внутритазовых органов, открытые переломы (рана, инфекция), переломы костей с разрывом сосудов и др. Перелом может сопровождать и другой вид травмы, давая комбинированные повреждения. Под этим названием подразумеваются осложненные переломы, если осложнение не связано с местом перелома: перелом плеча и вывих плечевого сустава, перелом черепа и разрыв печени и т. п.


Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
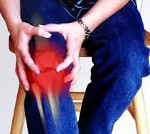
Артриты объединяют группу воспалительных поражений суставов различного генеза, в которые вовлекаются синовиальные оболочки, капсула, хрящ и др. элементы сустава. Артриты могут иметь инфекционно-аллергическое, травматическое, метаболические, дистрофическое, реактивное и иное происхождение. Клиника артритов складывается из артралгии, припухлости, выпота, гиперемии и локального повышения температуры, нарушения функции, деформации суставов. Характер артиритов уточняется путем лабораторных исследований синовиальной жидкости, крови, рентгено-, УЗИ-диагностики, термографии, радионуклидного исследования и т. д. Лечение артритов включает этиотропную, патогенетическую, системную и местную терапию.
- Классификация
- Симптомы артрита
- Диагностика
- Лечение артрита
- Прогноз и профилактика артрита
- Цены на лечение
Общие сведения
Заболеваемость артритом составляет 9,5 случаев на 1 000 населения; распространенность высока среди лиц разного возраста, включая детей и подростков, но чаще артрит развивается у женщин 40-50 лет. Артрит является серьезной медико-социальной проблемой, поскольку его затяжное и рецидивирующее течение может вызывать инвалидизацию и утрату трудоспособности.
Классификация
По характеру поражения артриты подразделяются на 2 группы – воспалительные и дегенеративные. К группе воспалительных артритов относятся следующие виды – ревматоидный, инфекционный, реактивный артрит, подагра. Их развитие связано с воспалением синовиальной мембраны, служащей внутренней выстилкой поверхности сустава. В группу дегенеративных артритов входят травматический артрит и остеоартроз, вызванные повреждением суставной поверхности хряща.
В клинике артрита различают острое, подострое и хроническое развитие. Воспаление при остром артрите может носить серозный, серозно-фибринозный либо гнойный характер. Образование серозного выпота характерно для синовита. При выпадении фибринозного осадка течение артрита принимает более тяжелую форму. Наиболее серьезные опасения вызывает течение гнойного артрита, характеризующееся распространением воспаления на всю суставную сумку и прилегающие ткани с развитием капсульной флегмоны.
Подострая и хроническая форма артрита приводит к гипертрофии ворсинок синовиальных оболочек, патологической пролиферации (разрастанию) поверхностного слоя синовиальных клеток, плазмоцитарной и лимфоидной инфильтрации тканей с исходом в фиброз. При длительном артрите отмечается развитие грануляций на суставных поверхностях хряща, их постепенное распространение на хрящевую ткань, деструкция и эрозирование костно-хрящевого лоскута. По мере замещения грануляционной ткани фиброзной происходит процесс оссификации, т. е. формирование фиброзных или костных анкилозов. При заинтересованности суставной капсулы, сухожилий и околосуставных мышц развиваются деформации суставов, подвывихи, контрактуры.
По локализации воспаления различают изолированное поражение единичного сустава (моноартрит), процессы с распространением на 2-3 сустава (олигоартрит) и более 3-х суставов (полиартрит). С учетом этиологических и патогенетических механизмов выделяют первичные артриты, развивающиеся вследствие травмы, инфекции, иммунных и метаболических нарушений, а также вторичные артриты, как результат патологических изменений костных элементов сустава и околосуставных тканей.
К самостоятельным (первичным) формам заболевания относятся специфические инфекционные артриты туберкулезной, гонорейной, дизентерийной, вирусной и др. этиологии; артрит ревматоидный, полиартрит ревматический, спондилоартрит анкилозирующий, полиартрит псориатический и др. Вторичные артриты могут являться следствием остеомиелита, заболеваний легких, ЖКТ, крови, саркоидоза, злокачественных опухолей и пр.
В зависимости от нозологической формы при артрите поражаются различные группы суставов. Для ревматоидного артрита характерна симметричная заинтересованность суставов стоп и кистей - пястно-фаланговых, межфаланговых, лучезапястных, плюснефаланговых, предплюсневых, голеностопных. Псориатический артрит характеризуется поражением дистальных суставов пальцевых фаланг стоп и кистей; анкилозирующий спондилоартрит (болезнь Бехтерева) – суставов крестцово-подвздошного сочленения и позвоночника.
Симптомы артрита
Клиника артрита развивается исподволь с общего недомогания, которое поначалу расценивается как усталость и переутомление. Однако данные ощущения постепенно нарастают и вскоре сказываются на повседневной активности и функционировании. Ведущим симптомом артрита является артралгия, которая носит устойчивый волнообразный характер, усиливаясь во второй половине ночи и под утро. Выраженность артралгии варьирует от незначительных болевых ощущений до сильных и непреходящих, резко ограничивающих подвижность пациента.
Типичная клиника артрита дополняется локальной гипертермией и гиперемией, припухлостью, ощущениями скованности и ограничения подвижности. Пальпаторно определяется болезненность над всей поверхностью сустава и по ходу суставной щели. Постепенно к этим симптомам присоединяются деформации и нарушения функционирования суставов, видоизменение кожных покровов над ними, экзостозы. Ограничение функциональности суставов при артрите может проявляться как в легкой степени, так и в тяжелой – вплоть до полной обездвиженности конечности. При инфекционных артритах отмечается лихорадка и ознобы.
Диагностика
Диагностика артрита основывается на совокупности клинической симптоматики, физикальных признаков, рентгенологических данных, результатов цитологического и микробиологического анализа синовиальной жидкости. Пациенты с выявленным артритом направляются на консультацию ревматолога для исключения ревматической природы заболевания. Основным диагностическим исследованием при артрите служит рентгенография суставов в стандартных (прямой и боковой) проекциях. При необходимости инструментальная диагностика дополняется томографией, артрографией, элекрорентгенографией, увеличительной рентгенографией (для мелких суставов).
Рентгенологические признаки артрита многообразны; наиболее характерным и ранним является развитие околосуставного остеопороза, сужения суставной щели, краевых костных дефектов, деструктивных кистозных очагов околосуставной костной ткани. Для инфекционных, в том числе туберкулезных артритов, типично формирование секвестров. При сифилитическом артрите, а также вторичном артрите, развившемся на фоне остеомиелита, рентгенологически отмечается присутствие периостальных наложений в проекции метафизарной зоны трубчатых костей. В крестцово-поздвздошных суставах при артрите на рентгенограммах определяется остеосклероз. Рентгенологическими признаками хронического артрита относятся подвывихи и вывихи суставов, костные разрастания по краям эпифизов.
С помощью диагностической термографии подтверждаются характерные для артрита локальные изменения теплообмена. УЗИ суставов помогают определить наличие выпота в его полости, а также параартикулярных изменений. Данные радионуклидной сцинтиграфии позволяют судить о реакции костной ткани и активности воспаления. По показаниям проводится диагностическая артроскопия. Для определения степени функциональных нарушений в суставах при артрите используются методики измерения амплитуды пассивных и активных движений, подография (регистрация продолжительности отдельных фаз шага).
Характер воспаления при артрите уточняется с помощью лабораторного исследования суставной жидкости по ее вязкости, клеточному составу, содержанию ферментов и белка, наличию микроорганизмов. При необходимости проводится морфологическая оценка биоптата синовиальных оболочек.
Лечение артрита
Этиологическое лечение артрита проводится только при некоторых его формах – инфекционной, подагрической, аллергической. Артриты с подострым и хроническим течением подлежат общей фармакотерапии с помощью противовоспалительных нестероидных (ибупрофен, диклофенак, напроксен) и стероидных (преднизолон, метилпреднизолон) препаратов. Синтетические стероиды также используются для введения в полость сустава (лечебные пункции суставов).
По мере стихания острого воспаления к медикаментозной терапии добавляется физиотерапия (УФО в эритемных дозах, электрофорез с анальгетиками, фонофорез с гидрокортизоном, амплипульстерапия), оказывающая противоболевой и противовоспалительный эффект, предупреждающая фиброзные изменения и дисфункции суставов. Проведение занятий лечебной физкультуры и массажа при артрите направлено на предупреждение развития контрактуры и функциональных нарушений в суставах. В комплекс восстановительной терапии рекомендуется включать грязелечение, бальнеотерапию, санаторное и курортное лечение.
Использование методик эфферентной терапии (плазмафереза, криоафереза, каскадной фильтрации плазмы крови) направлено на экстракорпоральную абсорбцию антител и ЦИК при аутоиммунных артритах, уратов – при подагрической форме артрита. Экстракорпоральная фармакотерапия позволяет использовать собственные кровяные клетки пациента (лейкоциты, эритроциты, тромбоциты) для эффективной доставки лекарственных веществ к очагу воспаления.
Для лечения тяжелых форм артрита используется введение стволовых клеток. Стволовая клеточная терапия способствует восстановлению обмена веществ и улучшению питания тканей сустава, стиханию воспаления, повышению невосприимчивости к инфекциям, являющихся частой причиной артрита. Особенная ценность использования стволовых клеток состоит в стимуляции регенерации хряща и восстановления его структуры.
В некоторых случаях при ревматоидном и других формах артрита требуется проведение оперативного вмешательства – синовэктомии, артротомии, резекции сустава, артродеза, хейлэктомии, артроскопических операций и др. При деструктивных изменениях в суставе, вызванных артритом, показано эндопротезирование, реконструктивно-восстановительные артропластические операции.
Прогноз и профилактика артрита
Ближайший и отдаленный прогноз при артрите обусловлен причинами и характером воспалительных явлений. Так, течение ревматического артрита обычно доброкачественное, но нередко рецидивирующее. Хорошо поддаются терапии реактивные артриты (постэнтероколитические, урогенные), однако стихание остаточных проявлений может затянуться на год и более. Прогностически наиболее неблагоприятно течение ревматоидного и псориатического артритов, приводящих к тяжелым двигательным дисфункциям.
Основой профилактики артрита является изменение характера питания. Рекомендуется разнообразное, сбалансированное питание, контроль веса, сокращение потребления животных жиров и мяса, ограничение количества сахара и соли, исключение копченостей, газированных напитков, маринадов, сдобы, консервов, увеличение доли фруктов, овощей, зерновых культур в рационе. Обязательным требованием профилактики артрита является исключение алкоголя и курения. Пораженные артритом суставы необходимо постоянно держать в тепле. Полезны регулярная дозированная активность, лечебная гимнастика, массаж.
Читайте также:


