Артроскопическое удаление и рассечение синовиальных складок
После артроскопии прошла всего неделя, но об этом позже.
Приблизительно 3 года назад случилась ситуация, когда я переносил на себе тяжелый груз, пробираясь сквозь чащу наших прекрасных лесов на полусогнутых ногах.
Поднырнув под очередную раскидистую ветвь дерева, я почувствовал острую, резкую боль в правом коленном суставе.
Кое-как добрался до дома, где визуально осмотрев колено, не увидел ни опухлости, не каких либо других физических изменений коленного сустава. Лишь пальпация выявила небольшое повышение температуры кожных покровов колена.
Однако, наступать на поврежденную ногу было больно. Острая, режущая боль внутри коленного сустава возникала при каждом шаге.
По дурости и не имением свободного времени, обращаться к врачу не стал, да и колено через несколько дней перестало беспокоить, боль ушла и нога вернулась к первоначальным показателям, какой она была до этой травмы.
Далее, с интервалом примерно в 6-8 месяцев, коленный сустав давал о себе знать уже знакомыми острыми, режущими болями после длительной ходьбы, либо бега. Через несколько дней боль стихала, а спустя пол года все по новой.
С течением времени интервалы стали сокращаться и боль приходила все чаще.
В конце 2018 года я решил таки пройти обследование. Рентген не выявил никаких патологий, дегенеративных изменений в суставе не обнаружено. Врач пояснила, что рентген просвечивает только костную ткань, а проблема может заключаться в связках, просмотреть которые можно на МРТ.
МРТ сделал в Москве на аппарате, мощностью 1,5 Т, искал именно по мощнее, чтобы рисунок был более четким( об этом отдельная тема, если есть вопросы, то в лс, с радостью отвечу).
Результат МРТ: Гипертрофия медиопателлярной складки правого коленного сустава.
Записался к травматологу-ортопеду на прием. В качестве консервативного лечения, было предложено пропить курс " Артра Форте", носить легкий ортез при нагрузках и сильно не нагружать колено в течении месяца.
Ничего из этого не помогло, после долгой прогулки по ТЦ, колено снова охватила знакомая режущая боль, усиливающаяся при спуске по лестнице.
Тот же врач направил меня в травматологическое отделение больницы на консультацию с регулярно оперирующим, врачом травматологом-ортопедом.
Посмотрев результаты исследований МРТ и рентген, а так же произведя пальпацию и осмотр коленного сустава, врач заключил, что необходима артроскопия, так как медиопателлярная складка время от времени ущемляет другие связки и нарушает работу сустава.
И если не делать операцию, то коленный сустав рано или поздно будет серьезно разрушен и тогда понадобится более травматичная операция и последствия этих изменений совсем не радужные.
Думал я несколько месяцев, так как боль в колене носила эпизодический характер, в остальное же время никаких проблем с ногой и ходьбой не возникало.
За это время перелопатил кучу отзывов об операции на разных ресурсах, в том числе и здесь.
Хочу сказать отдельное "Спасибо" тем людям, которые оставили здесь свои отзывы и тем самым придали мне уверенности и решимости пойти на операцию.
АРТРОСКОПИЯ КОЛЕННОГО СУСТАВА:
Собственно, о том, как проводиться сама операция подробно описали в соседних отзывах, но если у вас возникнут какие либо вопросы, не стесняйтесь, задавайте их в комментариях или в лс.
В стационар меня положили 9.04.19, операция была назначена на следующий день, то бишь 10.04.19.
В 10 утра забрали из палаты на каталке, в процедурной сделали 2 обезболивающих укола и отвезли в операционную. Физраствор в вену, спинальная анестезия в позвоночник, в позе эмбриона, ну и небольшой бонус от анестезиолога в вену, для хорошего настроения во время операции)
Несколько слов о настроении до и во время операции. Это действительно важно.
Если вы решились на артроскопию, то идти на нее нужно с улыбкой, с мыслями, что операция изменит вашу жизнь к лучшему!
Гоните прочь нервозность и плохие мысли. Артроскопия непременно вам поможет и вы не можете дождаться, когда уже вам ее сделают, - с таким настроем вы должны идти на этот шаг и никак иначе.
Я улыбался, когда меня забирали из палаты, я улыбался мед. сестрам, когда они подготавливали меня к операции.
И знаете, атмосфера в операционной была действительно доброжелательной. Сама операция заняла порядка 20 минут, хотя врач позже пояснил, что раньше такие хирургические вмешательства занимали порядка 2 часов! Но врачи, постоянно оперирующие, "навтырялись" и значительно сократили это время.
Все эти 20 минут я наблюдал в мониторе, как моя медиопателлярная складка удаляется при помощи резца. Присутствовали неприятные ощущения в колене при резекции, но в целом никакой острой боли за время операции я не ощутил.
А теперь немного пищи для размышлений.
Я оперировался в государственной больнице на общих условиях. Оперировал меня травматолог, который проводит каждый день! по несколько операций на суставах и костных тканях, его опыт колоссален. А теперь возьмем такого же врача травматолога в частной клинике, у которого количество операций в год нааамного меньше того, который оперирует каждый день в государственной больнице.
К кому идти это уже ваш выбор. Я лишь поделился своим наблюдением, касаемо врачей в гос. учреждении.
Вернемся к операции.
Колено промыли, зашили, заклеили специальным бинтом и привезли в палату. К оперированному колену приложили лед на 30 минут. От наркоза я отходил добрых 8 часов. Лишь спустя это время, я смог шевелить пальцами ног.
Я ожидал, что когда наркоз отпустит проявятся болевые ощущения, но их не было.
Некоторый дискомфорт проявился под самый вечер и мне сделали на ночь обезболивающий укол, хотя я говорил, что и не стоит. Не было той ужасной боли, которую я представлял после операции.
Сутки после операции вставать было нельзя и проверить возможности колена получилось лишь на следующий день.
Пришел лечащий врач и сказал - " Вставай и иди в перевязочную".
Я встал на здоровую ногу и попытался поставить оперированную на пол, но она была как желе, никакой силы и устойчивости в ней не ощущалось. Пришлось брать костыли и скакать в перевязочную.
Слегка напугало такое поведение сустава, но я был готов к этому по отзывам из этой ветки, еще раз спасибо ребят:)
Сустав не опух и при пальпации врач не обнаружил геморрагической жидкости. Пункция не потребовалась, колено заклеили и отправили обратно в палату.
Вот так выглядела нога после операции:

На вторые сутки я встал на обе ноги, но ходил все равно с костылями, изредка пробуя наступать на ногу.
На третий день я уже ходил на своих двоих, лишь немного подстраховывая себя костылями. Ощущение скованности в колене при ходьбе, без болей.
Обезболивающее и антибиотики мне кололи только в первый день, дальше ни сильных болей, ни воспаления у меня не было.
За 4 и 5 дни я сильно нагрузил ногу, гуляя по коридору отделения и 15 числа врач все таки диагностировал у меня небольшое скопление жидкости. Была произведена пункция, откачали совсем немного и больше не делали.
За день до выписки я ходил на ногах без костылей. Не быстро, плавно и не по долгу.
Колено легко гнется на 90 градусов и даже выдерживает некоторое скручивание. Лишь изредка колено хрустело, ввиду недостатка синовиальной жидкости, вымытой после операции и пункции.
17.04.19 меня выписали и я сам дошел до машины. Вот так выглядит нога сегодня, спустя неделю после операции:

Завтра 19.04 еду снимать швы. Буду дополнять отзыв через какое то время.
Сейчас хожу по дому, без опоры. Болей нет, хожу медленно, размеренно и не по долгу, как и советовал врач.
После снятия швов начну разрабатывать ногу и обязательно дополню отзыв о результатах. Так же подобрал себе БАДы из спортпита для питания суставов.
По поводу гиалуроновой кислоты еще думаю. Пока попробую обойтись диетой и БАДами, а там видно будет.
И да, настрой у меня просто отличный! Я думал будет хуже. Но колено с каждым днем ведет себя все лучше и при правильном периоде реабилитации, думаю у меня все получится:)
Специально написал более подробную предысторию, т. к. сам в свое время терзался в мучениях и не знал, делать или нет операцию. В надежде искал отзывы людей с такой же проблемой.
Надеюсь мой отзыв кому то поможет, прольет хоть какой то свет на такую проблему, как гипертрофия медиопателлярной складки коленного сустава.
А я не прощаюсь, отзыв буду дополнять время от времени. Спасибо за внимание, не болейте.
Upd_1:
19.04.19 сняли швы и наложили повязку на сутки. Так выглядит колено, после снятия повязки.

Как мы можем заметить, оперированное колено не сильно отличается от здорового. Но присутствует небольшая припухлость в области швов.

Что же касается ощущений в колене, то я уже позволяю себе пешие прогулки на небольшие расстояния до появления неприятных ощущений в суставе, а это может быть как тянущая боль под надколенником, так и щелчки в колене. О штурме ступенек пока и речи даже не идет.
После снятия швов и прочих фиксирующих повязок, начал делать комплекс упражнений, рассчитанных именно на начальный этап реабилитации.
После нагрузки температура колена повышается, кожные покровы становятся красного цвета, но колено опухает не сильно. Болевые ощущения так же проходят после того, как сустав отдохнет.
Upd_2:
24.06.19
Прошло 2,5 месяца после операции. Фото прикладывать не буду, т. к. оперированное колено визуально никак не отличается от здорового, шрамы розовеют и становятся менее заметны.
Что касаемо восстановления, положительная динамика присутствует, позволяю себе пешие прогулки на неограниченное расстояние, в среднем 7км за раз нога превосходно выдерживает в быстром темпе, в том, в котором ходил до операции.
Щелчки в колене уже прекратились, неприятные ощущения в колене после ходьбы практически не заметны. Бегать не пробовал, но хожу уверенно, нога снова в тонусе.
Пропил месячный курс хондропротекторов и гиалуроновой кислоты, заказал еще на месяц.
Продолжаю делать упражнения, каждый день, это важно! постепенно увеличивая нагрузку, после тренировки колено уже не опухает, не повышается температура, нет сильных болей, лишь усталость, которая проходит через несколько часов.
Стоя, лежа, сидя достаю пяткой до ягодиц без проблем. Сложность вызывает только присед на корточки до упора, пока помогаю себе руками, опираясь на стульях, но положительная динамика наблюдается и скоро думаю сам присяду без проблем.
Так же продолжаю включать в рацион продукты, способствующее регенерации и образованию суставной сумки в целом.
Собственно изменения на лицо, и только в лучшую сторону. Но напоминаю, что если просто лежать на кровати, думать о том, как все плохо и колено не заживает, ничего не изменится, нужно проходить полный курс реабилитации, о котором я пишу выше, это не легко и требует дополнительных затрат, но нужно быть к этому готовым.
Еще бы посоветовал бассейн, а кто не стеснен в средствах, то личного тренера ортопеда по реабилитации после операции на коленном суставе.
Пока это все, позже сделаю МРТ оперированного колена и отпишусь, как оно там все внутри после операции:)
Upd_3
Прошло уже больше года с момента операции и я готов поделиться с вами результатами моего восстановления. Долго я сюда не заходил и прошу прощения, если не смог кому нибудь помочь во время, т. к. мне пришло много сообщений в личку с просьбой об отправке комплекса упражнений, по которому я занимался.
Данный комплекс я собирал на просторах интернета и сейчас остались только сканы, которые я и высылаю людям.
А так как желающих много, то думаю я просто выложу это здесь, чтобы каждый смог получить к ним доступ.





Что же касаемо оперированной ноги, то сейчас спустя чуть больше года я полностью вернулся к привычному образу жизни, колено не беспокоит, иногда даже забываю на каком колене была операция и приходится вспоминать:) даже на погоду колено не ноет, при ходьбе активной или не очень, совсем нет различия в ощущениях. Но важно помнить, что как никак на колене было произведено оперативное вмешательство и иногда оно будет о себе напоминать чувством отличия от здорового, это не боль и не дискомфорт, просто результат операции и это нормально.
Сделал МРТ в начале года, на снимках есть разволокнение тканей внутри суставной сумки, но в целом все отлично, идет заживление тканей. Никаких отеков после восстановления не было, никакую жидкость не откачивал, колено в норме.
По этому не бойтесь, верьте в себя и выполняйте реабилитацию в полном объеме.
Я ни в коем случае не призываю никого ложиться под нож, каждый случай индивидуален, но конкретно свой случай я описал и закончился он возвращением к нормальному ритму жизни, те боли, которые у меня были до операции, когда я не мог и 6000 шагов пройти, исчезли! Сейчас я гуляю по 10000 шагов и более и чувствую себя прекрасно, чего и вам желаю! Будьте здоровы и верьте в себя, не ленитесь и все получиться!:)
Супрапателлярная складка (верхняя складка, верхняя синовиальная складка) или супрапателлярная перегородка проходит от дна верхнего заворота к верхне й границе надколенника.
Жалоб, характерных для поражения супрапателлярной складки, не описано. Упорные жалобы в сочетании с ограничением подвижности надколенника могут быть обусловлены плотной, неэластичной супрапателлярной складкой или перегородкой.
Специфические тесты для супрапателлярной складки неизвестны.
Несмотря на то, что рентгенография и МРТ не выявляют патологических изменений, при МРТ можно визуализировать супрапателлярную складку или перегородку.
Артроскопические данные
Анатомия супрапателлярной складки весьма вариабельна, ее распространенность и консистенцию можно оценить при артроскопическом исследовании.
На сегодняшний день известно множество классификаций, учитывающих строение верхней синовиальной складки. Watanabe описывает девять различных типов складки, а Hemfling – пять.
Выделяют супрапателлярную складку, имеющую перфорацию, через которую супрапателлярная сумка сообщается с полостью сустава, и супрапателлярную перегородку, которые образуют неповрежденное и нефенестрированное разделение.
Перфорация в супрапателлярной перегородке может сформироваться при введении шахты.
Классификация супрапателлярной складки по Hemfling (1985):
- Тип 1 – интактная супрапателлярная перегородка, полностью разделяющая супрапателлярную сумку и полость сустава.
- Тип 2 – центральная перфорация (фенестрация) без дополнительной перегородки в супрапателлярной сумке.
- Тип 3 – латеральная перфорация в супрапателлярной перегородке.
- Тип 4 – медиальная и латеральная перфорации.
- Тип 5 – редуцированная форма, представляющая периферическую складку или синовиальный вырост с медиальной стороны.
Лечение
Само наличие супрапателлярной складки не обусловливает необходимость ее удаления. Если не обнаружено патологических изменений, связанных со складкой, вмешательства не требуется.
Рассечение или резекция складки показаны в следующих случаях:
- Массивное утолщение складки или перегородки, локальный синовит.
Толщина складки может составлять 3-4 см, при этом ее поверхность прикрыта синовиальными разрастаниями.
- Ревматоидный артрит или генерализованный синовит.
Тотальная синовэктомия подразумевает удаление синовиальной оболочки из всех отделов сустава, включая пространство, расположенное проксимальнее супрапателлярной складки, что обусловливает необходимость удаления супрапателлярной складки или перегородки.
- Свободные тела.
За супрапателлярной складкой могут скрываться свободные тела.
В редких случаях на супрапателлярную складку могут распространяться гемангиомы или другие опухоли.
- Хронический рефрактерный синдром пателлофеморальной боли с укорочением мышц бедра.
Для увеличения мобильности надколенника может потребоваться рассечение супрапателлярной складки или перегородки.
- Пальпация.
Складку пальпируют для определения ее протяженности, толщины и степени фиброзирования.
Для разделения волокон складки или разреза перегородки используют электронож (с крючковидным электродом).
Зоны точечных кровоизлияний тщательно коагулируют.
- Пальпация.
Перегородку пальпируют для определения ее толщины и плотности.
- Частичное рассечение.
Выполняют поперечный разрез в передней части перегородки, который продолжают кзади.
При использовании электрокаутера может произойти неожиданное сокращение мышц! Безопаснее использовать кусачки.
- Полное рассечение.
Начинают с рассечения латерального прикрепления кусачками. Это позволит перегородке сместиться в медиальные отделы, где ее можно легко захватить артроскопическим зажимом. Если сначала рассечь ткани в области медиального прикрепления, перегородка сместится в латеральный заворот, где достать ее будет труднее.
Нередко обнаруживаются волокна, соединяющие перегородку с верхним заворотом. В таком случае, положение перегородки после латерального рассечения не изменится, при этом потребуется полное медиальное отсечение.
Складку отделяют от остающегося медиального прикрепления и выводят из полости сустава.
Все кровоточащие области тщательно коагулируют шариковым электродом. Если сокращение мышц привело к проникновению электрода в ткань капсулы, могут потребоваться гемостатические мероприятия, при этом следует помнить, что электрический ток может привести к повторному сокращению мышцы и более глубокому ее повреждению.
Если во время операции наблюдалось кровотечение, в дополнение к эластичному бинтованию рекомендуется оставление вакуумного дренажа.
Послеоперационный протокол подобен описанному для вмешательства на медиопателлярной складке. При укорочении четырехглавой мышцы бедра назначают упражнения, направленные на растяжение этой мышцы и подвздошно-большеберцового тракта.
Попробуйте воспользоваться картой суставов, чтобы найти необходимый вам материал на Сустав Wiki
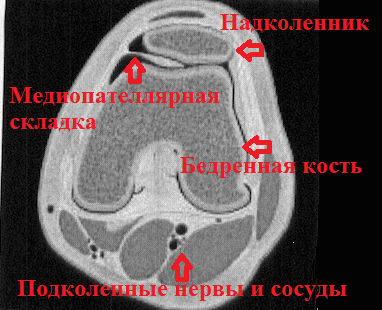
Синдром медиопателлярной складки
Синдром медиопателлярной складки или плики — это проблема, при которой боль возникает во вроде бы здоровом коленном суставе. Сама по себе медиопателлярная складка не является проявлением какой-либо патологии. Медиопателлярная складка становится источником боли в коленном суставе лишь после травмы или в результате чрезмерных нагрузок.
Диагноз синдром медиапаттелярной складки зачастую поставить затруднительно, но если источником боли является она, Вас можно достаточно легко вылечить. Данная статья поможет Вам лучше понять, что такое медиопателлярная складка, когда она может стать источником боли, и как врачи на современно уровне лечат это заболевание.
Медиопателлярная складка является рудиментом перегородки, которая в эмбриональном периоде разделяет сустав. В том случае, если по каким-либо причинам складка не исчезал в эмбриональном периоде, она может выявляться и у взрослого человека. Медиопателлярная складка обнаруживается у 50 процентов взрослых, но большинству из них не доставляет какого-либо дискомфорта.
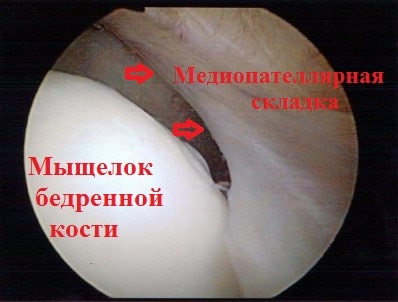
Коленный сустав находится как-бы в водонепроницаемом мешке, который называется капсула сустава. Внутреннюю поверхность капсулы коленного сустава выстилает специальная оболочка, которая называется синовиальной. Синовиальная оболочка — это тонкая мембрана, которая продуцирует синовиальную жидкость (смазку сустава) и богато снабжена кровеносными сосудами и нервами.
Медиопателлярная складка выглядит как тяж или утолщение синовиальной оболочки соединяющий надколенник и бедренную кость.
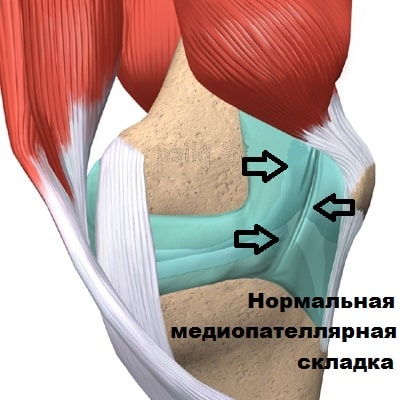
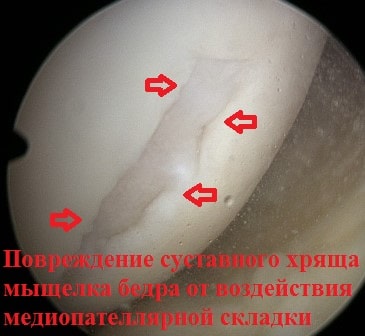
Медиопателлярная складка доставляет проблемы пациенту, когда она воспалена и утолщена. Воспаление может формироваться, в тех случаях, когда складка длительно раздражается при определенных многократно повторяющихся движениях в коленном суставе. При беге, езде на велосипеде, занятиях фитнессом, коленный сустав неоднократно сгибается и разгибается. При подобной деятельности медиопателлярная складка воспаляется и соответственно увеличивается в размерах. Утолщенная набухшая складка начинает напоминать натянутую струну, которая воздействует при движениях на суставной хрящ мыщелка бедра и разрушает его.
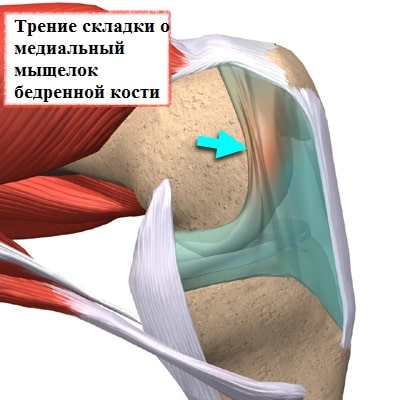
Также гипертрофированная складка раздражает окружающую ее синовиальную оболочку, которая тоже воспаляется и рубцово видоизменяется.
Иногда медиопателлярная складка воспаляется после прямого удара по внутренней поверхности коленного сустава, например, при игре в футбол или при дорожно-транспортном происшествии.
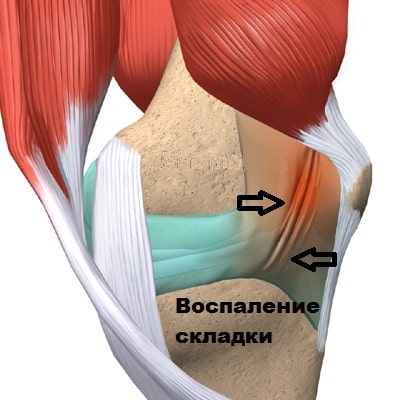
В некоторых случаях застарелые повреждения менисков и передней крестообразно связки вызывают воспаление синовиальной оболочки, приводящее к отеку и образованию грубых плотных рубцов в области медиопателлярной складки.
Основным проявлением синдрома медиопателлярной складки является боль и щелчки по внутренней поверхности коленного сустава. Синдром чаще всего распространен среди молодых пациентов. У худощавых пациентов иногда представляется возможным пропальпировать складку под кожей.
Симптомы могут усиливаться при физической нагрузке и ходьбе по лестницам.

Врач травматолог-ортопед подробно выясняет анамнез заболевания. Чаще всего пациент отмечает ранее перенесенные травмы коленного сустава или значительные перенесенные нагрузки накануне. Далее врач осматривает пациента и проводит клинические тесты на коленном суставе.
На рентгенограммах медиопателлярная складка не видна, поэтому при подозрении на ее увеличение проводится МРТ коленного сустава. МРТ безболезненный и очень информативный метод обследования коленного сустава.
Если данные клинического осмотра и МРТ убедительно свидетельствуют о синдроме медиопателлярной складки, пациенту может быть предложена артроскопия коленного сустава. Во время артроскопии, через проколы кожи в полость сустава вводится минивидеокамера и специальные инструменты. С помощью камеры сустав можно осмотреть изнутри. При этой операции можно не только подтвердить диагноз, но и устранить саму проблему. Также во время артроскопии можно обследовать другие отделы сустава и устранить сопутствующие повреждения менисков и хрящей.
На ранних стадиях у пациентов с синдромом медиопателлярной плики или складки можно попробовать обойтись без хирургического вмешательства. Основной целью лечения является уменьшение воспаления в области складки. Этого можно добиться путем уменьшения физических нагрузок и применения противовоспалительных препаратов.
Если консервативное лечение не увенчалось успехом, пациенту может быть предложена операция. Обычно используется артроскопия для иссечения складки. Артроскопия — это малоинвазивная операция.
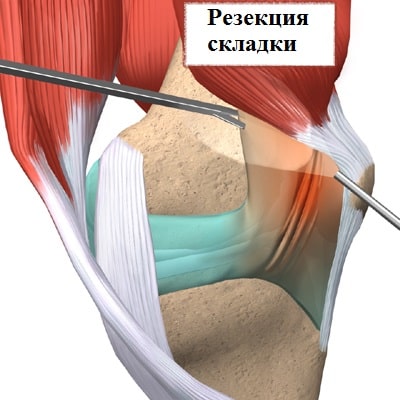
Во время операции через проколы кожи в полость сустава вводится артроскоп, соединенный с видеокамерой.
При помощи видеокамеры на экран в операционной выводится изображение внутреннего пространства сустава. Под контролем артроскопа иссекается медиопателлярная складка.
Также нередко приходится видеть повреждение суставного хряща мыщелка бедренной кости, который во время операции также можно обработать холодной плазмой.
Если мениски повреждены, их также можно восстановить в ходе операции. Артросокпия достаточно безопасный метод. Риск осложнений во время и после артроскопии крайне низкий.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения травм и заболеваний коленного сустава. Операции проводятся на современном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных зарубежных производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения патологии коленного сустава в течение многих лет.
A post shared by Максим Сергеевич Бессараб (@dr.bessarab) on Aug 16, 2017 at 10:04am PDT
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограмм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическое рассечение внутрисуставных складок — 37000 рублей
- Пребывание в клинике (стационар)
- Эпидуральная анестезия
- Артроскопическая операция на складке с резекцией мениска и лечением хряща при
- необходимости
- Расходные материалы
* Анализы для операции в стоимость не входят
PRP-терапия, плазмолифтинг при заболевании и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Синдром медиопателлярной складки коленного сустава — это патологический процесс в области сустава, характеризующийся болевыми ощущениями. Такое образование встречается примерно у половины населения и возникает вследствие высоких физических нагрузок, при отсутствии разминки перед упражнениями. Лечение проводят только в том случае, когда происходит утолщение, гипертрофия и разрастание фрагмента в коленном суставе.
Что из себя представляет медиопателлярная складка
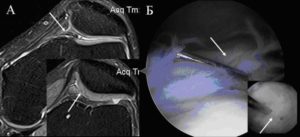
Гипертрофия медиопателлярной складки колена представляет собой развитие болевого синдрома. Согласно статистическим данным, такое заболевание встречается не у каждого.
Примерно 30—50% людей имеют риски возникновения инфрапателлярной складки, но воспаляется она у единиц. Это зависит от образа жизни человека, его физической подготовки, правильного питания, наличия предрасполагающих заболеваний и инфекционных процессов в организме.
Согласно международной классификации, синдром медиопателлярной складки имеет код по МКБ 10 М22.2.
Причины заболевания
Широкое распространение гипертрофированной медиопателлярной складки объясняется тем, что коленный сустав является самым задействованным суставом в передвижении людей. Он участвует почти во всех попытках к движению и включается в работу при многих упражнениях.
Анатомическое расположение складки характеризуется участком между бедренной костью и надколенником. Образуется из синовиальной полости, поэтому при воздействии на организм негативных факторов, она ущемляется и происходит ее воспаление.
Главными факторами образования такой болезни являются:
- Возраст — у пожилых людей риски развития патологии повышаются, поскольку со временем организм теряет прежние свойства, суставы изнашиваются и быстро подвергаются внешним воздействиям. После 40 лет первое место по распространенности среди всех артрозов занимает гонартроз.
- Высокая физическая нагрузка — это основная причина медиопателлярной складки колена. Особенно она встречается среди спортсменов и любителей подвижного образа жизни, которые пренебрегают растяжке и предварительному разогреву перед выполнением упражнений.
- Травматизация конечности.
- Наличие способствующих патологий суставов.
Предрасполагающими факторами в возникновении болезни могут выступать переохлаждения, лишняя масса тела, неправильное питание, наследственность и несвоевременное лечение заболеваний опорно-двигательного аппарата.
Симптомы патологии коленного сустава

Воспалительный процесс медиопателлярной складки сопровождается выраженными симптомами, которые зачастую появляются сразу же после ушиба, падения, удара или воздействия на организм другой причины.
Считается, что первым и главным признаком болезни значится развитие болевых ощущений, которые могут иметь различный характер выраженности. При любых попытках к передвижению, даже вследствие обычной ходьбы, человека может беспокоить боль, которая снижается в состоянии покоя.
- Помимо этого, наблюдаются следующие симптомы:
- Появление специфического звука при сгибании ноги в колене (хруст, потрескивание).
- Возникает дискомфорт при движении.
- Возможно ощущение тяжести, распространяющиеся на обе конечности.
Наиболее редкими признаками могут стать незначительная отечность, припухлость и гиперемия кожи вокруг поврежденного коленного сустава.
Поскольку симптомы медиопателлярной складки считаются неоднозначными и могут указывать на другое заболевание, достаточно трудно поставить верный диагноз и определиться с правильностью лечения. Поэтому определяют заболевание только на основании инструментальных обследований.
Диагностика синдрома
Диагностирует патологию врач-травматолог, исходя из визуального осмотра, опроса пациента и использовании следующих инструментальных методов исследования:
- Магниторезонансная томография (МРТ) — самый действенный и достоверный способ выявления болезни. Благодаря ему, врач осматривает степень поражения сустава и обнаруживает локализацию воспаления.
- Ультразвуковое исследование — помогает оценить состояние мягких тканей, сустава и связок.
- Рентгенография — не менее эффективный метод обследования, с помощью которого тоже можно обнаружить заболевание, оценить тяжесть воспалительного процесса и степень разрушения сустава.
Более действенным способом диагностики является артроскопический метод. Благодаря ему врач может подробнее рассмотреть коленный сустав и медиопателлярную складку. Развитию патологии будут способствовать появление гипертрофии, снижение или полное отсутствие сосудистого рисунка и фиброзирование.
Методы лечения

Для восстановления двигательной функции колена и предупреждения воспалительного процесса, при медиопателлярной складке назначают индивидуальное комплексное лечение. Для этого используют следующие методы:
- Прием лекарственных средств.
- Лечебная гимнастика.
- Физиотерапия.
- Хирургическое вмешательство.
Особенно важно начать терапию своевременно, чтобы предотвратить осложнения болезни и быстро возобновить утраченные функции конечности.
Используется, как правило, при начальном развитии патологии. При запущенной стадии, когда происходит разрушение сустава и медиопателлярной складки, препараты не действуют. Среди лекарственных групп, пациентам назначают нестероидные противовоспалительные средства, озон-кислородные смеси для внутрисуставного введения.
Противовоспалительные препараты отпускаются в различных формах, помогают снимать боль, воспаление и препятствуют разрушению складки. Использовать лекарства необходимо только по назначению лечащего врача.
Такие лечебные процедуры считаются вспомогательными и помогают эффективно разрабатывать пораженный сустав. При гипертрофии медиопателлярной складки, больному подбирают определенные виды упражнений, исходя из степени развития патологии, физической подготовки и возможностей. Гимнастика проводится только в больнице под наблюдением специалиста. Она направлена на подавление воспалительного процесса и помогает снимать отечность за счет ускорения кровообращения и обменных процессов.
При таком заболевании, упражнения подбираются, чтобы укрепить медиальную часть бедра, повысить эластичность связок и сухожилий, а также снять излишнее напряжение с коленного сустава.
Еще одним дополнительным методом лечения медиопателлярной складки является физиолечение, которое основано на воздействии природных источников. Чаще применяют магнитотерапию, ионофорез, фонофорез, УФО, УВЧ. Цель данной процедуры — купировать выраженные симптомы, а именно снизить воспаление, боль и отечность.
Манипуляции проводят по сеансам, длительность которых определяет лечащий врач.
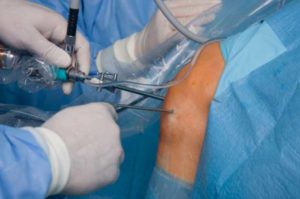
Когда синдром медиопателлярной складки не удается вылечить консервативными методами, применяют операцию. Чаще проводят артроскопию (резекцию), которая определяется иссечением утолщенной и воспаленной зоны медиопателлярной складки.
В ходе хирургического вмешательства, врач делает небольшое рассечение и с помощью специальных инструментов осуществляет удаление пораженной части. В окончании операции коленный сустав тщательно промывают лекарствами и накладывают швы. Повязки в этом случае не используют.
Восстановление после удаления медиопателлярной складки длится около 3 недель. За это время пациенту снимают швы, постепенно назначают лечебную гимнастику и физиотерапию для восстановления двигательной активности. В первые дни после операции больной должен передвигаться только на костылях, исключая полноценную нагрузку на сустав.
Читайте также:


