Атипичные формы гематогенного остеомиелита
Атипичные формы остеомиелита в современной ортопедической практике встречаются все чаще. Связано это с повышенной инфекционной нагрузкой на организм, ростом антибиотикорезистентных форм бактерий, бесконтрольным применением противомикробных средств. Вялотекущий процесс, приводящий к деформации, нарушению функции, косметическим дефектам пораженного участка тела обуславливает актуальность темы.
Определение атипичных форм
Остеомиелит – инфекционно-воспалительное поражение костей и окружающих их тканей любой локализации и вида костей, которое характеризуется развитием местных и общих реакций, обусловленных интоксикацией организма.
Для атипического воспаления характерно хроническое течение. Среди форм заболевания выделяют:
- абсцесс Броди;
- остеомиелит Гарре (склерозирующий);
- остеомиелит Оллье (альбуминозный);
- антибиотический;
- фиброзный;
- послетифизный;
- опухолевидный.
Формирование хронического воспаления возникает из-за высокой устойчивости организма человека или низкой вирулентности микроба, ставшего причиной повреждения костной ткани.
Абсцесс Броди
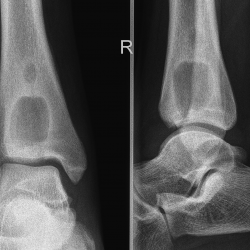
При абсцессе Броди или ограниченном гематогенном остеомиелите имеется единичный гнойник, расположенный в метаэпифизарной части трубчатой кости. Впервые эту форму повреждения кости описал английский хирург Броди.
Гнойная полость в дистальном эпифизе большеберцовой кости правой ноги
Причиной образования ограниченного абсцесса является стафилококк, который попадает в сосудистую зону кости из отдаленного очага инфекции. Болеют чаще дети и молодые люди. Связано это с наличием в костях незакрытых зон роста, которые являются благоприятной средой для размножения бактерий.
Образование очага в кости ребенка начинается в раннем возрасте, а манифестирует болезнь через несколько лет. Костный отграниченный абсцесс Броди возникает в крупных костях (бедренной, большеберцовой, лучевой, плечевой).
Длительное время заболевание себя никак не проявляет, а симптомы появляются при достижении диаметра образования более 4 см. При этом ребёнок начинает предъявлять жалобы на болезненность в области сустава.
Ограниченный нарыв Броди вызывает следующие клинические проявления:
- тупую боль в близкорасположенном суставе;
- незначительное повышение температуры общей и локальной в области поражения;
- усиление болезненности при постукивании по кости;
- отечность и выраженность сосудистого рисунка кожи в области воспаления.
Патологический процесс всегда односторонний и имеет плотную капсулу. Редко нагноение возникает в пяточной кости. При абсцессе Броди никогда не образуются свищи.
Рентгенографическая картина показывает следующие отличительные признаки абсцедирующего остеомиелита:
- очаг просветления в области метафиза;
- кайма склероза вокруг гнойной полости;
- абсцесс имеет форму круга или эллипса;
- отсутствие включений в полости;
- неизменные окружающие участки кости.
Дифференциальную диагностику абсцесса Броди проводят с такими заболеваниями, как туберкулез, сифилитическое поражение костей, остеохондропатии и онкология.
Отличия абсцесса Броди от этих патологий – отсутствие периостальной реакции, интоксикационного синдрома, отрицательных специфических маркеров (проба Манту, реакция Вассермана), сохранность функции сустава.
Внимание! При туберкулезном инфицировании чаще поражаются тела позвонков с развитием спондилита, реже в процесс вовлекается губчатая кость челюсти.
Методы лечения
Остеомиелит Гарре
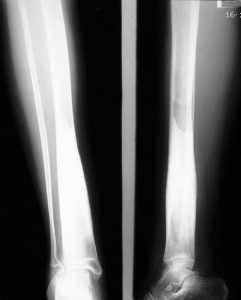
Склерозирующий остеомиелит или болезнь Гарре относится в первично-хронической форме болезни. Изучением этой патологии занималось несколько ученых, но более полную ее характеристику привел немецкий хирург Карл Гарре.
Причиной развития воспалительного процесса в трубчатых костях при болезни Гарре чаще выступает условно-патогенная микрофлора (стафилококки, клебсиеллы). Первично происходит попадание микробного агента в костные ткани. Возникает нарушение микроциркуляции с развитием недостатка кровоснабжения участка кости.
Под действием защитных сил иммунной системы инфекционный процесс стихает, оставляя небольшие участки повреждения. Далее может происходить хронизация инфекции с развитием вялотекущего воспаления, без ярких клинических проявлений. С течением времени происходит массивное повреждение тканей кости с замещением ее фиброзной тканью.
При этой форме заболевания чаще поражаются большеберцовая и бедренная кости, что обусловлено богатой сосудистой сетью. Пациенты длительное время проходят лечение по поводу ошибочно диагностированного ушиба или миозита. Отчасти это связано с тем, что в процесс воспаления вовлекается нервный пучок (малоберцовый и большеберцовый нервы). Клинические проявления патологии неспецифичны и проявляются такими симптомами, как:
При этой форме воспаления костной ткани редко возникают гнойные затеки с образованием флегмон или свищей.
Остеомиелит Гарре диагностируется на основании специфических рентгенологических признаков болезни. На рентгенограмме определяются:
- веретенообразное утолщение тела кости;
- очаги разряжения;
- отсутствие структурности костной ткани;
- мелкая секвестрация;
- облитерация (заращение) костномозгового канала.
В общем анализе крови отмечается незначительный нейтрофильный лейкоцитоз, повышение СОЭ. Длительное существование склеротического процесса вызывает повреждение почек, которое отражается в изменениях анализа мочи (повышение плотности, обнаружение белка, цилиндров, большого количества слизи и эпителия).
При болезни Гарре склероз кости и наличие множества секвестров существенно затрудняет проведение оперативного вмешательства, поэтому при данной форме заболевания применяют консервативную терапию. В основе лечения лежит назначение:
- Антибактериальной терапии.
- Физиопроцедур на пораженную конечность (магнито-, лазеротерапия, озокерит, грязи).
- Витаминов.
- Средств иммунологической коррекции.
- Обезболивающих препаратов при выраженном болевом синдроме.
Оперативное вмешательство показано при развитии флегмоны, частых рецидивах, выраженном нарушении функции конечности. Проводят резекцию кости в пределах здоровых тканей, для того чтобы ограничить распространение гнойного процесса.
Альбуминозный остеомиелит Оллье — Понса
Этот вид воспаления костной ткани впервые описал основоположник французской оперативной ортопедии – Луи Оллье. Альбуминозный остеомиелит характеризуется образованием слизистого детрита в некротической полости.
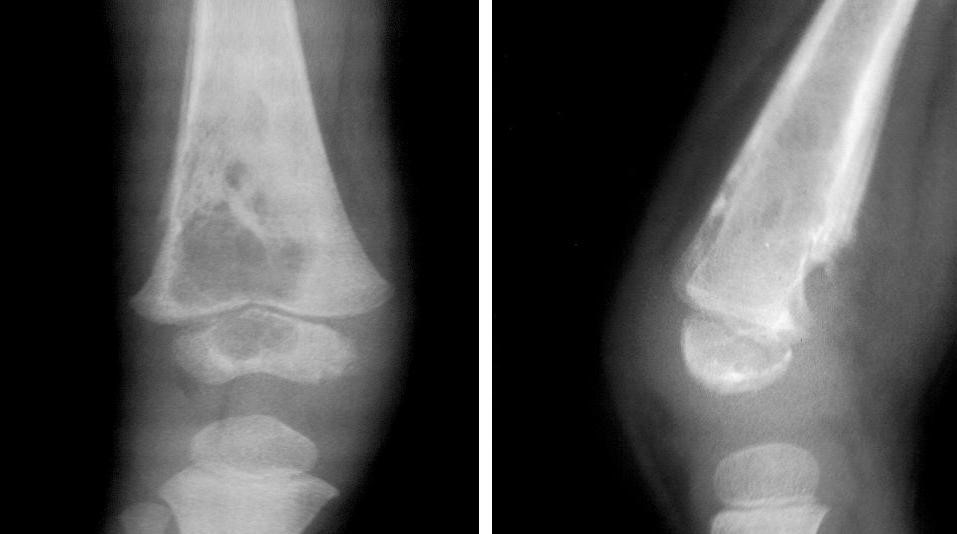
Очаг поражения дистальной части бедренной кости
Возбудителями альбуминозного остеомиелита являются представители кокковой флоры – стрепто- и стафилококки. Ученые связывают образование слизистого экссудата внутри патологической полости с недостаточной активностью микроорганизма. Изначально богатая белком воспалительная жидкость не перерабатывается бактериями и не превращается в гной.
Рассматриваемое заболевание с большей частотой встречается у подростков. Симптомы болезни малоспецифичны и заключаются в возникновении следующих жалоб:
- постоянные боли в бедре, усиливающиеся при физической нагрузке;
- покраснение кожи в проекции очага поражения;
- постепенно нарастающая припухлость.
Возникнуть альбуминозный остеомиелит может в эпифизе нижнего отдела бедренной кости.
Как и при других формах атипического течения болезни, основной метод диагностики – рентген. На обзорных снимках, выполненных в двух проекциях, выявляются следующие характерные изменения:
- очаги просветления неправильной формы с округлыми очертаниями;
- периостальная инфильтрация;
- мелкие секвестральные очаги.
При оперативном вмешательстве в очаге обнаруживается опалесцирующая слизь, в посеве которой определяется рост стафилококка.
Основной метод терапии – операция. Осуществляется трепанационный доступ к очагу воспаления, после чего жидкость откачивается, плотная капсула удаляется, а полость промывается растворами антисептиков и антибиотика.
Другие формы
Помимо вышеописанных первично-хронических форм остеомиелита, выделяют вторичные формы, возникающие как последствие предшествующего патологического процесса.
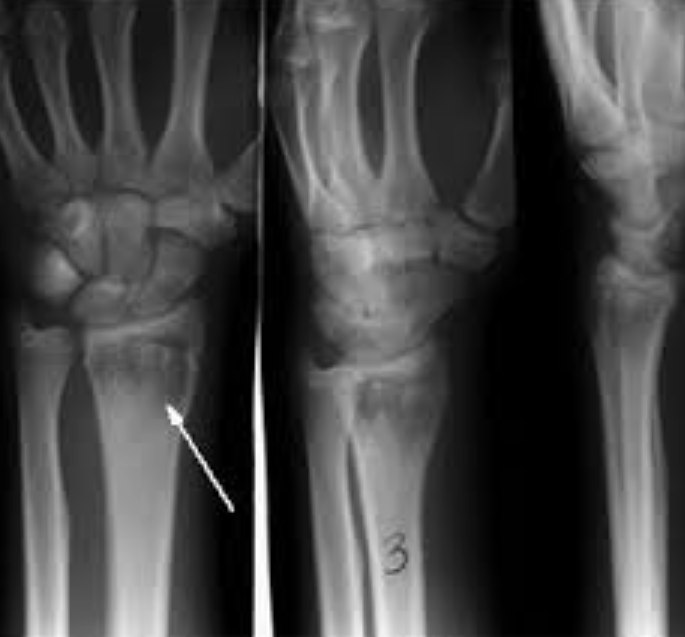
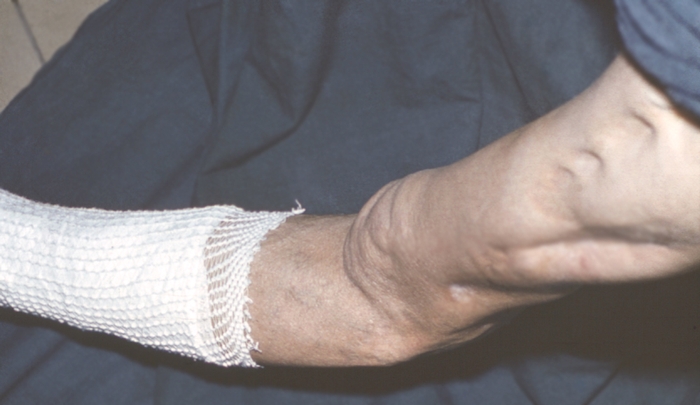
Атипичный остеомиелит эпифиза локтевой кости правой руки
Антибиотический остеомиелит возникает у ослабленных больных на фоне проведения терапии антимикробными препаратами. Кроме того, воспаление тканей кости может происходить из-за неправильно проводимой антибактериальной терапии в амбулаторных условиях. Это происходит, когда антибиотик не соответствует имеющейся патологической флоре, не соблюдаются сроки лечения и дозы препарата.
Течение заболевания вялотекущее со стертой клинической и лабораторной симптоматикой. Поражаться могут крупные и мелкие кости с развитием патологических очагов, которые нередко подвергаются склерозу. Свищи образуются крайне редко. Рентгеновский снимок характеризуется обнаружением мелких полостей и секвестров.
Послетифозный остеомиелит может появляться на фоне или через короткое время (менее 1 недели) после перенесенного инфекционного заболевания: скарлатины, гриппа и других. Но больший процент возникновения болезни обуславливает перенесенный ранее тиф (сыпной, брюшной) или паратиф.
Воспаление костного мозга вызывают не сами возбудители перенесенной инфекции, а условно-патогенная гноеродная флора, которая активизируется на фоне ослабления иммунитета. Клиническая картина болезни не имеет ярко выраженных симптомов и может характеризоваться периодическим возникновением болевого синдрома.
Это особая форма, характеризующаяся тем, что в результате воспаления образуется не гнойное расплавление внутрикостных структур, а замещение их фиброзной тканью. Костномозговая полость полностью облитерируется соединительнотканными волокнами. На рентгенограмме кости имеют размытые границы без четкого выделения костномозгового канала.
Самая редкая форма поражения кости, которая проявляется остеогенным разрастанием тканей, окружающих кость. Больных беспокоит деформация конечности, припухлость и болезненность в области кости. Дифференцируют опухолевидный остеомиелит с остеогенной саркомой. Для диагностики важно тщательно изучить историю болезни пациента, провести биопсию, МРТ исследование, а также смотреть на динамику патологического процесса. При саркоме отмечается неуклонный рост опухоли с быстрым развитием нарушения функции органа.
Ответы на вопросы
Каков прогноз при хроническом течении остеомиелита? Как долго происходит лечение и какова вероятность полного излечения?
Хронический остеомиелит при своевременной диагностике и полноценном лечении имеет благоприятный прогноз для жизни. Что касается вероятности рецидива, длительности лечения и возможности полного избавления от болезни, то здесь все решается индивидуальными особенностями организма, наличием сопутствующей патологии, временем существования патологического очага и объемом повреждения.
Какую группу инвалидности дают при остеомиелите Оллье?
Для присвоения той или иной группы инвалидности должны иметься веские основания, которые определяют специалисты МСЭК. Данный вид заболевания не является прямым показанием для присуждения инвалидности. Важную роль играет объем поражения, частота рецидивов, степень нарушения функции конечности, возможность к самообслуживанию и выполнению трудовых обязанностей по основной профессии.
В 20 лет перенесла острый остеомиелит берцовой кости правой ноги, который перешел в хроническую форму. Остался небольшой шрам на голени, боль беспокоит только при нагрузке. Можно ли планировать беременность и не передастся ли болезнь ребенку?
Перед тем как планировать беременность нужно исключить наличие гнойного очага. Для этого необходимо пройти комплексное обследование с обязательным выполнением рентгенографии. Только устранив все источники хронической инфекции можно решать вопрос о зачатии. Остеомиелит не передается ребенку при беременности, но гнойный очаг может стать причиной внутриутробного инфицирования и развития воспаления в любом органе.
Атипично развивающиеся формы остеомиелита протекают как первично-хроническая патология и имеют несколько вариантов клинического течения. Характерно чередование периодов ремиссии и рецидивов. Своевременная диагностика, использование консервативных и оперативных методов лечения значительно улучшают прогноз относительно дальнейшего течения болезни, а в некоторых случаях приводят к полному выздоровлению.

Остеомиелит челюсти — это воспалительное заболевание, которое поражает костную челюстную ткань. Такая патология имеет разнообразные виды и может протекать в острой и хронической форме. Сегодняшняя наша статья расскажет о классификации такого тяжелого заболевания, а также затронет основные моменты, связанные с клиникой и лечением остеомиелита челюсти.
Содержание:
Что такое остеомиелит
Остеомиелит — это воспаление всех элементов кости: как самой костной ткани, так и костного мозга.
Этиология такого заболевания связана с проникновением вглубь кости микроорганизмов, которые вызывают развитие гнойного воспаления и некроз костной ткани. При этом возбудитель может иметь специфический характер (например, палочка Коха при туберкулезном остеомиелите), так и быть нормальным обитателем организма человека (например, при стафилококковом остеомиелите).

На фото: остеомиелит костей челюсти, так выглядят бактерии поражающие костную ткань
Существует несколько путей инфицирования, от которых будет зависеть клиническая картина заболевания, тяжесть ее протекания, лечебная тактика, прогноз и последствия.
Классификация
В основу классификации такой патологии положено несколько критериев:
- острота процесса,
- этиологический фактор,
- путь проникновения патогенного микроорганизма,
- локализация гнойного очага.
По типу патогенных бактерий заболевание классифицируется на:
- неспецифический, который вызывается условно-патогенными микроорганизмами, часто в норме присутствующими в организме человека на коже и слизистых оболочках (например, стафилококковый, стрептококковый);
- специфический, причиной которого являются особые бактерии (например, туберкулезный, сифилитический, актиномикотический вариант заболевания, а также БЦЖ остеомиелит у новорожденных).
В зависимости от пути, которым произошло проникновение инфекционного агента в кость, выделяют остеомиелиты:
- Гематогенный — возникает при попадании бактерий в ткани челюсти из другого очага гнойного или хронического воспаления (хронический тонзиллит, фурункулез, гнойные раны).
- Одонтогенный — когда первичным очагом инфицирования выступает пораженный кариесом зуб.
- Посттравматический (экзогенный) — возникает на фоне инфицирования кости экзогенной микрофлорой, которая может попасть в рану:
- при открытом переломе челюсти (травматический),
- после хирургических вмешательств (послеоперационный или ятрогенный),
- огнестрельных ранений (огнестрельный),
- после лучевой терапии заболеваний мягких тканей (лучевой или рентгенологический).
- Контактный — инфекция переходит на кости челюсти с мягких тканей при их непосредственном соприкосновении (например, при фурункулезе, абсцессе кожи).
По клиническому течению выделяют остеомиелит:
- Острый.
- Хронический:
- Первично хронический или атипичный (альбуминозный остеомиелит Оллье, абсцесс Броди, склерозирующий остеомиелит Гарре).
- Вторичный (развивается как исход острой формы).
По локализации гнойного очага:
- верхней челюсти,
- нижней челюсти.
Кроме того, в травматологии существует классификация в зависимости от места расположения в кости очага гнойного воспаления:
- диафизарный,
- эпифизарный,
- метафизарный,
- метаэпифизарный,
- тотальный.
Далее рассмотрим подробнее некоторые особенности остеомиелита челюсти и его видов.
Острый остеомиелит
Такая форма заболевания встречается чаще всего и характеризуется достаточно яркой клинической картиной.
Во врачебной практике принято выделять несколько форм, в основу деления которых легла степень выраженности общих симптомов:
- токсическая форма;
- септикопиемическая форма;
- местная форма.
Токсический является самым тяжелым вариантом заболевания. Обычно его симптомы начинаются внезапно, а продромальный период практически отсутствует. Состояние больного почти всегда тяжелое, характерно повышение температуры тела до 40 градусов и выше, нередко нарушается сознание. В лабораторных анализах выявляется значительный лекойцитоз.
Септикопиемический наиболее распространен. Для него также типичны признаки сильной воспалительной реакции: повышение температуры, слабость, головные боли, увеличение количества лейкоцитов в крови. Однако состояние таких пациентов остается достаточно стабильным, редко нарушается сознание. При этом в первые 48 часов от начала заболевания человека преимущественно беспокоят общие проявления, а спустя 2 суток появляются и усиливаются местные проявления: боль и отек в полости рта, увеличение регионарных лимфатических узлов.
Местная форма чаще всего протекает в виде луночкового остеомиелита или ограниченного остеомиелита лунки. Самый легкий вариант заболевания, опасность которого нередко недооценивают. Для него характерно превалирование местных симптомов (боль в области удаленного зуба, отек и покраснение слизистой оболочки) над общими проявлениями. При такой форме заболевания температура тела редко повышается до значений, превышающих 38 градусов, общее состояние практически не нарушается.
Диагностические мероприятия при таком варианте заболевания включают:
- внешний осмотр пациента;
- лучевую диагностику: рентген челюсти, МРТ челюстно-лицевой области, УЗИ;
- общеклинические анализы с исследованием клеточного состава крови и ее биохимических показателей;
- посевы гнойного содержимого полостей с определением вида болезнетворной микрофлоры и ее чувствительности к антибактериальным средствам.
От качества лечения острого остеомиелита напрямую зависит и исход всей болезни, а также риск развития осложнений. Хирургическое лечение включает остеотомию со вскрытием гнойного очага, его очисткой и дренированием. Параллельно проводится противовоспалительная, антибактериальная, антиаллергическая терапия, а также комплекс мероприятий, направленный на укрепление собственного иммунитета.
Хронический
Может быть как первичным (атипичным, который развивается постепенно без острого периода) и вторичным (как последствие острого процесса).
Хроническая форма заболевания у взрослых людей наиболее часто является исходом острого процесса. Причин вторичной хронизации воспаления может быть несколько:
- Несвоевременное обращение пациента за врачебной помощью, длительное самостоятельное лечение народными средствами.
- Ослабление иммунной защиты организма вследствие перенесенных инфекционных заболеваний, операций, травм, стрессов.
- Неправильная диагностика патологии с последующей ошибкой в лечебной тактике в острую стадию.
По статистике хронический остеомиелит чаще поражает нижнюю челюсть.

На снимке: хронический остеомиелит нижней челюсти
Патогенез заболевания связан со стиханием (но не полным угасанием) острого воспалительного процесса, в результате которого в костной ткани происходит преимущественно разрушение внутричелюстных структур и формирование секвестров (очагов некротизированной кости). Диагноз хронического остеомиелита можно выставить только 3-4 недели от появления первых признаков болезни.
Некоторые авторы также выделяют подострую стадию остеомиелита, которая является переходной. Ее симптомы заключаются в постепенном улучшении состояния пациента, снижению лихорадки до субфебрильных показателей, облегчению боли. Но рентгенологически в этот период можно выявить прогрессирование деструкции костных тканей и начало формирование секвестров.
Диагностика основывается на жалобах пациента, а также на основании рентгенологического обследования. Для такой патологии характерны следующие лучевые признаки:
- наличие в ткани челюсти очагов разрежения кости, в которых определяются секвестры;
- уплотнение костной ткани по краю гнойных полостей;
- при проведении фистулографии на снимке отчетлива видна связь свища с внутренней полостью.
Лечение такой формы остеомиелита заключается в правильном подборе антибактериального препарата, проведении качественной противовоспалительной и десенсибилизирующей терапии. В период обострения, а также при наличии секвестров больших размеров пациентам показано оперативное вмешательство.
Первично хронический остеомиелит челюстей представлен атипичными формами болезни. Часто такие заболевания развиваются у детей и имеют нетипичную клиническую картину. При этом челюстные кости поражаются крайне редко.
Такой вариант заболевания выявляется преимущественно у детей раннего возраста. Кости челюстей поражаются крайне редко. Этиология и патогенез патологии не известны. При этом в костной ткани формируются множественные очаги деструкции без нагноения или секвестрации. В микропрепаратах обнаруживаются типичные воспалительные признаки, но без бактериальной инфекции. Течение болезни обычно длительное с периодами ремиссии и обострения.
Вялотекущее воспаление костной ткани, основные причины которого — малокативная инфекция на фоне сниженной реактивности организма. Для такой патологии характерно длительное течение с периодами обострения. Общие и местные симптомы выражены не ярко, в костной ткани имеются признаки гнойного воспаления и некроза, однако формирования полостей с секвестрами не происходит. Одновременно происходит активное уплотнение кости. Диагностируется склерозирующий остеомиелит на основании рентгенологических снимков, на которых выявляется отчетливый остеосклероз.
Редкий вариант заболевания, причиной которого является стафилококк. При нем воспаление кости не сопровождается нагноением, а в самой ткани образуются небольшие полости, заполненные серозной жидкостью с повышенной концентрацией белка. Клинические симптомы при такой болезни выражены слабо. Лечение заключается во вскрытии таких полостей с последующей обработкой их антибактериальными препаратами.
Характеризуется наличием в костной ткани четко ограниченной полости, заполненной грануляциями и жидким гноем. Заболевание чаще носит первично хронический характер и может продолжаться годами. Больные редко имеют какие-то особенные жалобы, поэтому диагностика его может быть затруднена. Обычно лечение такой патологии является консервативным с использованием антибиотиков и противовоспалительных средств. Лишь в случае частых обострений и при больших размерах полости показано оперативное вмешательство.
Особая форма заболевания, которая встречается исключительно у инъекционных наркоманов. Характеризуется медленно прогрессирующей гнойной деструкцией челюстной кости, которая вызывается как негативным воздействием наркотического вещества, так и сниженным кровоснабжением костной ткани на фоне низкого иммунитета. Часто деструкция затрагивает обширные участки челюсти и приводит к обезображиванию лица.
Заключение
Как видно из нашей статьи, остеомиелит — многоликая патология. Формы его многообразны и разобраться в них сложно. Как лечить их может рассказать только опытный врач. Лишь своевременное обращение к врачу, точная диагностика и правильно подобранная терапия могут служить профилактикой осложнений и инвалидности.
Атипичные первично-хронические остеомиелиты являются относительно редкими заболеваниями ввиду многообразия форм. Медленный характер течения воспалительного процесса, отсутствие специфических симптомов, клинико-рентгенологический полиморфизм вызывают определенные трудности в диагностики этих заболеваний. Частота диагностических ошибок составляет от 30 до 70%.
Под нашим наблюдением и лечением находилось 316 детей с атипичными первично-хроническими формами гематогенного остеомиелита. С абсцессом Броди было 185 больных; с остеомиелитом Гарре - 6; конденсирующим оститом (гиперостозом) ключицы - 25; с неспецифическим спондилитом и дисцитом - 34; с сакроилеитом - 8 и с хроническим рецидивирующим многоочаговом остеомиелитом - 58 пациентов.
Всего обратилось 69 (21,9%) больных, у которых был правильный направляющий диагноз. У 223 (70,4%) детей диагноз был неправильный и 24 (7,7%) пациента были направлены без диагноза для обследования. В 49% случаев больные направлялись с подозрением на злокачественную опухоль . Гипердиагностика опухолевого процесса, с одной стороны, говорит об онкологической настороженности травматологов-ортопедов и детских хирургов, а с другой - об отсутствии знаний об атипичных формах гематогенного остеомиелита. При абсцессе Броди, учитывая ночной характер болевого синдрома, периостальную реакцию и склероз окружающей костной ткани, наиболее частыми направительными диагнозами были: остеоид-остеома, саркома Юинга, хондробластома и эозинофильная гранулема. При склерозирующим остеомиелите Гарре в начале заболевания, когда отмечается выраженная периостальная реакция и нет еще склероза окружающей костной ткани, во всех случаях был заподозрен опухолевый процесс и только в дальнейшем, после биопсии, диагностирован гематогенный остеомиелит у 3 больных.
С учетом наличия припухлости, возможного усиления сосудистого рисунка, а также очага деструкции с периостальной реакцией и дефектом кортикального слоя у детей с конденсирующим оститом ключицы наиболее часто (16 случаев) подозревался опухолевый процесс и, как правило, саркома Юинга. Значительно реже - эозинофильная гранулема.
Несмотря на то, что для неспецифического спондилита и дисцита характерен склероз окружающей костной ткани, при длительно текущем процессе, когда ребенок долгое время не ходит, находится на постельном режиме, развивается остеопороз позвоночника, поэтому правильный направительный диагноз был только в 8 случаях. Дифференциальную диагностику необходимо проводить с опухолями позвоночника и спинного мозга. С саркомой Юинга, эозинофильной гранулемой, гистеоцитозом X, аневризмальной кистой направлены по 1 ребенку. С опухолью спинного мозга - 3 больных и еще 2 ребенка - без диагноза. Для сакроилеита характерен остеолитический очаг со склерозом смежных отделов боковых масс крестца и подвздошной кости, что затрудняет выявление секвестроподобных теней. Поэтому только 1 ребенок был направлен с подозрением на сакроилеит. У 3 детей подозревался опухолевый процесс - саркома Юинга.
Многоочаговые формы атипичного первично-хронического остеомиелита, а именно, хронический рецидивирующий многоочаговый остеомиелит не был диагносцирован ни в одном случае, но 13 больных, после выполнения биопсии, были направлены с подозрением на банальный хронический остеомиелит. В 12 случаях дети были направлены без диагноза для обследования. У остальных 33 детей диагноз был неправильный, и у 13 из них подозревался опухолевый процесс: опухоль, эозинофильная гранулема, гистеоцитоз X и остеоид-остеома - по 2 пациента. Саркома Юинга, бластоматозный ретикулез и злокачественная опухоль - по 1 больному. Один ребенок направлен с подозрением на опухоль и туберкулез и еще 1 - на остеомиелит, туберкулез и гистиоцитоз. Наибольшие трудности в диагностике хронического рецидивирующего многоочагового остеомиелита вызывают случаи, когда костные изменения сочетаются с наличием везикуло-пустулезной сыпи, что характерно для гистеоцитоза X. Для уточнения диагноза требуется выполнение биопсии пораженных костей, кожи и лимфоузлов.
Высокий процент диагностических ошибок свидетельствует об относительной редкости данных заболеваний, отсутствии значительного опыта обследования и лечения этих больных, а также малом количестве публикаций в отечественной медицинской литературе.
При атипичных первично-хронических формах гематогенного остеомиелита для правильной постановки диагноза необходимо прибегать к комплексному обследованию, включая такие методы, как КТ, МРТ, радионуклидное исследование и др. Для верификации диагноза необходимо выполнять биопсию патологического очага с проведением морфологического и микробиологического исследований. Целесообразнее прибегать к открытой или трепан биопсии под контролем ЭОП или КТ, а при многоочаговом характере процесса - из нескольких пораженных костей.
Очкуренко А.А.
Российская медицинская академия последипломного образования, г. Москва
Читайте также:


