Аутоиммунное воспаление мягких тканей
- Аутоиммунные заболевания соединительной ткани
- Причины развития аутоиммунных заболеваний
- Ревматические заболевания
- Лабораторная диагностика ревматических заболеваний:
- Ревматоидный фактор (РФ)
- Антитела к циклическому цитруллинированному пептиду (анти-ССР)
- Антитела к модифицированному цитруллинированному виментину (anti-MCV)
- Циркулирующие иммунные комплексы (ЦИК)
- Частота нахождения антител (%) при аутоиммунных заболеваниях
Аутоиммунные заболевания соединительной ткани
Аутоиммунные заболевания — это класс заболеваний, разнородных по клиническим проявлениям, развивающихся вследствие патологической выработки аутоагрессивных антител или размножения аутоагрессивных клонов киллерных клеток против здоровых, нормальных тканей организма, приводящих к повреждению и разрушению нормальных тканей и развитию аутоиммунного воспаления.
Причины развития аутоиммунных заболеваний
Причинами развития аутоиммунных заболеваний становятся:
Механизм развития многих аутоиммунных заболеваний (системной склеродермии, узелкового периартериита, приобретенной гемолитической анемии и др.) не выяснен. Большинство их развивается по типу аллергических реакций замедленного типа с участием иммунных лимфоцитов. При аутоиммунных поражениях крови первостепенное значение имеют циркулирующие в крови антитела.
В качестве аутоантигенов могут вступать белки, нуклеиновые кислоты, фосфолипиды, сахара, сами иммуноглобулины (ревматоидный фактор — это аутоантитела к IgG). Находящиеся в крови в норме в небольшом количестве естественные аутоантитела, обычно IgM-класса, не вызывают патологических процессов, а стимулируют регенерацию тканей.
Аутоиммунные заболевания можно разделить на:
- Органоспецифические (с поражением щитовидной железы, надпочечников, желудка, поджелудочной железы — тиреоидит Хасимото (Хашимото), первичная микседема, тиреотоксикоз, пернициозная анемия, болезнь Аддисона, сахарный диабет I типа и др.).
- Органонеспецифические (с поражением кожи, почек, суставов, мышц — дерматомиозит, системная красная волчанка, склеродермия, ревматоидный артрит и др.).
Обнаружение в сыворотке крови различных аутоантител имеет порой решающее диагностическое значение для подтверждения того или иного заболевания, тесно связано с активностью болезни или может определять прогноз. Применяемые лабораторные тесты являются важным инструментом при выборе метода лечения и мониторинга эффективности проводимой терапии.
Прогностическое значение имеет изменение уровня аутоантител как в сторону повышения титров, так и их снижения. Большинство аутоантител не являются специфичными для какого-либо заболевания, они обнаруживаются в различных комбинациях.
Ревматические заболевания
К ревматическим заболеваниям соединительной ткани относят:
Лабораторная диагностика ревматических заболеваний
Лабораторная диагностика ревматических заболеваний включает определение:
- аутоантител
- иммуноглобулинов
- циркулирующих иммунных комплексов
- компонентов системы комплемента
- белков острой фазы воспаления
- показателей дисфункции/повреждения эндотелия
- генетических маркеров
- маркеров костного метаболизма
Ревматоидный фактор (РФ) — это антитела против Fc-фрагмента IgG. Чаще эти антитела относятся к IgM, но встречаются и IgG-, IgA-, IgE-антитела. Ревматоидный фактор (РФ) имеют 75-80% больных ревматоидным артритом, его также обнаруживают при синдроме Шегрена, склеродермии, дерматомиозите, гиперглобулинемиях, В-клеточных лимфопролиферативных заболеваниях. Наличие ревматоидного фактора считается важным прогностическим признаком быстропрогрессирующего деструктивного поражения суставов и системных проявлений при ревматоидном артрите.
Антитела к циклическому цитруллинированному пептиду (анти-ССР) относятся к гетерогенной группе аутоантител, которые распознают антигенные детерминанты филагрина и других белков, содержащих атипичную аминокислоту цитруллин. Эти антитела присутствуют в 79% сывороток от больных ревматоидным артритом. Анти-ССР обнаруживаются на очень ранней стадии РА. Кроме того, тест позволяет дифференцировать эрозивную (анти-ССР-положительные пациенты) и неэрозивную (анти-ССР-отрицательные пациенты) формы РА.
Виментин является белком цитоскелета различных типов клеток, таких, как клетки мезенхимы и эндотелия, фибробласты, хондроциты и остеоциты. Он используется в качестве маркера опухолей мягких тканей. Виментин синтезируется и модифицируется макрофагами под регуляцией провоспалительных и противовоспалительных цитокинов и встречается в синовиальной жидкости пациентов с ревматоидным артритом. Около половины РФ-негативных пациентов выявляются с помощью анти-MCV.
Формирование циркулирующих иммунных комплексов (ЦИК) представляет собой физиологический механизм защиты, приводящий к быстрому устранению через ретикулоэндотелиальную систему либо эндогенных, либо экзогенных антигенов (микроорганизмов, вирусов, паразитов, растительных антигенов, антигенов грибов, пыльцы или пищевых продуктов).
Высокий уровень циркулирующих иммунных комплексов (ЦИК) в сыворотке и/или в других биологических жидкостях наблюдается при многих воспалительных и злокачественных заболеваниях, что может стать причиной развития патологии.
Определение циркулирующих иммунных комплексов (ЦИК) в сыворотке — это важный маркер для оценки активности заболевания, особенно при аутоиммунных болезнях.
Что такое аутоиммунный миозит?
Аутоиммунный миозит — это группа аутоиммунных ревматических заболеваний, которые вызывают воспаление и слабость мышц (полимиозит) или кожи и мышц (дерматомиозит).
Эти заболевания приводят к воспалению мышц (миозит), мышечной слабости, обусловливающей потерю трудоспособности, и иногда болезненности. Слабость обычно наблюдается в плечах и бедрах, но также может поражать симметричные мышцы тела.
Причины аутоиммунного миозита
Аутоиммунный миозит обычно развивается у взрослых в возрасте от 40 до 60 лет, либо у детей в возрасте от 5 до 15 лет.
Вероятность его развития у женщин в два раза выше, чем у мужчин. У взрослых заболевание может возникать независимо либо в комплексе болезней соединительной ткани, например, при смешанном заболевании соединительной ткани, системной красной волчанке или системном склерозе.
Причина аутоиммунного миозита не установлена. В развитии заболевания могут принимать участие вирусы или аутоиммунные реакции. Онкологические заболевания также могут вызывать это расстройство. Не исключено, что иммунный ответ, направленный против злокачественной опухоли, может также быть направлен на компоненты мышечной ткани. Эта болезнь может быть наследственной.
Различают четыре типа аутоиммунного миозита:
- Полимиозит.
- Дерматомиозит.
- Некротизирующие иммуноопосредованные миопатии.
- Миозит с включениями.
Дерматомиозит обычно вызывает изменения кожи, которых не бывает при полимиозите, что помогает в дифференциальной диагностике обоих заболеваний. Образцы ткани мышц, полученные при биопсии, также выглядят по-разному под микроскопом.
Некротизирующие иммуноопосредованные миопатии — это заболевания, при которых происходит гибель мышечных клеток (миоцитов), но не поражаются другие ткани, кроме мышечной.
Миозит с включениями представляет собой отдельное заболевание, симптомы которого похожи на симптомы хронического полимиозита неизвестной этиологии. Однако это заболевание развивается у пожилых лиц, часто поражает другие мышцы (например, мышцы кистей и стоп), имеет более длительное течение, плохо отвечает на лечение, а мышцы имеют другой вид под микроскопом.
Симптомы и признаки
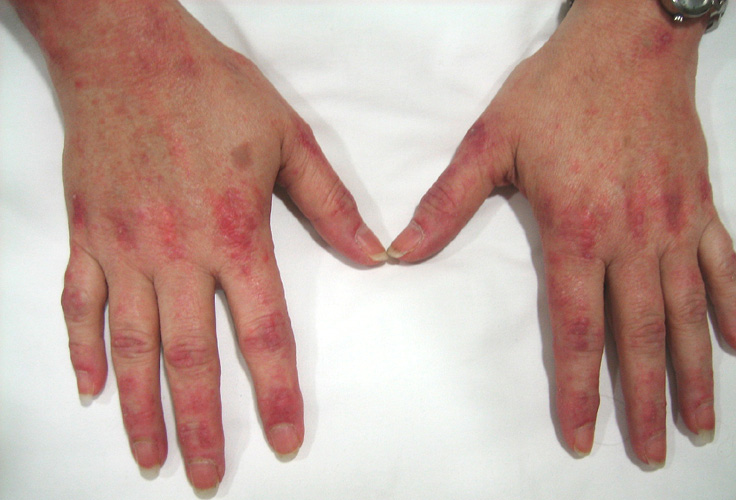
Симптомы аутоиммунного миозита аналогичны у людей всех возрастов, однако оказалось, что воспаление мышц у детей часто развивается более внезапно, чем у взрослых. Симптомы, которые могут начаться во время инфекции или непосредственно после нее, включают:
- симметричную мышечную слабость (особенно в верхней части рук, бедер и голеней);
- боль в суставах (хотя чаще наблюдается незначительная мышечная боль);
- затруднения при глотании;
- жар;
- утомляемость и снижение массы тела.
Также может возникать феномен Рейно, для которого характерно внезапное побледнение пальцев и ощущение покалывания в них, либо онемение в ответ на воздействие холода или эмоциональное расстройство.
Мышечная слабость может развиваться медленно или внезапно, с постепенным усугублением в течение недель или месяцев. В связи с тем, что поражение в первую очередь затрагивает мышцы вблизи центра тела, возможны серьезные трудности с такими движениями, как поднятие руки выше уровня плеч, движение вверх по ступенькам и подъем с кресла или сиденья унитаза. При поражении мышц шеи может стать невозможным даже подъем головы с подушки. Лицам со слабостью плечевых или бедренных мышц может потребоваться использование инвалидного кресла или постоянный постельный режим. Повреждение мышц верхней части пищевода может приводить к трудностям с глотанием и регургитации пищи. При этом поражения мышц кистей, стоп и лица обычно не происходит.
Боль и воспаление в суставах присутствует приблизительно у 30 % больных. Боль и отек преимущественно незначительны.
Внутренние органы обычно не затрагиваются, кроме горла и пищевода. Однако не исключено поражение легких и сердца, приводящее к нарушениям сердечного ритма (аритмии), одышке и кашлю. Симптомы повреждения желудочно-кишечного тракта, которые могут наблюдаться у детей, но обычно отсутствуют у взрослых, вызваны воспалением кровеносных сосудов (васкулитом). Такие симптомы могут включать кровавую рвоту, черный, дегтеобразный стул и сильную боль в животе, в ряде случаев с образованием отверстия (перфорации) во внутренней оболочке кишечника.
Когда сыпь сходит, на коже может возникать буроватая пигментация, рубцевание, сморщивание или депигментированные бледные пятна. Сыпь на коже волосистой части головы может напоминать псориаз и сильно зудеть. Также наблюдается чувствительность к солнечному свету и язвы на коже. Под кожей или в мышечной ткани, особенно у детей, могут возникать бугорки вследствие отложения кальция. Приподнятые красноватые бугорки могут появляться в области пястно-фаланговых суставов (так называемые папулы Готтрона), а иногда и в области межфаланговых суставов.
Иногда эти характерные кожные изменения наблюдаются при отсутствии мышечной слабости и воспаления. В этом случае заболевание называется амиопатическим дерматомиозитом.
Диагностика
Для диагностики аутоиммунного миозита используются следующие критерии:
- мышечная слабость в плечах или бедрах и голенях;
- иногда характерная сыпь;
- повышенные уровни в крови определенных ферментов мышечной ткани (особенно креатинкиназы), что указывает на повреждение мышц;
- патологические изменения электрической активности мышц по результатам электромиографии или изменения во внешнем виде мышц на снимках, полученных с помощью магнитно-резонансной томографии (МРТ);
- характерные изменения в мышечной ткани, обнаруженные при биопсии и наблюдаемые под микроскопом (наиболее достоверное подтверждение).
Биопсия мышц назначается часто и является самым надежным способом диагностики аутоиммунного миозита, особенно в сомнительных случаях. Другие лабораторные обследования не могут однозначно идентифицировать аутоиммунный миозит, но могут помочь исключить другие нарушения, обнаружить риск осложнений и определить степень тяжести заболевания.
Анализы крови проводятся для измерения уровней антинуклеарных антител (АНА) и других антител, которые присутствуют у большинства лиц с аутоиммунным миозитом. Хотя результаты анализов крови могут помочь диагностировать аутоиммунный миозит, сами по себе они не могут служить подтверждением диагноза аутоиммунного миозита, поскольку обнаруженные с их помощью аномалии иногда присутствуют у здоровых людей или у лиц с другими заболеваниями. Диагноз аутоиммунного миозита устанавливается на основании всей собранной врачом информации, включая симптомы, результаты физикального обследования и результаты всех обследований.
МРТ также может помочь выбрать участок для биопсии. Чтобы исключить другие заболевания мышц, отбирают образцы мышечной ткани для выполнения специфических исследований.
Врачи часто назначают скрининг на онкологические заболевания среди людей в возрасте 40 лет и старше, страдающих дерматомиозитом, или среди людей в возрасте 60 лет и старше, страдающих полимиозитом, поскольку у таких больных возможно наличие скрытых злокачественных опухолей.
Лечение аутоиммунного миозита

Часто на состоянии больных благоприятно сказывается умеренное ограничение физической деятельности в периоды наиболее сильных проявлений воспаления мышц.
Как правило, назначается преднизон (кортикостероидный препарат) для приема внутрь в высоких дозах. Этот препарат приводит к медленному повышению силы мышц, снимает боль и отек, обеспечивая контроль заболевания. Лицам с тяжелым заболеванием с затруднениями при глотании или слабостью дыхательных мышц назначают внутривенные кортикостероиды, такие как метилпреднизолон. Многие взрослые больные вынуждены продолжать прием преднизона в низких дозах либо альтернативного лекарственного препарата в течение многих лет или даже неопределенного срока, для профилактики рецидива.
С целью контроля ответа заболевания на лечение кортикостероидами врачи периодически назначают анализ крови для определения уровней мышечных ферментов. Уровни обычно снижаются до нормальных или почти нормальных, а мышечная сила возвращается через 6-12 недель. МРТ также может выявить участки воспаления, что дает врачу возможность определить ответ заболевания на назначенное лечение. Как только уровни ферментов вернутся к норме, дозу преднизона можно постепенно снижать. При повышении уровней мышечных ферментов доза увеличивается.
Хотя при лечении больных с аутоиммунным миозитом кортикостероиды обычно назначаются в первую очередь, эти препараты вызывают побочные эффекты (например, высокий уровень сахара в крови, перепады настроения, катаракта, риск переломов и глаукомы), особенно при назначении в высоких дозах и на длительный срок. Поэтому для уменьшения срока использования кортикостероидов и минимизации побочных эффектов в дополнение к преднизону можно назначать иммунодепрессанты (такие как метотрексат, такролимус, азатиоприн, микофенолата мофетил, ритуксимаб или циклоспорин). В качестве еще одного метода лечения может назначаться иммуноглобулин (вещество, содержащее различные антитела в больших количествах) для введения в вену (внутривенно). Некоторые больные получают комбинацию кортикостероидов, иммунодепрессантов и иммуноглобулина.
Если мышечная слабость обусловлена злокачественной опухолью, ответ на лечение преднизоном, как правило, незначителен. Однако тяжесть такого состояния обычно облегчается, если есть возможность эффективного лечения злокачественной опухоли.
У больных, получающих кортикостероиды, возрастает опасность переломов вследствие остеопороза. Для предотвращения остеопороза таким больным назначают препараты, используемые для лечения остеопороза, например, бисфосфонаты, пищевые добавки витамина D и кальция. Больным, получающим иммунодепрессанты, также назначают препараты для профилактики инфекций, вызванных такими грибами, как Pneumocystis jirovecii.
Больные аутоиммунным миозитом входят в группу повышенного риска развития атеросклероза и находятся под тщательным наблюдением врача.
Прогноз
До 50% больных (особенно детей), получивших лечение в течение 5 лет после установления диагноза, часто достигают длительного периода бессимптомного течения (ремиссия), а некоторые могут даже полностью выздороветь. Однако в любое время возможен возврат (рецидив) заболевания. После постановки диагноза продолжительность жизни приблизительно 75 % пациентов составляет минимум 5 лет. Этот показатель еще выше среди больных детского возраста.
У взрослых больных повышается риск смерти вследствие тяжелой и прогрессирующей мышечной слабости, затруднений при глотании, недостаточного питания, вдыхания пищи с последующим развитием пневмонии (аспирационная пневмония) или дыхательной недостаточности, которая часто развивается одновременно с пневмонией.
У детей, имеющих ювенильную форму дерматомиозита, может развиться тяжелое воспаление кровеносных сосудов (васкулит), кровоснабжающих кишечник, которое при отсутствии лечения в конечном итоге может привести к перфорации кишечника.
Течение полимиозита характеризуется большей тяжестью и резистентностью к лечению среди больных с поражениями сердца и легких. Полимиозит и, особенно, дерматомиозит, связаны с повышением риска развития онкологических заболеваний. У больных злокачественными заболеваниями основной причиной смертности является опухоль, а не аутоиммунный миозит.
Кожный гомотрасплантант
В первые 2-3 дня формируется сосудистое русло трансплантанта, устанавливается нормальное кровоснабжение, трансплантант розовый и теплый. На 4-5 сутки в трансплантат интенсивно мигрируют лимфоциты и макрофаги. Лимфокины распознают клетки-мишени и начинают разгружать клетки трансплантата. При этом выходят внутриклеточные ферменты, за счет протеолиза активируются биологически активные вещества, происходит дегрануляция тучных клеток соединительной ткани, нарушается микроциркуляция в трансплантате. Он становится бледным или синюшным. Интенсивно идут процессы фагоцитоза, разрушаются клетки с помощью лифмотоксина. Повышается проницаемость сосудов, происходит отек трансплантата, а на 10-11-й день его - некроз. При повторной пересадке трансплантат отторгается в два раза быстрее, так как остается много клеток памяти (на 5 сутки).
Аутоиммунные заболевания
Это агрессия иммунной системы против собственных тканей организма. Для развития необходимо появление в организме аутоантигена.
Иммунологическая толерантность - ареактивность иммунной системы против собственных тканей организма формируется на ранних этапах эмбриогенеза к тем антигенам, с которыми контактирует лимфоидная ткань. Она обеспечивается за счет цензорной функции тимуса (тимус уничтожает те лимфоциты, которые могут повреждать собственные ткани), а в зрелом возрасте за счет особых Т-лимфоцитов супрессоров, которые подавляют запрещенные клоны аутоантигена:
- первичной аутоантигены - антигены забарьерных тканей. К ним нет иммунологической толерантности. Это миелин нервной ткани, белки хрусталика, тиреоглобулин, белки половых клеток. Первичные антигены появляются при повреждении гистогематогенных барьеров;
- вторичные аутоантигены - это измененные собственные антигены под влиянием вирусов, микроорганизмов, химических веществ, лекарственных препаратов;
- гетероантигены - антигены микробные, но похожие на собственный организм. Например, В-гемолитический стрептококк группы А имеет антигены, которые сходны с антигенами сердца, суставов, почек. Против стрептококка вырабатываются антитела, которые могут реагировать как со стрептококком, но и с антигенами организма. Важным механизмом является срыв иммунной толерантности, и организм повреждает "свое".
Аутоиммунные заболевания делят на органоспецифические (тареондит Хашимот, антитела против париетальных клеток желудка при гастрите А) и на органоспецифические (системная красная волчанка, ревматизм, склеродермия).
Воспаление - это типовой патологический процесс, возникающий под влиянием факторов экзогенной или эндогенной природы и характеризующийся стандартным комплексом сосудисто-тканевых изменений независимо от локализации процесса и характера этиологического фактора. Любой повреждающий агент, который по силе и длительности превосходит адаптационные возможности ткани, может вызвать воспаление. Все факторы принято делить на внешние (экзогенные) и внутренние (эндогенные).
К внешним относятся микроорганизмы (бактерии, вирусы, грибы), животные организмы (простейшие, черви, насекомые); химические вещества (кислоты, щелочи); механические (инородное тело, давление) и термические воздействия (холод, тепло); лучевая энергия (рентгеновские, радиоактивные, ультрафиолетовые лучи).
К эндогенным факторам относят те, которые возникают в самом организме в результате другого заболевания. Например, воспаление может возникнуть как реакция на опухоль, камни, тромб в сосудах. Причиной воспаления могут стать комплексы антиген - антитело, если они фиксируются в каком-либо органе.
Воспаление является типовым патологическим процессом, так как воспаление типично для многих заболеваний инфекционной и неинфекционной совокупностью патологических реакций и реакций компенсации, адаптации, защитно-приспособительных реакций.
В зависимости от реактивности организма выделяют следующие виды воспалительных реакций:
1) нормергическое воспаление, когда интенсивность воспаления адекватно соответствует силе действия патогенного фактора;
2) гиперергическая воспалительная реакция, когда интенсивность воспаления превышает силу действия патогенного агента (аллергические реакции);
3) гипоергическая воспалительная реакция - характерна для людей со сниженной реактивностью. В зависимости от характера доминирующего местного процесса различают три вида воспаления. При альтернативном воспалении преобладают повреждения, дистрофия, некроз. Оно наблюдается чаще всего в паренхиматозных органах при инфекционных заболеваниях, протекающих с выраженной интоксикацией (например, распад легких при туберкулезе).
Экссудативное воспаление характеризуется выраженным нарушением кровообращения с явлениями экссудации и эмиграции лейкоцитов.
По характеру экссудата различают серозное, гнойное, геморрагическое, фибринозное и смешанное воспаление.
пролиферативное воспаление характерно для хронических специфических инфекций (при туберкулезе, сифилисе, лепре). При нем доминирует размножение клеток гематогенного и гистиогенного происхождения.
Содержание
- 1 Что это такое и причины развития
- 2 Основные симптомы
- 3 Список болезней
- 4 Какой врач может поставить диагноз
- 5 Основные методы лечения
- 6 Профилактика
Аутоиммунные заболевания — это патологии, которые возникают при сбое в работе защитных сил организма. С подобными болезнями чаще сталкиваются женщины, чем мужчины.
Что это такое и причины развития
Аутоиммунные патологии возникают по причине нарушений в организме, которые может спровоцировать ряд факторов. Чаще всего в основе лежит наследственная предрасположенность. Иммунные клетки, вместо чужеродных агентов, начинают атаковать ткани различных органов. Часто такой патологический процесс происходит в щитовидной железе и суставах.
Необходимые вещества не успевают восполнять полученные потери от разрушающего воздействия собственной иммунной системы. Спровоцировать подобные нарушения в организме могут:
- вредные условия труда;
- вирусные и бактериальные инфекции;
- генетические мутации во время внутриутробного развития.
Основные симптомы
Аутоиммунные процессы в организме проявляются в виде:
- выпадения волос;
- воспалительного процесса в суставах, органах ЖКТ и щитовидной железе;
- тромбозов артерий;
- многочисленных выкидышей;
- болей в суставах;
- слабости;
- кожного зуда;
- увеличения пораженного органа;
- нарушений менструального цикла;
- болей в животе;
- нарушений пищеварения;
- ухудшения общего состояния;
- изменений веса;
- нарушений мочеиспускания;
- трофических язв;
- усиление аппетита;
- изменений настроения;
- психических расстройств;
- судорог и дрожания конечностей.
Аутоиммунные нарушения провоцируют бледность, аллергические реакции на холод, а также сердечно-сосудистые патологии.
Список болезней
Самые часто встречающиеся аутоиммунные болезни, причины возникновения которых схожи:
- Очаговая алопеция — происходит облысение, так как иммунитет атакует волосяные фолликулы.
- Аутоиммунный гепатит — возникает воспаление печени, так как ее клетки попадают под агрессивное воздействие Т-лимфоцитов. Происходит изменение окраски кожи на желтый, причинный орган увеличивается в размере.
- Целиакия — непереносимость глютена. При этом на употребление злаковых организм отвечает бурной реакцией в виде тошноты, рвоты, диареи, метеоризма и болей в желудке.
- Диабет 1 типа — иммунная система поражает клетки, продуцирующие инсулин. При развитии данного заболевания человека постоянно сопровождает жажда, повышенная утомляемость, ухудшение зрения и т. д.
- Болезнь Грейвса — сопровождается повышенной выработкой гормонов щитовидной железой. При этом возникают такие симптомы, как эмоциональная нестабильность, дрожание рук, бессонница, сбои в менструальном цикле. Может происходить повышение температуры тела и снижение массы тела.
- Болезнь Хашимото — развивается в результате снижения выработки гормонов щитовидной железой. При этом человека сопровождает постоянная усталость, запоры, чувствительность к низким температурам и т. д.
- Синдром Джулиана-Барре — проявляется в виде поражения нервного пучка, соединяющего спинной и головной мозг. По мере прогресса заболевания может развиться паралич.
- Гемолитическая анемия — иммунная система разрушает эритроциты, в результате чего ткани страдают от гипоксии.
- Идиопатическая пурпура — происходит разрушение тромбоцитов, в результате чего страдает свертывающая способность крови. Появляется повышенный риск возникновения кровотечений, длительных и обильных менструаций и гематом.
- Воспалительные заболевания кишечника — это болезнь Крона или неспецифический язвенный колит. Иммунные клетки поражают слизистую оболочку, провоцируя возникновение язвы, которая протекает с кровотечениями, болями, потерей веса и др. нарушениями.
- Воспалительная миопатия — происходит поражение мышечной системы. Человек испытывает слабость и чувствует себя неудовлетворительно.
- Рассеянный склероз — собственные клетки иммунитета поражают оболочку нерва. При этом нарушается координация движений, могут возникнуть проблемы с речью.
- Билиарный цирроз — разрушается печень и желчные протоки. Появляется желтый оттенок кожи, зуд, тошнота и др. нарушения пищеварения.
- Миастения — в зону поражения входят нервы и мышцы. Человек постоянно ощущает слабость, любое движение дается с трудом.
- Псориаз — происходит разрушение клеток кожи, в результате слои эпидермиса распределяются неправильно.
- Ревматоидный артрит — системное аутоиммунное заболевание. Защитные силы организма атакуют оболочку суставов. Болезнь сопровождается дискомфортом во время движения, воспалительными процессами.
- Склеродермия — происходит патологическое разрастание соединительной ткани.
- Витилиго — разрушаются клетки, вырабатывающие меланин. При этом кожа окрашивается неравномерно.
- Системная красная волчанка — в зону поражения входят суставы, сердце, легкие, кожа и почки. Заболевание протекает крайне тяжело.
- Синдром Шегрена — иммунной системой поражаются слюнные и слезные железы.
- Антифосфолипидный синдром — повреждается оболочка сосудов, вен и артерий.
Какой врач может поставить диагноз
Иммунолог — врач, который специализируется на лечении подобных патологий. Специалист учитывает анализ крови пациента, который подтверждает или опровергает предполагаемый диагноз. Дополнительно могут потребоваться консультации:
- уролога;
- терапевта;
- ревматолога;
- эндокринолога;
- дерматолога;
- невролога;
- гематолога;
- гастроэнтеролога.
Основные методы лечения
Лечение аутоиммунных патологий направлено на облегчение симптомов заболеваний. Для этого нередко назначают обезболивающие медикаменты, такие как: Ибупрофен, Анальгин, Спазмалгон и др. Важным этапом в лечении является восполнение дефицита необходимых веществ, которые должны вырабатываться в норме. Например, при сахарном диабете назначают инъекции инсулина, а при снижении функции щитовидной железы соответствующие гормоны.
Главным в лечении таких видов заболеваний является подавление активности иммунитета. Это необходимо для того, чтобы защитные клетки полностью не разрушили ткани органа и не спровоцировали опасных для жизни осложнений. В данном случае иммуносупрессоры подавляют выработку антител. Такие препараты назначает только врач, так как при неправильном их приеме можно спровоцировать ряд опасных последствий, в том числе и присоединение инфекции.
Профилактика
Для того чтобы снизить риск возникновения аутоиммунных заболеваний, необходимо вести здоровый образ жизни, отказавшись от вредных привычек. Важно не принимать без назначения врача никакие сильнодействующие медикаменты. Необходимо снизить количество стрессов, чаще отдыхать и бывать на свежем воздухе.
Большую роль играет своевременная терапия инфекционных и вирусных патологий. Не рекомендуется запускать заболевания и заниматься самолечением. Следует больше двигаться и избегать гиподинамии. Если существует генетическая предрасположенность к аутоиммунным заболеваниям, то важно 1 раз в год бывать на приеме у иммунолога и следить за состоянием организма.
Прежде чем приступить к рассказу о происхождении аутоиммунных заболеваний, давайте разберемся, что такое иммунитет. Наверное, все знают, что этим словом врачи называют нашу способность защищаться от болезней. Но как же действует эта защита?
В костном мозге человека вырабатываются особые клетки – лимфоциты. Сразу после попадания в кровь они считаются незрелыми. А созревание лимфоцитов происходит в двух местах – тимусе и лимфатических узлах. Тимус (вилочковая железа) расположен в верхней части грудной клетки, сразу за грудиной (верхнее средостение), а лимфатические узлы есть сразу в нескольких частях нашего организма: в шее, в подмышечных впадинах, в паху.
Что такое аутоиммунные заболевания?
Как можно догадаться из названия, аутоиммунные заболевания – это болезни, спровоцированные нашим же иммунитетом. По какой-то причине белые кровяные тельца начинают считать чужеродным и опасным определенный тип клеток нашего тела. Именно поэтому аутоиммунные заболевания носят комплексный, или системный характер. Поражается сразу целый орган или группа органов. Человеческий организм запускает, образно говоря, программу саморазрушения. Почему же так происходит, и можно ли обезопасить себя от этой беды?
Причины аутоиммунных заболеваний
Причины бесконтрольного размножения и агрессии лимфоцитов-санитаров можно условно разделить на два типа: внутренние и внешние.
Генные мутации I типа, когда лимфоциты перестают идентифицировать определенный тип клеток, организма. Унаследовав такой генетический багаж от своих предков, человек с большой вероятностью заболеет тем же аутоиммунным, которым болели его ближайшие родственники. А поскольку мутация касается клеток конкретного органа или системы органов, это будет, например, токсический зоб или тироидит;
Генные мутации II типа, когда лимфоциты-санитары бесконтрольно размножаются и вызывают системное аутоиммунное заболевание, например, волчанку или рассеянный склероз. Такие недуги почти всегда имеют наследственный характер.
Очень тяжелые, затяжные инфекционные болезни, после которых иммунные клетки начинают вести себя неадекватно;
Пагубное физическое воздействие со стороны окружающие среды, например, радиационное или солнечное излучение;
Симптомы аутоиммунных заболеваний

Поскольку аутоиммунные болезни очень разнообразны, выделить общие симптомы для них крайне трудно. Но все заболевания этого типа развиваются постепенно и преследуют человека всю жизнь. Очень часто врачи теряются в догадках и не могут поставить диагноз, поскольку симптомы выглядят стертыми, или оказываются характерны для многих других, гораздо более известных и широко распространенных болезней. А ведь от своевременной постановки диагноза зависит успех лечения или даже спасения жизни пациента: аутоиммунные недуги могут быть очень опасны.
Рассмотрим симптомы некоторых из них:
Ревматоидный артрит поражает суставы, особенно мелкие – на руках. Проявляется он не только болями, но и отеками, онемением, высокой температурой, чувством сдавления в груди и общей мышечной слабостью;
Рассеянный склероз – это болезнь нервных клеток, в результате которой человек начинает испытывать странные тактильные ощущения, терять чувствительность, хуже видеть. Склероз сопровождается мышечными спазмами и онемением, а также нарушениями памяти;
Сахарный диабет первого типа делает человека на всю жизнь зависимым от инсулина. А первые его симптомы – частое мочеиспускание, постоянная жажда и волчий аппетит;
Васкулит – опаснейшее аутоиммунное заболевание, поражающее кровеносную систему. Сосуды становятся хрупкими, органы и ткани как бы разрушаются и кровоточат изнутри. Прогноз, увы, неблагоприятный, а симптомы ярко выражены, поэтому диагностика редко вызывает затруднения;
Красная волчанка называется системной, потому что наносит вред практически всем органам. Пациент испытывает боли в сердце, не может нормально дышать, постоянно устает. На коже возникают красные округлые выпуклые пятна неправильной формы, которые зудят и покрываются коростой;
Пузырчатка – ужасное аутоиммунное заболевание, симптомы которого – огромные пузыри на поверхности кожи, заполненные лимфой;
Тироидит Хашимото – аутоиммунное заболевание щитовидной железы. Его симптомы: сонливость, огрубение кожных покровов, сильное увеличение веса, боязнь холода;
Гемолитическая анемия – это аутоиммунная болезнь, при которой белые кровяные тельца ополчаются против красных. Недостаток эритроцитов приводит к повышенной утомляемости, вялости, сонливости, обморокам;
Болезнь Грейвса выступает антиподом тироидита Хашимото. При ней щитовидная железа начинает вырабатывать слишком много гормона тироксина, поэтому симптомы противоположные: снижение веса, непереносимость жары, повышенная нервная возбудимость;
Миастения поражает мышечную ткань. В результате человека постоянно мучает слабость. Особенно быстро устают глазные мышцы. С симптомами миастении можно бороться с помощью специальных лекарств, повышающих мышечный тонус;
Склеродермия – это болезнь соединительных тканей, а поскольку такие ткани есть в нашем организме почти везде, заболевание называется системным, как и волчанка. Симптомы очень разнообразны: происходят дегенеративные изменения суставов, кожи, сосудов и внутренних органов.
Важно знать! Если любому человеку становится хуже на витаминах, макро и микроэлементах, аминокислотах, а также при применении адаптогенов (женьшеня, элеутерококка, облепихи и других) - это первый признак аутоиммунных процессов в организме!
Список аутоиммунных заболеваний

Длинный и печальный список аутоиммунных заболеваний вряд ли полностью поместился бы в нашей статье. Мы назовем самые часто встречающиеся и хорошо известные из них. По типу поражения аутоиммунные болезни делятся на:
К системным аутоиммунным заболеваниям относятся:
Читайте также:


