Биохимический анализ крови при гонартрозе
Содержание
- Клиническая картина
- Диагностика заболевания
- Лечение и профилактика
Артроз — это хроническое заболевание суставов, носящее дегенеративный характер. Болезнь характеризуется поражением хрящевой ткани, которое может осложняться реактивным синовитом (воспалением синовильной оболочки сустава).

Современная медицина разделяет артроз на первичный или идиопатический, который не имеет явных причин возникновения и вторичный, при котором причины появления установлены, например, неправильная нагрузка на сустав и микротравмы хряща, а также перенесенное в прошлом воспаление.

Это заболевание сопровождало человека на протяжении всей истории. Сохранились средневековые медицинские записи, из которых становится понятно, что артроз был неприятным недугом человечества еще с незапамятных времен. Дистрофические изменения суставов у скелетов людей и животных, типичные при артрозе, находят и при раскопках древних городов археологи.
Артроз (или, как его теперь называет современная медицина, остеоартроз) по своим симптомам похож на другое распространенное заболевание суставов — артрит. Дифференцировать артроз от артрита можно, сдав анализ крови, который обязательно назначают при артрозе.
Реактивный артрит сопровождается деформацией суставов и болями, которые напоминают боли при артрозе. В отличие от артроза, артрит — воспалительное заболевание, вызванное проникновением микроорганизмов в ткань или другими (например, аутоиммунными) факторами.
Клиническая картина
Заболевание начинается постепенно. Первые признаки смазаны и определяются больным как тугоподвижность сустава и небольшая боль при нагрузке. В дальнейшем симптомы прогрессируют, появляется характерный хруст. Болевой синдром при артрозе выражен в разной степени, в зависимости от причины появления боли. В основном боли имеют механический характер и возникают при движении. Возможна боль в начале ходьбы, так называемая стартовая боль, после длительного нахождения в покое. Она проходит при активном движении и нагрузке. Иногда бывают ночные боли, связанные с повышением внутрикостного давления, проходящие после подъема с постели. Отдельным направлением лечения считается купирование боли вызванной коксартрозом.
При переходе заболевания во вторую стадию хрящевая ткань начинает исчезать на некоторых участках с обнажением кости. Костная ткань отвечает на это разрастанием участков кости по периферии. В третьей стадии появляются тяжелые деформирующие изменения и боли в состоянии покоя. Подвижность сустава значительно снижается.
При артрозе часто возникает воспаление синовильной оболочки — синовит. Такое осложнение характеризуется появлением тяжести в суставе, затруднением при сгибании и небольшими воспалительными изменениями в крови.
Диагностика заболевания
Чаще всего встречаются артрозы коленного (гонартроз), бедренного (коксартроз) и локтевого суставов. Из-за характерных симптомов диагноз обычно не представляет затруднения. Физикальное обследование дополняется лабораторным и инструментальным с целью исключения похожих на артроз заболеваний суставов, в частности ревматоидного и инфекционного артрита. Для этого рекомендуются такие исследования:
- Клинический анализ крови. При болях в суставе эта процедура является обязательной. При артрозе клинический анализ крови обычно не показывает существенных изменениях в показаниях. Иногда бывает незначительное повышение СОЭ (скорости оседания эритроцитов) до 25 мм, обычно при осложнении заболевания синовитом. При артрите, наоборот, четко выражена воспалительная картина крови с резким повышением СОЭ до 40-80 мм.
- Биохимический анализ. Кровь для этого анализа берется строго натощак из вены. При артрозе биохимические показатели крови остаются в норме. Повышение маркеров воспаления (серомукоида, С-реактивного белка и некоторых иммуноглобулинов) помогает правильно поставить диагноз и дифференцировать артрит от артроза.
- Рентгенографическое исследование. Этот метод является самым распространенным после лабораторной диагностики артроза. С помощью него можно установить степень заболевания по наличию костной деформации и ширине суставной щели.Но этот метод имеет свои недостатки, так как на рентгене нельзя увидеть мягкие ткани, то есть хрящи, и установить объем их разрушений.
- Ультразвуковое исследование. УЗИ позволяет увидеть все ткани, в том числе и хрящи, но метод не отличается особой точностью. Картина исследования зависит от качества аппарата и от субъективной расшифровки увиденного УЗИ-специалистом.
- Магнитно-резонансная томография (МРТ). Это дорогой и точный метод диагностики болезней суставов. В основе МРТ лежит использование магнитных волн. С помощью этого метода можно увидеть самые ранние и незначительные изменения хрящевой ткани и поставить точный диагноз в начальной стадии.
- Компьютерная томография (КТ)Этот метод рекомендуется использовать, когда к проведению МРТ есть какие-то противопоказания. Компьютерная томография — это современный рентген, потому что в ее основе используются рентгеновские лучи при артрозе. Метод более точный, чем рентгенография, однако уступающий магнитно-резонансной томографии при точной диагностике заболеваний.
Лечение и профилактика
При правильно поставленном диагнозе своевременно начатое лечение артроза замедляет дегенеративные изменения в суставах пациента и улучшает качество его жизни. Процесс лечения артроза многолетний и проходит комплексно. Лечение осуществляется врачом-ревматологом и включает в себя ЛФК и физиотерапию, санаторно-курортное лечение, а также прием медикаментозных препаратов. В качестве лекарств назначают обезболивающие и нестероидные противовоспалительные препараты (при осложнении синовитом), прием курсами хондропротекторов и препаратов гиалуроновой кислоты. Из современных методик применяют лазеротерапию, электромиостимуляцию и эндопротезирование.
Профилактика артрозов заключается в здоровом образе жизни и хорошей двигательной активности. Необходимо вовремя лечить воспалительные заболевания и травмы суставов, не допуская появления избыточного веса.
Какие обследования нужно пройти пациенту при артрозе коленного сустава — гонартрозе?
В наше время для уточнения диагноза гонартроза чаще всего прибегают к анализу крови, рентгенографии и магнитно-резонансной или компьютерной томографии.
Для этого анализа кровь берут из пальца. При артрозе клинический анализ крови, как правило, не показывает каких-либо специфических изменений. Лишь в некоторых случаях может отмечаться совсем незначительное повышение скорости оседания эритроцитов (СОЭ или РОЭ): до 20 мм.
Напротив, существенное повышение СОЭ (выше) в сочетании с ночными болями в суставе должно подтолкнуть нас к мысли о возможном ревматическом, воспалительном, происхождении этих болей.
Если у пациента к тому же повышено количество лейкоцитов, то это обстоятельство подтверждает наличие в организме какого-то инфекционно-воспалительного процесса, отразившегося в частности и на суставах. Однако в любом случае клинический анализ крови не дает четких ответов, он лишь обозначает тенденции и сужает круг диагностического поиска.
При проведении этого анализа кровь берется из вены, и обязательно натощак. Такой анализ крови может оказать существенную помощь врачу в проведении дифференциальной диагностики поражений суставов: артроз или артрит?
Так, при ревматических болезнях (артритах) в крови существенно повышается уровень так называемых маркеров воспаления: С-реактивного белка, серомукоида, АЦЦП. При артрозе эти показатели, напротив, остаются в норме.
Правда, бывают случаи, когда отдельные виды артритов тоже не приводят к существенному изменению показателей. Но все же такой анализ, как правило, помогает произвести четкое разграничение между воспалительными и обменно-дистрофическими заболеваниями суставов (между артритом и артрозом).
И если показатели воспаления повышены, есть большая вероятность, что мы имеем дело не с артрозом, а с артритом. Тогда надо продолжить обследование пациента до окончательного подтверждения или опровержения диагноза.
Еще один показатель, на который нужно обратить внимание — уровень мочевой кислоты в крови. Если уровень мочевой кислоты повышен, это может говорить о том, что воспаление колена вызвано подагрическим артритом.
Но у рентгеновского исследования есть серьезный минус: на рентгеновском снимке запечатлеваются только кости. А вот мягкие ткани сустава (хрящ, мениск, суставную капсулу и т. д.) на рентгене мы увидеть не сможем. Потому, используя только рентген, мы не сможем со стопроцентной точностью оценить степень повреждения суставного хряща, мениска и капсулы сустава.
К счастью, в последние годы все более широкое распространение получил метод магнитной томографии.
Для исследования используются, как ясно из названия, магнитные волны. Они способны отразить на получаемом снимке мельчайшие детали сустава. Метод магнитно-резонансной томографии очень точен: он помогает обнаружить самые ранние изменения хрящевой ткани (которые еще не видны на обычном рентгеновском снимке), а также позволяет увидеть повреждения менисков и связок колена.
Поэтому я часто рекомендую своим пациентам для уточнения диагноза провести, помимо рентгена, именно магнитно-резонансную томографию сустава.
Хотя здесь надо иметь в виду одно обстоятельство. Обычно, получив данные томографического обследования, врачи бывают настолько уверены в их непогрешимости, что не считают нужным перепроверять результаты исследований и проводить личный осмотр пациента. Это неправильно.
Во-первых, специалист отделения томографии, который проводит расшифровку снимков, тоже человек и может ошибаться. В частности, я неоднократно сталкивался с ситуациями, когда за артроз принимались обычные возрастные изменения или другие, схожие по картине с артрозом, заболевания. Так бывает очень часто.
Во-вторых, выявленный на томограмме артроз может быть не единственным заболеванием пациента. А основной причиной боли, даже при наличии артроза, может оказаться другое заболевание: например, артрит или повреждение мениска. И эти заболевания нужно будет лечить в первую очередь (параллельно с лечением артроза).
Ультразвуковое исследование в последние годы стали активно использовать для диагностики заболеваний суставов. Ведь УЗИ, как и магнитно-резонансная томография, позволяет увидеть изменения мягких тканей сустава — например, с помощью ультразвука можно обнаружить истончение хрящевой ткани при артрозе или увеличение количества суставной жидкости при артрите; можно выявить повреждение менисков в колене, и т. д. Однако метод имеет существенный недостаток — он весьма субъективен, и полученные данные целиком зависят от квалификации специалиста, проводящего исследование.
Конечно, это не значит, что специалисты по УЗИ суставов постоянно ошибаются. Но если даже такой точный метод, как томография, оставляет место для разночтений в расшифровке полученных данных и разногласий в диагнозе, то данные ультразвукового исследования суставов вызывают вопросы особенно часто.
Поэтому я не склонен слепо доверять диагнозу, полученному на УЗИ суставов, и всегда перепроверяю такие заключения (путем личного осмотра пациента, а также с помощью рентгеновского исследования или с помощью магнитно-резонансной томографии).
Анализы крови при артрозе требуются прежде всего для исключения других заболеваний. Особенно актуальна такая диагностика при подозрении на коксартроз или гонартроз (для отличия болезни от ревматоидного артрита).
Диагностика крови это одна из самых доступных процедур в плане обследования на артроз. Она и по стоимости дешевле, и проводится в каждом городе. Для сравнения: КТ или МРТ гораздо дороже стоят, и доступны только в крупных стационарах.
1 Назначают ли анализ крови при артрозе, и для чего?
Да, анализы крови назначаются при подозрениях на артроз, или при его наличии. Такое обследование может потребоваться для подтверждения диагноза (чтобы понять, что у больного есть именно артрит, а не другая похожая болезнь).
Ревматоидный артрит и некоторые другие виды аутоиммунных и воспалительных артритов могут по симптомам напоминать артроз. Именно в таких случаях и требуется сдача крови, так как других способов дифференциации нет.
Можно посмотреть на данные визуализирующего обследования (рентген, МРТ или КТ), однако найти отличия не всегда удается. На таких снимках могут быть видны изменения, свойственные многим заболеваниям суставов. Поэтому визуализирующая диагностика не всегда подходит для дифференциальной диагностики.

При артрозах проведение анализов крови не является обязательным условием, но рекомендуемым
Можно еще провести артроскопию, но это инвазивная процедура (по сути мини-операция). И многие пациенты по возможности хотят ее избежать.
Диагностика крови может быть назначена не только при начале болезни. Ее делают и при обострении артроза, чтобы предупредить развитие осложнений или вовремя их заметить. Независимо от показаний такое обследование назначается врачом-терапевтом, ревматологом, инфекционистом или ортопедом.
Основные показания для сдачи крови:
- Необходимость в дифференциальной диагностике (между артрозом и другими похожими заболеваниями).
- Контроль за ходом медикаментозного лечения артроза (анализ позволит понять, как реагирует болезнь на принимаемые лекарства).
- Выявление осложнений при обострения, выявление причин обострений.
В большинстве случаев анализ проводят при первом обращении пациента, при постановке диагноза. Затем в течение года делается несколько повторных анализов.
Если пациент попал в больницу с тяжелой формой острого артроза или его обострения, ему может быть назначены несколько анализов в течение 1-2 недель. Если болезнь находится в стадии ремиссии, то сдачу крови делают 1 раз в 3-6 месяцев.
к меню ↑
Сначала нужно разобраться, какие именно анализы крови подходят. В большинстве случаев это биохимический анализ крови и исследование на ревмопробы.
Биохимический анализ проводят строго натощак, кровь берут из вены.
Этой же крови достаточно для проведения еще и ревмопроб. Ревмопробы используются только с одной целью: дифференциальная диагностика между артритом и артрозом. В первую очередь исключается ревматоидный артрит, как наиболее часто встречающийся.
Существует еще и клинический анализ, для которого проба берется из пальца руки. Эта процедура является обязательной при первом обращении к врачу с жалобой на боль в любой группе суставов.
Ревмопробы проводятся не во всех медицинских учреждениях. Биохимический и клинический анализы обычно доступны во всех поликлиниках.
2 Результаты анализа: нормы и отклонения
При артрозах методика клинического анализа в большинстве случаев является неэффективной, и ничего нужного не показывает. Только в редких случаях возможны небольшие изменения в скорости или реакции оседания эритроцитов (СОЭ или РОЭ).
Подобные изменения на фоне артроза если и фиксируются по данным клинического исследования крови, то только при поражении крупных суставов. Если фиксируется сильное изменение СОЭ или РОЭ в сторону повышения – это, вероятнее всего, свидетельствует о воспалительном (ревматическом) происхождении болей в суставах.
Результаты клинического анализа:
- умеренное повышение скорости оседания эритроцитов (СОЭ) до 25 мм указывает на артроз, осложненный синовитом;
- в рамках дифференциальной диагностики: повышение СОЭ до 40-80 мм указывает на ревматической (воспалительный) артрит.

Чаще всего кровь для анализа берется из кубитальной вены руки
Результаты биохимического анализа:
- при артрозе результаты остаются нормальными;
- повышение уровня С-реактивного белка или серомукоида указывает на возможный артрит (не только ревматоидный, но и инфекционный, псориатический).
Анализов крови недостаточно для постановки диагноза артроза (а вот для выявления артрита таких обследований достаточно). Обязательно должна проводиться визуализирующая диагностика с применением рентгенографии, компьютерной или магнитно-резонансной томографии (КТ или МРТ).
к меню ↑
Цель исследования - определение критериев для консервативного лечения больных с различными формами гонартроза.
Исследованию подвергались покровный хрящ и синовиальная жидкость, полученные в ходе оперативного вмешательства. Под наблюдением находились 55 больных с различными заболеваниями коленных суставов. Среди них:
- идиопатическое поражение суставов - 32 (58,2%) больных;
- посттравматические заболевания - 14 (25,5%);
- диспластические поражения - 4 (7,2%);
- поражения при системных заболеваниях - 5 (9,1%).
Был исследован количественный и качественный состав одного из основного химического компонента тканей суставов - протеогликанов и их углеводные компоненты - гликозаминогликаны, которые являются одним из важнейших структурных элементов межклеточного матрикса.
У всех 55 больных хрящевая ткань и синовиальная жидкость были очищены от избытка белков химическими и механическими методами.
После выделения из тканей и очистки, протеогликаны хряща и синовиальной жидкости, методом осаждения цетил пиридиний хлоридом и центрифугирования разделили на 2 больших пула:
- Структурно-полноценные, осаждаемые или истинные протеогликаны, молекулы которых обладают большой молекулярной массой (400000 и более дальтон) и большим количеством сульфатных групп.
- Неосаждаемые протеогликаны, куда входят фрагменты разрушенных молекул и молекулы малых размеров.
Все выделенные протеогликаны проанализированы по качественному и количественному составу содержащихся в них гликозаминогликанов - хондроитинсульфатов и кератансульфата. Аналитически определяли количество уроновых кислот, галактозы и сульфатированных гликозаминогликаны, что позволило нам определить средние величины и закономерности их изменения в разных группах:
1. Уровни нормальных значений биохимических показателей в хрящевой ткани (в микрограммах чистого вещества на мг сухого веса):
| Осаждаемые | Неосаждаемые | Общее | |
| Хондроитинсульфат | 20,03 | 76,26 | 96,29 |
| Кератансульфат | 9,55 | 206,37 | 215,92 |
| С-ГАГ | 10,9 | 4,96 | 10,88 |
| ХС/КС | 0,74 | ||
| С-ГАГос/С-ГАГнадос | 3,22 |
2. По количеству сульфатированных гликозаминогликанов можно оценить величину каждого пула ПГ и активности метаболических процессов в хондроцитах (соотношение сульфатированных гликозаминогликанов в осаждаемом пуле к сульфатированным гликозаминогликанам в неосаждаемом пуле).
3. Соотношение в ткани истинных и разрушенных ПГ позволяет дифференцировать характер метаболических процессов протекающих в ткани: или нормальных физиологических или дегенерации и склерозирования.
4. Накопление галактозы в тканях обычно сопровождает процесс фибротизации.
5. Соотношение ХС/КС позволяет судить о репаративном потенциале ткани, а также об активности процессов старения.
Соответственно группы больных получили следующие характеристики:
- Идиопатические поражения - при увеличении общего уровня ХС в 4 раза, отмечается увеличение осажденного пула в 3 раза и неосажденного в 5 раз, на фоне нормальных показателей КС и активизации разрушения сульфатированных гликозаминогликанов (снижения полноценных сульфатированных гликозаминогликанов в 4 раза и увеличения разрушенных в 4 раза). Что говорит об активизации репаративных процессов в ответ на ускоренное разрушение протеогликанов.
- Посттравматическое поражение - все значения в пределах нормы, кроме разрушенных сульфатированных гликозаминогликанов, что говорит о реактивной активизации ферментов.
- Диспластическое поражение - снижение общего уровня ХС в 1,5 раза за счет полноценных ХС (в 2 раза). Снижение общего уровня КС в 2 раза за счет полноценных (в 1,5 раза) и неполноценных (в 2 раза) молекул. На фоне повышения общего уровня сульфатированных гликозаминогликанов в Зраза при снижении полноценных молекуле 2,5 раза и повышения разрушенных в 10 раз. Что говорит о быстром разрушении всех протеогликанов без активизации процессов репарации.
- При системном поражении - снижения уровня всех полноценных молекул (ХС в 3 раза, КС в 2,5 раза, сульфатированных гликозаминогликанов в 6 раз), со снижением общего уровня ХС повышения уровня КС. При этом индекс ХС/КС составляет 0,32. что говорит о протекании склеротических процессов в тканях на фоне разрушения протеогликанов.
Характеризуя состав гликозаминогликанов в синовиальной жидкости мы проследили четкую корреляционную связь (до 75-80%) с основными характеристиками хрящевой ткани исследуемого сустава, что имеет большое значение, так как синовиальная жидкость наиболее доступна для исследования.
Нами разработана следующая схема схема определения регенеративной способности хряща, позволяющая назначать больным соответствующее лечение:
Независимо от уровня протеогликанов, но в условиях преобладании кератан сульфата, можно говорить о процессах склерозирования мягких тканей и, следовательно, о не перспективности восстановления хрящевой ткани.
При уровне протеогликанов приближенном к нормальному и преобладании хондроитин сульфата можно говорить потенциале тканей к репарации и, следовательно, о возможности проведения консервативного лечения путем поддержки репаративных процессов.
При низкой активности деструктивных процессов (соотношение меньше 3), предпочтительней проводить консервативное лечение препаратами с преобладанием глюкозамина, что стимулирует синтез эндогенного хондроитин сульфата. Если деструктивная активность высока, то предпочтительней проводить консервативное лечение препаратами хондроитин сульфата, который в высоких дозировках является ингибитором ферментов.
Выводы:
- С помощью биохимического исследования у больных в каждой нозологической форме можно охарактеризовать особенности метаболических процессов в хряще и указать преимущественную их направленность.
- Данные исследования говорят о том, что при системных заболеваниях и диспластических процессах консервативное лечение в подавляющем большинстве случаев будет не эффективно.
- Состояния ткани у больных с посттравматическим и идиопатическим поражением благоприятно для консервативного лечения.
Артроз – заболевание, развивающееся медленно, на первой стадии практически незаметно для пациента. Мало, идущих в медицинское учреждение при обнаружении первичных симптомов заболеваний коленного, тазобедренного, других суставов.
Независимо от стадии артроза, опроса больного с уточнением жалоб, осмотра недостаточно. Чтобы не спутать артроз с иными заболеваниями, симптомы которых могут быть схожими, стоит провести клинические анализы, исследования. Полученные результаты позволяют установить точный диагноз, назначить правильное, эффективное лечение коленного, голеностопного, тазобедренного сустава.
Список исследований
Анализа, который сразу определит присутствие остеоартроза сустава не существует. Есть исследования, позволяющие исключить наличие других патологий. К ним относятся:
- Клинический, биохимический анализы крови;
- Рентгенографический анализ;
- Магниторезонансная, компьютерная томография;
- УЗИ;
- Артроскопия.
Рентгенографическое исследование позволяет выявить артроз, определить степень заболевания, нарушения, вызванные им. Благодаря снимку выявляются признаки, свидетельствующие о наличии артроза, не иных патологий коленного, тазобедренного, других суставов. К признакам относятся: существенное уменьшение зазоров между суставообразующими костями, уплотнение хрящевой ткани, присутствие остеофитов, наличие костных разрастаний. Рентгеновский анализ считается главным при диагностике суставных заболеваний. Бывают случаи, когда снимок не даёт точных ответов, вызывает сомнения по поводу установки точного диагноза (на ранней стадии артроза сложно выявить разрушение, деформацию суставов). В таких случаях прибегают к МРТ обследованию.
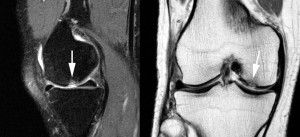
Магниторезонансная томография позволяет получать чёткое изображение, чем при рентгеновском анализе. МРТ отличается стоимостью, которая в разы выше рентгена. Но исследование позволяет подтвердить, опровергнуть наличие остеоартроза – на снимке чётко видны суставные кости, мягкие ткани (капсулы, мениски, хрящи, связки). В обычных поликлиниках не имеется оборудования для проведения таких анализов, при подозрениях наличия артроза лучше обращаться в специализированные клиники, центры.
Компьютерная томография назначается, если пациенту противопоказано проведение МРТ-обследования (при наличии кардиологического стимулятора и др.), нет возможности провести его. КТ позволяет получить изображение всех прослоек сустава. Обследование представляет нечто среднее между рентгеном и МРТ.
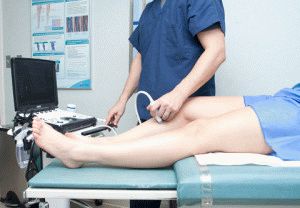
При помощи ультразвукового анализа можно оценить степень изношенности, утончения хрящевой прослойки, проследить количественное изменение жидкости, скапливаемой в суставе. УЗИ редко назначают для диагностирования артроза, анализ позволяет определить сложность ситуации. УЗИ коленного сустава позволяет увидеть степень сохранности менисков, определить наличие, отсутствие кисты Бейкера, кристаллов кислоты мочевой. Объективно описать картину болезни может узкопрофильный врач – УЗИст.
Артроскопия назначается реже, чем УЗИ. Обследование осуществляется путём введения камеры в небольшие надрезы в области суставов. На экране можно увидеть особенности структуры поражённого сустава. Артроскопия уместна при артрозе тазобедренных суставов, применима для коленного, иных суставов.
Для получения полной картины заболевания, оценки ситуации стоит проводить комплексное обследование, в котором внимание уделить анализам крови.
Какие анализы крови сдать при артрозе
Анализы при артрозе назначаются не для его выявления, а для исключения других болезней, сужая круг возможных диагнозов. Кровь при артрозе назначают и сдают в лабораториях медицинских учреждений двух видов: клиническое исследование, биохимия.
Особенность клинического исследования крови заключается, в том, что при наличии артроза он имеет нормальные показания. Часто отслеживается колебание показателей скорости оседания эритроцитов (СОЭ) – красных тел крови.
Если СОЭ повышен, при этом присутствует болевой синдром, то можно говорить о присутствии процессов, носящих ревматический характер. Боли усиливаются утром, ночью, это свидетельствует об артрите, ревматизме, не остеоартрозе. Если СОЭ повышен до уровня 25 мм и больше, то это свидетельствует о присутствии воспаления в суставах. При высоком уровне СОЭ, лейкоцитов в организме происходит воспаление инфекционного характера, отображаются на состоянии суставов нижних конечностей.

При разрушении хрящевой прослойки в суставах ног отклонений в клинических анализах не наблюдается. Все показатели остаются на уровне нормы. В редких случаях артроза, которые сопровождаются скапливанием синовиальной жидкости в суставе (синовит), СОЭ может иметь значительно повышенный уровень. Когда уровень СОЭ в крови повышен, можно говорить о наличии процессов воспаления, характер которых стоит выяснять при помощи дополнительных анализов.
Второй вариант анализа крови при артрите – биохимический. Биохимия крови (берётся кровь с вены) при артрозе осуществляется на голодный желудок (пациент не должен есть минимум 6 часов, в идеале 12). Это позволит получить более чистые показатели. При помощи анализа можно определить, присутствует ли процесс воспаления в организме. Позволяет отличать артрит от артроза.
При артрите наблюдается завышенный показатель C-реактивного белка, серомукоидов, различных видов иммуноглобулинов. Все эти показатели при артрозе остаются в приемлемых рамках нормы. Поэтому сдача БАКа важна при подозрениях на артрит или артроз. Их симптоматика схожа, отличить позволяет анализ крови, показывающий присутствие, отсутствие воспаления в суставах.
Артроз – заболевание не воспалительного характера, отклонения от нормы показателей свидетельствуют о других патологиях. Наличие мочевой кислоты говорит о подагре, высокий уровень глобулинов, иммуноглобулинов – о ревматоидном артрите.
При помощи проведения описанного списка анализов врачи разграничивают, какие могут быть проблемы – заболевания суставов воспалительного характера, артрозы.
Читайте также:


