Боль костей и мышц при ходьбе
Медицинский эксперт статьи

Как только Homo sapiens выпрямился и начал ходить, очевидно, с этого момента и появилась боль в мышцах при ходьбе. Статистика утверждает, что в течение жизни (средняя продолжительность 65-70 лет) человек совершает около 500 миллионов шаговых движений и практически проходит расстояние от планеты земля до ее неизменной спутницы – Луны, то есть приблизительно 400 тысяч километров. Так как в процессе передвижения участвуют 200 различных видов мышечной ткани, вполне естественно, что какие-то из них перенапрягаются и могут болеть.
Упрощенно ходьбу можно разделить на два основных движения – перенос ноги и ее опора, при этом основная нагрузка ложится на такие мышцы:
- Musculus quadriceps femoris -четырехглавая мышца бедра.
- Musculus biceps femoris - двуглавая мышца бедра.
- Musculus tibialis anterior - передняя большеберцовая мышца.
- Musculus rectus abdominis - прямая мышца живота.
- Musculus peroneus longus - тлинная мышца (малоберцовая).
- Трехглавая мышца голени – это по сути две мышцы: gastrocnemius – икроножная и soleus - камбаловидная.
- Musculus semitendinosus - полусухожильная мышца.
- Musculus tensor fasciae latae - напрягатель широкой фасции (мышцы таза).
- Musculus gluteus maximus - большая ягодичная мышца.
- Musculus gluteus medius - средняя ягодичная мышца.
- Musculus erector spinae - мышца, выпрямляющая позвоночник (самая сильная и длинная спинная мышца).
Кроме того боль в мышцах при ходьбе может возникнуть в квадратной мышцы пояснице, в мышцах, отвечающих за вращение ноги. Болевой симптом может быть вызван как физиологическими объективными факторами, так и заболеваниями сосудов, опорно-двигательного аппарата, позвоночника и даже внутренних органов.

[1], [2], [3], [4]
Причины боли в мышцах при ходьбе
Факторы и причины боли в мышцах – миалгии, которая появляется в движении, при ходьбе прежде всего обусловлены видом и состоянием задействованных мышц. Также на болевой симптом влияет способ ходьбы, ведь человек может двигаться простым способом, то есть ходить на прогулку, быть спортсменом, занимающимся спортивной ходьбой или же ходьба – это часть его работы (почтальоны, курьеры и так далее).
Для начала необходимо определиться, какие мышцы более всего задействованы в том или ином виде ходьбы с учетом суставной связи:
Стадия переноса ноги
Musculus iliopsoas - подвздошно-поясничная мышца и прямая мышца бедра, которая в четырехглавую мышцу бедра, а также гребенчатая и портняжная мышцы
Четырехглавая мышца (квадрицепс) бедра
Передняя большеберцовая мышца, длинный разгибатель пальцев стопы, и также разгибатель большого пальца стопы.
Стадия опоры ноги
Ягодичные мышцы, группа мышц бедра, а также мышцы, отвечающие за вращение ноги в тазобедренном суставе.
Бедренные мышцы, подколенная мышца, икроножная и частично камбаловидная мышца, тонкая и портняжная мышца.
Трехглавая мышцы голени (икроножная и камбаловидная), длинный сгибатель большого пальца и остальных пальцев стопы, короткая малоберцовая мышца, а также длинная малоберцовая, подошвенная и задняя большеберцовая мышцы.
Соответственно, первые причины боли в мышцах при ходьбе касаются суставных заболеваний, патологий опорно-двигательного аппарата:
- Остеоартроз (гонартроз) коленных суставов, чаще всего вторичный, связанный с аномалиями строения голени (вальгусная, варусная деформация). Если остеоартроз развивается в области надколенника, между бедренной костью, человек испытывает боль при ходьбе по лестнице, остеоартроз в области между бедренной и большеберцовой костью проявляется как боль при ходьбе на дальние расстояния, в покое при отдыхе эта боль уходит.
- Остеомиелит, который проявляется сильными, острыми болями при ходьбе.
- Хондромаляция надколенника, скорее не заболевание, а состояние раздражения поверхности сустава из-за несогласованной работы или перегрузки мышц ноги.
- Повреждение сухожилия колена – тендинит, когда боль ощущается в четырехглавой мышце.
- Остеоартроз суставов больших пальцев ноги.
- Разрыв хряща, повреждение мениска, когда отеки и опухоль затрагивают прилегающие мышечные ткани.
- Остеопороз, когда костная ткань не способна принимать нагрузку, ее компенсаторно выполняют мышцы и перенапрягаются.
- Ревматический артрит, который провоцирует развития миозита – воспаление мышечной ткани.
- Практически все виды остеохондроза.
Кроме того, причины болевого симптома в мышцах при ходьбе могут быть обусловлены такими заболеваниями:
- Ущемление нервных окончаний спинного мозга при радикулопатии, особенно в пояснично-крестцовой зоне позвоночника.
- Воспаление седалищного нерва, ишиас, заболевание, затрагивающее болевым симптомом мышцы бедра, голени, ступни.
- Люмбаго, ущемление бедренного нерва, провоцирующее атонию мышц бедра, выпадение коленного рефлекса.
- Атеросклеротические сосудистые патологии.
- Венозный застой, варикоз. Венозная перемежающаяся хромота из-за закупорки (окклюзии) тазовых вен, провоцирующая разлитую боль при ходьбе и судороги в икроножных мышцах.
- Вазогенная перемежающаяся хромота (ишемия мышечной ткани).
- Фибромиалгия, чаще у женщин.
- Миозиты – воспаление мышечной ткани различной этиологии.
- Полиневропатия.
- Микседема.
- Диабет.
- Лимфедема.
- Плоскостопие.
- Нарушение обмена веществ, недостаточность микроэлементов.
- Нарушение водно-солевого баланса.
Как ни удивительно, но боль при ходьбе могут испытывать не только те, кто постоянно в движении, как раз у этих людей мышцы более развиты и тренированы. Чаще всего болевые симптомы в движении ощущают следующие группы лиц:
- Все, кто находится за рулем длительное время – водители.
- Люди, у который работа связана с повышенной нагрузкой на поясницу.
- Лица, деятельность который связана с длительным статическим положением тела, особенно работа стоя.
- Любители садово-огородных работ.
- Лица с повышенной массой тела, страдающие ожирением.

[5], [6], [7], [8]
Симптомы боли в мышцах при ходьбе
Мышцы при ходьбе могут болеть как постоянно, так и периодически, также разнообразен и характер боли.
Симптомы боли в мышцах при ходьбе зависят от таких факторов:
- Возраста человека, пожилые люди испытывают более интенсивную боль по вполне объяснимым причинам – возрастная деформация позвоночника, опорно-двигательного аппарата дает дополнительную нагрузку на мышцы.
- Вес тела.
- Длительность ходьбы.
- Обувь, которая может причинить немало неудобств и быть самостоятельной причиной боли.
- Вид ходьбы – спортивная, туризм (препятствия), бытовая.
- Подготовка мышц, их состояние (тренированные или атрофированные мышцы).
- Сопутствующие заболевания и состояния.
Ощущения, признаки, симптомы боли в мышцах при ходьбе могут быть такими:
Следует отметить, что боль может ощущаться не только в мышцах ног, бедра, порой у человека при ходьбе болят мышцы шеи при неправильной осанке, искривлении позвоночника, могут болеть мышцы рук при миозите или фибромиалгии, и даже мышцы груди при патологиях бронхо-легочной системы и компенсаторном напряжении грудинных мышц.
Как правило все болевые признаки в мышцах стихают в покое, как только человек дает возможность возобновить кровообращение и питание в мышечной ткани.
Диагностика боли в мышцах при ходьбе
Для того, чтобы определить первопричину болевого симптома, усиливающего в движении, необходимо провести ряд обследований, а для этого человеку нужно своевременно обратиться к врачу – терапевту, который возможно перенаправит больного в флебологу, ревматологу, хирургу, агиохируругу или невропатологу.
Диагностика боли в мышцах при ходьбе предполагает такие мероприятия:
- Сбор анамнеза и уточнение истории развития болевого симптома – когда он возник, при каких обстоятельствах усиливается, каков характер боли.
- Исключение или подтверждение воспалительного фактора, этиологии боли.
- Исключение или подтверждение вертеброгенной причины боли.
- Поиск возможной причины, связанной с компрессионно-корешковым синдромом, спинальной патологией.
- Пальпация мышц.
- Возможно назначение рентгена суставов, позвоночника.
- Возможно назначение ангиографии сосудов.
Диагностика боли в мышцах при ходьбе представляет собой довольно непростой процесс, так как симптомы мышечной боли не всегда специфичны, наиболее четко дифференцируются судорожные боли в икроножных мышцах и боли в мышцах, связанные с остеохондрозом. Как правило, проведение первого этапа выявления этиологии симптома заключается в методе исключения. Остальные диагностические шаги зависят от результатов первого этапа и проводят обследование уже узкие специалисты, имеющие практический опыт в диагностике конкретного специфического направления – сосудистого, органического или опорно-двигательного, спинального.

[9], [10], [11], [12]
Лечение боли в мышцах при ходьбе
Лечение боли в мышцах при ходьбе, не связанной с серьезными патологиями, ограничивается компенсаторным отдыхом, массажем и возможно, физиотерапевтическими процедурами. Более углубленное лечение может состоять из назначения витаминных комплексов, с усиленным составом витаминов группы В, которые хорошо укрепляют и восстанавливают состояние мышечной ткани. Прогноз лечение в таких случаях благоприятен и выздоровление наступает спустя неделю, редко 10-14 дней.
Все остальные случаи, при которых определяет патологическая первопричина, подлежат более серьезной терапии. Лечение боли в мышцах при ходьбе в общих чертах заключается в следующем:
- Ограничение провоцирующего боль движения, иммобилизация суставов, мышц.
- Лечение основного выявленного заболевания.
- Симптоматическое лечение болевого симптома – назначение местных анестезирующих средств и мазей в зависимости от характера боли (охлаждающих или разогревающих).
- Назначение противовоспалительных препаратов – таблетированная и наружная форма. Нестероидные противовоспалительные препараты (Ибупрофен, Диклофенак) назначаются с учетом состояние пищеварительной системы и системы кроветворения.
- Назначение миелорелаксантов – Мидокалм, Баклофен, Сирдалуд.
- Возможно назначение аппликаций, компрессов.
- Реабилитационные процедуры – лечебная гимнастика, коррекционные комплексы (постизометрическая релаксация), иглорефлексотерапия.
Профилактика боли в мышцах при ходьбе
Прежде всего следует помнить, что у более тренированных людей, чьи мышцы привыкли к разумной нагрузке, болевые симптомы при ходьбе возникают очень редко. Следовательно, профилактика боли в мышцах в движении, при ходьбе заключается в поддержании нормального мышечного тонуса, в том числе мышечного корсета в области живота, спины, а не только ног.
Чтобы избежать боли в мышцах при активном движении, нужно соблюдать такие рекомендации:
- Для того, чтобы не развивалась сосудистая патология, часто провоцирующая боли в ногах, необходимо выстроить разумный рацион питания и ограничить жир, холестерин в меню.
- Профилактика боли в мышцах при ходьбе – это сохранение нормального веса в соответствии с рекомендованным индексом – ИМТ.
- При постоянной статичной нагрузке следует периодически разминать мышцы, менять позу.
- При заболевании суставов или позвоночника необходимо разумно рассчитывать свои силы и ресурсы при походах на дальние расстояния, но прежде всего нужно лечить первопричину, то есть болезнь.
- Для сохранения здоровья в принципе, в том числе и здоровья мышц, нужно регулярно выполнять комплекс упражнений, заниматься каким-либо видом спорта.
- Если боль в мышцах при ходьбе появилась единоразово, не стоит списывать ее на случайность, нужно обратить внимание на симптом и постараться выявить и устранить причину, возможно с помощью врача..
При постоянных болях в мышцах необходимо пройти комплексное обследование и выполнять все врачебные рекомендации во избежание грозных осложнений, ведь некоторые заболевания могут полностью обездвижить человека.
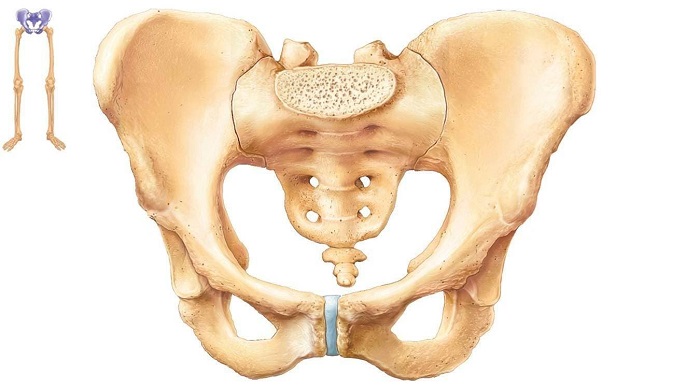
Подвздошная кость – это одна из парных костей тазового кольца. Она соединяется с крестцовым отделом позвоночника с помощью малоподвижного сустава. С её помощью осуществляется крепление нижних конечностей к позвоночному столбу. В нижней латеральной части располагается вертлужная впадина, являющаяся составной частью тазобедренного сустава.
Если подвздошная кость болит, то для постановки точного диагноза потребуется провести несколько обследований. Потенциальными причинами появления болевого синдрома могут стать как патологические изменения в самой кости, так и поражения окружающих тканей. Это могут быть заболевания полости малого таза, опухоли брюшной полости, остеохондроз и изменение осанки, повышение внутрибрюшного давления, повреждения мышц, связок и сухожилий.
В этом материале рассказано про самые распространенные заболевания, которые сопровождаются болевым синдромом в области подвздошной кости. Помимо потенциальных причин рассказано про способы диагностики, клинические проявления, возможности современного эффективного лечения без применения небезопасных фармаколочгеиские препаратов.
Может ли болеть подвздошная кость
Первый и самый важный вопрос: а может ли болеть подвздошная кость, или это отраженные неприятные ощущения? Как определить и к какому врачу обратиться при появлении подобного клинического симптома?
Начнем с первого вопроса: подвздошная кость может болеть сама по себе. Она состоит из плотной ткани костных трабекул, покрытых снаружи надкостницей. В ней располагаются кровеносные сосуды и нервные окончания. Поэтому любые патологические изменения кости с нарушением целостности надкостницы приводят к тому, что человек испытывает серьезный болевой синдром. Среди потенциальных причин можно назвать сильные ушибы с образованием гематомы внутри надкостницы, трещины и переломы кости.
Непосредственно в костной структуре могут возникать разные деформации. Это может быть остеопороз, остеомаляция и остеонекроз. Все три состояния отличаются тем, что происходит распад костной структуры, внутри неё образуются участки разреженного вещества, вымывается кальций. Кость становится хрупкой и подверженной травматическому разрушению даже при небольшой нагрузке.
Еще одна распространённая группа причин, по которым болит непосредственно подвздошная кость – опухолевые процессы. Это могут быть полостные внутрикостные кисты, заполненные кровью и лимфатической жидкостью. Постоянно протекающий в них воспалительный процесс провоцирует отечность ткани надкостницы и боль. Онкологические новообразования довольно быстро метастазируют в расположенные рядом костные структуры. Также не редко встречается и рак самой кости – остеосаркома.
Далее рассмотрим другие потенциальные причины появления болевых ощущений в области подвздошной кости.
Причины, почему болит подвздошная кость
Давайте рассмотрим, почему болит подвздошная кость, если сама по себе она не подвергалась травматическому или иному патологическому воздействию. Чаще всего болит в области подвздошной кости при поражении других структур опорно-двигательного аппарата.
Распространенные причины того, что болит подвздошная кость – это:
- поражения тазобедренного сустава (деформирующий остеоартроз, некроз головки бедренной кости, неправильное её положение в полости вертлужной впадины, искривление нижних конечностей, артрит и т.д.);
- разрушение крестцово-подвздошного сустава (деформирующий остеоартроз, смещение, образование остеофитов, перекос костей таза, симфизит и т.д.);
- патологии пояснично-крестцового отдела позвоночника (дегенеративные дистрофические изменения в межпозвоночных дисках, грыжи, протрузии, смещение тел позвонков относительно друг друга, спондилоартроз, болезнь Бехтерева и т.д.);
- патологические изменения в окружающих кость мышцах, наиболее часто встречается синдром подвздошной и грушевидной мышц (в последнем случае происходит ущемление седалищного нерва, что дает сильнейший болевой синдром);
- повреждения сухожильного и связочного аппарата в области гребня и других поверхностей;
- патологии внутренних органов малого таза и брюшной кости (цистит, колит, вздутие кишечника, аднексит, простатит, камень в мочеточнике и т.д.).
Обнаружить точные причины того, почему болит подвздошная кость, может только опытный доктор с помощью специальных методов обследований.
В первую очередь, если появляются подобные болевые ощущения, на прием нужно обращаться к ортопеду. Этот специалист при первичной осмотре уже сможет исключить ряд заболеваний. Затем он назначит обследования, которые позволят поставить точный диагноз и назначить эффективное и безопасное лечение.
Самостоятельно заниматься диагностикой при подобных клинических проявлениях не стоит. Вы вряд ли в силу субъективного восприятия сможете отличить соматическую патологию кишечника или придатков матки от разрушения самой кости или иррадиации боли из пояснично-крестцового нервного сплетения.
Подвздошная кость болит с правой или с левой стороны
Болит подвздошная кость справа или слева – это не имеет значения для постановки диагноза в принципе. Топография болевых ощущений может лишь указывать на расположение очага патологических изменений.
Например, если болит правая подвздошная кость по причине поражения корешкового нерва на фоне дегенеративного дистрофического разрушения межпозвоночного диска и снижения его высоты. В этом случае диагноз будет: пояснично-крестцовый остеохондроза на стадии протрузии. А вот то, что подвздошная кость болит с правой стороны, будет обозначать, что топография дегенерации межпозвоночного диска находится именно с этой стороны. Соответственно при разработке курса мануальной терапии доктор сделает упор на тщательную проработку именно этого сегмента.
Если болит подвздошная кость слева по причине деформирующего остеоартроза, то диагноз будет составляться соответствующим образом. В карточке больного будет записано, что у него левосторонний деформирующий остеоартроз 1-ой, 2-ой или 3-ей степени.
Если левая подвздошная кость болит по причине поражения органов брюшной полости, то топография патологического процесса имеет значение только в тех случаях, когда поражаются парные органы. Это мочеточники, придатки матки (трубы, яичники). В случает поражения участка толстого кишечника может устанавливаться диагноз воспаление обычной кишки, сигмовидной, подвздошной и т.д.
Не важно, подвздошная кость болит с левой стороны или с правой, постановка точного диагноза потребует детальной диагностики и исключения целого ряда патологических изменений. Поэтому важно как можно быстрее обратиться к врачу при появлении симптомов на ранней стадии заболевания. Это позволит начать своевременное лечение и исключить вероятность развития осложнений.
При появлении неприятных ощущений в области костей таза необходимо обращаться к ортопеду, неврологу, вертебрологу. Эти специалисты смогут разобраться в потенциальных причинах развития болевого синдрома. В случае необходимости они назначат консультацию андролога, гинеколога, гастроэнтеролога, невролога и других узких специалистов.
Диагностика заболеваний
Если болит гребень подвздошной кости справа или слева, то нужно провести тщательную дифференциальную диагностику. Уже в ходе первичного осмотра опытный врач ортопед исключит разные патологические изменения и даст рекомендацию по проведению только тех исследований, которые необходимы в вашем клиническом случае.
Как правило, если гребень подвздошная кость болит, то обследования начинают с:
- проведения рентгенографического снимка обзорного типа (включает в себя все кости таза, пояснично-крестцовый отдел позвоночника и тазобедренный сустав – позволяет исключить деформирующий остеоартроз, разрушение подвздошно-крестцового сустава, травматические поражения костной структуры и т.д.;
- УЗИ внутренних органов брюшной полости и малого таза;
- МРТ обследования всех структур таза.
Если в этом есть необходимость, то проводят такие исследования кишечника, как ректороманоскопия или колоноскопия. Также показана консультация нефролога, гинеколога и уролога.
Если гребень подвздошной кости болит слева, то рекомендуем начинать обследования с рентгенографического снимка пояснично-крестцового отдела позвоночника. Чаще всего такая локализация болевых ощущений присуща остеохондрозу и его осложнениям. А при правосторонней локализации и остром болевом синдроме, сопровождающемся тошнотой и головокружением рекомендуем как можно быстрее обратиться на приём к хирургу. Это может быть приступ острого аппендицита.
Лечение боли в области подвздошной кости
Сама по себе боль не является заболеванием. Это всего лишь клинический симптом, который указывает на развитие того или иного патологического изменения в тканях. Поэтому, если болят подвздошные кости таза, то необходимо сначала установить точный диагноз и только после этого начинать проводить лечение.
Очень часто пациенты жалуются на то, что болит подвздошная кость слева при ходьбе, для опытного мануального терапевта иди ортопеда это означает, что патологию нужно искать либо в опорном механизме, либо в мышечном каркасе. Поскольку болевые ощущения возникают исключительно при ходьбе, то обследуют тазобедренный и подвздошно-крестцовый сустав, грушевидную и подвздошную мышцу.
После постановки диагноза деформирующий остеоартроз 1 – 2 стадии назначается курс мануальной терапии. Он может включать в себя:
- остеопатию – для улучшения процессов микроциркуляции крови и лимфатической жидкости в очаге поражения хрящевой синовиальной ткани;
- массаж – достигается расслабление чрезмерно напряженных мышц и восстанавливается капиллярное кровоснабжение пораженных участков;
- лечебную гимнастику – запускается усиленный обмен веществ, восстанавливается диффузное питание хрящевой ткани;
- кинезиотерапию – необходима для восстановления тонуса окружающих сустав мышц;
- физиотерапию – для ускорения регенерационных процессов;
- иглоукалывание – для воздействия на биологически активные точки на теле человека для активации скрытых резервов организма для запуска процесса восстановления.
- также может быть показана лазерная терапия, электромиостимуляция и многие другие методики.
Очень важно своевременно начинать лечение синдрома грушевидной мышцы. В её толще проходит туннель, в котором располагается седалищный нерв. Это самый крупный нерв, отвечающий за иннервацию нижних конечностей. Если синдром грушевидной мышцы не лечить, то в области туннеля будет образовываться рубцовые деформации ткани. Седалищный нерв будет подвергаться постоянному давлению. Это может запустить процесс атрофии нервного волокна. При нарушении иннервации восстановить её будет очень сложно.
Не используйте для лечения боли в области подвздошной кости нестероидные противовоспалительные препараты. Они причиняют вред здоровью. В первую очередь они подавляют воспалительный процесс и тем самым маскируют течение и прогрессирующе развитие основного заболевания. Также огни негативно сказываются на системе кроветворения. Снижают продукцию эритроцитов и увеличивают время агрегации тромбоцитов. Нестероидные противовоспалительные препараты при длительном приеме способы разрушать костную и хрящевую ткань. Поэтому не стоит ими злоупотреблять. Выпейте таблетку обезболивающего средства только в том случае, если прямо сейчас нет возможности обратиться к врачу. И постарайтесь попасть на прием к специалисту в ближайшее время.
Имеются противопоказания, необходима консультация специалиста.
Постоянные дискомфортные ощущения, возникающие в костях ног, требуют срочного обращения к врачу. Симптом может являться проявлением недугов опорно-двигательного аппарата, поражения сосудов, нарушения процессов обмена в организме. Болевой синдром не рекомендуется лечить самостоятельно. Терапию должен назначать врач, в соответствии с причинами, выявленными посредством диагностических исследований.
Что такое боль в костях ног
Ломота, ноющая или острая боль в костях нижних конечностей – распространенное явление у пациентов любой возрастной категории. Дискомфортные ощущения могут свидетельствовать о неправильном образе жизни, наличии травм или быть симптомом опасных заболеваний, среди которых специалисты отмечают сахарный диабет, остеохондроз, артриты, артрозы и другие. При отсутствии лечения эти недуги сопровождаются серьезными осложнениями.
Почему болят кости ног
Вызывать боль в костях ног могут патологические процессы или второстепенные причины. Распространенными факторами, влияющими на появление дискомфорта в области нижних конечностей, являются:
- перетренированность при интенсивных занятиях фитнесом, спортом, усиленном физическом труде;
- недостаточное содержание внутри организма необходимых минералов (магния, кальция), витаминов (группы B, D);
- нарушения обмена веществ;
- избыточный вес, ожирение;
- патологии кровеносной системы;
- прием некоторых видов лекарств;
- сидячий образ жизни, постоянное отсутствие подвижности;
- частое нахождение в статичных позах;
- переохлаждение организма;
- часто возникающее переутомление, стрессы;
- пристрастие к спиртным напиткам, курению, наркотикам.
Среди причин, вызывающих дискомфорт, специалисты отмечают наличие у пациента некоторых заболеваний. Спровоцировать боли костей нижних конечностей могут следующие недуги:
- травмы (трещины, вывихи, разрывы и растяжения связок, ушибы, переломы);
- заболевание костей ног воспалительного характера (остеомиелит, артрит, ревматизм, остит);
- остеопороз;
- патологии сосудов (тромбофлебит, варикозное расширение вен, атеросклероз, облитерирующий эндартериит, васкулит);
- сахарный диабет;
- развитие опухолей, которые развиваются из тканей костей или метастазируют в нее;
- заболевания генетической природы (синдром Марфана, остеопетроз, гиперостоз);
- плоскостопие;
- патологии паращитовидных желез, вызывающие нарушение обмена кальция;
- инфекционные заболевания костей;
- отравление свинцом и другими токсическими веществами;
- патологии психики и нервной системы;
- проявление недугов, возникших в других органах (отравления продуктами питания, простудные заболевания).
Верхние и нижние конечности часто болят при физических перегрузках. Ноги, как и позвоночник, испытываю на себе всю тяжесть человеческого тела. Нагрузка увеличивается при наличии лишних килограммов и беременности. Руки страдают от чрезмерного физического труда, ношения слишком тяжелых грузов, переутомления. Одной из причин, почему болят кости ног, становится нарушение процесса кровообращения, развитие варикозного расширения вен, атеросклероза, эндартериита.
Болезненность нижних конечностей обуславливается плоскостопием, бурситом, подагрой, пяточными шпорами. Поражения области бедра возникают при артрозе, остеопорозе. Руки часто болят при патологиях связок, нервных окончаний, мышц. Нарушение кровообращения области верхних конечностей отмечается редко, поэтому при диагностике рекомендуется искать иные причины развития неприятных ощущений.
- Как открыть ИП - инструкция и необходимые документы
- Список сладостей, которые можно есть при похудении
- Тонирование волос в домашних условиях, фото и видео
Некоторые пациенты жалуются на боли костей нижних конечностей, которые не проявляются в состоянии покоя, а образуются при нажатии. Резкие дискомфортные ощущения часто возникают при наличии ушибов, переломов, растяжений, разрывов связок или повреждений кожных покровов. Кости болят, поскольку все ткани организма тесно связаны между собой. Дискомфорт при нажатии может проявляться и при инфекционных процессах, дефиците минералов, витаминов. Причиной часто становятся недуги костного аппарата, заболевание Титце.
Такое состояние характеризуется отсутствием определенного места локализации болевых ощущений. Специалисты называют это явление блуждающим артритом. Обнаруживается недуг преимущественно в пожилом возрасте. Диагноз относят к заболеваниям опорно-двигательного аппарата, поражающим суставы. Боль при артрите сопровождается признаками воспалительных процессов: покраснением кожи и отечностью.
Патология способна как к стремительному, так и к медленному развитию, трансформируясь при этом в полиартрит. Возникновение недуга могут спровоцировать несколько причин: возрастные изменения, инфекции (грибковые, вирусные, бактериальные), переохлаждение, наследственная предрасположенность, дисбаланс гормонов, травмы, заболевания центральной нервной системы. Для купирования блуждающей боли требуется проводить терапию патологии, которая ее вызывает.
Во время вынашивания плода женский организм претерпевает существенные изменения. Период характеризуется расширением таза, набором лишних килограммов, увеличением нагрузки на ноги и скелет. В связи с этими процессами у будущей матери часто болят кости нижних конечностей. Специалисты относят это явление к норме, но женщине надлежит обращаться к врачу. Необходимость консультации доктора заключается в том, что боли могут свидетельствовать о возникновении патологических процессов.

- Рисовая каша с тыквой: рецепты с фото
- Почему чешется голова
- Киста на яичнике: лечение и симптомы
Если ломит кость в ноге преимущественно по ночам, это может свидетельствовать о начальном этапе развития деформирующего остита. При этом дискомфорт ощущается не только в нижних конечностях, но и по всему телу. Заболевание поражает скелет целиком, вызывает сбои в способности его тканей к ремоделированию. Основными симптомами недуга являются боли множественной локализации, деформация костей, неврологические нарушения. Возникновение заболевания обусловлено малоподвижной жизнью, сбоями водно-солевого баланса, истощением стенок органов желудочно-кишечного тракта.
С развитием патологии происходит утрата упругости оболочек кишечника, желудка, нарушается их защитная функция. Разрушение костной ткани происходит при всасывании большого количества солевых компонентов, которые накапливаются и удерживаются внутри организма. При этом недуге кости ноги болят из-за затрагивания нервных окончаний и волокон. Если дискомфорт в нижних конечностях ощущается по ночам, необходимо обязательно обратиться к врачу, поскольку явление может сигнализировать об остите или опухоли злокачественного характера.
Диагностика
Если у пациента болит кость на ноге, врачу необходимо провести дифференциальную диагностику, чтобы исключить патологии, связанные с мышцами. В процессе осмотра ортопед или хирург могут определить следующие заболевания и состояния:
- Травмы костей – сопровождаются повреждениями кожных покровов, образованием гематом, опухолями, хрустом, обнаруживающимся при надавливании пальцем. При переломах образуется кровотечение, конечность приобретает патологическую подвижность. Боль при нарушении целостности кости имеет четкую локализацию, тенденцию к постепенному затиханию.
- Инфекции – проявляются отеками на месте воспаления, ознобом, увеличением температуры тела. Кости ног у пациента болят сильно, ощущения способны нарушать сон и аппетит, ухудшать общее состояние человека.
- Болезни сосудов – вызывают чувство покалывания и онемения нижних конечностей, увеличение выраженности сосудистого рисунка на коже, сухость эпидермиса, отеки, образование язв. Боль резкая или ноющая, появляется при ходьбе.
- Остеохондроз – возникновение болезненности связано со сдавливанием нервных окончаний, которые регулируют работу ног. Недуг может сопровождаться онемением, хромотой, снижением или потерей чувствительности нижних конечностей, уменьшением тонуса мышц. Боль может иметь тупой, ноющий характер, отдавать в стопу. Неприятные ощущения развиваются на фоне физической нагрузки.
- Сахарный диабет – недуг характеризуется изменениями нервных окончаний и мелких сосудов, которые способствуют развитию резкой, острой боли. У пациента наблюдается бледность и сухость кожных покровов, медленное заживление небольших ран, трофические язвы.
- Лейкоз острой формы – представляет собой злокачественную болезнь крови. Для недуга характерна постоянная болезненность в суставах ног, бедренных костях, озноб, увеличение селезенки и лимфоузлов, нарушение аппетита, бледность кожи, возникновение сыпи. Боль тупая, имеет тенденцию к усилению при постукивании по грудине и костям нижних конечностей.
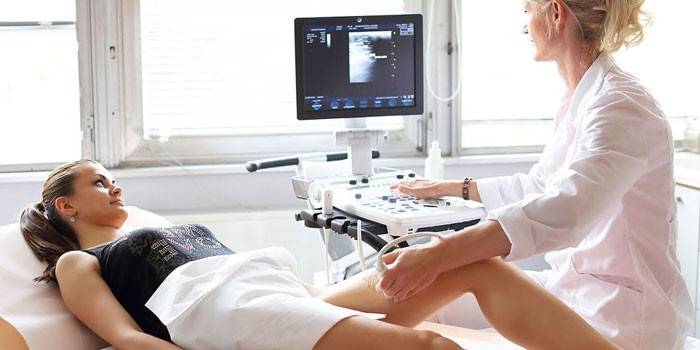
После постановки предположительного диагноза специалисту могут понадобиться дополнительные исследования. С этой целью применяются следующие методы:
- рентгеновские исследования – назначаются при травмах, воспалениях суставов или костей;
- ультразвуковая диагностика (УЗИ) – обследование состояния сосудов ног с допплерографией;
- магнитно-резонансная и компьютерная томография – при травмах, подозрении на новообразования и сосудистые болезни;
- пункция, биопсия костей ноги, гистологическое исследование;
- анализ крови на определение содержания глюкозы (при сахарном диабете), кальция (патологии паращитовидных желез), С-реактивного белка (при ревматических заболеваниях).
Лечение
Основу терапии составляют методы, направленные на борьбу с причинами возникновения болезненности в костях ног. Выбор стратегии лечения осуществляется врачом по результатам обследования. Основными являются следующие терапевтические методы:
- Лечение медикаментами – назначение препаратов, устраняющих причину болезненности костей ног. Используются обезболивающие, противовоспалительные средства, хондропротекторы и другие лекарственные группы.
- Диетическое питание, обогащенное минералами и витаминами. Пациенту надлежит употреблять разнообразную, сбалансированную пищу. Алкоголь из рациона следует исключить.
- Массаж – процедуру необходимо проводить только по рекомендации врача, у специалиста, имеющего медицинское образование, в хорошо оборудованном кабинете.
- Наколенники, ортезы, корсеты – специальные приспособления облегчают состояние больного, снижая нагрузки на суставы и кости.
- Лечебная физкультура – назначается комплекс упражнений, который поможет избавиться от болевых ощущений в костях ног. Программа гимнастики зависит от основного недуга.
- Физиотерапия включает:
- электрофорез – введение подкожно лекарств, воздействие электрических импульсов, имеющих определенную частоту;
- криотерапию – применение холодного азота;
- хлоридные и натриевые ванны – помогают справиться с болевым синдромом;
- воздействие лазером – направление лучей на суставы и кости, подвергшиеся поражению.
После определения причины болей в костях нижних конечностей врач назначает медикаментозную терапию. В зависимости от диагноза используются препараты следующих групп:
- Хондропротекторы – лекарства помогают остановить дегенеративные процессы, ускорить обмен веществ, восстановить ткани костей, подвергшиеся повреждениям. Терапия длится не менее 3-х месяцев. Использование медикаментов дает медленный, но стойкий результат.
- Нестероидные противовоспалительные препараты – обезболивают, снимают воспаления, способны усилить действие других средств. Применяются при остеохондрозе, артрозе, травмах.
- Антибиотики и антимикробные лекарства – предназначены для ликвидации очагов инфекции. Используются при сифилитическом поражении, травмах открытого типа, туберкулезе костей, артрите.
- Инсулин, средства, снижающие содержание в крови глюкозы – назначаются при болях, вызванных сахарным диабетом.
- Препараты фосфора, кальция, витамин D – показаны при рахите, остеопорозе, снижении уровня плотности костей.
- Венотоники – предназначены для укрепления сосудистых стенок.
- Цитостатики, препараты химиотерапии – необходимы при обнаружении новообразований злокачественного характера.
- Комплексы из витаминов и минералов – применяются в качестве поддерживающей терапии для восполнения запасов питательных веществ в организме.
Если у пациента болят кости нижних конечностей, подбирать необходимые препараты должен только специалист. Часто назначаются следующие лекарственные средства:
- Хондроксид – обладает противовоспалительным эффектом, способствует регенерации хрящевой ткани, улучшает обменные процессы в ней. Активным веществом таблеток, геля и мази является сульфат хондроитина. Благодаря своему составу Хондроксид тормозит прогрессирование остеоартроза, остеохондроза, снижает болезненность пораженных этими недугами суставов. Таблетки рекомендуется принимать по 2 шт. дважды за день, запивая водой. Курс терапии составляет полгода. Мазь и гель можно наносить на очаг боли на ноге до 3 раз/день. Хондроксид запрещено принимать внутрь детям, при беременности, лактации, гиперчувствительности к веществам состава. Наружное использование препарата не назначается при повреждениях кожи на месте нанесения, непереносимости компонентов. Гель и мазь запрещено применять для терапии детей. Среди побочных действий Хондроксида отмечается диарея, тошнота, аллергия.
- Терафлекс – восстанавливает хрящевую ткань. Лекарство обеспечивает ее защиту от разрушения, вызванного приемом противовоспалительных средств. Медикамент способствует синтезу соединительной ткани, коллагена, гиалуроновой кислоты, протеогликанов. Терафлекс угнетает ферменты, свойства которых разрушают хрящ, обеспечивает необходимый уровень вязкости синовиальной жидкости. Активными веществами лекарства являются гидрохлорид глюкозамина, хондроитин сульфат натрия. Взрослым и детям старше 15 лет рекомендуется первые 3 недели терапии пить по 1 капсуле трижды за день. Затем надлежит уменьшить периодичность до 2 раз/сутки. Употреблять капсулы можно независимо от приемов пищи, необходимо запивать пилюли водой. Запрещено назначать Терафлекс при беременности, тяжелой форме почечной недостаточности, детям до 15 лет, при гиперчувствительности к компонентам состава. Препарат может спровоцировать головные и желудочные боли, запор, диарею, метеоризмы, вызывать сонливость, головокружения.
- Диклофенак – болеутоляющее, противовоспалительное и жаропонижающее средство. Его лекарственные формы предназначены для внутреннего, наружного применения, инъекционного введения. При болях в ногах, вызванных остеохондрозом, остеоартрозом, ревматизмом, артритом, применяются гель или мазь. Если неприятные ощущения имеют высокую интенсивность, врачи могут назначить дополнительно таблетки или раствор для инъекций. Гель необходимо нанести на участок локализации боли, растереть. Для одной процедуры понадобится 2-4 г крема. Наносить гель можно 3-4 раза/день. Мазь следует накладывать на участки воспаления по 2-3 раза/сутки, втирая. Максимальная ежедневная доза – 8 г. Диклофенак запрещено использовать при индивидуальной чувствительности, беременности, кормлении грудью, наличии открытых повреждений кожи, детям до 6 лет. Побочные эффекты при местном наружном применении регистрируются редко. Проявляются они зудом, жжением, покраснениями, высыпаниями на коже.
- Мидокалм – относится к миорелаксантам центрального действия. Препарат способствует уменьшению тонуса мускулатуры скелета. Средство обладает местным обезболивающим эффектом, снижает проводимость импульсов в афферентных нервных волокнах, двигательных нейронах. Мидокалм применяется при остеохондрозе, мышечных спазмах, поражениях сосудов. Каждая таблетка содержит гидрохлорид толперизона по 50 или 150 мг. Медикамент принимают внутрь, желательно после еды. Пилюли рекомендуется употреблять целиком, запивая водой. Взрослым при болях в ногах назначают по 100-150 мг ежесуточно. Указанную дозу необходимо делить на 2-3 приема. Используя Мидокалм при боли в костях, следует учесть, что препарат противопоказан при болезни Паркинсона, повышенной судорожной активности, эпилепсии, острых психозах, печеночной и почечной недостаточности хронической формы, миастении, аллергии на компоненты состава, детям до 1 года. Среди побочных действий в инструкции указаны: головокружения, головная, мышечная боль, нарушения сна, тошнота, повышенная утомляемость и другие симптомы.

Согласно отзывам пациентов, при боли в костях, сосредоточенных в области ног, народные средства помогают уменьшить дискомфортные ощущения. Специалисты советуют использовать домашние препараты в качестве дополнения к физиотерапии, лечению медикаментами. Рекомендуется применять следующие средства:
- При артрите необходимо измельчить яичную скорлупу. Полученный порошок смешайте с натуральным молоком до получения консистенции густой сметаны. Субстанцию используйте, как компресс, нанося на ночь на место локализации боли. Курс лечения составляет 7 дней.
- Облегчить симптомы артроза поможет растирка на основе меда и яблочного уксуса. Ингредиенты нужно смешать в равной пропорции. Настаивайте средство около 3 часов. Полученным препаратом растирайте болезненный участок. Продолжительность лечения составляет 3 недели.
- Для снятия болевого синдрома смешайте соду, кефир и ржаной хлеб в равных пропорциях. Массу накладывайте на пораженные участки тела, как компресс. Держите до исчезновения дискомфорта.
Профилактика
Чтобы не допустить развития боли в костях, необходимо соблюдать определенные правила профилактики. Специалисты рекомендуют следовать нескольким советам:
- Старайтесь не перегревать и не переохлаждать ноги, организм в целом.
- Контролируйте свои физические нагрузки, при занятиях спортом их увеличение нужно осуществлять постепенно.
- Обогащайте рацион питания кальцием, другими минералами и витамином D, старайтесь употреблять здоровую пищу, избегайте алкоголя.
- При наличии излишней массы тела, принимайте меры для ее нормализации.
- Если в костях ног возникает даже незначительный дискомфорт, обращайтесь к врачу для обследования.
Видео
Читайте также:


