Боль за грудиной при ревматизме сердца
Ревматизм — одна из болезней, отличающаяся поражением многих жизненно важных систем и органов человека и сопровождающаяся разнообразными симптомами, в том числе и болевыми ощущениями. Причинами, провоцирующими боли при ревматизме, являются воспаление суставов или ревмополиартрит, а также ревмокардит или патологическое воспаление сердца.
Болевые ощущения при ревматизме

Ревматические синдромы имеют различные проявления, но при этом их объединяют общие характерные особенности:
- наличие острых локализованных болей;
- выраженные местные воспаления, сопровождающиеся отеками, повышением температуры, покраснением кожи;
- ограниченная подвижность суставов и их деформация.
Различают такие типы болей при ревматизме:
- острые;
- хронические;
- ишемические;
- нейрогенные;
- психосоматические.
Непрекращающуюся боль в суставах ревматизм причиняет в случае постоянного воспалительного процесса в них. Это касается и миалгии — боли в воспаленных мышцах или более тяжелой формы — ревмополимиалгии, когда болевой синдром ощущается почти во всех мышцах, а их подвижность становится весьма ограниченной.
Боли в ногах при ревматизме
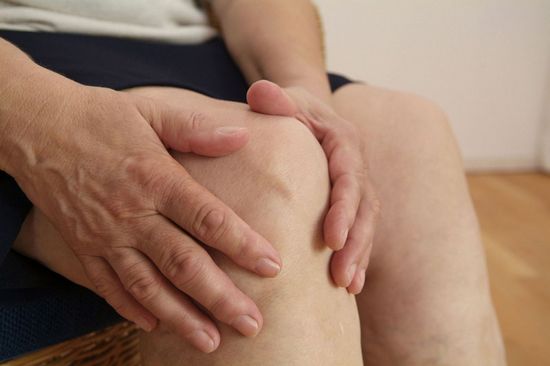
При ревматических поражениях в первую очередь страдают крупные суставы на ногах: коленные, голеностопные, тазобедренные. В них появляется внезапная боль, которая четко локализуется при пальпации. Суставы становятся горячими, распухшими, кожа над ними болезненно красного цвета. Зачастую в коленных суставах скапливается синовиальная жидкость.
Ревматические боли в ногах имеют блуждающий характер. Боль, прекращаясь в одном суставе, переходит в другой. Этот процесс может происходить симметрично на обеих ногах. Одновременно с болевым синдромом в суставах резко повышается температура тела, но держится она недолго и так же быстро нормализуется. Ревматические боли в ногах обычно продолжаются на протяжении 14 дней за редким исключением, когда они могут длиться больше месяца.
Боли в сердце при развитии ревматизма

Сердечные ревматические боли провоцирует воспаление тканей сердца, которое называется ревмокардит. Очень часто это явление происходит одновременно с суставными болями на фоне повышенной температуры тела, иногда достигающей 39-40 градусов. В первое время воспаление сердца не проявляет себя никакими признаками. Обнаружить его можно по появившимся шумам во время прослушивания через стетоскоп.
Слабовыраженные симптомы кардита являются причиной того, что зачастую поражение сердца обнаруживается после исчезновения других признаков ревматизма. При воспалении наружных покровов сердечной мышцы наблюдаются учащенный пульс, боль за грудиной и признаки сердечной недостаточности — утомляемость, одышка, спазмы в верхнем сегменте живота.
Постепенно, в течение примерно пяти месяцев, воспаление проходит, но в большинстве случаев ревматическому поражению подвергаются сердечные клапаны, и развивается приобретенный порок сердца. Обычно повреждается митральный клапан между левым желудочком и предсердием. Патологию сердечного клапана сопровождает характерный шум, который и позволяет диагностировать ревматические поражения сердца. С возрастом такие повреждения приводят к сердечной недостаточности.
Читайте также:
Ревматизм появляется как воспалительная реакция на стрептококковую инфекцию. Риск заболевания значительно увеличивается при неправильном питании и невнимательном отношении к своему здоровью. Берегите себя!

Ревматизм сердца является воспалительным заболеванием как осложнение воздействия стрептококковой инфекции. Особенностью ревматизма является преимущественно молодой возраст пациентов. Ревматическая болезнь сердца считается одной из основных причин летального исхода.
Чаще всего болезнь регистрируется в холодное время года и, естественно, характерна для жителей северных широт. Ревматизм не относится к эпидемическим заболеваниям, тем не менее стрептококковой инфекции приписывается характер эпидемии. По этой причине ревматизм может возникать одновременно у групп людей (школы, детские дома, больницы, большие семьи со скученностью проживания).
Важно то, что у переболевших не образуется иммунитет к стрептококковой инфекции, что допускает повторное инфицирование с развитием повторной атаки ревматизма.
Что такое ревматизм
Ревматизм – это группа полиэтиологических системных заболеваний, характеризующихся поражением преимущественно соединительной ткани. Статистические данные свидетельствуют о наличие предрасположенности к этим заболеваниям у определенных групп лиц детского возраста. Однако манифестация патологий может появиться и во взрослом возрасте.
Помимо предрасполагающего фактора основополагающими механизмами развития являются аутоиммунные процессы и инфекционные заболевания. Наиболее опасным и распространенным является b-гемолитический стрептококк группы А.
Патологическим процессам наиболее подвержены суставы, кожные покровы, сердце, сосуды.
Ревматические заболевания имеют воспалительно-деструктивную природу. Проявляются всеми процессами, характерными для воспалительной реакции. Характеризуются постепенным разрушением нормальных тканевых структур. Несмотря на это патофизиологические процессы могут протекать бессимптомно продолжительный период.
Ревматизм сердца – что это
Ревматизм сердца – это воспалительно-деструктивное патофизиологическое состояние с поражением клапанов сердца. Возникает как результат перенесенной острой ревматической лихорадки (ОРЛ).
ОРЛ – это осложнение аутоиммунного характера при разнообразных инфекционных патологиях (тонзиллит, бронхит, фарингит) вызванных микроорганизмами, в частности b-гемолитическим стрептококком группы А.

Данный возбудитель в процессе своей жизнедеятельности производит специфические антигены (чужеродные для человеческого организма вещества).
Посредством этого стимулируются защитные силы организма, активизируются иммунные процессы.
Хроническая ревматическая болезнь сердца (ХРБС) развивается как осложнение ОРЛ. При этом преимущественно поражаются фиброзно-мышечные структуры сердца – клапаны.
Клинические проявления в начале заболевания нередко стерты. Патология может никак не проявляться на протяжении многих лет, но потом резко манифестировать.
Этиология
Ревматизм сердца – это полиэтиологическое заболевание. Однако главнейшую роль в появлении этой патологии играют аутоиммунные 
процессы. Они вызваны бактериальными инвазиями (заражением), в частности b-гемолитическим стрептококком. Основными путями заражения является воздушно-капельный, пищевой и контактный.
Данный возбудитель вызывает:
- Ангину;
- Скарлатину;
- Инфекционное воспаление слизистой глотки;
- Тонзиллит;
- Рожу;
- Миозит;
- Менингит и др.
Немаловажную роль в инфицировании организма играют факторы риска. К ним относится:
- Сезонное снижение иммунитета (напр. при авитаминозе, переохлаждении и т.п.);
- Патологическое снижение иммунитета (при ВИЧ-инфекции, общей интоксикации, кахексии);
- Нахождение в помещении вместе с больным человеком продолжительное время;
- Склонность к частым инфекционным заболеваниям.
Непосредственно к этиологическим факторам возникновения ревматизма сердца относят 2 причины:
- b-гемолитический стрептококк группы А. После заражения этим возбудителем (особенно его ревматогенными штаммами) через 2-5 нед. может наступить ОРЛ. Специфический антиген (М-белок) схож с антигенными детерминантами тканей сердца. Иммунный ответ направлен не только на уничтожение возбудителя, но и негативно воздействует на сердце.
- Генетическая предрасположенность. О наличии этого фактора свидетельствуют статистические данные, указывающие на более высокую распространенность хронической ревматической болезни сердца в отдельно взятых семьях.
Классификация
Существует несколько классификаций ревматизма сердца. Различные типы данной патологии характеризуются разнообразной симптоматикой или вовсе отсутствием клинических проявлений.
- Первичная ОРЛ;
- Повторная ОРЛ;
- Хроническая ревматическая болезнь сердца.
Течение ревматизма сердца происходит в 2 фазы:
- Активная;
- Неактивная.
- Острое;
- Подострое;
- Затяжное;
- Латентное;
- Рецидивирующее.
- Клапаны сердца;
- Сердечная мышца (миокард);
- Сосудистая стенка.
Ревматизм сердца – симптомы
Симптоматика ревматической болезни сердца может долгое время никак не проявляться. После перенесенных инфекционных, особенно 
вызванных b-гемолитическим стрептококком, болезней наступает бессимптомный период, который длиться от 1 до 6 недель. После чего могут начаться проявления:
- легкого недомогания,
- болей в суставах (артралгия),
- иногда наблюдается повышение температуры тела до субфебрильных значений (от 37-ми до 37,9 °C).
Далее происходит постепенное нарастание симптоматики.
Возникают жалобы на болезненность в районе грудины, чувство сдавления в области сердца, нередко сопровождающиеся артралгиями множественных суставов (полиартрит).
При последующем прогрессировании патофизиологических процессов постепенно нарастает и симптоматика.
Признаки кардита встречаются наиболее часто, приблизительно в 90% случаев. Интенсивность их проявления и скорость возникновения определяют тяжесть течения заболевания и его прогноз.
Диагностика

Диагностика ревматизма сердца сложна. Это обусловлено неспецифичностью клинических проявлений и стертым или скрытым течением заболевания в начальных стадиях. Проявляемые симптомы могут быть предвестниками многих других патологий.
Поэтому диагностика хронической ревматической болезни сердца включает в себя не только стандартные методики (пальпацию, перкуссию, аускультацию, сбор жалоб и анамнеза), но и дополнительные методы исследования. Это поможет в постановке достоверного диагноза, определении стадии и интенсивности патофизиологических процессов.
При обращении за медицинской помощью специалист в первую очередь проведет беседу. Во время сбора анамнеза необходимо обратить внимание на перенесенные инфекционные заболевания недавно или в детском возрасте (ларингит, фарингит, бронхит, тонзиллит и др.).
Немаловажным моментом во время сбора анамнеза, является упоминание ревматической болезни сердца или схожих аутоиммунных патологий у родственников, т.к. эта патология имеет генетическую предрасположенность.
После сбора анамнеза целесообразно рассказать о жалобах:
- Боль за грудиной;
- Чувство сердцебиения;
- Изменения ритма сердцебиения.
Стоит рассказывать даже о, казалось бы, совсем неспецифических жалобах, таких как:
- Одышка (возникающая после физических нагрузок или в состоянии покоя);
- Отеки (локального или разлитого характера, верхних и нижних конечностей или повсеместные);
- Общая слабость, чрезмерная утомляемость и т.д.
После беседы лечащий врач проведет исследования – перкуссия и аускультация.
Аускультативно (прослушивание с помощью фонендоскопа) врач определит работу сердечной мышцы и клапанов. При этом возможно выявление врожденных или приобретенных пороков клапанного аппарата. Это также в большинстве случаев может быть результатом хронической ревматической болезни сердца.
К дополнительным инструментальным обследованиям относятся:
- Электрокардиография. Это позволит исследовать проведение импульса по проводящим путям сердца и провести дифференциальную диагностику с другими кардиогенными патологиями, которые имеют схожую симптоматическую картину.
- Эхокардиография. Позволит визуально оценить состояние клапанов сердца и исследовать сердечную деятельность. При использовании эффекта Доплера можно определить фракцию сердечного выброса и установить сердечную недостаточность, если таковая имеется.
Лабораторные исследования при ревматизме сердца включают в себя:
- Общий анализ крови. Будут признаки воспаления: повышенная скорость оседания эритроцитов, положительный С-реактивный белок, повышенное число лимфоцитов;
- Бактериологические пробы. Посев микрофлоры из зева рта, полости носа. Будет положительной при острой/хронической инфекции или при носительстве. Возможно определение типа патогенного возбудителя;
- Серологические реакции. Повышенные или увеличивающиеся в динамике титры специфических ферментов ( антистерптолизин , антидезоксирибонуклеаза-В и др.).
Лечение
Терапевтические мероприятия при ревматизме сердца имеют ряд особенностей. Все лечебные мероприятия преследуют несколько целей:
- Элиминацию возбудителя;
- Купирование аутоиммунной агрессии;
- Компенсацию сердечной деятельности.
Лечебные мероприятия проводятся в условиях стационара. При постановке диагноза хронической ревматической болезни сердца показана обязательная госпитализация.
Для этого используют следующие группы препаратов:
- антибиотики:
- группы пенициллинов,
- группы линкозамидов,
- руппы макролидов.
- глюкокортикоиды (напр. преднизолон),
- нестероидные противовоспалительные препараты (зачастую диклофенак) для купирования выраженных воспалительных процессов;
Для терапии отеков применяют петлевые диуретики (фуросемид, торасемид).
Для коррекции и компенсации сердечной деятельности применяют:
- Блокаторы Ca-каналов;
- b-адреноблокаторы;
- Сердечные гликозиды ;
- Ингибиторы АПФ и др.
Осложнения
К осложнениям ревматизма сердца относятся:
- Приобретенные пороки сердца (стеноз или недостаточность клапанного аппарата);
- Сердечная недостаточность различной интенсивности в зависимости от периода ревматизма и индивидуальных особенностей организма;
- Легочная гипертензия;
- Дыхательная недостаточность.
Вследствие нарушения гемодинамики при клапанных пороках возможно появление:
- Тромбообразования;
- Ишемические и некротические изменения в тканях как результат тромбоэмболии сосудов;
- Инсульты и инфаркты;
- ТЭЛА.
Профилактика и прогноз
Профилактические мероприятия при ревматизме сердца направленны в первую очередь на предотвращение развития инфекционных заболеваний.
Для этого необходимо регулярно стимулировать иммунитет:
- Прогулки на свежем воздухе;
- Регулярные и умеренные физические нагрузки, закаливание;
- Сезонное применение витаминно-минеральных комплексов, иммуностимулирующих и иммуномодулирующих препаратов;
- Своевременное и адекватное лечение инфекционных заболеваний;
К профилактическим мероприятиям также относятся постоянное наблюдение у лечащего врача, регулярные обследования (профосмотры), профилактическое проведение антибактериальной терапии после проведенных хирургических вмешательств.
Это то состояние, к которому надо отнестись серьёзно.
Когда надо немедленно звонить в скорую
Самая опасная боль в груди связана с проблемами с сердцем или лёгкими. Предположить такое состояние можно по ряду признаков.
Срочно Chest pain — Symptoms and causes набирайте 103 или 112, если:
- боль в грудной клетке можно описать как жгучую или сокрушительную, и при этом она распространяется на шею, плечо, спину, челюсть или отдаёт в руку;
- боль затянулась на 5 и более минут;
- присутствует чувство давления, переполненности, стеснения в груди;
- появляются проблемы с дыханием — оно становится ускоренным или сопровождается одышкой;
- вас подташнивает вплоть до рвоты;
- боль усиливается при физической активности, даже незначительной;
- на коже выступает холодный пот;
- присутствуют головокружение, слабость, помутнение сознания.
Даже если дискомфорт в груди сопровождается всего одним из перечисленных симптомов, это повод обратиться за неотложной помощью.
Впрочем, ситуация не всегда бывает опасной. Если угрожающих признаков нет, проанализируйте своё состояние. Возможно, причина боли в грудной клетке относительно безобидна.
Сейчас читают 🔥
Почему появляется боль в груди
Медики разделяют возможные причины на пять больших категорий What Are the Causes of Chest Pain and When Do I Need Help? .
Предположить их можно, если неприятные или болезненные ощущения концентрируются в области этого органа.
Этим термином обозначают боль в груди, которая вызвана ухудшением кровоснабжения сердца. Чаще всего это происходит из‑за накопления холестериновых бляшек на стенках артерий, по которым поступает к органу кровь. Как правило, стенокардия обостряется при физической нагрузке. Боль при этом сдавливающая, может отдавать в руку, плечо или другое место в верхней части тела, нередко сопровождается головокружением.
Возникает, когда тромб блокирует одну или несколько артерий, снабжающих сердце кровью. Чаще всего боль при инфаркте сильная, острая, колющая. Но иногда может походить на ощущения при стенокардии.
Так называют воспаление сердечной мышцы, чаще всего вызванное вирусной инфекцией. Боль при этом давящая, но несильная, практически всегда сопровождается одышкой и ускоренным сердцебиением.
Это тоже воспаление, но мешочка, который окружает сердце. Как правило, перикардит проявляет себя острой болью, которая усиливается, когда человек вдыхает или ложится.
Аорта — самая большая артерия в организме: кровь в неё поступает непосредственно из сердца. Из‑за большой нагрузки её стенки иногда истончаются и на аорте появляются выпуклости — так называемые аневризматические мешки.
Это целая группа заболеваний, которую объединяет одно: сердечная мышца ослабевает, и ей становится сложно перекачивать необходимые дозы крови. Боль в груди при кардиомиопатии умеренная, чаще всего возникает после еды или физической нагрузки.
Так называют смертельно опасную ситуацию, когда кровяной сгусток попадает в лёгочную артерию, блокируя приток крови к лёгким. Симптомы этого состояния схожи с признаками сердечного приступа, а пострадавший человек нуждается в столь же неотложной медицинской помощи.
Возникает, когда воздух попадает между лёгким и рёбрами. В результате лёгкое не может расшириться при вдохе. Вдыхая, человек испытывает боль в груди, а само состояние сопровождается сильной одышкой.
Это воспаление лёгочной ткани. Чаще всего пневмония возникает как осложнение после перенесённого гриппа или другой ОРВИ. Боль в груди при этом острая, колющая, усиливается при вдохе.
При этом заболевании воспаляется плевра — слой ткани, окружающей лёгкие. Боль в груди проявляется при каждом расширении лёгких, то есть при дыхании. Если вы кашляете, она становится сильнее.
Это не одно конкретное заболевание, а обобщающий термин Что такое хроническая обструктивная болезнь лёгких (ХОБЛ)? . Его используют в ситуациях, когда по каким‑то причинам ограничивается поступление воздуха в лёгкие и из них. Классический пример ХОБЛ — хронический бронхит. Боль в груди при этом носит давящий характер и сопровождается кашлем и хрипами в грудной клетке.
Эта болезнь затрудняет дыхание из‑за воспаления в дыхательных путях (бронхах). Когда она обостряется, бронхи сжимаются, производят больше слизи. Как следствие, воздуху сложно попасть в лёгкие. Ощущение болезненного стеснения в груди при этом не основной симптом. Куда более выражены одышка и сложности со вдохом.
Это состояние возникает при повышенном кровяном давлении в артериях, снабжающих лёгкие кровью. На ранних стадиях лёгочная гипертензия Лёгочная гипертензия проявляет себя быстро возникающей одышкой, на более поздних присоединяются учащённое сердцебиение и сдавливающие ощущения в груди.
Может проявлять себя нерегулярной и не связанной с физическими нагрузками болью в груди, спине и плечах. Если такие ощущения сопровождаются влажным кашлем, а тем более если в кашле присутствует мокрота с примесью крови, важно как можно быстрее обратиться к врачу — терапевту, лору или пульмонологу.
Это состояние, при котором желудочный сок попадает в пищевод. Изжога может сопровождаться довольно ощутимым, вплоть до болезненности, жжением за грудиной.
Дисфагия — это клинический термин, обозначающий проблемы с глотанием, вызванные самыми разными нарушениями в работе пищевода. Иногда сложности с тем, чтобы отправить в пищевод кусок еды, вызывают боль в грудной клетке.
Жёлчные камни, а также воспаление жёлчного пузыря или поджелудочной железы вызывают боль в верхней части живота, которая нередко отдаёт в грудную клетку, преимущественно справа.
Боль может быть вызвана ушибом мягких тканей в районе грудины, трещиной или переломом ребра.
Это состояние возникает, когда воспаляется хрящ, соединяющий рёбра и грудину. Симптомы костохондрита похожи на признаки сердечного приступа.
Это общее название болей в мышцах, чаще всего неустановленной природы. Боль в груди, вызванная фибромиалгией, как правило, несильная и тупая, может продолжаться несколько месяцев.
Дискомфорт в грудной клетке также может быть вызван следующими состояниями.
Приступ сильного беспричинного страха часто сопровождается учащённым сердцебиением, дрожью, одышкой и сжимающей болью в груди.
Так называют Межрёберная невралгия поражение нервных окончаний в грудной клетке. Причины могут быть самыми разными — от обычной простуды до стрессов или онкологических процессов.
Это заболевание вызывается тем же вирусом, что и ветрянка, и раздражает нервные окончания — чаще всего в районе поясницы, но может быть затронута и грудная клетка. Как правило, опоясывающий лишай сопровождается повышением температуры и высыпаниями по ходу поражённых нервов.
Что делать при боли в грудной клетке
Ориентируйтесь на самочувствие и самоанализ. Если боль в груди — разовое явление, быстро проходит и возникает по вполне объяснимым причинам (например, после острой, жирной еды или торопливого подъёма по лестнице), скорее всего, волноваться не о чем.
Но если неприятные ощущения стали появляться регулярно, обязательно обратитесь к врачу — для начала к терапевту. А далее к кардиологу, гастроэнтерологу, пульмонологу — в зависимости от предполагаемых причин боли. Медики поставят диагноз и назначат вам соответствующее лечение.
Стенокардия, или грудная жаба, — это длительное заболевание, которое проявляется периодически возникающими приступами боли в сердце или за грудиной. Эта боль возникает при физической нагрузке (например, при быстрой ходьбе или беге, при подъеме по лестнице), при эмоциональных переживаниях, а также при повышении артериального давления.
Боль обычно не очень сильная, иногда это просто ощущение тяжести или сжатия. Она может отдавать в левое плечо, руку, левую лопатку и левую половину шеи.
Различают стенокардию напряжения, когда боль возникает только после нагрузки (более легкий случай), и стенокардию покоя, когда приступы возможны без какой-либо нагрузки.
При приступе стенокардии человеку нужно сесть или лечь, постараться успокоиться и положить под язык 1—2 таблетки нитроглицерина. Это должно снизить боль в течение нескольких минут. Вызывать “Скорую помощь” при таком приступе не обязательно.
Инфаркт миокарда
Совсем другими действия будут при подозрении на инфаркт миокарда. Так же как и стенокардия, он проявляется болями за грудиной или чуть левее нее, однако эта боль настолько сильна, что человек может даже потерять сознание, и не снимается нитроглицерином. Нередко она не проходит даже после инъекции промедола (наркотического средства) Она также отдает в левую руку и левую лопатку, а иногда и в левую половину головы и шеи, реже — в челюсть.
Инфаркт можно рассматривать как стадию стенокардии. Причиной инфаркта, как правило, являются очень сильные нагрузки, чаще эмоционального характера. Человек бледнеет, а кончики пальцев и губы у него синеют. Иногда он начинает задыхаться, могут возникать тошнота и рвота.
Другие причины болей в сердце или за грудиной
Однако причиной боли в груди может быть не только заболевание сердца. Заболевания легких, такие как тромбоэмболия легочной артерии и пневмоторакс, тоже могут вызывать очень похожие боли. Чаще всего их путают с инфарктом миокарда. Боль, связанная с органами дыхания, усиливается при разговоре, кашле и попытке глубоко вдохнуть. Она всегда становится причиной сильной одышки, ощущения нехватки воздуха.
Еще одна причина боли в груди — заболевания пищеварительной системы. Чаще всего это язва желудка или двенадцатиперстной кишки. Если она прорывается, возникает резкая боль, эпицентр которой находится в области солнечного сплетения. Эта боль редко куда-либо отдает и часто становится причиной сильной тошноты и рвоты.
Панкреатит — воспаление поджелудочной железы — тоже вызывает сильную боль на границе грудной клетки и живота. Обычно это опоясывающая боль, которая нередко распространяется точно так же, как боль при инфаркте миокарда: в левую руку и левое плечо.
Также причиной боли в груди может быть воспаление нервов, проходящих вдоль ребер. В этом случае боль никуда не распространяется и имеет четкие границы. Она также может усиливаться при глубоком дыхании, а вот разговаривать не мешает.
Что делать при болях в сердце или за грудиной
При возникновении любой сильной боли в груди, а также при приступе стенокардии, не снимающемся нитроглицерином, нужно немедленно вызвать “Скорую помощь”. Больного уложите в постель, удалите из комнаты всех наблюдателей. Толпа и суета только будут нервировать его, так же как и всевозможные советы. Постарайтесь успокоить больного, поскольку сильные эмоции ухудшат его состояние. Можно использовать успокоительные средства (например, настойку валерианы).
Нельзя использовать согревающие компрессы, особенно если вы не уверены окончательно, что стало причиной боли. Если при заболевании нервов компресс действительно поможет, то при панкреатите или язве он сделает только хуже. Лучше не рисковать.Постарайтесь, чтобы человек как можно меньше разговаривал, особенно если причиной боли стали заболевания дыхательной системы. Также по возможности нужно сдерживать кашель.
Если после сильного приступа боли в груди человек потерял сознание, нужно в первую очередь проверить сердцебиение и дыхание, чтобы в случае необходимости начать сердечно-легочную реанимацию. Если нет необходимости в реанимации, уложите человека так, чтобы его ноги были чуть приподняты, дайте ему понюхать нашатырный спирт. Это поможет привести его в чувство.
И все-таки основной причиной болей в сердце или за грудиной являются сердечно-сосудистые заболевания. Для профилактики нарушений в работе сердца нужно применять биологически активные добавки, направленные на устранение таких проблем. Одной из них является препарат Кардио Саппорт. Самый большой плюс препарата для сердца в том, что он воздействует на организм целостно и многопланово, влияя благотворно на сердце, сосуды, нервную систему и обмен веществ в целом.
Приобрести Кардио Саппорт просто необходимо тем, кто страдает гипертонией, сахарным диабетом, атеросклероз, аритмиями, ишемической болезнью сердца, сердечной недостаточностью, ожирением. Полезен он будет тем, кто мало двигается, курильщикам и тем, кто злоупотребляет алкоголем.
В практике врача постановка правильного диагноза является основной задачей. Решение этой задачи открывает возможность назначения правильного лечения. Иногда один симптом может соответствовать различным заболеваниям. Это может вызвать определенные трудности в диагностике. Следование определенным алгоритмам в диагностике позволяет сократить время на обследование пациента и избежать ошибок в диагностике. В данной статье рассмотрены вопросы обследования пациента с таким распространенным симптомом как боль в грудной клетке.
Боль в грудной клетке может указывать на заболевания многих органов и систем: сердечно-сосудистой, нервной, пищеварительной, дыхательной, опорно-двигательной, эндокринной.
Постановка диагноза при болях в грудной клетке должна иметь четкий алгоритм.
I Оценка жалоб
При поступлении пациента с жалобами на боли в грудной клетке в первую очередь необходимо исключить ряд неотложных состояний, угрожающих жизни пациента: ОКС, ТЭЛА, расслаивающая аневризма аорты, спонтанный пневмоторакс. . Все эти заболевания имеют острое начало и в типичных случаях характеризуются жгучей болью за грудиной длительностью более 30 мин, не купирующиеся нитратами. Боль часто сопровождается одышкой, цианозом и артериальной гипотензией вплоть до развития шока.
При инфаркте миокарда боль имеет характерную для стенокардии иррадиацию. Длится больше 15-20 минут, не проходит на фоне приема нитратов. Moryт наблюдаться бледность, холодный липкий пот, тошнота, рвота, артериальная гипотония. Ишемия миокарда часто обусловливает появление III или IV тона.
При массивной ТЭЛА как и при инфаркте миокарда, боль, локализуется за грудиной однако не имеет типичной иррадиации. В случаях окклюзии мелких ветвей легочной артерии с развитием инфаркта сегмента легкого она связана с раздражением плевры и появляется спустя несколько часов и даже дней от начала заболевания. Отличительными клиническими признаками являются сочетание боли с цианозом и одышкой, повышение ЦВД при отсутствии ортопноэ и признаков венозного застоя в легких. Часто определяется артериальная гипотония, иногда одышка сопровождается кровохарканьем, хотя его отсутствие не исключает диагноз ТЭЛА. В анамнезе часто предшествует тромбофлебит, перенесенное хирургическое вмешательство, пребывание на постельном режиме. Подтвердить диагноз могут характерные электрокардиографические ( признак Q III- S I), рентгенологические изменения ( ателектазы, субплеврально расположенные инфильтраты, имеющие конусообразную форму), данные ЭХО-КГ ( дилатация и снижение сократимости правого желудочка, легочная гипертензия), данные коагулограммы ( повышение D-Димер). Диагностика ТЭЛА особенно трудна, когда единственный симптом внезапно возникшая одышка.
При расслоении грудной части аорты характерна загрудинная локализация болей с иррадиацией в спину, иногда шею, голову, живот и ноги. По своей интенсивности она, как правило, превосходит боль при инфаркте, боль не сопровождается сердечной или дыхательной недостаточностью. Важный диагностический признак – неодинаковый пульс на сонных, лучевых и бедренных артериях. АД часто повышено и, как и пульс, не одинаково на обеих руках. Важное дифференциально-диагностическое значение имеют признаки аортальной недостаточности, прежде всего аускультативные ( шум во 2-ой точке аускультации сердца, убывающего хар-ра и занимает всю диастолу). Изменения на ЭКГ и активности ферментов не характерны. Диагноз устанавливают при выявлении расширения аорты на рентгенограмме и при визуализации её расслоения на ЭхоКГ, лучше чреспищеводной. В неясных случаях подтвердить диагноз позволяет МРТ
Спонтанный пневмоторакс часто можно заподозрить у больных бронхиальной астмой и эмфиземой легких. Однако он иногда развивается в отсутствии какого-либо заболевания легких. Это особенно характерно для молодых худощавых мужчин. При спонтанном пневмотораксе связь боли с дыханием и кашлем отмечается обычно только в начале заболевания. В дальнейшем смещение органов средостения может вызывать тупую постоянную боль в области грудины и шеи. Болевой синдром сопровождается одышкой, которая обычно беспокоит больше, чем боль, иногда сухим кашлем. Характерны: выраженный цианоз, бледное лицо, покрытое холодным потом, пульс мягкий, нитевидный, АД – низкое, пораженная половина отстает в акте дыхания, выбухает, сглаженные межреберные промежутки, дыхание ослаблено или совсем не прослушиваетсяголосовое дрожание на пораженной стороне не проводится, при R-исследовании – отсутствие легочного рисунка, определяется край спавшего легкого, тень сердца и сосудов отклонена в противоположную сторону, усиление одышки и боли свидетельствует о напряженном пневмотораксе, при нём показана экстренная плевральная пункция, сочетание коробочного перкуторного тона с резким ослаблением дыхания позволяет поставить диагноз.
При дифференциальной диагностике прежде всего необходимо разграничить коронарогенную боль, т. е. стенокардию, и некоронарогенную - кардиалгию, и уточнить ее генез.
Кардиальные боли:
1. Локализация за грудиной или в области сердца;
2. Характер боли: ноющая, давящая, сжимающая;
3. Связь боли с физической или психоэмоциональной нагрузкой;
4. Иррадиация в левую руку и лопатку;
5. Сопутствующие симптомы: чувство нехватки воздуха, сердцебиение, слабость, потливость, страх смерти;
6. Купируется нитроглицерином при неэффективности анальгетиков.
Отличия коронарогенных болей от некоронарогенных:
-возникновение при физической нагрузке;
-прекращение в покое;
Некоронарогенные заболевания сердца: перикардит, миокардит, кардимиомпатии, пролапс митрального клапана.
При миокардитах характер болей самый разнообразный от кратковременных колющих до довольной интенсивных продолжительных. В анамнезе перенесенная ( чаще вирусная) инфекция за 2-3 недели до момента появления клиники. В диагностике имеет значение повышение КФК-ВМ, ЛДГ, положительный эффект от приема НПВС и ГКС. На ЭКГ нарушения ритма и проводимости, снижение вольтажа, отрицательные зубцы Т, но в легких случаях изменений может и не быть. На Эхо-КГ или норма или диффузный гипокинез при тяжелом течении миокардита.
При перикардитах локализация в нижней части грудины и левого плеча вследствие раздражения небольшого количества рецепторов диафрагмального нерва, отсутствии иррадиации, боль тупая, монотонная и, в отличие от ангинозной, длится часами и даже днями; вследствие своего плевритического компонента она усиливается при глубоком дыхании, глотании, кашле, движениях и положении лежа, уменьшаясь в положении сидя с наклоном туловища кпереди. При аскультации –шум трения перикарда ( во время систолы и диастолы), выслушивается в зоне абсолютной тупости сердца, усиливается при надавливании фонендоскопом; плевроперикардиальный шум ( при воспалении плевры непросредственно прилегающей к сердцу) – усиливается на высоте глубокого входа. На ЭКГ конкордантный подъем ST во многих ЭКГ отведениях, значительное снижение вольтажа ( при появлении экссудата в полости перикарда), инверсия зубца Т во многих отведениях.
При кардиомиопатиях локализация в области сердца, длительность и волнообразный характер с периодами усиления без связи с физической нагрузкой. ; боль возникает без причины или связана с эмоциональными факторами и сопровождается характерными вегетативными кризами и приливами. На ЭКГ часто обнаруживают глубокие отрицательные зубцы Т.
Боли при пролапсе митрального клапана носят функциональный характер и обусловлены нарушением работы нервной системы. Часто боли в области сердца бывают после стресса, эмоционального напряжения, а также иногда в покое. Боли могут быть покалывающими или ноющими и длятся от нескольких секунд до десятков минут, нескольких часов или дней; боли не усиливаются при физической нагрузке, не сочетаются с одышкой, головокружением или обмороком.
Лёгочно-плевральные боли:
1. Возникают или усиливаются при глубоком вдохе и кашле;
2. Носят острый, кратковременный характер, не иррадиируют;
3. Сопутствующие симптомы: кашель, одышка, отделение мокроты;
4. Анамнез острого или хронического лёгочного заболевания, данные аускультации - шум трения плевры, сухие или влажные хрипы, данные перкуссии — признаки эмфиземы лёгких, полости или уплотнения лёгочной ткани.
Заболевания органов дыхания, сопровождающиеся болевым синдромом в грудной клетке: плеврит, плевропневмония, медиастинит, спонтанный пневмоторакс, трахеобронхит
При остром трахеобронхите может отмечаться чувство жжения за грудиной, которое связано с кашлем и проходит при его купировании.
При плеврите и плевропневмонии боль может усиливаться во время пальпации, сопровождается одышкой, повышением температуры тела и у ряда больных – признаками интоксикации. Характерны шум трения плевры и при пневмонии – соответствующие физикальные и рентгенологические изменения, а также сдвиги воспалительного характера в крови.
Боль при заболеваниях костно-мышечных и нервных структур:
межреберная невралгия - боль локализуется по ходу межреберий, отмечается болезненность при пальпации, движениях туловища и левой руки;
корешковоый синдром вследствие остеохондроза или спондилоартроза, боль часто иррадиирует в левое плечо или руку и сопровождается нарушениями ее чувствительности; отмечается также болезненность паравертебральных точек в проекции выхода корешков;
синдром Титце - характерна локальная пальпаторная болезненность грудной клетки в проекции грудино- реберных сочленений, боль изредка сопровождается выраженными местными признаками асептического воспаления реберных хрящей в местах их прикрепления к грудине – припуханием, покраснением кожи и гипертермией;
синдром большой грудной мышцы - характерна локальная пальпаторная болезненность в местах прикрепления этой мышцы к грудине, усиление боли во всей мышце при надавливании на триггерные точки в области II – V ребер по парастернальной линии ;
опоясывающий лишай - боль может за несколько дней предшествовать появлению сыпи, что затрудняет раннее установление её причины; чаще она односторонняя и располагается в зоне иннервации межреберных нервов.
Боли при заболеваниях пищевода:
1. Связь с прохождением пищи по пищеводу
2. Дисфагия, отрыжка, изжога;
3. Купирование боли после отрыжки или рвоты, иногда при вертикальном положении тела.
- пептический эзофагит и рефлюкс-эзофагит - боль напоминает ангинозную боль, располагается за грудиной и в эпигастрии, иррадиирует в нижнюю челюсть, может купироваться нитроглицерином. Распознать эти заболевания позволяет связь боли с приемом пищи и её уменьшение после нескольких глотков воды или приема антацидов, а также наличие дисфагии;
- синдром Меллори-Вейса -интенсивная загрудинная боль возникает после длительной рвоты и сопровождается появлением в рвотных массах крови;
- язвенная болезнь желудка – характерно появление примерно через 1 ч. после еды и купирование приемом антацидов;
- холецистит и холангит - боли в нижней части
грудины и надчревной области, появляющейся через 1-2 ч. после еды;
- грыжа пищеводного отверстия диафрагмы - боль или ощущение дискомфорта за грудиной возникает или усиливается сразу после еды, особенно при переходе в горизонтальное положение, ослабевая в положении стоя, после отрыжки, рвоты, приема антацидов
II Оценка данных физикального обследования:
При физикальном обследовании обращают особое внимание на наличие следующих симптомов:
Общие симптомы:
-лихорадка
- частота дыхания более 30 в 1 мин
-тахикардия
-обильное потоотделение
- подтянутые к груди колени, наклон туловища вперед;
Симптомы поражения сердечно-сосудистой системы:
-артериальная гипертензия или гипотензия (расслаивающая аневризма аорты) ;
-отсутствие пульса (или снижение его амплитуды) на периферических артериях (расслаивающая аневризма аорты) ;
-появление III тона сердца (ИМ).
-увеличение площади сердечной тупости;
- резкое ослабление сердечных тонов
Симптомы поражения дыхательной системы:
-кашель ;
- неравномерное участие грудной клетки в акте дыхания
-притупление перкуторного звука
- ослабление дыхательных шумов
- бронхиальное дыхание
- хрипы
- шум трения плевры
Обследуя больного, важно оценить конституциональные особенности. У людей астенического телосложения с плоской грудной клеткой чаще встречается пролапс митрального клапана. У пациента с синдромом Марфана болей в грудной клетке могут быть связаны с расслоением аорты или пневмотораксом, к которым эти больные предрасположены.
III Инструментальные методы исследования, проводимые с целью дифференциальной диагности болей в грудной клетке:
1. Электрокардиография ( ЭКГ)
2. Эхокардиография ( ЭХО КГ)
3. Рентгенографическое исследование грудной клетки;
4. Компьютерная томография (КТ) органов грудной клетки
5. Магнитно-резонансная томография (МРТ)
7. Ультразвуковое исследование органов брюшной полости
Диагностический поиск в ряде случаев можно ограничить при наличии характерного симптома, сопровождающего боль:
- Сочетание боли с резкой артериальной гипотонией и одышкой требует дифференциальной диагностики ИМ, ТЭЛА и расслаивающей аневризмой аорты, а с одышкой и цианозом – пневмоторакса, плевропневмонии, пороков сердца
- При повышении температуры тела следует думать о воспалительных заболеваниях органов дыхания, а также инфаркте легкого, медиастините, перикардите
- Затруднение глотания характерно для заболеваний пищевода, но может отмечаться и при аневризме аорты
Данные физикального метода обследования, помогающие в дифференциальной диагностике торакалгий:
- Шум трения плевры, перикарда – плеврит, перикардит
- При неодинаковом АД на обеих руках следует думать о расслаивающей аневризме аорты
- Наличие высыпаний на коже по ходу нервно- мешечных корешков может указывать на герпетическую невралгию
- Отек шеи, лица и верхней половины туловища, подкожная эмфизема, расширение подкожных вен, выраженная тахикардия, аритмия, снижение АД, вынужденное положение – полусидя со склоненной к груди головой может указывать на наличие медиастинита.
Хотя различные заболевания, вызывающие боль в груди, имеют типичные клинические признаки и часто сопровождаются специфическими изменениями данных дополнительных методов обследования, при их интерпретации в каждом случае следует учитывать вероятность предполагаемой причины у больного данного возраста, пола и с соответствующим анамнезом.
Источник: Автором является Антошина Ирина Евгеньевна - терапевт СО СМП
Читайте также:


