Болезнь лайма поражение периферической нервной системы
Болезнь Лайма (БЛ) – комплексное мультисистемное заболевание, вызываемое спирохетой Borrelia burgdorferi, передающейся клещами. Заболевание было выявлено в г. Лайме, штат Коннектикут в 1975 г. В настоящее время оно является самой частой инфекцией, передающейся насекомыми, в США. Вид клеща, являющегося переносчиком, зависит от местности (на северо-востоке наиболее частым является олений клещ); американский собачий клещ не является переносчиком нигде.
Выделяют 3 стадии заболевания, которые могут накладываться друг на друга или проявляться самостоятельно.
Стадия 1 (раннее локализованное заболевание, мигрирующая эритема, гриппозоподобное состояние)
Системные проявления инфекции обычно начинаются с гриппозоподобного состояния в течение нескольких д-нед после инфицирования. Жалобы: лихорадка, озноб, недомогание, слабость или сонливость, боль в спине, Г/Б, боли в суставах и в мышцах. Может наблюдаться местная или общая лимфоаденопатия.
Ключевым признаком БЛ является хроническая мигрирующая эритема (ХМЭ), которая возникает через 3-30 д после укуса клеща и наблюдается у 60-75% пациентов. ХМЭ обычно возникает на бедре, паховой или подмышечной области. Она представляет собой распространяющуюся пятнистую сыпь с ярко красной границей и чистой центральной зоной и уплотнением, которая обычно бледнеет без образования рубца через 3-4 нед.
Стадия 2 (раннее распространенное заболевание)
Через несколько нед-мес после инфицирования у нелеченых пациентов развивается серьезное поражение внутренних органов. Может наблюдаться поражение сердца и ЦНС. Возможные проявления:
1. сердечные: наблюдается в 8% случаев. Нарушения проводимости (обычно атрио-вентрикулярная блокада, обычно кратковременная и незначительная) и миоперикардит
2. зрительные: панофтальмит, ишемическая атрофия зрительного нерва, интерстициальный кератит (наблюдаются редко)
Неврологические признаки часто являются мигрирующими; ≈60% пациентов имеют множественные проявления одновременно. В Европе наиболее частым проявлением заболевания является синдром Баннварфа (хронический лимфоцитарный менингит, периферическая нейропатия и радикулопатия). При этом наиболее страдает ПНС. Неврологические симптомы имеют тенденцию к постепенному разрешению.
Стадия 3 (позднее заболевание)
На этой стадии могут наблюдаться артриты и хронические неврологические симптомы. Артралгии часто наблюдаются на 1-ой стадии, но настоящий артрит обычно начинается только через мес-годы после инфицирования и наблюдается у ≈60% пациентов. Возникший артрит может поражать коленный (89%), тазобедренный (9%), плечевой (9%), голеностопный (7%) и/или локтевой (2%) суставы. Неврологические проявления:
1. энцефалопатияА
2. энцефаломиелитА
3. периферическая нейропатияА
4. атаксия
5. деменция
6. нарушения сна
7. нейропсихиатрические заболевания и синдром слабости
А эти состояния являются хроническими, проявления могут быть незначительными
Диагностика
Тестов для определения острой инфекции нет. Спирохету трудно выделить от зараженного человека. Постановка диагноза облегчается, если есть сведения о поездке в эндемичные районы, укусе клеща или ХМЭ. Критерии центра контроля заболеваемости по постановке диагноза приведены в табл. 9-24.
Табл. 9-24. Критерии центра контроля заболеваемости по постановке диагноза болезни Лайма

* напр., скелетно-мышечной, нервной или сердечной
Для образования антител к B.burgdorferi требуется 7-10 д после первичного инфицирования. Но для надежного их определения у нелеченного пациента требуется ≈2-3 нед (АБ могут уменьшать иммунный ответ). Если первичный анализ плазмы отрицательный, его необходимо повторить через 4-6 нед, если клиническое подозрение на БЛ является серьезным (сероконверсия от отрицательного теста к положительному является подтверждением инфицирования B.burgdorferi). Ложно положительные результаты возможны при других типах инфиций, вызванных Borrelia и Treponema (напр., сифилис, однако их можно разграничить с помощью специализированного теста на сифилис).
Основным методом для определения ИгМ и ИгG антител к B.burgdorferi является иммуносорбентный анализ со связанными ферментами (ELISA). Содержание ИгМ увеличивается быстро, а ИгG постепенно. После 4-6 нед его уровень повышен практически у всех пациентов и обычно является наиболее высоким у пациентов с артритом. Анализ Western blot позволяет определить ложноположительные результаты ELISA (он более чувствителен и более специфичен, чем ELISA, однако, результаты могут отличаться в зависимости от лаборатории). Усиление ДНК B.burgdorferi с помощью ПЦР является более чувствительным тестом, который может дать значительное кол-во ложноположительных результатов. Он может быть также положителен в тех случаях, когда ДНК получена из мертвых организмов.
При вовлечении нервной системы в ЦСЖ может быть повышен титр ИгG антител к B.burgdorferi. Изменения ЦСЖ в поздней стадии заболевания обычно соответствуют асептическому менингиту. Могут наблюдаться олигоклональные линии и повышение отношения ИгG к альбумину.
Ранняя стадия (1-ая)
Современные рекомендации по лечению приведены в табл. 12-23. Для лечения беременных женщин используют в/в ПНЦ или цефтриаксон (как при поздней стадии).
Табл. 12-23. Лечение ранней стадии болезни Лайма*

* все виды лечения рекомендуются на 3-4 нед. Оптимальный срок лечения неизвестен. Срок лечения в течение 10 д, по-видимому, не является достаточным
† поскольку при лечении доксициклином наблюдается меньшее кол-во неудач, исследований по сравнению его с тетрациклином не проводилось
Если симптомы умеренные (напр., паралич Белла является только одним признаком поражения ЦНС), проводят лечение доксициклином, как указано выше в табл. 12-23., но в течение более длительного времени (х4 нед; при недостаточном эффекте курс следует повторить). При менингите или поражении сердца требуется в/в лечение (см. табл. 12-24).
Лечение при хроническом поражении ЦНС, сердца или суставов см. табл. 12-24.
Табл. 12-24. Лечение 2-ой и 3-ей стадии болезни Лайма*

* все виды лечения рекомендуются на 2-4 нед. Оптимальные дозы не установлены, срок 10-14 д может быть достаточным>
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Лайм-боррелиоз (ЛБ), или болезнь Лайма (Lyme disease), Лаймовский боррелиоз, или иксодовый клещевой боррелиоз – это инфекционное природно-очаговое трансмиссивное мультисистемное инфекционное полиорганное воспалительное заболевание, вызываемое спирохетами рода Borrelia, переносчиками которых являются иксодовые клещи. ЛБ характеризуется стадийностью, склонностью к хронизации и рецидивирующему течению [1].
Особое место в клинической картине болезни занимает поражение нервной системы, или нейроборрелиоз, частота выявления которого зависит от географической зоны, наблюдается в России у 10–60% больных [5]. Колебание в частоте его развития связано с особенностью геновидов боррелии и недостаточной изученностью проблемы в ряде регионов. Наиболее высокая частота поражения нервной системы наблюдается на Северо-Западе и в Центре России – 43–64%.
Широкий спектр клинических симптомов и синдромов при нейроборрелиозе объясняется способностью Воrreliа burgdorferi поражать все отделы нервной системы на любой стадии болезни [6, 7]. При нейроборрелиозе описаны:
- сенестонейропатии, нейропатии и радикулопатии;
- поражения черепно-мозговых нервов (ЧМН): моно(поли)неврит (лицевого, языкоглоточного, блуждающего нервов, зрительного, слухового нервов);
- синдром Банавартца (менингорадикулоневрит);
- периферические невриты, плексит. У 1/3 больных выявляется периферический судорожный синдром (тремор кистей рук и судороги в мышцах голеней);
- миелит;
- миелорадикулоневрит;
- лимфоцитарный менингит;
- очаговый или диффузный энцефалит;
- пароксизмальные расстройства сознания;
- эпилептические припадки, церебральный васкулит;
- прогрессирующий энцефаломиелит.
Хронический боррелиоз, или III стадия ЛБ, развивается у 10% больных через 6 мес. – 2 года после острого периода [8]. Наиболее изученными в этом периоде являются хронические неврологические синдромы, напоминающие по срокам развития третичный период нейросифилиса, названные хроническим нейроборрелиозом. При этом развиваются хронический энцефаломиелит, спастический парапарез, некоторые расстройства памяти, деменция, хроническая аксональная полирадикулопатия. Эта стадия характеризуется чередованием ремиссий и рецидивов, однако в некоторых случаях болезнь имеет непрерывно рецидивирующий характер.
Частота развития хронических форм нейроборрелиоза, по данным разных авторов, составляет от 4 до 20% всех больных ЛБ. Однако имеются данные о том, что реальный показатель может быть значительно выше и после перенесенной безэритематозной формы заболевания достигать 85% [9–11]. Считается, что диагностика этих форм заболевания затруднена в связи с отсутствием общепринятых критериев диагностики и недоступных для широкой практики методов идентификации инфекции [12].
Для хронической нейроинфекции наиболее характерно постепенное поражение нервной системы с развитием патологического процесса, имитирующим другие нозологические формы, в частности рассеянный склероз, рассеянный энцефаломиелит. Большинство больных c хронической нейроинфекцией не указывают на предшествующую мигрирующую эритему или укус клеща. Полагают, что укусы самцов и незрелых особей клещей часто проходят незаметно для людей [13]. Кроме того, могут встречаться безэритематозные формы ЛБ в 2–20% случаев [14–15]. Известно, что в 6–8% случаев возможно субклиническое течение боррелиозной инфекции, при этом отсутствуют клинические проявления болезни. Отсутствие симптомов болезни не исключает развития в последующем II и III стадий заболевания. Все это является фактором риска развития хронической нейроинфекции, т. к. обусловливает отсроченную диагностику [16–18]. Латентный период инфекции при позднем нейроборрелиозе может составлять от 1,5 до 17 лет. Столь длительное латентное течение заболевания связывают с возможным переходом боррелии в неактивные L-формы с последующей их активацией [19–21].
Впервые хронический боррелиозный энцефаломиелит был описан R. Ackermann et al. в 1985 г. [23]. Позже была изучена группа из 44 больных, у которых встречались преимущественно церебральные проявления, напоминающие мультифокальный энцефалит, или спинальные симптомы. В настоящее время частота выявления энцефаломиелита при ЛБ невысока и составляет в среднем 4–5% от всех случаев нейроборрелиоза. Хроническое течение ЛБ в России изучено мало, что связано с отсутствием общепринятых критериев диагностики и недоступных для широкой практики методов идентификации инфекции [24].
В литературе выделяют разные варианты течения нейроинфекции при хроническом ЛБ, включая прогрессирующий энцефаломиелит, хроническую радикулополиневропатию, хронический лимфоцитарный менингит, церебральный васкулит, энцефалопатию и др. Прогрессирующий энцефаломиелит при ЛБ нередко имитирует рассеянный склероз [25, 26]. Согласно наблюдению ряда исследователей, при хроническом ЛБ процесс носит генерализованный характер поражения нервной системы, несмотря на то, что клинически определяется изолированное поражение какого-либо нерва [27, 28]. Пo данным магнитно-резонансной томографии (МРТ) отмечаются поражения очагового характера преимущественно белого вещества головного мозга [29], которые могут определяться после длительного латентного периода.
Ведущие симптомы прогрессирующего боррелиозного энцефаломиелита – это спастические пара- и тетрапарезы, атаксия, дисфункция тазовых органов, когнитивные расстройства в виде снижения памяти и концентрации внимания. Больше чем у 50% больных ЛБ с поражением ЦНС наблюдаются сопутствующее поражение корешков и периферических нервов, множественные парезы черепных нервов, преимущественно вестибулокохлеарного.
- Наличие признаков поражения ЦНС при боррелиозе после перенесенных I и II стадий заболевания.
- Развитие неврологической симптоматики позднее 6 мес. от появления мигрирующей эритемы и/или факта присасывания клеща или сохранение симптоматики на протяжении более 6 мес.
- Обнаружение умеренных или высокоположительных титров антител к Borrelia burgdorferi в сыворотке крови больного при двукратном обследовании.
- Исключение другой этиологии патологического процесса, протекающего в нервной системе, который мог явиться причиной развития имеющейся у больного клинической симптоматики.
Поражение нервной системы на поздних стадиях ЛБ у 40% больных бывает изолированным и почти в 60% сочетается с экстраневрональными проявлениями ЛБ [6, 30]. Наиболее часто отмечаются поражения опорно-двигательного аппарата в виде артралгии, миалгии и других проявлений. В связи с развитием ревматических синдромов до 30% больных с ЛБ ежегодно обращаются к ревматологам.
Особая сложность диагностики наблюдается при отсроченном развитии поражения нервной системы, когда трудно определить связь развития поражения нервной системы с фактом присасывания клеща, особенно в случае безэритематозных форм. Также позитивность по антителам к Borrelia burgdorferi в ликворе выявляется только у 18% больных ЛБ [31–35].
В патогенезе хронического нейроборрелиоза играют роль проникновение инфекции и лимфоцитов в ткани нервной системы, чему способствуют активация или повреждение эндотелиальных клеток, нарастание уровня растворимой формы одной из основных клеточных молекул адгезии – ICAM-1, металлопротеиназы-9 [32]. В ряде исследований имеются доказательства развития аутоиммунных процессов в виде обнаружения антител, направленных против протеинов Borrelia burgdorferi и белков нервной ткани, вызывающих воспаление и демиелинизацию [33]. Высказывается предположение о возможном участии боррелии в инициации аутоиммунного процесса в результате активации миелин-специфичных Т-клеток и обнаружения аутореактивных антител к миелину и компонентам миелина при ЛБ [34]. По мере прогрессирования заболевания расширяется спектр антител ко многим белкам боррелии, что может приводить к перекрестному реагированию иммунной системы с антигенами боррелии и макроорганизма. Ведущая роль в этом отводится длительной персистенции возбудителя в тканях и его внутриклеточному расположению [35].
Комплексная оценка эпидемиологических, клинико-лабораторных и инструментальных данных, отражающих поражения нервной системы при хроническом ЛБ, демонстрирует отличие клинической картины хронической нейроинфекции в России от таковой в Европе в виде более частого поражения периферической нервной системы (радикулополиневропатии) и энцефалопатии, а также отсутствия сочетания полиневропатии с хроническим атрофическим акродерматитом.
Факторами риска развития хронического нейроборрелиоза названы: множественные присасывания клещей, отсутствие у больных мигрирующей эритемы на месте присасывания клеща в острый период ЛБ, раннее развитие признаков диссеминации, отсроченный и неполный курс лечения в острый период заболевания.
Спектр редких проявлений хронического нейроборрелиоза включает изолированное поражение черепных нервов, множественные мононевропатии, церебральный васкулит, синдромы паркинсонизма и бокового амиотрофического склероза, описан миастеноподобный синдром как проявление хронического ЛБ [36].
Представляют клинический интерес особенности течения хронической микст-инфекции ЛБ с клещевым энцефалитом и эрлихиозом, анаплазмозом. Так, в единичных случаях возможно хроническое течение клещевой микст-инфекции с характерными клинико-лабораторными проявлениями данных заболеваний. Показано, что в единичных случаях возможно хроническое течение клещевого энцефалита и ЛБ с типичными клиническими проявлениями последних. В случае возможной хронической микст-инфекции ЛБ и эрлихиоза по сравнению с изолированным течением ЛБ преобладает системность проявлений в сочетании с общеинфекционным синдромом и изменением лабораторных показателей крови (лейкопения, повышение уровня трансаминаз).
Диагностика и течение ЛБ в целом и нейроборрелиоза в частности при ревматических заболеваниях осложняется некоторым атипизмом клинический картины и скоростью прогрессирования ее проявлений, связанных со скомпрометированностью иммунной системы этой группы пациентов на фоне терапии высокими дозами глюкокортикоидов (ГК) и цитостатиками.
Пациент Г., 1972 г. р. Анамнез болезни: считает себя больным с июля 2013 г., когда без объективной причины возникли повышение температуры до 37,4°С, параорбитальный отек, первые признаки мышечной слабости, утомляемость, боли в области правого тазобедренного сустава. При обследовании (июль 2013 г.) в общем анализе крови: гемоглобин – 148 г/л, скорость оседания эритроцитов (СОЭ) – 8 мм/ч, лейкопения – 2,82х109 (норма 4,0–9,0), тромбоцитопения, аспартатаминотрансфераза (АСТ) – 49 Ед/л (норма до 35 Ед/л), аланинаминотрансфераза (АЛТ) – 26,2 Ед/л, показатели креатинфосфокиназы (КФК) не исследовали. Белковые фракции: альбумины – 57,3%, (норма 55,7–66,1%), α1 – 6,3% (норма 2,9–11,8%), α2 – 9,1% (норма 7,1–11,8%), β1 – 5,5% (норма 4,7–7,2%), β2 – 5,9% (норма 3,2–6,5%), γ – 15,9% (норма 11,1–18,8%). Общий анализ мочи – без особенностей.
С августа 2013 г. – нарастание параорбитального отека, эритема на лице, груди (в зоне декольте), шее, лихорадка, общая слабость, утомляемость, появление признаков мышечной слабости преимущественно нижних конечностей. При обследовании в сентябре 2013 г. впервые выявлено повышение КФК до 841 Ед/л, лактатдегидрогеназы (ЛДГ) – до 657 Ед/л, креатинина – до 118 мкмоль/л (61–115), сохранялись тромбоцитопения (150х109) и лейкопения (2,8х109).
С учетом наличия в клинической картине параорбитального отека, эритемы на лице и в зоне декольте, проксимальной мышечной слабости, миопатических изменений по данным игольчатой электромиографии, повышения уровня КФК у больного диагностирован дерматомиозит (ДМ), начата терапия ГК в дозе 40 мг/сут, на фоне которой отмечены нормализация температуры тела и уменьшение отека вокруг глаз, снижение уровня КФК, АСТ, АЛТ, нормализации уровня лейкоцитов и тромбоцитов. Однако через 2 нед., на фоне быстрого снижения ГК, при достижении дозы преднизолона 30 мг/сут вновь отмечались возобновление лихорадки, усиление выраженности параорбитального отека, появление и нарастание признаков язвенно-некротического васкулита параорбитальной области (рис. 1 а, б). В связи с обострением заболевания и нарастанием признаков язвенно-некротического васкулита параорбитальной области было назначено повышение дозы ГК до 60 мг/сут, к терапии добавлен циклофосфамид 1000 мг в сочетании с метилпреднизолоном 500 мг в/в капельно 1 р./мес.
За период наблюдения пациенту проведен онкопоиск, включающий КТ грудной клетки, консультации специалистов, в т. ч. уролога – патологии не выявлено. Тогда же (до начала терапии циклофосфамидом в октябре 2013 г.) больному впервые выполнена МРТ головного мозга, каких-либо изменений не выявлено.
На фоне вышеуказанной терапии наблюдались: нормализация температуры тела, заживление язвенно-некротических изменений (рис. 2), нарастание мышечной силы, снижение КФК – 145 Ед/л, ЛДГ– 256 Ел/л, АСТ – 26 Ед/л, АЛТ – 35 Ед/л. Показатели гемоглобина и СОЭ, как и в начале заболевания, сохранялись в пределах нормы.
В январе 2014 г. проведена повторная МРТ головного мозга, при которой выявлено появление множественных инфильтративных очагов в кортикальном слое лобных областей, левой теменной области, супраорбитальный области, признаков отека мозга, нарушение гемодинамики (рис. 4 а–г).
Обсуждение возможности активизации латентно протекающей ранее инфекции привело к дополнительным исследованиям: реакция непрямой гемагглютинации на псевдотуберкулез – отрицательно, Yersinia enterocolitica IgG, IgМ – отрицательно; HSV (Herpes simplex virus) IgM – отрицательно, VZV (Varicella-Zoster virus) IgM – отрицательно, CMV (Сytomegalovirus) IgG – 80,4 Ед/мл, IgМ Литература
Только для зарегистрированных пользователей
[youtube.player]Нейроборрелиоз (Лайм-боррелиоз)
Лайм-боррелиоз - зоонозное природно-очаговое заболевание с преимущественным поражением кожи, нервной системы, сердечно-сосудистой системы и опорно-двигательного аппарата, склонное к хроническому течению.
Частота
В России заболеваемость составляет 1,7-3,5 на 100 000 населения в год повсемество. Чаще болеют дети до 15 лет и взрослые в возрасте 25-44 года.
Этиология
Возбудители - 3 вида боррелий: Borrelia burgdorferi, Borrelia garinii и Borrelia a f zelii.
Эпидемиология
Источник инфекции и резервуар - многие виды диких и домашних животных (грызуны, белохвостые олени, лоси и др.). В природных очагах возбудители циркулируют между клещами и дикими животными. Переносчики - Ixodes ricinus, Ixodes persulcatus. Путь передачи - через укусы клеща с его слюной (трансмиссивный), с фекалиями (при их втирании в месте укуса при расчёсах) , реже алиментарный (при употреблении сырого козьего молока). Характерна сезонность (с мая по сентябрь).
Клиническая картина
Инкубационный период продолжается от 1 до 50 дней, в среднем 10-12 сут. У половины инфицированных 1 стадия (локальная инфекция) держится в течение первого месяца после укуса клеща. Характерно острое или подострое начало, гриппоподобное течение с лихорадкой, головной болью, недомоганием, болями в мышцах и суставах, общей слабостью, иногда с выраженным ознобом.
Повышенная температура тела (от 37 до 39-40 ° С) продолжается до 10-12 сут.
Иногда бывают тошнота, рвота. Возможны лимфаденопатия, увеличение печени и селезёнки, менингизм (без изменений ликвора). Патогномоничный признак - мигрирующая кольцевидная эритема способная быть единственным проявлением первой стадии болезни (20% больных).
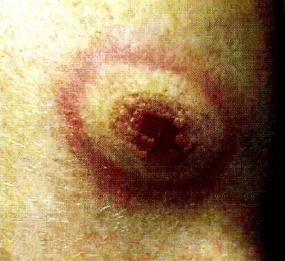
Сначала в месте укуса клеща возникает пятно или папула (участок гомогенной гиперемии), постепенно поражение равномерно увеличивается до десятков сантиметров в диаметре. Края пятна чёткие, ярко-красные, приподняты над уровнем кожи. У части больных в центре пятна эритема постепенно бледнеет и превращается в кольцевидную, при обретает цианотичный оттенок. В зоне пятна возникают зуд и умеренная болезненность. При лечении эта эритема держится несколько дней, а без лечения - до 2 мес и более. После её исчезновения остаются слабая пигментация, шелушение и атрофические изменения кожи в виде папиросной бумаги (рис. 31-2).
Рис. 31-2. Мигрирующая эритема при эритемной форме иксодового клещевого боррелиоза у взрослого человека в поздней стадии развития.
У 10-15% инфицированных через несколько недель развивается вторая стадия (диссеминация боррелий). Присоединяются серозный менингит (головная боль, тошнота, рвота, светобоязнь в сочетании с невропатией лицевого нерва или других ЧН; в ликворе - умеренный лимфоцитарный плеоцитоз, увеличение содержания белка, лёгкое снижение концентрации глюкозы) и/или другие признаки поражения нервной системы (периферической и центральной) в виде вялотекущего энцефалита, миелита, радикулоневрита или мононеврита, менингорадикулита с характерными симптомами нарушения функций этих структур нервной системы (интенсивные корешковые боли, наруmения чувствительности, периферические и центральные парезы, менингеальные знаки и т.п.). Возможно сочетание с признаками поражения сердца и сосудистой системы (кардиалгия, сердцебиение, артериальная гипертензия, миокардит, нарушения проводимости вплоть до атриовентрикулярной блокады), печени (безжелтушный нетяжёлый гепатит) и редко конъюнктивиты, ангины, бронхиты, орхиты, нефриты.
Третья стадия (персистенции) формируется через 1-3 мес (иногда через 6-12 мес) после окончания первых 2 фаз. Болезнь приобретает длительное рецидивирующее течение. Клиническая картина про является головной болью, нарушениями сна, повышенной утомляемостью, слабостью, лёгкой возбудимостью, раздражительностью или депрессией (астеновегетативный синдром), миалгиями, мигрирующими артралгиями. У 10% больных развиваются признаки хронического энцефаломиелита с парезами конечностей (центрального или смешанного типа) , проводниковыми нарушениями чувствительности, множественными мононевритами, расстройствами памяти и других когнитивных функций. Возможны кератиты, передние увеиты, невриты зрительных нервов, ретинальные васкулиты и др.
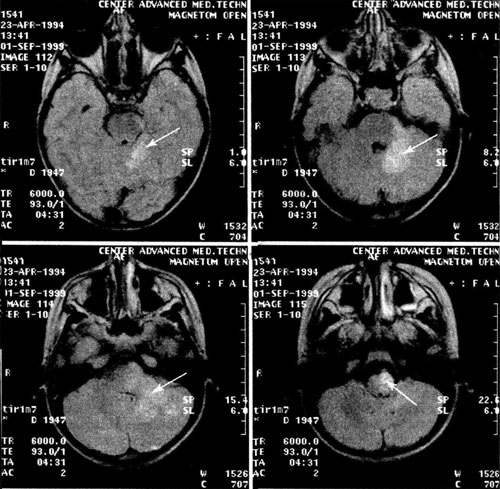
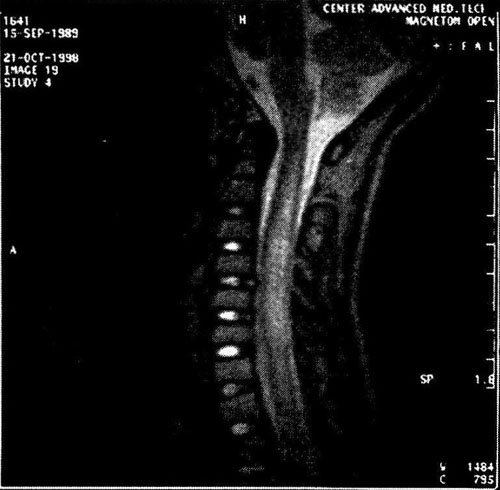
Изменения вещества головного и спинного мозга обнаруживают при МРТ (рис. 31-4, 31-5).
Рис. 31-4. Больная Г., 5 лет. Диагноз: иксодовый клещевой боррелиоз с поражением ЦНС (энцефалит), острое течение. МРТ головного мозга (FLAIR). Очаги патологического сигнала в мозжечке, ножках мозжечка, мосту, продолговатом мозге (указаны стрелками).
Рис. 31-5. Больной Г., 8 лет. Диагноз: диссеминированный миелит, вызванный боррелиями, острое течение. МРТ спинного мозга. Очаг воспаления в шейных сегментах.
Диагностика
Кроме типичной клинической картины и выявления фазности её течения помогают диагностике реакция непрямой иммунофлюоресценции для выявления антител к боррелиям, а также полимеразная цепная реакция для выявления ДНК боррелий в сыворотке, ликворе, синовиальной жидкости, тканях. Дифференциальную диагностику проводят с клещевым энцефалитом, рассеянным склерозом, другими вирусными нейроинфекциями.
Лечение
Этиотропная терапия заключается в раннем назначении антибактериальных средств широкого спектра действия, предпочтительно из группы цефалоспоринов III поколения с последующим использованием пролонгированных пенициллинов (бензатина бензи.riпенициллин, бензатнна бензилпенициллин + бензилпенициллин прокаина) 1 раз в 7-14 дней в течение 1-6 мес в зависимости от тяжести заболевания и характера течения. Лечение хронического иксодового клещевого боррелиоза про водят цефалоспоринами III поколения в течение 14 дней с последующим введением бензатина бензилпенициллина на протяжении 6 мес.
Течение и прогноз
Раннее начало антибактериальной терапии позволяет сократить длительность клинического течения и предупредить развитие поздних стадий боррелиоза с неврологическими проявлениями. Если имеются признаки поражения нервной системы, прогноз малоблагоприятный.
Профилактика
Неспецифические меры профилактики направлены на то, чтобы предотвратить нападение клещей. Профилактическая антибактериальная терапия после укуса клеща целесообразна при раннем обследовании клеща (методом иммуноферментного анализа или полимеразной цепной реакции) и при обнаружении боррелий. у взрослых использование Доксициклина по 0,1 мг 1 раз в сут в течение 5 дней, а также цефтриаксона по 1 г 1 раз в сут 3 дня - довольно эффективная мера предотвращения иксодового клещевого боррелиоза.
[youtube.player]
Болезнь Лайма – трансмиссивная инфекция, возбудителем которой выступает спирохета Borrelia, попадающая в организм при укусе иксодового клеща. Клиническое течение болезни Лайма включает местные кожные (хроническую мигрирующую эритему) и системные (лихорадку, миалгии, лимфаденопатию, невриты периферических и черепных нервов, менингит, энцефалит, миелит, миокардит, перикардит, олигоартрит и др.) проявления. Подтверждению диагноза болезни Лайма способствуют клинико-эпидемиологические данные, выявление антител к боррелиям методом РИФ и ДНК возбудителя методом ПЦР. Этиотропная терапия болезни Лайма проводится антибиотиками тетрациклинового ряда.
МКБ-10
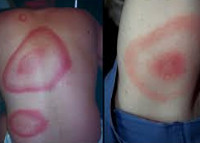
Общие сведения
Болезнь Лайма – (лаймборрелиоз, клещевой боррелиоз) – природно-очаговое инфекционное заболевание, переносчиком которого служит иксодовый клещ. Болезнь Лайма характеризуется комплексом кожных и системных проявлений, склонна к хроническому течению. По статистике, каждый третий исследуемый клещ является инфицированным.
Болезнь Лайма широко распространена в Северной Америке, Европе и Азии. Заболевание получило название по местечку Лайм (штат Коннектикут, США), где в 1975 г. возникла вспышка инфекции, включавшая такие проявления, как артрит, кардит, менингит. В России ежегодно регистрируется 6-8 тыс. новых случаев клещевого боррелиоза. Болезнь Лайма может возникнуть в любом возрасте, однако чаще диагностируется у детей и подростков до 15 лет, а также взрослых в возрасте 25-44 лет. В связи с широким спектром клинических проявлений клещевой боррелиоз представляет клинический интерес не только для инфекционных болезней, но и дерматологии, неврологии, кардиологии, ревматологии и др.

Причины болезни Лайма
Болезнь Лайма вызывается грамотрицательными спирохетами рода Borrelia трех видов: B. burgdorferi (доминирует в США), Borrelia garinii и Borrelia afzelii (преобладают в Европе и России). Боррелии попадают в организм человека преимущественно трансмиссивным путем, при укусах инфицированных клещей (пастбищных, лесных, таежных), принадлежащих к роду Ixodes. Возбудитель проникает в кровь со слюной клеща или его фекалиями (при расчесах мест укуса). Реже возможен алиментарный путь заражения (например, при употреблении сырого коровьего и козьего молока) либо трансплацентарная передача боррелий.
Резервуаром и источником распространения болезни Лайма служат домашние и дикие животные. Риск заражения болезнью Лайма возрастает в весенне-летний период (сезон активности клещей длится с апреля по октябрь). Факторами риска выступают посещения лесов и лесопарковых зон, а также длительное (более 12-24 часа) присутствие инфицированного клеща на коже. После перенесенной болезни Лайма вырабатывается нестойкий иммунитет; уже через несколько лет возможно повторное заражение клещевым боррелиозом.
Вскоре после укуса клеща в месте его внедрения в эпидермис развивается комплекс воспалительно-аллергических реакций в виде мигрирующей кольцевидной эритемы. Из первичного очага с током лимфы и крови боррелии распространяются по организму, вызывая каскад иммунопатологических реакций в различных органах, преимущественно ЦНС, суставах, сердце.
Классификация
В клиническом течении болезни Лайма различают ранний период (I-II стадии) и поздний период (III стадия):
- I – стадия локальной инфекции (эритемная и безэритемная формы)
- II – стадия диссеминации (варианты течения – лихорадочный, невритический, менингеальный, кардиальный, смешанный)
- III – стадия персистенции (хронический Лайм-артрит, хронический атрофический акродерматит и др.).
По степени выраженности патологических реакций болезнь Лайма может протекать в легкой, среднетяжелой, тяжелой и крайне тяжелой форме.
Симптомы болезни Лайма
После окончания инкубационного периода (около 7-14 дней) наступает стадия локальной инфекции, характеризующаяся кожными проявлениями и интоксикационным синдромом. На месте укуса клеща появляется зудящая, слегка болезненная папула красного цвета, склонная к периферическому росту (мигрирующая клещевая эритема). По мере расширения зоны покраснения мигрирующая эритема приобретает вид кольца диаметром 10-20 см, имеющего ярко-красный венчик по краям и более бледную центральную часть. В большинстве случаев мигрирующая эритема при болезни Лайма спонтанно разрешается в течение 1-2 месяцев, а на ее месте остается слабая пигментация и шелушение. Местные проявления болезни Лайма сопровождаются общеинфекционным синдромом: лихорадкой с ознобами, головной болью, артралгиями, болями в костях и мышцах, выраженной слабостью. Среди других симптомов в I стадии могут встречаться крапивница, конъюнктивит, регионарный лимфаденит, насморк, фарингит.
В течение последующих 3-5 месяцев развивается диссеминированная стадия болезни Лайма. При безэритемной форме инфекции клещевой боррелиоз может сразу манифестировать с системных проявлений. Чаще всего в этой стадии развивается поражение нервной и сердечно-сосудистой системы. Среди неврологических синдромов для болезни Лайма наиболее типичны серозный менингит, энцефалит, периферический радикулоневрит, неврит лицевого нерва, миелит, церебральная атаксия и др. В этот период проявления болезни Лайма могут включать пульсирующую головную боль, светобоязнь, миалгии, невралгии, значительную утомляемость, расстройства сна и памяти, нарушения кожной чувствительности и слуха, слезотечение, периферические параличи и парезы и т. д.
Кардиальный синдром при болезни Лайма в большинстве случаев представлен атриовентрикулярными блокадами различной степени, нарушениями ритма, миокардитом, перикардитом, дилатационной кардиомиопатией. Для поражения суставов характерны мигрирующие миалгии и артралгии, бурситы, тендиниты, артриты (обычно в форме моноартрита крупного сустава, реже - симметричного полиартрита). Кроме этого, течение диссеминированной стадии болезни Лайма может включать в себя поражение кожи (множественные мигрирующие эритемы, лимфоцитому), мочеполовой системы (протеинурию, микрогематурию, орхит), глаз (конъюнктивит, ирит, хориоретинит), респираторного тракта (ангина, бронхит), пищеварительной система (гепатит, гепатолиенальный синдром) и др.
В хроническую форму болезнь Лайма переходит через 6 месяцев - 2 года после острой стадии. В позднем периоде болезни Лайма чаще всего возникают поражения кожи в виде атрофического акродерматита или доброкачественной лимфоплазии либо поражение суставов (хронический артрит). Атрофический акродерматит характеризуется появлением отечных эритематозных очагов на коже конечностей, на месте которых со временем развивается атрофические изменения. Кожа становится тонкой, морщинистой, на ней появляются телеангиэктазии и склеродермоподобные изменения. Доброкачественная лимфоцитома имеет вид красновато-цианотичного узла или бляшки с округлыми очертаниями. Обычно локализуется на коже лица, ушных раковин, подмышечной или паховой области; в редких случаях может трансформироваться в злокачественную лимфому.
Для хронического Лайм-артрита характерно не только поражение синовиальной оболочки суставов, но и периартикулярных тканей, приводящих к развитию бурситов, тендинитов, лигаментитов, энтезопатий. По своему клиническому течению артрит в поздней стадии болезни Лайма напоминает ревматоидный артрит, болезнь Рейтера, болезнь Бехтерева и др. В поздних стадиях хронического артрита рентгенологически выявляется истончение хряща, остеопороз, краевые узуры.
Кроме кожно-суставных синдромов, на хронической стадии болезни Лайма могут развиваться неврологические синдромы: энцефалопатия, хронический энцефаломиелит, полинейропатии, атаксия, синдром хронической усталости, деменция. При трансплацентарном инфицировании беременность может закончиться внутриутробной гибелью плода и выкидышем. У живорожденных детей внутриутробная инфекция приводит к недоношенности, вызывает формирование врожденных пороков сердца (аортального стеноза, коарктации аорты, эндокардиального фиброэластоза), задержку психомоторного развития.
Диагностика
При проведении диагностики болезни Лайма нельзя недооценивать эпидемиологический анамнез (посещение лесных массивов, парковых зон, факт укуса клещей) и ранние клинические проявления (мигрирующую эритему, гриппоподобный синдром).
В зависимости от стадии клещевого боррелиоза для выявления возбудителя в биологических средах (сыворотке крови, синовиальной жидкости, ликворе, биоптатах кожи) используются микроскопия, серологические реакции (ИФА или РИФ) и ПЦР-исследование. С целью оценки тяжести органоспецифических поражений может выполняться рентгенография суставов, ЭКГ, ЭЭГ, диагностическая пункция суставов, люмбальная пункция, биопсия кожи и др.
Дифференциальная диагностика болезни Лайма проводится с широким кругом заболеваний: серозными менингитами, клещевым энцефалитом, ревматоидным и реактивными артритами, болезнью Рейтера, невритами, ревматизмом, дерматитами, рожей. Следует иметь в виду, что ложноположительные серологические реакции могут наблюдаться у пациентов с сифилисом, инфекционным мононуклеозом, возвратным тифом, ревматическими заболеваниями.
Лечение болезни Лайма
Пациенты с болезнью Лайма подлежат госпитализации в инфекционный стационар. Медикаментозная терапия проводится с учетом стадии заболевания. На ранней стадии обычно назначаются антибиотики тетрациклинового ряда (тетрациклин, доксициклин) в течение 14 дней, возможен прием амоксициллина. При переходе болезни Лайма во II или III стадию и развитии суставных, неврологических и кардиальных поражений целесообразно использование пенициллинов или цефалоспоринов курсом 21-28 дней. На фоне антибиотикотерапии может отмечаться реакция Яриша-Герксгеймера, характеризующаяся обострением симптомов спирохетоза в связи с гибелью боррелий и выходом в кровь эндотоксинов. В этом случае антибиотикотерапия на короткое время прекращается, а затем возобновляется в меньшей дозировке.
Патогенетическое лечение при болезни Лайма зависит от клинических проявлений и их тяжести. Так, при общеинфекционных симптомах показана дезинтоксикационная терапия; при артритах – НПВС, анальгетики, физиотерапия; при менингите – дегидратационная терапия. При тяжелом системном течении болезни Лайма назначаются глюкокортикоиды внутрь или в виде внтрисуставных инъекций (при синовите).
Прогноз
Ранняя или превентивная антибиотикотерапия позволяет предупредить переход болезни Лайма в диссеминированную или хроническую стадию. При запоздалой диагностике или развитии тяжелых поражений ЦНС возникают стойкие резидуальные явления, приводящие к инвалидизации; возможен летальный исход. В течение года после окончания лечения переболевшие болезнью Лайма должны находиться на учете у инфекциониста, невролога, кардиолога, артролога для исключения хронизации инфекции.
Профилактика
С целью предупреждения инфицирования клещевым боррелиозом при посещении лесов необходимо надевать защитную одежду; использовать репелленты, отпугивающие клещей; после прогулки по лесу внимательно осмотреть кожные покровы на предмет возможного внедрения кровососущего насекомого. При обнаружении клеща его необходимо удалить самостоятельно с помощью пинцета либо обратиться в ближайший травмпункт для проведения соответствующей манипуляции хирургом. Извлеченный клещ должен быть доставлен в санитарно-эпидемиологическую лабораторию для проведения экспресс-теста на боррелии методом темнопольной микроскопии. Не утратила своей актуальности профилактическая противоклещевая обработка лесов и лесопарковых зон.
[youtube.player]Читайте также: