Болезнь такаясу системные васкулиты
Клинические проявления артериита Такаясу условно подразделяют на две основные группы (табл. 13.2).
В первую входят неспецифические симптомы, обусловленные системным воспалительным ответом организма, встречающиеся в раннюю стадию заболевания или во время его обострений.
Они включают: длительное повышение температуры тела, похудение, слабость, сонливость, миалгии и артралгии, реже симметричный полиартрит, напоминающий ревматоидный артрит (РА).
Примерно 2—6% больных жалуются на отсутствие аппетита, тошноту, иногда рвоту и боли в животе. Иногда беспокоят боли в грудной клетке, кашель. Нередко в дебюте заболевания в течение длительного времени имеют место необъяснимая лихорадка, ускорение СОЭ и анемия.
Таблица 13.2. Частота клинических проявлений при артериите Такаясу
| Признак | J.Shelhamer et al., 1985 | E.Keystoneet al., 1995 |
| Общие: | ||
| слабость | 44 | 59 |
| лихорадка | 30 | 20 |
| похудение | 33 | 14 |
| нарушение осанки | 0 | 65 |
| миалгии/артралгии | 41 | нд |
| синовиит | 29 | ид |
| Поражение кожи: | ||
| узловатая эритема/панникулит | 10 | нд |
| Отсутствие пульса на артериях: | ||
| сонная | 5 | 52 |
| подмышечная | 0 | 15 |
| плечевая | 30 | нд |
| локтевая | 23 | 76 |
| лучевая | 35 | 100 |
| бедренная | 10 | 5 |
| Шумы над артериями: | ||
| сонная | 69 | 50 |
| подключичная | 65 | 35 |
| брюшная | 63 | 10 |
| бедренная | 21 | 0 |
| Головокружение | 34 | нд |
| Артериальная гипертензия | 34 | 59 |
| Перемежающаяся хромота | 44 | 37 |
| Боли по ходу артерий | 4 | 32 |
| Феномен Рейно | 4 | 10 |
| Поражение глаз: | 26 | |
| нарушение зрения | 23 | |
| сосудистые анастомозы | ||
| в сетчатке | 0 | 33 |
| другие проявления | 6 | 41 |
| Поражение ЦНС: | ||
| обмороки | 2 | 51 |
| инсульт | 7 | 7 |
| Поражение сердца: | ||
| одышка | 27 | 48 |
| сердцебиение | 0 | 43 |
| сердечная недостаточность | 4 | 36 |
| стенокардия | 11 | 12 |
| перикардит | 0 | 3 |
| Поражение ЖКТ: | ||
| тошнота/рвота | 0 | 15 |
Ко второй группе относят синдромы, в основе которых лежат ишемические изменения в отдельных органах или тканях, обусловленные прогрессирующим поражением артерий. При этом отсутствие системных воспалительных реакций не исключает активного сосудистого воспаления, в то время как симптомы ишемии не всегда сочетаются с последним.
Течение заболевания характеризуется определенной стадийностью. Выделяют три основные фазы [E.Lupi-Herrera et al., 1977; S.Hall et al., 1985].
В первую фазу у больных, как правило, наблюдаются описанные выше неспецифические общевоспалительные симптомы. Однако, по данным ретроспективных наблюдений, они встречаются только в 16—30% случаев, в то время как 10% больных в этот период вообще не предъявляют каких-либо жалоб [B.Sharma et al., 1992; G.Kerr et al., 1994].
Во вторую фазу отмечаются признаки сосудистого воспаления, которые могут проявляться болями в месте проекции пораженного сосуда или болезненностью при его пальпации. Они появляются уже в течение первого года от начала заболевания.
Наиболее часто (40%) отмечаются чувство слабости, усталости и боли в мышцах предплечья и плеча, которые носят преимущественно односторонний характер, а их выраженность увеличивается при физической нагрузке. Но отсутствие пульса или снижение его наполнения и напряжения на одной из рук, асимметрия систолического артериального давления на плечевых артериях отмечаются только в 15—20% случаев.
У 7—15% больных наблюдаются боли в шее, головокружение, преходящие моменты нарушения зрения, повышение артериального давления, одышка и сердцебиение [П.А.Тинигин и соавт., 1986; Е.Н.Семенкова и С.Ю.Генералова, 1998].
В этот период в 70% случаев можно выслушать систолический шум на общих сонных артериях, а у 15% больных наблюдается их болезненность (каротидиния) [Е.Н.Семенкова и С.Ю.Генералова, 1998]. Подобные физикальные явления нередко выявляются при аускультации и пальпации брюшной аорты, особенно при II и III анатомических типах заболевания.
В третью фазу болезни в сосудах преобладают явления фиброза, отмечаются стенозы артерий и признаки сосудистой недостаточности.
В этот период, по сравнению с ранней стадией заболевания, значительно чаще (50—70%) встречаются симптомы перемежающейся хромоты верхних, нижних конечностей, поражения сердечно-сосудистой системы, головного мозга и легких [Ishikawa К., 1986].
Кроме того, они носят более выраженный характер. Чувство слабости, усталости, боли в мышцах проксимальных отделов рук, чаще левой, снижение силы кисти возникают при меньшей физической нагрузке, в покое или во время сна. Иногда (20%) боли распространяются на левое плечо, нижнюю челюсть, область шеи и левую половину грудной клетки.
У 85—90% больных исчезает пульс на артериях предплечья и наблюдаются различия в систолическом артериальном давлении, измеряемом на плечевых артериях.
При прогрессировании воспалительного процесса в сосудах нарастает как частота, так и выраженность клинических синдромов, обусловленных ишемическими явлениями в отдельных органах или системах. Однако, несмотря на окклюзию подключичных или подмышечных артерий, критическая степень ишемии рук наблюдается редко, что связывают с медленным прогрессированием стеноза и развитием коллатералей.
У детей, особенно до 7 лет, заболевание протекает более остро, чем у взрослых. В дебюте в клинической картине преобладают общевоспалительные проявления: длительная фебрильная лихорадка, миалгии (70%) и артралгии (45%): поражения кожных покровов в виде узловатой эритемы (14%), эритемы на лице (14%), геморрагической или полиморфной сыпи (36%). [Г.АЛыскина, 1994; C.Hong et al., 1992].
Поражение глаз
Поражение сердца
Развитие кардиальной патологии при артериите Такаясу наиболее часто связано с поражением восходящего отдела аорты [А.Б.Сугралиев и соавт., 1995]. Наблюдается его уплотнение, дилатация, формирование аневризм. Часто (7—55%) встречается аортальная недостаточность, связанная с дилатацией аорты [E.Lupi-Herrera et al., 1977; S.Morroka et al., 1981; G.Kerr et al., 1994].
Клинические проявления патологии коронарных сосудов отмечаются у 6—38% больных и характеризуются болями в грудной области без четкой локализации, одышкой и сердцебиением, иногда приступами стенокардии и недостаточностью кровообращения, как правило, без характерных изменений на ЭКГ [P.Cipriano et al., 1977].
В основном они обусловлены воспалением стенки аорты и деструкцией устья одной коронарной артерии, чаще левой. Встречаются также изменения и в проксимальных и дистальных отделах венечных сосудов [В.Г.Странин и Л.М.Зыкова, 1986; Y.Emi et al., 1990]. При этом у больных преобладает III анатомический тип заболевания [J.Park et al., 1989]. Иногда отмечаются критические степени стенозов обоих сосудов [K.Tanaka et al., 1990].
Описано наблюдение развития инфаркта миокарда у женщины 45 лет в результате компрессии проксимального отдела огибающей артерии аневризмой левого аортального синуса [T.Nakano et al., 1986]. Наблюдаются случаи тромбоза полостей сердца, венечных сосудов и их аневризмы. Более чем у половины больных с клиническими признаками коронарной патологии нет четких изменений в сосудах на ангиографии.
При болезни Такаясу возможно поражение и миокарда. Результаты эндомиокардиальной биопсии свидетельствуют о том, что морфологические признаки миокардита (некроз миофибрил с мононуклеарной инфильтрацией интерстициальной ткани и образованием фокальных гранулем) встречаются почти у половины больных, наиболее часто в активную фазу заболевания [K.Talawar et al., 1988].
Миокардит рассматривается как одна из причин развития хронической недостаточности кровообращения. Отмечена положительная взаимосвязь между купированием (при проведении активной терапии глюкокортикоидами (ГК) и цитостатиками) морфологических признаков миокардита и уменьшением выраженности симптомов сердечной недостаточности.
При артериите Такаясу нередко отмечается расширение размеров сердца, обусловленное гипертрофией левого желудочка и межжелудочковой перегородки. Прослеживается определенная зависимость роста массы миокарда левого желудочка от выраженности аортальной регургитации, артериальной гипертензии и степени стеноза почечных артерии, особенно при наличии их двустороннего поражения.
Примерно у 5% больных развивается дилатационная кардиомиопатия [P.Chopra et al., 1977; S.Jalal et al., 1982; R.Subramanyan et al., 1989]. Описаны случаи фибринозного перикардита [W.Roberts & E.A.Wibin, 1966].
У 7—11% больных встречаются структурные изменения митрального клапана и стеноз левого атриовентрикулярного отверстия. Несмотря на частое выявление аортальной недостаточности, изменения со стороны аортального клапана, как правило, ограничиваются лишь утолщением его створок.
Артериальная гипертензия имеет место в 33—76% случаев [А.Б.Сугралиев, 1992). Ее развитие связывают с реноваскулярными механизмами, наиболее часто со стенозом почечных артерий и реже супраренальным сужением брюшного отдела аорты [S.Samantray, 1978; G.Kerr et al., 1994].
Другими возможными причинами артериальной гипертензии являются гиперренине-мия, обусловленная нарушением центральной гемодинамики на фоне аортальной регургитации, а также ишемия мозга, снижение эластичности стенки сосудов и нарушение функциональной активности барорецепторов [E.Ask-Upmark, 1961]. Стойкое повышение давления при артериите Такаясу относится к числу факторов, неблагоприятно влияющих на прогноз у больных.
Поражение сердца у детей наблюдается гораздо чаще, чем у взрослых. В острую стадию заболевания оно встречается в 90% случаев [Г.А.Лыскина, 1994]. В основном имеет место расширение границ сердца (45,4%). Артериальная гипертензия отмечается у 36% больных. Ее появление наблюдается через 1,5 года от начала заболевания и часто сочетается с умеренной протеинурией. У 14% больных течение заболевания осложняется инфарктом миокарда.
Поражение желудочно-кишечного тракта
При артериите Такаясу наблюдается частое (40—70%) поражение конечного отдела нисходящей части аорты и начального отрезка брюшной аорты. Нередко (36%) патологический процесс распространяется на непарные ветви брюшного отдела аорты — чревный ствол, общие печеночную, селезеночную и верхнюю брыжеечную артерии [А.В.Прокопенко, 1995].
Однако даже при гемодинамически значимых (более 50%) степенях стеноза редко наблюдаются явления ишемии висцеральных органов (печень, селезенка, кишечник), что, по-видимому, связано с коррекцией общего объёма кровотока по коллатералям.
Напротив, 41% детей жалуется на боли в эпигастральной области, которые, как правило, связаны с воспалением брюшной аорты и/или отходящих от нее непарных артерий [Г.А.Лыскина, 1994]. В некоторых случаях наблюдается картина острого живота. Упорный характер болей, их нарастание и иррадиация в поясницу требуют исключения расслаивающейся аневризмы брюшной аорты. Последняя встречается в 9% случаев.
Поражение почек
У 24—60% больных наблюдается вовлечение в патологический процесс артерий почек (больше левой, чем правой, или обеих). Нередко (28—38%) выявляются изменения в анализах мочи. Чаще всего (38%) встречается протеинурия и очень редко (2—9%) гематурия и цилиндрурия [Е.Н.Семенкова и С.Ю.Генералова, 1998; E.Lupi-Herrera et al., 1977].
Поражение легких
По данным ангиографии, поражение легочной артерии наблюдается у 70% больных [S.Snarma et al., 1990; I.Yamada et al., 1992]. Отмечаются стенозы и/или окклюзии лобарных и субсегментарных ее ветвей, особенно кровоснабжающих верхнюю долю правого легкого [K.Ishikawa, 1988; Y.Liu et al., 1994].
Однако клинические проявления наблюдаются менее чем у 25% больных. При этом встречаются периодические боли в грудной клетке, одышка, сухой кашель. У 20% формируется легочная гипертензия. Дилатация и аневризмы легочной артерии развиваются редко. Описано интерстициальное заболевание легких. [N.Green et al., 1986].
У детей поражение легочной артерии наблюдается примерно в 15% случаев. Наряду с одышкой нередко наблюдается кашель с кровохарканьем, что, по-видимому, связано с патологией мелких ветвей легочной артерии [Г.А.Лыскина, 1994]. При рентгенологическом исследовании легких отмечается усиление сосудистого рисунка, расширение корней легких, утолщение плевры. При этом на ЭКГ иногда регистрируются изменения, характерные для легочной гипертензии.
Поражение нервной системы
Изменения со стороны ЦНС, наряду с патологией дистальных отделов конечностей, являются одним из ведущих проявлений болезни Такаясу и встречаются почти у двух третей больных. Чаще всего они обусловлены локализацией воспалительного процесса в области экстракраниальных артерий, главным образом левой общей сонной артерии, ее внутренней ветви, правой общей сонной, а также позвоночных артерий. Они объединяются в синдром дисциркуляторной энцефалопатии.
Прослеживается определенная взаимосвязь между степенью стеноза левой общей сонной артерии и тяжестью патологических изменений со стороны головного мозга, которая особенно отчетливо выражена при существенном (на 50% и более) сужении просвета сосуда, а также при наличии двустороннего поражения этих артерий.
Именно в этой группе больных наиболее часто наблюдаются обморочные состояния, эпизоды острых нарушений мозгового кровообращения. Однако заболевание редко начинается с инсульта [П.А.Тинигин и соавт., 1986; Е.Н.Семенкова и С.Ю.Генералова, 1998].
Беспокоят умеренные головные боли в теменной, левой височной областях, не связанные с повышением артериального давления. У 10% больных они носят интенсивный характер, усиливаются во время приема пищи и напоминают таковые при болезни гигантоклеточным артериитом (ГКА).
Однако, в отличие от последнего заболевания, при артериите Такаясу не определяется болезненности, утолщения височной артерии, и в этом случае происхождение боли, по-видимому, связано с поражением проксимальных отделов левой общей сонной артерии или наружной ее ветви. При поражении позвоночных артерий наблюдаются головокружение, неуверенность походки и другие симптомы патологии со стороны мозжечка, более выраженные слева.
Нередко развиваются нарушения памяти, внимания и снижение работоспособности, которые усиливаются по мере нарастания церебральной ишемии. Более чем у 70% больных выявляются лабильные неврологические нарушения неклассических типов, относящиеся к категории расстройств чувствительности экстралемнисского генеза, а также особые клинические феномены, указывающие на поражение неспецифических структур головного мозга — пароксизмы катаплексии и приступы нарколепсии, расстройства сенсорного генеза, колебания уровня бодрствования и др. [Н.Н.Спирин, 1994].
Отмечаются отчетливые изменения высшей нервной деятельности с преобладанием астеноневротического и неврозоподобного синдромов. Нередко имеет место нарушение памяти, внимания и психической работоспособности модально-неспецифического характера, связанного с поражением стволово-гипоталамического уровня.
Выявленные изменения углубляются по мере нарастания степени церебральной ишемии с присоединением нарушения ассоциативно-логической памяти и формированием негрубой интеллектуальной недостаточности органической природы.
Со стороны периферической нервной системы для артериита Такаясу характерно наличие преимущественно симметричной полиневропатии или энцефалополиневрита с отчетливой диссоциацией по оси тела и наиболее выраженной в руках [Н.Н.Спирин, 1994].
У детей цереброваскулярный синдром встречается примерно в половине случаев и в основном проявляется головными болями, обмороками, судорогами, ухудшением зрения (27—36%), связанными с поражением сонных артерий [Г.А.Лыскина, 1994].
Другие проявления
Наиболее частым поражением кожи при артериите Такаясу является узловатая эритема и гангренозная пиодермия [S.Hall et al., 1985; C.Frances et al., 1990; G.Kerr et al., 1994]. Встречаются крапивница и панникулит [Е.Н.Семенкова и С.Ю.Генералова, 1998]. Реже наблюдается развитие сетчатого ливедо, феномена Рейно и кожного васкулита [A.Mousa et al.,1985].
Описана больная с острой интерстициальной пневмонией и коронарным васкулитом [S.Kreidstein et al., 1993].
Насонов Е.Л., Баранов А.А., Шилкина Н.П.
Системные васкулиты объединяют группу заболеваний, при которых наблюдается воспаление и разрушение сосудистых стенок, приводящее к ишемии органов и тканей. Системные васкулиты представлены артериитом Такаясу, гранулематозом Вегенера, узелковым периартериитом, синдромом Бехчета, облитерирующим тромбангиитом, гигантоклеточным артериитом и др. Системные васкулиты отягощаются поражением кожи, почек, сердца, легких, суставов, органов зрения и т. д. Диагноз подтверждают лабораторными тестами, результатами биопсии и висцеральной ангиографии. Терапия глюкокортикоидами, цитостатиками, сосудистыми препаратами позволяет уменьшить поражение жизненно важных органов, добиться клинической ремиссии.
- Классификация системных васкулитов
- Симптомы системных васкулитов
- Диагностика системных васкулитов
- Лечение системных васкулитов
- Прогноз и профилактика системных васкулитов
- Цены на лечение
Общие сведения
Заболевания, представленные первичными системными васкулитами, развиваются самостоятельно и характеризуются неспецифическим воспалением сосудистых стенок. Возникновение первичных системных васкулитов связано с нарушением иммунной реактивности, обусловленной, как правило, инфекционным агентом. Воспаление при системных васкулитах затрагивает все слои сосудистой стенки: оно может носить деструктивный характер, вызывать окклюзию сосуда, микроциркуляторные расстройства и, как следствие, ишемию органов вплоть до некрозов и инфарктов.
Вторичный васкулит является элементом другой патологии и рассматривается как ее локальное факультативное проявление или осложнение (например, васкулит при скарлатине, менингите, сыпном тифе, сепсисе, псориазе, опухолях и т. д.). Чаще системными васкулитами страдают мужчины средней возрастной группы.

Классификация системных васкулитов
Различают системные васкулиты с поражением сосудов мелкого, среднего и крупного калибра. Группа васкулярных поражений мелких сосудов представлена гранулематозом Вегенера, синдромом Чардж-Стросса, микроскопическим полиангиитом, эссенциальным криоглобулинемическим васкулитом, пурпурой Шенлейна-Геноха. Системные васкулиты с заинтересованностью сосудов среднего калибра включают болезнь Кавасаки и узелковый периартериит (полиартериит). К системным васкулитам крупных сосудов относятся болезнь Такаясу и артериит гигантоклеточный височный.
Симптомы системных васкулитов
Клиника системных васкулитов включает различные общие неспецифические симптомы: лихорадку, потерю аппетита, астенизацию, похудение. Кожный синдром при системных васкулитах характеризуется геморрагической сыпью, изъязвлениями, некрозами кожи. Мышечно-суставные поражения проявляются миалгиями, артралгиями, артритами. Изменения со стороны периферической нервной системы при системных васкулитах протекают в виде полиневропатии или множественной мононейропатии. Клиника висцеральных поражений может проявляться инсультами, инфарктом миокарда, поражением глаз, почек, легких и т. д.
При неспецифическом аортоартериите (болезни Такаясу) в гранулематозное воспаление вовлекается дуга аорты с отходящими от нее ветвями. Болезнь проявляется генерализованной болью, микроциркуляторными нарушениями в верхних конечностях, вовлечением сосудов брыжейки и легких, стенокардией, сердечной недостаточностью. Артериит гигантоклеточный височный (болезнь Хортона), входящий в группу системных васкулитов, протекает с воспалением сонных, височных, реже позвоночных артерий. Клиника поражения артерий проявляется головными болями, гиперестезией и отечностью кожи височной области, глазной симптоматикой, неврологическими нарушениями.
Болезнью Кавасаки, протекающей со слизисто-кожно-железистым синдромом, поражаются дети. Клиника включает лихорадку, конъюнктивит, диффузную пятнисто-папулезную сыпь, эритему, отеки, шелушение кожи. При данной форме системного васкулита отмечается лимфаденопатия, поражение языка, слизистых губ. При вовлечении коронарных артерий могут развиваться аневризмы, инфаркты.
Для узелкового панартериита (полиартериита, периартериита) характерны некротизирующие изменения в артериях среднего и малого калибра и признаки полисистемных поражений. На фоне общего недомогания развиваются почечный синдром (гломерулонефрит, злокачественная гипертензия, почечная недостаточность), артралгии, полиневриты, пневмонит, коронарит, микроинсульты.
Болезнь Шенлейн-Геноха относится к системным васкулитам, поражающим мелкие сосуды в результате перенесенного фарингита стрептококковой этиологии. Возникает обычно у детей; протекает с мелкопятнистыми кровоизлияниями, полиартралгиями и полиартритом, абдоминальным синдромом, иммунокомплексным гломерулонефритом.
Ангиит аллергический или синдром Черджа-Стросс связан с эозинофильной инфильтрацией стенок сосудов; протекает с клиникой бронхиальной астмы и эозинофильной пневмонии, полиневропатии. Обычно развивается у лиц с аллергическим анамнезом, а также посетивших тропические страны. При системном гранулематозном васкулите Вегенера поражаются сосуды воздухоносного тракта и почек. Болезнь проявляется развитием синусита, язвенно-некротического ринита, кашлем, затруднением дыхания, кровохарканьем, симптомами нефрита.
Синдром гиперергического системного васкулита (кожный или лейкоцитокластический васкулит) протекает с иммунокомплексным воспалением капилляров, артериол и венул. Типичны кожные проявления (пурпура, волдыри, изъязвления) и полиартрит. Для микроскопического полиангиита специфично развитие некротизирующего артериита, гломерулонефрита и капиллярита легочного русла.
Системный васкулит, протекающий в форме эссенциальной криоглобулинемии, обусловлен воспалением и окклюзией сосудов, вызванных воздействием криоглобулиновых комплексов. Ответный симптомокомплекс развивается после лечения пенициллинами, сульфаниламидами и др. лекарствами; проявляется пурпурой, крапивницей, артритами, артралгиями, лимфаденопатией, гломерулонефритом. Склонен к регрессии проявлений после исключения этиофактора.
Диагностика системных васкулитов
В ходе диагностики системного васкулита проводится всестороннее обследование пациента с консультацией ревматолога, невролога, нефролога и других специалистов. Проводят ЭКГ, эхокардиографию, УЗИ почек, рентгенографию легких и др. Рост СОЭ служит характерным, но неспецифическим признаком системных васкулитов. В венозной крови определяются Ат к цитоплазме нейтрофилов (ANCA) и ЦИК.
При ангиографическом исследовании выявляется васкулит сосудов малого и среднего диаметра. Наибольшей диагностической значимостью при системных васкулитах обладает биопсия пораженных тканей и их последующее морфологическое изучение.
Лечение системных васкулитов
Основные этапы терапии системных васкулитов складываются из подавления гипериммунного ответа с целью индукции клинико-лабораторной ремиссии; проведения иммуносупрессорного курса; поддержания стойкой ремиссии, коррекции органных нарушений и реабилитации. В основе фармакотерапии системных васкулитов лежит проведение противовоспалительного и иммуносупрессивного курса кортикостероидными гормонами (преднизолоном, дексаметазоном, триамцинолоном, бетаметазоном). Эффективно проведение пульс-терапии метилпреднизолоном.
Препараты цистостатического действия при системных васкулитах применяются в случаях генерализации и прогрессирования процесса, злокачественной почечной гипертензии, поражениях ЦНС, неэффективности кортикостероидной терапии. Применение цитостатиков (циклофосфана, метотрексата, азатиоприна) позволяет добиться подавления иммунных механизмов воспаления. Эффективно и быстро устраняют воспаление биологические препараты, инактивирующие ФНО (этанерсепт, инфликсимаб); НПВС (ибупрофен, напроксен, диклофенак).
Терапия антикоагулянтами и антиагрегантами (гепарином, дипиридамолом, пентоксифиллином) показана при признаках гиперкоагуляции и ДВС-синдрома. Нарушения периферической микроциркуляции корригируются назначением никотиновой кислоты и ее производных. В терапии системных васкулитов используются ангиопротекторы, вазодилататоры, блокаторы кальциевых каналов.
Кроме медикаментозных курсов при системных васкулитах показано проведение сеансов экстракорпоральной гемокоррекции (криоафереза и каскадной фильтрации плазмы), позволяющей удалить из крови циркулирующие антитела и иммунные комплексы. Терапия осложненных системных васкулитов требует согласованного сотрудничества ревматолога, нефролога, пульмонолога, отоларинголога, невролога, хирурга, окулиста и др.
Прогноз и профилактика системных васкулитов
Перспектива здоровья и трудоспособности при системных васкулитах определяется формой патологии, возрастом заболевшего, эффективностью лечения. Комплексное и этапное лечение системных васкулитов уменьшает число летальных и инвалидизирующих исходов.
Профилактика системных васкулитов состоит в исключении контактов с инфекционными агентами и аллергенами, отказ от необоснованных прививок и назначения лекарств.
Быстрые факты и общая информация
Артериит Такаясу, также называемый синдромом Такаясу или неспецифическим аортоартериитом, является редкой формой васкулита, включающего воспаление в стенках самых крупных артерий в организме: аорты и ее основных ветвей.
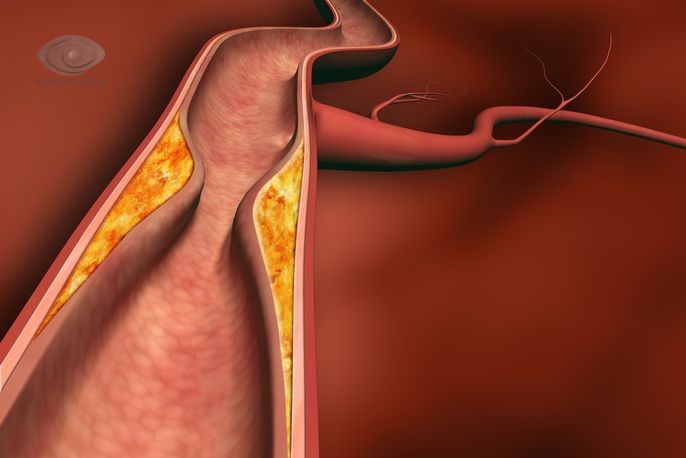
Заболевание возникает в результате атаки собственной иммунной системы организма, вызывая воспаление в стенках артерий. Воспаление приводит к сужению артерий, и это может уменьшить приток крови ко многим частям тела.
Иногда пациенты с неспецифическим аортоартериитом могут не иметь симптомов, а сама болезнь встречается настолько редко, что врачи не могут ее легко распознать и вовремя диагностировать человеку.
Что такое синдром (болезнь) Такаясу?
Синдром Такаясу является одним из многих видов васкулита. Васкулит характеризующееся воспалением кровеносных сосудов, а артерии представляют собой тип кровеносных сосудов. При артериите Такаясу это воспаление происходит в стенках крупных артерий: аорты и ее основных ветвей. Эти кровеносные сосуды снабжают кровью голову, руки, ноги и внутренние органы, такие как почки.
Стеноз может вызывать симптомы (то, что вы чувствуете) и проблемы, начиная от раздражающих до опасных:
- боль при использовании руки или ноги;
- головокружение, головные боли или обмороки;
- слабость и усталость;
- высокое кровяное давление (артериальная гипертензия);
- боль и стеснение в груди;
- инфаркт миокарда;
- инсульт.
Другие симптомы, которые могут наблюдаться у пациентов с болезнью Такаясу, включают потерю веса, лихорадку, разницу в кровяном давлении между двумя руками (из-за стеноза), изменения цвета рук или ног из-за отсутствия адекватного кровотока. Но поскольку эти признаки неспецифичны и обычно развиваются медленно, они могут вызвать у некоторых пациентов задержку в диагностике.
Причины и факторы риска артериита Такаясу
Как и при большинстве видов васкулитов, причина болезни Такаясу не известны. Редко можно увидеть более одного случая в семье, и роль генетики неясна. Связь между болезнью Такаясу и инфекцией также не была доказана.
Синдром Такаясу считается аутоиммунным заболеванием, что означает, что организм подвергается нападкам со стороны собственной иммунной системы. При артериите Такаясу иммунная система атакует кровеносные сосуды.
Артериит Такаясу встречается редко, поражая, возможно, одного из 200 000 человек. Чаще всего встречается у людей в возрасте 15–40 лет, однако иногда поражает детей младшего возраста или взрослых среднего возраста. 9 из 10 пациентов — женщины. Неспецифический аортоартериит, кажется, чаще встречается в Восточной Азии, Индии и, возможно, в Латинской Америке, чем в регионах России. Тем не менее, болезнь очень редкая, даже для этих стран и встречается в широком диапазоне этнических групп.
Как диагностируется синдром Такаясу?
Существуют различные типы ангиограмм, в том числе стандартные, которые включают инъекцию красителя непосредственно в артерию во время проведения рентгенологического исследования. Менее инвазивные типы ангиографии используют другой метод визуализации, такой как компьютерная томография, и называется КТ-ангиография или КТА. Когда используется МРТ — магнитно-резонансная томография — это называется магнитно-резонансная ангиография или МР-ангиография, МРА.
Большие артерии также могут воспалиться при некоторых других заболеваниях. Примеры включающие другие типы васкулита: гигантоклеточный артериит (болезнь пожилых людей), рецидивирующий полихондрит, синдром Когана и болезнь Бехчета. Некоторые инфекции могут также вызвать воспаление в крупных артериях.
Пациенты с болезнью Такаясу могут также иметь анемию из-за хронического (длительного) воспаления. Анемия также проверяется с помощью анализа крови. Ни один из этих анализов крови не может сказать вам точно, есть ли у вас неспецифический аортоартериит, и эти анализы крови могут быть ненормальными при многих других заболеваниях.
Пациенты с синдромом Такаясу могут не иметь признаков, заболевание настолько редкое, что врачи не могут её легко распознать. По этой причине диагностика болезни часто происходит с задержкой.
Как лечится синдром Такаясу?
Ревматологи, как правило, являются экспертами с самым большим оптом и знаниями этой болезни. Следовательно, они руководят всем процессом лечения за этими пациентами, особенно теми больными, которым необходимы иммунодепрессанты. К другим врачам, которые могут понадобиться пациентам, относятся кардиолог и сосудистый хирург. Командный подход может предложить лучший уход для пациентов с этим заболеванием.
Врачи часто назначают эти препараты для лечения других ревматических заболеваний, но они также используют их для лечения синдрома Такаясу. Нет достаточных доказательств того, что эти препараты определенно эффективны при лечении неспецифического аортоартериита. Исследования продолжаются, ученные постоянно ищут новые лекарства для лечения неспецифического аортоартериита.
Некоторые эксперты советуют рутинное использование низких доз Аспирина. Предполагается, что это поможет предотвратить образование тромбов в поврежденных артериях. Терапия синдрома Такаясу также включает обследование высокого кровяного давления и высокого уровня холестерина, а также лечение, если эти проблемы присутствуют.
Для длительного повреждения артерий иногда требуется сосудистая процедура или хирургическое лечение. Это может включать ангиопластику (расширение суженного или заблокированного кровеносного сосуда), с или без размещения стента, для того, чтобы подпереть сосуд. Другой вариант лечения — шунтирование, операция по перенаправлению кровотока вокруг закупорки в кровеносном сосуде.
Прогноз и жизнь с артериитом Такаясу
Артериит Такаясу является хроническим заболеванием и может нуждаться в длительном лечении. У некоторых пациентов нет симптомов или присутствуют только легкие признаки заболевания, однако другие являются инвалидизирующими или нуждаются в операции более одного раза. Побочные эффекты от лекарств, в основном глюкокортикоидов, могут вызывать беспокойство. Пациенты, принимающие иммунодепрессанты, подвержены риску инфекций.
Поскольку артериит Такаясу может вызвать проблемы с сердцем, высокое кровяное давление и инсульт, пациентам с болезнью Такаясу следует поговорить со своим врачом о способах снижения риска возникновения этих серьезных проблем. Мерить артериальное давление на руке часто не правильно, потому что оно будет ложно низким из-за заблокированных артерий, поэтому врачу может потребоваться мерить артериальное давление на ноге.
Заболевание может повториться после лечения или может незаметно усугубиться. Часто очень трудно понять, рецидивировал ли синдром Такаясу снова. Таким образом, большинству пациентов нужны частые визиты к врачу и проведение ангиограмм.
Читайте также:


