Боли в суставах осложнение после прививки
Ложный сустав, как осложнение после перелома

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.

Ложный сустав после перелома – нарушение трубчатой кости с появлением подвижности в несвойственных ей частях.
Ложный сустав появляется после 3% переломов, зачастую возникает после перелома шейки бедра , лучевой кости, врожденное — на голени.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Составляя 0,5% всех врожденных поражений двигательной системы.
По происхождению выделяют:
- приобретенные;
- врожденные.
- фиброзные без утраты вещества кости;
- истинные;
- поражения с утратой костного вещества.
По способу формирования:
- нормотрофические;
- атрофические;
- гипертрофические.
- врожденные отклонения развития костей;
- остеопороз;
- травмы;
- раковые опухоли;
- эндокринные проблемы;
- неправильное питание;
- интоксикация;
- рахит;
- беременность.
- ошибки при операции;
![]()
- неграмотно наложенный гипс;
- раннее снятие гипса;
- неправильно осуществленная смена гипса;
- смещение отломков кости в гипсе;
- ранняя нагрузка на конечность;
- заражение раны.
Клиническая картина нарушения всегда зрительно выражена.
Наиболее частое место появления этого отклонения сосредоточивается в области голеностопа, поэтому в глаза бросается искривление, возникающее при развитии ложного сустава.
Если на больную ногу дать нагрузку, то в месте поражения она будет подворачиваться, т.к. мышцы этой ноги крайне слабы.
- боль в месте повреждения весь период лечения;
- деформация в месте поражения;
- нездоровая подвижность;
- нарушение опоры и походки;
- уменьшение тонуса мышц конечности;
- подвижность в суставах выше и ниже травмы ограничена;
- отеки частей конечности ниже перелома;
- на рентгене — явная линия перелома, смещение.
Диагноз ставится травматологом на базе анамнеза, клинической картины, времени, минувшего с момента повреждения. Если прошел средний срок, требующийся для сращения перелома, то это свидетельствует о замедленном восстановлении.

В случае, когда срок сращения превышен в несколько раз, диагностируют ложный сустав.
Такое деление в медицине условно, но имеет огромное значение при выборе алгоритма лечения. При замедленном сращении имеется шанс на сращение. При возникновении ложного сустава самостоятельное восстановление невозможно.
Основной способ диагностики — рентген.
На рентгене определяются гипертрофический и атрофический псевдоартроз:
- Гипертрофическому псевдоартрозу свойственен активный рост ткани кости в месте травмы. На рентгене — расширение концов отломков.
- При атрофическом поражении видны границы концов костей перелома. Центральная часть его может не иметь границы, если образовался грубый рубец, но края линии перелома хорошо видны.
Имеются консервативные способы (введение лекарств, электростимуляция и т.п.), но основным в лечении является операция — компрессионный остеосинтез.
Принципы хирургического лечения:
При поражении пользуются 
аппараты Илизарова, Калнберза и т.п.
При объединении качественного соединения отломков, удержания посредством аппаратов и пластики кости существенно улучшаются результаты лечения.
При поражении большеберцовой кости остеосинтез дает возможность достичь сращения без операции, нейтрализовать воспаление. Срок нахождения конечности в аппарате и сращения — до 8 мес. Нагружать конечность можно через 2 мес. после процедуры.
Лечение тогда зачастую хирургическое. Если в нем нет необходимости, следует носить ортезы.
Одно из условий сращения — прочность соединения отломков.
Пренебрежение этим правилом — причина повторения болезни, и требует новой операции.
Профилактики врожденного ложного сустава не существует.
А профилактика приобретенных дефектов — адекватное лечение переломов, качественное обездвиживание больного органа.
Люди зачастую просят раньше снять гипс потому, что ничего не болит, надо куда-то уезжать или работать. Делать этого нельзя, т.к. если снять гипс раньше, в месте травмы возникнет ложный сустав.
Чтобы не допустить развития этого отклонения, последствием которого становится инвалидность, а лечение может требовать нескольких операций, следует придерживаться всех врачебных предписаний, а после снятия гипса использовать эластический бинт.
С точки зрения анатомии, бедром называется часть ноги от колена и до тазобедренного сустава. Бедренная кость является самой длинной в человеческом теле. А тазобедренный и коленный суставы самыми крупными и прочными.
Боль в бедре может возникать в разном возрасте. Появляться при физических нагрузках или в покое. Носить временный характер или беспокоить постоянно. Вызывать её могут самые разные причины. Возникать она может в области паха, в передней или задней поверхности ноги, отдавать в колено и даже в поясницу. Бывает так, что само бедро к ней не имеет никакого отношения, а причина неприятных ощущений кроется совсем в другом месте.

Доставлять массу неудобств может даже незначительный дискомфорт в области бедра, особенно если вы любите активный образ жизни. Болевые ощущения, возникающие после физических нагрузок, считаются безопасными. При условии, что они проходят в течение двух-трех дней и не сопровождаются, отеком и покраснением тканей, хрустом или щелчками в кости.
У людей ведущих сидячий образ жизни боли в бедре могут появляться при ходьбе, при непривычных, высоких нагрузках или при резком изменении положения. Обычно они проходят сами. Однако их появление – первый сигнал того, что в суставе начались патологические изменения, которые в будущем могут привести к развитию серьезных заболеваний.
Помимо этого, боль в мышцах бедра может быть вызвана причинами травматического или нетравматического характера.

Почему могут возникать боли и дискомфорт? Самая распространённая причина – это разные травмы, к которым относятся:
- Повреждения связок и мышц.
- Закрытые травмы тазобедренного сустава и повреждения костей таза, особенно лобковой или крестца.
- Травмы первого поясничного позвонка.
- Переломы шейки бедра – самого узкого места в бедренной кости, которое особенно часто страдает у пожилых людей.
- Повреждения коленного сустава.
По статистике большая часть травм, более 6% от всех возможных переломов, составляют именно повреждения шейки бедра. До 90% случаев приходится на пожилой возраст.
Появляться боль в мышцах бедра может не только в результате травмы, но и с возрастом. Почему так происходит? Как правило, причина этого – изнашивание сустава. Часто у людей преклонного возраста наблюдается нарушение выработки синовиальной жидкости, которая служит основной смазкой.
Чрезмерное трение поверхностей кости сначала будет вызывать боль в бедре при ходьбе, а при серьезных повреждениях и в состоянии покоя. Однако это далеко не единственная причина. Если вы не падали и не ударялись, то боли в суставе может вызвать:
- Артроз тазобедренного сустава, болезнь, часто встречающаяся у людей после 40 и характеризующаяся медленным, в течение двух-трех лет, развитием. Основная особенность – ноющая боль, которая локализуется в паху или распространяется вниз по передней и внутренней поверхности, а иногда отдает в колено. На ранних этапах развития, как правило, болит бедро при ходьбе, подъёме по лестнице, при попытке встать с кровати или стула. Постепенно делать эти простые действия становится все труднее, а неприятные ощущения и скованность начинают появляться и в покое.
- Воспаление синовиальной сумки, сухожилий и связок. Может возникать в левом, в правом или же в обоих суставах одновременно. Чаще, из-за любви к высоким каблукам, этим недугом страдают женщины. Основное отличие – неприятные ощущения возникают в верхней области и распространяются по наружной поверхности ноги.
- Воспаление тазобедренного сустава. По статистике такая форма артрита бывает только в 4% случаев, чаще эта болезнь поражает колено, запястье или кисть. Однако причиной может быть и она. Если болевые ощущения распространяются как по передней, так и по задней поверхности, а сама нога стала плохо двигаться, то, скорее всего, это артрит.
- Асептический некроз головки кости. Такой диагноз врачи ставят примерно 5% пациентов, обратившихся с жалобами на скованность и дискомфорт в ноге. Во многом симптомы этой болезни совпадают с артрозом, но в отличие от него развиваются буквально за несколько дней. Вызвать некроз могут травмы, долгий прием высоких доз кортикостероидов, аутоиммунные заболевания и любые другие факторы, вызывающие нарушение кровообращения в суставе.
- Ревматическая полимиалгия – редкое заболевание, которое обнаруживается всего у 1% людей. Врачи не могут точно сказать, почему возникает такая патология. Чаще всего она является осложнением после перенесённой вирусной инфекции, обычно после гриппа и проявляется только у людей старше 50 лет. Иногда спровоцировать её может сильный стресс. Основной признак – сильные боли, возникающие в верхней части ноги, распространяющиеся вниз по передней, внутренней и задней поверхности бедра и отдающие в поясницу или колено. Сопровождаются они общей слабостью и невозможностью что-то делать самостоятельно. Часто такие пациенты не могут даже сами дойти до врача.

Что делать если появилась боль в бедре? В первую очередь не откладывать визит к врачу и не заниматься самолечением. Причин, по которым она может возникнуть множество, не всегда они связаны с суставами или мышцами. В некоторых случаях это могут быть заболевания совсем других органов. Именно поэтому не стоит пытаться поставить диагноз самостоятельно, основываясь только на своих ощущениях. Помимо нарушений в тазобедренном суставе, боли может вызывать:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Синдром грушевидной мышцы – возникает из-за ущемления седалищного нерва и проявляется болью, которая распространяется по ноге вниз с задней стороны бедра, отдает в колено и иногда в поясницу. Ущемление нерва вызывает сильный спазм мышцы, что, в свою очередь, ограничивает движения ноги и приводит к появлению боли в бедре.
- Защемление нерва в нижнем отделе позвоночника также может вызывать боль, отдающую в левый или правый тазобедренный сустав.
- Сердечно-сосудистые заболевания, вызывающие стойкое сужение аорты и подвздошных артерий, которые питают суставы таза и нижних конечностей.
- Синдром подвздошно-поясничной мышцы, при котором происходит повреждение бедренного нерва и проходящих рядом мышц. Вызвать его могут различные травмы, изменения в позвоночнике или заболевания органов брюшной полости. Обычно неприятные ощущения в этом случае появляются с внутренней стороны ноги и в паху.
- Опухоли бедренной кости, костей таза или же метастазы, которые могут возникать, например, при раке предстательной железы.
- Инфекции, поражающие кости и суставы, такие как остеомиелит, туберкулез тазобедренного сустава или абсцессы, которые могут возникать при осложненном аппендиците.
- Воспалительные заболевания женской или мужской половой сферы. В этом случае неприятные ощущения, как правило, возникают в паху и на внутренней стороне ноги.
При появлении боли в бедре, особенно если она возникла внезапно и усиливается со временем необходимо как можно быстрее обратиться к врачу. Только при правильно поставленном диагнозе вы получите эффект от лечения.

В отличие от взрослого человека боли у ребенка, если они не связаны с травмой, могут возникать совсем по другим причинам. Это может быть:
- Врожденный вывих, причиной которого в большинстве случаев является нарушенное формирование тазобедренного сустава. Обычно такую патологию замечают почти сразу после рождения, но в некоторых случаях она может проявиться у ребенка и в более позднем возрасте.
- Остеохондропатия тазобедренного сустава – патология, которая может возникнуть у ребенка в период его активного роста, то есть от 4 до 14 лет и привести к нарушению в развитии сустава. Проявляется дискомфортом, хромотой и постепенной потерей подвижности ноги.
- Эпифизеолиз головки кости – патология, при которой у ребенка происходит остановка роста кости, приводящая к асимметрии ног в старшем возрасте. Точно сказать, почему возникает такое нарушение, врачи не могут. Но чаще всего оно появляется из-за травмы в области бедра. Обычно встречается у подростков ведущих активный образ жизни и особенно у тех, кто увлекается футболом и баскетболом.
- Остеомиелит и как его следствие коксит – воспаление тазобедренного сустава.
- Скрытые переломы, которые могут возникнуть у ребенка при нарушении процесса формирования кости, например, из-за рахита.
Но даже это далеко не все причины, которые могут вызывать боль в бедре у детей. Именно поэтому если ребенок жалуется на дискомфорт в этой области не стоит откладывать визит к педиатру или детскому ортопеду. Своевременное обращение к специалисту поможет избежать множества проблем в будущем.
Тяжелые последствия вирусных инфекций

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Ревматический полиартрит возникает обычно после перенесенных ангин или гриппа. Заболевание начинается остро, с высокой температуры. Суставы (обычно крупные) поражаются симметрично, они отечны и резко болезненны на ощупь. Боли проходят после назначения противовоспалительного лечения (антибиотики, неспецифические противовоспалительные средства).
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Одним из важных моментов является элементарное соблюдение правил личной гигиены. Нос можно промывать два раза в сутки с применением хозяйственного мыла: оно не дает возможности попадания во внутрь инфекции и вирусов, удаляя их и купируя размножение на слизистой.
При миозите сильно болят мышцы, они ослабевают и имеют тенденцию к атрофии. Может поражаться сразу несколько мышечных групп: шейные, мышцы грудной клетки и поясничной области. В таком случае заболевание переходит в иную форму и в медицинской терминологии имеет наименование полимиозита.
В некоторых случаях нельзя затягивать и нужно вызывать скорую помощь. Учитывая вышеперечисленные моменты, нужно быть в курсе того, что при гриппе данные симптомы являются распространенными, что отличает заболевание от других вирусных инфекций и простуд.
Почему прививку ставят под лопатку
Зона под лопаткой – самая удачная для быстрого рассасывания вакцины. Риск возникновения местных осложнений в этой области гораздо ниже, как и риск застоя вакцины и возникновения шишки на этом месте.
Под лопатку прививку ставят детям от года и взрослым, а вот жировой слой маленьких детей не дает правильно провести процедуру.
Прививки под лопатку ставят от дифтерии и столбняка. Также в эту область прививают от энцефалита, кори, краснухи и коклюша. В эту же область показаны инъекции от паротита и гриппа.
Отмечено, что болезненность этой области достаточно высока, и редко у кого не возникает неприятных ощущений. Особенно сильно болит лопатка после прививки от дифтерии и столбняка.
Почему после ОРВИ происходят осложнения
Почему грипп провоцирует такой симптом, когда ноги болят? Это может происходить как во время болезни, так и после выздоровления. Врачи объясняют данный процесс нарушением циркуляции крови и лимфы по сосудам, что приводит к задержке антител в суставах.
Поскольку иммунная система находится на стадии борьбы, то она атакует как болезненные, так и здоровые клетки. Что с этим делать?.

Во-первых, следует знать о влиянии антибиотиков на данный процесс. Именно они задерживают циркуляцию крови, что и приводит к атаке антителами здоровых клеток.
Человек начинает чувствовать ломоту по всему телу, особенно в суставах, которыми он плохо начинает двигать и вертеть. Сгибание и разгибание становится болезненным.
Во-вторых, направить силы на устранение гриппа. Именно он провоцирует иммунную атаку на здоровые клетки. Следует помочь организму уничтожить вирусы, чтобы они не повышали температуру и не делали иммунитет активным для борьбы.
Лучше проводить профилактику болезни, нежели лечить ее. Здесь помогут такие советы:
- Правильное питание, которое способствует укреплению иммунитета.
- Ведение активного образа и полноценный отдых. Следует чередовать бодрствование и сон, чтобы организм находился в тонусе и постоянно был отдохнувшим.
- Избегание стрессов, которые провоцируют снижение иммунитета.
После гриппа, если начинают болеть ноги, можно использовать противовоспалительные лекарства и болеутоляющие средства:
- Нимесулид.
- Диклофенак.
- Анальгетики.
Дополнительными процедурами, способствующими выздоровлению и снятию болезненности ног, являются:
- Массаж.
- Компрессы.
- Теплые ванны.
- Отвары из трав.
- Полный покой, пока воспалительный отек не будет снят.
- Перематывание болезненного сустава эластичным бинтом для восстановления кровообращения.
От такого отношения часто страдают именно ноги. Заглушив неприятные симптомы медикаментами, можно не заметить развития серьёзных последствий, которые чаще всего опаснее самого вируса. Особенно внимательно к проявлениям гриппа, ОРВИ следует относиться при таких состояниях:
- диагноз – артрит, был поставлен до начала ОРВИ;
- присутствуют реакции на любые виды аллергенов;
- часто болят икры ног как результат сосудистых нарушений;
- длительно производилось лечение антибиотиками или аспирином;
- имеются хронические заболевания: сахарный диабет, нарушения в сворачиваемости крови, сердечно-сосудистые патологии.
Тяжелее всего переносят последствия гриппа старики и дети, но молодость и здоровье ещё не гарантия отсутствия осложнений.
Поставили укол и задели седалищный нерв – что делать?
Часто для лечения врачи прописывают внутримышечные инъекции (уколы), которые ставятся в верхний наружный квадрант ягодицы. Это место является самым безопасным для такого лечебного воздействия: седалищный нерв скрыт под толщей мышц, нет крупных кровеносных сосудов.
Для большинства подобный курс процедур проходит без каких-либо особенностей, но есть такие пациенты, у которых нерв, в силу индивидуальных особенностей или недостаточной массы тела, расположен близко под поверхностью кожи.
У таких людей во время или после инъекции возможно появление сильной боли, онемения ноги, и тогда можно предположить, что укол задел седалищный нерв.
Вероятность возникновения подобной неприятности при грамотно проведенной инъекции ничтожна, но полностью ее исключить нельзя. Нужно сообщить врачу, если после внутримышечного укола ощущается:
- боль в ягодице с одной стороны, отдающая в ногу, поясницу;
- онемение;
- покалывание;
- больно сидеть, ходить, появляется вынужденная хромота;
- легкий паралич.
При появлении таких симптомов нужно немедленно обратиться к врачу-неврологу за назначением грамотного комплексного лечения.
Что делать, если задет седалищный нерв при уколе, боль нестерпимая, а к врачу обратиться невозможно? Если возникает такая ситуация, то можно, в качестве доврачебной помощи:
- Использовать противовоспалительные мази обладающие согревающим эффектом: Финалгон, Випросал, Кармолис, Беталгон.
- Противовоспалительные, обезболивающие мази: Диклофенак , Кетопрофен, Индометацин, Ибупрофен .
- Хорошее согревающее, анальгезирующее действие оказывает применение перцового пластыря. Небольшой кусочек следует наклеить на то место, которое задели при инъекции.
- Можно приобрести в аптеке ортопедические пластыри , применяемые для лечения различных невралгий, например: Нанопласт форте, Дорсапласт, BANG DE LI.
- В равных долях смешать тертый картофель, мелко смолотый свежий корень хрена, столовую ложку меда, распределить равномерно массу по марле. На место поражения нерва намазать немного подсолнечного масла, положить компресс, укутать, сверху прижать подушкой. Лежать час, стараясь терпеть сильное жжение. Повторить через день.
- Намазать на больную ягодицу немного подсолнечного масла, сверху нанести слой пихтового, укрыть целлофаном, положить теплую грелку. Жжение при этой процедуре нормально, надо потерпеть.
- Смесь из кашицы листа алоэ с порошком не жгучего красного перца нанести на марлю, наклеить в качестве компресса на больное место, укрыть целлофаном, оставить на ночь, спать под теплым одеялом. 5-6 таких регулярных процедур помогут значительно облегчить неприятные ощущения.
- Натуральный пчелиный воск растопить, потом осторожно нанести на смазанную растительным маслом поверхность кожи, укутать, оставить до полного остывания. Повторять раз в день.
- Ванны. Заварить килограмм сосновых побегов, настоять, остудить, процедить, вылить в ванну, принимать перед сном. Курс лечения 10 дней.
Вылечить задетый иглой во время укола седалищный нерв в домашних условиях сложно, долго, и всегда есть риск развития различных осложнений.
Своевременное обращение к врачу-неврологу, индивидуально подобранное комплексное лечение, включающее медикаментозную терапию , массаж , физиопроцедуры и лечебную гимнастику , может повысить вероятность полного исцеления, снизить риск осложнений, связанных с кратковременным параличом ноги и нарушением ее функций.
Кстати, сейчас вы можете получить бесплатно мои электронные книги и курсы, которые помогут вам улучшить ваше здоровье и самочувствие.
Получите уроки курса по лечению ущемления седалищного нерва БЕСПЛАТНО!
Симптомы
СПРАВКА! В состав вакцины от гриппа могут входить 2 вида микроорганизмов: живые (ослабленные, помогающие сформировать иммунитет) либо инактивированные (убитые). Препараты полностью безопасны, не содержат ртутьсодержащие вещества и консерванты.
Чаще всего, неприятныу симптомы появляются не сразу, а через некоторое время.
- Сперва пациента начинает беспокоить боль: слабая вначале, постепенно она нарастает и из точки укола распространяется по всей руке.
- Зона укола краснеет и воспаляется, кожа становится горячей на ощупь.
- Иногда на месте инъекции появляется припухлость, реже – абсцесс. Если отек не превышает 4-5 см в диаметре и спадает через 2-3 дня – беспокоиться повода нет.
- Чувствительность конечности нарушается, рукой больно шевелить.
Все вышеописанные симптомы называются поствакцинальными реакциями и не требуют особого лечения, но только в том случае, если через 2-3 суток после процедуры пациент приходит в норму.
Поствакцинальными называются изменения, происходящие в организме после проведения профилактической вакцинации и являющиеся физиологическими реакциями. Они не оставляют последствий для здоровья и характеризуются непродолжительностью (от нескольких часов до недель).

Поствакцинальные реакции могут быть:
- местные – затрагивают только место введения препарата (например, покраснение, болезненность и отек);
- общие – влияют на весь организм (например, повышение температуры тела).
Одной из общих поствакцинальных реакций может быть артрит.
Все поствакцинальные реакции могут быть:
- слабыми;
- средними;
- сильными.
О силе местных реакций судят по степени выраженности изменений в месте инъекции. Общие поствакцинальные реакции в основном оцениваются по степени повышения температуры тела.
В настоящее время средние и сильные реакции на введение вакцин отмечаются редко. Это связано с высоким качеством современных вакцин. Если у ребенка отмечалась сильная поствакцинальная реакция на введение какого-либо препарата, то повторное введение того же средства противопоказано.
По клиническим проявлениям поствакцинальный артрит похож на реактивный, а по своей морфологической характеристике он является иммунным синовитом.
Поствакцинальный артрит могут вызывать любые вакцины: 
- против краснухи;
- против кори;
- БЦЖ;
- АКДС;
- против ветряной оспы;
- против вирусных гепатитов (В и А);
- против эпидемического паротита;
- другие.
Особенности течения поствакцинальных артритов зависят от типа используемых вакцин.
В большинстве случаев поствакцинальный артрит у детей возникает после введения вакцины краснухи, реже – свинки, ветряной оспы или коклюша. У взрослых это осложнение чаще появляется после вакцинации от туберкулеза (вакцина БЦЖ).
Если пациент недавно перенес реактивный артрит или болезнь Рейтера вызванные шигеллой или сальмонеллой, и вводится вакцина против этих возбудителей, то существует риск рецидива воспаления.
Механизм возникновения поствакцинальных реакций связан с тем, что введение любой вакцины вызывает физиологичные изменения в организме: активизация клеток иммунной системы, образование защитных антител и другие реакции. Иногда эти процессы могут сопровождаться клиническими симптомами.
Причины возникновения поствакцинального артрита связывают с индивидуальными особенностями организма, патологией иммунной системы. Доказан повышенный риск возникновения этого состояния у людей, имеющих антиген HLA-B27.
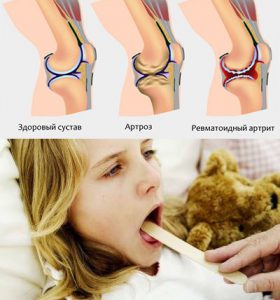
Симптомы поствакцинального артрита у детей
Типичные проявления поствакцинального артрита следующие:
Редко воспаление суставов может сочетаться с симптомами васкулита или аллергической реакции (покраснение, зуд, отечность в месте введения вакцины). Иногда поствакцинальный артрит возникает вместе с патологическими признаками, схожими с проявлениями болезни Рейтера. Однако инфицирования хламидиями или другими микроорганизмами не наблюдается.

Возможно возникновение артралгии без внешних изменений суставов.
Как правило, течение поствакцинального артрита доброкачественное. Проявления заболевания обычно проходят полностью, возможно даже спонтанно за 10-14 дней. Но при следующем плановом введении вакцины симптомы артрита могут вернуться с большей интенсивностью. Если поражение сустава не исчезает или даже усиливается, значит, скорее всего, это не поствакцинальный, а какой-либо другой артрит.
В редких случаях возможно тяжелое течение поствакцинального артрита с хронизацией процесса. Как правило, такой вариант возникает после введения вакцины против краснухи (моно- или в составе других препаратов). Этот артрит является уже не поствакцинальной реакцией, а побочным эффектом от введения вакцины.
Из-за того, что проявления патологии возникают отсрочено, через несколько недель после вакцинации, и быстро исчезают, многие родители не догадываются об их связи со сделанной прививкой.
Существуют особенности течения артрита, в зависимости от введенной вакцины и места введения. Так, у взрослых больных описаны характерные проявления артрита, после введения БЦЖ для лечения онкологической патологии мочевого пузыря. При этом у женщин при внутримышечном введении вакцины возможно возникновение симметричного артрита мелких суставов, напоминающего ревматоидный, который сопровождается утренней скованностью. А у мужчин при введении препарата в виде инстилляций в мочевой пузырь возможно возникновение асимметричного моноартрита с поражением суставов нижних конечностей и крестцово-подвздошных сочленений.
Специфических методов определения поствакцинального артрита не существует.
Основные мероприятия направлены на исключение более тяжелых вариантов артрита – ревматоидного, ревматического, инфекционного и других. Для этого необходимо обратиться к врачу сразу после появления симптомов заболевания.
Помогают в постановке диагноза сведения о проведенной профилактической вакцинации в течение последнего месяца. Поэтому родителям следует знать, какой препарат вводился ребенку и когда. Если побочные эффекты во время использования каких-либо медикаментов или аллергические реакции возникали ранее, необходимо сообщить специалисту их характер и то, какими лекарственными средствами эти симптомы купировались.
План обследования включает:
- Лабораторные исследования:
- Инструментальные исследования: рентгенография пораженных суставов для исключения деструктивных и других изменений. Могут также использоваться УЗИ сустава, КТ и МРТ, диагностическая пункция.
Лабораторные исследования включают в себя:
- общий и биохимический анализы крови для исключения воспалительных и инфекционных изменений;
- специальные исследования: определение ревматоидного фактора, антинуклеарных антител, циркулирующих иммунных комплексов, иммуноглобулинов различных классов, антигенов HLA.
Лечение поствакцинального артрита
В случае истинного поствакцинального артрита, симптомы заболевания проходят даже при отсутствии терапии. Однако для наблюдения и проведения диагностических ме 
роприятий ребенок должен находиться в стационаре.
Применяются следующие методы лечения:
- Медикаментозные средства:
- нестероидные противовоспалительные препараты – для уменьшения проявлений воспаления, боли;
- симптоматические средства – обезболивающие, противоаллергические и другие препараты.
- Курс физиотерапевтических процедур – показан после стихания воспалительного процесса.
- Лечебная физкультура – проводится при остаточных проявлениях заболевания для восстановления полного объема движений в суставах.
Прогноз заболевания благоприятный. Через 10-14 дней симптомы полностью исчезают, не оставляя после себя никаких патологических изменений.
Специфических мер профилактики поствакцинального артрита не существует. Однако после возникновения подобного побочного эффекта от введения препарата, многие родители начинают бояться проведения профилактической вакцинации. Совсем отказываться от прививок не стоит, ведь они направлены на защиту организма от серьезных инфекционных заболеваний. Но чтобы предотвратить возможные побочные эффекты в будущем, введение вакцин следует проводить по индивидуальному графику под контролем врача-иммунолога.
Современные препараты обладают низкой вероятностью развития побочных эффектов после введения. Перед введением вакцины квалифицированный специалист расскажет, на какие возможные реакции следует обращать внимание.
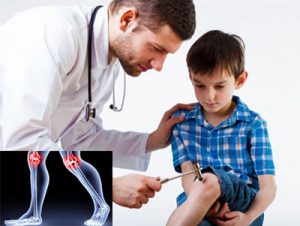
Также необходимо придерживаться следующих правил:
- Не следует делать прививки сразу после перенесенных инфекционных и других заболеваний, аллергических реакций, отдыха в других климатических зонах, стрессовых ситуаций (например, первый поход в школу или детский сад). Все эти факторы увеличивают риск возникновения поствакцинального артрита.
- С особой настороженностью при проведении профилактической вакцинации следует относиться к детям, страдающим аллергическими реакциями, патологией иммунной системы, имеющим отягощенную наследственность (носители антигена HLA-B27).
- Необходимо наблюдать за ребенком после проведения прививки, избегать стресса и чрезмерных физических нагрузок.
- Детям, страдающим аллергическими реакциями, следует за несколько дней до и после вакцинации соблюдать гипоаллергенную диету. Маленьким детям в этот период не следует вводить новые блюда прикорма.
- Хотя бы несколько дней после прививания не следует посещать организованный коллектив (детский сад, школу), поликлиники, стационары и места скопления большого количества людей, чтобы предотвратить возможные инфекционные заболевания.
Читайте также:



