Боли в животе при напряжении мышц передней брюшной стенки
Боли в мышцах – нормальное состояние после физических нагрузок. Но бывает, что прямая или внутренняя косая мышца живота болит без видимых на то причин. И если присмотреться внимательнее, можно обнаружить дополнительные симптомы неприятного состояния, указывающие на развитие некоторых болезней.
Распространенные причины болей в мышцах живота
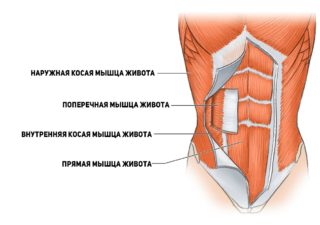
Наиболее распространенная ситуация – боли в мышцах живота, связанные с естественными физиологическими причинами: перенапряжением, спортом, резким растяжением. Однако бывают и патологические факторы, приводящие к дискомфорту:
- Растяжение стенок органов. Боль в указанной области может стать следствием увеличения размеров желудка, кишечника и артерий. Происходят эти процессы не из-за переедания, а из-за опасных патологических процессов, а также во время беременности у женщин. Симптоматика при растяжении органов затрагивает только гладкую мускулатуру, а болезненность называют висцеральной.
- Механические повреждения мышечной ткани. Если произошел сильный удар обо что-то, либо человека пронзили острым предметом, мышечная ткань рвется, отекает, появляется боль.
- Психологические расстройства. У некоторых людей мышцы начинают болеть в результате стресса и перенапряжения.
- Дисбактериоз. Одна из причин увеличения размеров кишечника. При дисбактериозе орган сильно растягивается, появляются такие симптомы, как запор или диарея, повышается температура, возникает тошнота.
При наличии хронических заболеваний можно заподозрить их обострение при появлении болей в прямых или косых мышцах живота.
Патологии, провоцирующие миалгию

Миалгия – это и есть боль в мышечной ткани, которая сопровождается спазмами. Среди наиболее распространенных заболеваний, вызывающих миалгию в прямых и косых мышцах живота, выделяют:
- патологии, связанные с обменом веществ, — диабет, подагра, метаболический синдром;
- вирусные инфекции – у многих людей одним из первых симптомов во время гриппа считается боль в мышцах;
- сосудистые нарушения, в том числе аневризма аорты.
Однако спровоцировать миалгию могут и такие банальные факторы, как длительное пребывание в неудобной позе.
Отличить миалгию от простого напряжения можно по такому признаку, как длительное сохранение болей. Симптомы в этом случае не проходят после отдыха, так как связаны с более серьезными процессами. При миалгии нередко возникает чувство жжения, тошнота, озноб.
Миозит – это воспаление, протекающее в скелетных мышцах. Одна из самых серьезных форм миалгии, которая может быть связана с серьезными заболеваниями опорно-двигательного аппарата. Но в некоторых случаях миозит развивается на форе ОРВИ, тонзиллита, при чрезмерных физических нагрузках.
Считается, что некоторые формы миозита развиваются из-за воздействия бактерий и токсинов. Вызвать это состояние может злоупотребление алкоголем, кокаином, некоторыми лекарствами (статины, интерфероны, колхицин).
При миозите в мышцах начинается гнойный процесс, связанный с хроническими инфекциями в брюшной полости. Симптомы редко затрагивают только живот: болит не только наружная косая мышца, но также волокна шеи, поясницы, голени и грудной клетки. Миозит сопровождается отечностью, лихорадкой, повышенной температурой и головными болями.
Острое напряжение мышечной ткани может наблюдаться при следующих состояниях, когда брюшная стенка становится твердой:
- воспаление аппендикса – боль обычно расположена справа в подвздошной области;
- кишечная непроходимость – сочетается с симптомами острой интоксикации, сопровождается длительным запором и сильным увеличением живота в размерах;
- прободение язвы – острая кинжальная боль связана с желудочными кровотечениями, в рвотных массах и кале присутствует кровь;
- сосудистые катастрофы – инфаркты кишечника и других органов, тромбоз;
- острый холецистит – боль расположена справа в подреберье, требует немедленной хирургической помощи;
- острый панкреатит – симптомами схож с холециститом, но боль может быть локализована слева;
- разрыв маточной трубы при внематочной беременности – самочувствие женщины стремительно ухудшается;
- разрыв аневризмы брюшной аорты – человек чувствует острую разлитую боль;
- воспаление яичников или матки – эндометрит, аднексит, а также кровоизлияние в яичнике.
Все эти патологии требуют немедленной хирургической помощи – при появлении первых признаков нужно обращаться к врачу. Отличает эти симптомы, как правило, невыносимая боль, бледность, рвота и тошнота, обморочное состояние и кровавые выделения у женщин.
Среди других состояний, при которых боль в прямых мышцах живота носит выраженный характер, выделяют: ущемление пупочной или паховой грыжи, острое растяжение мышц передней брюшной стенки в результате поднятия тяжестей или травм. Аналогичные симптомы могут наблюдаться у людей с заболеваниями позвоночника: туберкулез, спондилолистез, остеохондроз, травмы.
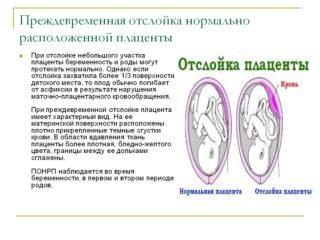
У женщин в положении постоянная боль косых или прямых мышц живота может быть связана с некоторыми серьезными отклонениями:
- Отслойка плаценты. Боли сильные, локализованы внизу, часто сочетаются с кровотечениями и водянистыми выделениями. Высок риск гибели плода в результате гипоксии.
- Угроза выкидыша. Боль сочетается с небольшими примесями крови, появляется тянущее чувство в пояснице.
- Внематочная беременность. Боли очень сильные, отдают в пах и спину, локализация симптомов с левой или правой стороны – в зависимости от того, где закрепилась яйцеклетка.
- Расстройства пищеварительной системы. Из-за сдавливания кишечника и желудка растущим плодом часто появляется запор, метеоризм, вздутие.
- Растяжение мышц живота. Это нормальный процесс, который усиливается в 3 триместре.
Также у женщин во время беременности обостряются хронические болезни, возникают патологии поджелудочной железы, желчного, кишечника, появляется аппендицит.
Методы диагностики и лечения при болях в мышцах
Диагностика болей в мышцах живота происходит в несколько этапов. Первый – пальпация. Врач определяет состояние брюшной стенки. Далее берут анализы крови и мочи, а также делают УЗИ. В некоторых случаях требуется рентген и ЭКГ.
Методы терапии зависят от типа заболевания. Гинекологические нарушения лечит гинеколог, при заболеваниях ЖКТ терапию назначает гастроэнтеролог. При острых состояниях нередко требуется хирургическое вмешательство с последующей антибактериальной терапией: удаление разрыва яичника и маточной трубы, устранение воспаленного аппендикса.
К симптоматической терапии относят прием спазмолитиков, НПВС, пробиотиков, противовоспалительных средств, когда это нужно. Обязательно назначают щадящую диету для исключения лишнего напряжения внутренних органов.
Для предотвращения болезненных ощущений важно следить за состоянием здоровья, вовремя лечить хронические болезни. Нельзя перенапрягаться при занятиях спортом, перед тренировкой всегда нужно делать разминку. Чтобы боли не появлялись, нужно тренировать разные группы мышц в разные дни.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
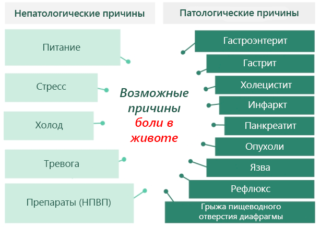
Боль в мышцах живота часто называют общим термином – абдоминальный болевой синдром, который в свою очередь может быть ведущим симптомокомплексом, направляющим диагностическую и терапевтическую стратегию. Однако, вопреки общепринятому мнению, абдоминальные боли далеко не всегда относятся гастроэнтерологическим проблемам, они могут провоцироваться как различными органическими, функциональными, так и неорганическими, динамическими факторами.
Если разделить болевые симптомы по механизму возникновения, то получится что непосредственно к миалгии (мышечной боли) отношение имеют лишь некоторые виды:
- Висцеральная абдоминальная боль – патологическое растяжение стенок полых внутренних органов и сосудистые нарушения. К мышечной ткани имеет отношение только боль в гладкой мускулатуре органов.
- Соматическая абдоминальная боль – сочетанная патология внутренних органов и непосредственно брюшины, гипертонус мышц живота.
- Отраженная абдоминальная боль – анатомическое ущемление, повреждение органа, иррадиация боли, частично в мышцы живота.
- Психогенная абдоминальная боль – болевой симптом, не имеющих органической или сосудистой причины, часто проявляющийся как миалгии.
Боль в мышцах живота, связанная с травматическим повреждением мышечных волокон. Этот симптом является самостоятельным признаком дисфункции абдоминальной мышечной системы.

[1], [2], [3]
Причины боли в мышцах живота
Определить, почему и где болит живот порой очень трудно, соответственно причины боли в мышцах живота непросто дифференцировать от абдоминальных болей другого характера. Как правило, факторы, провоцирующие болезненные ощущения в области живота, делятся на три обширные категории, включающие различные нозологические группы:
Также причинами болевого симптома могут быть психогенные факторы (депрессивное состояние) и знакомы всем ситуации - физическое перенапряжение, спортивные нагрузки на мышцы и травмы.
Поскольку боль в мышечной ткани чаще всего развивается из-за спастического напряжения, гипертонуса, целесообразно рассматривать симптом как защитный механизм, в клинической практике его так и называют – защитное напряжение мышц брюшной стенки. Такой рефлекторный тонический ответ мышц передней зоны брюшины всегда соответствует месту иннервации воспаления или травмы. Степень интенсивности напряжения зависит от скорости развития воспалительного процесса и от состояния, типа нервной системы. Чаще всего явный защитный гипертонус, боль в мышцах живота возникает при клинической картине острого живота, спровоцированном такими заболеваниями:
- Острый аппендицит.
- Прободение язвы двенадцатиперстной кишки или желудка.
- Острая кишечная непроходимость.
- Острые сосудистые состояния – нарушение артериального или венозного кровотока, ишемия, инфаркт кишечника.
- Острое воспаление желчного пузыря, поджелудочной железы.
- Разрыв трубы при внематочной беременности.
- Аневризма аорты брюшной полости.
- Острые воспалительные процессы в органах малого таза у женщин (опухоль, киста).
Если острое состояние исключено, наиболее вероятные причины боли в мышцах живота могут быть такими:
- Ущемление hernia abdominalis – грыжи живота или выпадение внутренних органов через отверстия стенки брюшины (искусственные, травматические или естественные).
- Растяжение мышц брюшной полости. Чаще всего боль провоцируется микротравмами внутренней структуры мышечной ткани. Причины – физическое перенапряжение, нагрузка, спортивные тренировки, перемещение грузов, тяжестей, реже - беременность.
- Травмы абдоминальной области могут быть тупыми или проникающими. Проникающая травма ведет к внутрибрюшному кровотечению и даже к перитониту, тупая травма чаще заканчивается внутрибрюшной гематомой и болью в мышцах живота.
- Разрыв связок, мышц живота. Нарушение целостности мышечной ткани может быть полным, частичным. Спонтанный, частичный разрыв мышц провоцируется интенсивной физической нагрузкой на атрофированные, атоничные мышцы живота.
Кроме того, абдоминалгия (боль в мышцах абдоминальной зоны) может быть спровоцирована вертеброгенными причинами:
- Остеохондроз пояснично-крестцовой зоны.
- Спондилез.
- Туберкулез костной системы.
- Травма позвоночника.
Довольно часто миалгии, касающиеся живота, вызваны миофасциальным болевым синдромом (МФБС). При МФБС болят прямая и косые мышцы, причина боли – вертеброгенная патология или физическое перенапряжение, характерный признак – наличие диагностически значимых триггерных болевых точек.
Следует отметить, что согласно статистике чаще всего defense musculaire – защитный гипертонус и боль в мышцах живота встречается при воспалении аппендикса, желчного пузыря и поджелудочной железы. Также боль и напряжение мышц выражено при прободении язвы полого органа, в меньшей степени - при воспалительных процессах и кровоизлиянии в брюшину.

[4], [5], [6], [7]
Боли в животе, характерные для неотложных состояний, или острый живот
Острый аппендицит
• Это заболевание встречается чаще всех других острых состояний живота, однако нельзя преуменьшать его опасность.
• Характерно внезапное начало с болей в эпигастральной или околопупочной области. Постепенно боль усиливается и переходит в правую нижнюю часть живота. Часто отдаёт в прямую кишку, лёжа на левом боку и во время ходьбы усиливается (особенно когда правая нога оказывается сзади).
• Отмечается повышение температуры до 37,2-38 °С, тошнота или рвота, тахикардия , сухость во рту.
• При прощупывании правой нижней части живота боль усиливается, особенно сильно во время отнятия рук (положительный симптом Щеткина-Блюмберга), мышцы в этой области напряжены.
• В пожилом возрасте признаки аппендицита могут быть сглажены, т.к. с возрастом происходит снижение чувствительности нервных окончаний, и процесс протекает вяло.
Желчная или печеночная колика (Острый холецистит)
• Возникает обычно вечером или ночью у больных с желчнокаменной болезнью или опухолью, когда камень или опухоль перекрывают отток желчи из желчного пузыря, т.е. происходит ущемление камня в желчевыводящих путях.
• Характерна резкая, острая, схваткообразная боль в правом подреберье или правом боку, отдаёт в спину, под правую лопатку, в плечо или шею.
• Температура может повышаться до 37,5- 38,5°С и сопровождаться ознобом, тошнотой, рвотой, ощущением горечи во рту, тахикардией. Изредка – желтухой и зудом кожи.
• Больные часто стонут и мечутся, чтобы найти положение, в котором уменьшилась бы боль, однако найти его не могут.
• Возникновению приступа предшествует употребление жирной или жареной пищи, алкоголя, холодных напитков, а также переедание, физические нагрузки, тряская езда, стрессы.
• При прощупывании отмечается напряжение мышц того участка брюшной стенки, где находится проекция желчного пузыря. Симптом Щеткина-Блюмберга положительный (максимум боли во время отнятия рук от живота).
• Приступ желчной колики может быть единичным, когда сразу требуется удаление желчного пузыря, а может продолжается до 5 – 6 ч и после применения спазмолитиков пройти.
Почечнокаменная болезнь (почечная колика)
• Такое состояние развивается в том случае, если камни (а иногда опухоль) перекрывают отток мочи из почек.
• Боль односторонняя в боку или пояснице, нестерпимая, режущая, схваткообразная с иррадиацией в нижнюю часть живота, бедро и паховую область.
• Часто присоединяется вздутие живота, тошнота и рвота, запоры, мочеиспускание учащается. Может быть повышение температуры.
• Кожа бледная, холодная, влажная.
• Поведение во время такого приступа колики беспокойное, невозможно найти удобное положение, поэтому больной мечется в постели.
Прободение язвы желудка или 12-перстной кишки
• Возникает на фоне существующей язвенной болезни или может оказаться её первым признаком. Чаще поражается 12-перстная кишка (85%).
• Максимум прободений происходит осенью или весной.
• Перед прободением язвы часто возникают предвестники — усиление болей, ознобы, субфебрильная температура, тошнота.
• Внезапная сильнейшая кинжальная боль в области желудка или в правом подреберье, которая затем распространяется в правую нижнюю часть живота, а позже – по всему животу.
• Боль отдаёт в правое плечо, ключицу или правую лопатку.
• Может быть рвота с примесью крови.
• Кожа бледная или пепельно-серая, влажная, холодный пот.
• Живот в дыхании не участвует, сильно напряжен.
• Больной занимает вынужденное неподвижное положение лёжа на правом боку с согнутыми и приведенными к животу ногами.
• После первого приступа кинжальная боль может стихнуть на 3 -6 часов, состояние улучшиться, но затем всё возвращается вновь, т.к. возникает перитонит ; появляется рвота, иногда с кровью, повышается температура, учащается пульс, падает давление. Ждать периода улучшения после первых симптомах прободения – прямая угроза жизни.
Тромбоз, эмболия, спазм брыжеечных (мезентериальных) сосудов
Брыжеечные сосуды осуществляют кровоснабжение кишечника.
Эти три состояния имеют похожую клиническую картину, т.к. и спазм, и тромбоз, и эмболия брыжеечных сосудов приводят к нарушению кровообращения в кишечной стенке, кислородному голоданию и развитию инфаркта кишечника.
• При спазме брыжеечных сосудов боль периодическая, острая, непостоянная, распространяется по всему животу и длится около 3-4 минут.
• Приём спазмолитических средств (папаверин, но-шпа, нитроглицерин) при спазме брыжеечных сосудов устраняет боль.
При закупорке (тромбозе) кровяным сгустком брыжеечных сосудов или их эмболии наблюдаются признаки перитонита и кишечной непроходимости:
• Боль при тромбозе брыжеечных сосудов постоянная, сильна, режущая, начинается внезапно и сопровождается сильным вздутием живота.
• Локализация боли зависит от места поражения сосудов: в области пупка, в правой или левой подвздошной области, либо распространяется по всему животу.
• Боль усиливается при малейшем движении, поэтому больные лежат неподвижно на спине, согнув ноги в коленях.
• Тошнота и неукротимая рвота наблюдаются с самого начала заболевания.
• Задержка стула и вздутие живота.
• Иногда в начале может быть частый жидкий стул с примесью крови.
• Состояние тяжелое, характерна бледность, холодный пот, сухой язык, тахикардия , иногда шок.
• Отмечается напряжение мышц брюшной стенки.
• Тромбоз мезентериальных сосудов чаще всего встречается у больных мерцательной аритмией, атеросклерозом и перенесенным инфарктом миокарда.
Разрыв кисты яичника
• Провоцирующим фактором является физическая нагрузка, травмы, половой акт.
• Проявляется внезапной болью внизу живота, сначала боль местная справа или слева, затем становится разлитой.
Перекрут кисты яичника
• Боль связана с ишемией яичника и проявляется внезапно острой болью внизу живота справа или слева. Отмечается усиление боли при прощупывании и есть симптомы раздражения брюшины.
• Часто женщина знает о существовании у неё кисты.
Самопроизвольный (спонтанный) аборт
• Боль в животе острая, сильная, схваткообразная, внезапная. Возникает в надлобковой области.
• Сопровождается маточным кровотечением.
• Чаще возникает после физических усилий, подъема тяжести, травмы, полового акта.
Разрыв фаллопиевой (маточной) трубы при внематочной беременности
• Внематочная беременность сопровождается умеренной болью и задержкой месячных, могут быть незначительные кровянистые выделения из влагалища. Если происходит осложнение в виде разрыва трубы, боль внезапно усиливается, становится разлитой, кровотечение становится сильным, приводящим к обмороку. Низ живота при прощупывании очень болезненный, появляются симптомы раздражения брюшины.
• Это состояние часто связано с физической нагрузкой, подъемом тяжести, половым актом.
Инфаркт селезенки
• Причина развития этой патологии – тромбоз или эмболия сосудов селезёнки, которые возникают при некоторых пороках сердца, повышении давления в полой вене, бактериальном эндокардите, ревматизме, ИБС, лейкозе.
• Если инфаркт мелкоочаговый, он может протекать бессимптомно или с незначительной болью в левом подреберье.
• Если инфаркт затрагивает обширную область, возникает сильная, внезапная боль в левом подреберье (иногда распространяется на весь живот), которая усиливается при дыхании, движении и кашле. Боль отдаёт под левую лопатку и в поясницу.
• При обширном инфаркте может развиться коллапс.
• Отмечается повышение температуры, тахикардия , падение давления, возможна рвота, парез кишечника.
• Мышечное напряжение в левом подреберье незначительное, прощупывание живота болезненное.
• Чаще происходит самоизлечение.
Разрыв селезёнки
• Разрыв селезенки может произойти при двух ситуациях: 1. Самопроизвольно, если селезёнка патологически изменена в результате лейкоза, мононуклеоза, цирроза печени и др., она увеличена и её капсула истончена. В этом случае разрыв может произойти даже без видимой причины или при малейшей травме живота. Поэтому при увеличенной селезёнке противопоказаны большие физические нагрузки и контактные виды спорта. 2. Разрыв здоровой селезёнки происходит во время сильных ударов или травм. Наличие травмы туловища или удара в левый бок непосредственно перед болезнью очень важно при диагностике.
• Момент разрыва чаще всего проявляется обмороком, и продолжаться несколько часов. Позже появляется боль в левом подреберье, иногда охватывает весь живот, иногда отдаёт в левое плечо. Боль острая, но не такая сильная как при перитоните.
• Затем могут появиться признаки раздражения брюшины с незначительным напряжением мышц живота. Симптом Щеткина-Блюмберга положительный не всегда.
• Во время разрыва селезенки кровь в большом количестве попадает в брюшную полость, обуславливая все признаки внутреннего кровотечения: ощущение вспышек света перед глазами, холодная, влажная и бледная кожа, головокружение, холодный пот, слабость, учащенный нитевидный пульс, снижение давления, заторможенность, спутанность сознания. Шок развивается не всегда.
• Больные принимают положение на левом боку с согнутыми к животу ногами.
• При пальпации боль присутствует, но напряжение мышц слабое.
При разрыве селезёнки всегда требуется хирургическая помощь.
Разрыв печени
• Причина – травмы живота.
• Часто происходит одновременно с разрывом селезёнки.
• Признаки внутреннего кровотечения выражены слабо, т.к. печень не кровоточит так сильно, как селезёнка, однако общее состояние при разрыве печени всегда тяжелее, т.к. практически всегда сопровождается шоком.
• Боль выражена больше в правом подреберье.
• При разрыве печени иногда развивается желтуха, т. к. сгустки крови могут закупорить желчный проток.
• Прогноз при разрыве печени всегда хуже, чем при разрыве селезёнки.
Ущемлённая грыжа
Грыжа — это выхождение органов, расположенных в брюшной полости с париетальным листком брюшины в пространства между мышцами или под кожу через естественные анатомические отверстия или приобретённые после травмы и операции.
Чаще всего встречаются паховые, пупочные, послеоперационные грыжи.
Причиной возникновения грыж является повышение внутрибрюшного давления, которое возрастает во время тяжёлых физических нагрузок, при запорах, трудных родах, длительном сильном кашле.
Грыжа может развиться даже после однократного повышения внутрибрюшного давления, например при подъём тяжести.
Грыжа может быть у человека достаточно долго и не беспокоить. Но иногда грыжевое содержимое выходит через грыжевое отверстие и не вправляется. В результате происходит ущемление.
Ущемление кишки особенно опасно, т.к. плюс к нарушению в нём кровообращения добавляется кишечная непроходимость с выраженной интоксикацией.
При ущемлении грыжи не зависимо от места её расположения симптомы будут одинаковыми:
• Остро возникшая боль при физическом напряжении и не уменьшающаяся после его прекращения.
• Выраженная бледность кожи, тахикардия , падение артериального давления, беспокойство.
• Если покашлять, приложив руку к грыже, можно почувствовать, что кашлевой толчок на неё не передаётся.
• Может быть рвота, иногда с каловым запахом, вздутие живота.
• При ущемлении кишечника развиваются признаки кишечной непроходимости.
• В случае длительного ущемления происходит нагноение грыжи с высокой температурой, интоксикацией, выраженным отеком и покраснением в области грыжевого выпячивания.
• Впоследствии может развиться перитонит .
• В месте расположения грыжи определяется плотное округлое образование.
Не старайтесь вправить грыжу сами! Вы можете сделать это неправильно и вызвать дополнительные осложнения. Срочно вызывайте скорую помощь, а до её приезда необходимо лечь на спину, на область грыжевого выпячивания положить ёмкость со льдом и выпить спазмолитик (баралгин или но-шпу).
- Раздел:Патология органов брюшной полости
- | E-mail |
- | Печать
Бондаренко симптом – признак спаечной болезни: при скользящей пальпации смещение пальпируемого органа перпендикулярно его оси вызывает боль при наличии спаек.
Василенко симптом – ранний признак расширения желудка: при перкуторной пальпации по Образцову возникает шум плеска справа от средней линии живота.
Думбадзе симптом – признак раздражения брюшины: появление болезненности при исследовании брюшины кончиком пальца через пупок.
Крестовского симптом – указывает на необходимость ревизии раны и наложения швов развитие подкожной эмфиземы в окружности зашитой послеоперационной раны передней брюшной стенки в результате расхождения швов и подкожной эвентрации.
Крымова симптом – признак раздражения брюшины: появление болезненности после введения кончика пальца и пальпации брюшины через наружное отверстие пахового канала.
Московского симптом – возможный признак острого живота: одностороннее расширение зрачка.
Образцова симптом – определяют при энтерите: громкое урчание при пальпации слепой кишки.
Штернберга симптом – определяют при мезадените: боль, возникающая при пальпации по ходу корня брыжейки, то есть по косой линии Штернберга, идущей из правой боковой области в левую подреберную. Служит для дифференциальной диагностики между хроническим аппендицитом и мезаденитом.
Блюмберга симптом – признак воспаления или раздражения брюшины: при медленном надавливании рукой на живот больной почти не испытывает боли; острая боль появляется при быстром отнятии руки.
Блюмера симптом – возможный признак воспаления или опухоли дугласова пространства: выпячивание слизистой оболочки передней стенки прямой кишки.
Карнета симптом – дифференциально-диагностический признак патологии брюшной полости и брюшной стенки: больному, жалующемуся на боль в животе, предлагают попеременно напрягать и расслаблять мышцы передней брюшной стенки; в это время врач пальпирует живот. Если больной испытывает боль во время расслабления брюшной стенки, то это указывает на патологию, которая может локализоваться как в брюшной полости, так и в брюшной стенке. Боль, возникающая только во время напряжения, больше свидетельствует о локализации патологического процесса в брюшной стенке.
Карно симптом – признак спаечной болезни: боль в надчревной области, возникающая при резком разгибании туловища.
Коупа симптом – показание к оперативному лечению: если сильная острая боль в животе, возникающая на фоне полного благополучия, продолжается более 6 ч, требуется срочная операция. Причина боли — острое хирургическое заболевание.
Коупа симптом – уменьшение отношения частоты пульса к частоте дыхания при поражении органов дыхания и увеличение его при заболевании органов брюшной полости (в норме оно 5:1-4:1).
Ко Туи симптом – признак локализации острой абдоминальной патологии: смещение белой линии и пупка в сторону патологии; кожа на стороне поражения более ригидна, легче образуются складки.
Дейнингера симптом – признак флегмоны: желудка усиление боли в животе при положении больного лежа и уменьшение ее в положении стоя.
Клейна симптом – характерен для острого мезентерального лимфаденита: в положении больного лежа на спине на 3-4 см справа и ниже пупка пальпируется болезненная точка. Левая половина живота безболезненна. При повороте на левый бок на 1-2 мин чувствительная зона смещается влево от пупка. В положении на правом боку через некоторое время боль слева исчезает и появляется справа.
Лежара симптом – поводом к экстренной операции на органах брюшной полости являются 3 признака, изменяющиеся в течение ближайшего часа: нарастание боли, учащение пульса и раздражение брюшины.
Леотты симптом – признак спаек в брюшной полости: рука врача расположена на животе больного в верхнем отделе справа. Больной лежит на спине. При давлении пальцами появляется боль, если имеются спайки между поперечной ободочной кишкой и печенью или желчным пузырем.
Симптом селезеночного изгиба ободочной кишки.
Макелия-Дворкена-Биля симптом – признак метеоризма: сильная боль и вздутие живота, преимущественно в левом подреберье; после отхождения газов больной чувствует облегчение.
Маккензи симптом – гиперестезия кожи передней брюшной стенки при острых воспалительных заболеваниях органов брюшной полости.
Мак-Фаддена симптом – возможный признак мезаденита: болезненность у наружного края правой прямой мышцы живота (2-4 см ниже пупка).
Менделя симптом – признак раздражения брюшины или значительного растяжения гладкой мускулатуры (газы, перемещение камней): при легком постукивании кончиками пальцев по стенке живота возникает боль.
Мондора симптом – при тромбоэмболии брыжеечных сосудов в период развития паралитической кишечной непроходимости пальпируется опухоль тестоватой консистенции, представляющая собой раздутую отечную кишку.
Мошковича симптом – наблюдается при аппендиците, остром холецистите: расширение глаза при острых заболеваниях органов брюшной полости.
Робертсона симптом – наблюдают при асците: напряжение и выполненность в боковых отделах живота у лежащего на спине больного.
Розенбаха симптом – возможный признак воспаления кишечника: исчезновение кожного рефлекса живота.
Сейла симптом – признак острого воспаления в брюшной полости: ослабление дыхания на стороне поражения в связи с ограничением движений диафрагмы, которое можно установить также рентгенологически.
Штернберга симптом – возможный признак мезаденита: болезненность при пальпации по ходу брыжейки.
Штирлина симптом – рентгенологический признак терминального илеита (болезнь Крона): терминальный отдел подвздошной кишки в виде четкообразной цепочки.
Штирлина симптом – рентгенологический признак стеноза кишечника при туберкулезе или опухоли: через 5-6 ч после приема бариевой взвеси определяются плохое заполнение пораженного участка контрастной массой и ее скопление выше и ниже места поражения, что приводит к образованию как бы дефекта наполнения.
Стокса симптом – возможный признак острого энтерита: выраженная пульсация в животе справа от пупка.
Стокса симптом – воспалительные процессы брюшной полости вызывают паралитическую кишечную непроходимость.
Самнера симптом – признак острого живота: легкая пальпация области подвздошной ямки повышает тонус мышц брюшной стенки (при аппендиците, почечнокаменной болезни и других заболеваниях).
Тешендорфа-Берга симптом – рентгенологический признак энтерита: пятнистое неравномерное наполнение контрастным веществом тонкого кишечника, обусловленное изменчивым тонусом, нерегулярной сегментацией и неравномерной выраженностью воспаления слизистой оболочки различных участков.
Читайте также:


