Болит кость на ступне ладьевидная кость

- Анатомическое строение ладьевидной кости
- Наиболее частые патологии
- Видео по теме
Ладьевидная кость стопы является структурной составляющей предплюсны. Эта кость слегка уплощена в передней и задней части и расположена вблизи внутреннего края стопы. При повреждениях и патологиях ладьевидной кости может нарушиться двигательная активность голеностопного сустава. Поэтому необходимо своевременно лечить все патологии костей.
Анатомическое строение ладьевидной кости
Ладьевидная кость самая маленькая среди 26 костей стопы, но играет важную роль, так как к ней прикреплено заднеберцовое мышечное сухожилие, поддерживающее свод стопы. Ладьевидная кость располагается возле кубовидной и тремя клиновидными костями, которые находятся поблизости от внутреннего края стопы.
У данной кости отсутствует зона роста, и наиболее часто она появляется в первые четыре года жизни из определенной точки окостенения на стопе. У девочек замещение хрящевых тканей костными происходит на 1 год раньше, чем у мальчиков, однако у них патологии встречаются в 5 раз чаще.
Задняя поверхность ладьевидной кости немного вогнута и соединяется с головкой таранной кости, а спереди находится суставная поверхность клиновидной формы, обеспечивающая сочленение с тремя клиновидными костями.
Латеральная поверхность имеет соединение с кубовидной костью, а в медиальном нижнем вогнутом отделе кости присутствует небольшая бугристость, пальпируемая через кожу.
Характерно, что не у всех людей присутствует одинаковое число костей стопы, и в этом отделе могут образовываться добавочные костные фрагменты, которые при объединении с другими способны образовать одну кость большого размера. В некоторых случаях это способно спровоцировать развитие патологических процессов.
Добавочная ладьевидная кость, расположенная справа от прикрепленного к ладьевидной кости сухожилия, считается аномалией врожденного характера, но наиболее часто полное созревание голеностопного сустава приводит к сращиванию ладьевидной и добавочной костей с исчезновением костного фрагмента. Если отсутствует срастание, выполняется их принудительное соединение с помощью хрящевой или фиброзной ткани.
Наиболее частые патологии
Среди патологических процессов, которые вызваны разрастанием или повреждением ладьевидной кости, чаще всего встречаются следующие:
Достаточно часто встречается перелом ладьевидной кости стопы, который классифицируется как костное повреждение в средней части стопы.
Существует несколько причин перелома:
- Прямая травма. Появляется в результате падений тяжелых предметов на стопу. При таких травмах переломы носят сочетанный характер. Поражается не только ладьевидная, но и кубовидная кость.
- Непрямая травма. Развивается в результате сильных сгибаний стопы в подошве, что приводит к сжатию ладьевидной кости между таранной и клиновидными. Такая травма может развиваться в двух вариантах: с полным или частичным отрывом кости.
- ДТП: повреждения, полученные в результате транспортных происшествий, чаще всего приводят к компрессионному перелому. При этом отсутствует смещение, а кость располагается в правильном положении.
- Усталостный перелом. Такая форма повреждения в большинстве случаев встречается среди профессиональных спортсменов (гимнастов, танцоров, фигуристов и т.д.). Кроме того, усталостный перелом может быть вызван ранними нагрузками на стопу в реабилитационном периоде после проведения интенсивной терапии.
Помимо переломов, при повреждениях и растяжениях фиброзного соединения образуется свободное пространство между костями, являющееся источником болезненности при ходьбе и повышенных нагрузках на стопу. При этом учитывается, что фиброзная ткань длительно заживает, поэтому требуется полное обездвиживание пациента.
При переломах в первую очередь появляются боли ладьевидной кости, а также отек мягких тканей в месте перелома, который в дальнейшем распространяется на голеностопный сустав.
Если в результате перелома кости возник вывих (или подвывих) на тыльной стороне стопы, в месте отека пальпируется бугристость, которая заметно выпирает. При изолированных отрывах костных осколков болевая симптоматика и наиболее выраженный отек локализуются в нижнемедиальной области бугристости.
При переломе ладьевидной кости пациент старается не наступать на травмированную стопу, перенося всю массу тела на пятку. При любых нагрузках на кости плюсны возникает острая боль, отдающая в голеностоп.
Подтверждение диагноза основывается на результатах анамнестического опроса, визуального осмотра, жалоб пациента и пальпации поврежденной области. В сложных случаях назначается рентгенологическое исследование, сцинтиография (получение двухмерных изображений в результате введения радиоактивных изотопов в организм), МРТ и КТ.
Лечение переломов ладьевидной кости обусловлено тяжестью повреждения. При закрытых переломах, не осложненных смещением костных фрагментов, рекомендуется наложение циркулярной гипсовой повязки с обязательным моделированием нижнего свода стопы. Помимо этого, врач устанавливает специальный супинатор для предупреждения уплощения свода стопы.
При переломах со смещениями выполняется первоначальная репозиция костных отломков, в ходе которой может быть применен как общий наркоз, так и местное обезболивание. При репозиции ногу сгибают в колене, а стопу располагают в горизонтальном положении. Для более корректного выполнения к репозиции привлекаются не менее двух врачей.
Сочетание вывихов и переломов ладьевидной косточки предусматривает использование специальной конструкции в виде спиц из медицинской стали, одна из которых выводится сквозь кость пятки, а вторая – через головки плюсны. Этот способ лечения выполняется с использованием общего наркоза.
Срок лечения переломов зависит от тяжести повреждения. В среднем восстановительный период занимает от 6 до 9 недель, а при необходимости выполняется иммобилизация поврежденной конечности. Лечение и восстановление проводится под регулярным рентгенологическим контролем.
Для эффективного восстановления функциональности стопы после повреждений важна ранняя диагностика и своевременное лечение. При этом важно учитывать, что все кости ступни взаимосвязаны между собой и если эта система нарушается, то сбой отмечается во всем суставе. Врачи крайне редко принимают решение о полном удалении поврежденной кости, так как это может привести к искривлению и деформированию стопы.
Эта патология характеризуется несколькими стадиями некротических поражений ладьевидной кости. В медицинской практике это заболевание классифицируется как остеохондропатия, при развитии которой под воздействием негативных проявлений костные ткани постепенно разрушаются, а затем достаточно медленно восстанавливаются.
Заболевание чаще всего развивается в юношеском и детском возрасте, в основном у девочек. У взрослых болезнь Келера 4 стадии встречается крайне редко. В ходе нарастания негативной симптоматики происходит снижение кровотока, что ведет к кислородному голоданию тканей и недостаточному поступлению веществ, обеспечивающих нормальное функционирование сустава.
Основными причинами развития остеохондропатии могут стать следующие состояния:
- систематическая травматизация нижних конечностей;
- нарушения работы эндокринных желез (диабет, тиреотоксикоз, гипотиреоз и т.д.);
- наследственная предрасположенность;
- ношение тесной неудобной обуви и плоскостопие.
Начальная стадия заболевания может протекать бессимптомно, при этом поражаются сразу обе ноги. Боли возникают только при повышенных нагрузках на переднюю часть стопы, однако по мере прогрессирования остеохондропатии боль носит постоянный характер.
В месте разрушения костных тканей появляется отечность, а ношение обуви с плоской подошвой или ходьба босиком сопровождается ярко выраженной болевой симптоматикой. Средним сроком прогрессирования болезни считается 2-3 года. В дальнейшем боль может постепенно снижаться, а поврежденные ткани медленно восстанавливаются. При этом следует учитывать, что при поражении сочленений боли возобновляются с новой силой.
Выраженность симптоматики заболевания зависит от типа остеохондропатии:
- Патологии 1 типа развиваются у детей 3-7 лет. При этом мальчики болеют гораздо чаще. При этой степени заболевания поражение тканей сопровождается опухолью сустава, болезненностью в месте воспаления, односторонней хромотой и затруднениями передвижений. Эта стадия длится не более 12 месяцев.
- Болезнь 2 типа характерна для девушек 12-15 лет и, как правило, носит двухсторонний характер. В этом случае появляется дискомфорт во время ходьбы, боли и хромота. Длительность течения этой стадии в среднем составляет 1 – 2 года.
В зависимости от того, насколько разрушена кость, а также опираясь на симптоматику и диагностику, врач назначает дальнейшую терапию для того, чтобы сохранить и восстановить функциональность сустава.
Подтверждение остеохондропатии основывается на анамнестических данных и тщательном анализе рентгенологического исследования.
Лечение предусматривает обязательное использование гипсовой повязки, что позволяет снизить нагрузку на сустав и обеспечить максимальную поддержку и фиксацию стопы. Средняя продолжительность ношения повязки составляет около 1, 5- 2 месяцев.
Появление добавочной ладьевидной кости является дополнительной проблемой, которая наблюдается не у всех людей, а только при разрастании этой кости в результате нарушений фиброзного соединения добавочной и основной ладьевидной кости. Подобное состояние может быть вызвано повреждениями этой области.
Разросшаяся дополнительная ладьевидная кость способна привести к механическому травмированию стопы в результате того, что задняя большеберцовая мышца ног при ходьбе подтягивает добавочную ладьевидную кость, чтобы увеличить амплитуду движений. При этом фиброзные ткани длительно заживают, что обусловлено постоянным движением.
Основным проявлением этой патологии является боль. При случайном обнаружении во время рентгенологического обследования дополнительной кости, которая не беспокоит пациента, специфического лечения не требуется. Как правило, боль локализуется на внутренней области ступни и усиливается при ходьбе.
Диагноз ставится на основании анамнеза и медицинского осмотра. При необходимости назначается рентгенологическое обследование, которое чаще всего подтверждает наличие повреждения добавочной ладьевидной кости и ее повреждения, что обусловлено травмой.
При болезненности и рентгенологически подтвержденной диагностике рекомендуется гипсовая иммобилизация стопы или ношение специальной фиксирующей шины. Это обусловлено необходимостью обездвиживания фиброзного соединения.
При сильных болях назначаются НПВС, к которым относятся Диклоген, Индометацин, Кетотифен, Вольтарен и т.д. После купирования болей прием НПВС нецелесообразен. В дальнейшем для снижения нагрузки на свод стопы и предупреждения обострений рекомендуется использование супинаторов.
В большинстве случаев при добавочной ладьевидной кости используется традиционная терапия и только в крайнем случае, при отсутствии положительного эффекта и сохранении болевой симптоматики, рекомендуется хирургическое вмешательство.
Наиболее распространенным оперативным способом лечения при патологиях кости является операция Киднера. В ходе ее выполнения производится небольшой надрез, через который удаляется дополнительный отросток. При этом заднеберцовое сухожилие плотно прижимается к ладьевидной кости. В послеоперационном периоде стопа и голеностоп иммобилизируются.
Для снижения риска переломов и различного рода травм в области стопы и ладьевидной кости необходимо внимательное отношение к состоянию нижних конечностей. Важно правильно подобрать обувь, лучше всего из натуральных материалов, которые обладают хорошим влаго- и воздухообменом.
Исключаются повышенные нагрузки на стопу, следует нормализировать питание, исключив из него высококалорийные, соленые и жирные продукты. Достаточно хороший эффект наблюдается при ножных ваннах с добавлением морской соли и целебных трав (ромашки, череды и т.д.).
Необходимо помнить, что при любых неприятных ощущениях в ступнях, особенно если они сопровождаются болевой симптоматикой, ограничением подвижности и отеками, нужно незамедлительно обратиться в медицинское учреждение для консультации с врачом. Адекватная терапия назначается только после тщательной диагностики. Самостоятельное лечение может привести к различным осложнениям.
Появление боли в стопе – распространенная проблема, связанная с множеством явлений. Ее способны вызывать различные травмы и патологии. Нередко причина возникновения неприятных ощущений требует немедленного устранения во избежание развития осложнений и ухудшения качества жизни пациента.
Механизм развития болезненности
Стопа – часть нижней конечности человека, которая обладает сложным строением. В ней имеются суставы, кости, мышечные ткани, связки, сухожилия. Поэтому, если болит стопа посередине с внутренней стороны или в какой-либо другой ее области, причина может крыться в поражении любого из указанных элементов.
При повреждениях или заболеваниях стопы затрагиваются нервные корешки, которые и реагируют на раздражение болевым синдромом. Достаточно повредить нерв или оказать на него сильное давление, чтобы пациент ощутил проявление рассматриваемого симптома.
Факторы риска
Боль в ноге возникает по разным причинам, связанным с травмами или патологическими процессами. Данные явления происходят под воздействием определенных факторов. К ним относят следующее:
- Возрастные изменения. Люди пожилого возраста часто подвергаются переломам, вывихам, заболеваниям суставов и костей. Костные ткани становятся более хрупкими, ступня расширяется и утолщается. Также пожилые люди часто страдают сосудистыми болезнями, вызывающими боль.
- Оперативное вмешательство по изменению формы стопы. На такую меру идут женщины в целях улучшения внешнего вида ноги, возможности носить высокие каблуки. В ходе операции производят укорочение пальцев, сужение ступни и прочие манипуляции. Такое вмешательство чревато осложнениями в дальнейшем, которые вызывают болезненность.
- Пол. От болей в ногах часто мучаются женщины, которые любят носить обувь на высоких каблуках.
- Профессиональные травмы. Доктора отмечают, что в большинстве случаев с болью в стопе к ним обращаются люди, которые получили повреждение на работе. Помимо травматизации такие особенности трудовой деятельности, как необходимость длительного пребывания на ногах или ходьба на большие расстояния, вызывают заболевания нижних конечностей.
- Вынашивание ребенка. При беременности на ноги оказывается сильная нагрузка, особенно на поздних сроках, поэтому стопы регулярно болят. Также у будущих мам увеличивается выработка гормона, который повышает эластичность связочных тканей. Это помогает в родовой деятельности, но провоцирует ослабление ступни.
- Спортивные и танцевальные занятия. Люди, занимающиеся данными видами деятельности, часто подвергаются травмам, образованию пяточной шпоры, различным воспалениям в области стопы.
- Ожирение. При лишнем весе создается избыточная нагрузка на нижние конечности. Это влечет за собой развитие болезней суставов и мышц, а также повреждения ступни.
Устранив указанные выше факторы, можно избежать возникновения патологий и травм, сопровождающихся болезненными ощущениями и прочими неприятными симптомами.

Почему болит ступня?
Нога может болеть по физиологическим или патологическим причинам. Первые связаны с ношением неудобной обуви, перенапряжением после трудового дня или занятиями бегом либо иным видом спорта. В этом случае боль проходит самостоятельно. Но чаще всего болезненность сигнализирует о наличии патологии.
Распространенная причина явления, при котором болит наружная часть стопы – воспаление суставов. Оно развивается вследствие большого количества факторов. Чаще всего патологию провоцируют переохлаждение, чрезмерные физические нагрузки, системные недуги.
Боль при артрите обладает ноющим характером. Она возникает как во время активности, так и в спокойном состоянии. Вместе с ней нарушается нормальная деятельность ступни, повышается температура тела, ухудшается общее самочувствие пациента.
Косточка выпирает с боковой стороны стопы, в правом или левом боку возле большого пальца. Образование имеет костную природу, создает дискомфорт при ходьбе. Больному приходится подбирать более свободную обувь.
Заболевание представляет собой воспаление или повреждение сухожильной ткани. Спровоцировать его способны физические нагрузки на стопу, инфекции, особенности строения ступни.
При тендините мучает боль в ступне с внешней стороны сбоку или в середине. Чаще она проявляется, когда человек ходит. Но с течением болезни болевой синдром начинает беспокоить и в состоянии покоя. Иногда у пациента наблюдается повышение температуры тела, воспалительные процессы кожи.

Патологический процесс развивается вследствие повреждения костной ткани ног или из-за долгого воспаления, которое охватывало кости ступни. У заболевания имеется только один признак – болезненные ощущения в стопе. Они тревожат пациента в любом состоянии, но становятся сильнее во время физической активности или при ощупывании рукой.
Одной из причин боли в области ступни является травма. Самое распространенное повреждение – растяжение связок в зоне лодыжки. Оно сопровождается болезненностью резкого характера. Такая травма часто возникает, когда человек подворачивает ногу.
Иногда врачи сталкиваются с таким явлением как синдром кубовидной кости. Он характеризуется переломом, который возникает в результате внешнего воздействия или давления со стороны других костей, находящихся рядом.
При таком повреждении пациенты отмечают, что болит кубовидная кость при хождении. Это происходит чаще в утренний период и во время активного движения. Излюбленное место боли в стопе – сбоку с внешней стороны. Также наблюдается нарушение функционирования мышц и самой ступни.
Резкая боль в ступне способа развиться вследствие повреждения нервов. При полиневропатиях пациенты жалуются на болезненность, которая тревожит постоянно. Она локализуется в пятке, а также с внешней и внутренней стороны стопы.
Вызвать болевые ощущения могут новообразования нервных окончаний. Их называют невриномами. Они провоцируют регулярную сильную боль в области стопы, ощущение жжения, онемение тканей или чувство покалывания. Чаще всего опухоли локализуются на третьем на четвертом пальцах.
Боль в области левой или правой стопы может быть следствием сосудистых поражений, при которых наблюдается некроз тканей. Отмирание клеток влечет за собой болевой синдром. Пациенты жалуются не только на болезненность, но и на судороги, ощущения покалывания, зуд, изменение оттенка кожи, постоянное ощущение холода в конечностях.

При данной патологии костные ткани задней и средней части ступни срастаются. Часто наблюдается сращение ладьевидной либо таранной кости стопы с пяточной. Подобное явление встречается чаще у подростков, но начинает развиваться с рождения. Из-за коалиции нарушается двигательная активность ноги, часто возникают травмы.
Шпорой называют твердое образование в области ступни снизу, которое имеет острую форму. Аномалия повреждает расположенные внутри стопы ткани, что становится причиной выраженной боли, развития воспалительного процесса.
Симптомы постоянно усиливаются, если не заниматься лечением. Пациентам трудно или вовсе невозможно ходить, так как больно наступать на пораженную ногу.
Патология характеризуется развитием воспаления в области фасций ступни. Образуется заболевание из-за избыточных нагрузок на ноги, когда человек длительное время пребывает в положении стоя или страдает ожирением.
Болит ступня сбоку с внешней стороны чаще всего в утреннее время.
Фасциит требуется лечить своевременно, так как он способен вызвать развитие пяточной шпоры.
Данное заболевание проявляется в виде выраженного сужения просвета артерий ног. В тяжелых случаях сосуды полностью перекрываются. В результате ткани перестают получать питание и развивается некроз, который вызывает боль.
Патология характеризуется наличием воспалительного процесса в связках, который возникает вследствие повреждения тканей. Поражение происходит из-за проникновения инфекции, резких или продолжительных физических нагрузок.

При лигаментите пациенты отмечают, что болит внешняя сторона стопы. Болевой симптом носит острый, резкий характер. Болезненность при поражении сухожильно-связочного аппарата способна проявляться и в зоне голеностопа.
К какому врачу обратиться?
Если беспокоит боль с внутренней или внешней стороны стопы, следует посетить ортопеда или артролога. При визуальном осмотре доктору требуется выяснить всю информацию о том, когда начала тревожить болезненность, при каких обстоятельствах она усиливается, какой имеет характер.
Также врачу необходимо узнать, какими патологиями страдает пациент и принимает ли какие-нибудь лекарства. Затем специалист ощупывает стопу и ставит предварительный диагноз.
Диагностика заболеваний
Одного внешнего осмотра для определения причины болевых ощущений мало. Больному требуется пройти ряд диагностических мероприятий. В их число включают следующее:
- Рентгенография.
- Ультразвуковое исследование.
- Томография.
Указанные методы позволяют оценить состояние всех составляющих стопы человека.
Особенности лечения
Терапия боли в ногах проводится с применением разных лечебных мероприятий в зависимости от того, что стало ее причиной. В одних случаях достаточно приема лекарственных препаратов, в других не обойтись без оперативного вмешательства.
При консервативном лечении из медикаментов назначают противовоспалительные, обезболивающие средства. При сосудистых патологиях применяют лекарства для укрепления стенок сосудов, нормализации кровообращения.

Если болевой симптом на тыльной или иной стороне подошвы имеет физиологическую природу, то необходимо дать ногам отдохнуть, сделать массаж, принять ножные ванночки. Можно также применить обезболивающую мазь.
Дополнительно используют методы народной медицины. Из натуральных компонентов готовят мази, делают компрессы и примочки, а также варят отвары для укрепления общего здоровья.
Профилактика и прогноз
Прогноз при возникновении болей полностью зависит от спровоцировавшей ее причины.
Гарантировать успешность лечения способна только его своевременность, поэтому при частом проявлении болевых ощущений нужно обратиться к врачу как можно быстрее.
Но лучше вовсе не допускать развития болевого синдрома. Профилактика заключается в следующем:
- Контролировать массу тела.
- Носить удобную обувь, не злоупотреблять высокими каблуками.
- Заниматься спортом, но не допускать перенапряжения.
- Проводить ножные ванночки после рабочего дня.
- Делать массаж ступней.
- Правильно питаться.
- Избегать переохлаждения конечностей.
Люди часто не оказывают должного внимания своим ногам, уделяя больше времени уходу за другими частями тела. Но стопы также нуждаются в постоянной заботе: только так можно избежать возникновения неблагоприятных последствий.
Ладьевидная кость стопы является структурным элементом предплюсны. По форме она уплощена сзади и спереди, локализуется ближе к внутреннему краю стопы. Среди основных патологий, которые могут затронуть ладьевидную кость стопы, следует более подробно ознакомиться с переломом и болезнью Келлера (остеохондропатия ладьевидной кости).
Особенности анатомии ладьевидной кости
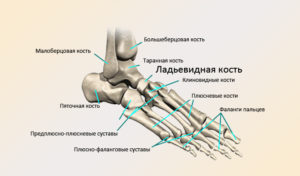
Ладьевидная кость на своей задней поверхности имеет вогнутую суставную поверхность. С ее помощью происходит соединение с головкой таранной кости. На передней поверхности ладьевидной кости есть клиновидная суставная поверхность, которая предназначена для сочленения с клиновидными костями в количестве трех штук.
Ладьевидная кость имеет выпуклую верхнюю поверхность. Латеральная ее поверхность сочленяется с кубовидной костью. Вогнутая нижняя поверхность кости в медиальном отделе имеет бугристость, которую можно прощупать через кожу.
Переломы ладьевидной кости
При поиске информации о патологиях ладьевидной кости можно наткнуться на статьи про перелом ладьевидной кости кисти. Действительно, кости в предплюсне и запястье имеют одинаковое название, отражающее особенности их формы. Чтобы поиск данных не включал материал про перелом ладьевидной кости запястья, следует сразу сузить круг поиска, указывая точную локацию этого анатомического элемента.
Перелом ладьевидной кости стопы входит в категорию костных повреждений средней части ступни. Причин перелома может быть несколько, а именно:
- Прямая травма. Она возможно, если уронить тяжелую вещь на область стопы. Часто в подобных ситуациях перелом имеет сочетанный характер, то есть повреждается не изолированно ладьевидная кость, но также клиновидная и кубовидная.
- Непрямая травма. Такое возможно в случае чрезмерного, насильственного сгибания ступни в подошве. Из-за этого происходит зажатие ладьевидной косточки между клиновидными костями и таранной костью. При этом возможны два варианта перелома: или отрыв края тыла ладьевидной косточки, или отрыв самой кости по месту ее бугристости в нижнемедиальном фрагменте.
- Дорожно-транспортное происшествие. Этот фактор провоцирует компрессионный перелом.
- Усталостные переломы. Такое повреждение в ладьевидной косточке, как левой, так и правой, чаще встречается у тех, кто профессионально занимается спортом и танцами (гимнастика, балет). Также усталостные переломы могут быть спровоцированы ранней нагрузкой на область стопы после терапии.
При переломах пациенты жалуются на то, что болит ладьевидная косточка, объективно наблюдается отечность мягких тканей пораженной области. Отек может достигать голеностопного сустава.
В том случае, когда из-за перелома ладьевидной кости случился вывих ее участка к тыльной поверхности ступни, по месту припухлости можно прощупать выступ, который будет заметно выпирать.
Пациент, получивший перелом, не способен полностью опираться на пораженную стопу — он может делать упор только на пяточную область. Нагрузки любой интенсивности на область 1,2,3 костей плюсны провоцируют сильную боль, передающуюся на ладьевидную косточку.
В той ситуации, если у пациента наблюдается изолированный отрыв костного осколка по месту бугристости, боль будет локализована в нижнемедиальной части анатомического образования. Здесь же будет наиболее выражена отечность.
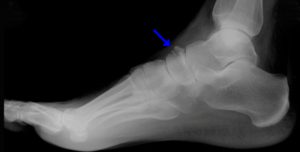
Диагноз подтверждается на основе анамнеза, спектра жалоб пациента, осмотра и результатов рентгена. В наиболее сложных ситуациях должны быть проведены такие исследования, как компьютерная томография, сцинтиография.
Лечение перелома ладьевидной кости стопы определено особенностями и степенью тяжести повреждения. В случае закрытого перелома при отсутствии смещения пациенту накладывается циркулярная гипсовая повязка. При этом обязательно моделируется нижний свод стопы. Травматолог должен установить супинатор для профилактики уплощения свода ступни.
Если при переломе возникло смещение костных отломков, лечение предполагает первоначальную репозицию. Ее проводят или после внутрикостного обезболивания, или после введения наркоза. Во время репозиции нога должна быть согнута в колене, ступня при этом ориентирована горизонтально. Корректное проведение репозиции возможно при участии двух врачей.
При сочетании перелома и вывиха ладьевидной косточки используют конструкцию Черкес-Заде. Она имеет вид металлических спиц, одна из которых проводится сквозь пяточную кость, а другая вставляется через головки костных структур плюсны. Такое оперативное вмешательство проводится только под общим наркозом.
Гипсовые повязки при переломах ладьевидной кости накладываются на срок от 6 до 8 недель, в некоторых случаях необходим более продолжительный период иммобилизации пораженной ноги. Лечение предполагает регулярный рентгенологический контроль.
Для того, чтобы восстановление после перелома проходило хорошо, важна ранняя полноценная диагностика и корректное лечение. Кости стопы находятся в тесной взаимосвязи между собой, и поэтому нарушение целостности и функциональности одной из них не может не затрагивать остальные.
Даже при сильном повреждении ладьевидной кости врачи редко принимают решение о ее полном удалении — это зачастую приводит к таким последствиям, как деформирование, искривление ступни.
К наиболее распространенным последствиям перелома ладьевидной кости относятся:
- Хромота.
- Плоскостопие.
- Вальгусная деформация стопы.
- Укорочение ступни.
- Снижение трудоспособности вплоть до ее полной потери.
- Хронический болевой синдром (стопа может болеть постоянно).

Чтобы полностью восстановить функциональность пораженной ноги после перелома, необходимо прибегать к таким мерам:
- упражнения лечебной физкультуры;
- физиотерапевтические процедуры;
- массаж;
- ванночки с морской солью;
- плавание;
- предпочтение ортопедической обуви.
Врач даст более подробные рекомендации для более быстрого и эффективного восстановления после получения травмы.
Болезнь Келлера
Эта патология представляет собой болезнь, которая поражает костные структуры стопы. Обычно ее выявляют в детском и юношеском возрасте, у взрослых она встречается редко. Болезнь Келлера протекает по типу остеохондропатии, то есть постепенно происходит разрушение костной ткани, а затем медленное ее восстановление.
Данная патология впервые была описана рентгенологом Келлером. При развитии этой болезни нарушается приток крови к костям ступни. Из-за этого ткани не получают достаточное количество кислорода и веществ, необходимых для корректного функционирования.

Заболевание прогрессирует в результате действия причин, провоцирующих нарушения кровоснабжения костных структур. В качестве них могут выступать:
- Постоянная травматизация.
- Эндокринные патологии (болезни щитовидной железы, диабет).
- Плоскостопие.
- Генетическая предрасположенность.
- Неудобная, тесная обувь.
- Асептический некроз. Структура кости разрушается, снижается ее плотность.
- Перелом компрессионного типа. Новая костная ткань, начинающая формироваться на месте разрушенной, не выдерживает обычные нагрузки. Из-за этого возможны переломы.
- Фрагментация. Рассасывание поврежденных элементов при помощи остеокластов.
- Репарация, или восстановление структуры и функциональности костной ткани. Эта стадия реализуется только при восстановлении нормального кровоснабжения пораженной области.
Чаще всего патология 1 типа развивается у детей от трех до семи лет, причем частота болезни у мальчиков гораздо выше. Поражение ладьевидной кости провоцирует припухлость, болезненность, нарушение возможности передвижения. Появляется хромота. Патология носит односторонний характер (возникает слева или справа), длится не более года.
Заболевание 2 типа характерно для пациенток подросткового возраста. Чаще болезнь носит двусторонний характер. Проявляется в виде хромоты, боли, девушки испытывают дискомфорт при ходьбе. Продолжается патология этого типа около двух лет.
Диагноз “болезнь Келлера” ставится на основе анамнеза и анализа рентгеновских снимков. Степень и разновидность болезни определяют исходя из стадии развития патологического процесса.
Лечение заболевания предполагает наложение гипсовой повязки. Это необходимо для уменьшения нагрузки на область стопы, обеспечения ее максимальной поддержки. Повязка накладывается на полтора месяца.
После того, как врач снимет гипс, стоит позаботиться об ограничении нагрузки, активных движений. Следует подобрать ортопедическую обувь — ее ношение способствует уменьшению боли и восстановлению кровоснабжения.
В редких случаях возникает необходимость в оперативном лечении. Во время вмешательства формируются каналы в ладьевидной кости. Это нужно для того, чтобы в них начали расти сосуды, и трофика костной ткани нормализовалась. После операции требуется проведение физиотерапии и прием лекарств, назначенных лечащим врачом.
Чтобы не подвергать область стопы и ладьевидную кость в частности риску переломов и иных патологий, следует внимательнее относиться к собственному здоровью. Нужно носить правильно подобранную обувь, не перегружать стопу, принимать ножные ванночки с морской солью, следить за питанием и пить витаминно-минеральные комплексы. При обнаружении любых патологических симптомов (боль, припухлость, ограничение подвижности) стоит немедленно обратиться к врачу. Специалист проведет необходимые диагностические манипуляции, выявит болезнь, после чего сможет ее правильно лечить.
Читайте также:


