Болят суставы а рентген ничего не показал
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
Уважаемые консультанты, прошу помочь разобраться в моей проблеме с коленным суставом, которая безуспешно уже в течение полугода не находит своего решения.
Мне, 33 года, военнослужащий, служба не связана с повышенными физическими нагрузками (работа скорее "кабинетная"). Профессиональным спортом никогда не занимался, в последние пять лет катаюсь на сноуборде и езжу на роликовых коньках.
В сентябре 2010, проснувшись утром и встав с кровати, впервые в жизни ощутил спонтанную боль в левом коленном суставе (предшествующих травм до этого не было, каких-либо болей в спине и пояснице не ощущал). Было ощущение, что сустав вдруг "разболтался": при повороте и скручивании на ноге, ходьбе и движении возникали легкие тянущие болевые ощущения во всем коленном суставе. Сделав шаг со здоровой правой ноги, приходилось как бы аккуратно подтягивать левую ногу. При ходьбе нормальным темпом этот эффект был практически не заметен и максимально проявлялся в начале движения. Также обратил внимание на то, что щелчков в колене стало больше, чем обычно.
В покое и при ощупывании колена боли не было. Видимых изменений в колене (покраснений, отечности) не наблюдалось. Сразу же применил мазь Индовазин, что принесло некоторое облегчение. Спустя несколько дней заметил, что боль как бы локализовалась в центре колена, легкие болевые ощущения возникали в движении (ходьбе, подъеме и спуске по лестнице).
В течение недели боль не проходила, и я обратился по месту службы в поликлинику к хирургу. Осмотр ничего не выявил: был сделан рентген коленного сустава, результат - вариант возрастной нормы. Прошел курс электрофореза, получал внутримышечно инъекции Траумель, ЦельТ и Дискус композитум (18 дней). Ощутимого эффекта лечение не принесло.
В октябре 2010 проходил контрольное обследование и лечение в госпитале с заболеванием "Сидром раздраженного кишечника". Попутно обратился с проблемой колена.
Был осмотрен ревматологом, ортопедом, снова был сделан рентген с тем же результатом (патологии не выявлено). Сдал анализы крови: клинический (кровь "спокойная") и на патологию соединительной ткани (показания в пределах нормы), а также ПЦР на урогенитальные инфекции (в том числе хламидиоз) - не выявлено.
По результатам исследований заведующий ревматологическим отделением сделал предположение, что скорее всего здесь имеет место дебют какого-то заболевания, и рекомендовал продолжить наблюдение за коленом, а случае продолжения болей - использовать мазь Хондроксид.
С начала зимы 2010 обратил внимание, что боль в самом колене стала беспокоить меньше при ходьбе, а проявлялась только в случае повышенной нагрузки на сустав (подъем по лестнице через несколько ступенек, резкое сильное движение и т.п.). В то же время стали проявляться разлитые тянущие ощущения с внутренней стороны колена, в области подколенной ямки (иногда выше, ниже и в стороны), иногда уходящие вверх и вниз от колена.
В январе 2011 обратился в Центр Дикуля. Был выполнен ряд исследований:
- КТ поясничного отдела позвоночника (без значительных отклонений)
- рентген тазобедренных суставов (без значительных отклонений)
- МТР коленного сустава (заключение и снимок прилагаю)
[ Ссылки доступны только зарегистрированным пользователям ]
заключение:
[ Ссылки доступны только зарегистрированным пользователям ]
По результатам исследования, ортопедом Центра были рекомендован курс лечебной гимнастики: сгибание с грузом колена в положении сидя и стоя, плавание, велотренажер. На его взгляд, с проблемой следовало бы обратиться к врачу-неврологу.
Тогда же по рекомендации хирурга своей поликлиники прошел курс внутримышечных уколов Дона. С февраля 2011 начал принимать Терафлекс.
В марте 2011, поскольку ситуация с коленом значительным образом не улучшалась, по рекомендации обратился в медицинский центр "Ортоспайн" к М.П. Лисицину врач травматолог-ортопед высшей категории, основатель и первый Вице-президент Российского Артроскопического Общества).
Внешний осмотр врача не обнаружил каких-либо существенных отклонений в коленном суставе. В то же время, было выявлено, что больная нога на два сантиметра худее здоровой правой ноги (видимо, из-за гиподинамии), и на 1см короче ее (как пояснил врач - скорее всего из-за сколиоза).
Снимок МРТ каких-либо существенных замечаний у доктора не вызвал. В результате Лисицин М.П. рекомендовал пройти 3-х месячный кус приема препарата Геладринк (Фаст + Плюс + Артродиет). Также было рекомендовано заняться плаванием (на спине и в ластах) и изготовить корректирующие стельки.
С марта я начал плавать 3-4 раза в неделю в бассейне с ластами. Тренировка занимает полчаса и проходит по следующей схеме: 700 м. - плаванье на спине, 100 м. -кроллем, 100 м. - дельфином, 100 м. - без ласт. (всего проплываю 1 км). В процессе тренировки боль в суставе не беспокоит.
На службе ношу корректирующие стельки, изготовленные по индивидуальному заказу.
Из препаратов продолжаю прием Терафлекса (с февраля), начал пить Геладринк (с марта).
В конце апреля (на днях) мне удалось попасть на прием к известному столичному врачу-ревматологу П.В. Евдокименко, автора серии книг о болях в суставах. Ждать пришлось почти три месяца: сначала свободных мест по записи в принципе не было, потом удалось записаться на месяц вперед.
На прием я взял:
- снимок МРТ 3-х месячной давности с диагнозом "дегенеративные изменения в менисках 1-2 степени, частичное повреждение и дегенеративные изменения волокон ПКС"
- рентгенограмму, сделанную накануне, в описании к которой врач-рентгенолог, выявив умеренное снижение высоты внутренней суставной щели и небольшие костные разрастания у внутреннего бугорка надколенника, написал "умеренно выраженные признаки ДОА".
Я рассказал мою историю болезни: колено внезапно заболело осенью прошлого года, с тех пор дискомфорт и незначительные болевые ощущения беспокоят практически постоянно. Опухания и покраснения сустава ни разу не наблюдалось. Ночью и в покое боли не беспокоят. Лечусь терафлексом и плаваньем.
Доктор провел внешний осмотр: стоя, лежа на спине, животе и боках, сгибал обе ноги под разными углами и с разным усилием. Затем он ознакомился со снимками. Вывод был следующий: об артрозе речь не идет, но есть повреждение мениска, точнее - его расслоение. Травма скорее всего связана с какой-то неспецифической нагрузкой на коленный сустав накануне появления боли.
На вопрос "почему ее я ощутил боли сразу, а только на следующий день утром встав с кровати", врач пояснил, что так иногда и бывает. На вопрос "почему рентгенолог нашел признаки артроза", доктор затруднился ответить, сказав, что скорее всего это вызвано врачебной ошибкой из-за того, что снимок делался в положении стоя, а не лежа (как должно быть). Еще он заметил, что странно, что до этого врачи не увидели травмы мениска.
По самой травме врач объяснил, что расслоение мениска - это одна из наименее серьезных травм подобного рода и в моем случае лечится только покоем. "В твоем случае мениску надо дать возможность зажить, это и любой спортивный врач посоветует - сказал Павел Валерьевич, - а ты вместо этого нагружаешь его различными упражнениями". Из его объяснения я понял, что чем меньше буду нагружать ногу, тем быстрее она заживет.
Я спросил "как быть с неизбежной атрофией при оберегании ноги и снятии нагрузки". Врач сказал, что впоследствии можно наверстать, разумную же нагрузку давать можно, но процесс заживления будет идти дольше. Какого-либо кардинального лечения (в виде внутрисуставных уколов, лечебной гимнастики и т.п.) назначено не было. Евдокименко прописал следующие:
- Березовые почки, купленные в аптеке (из них делать настой и принимать в течение месяца).
- Траумель С и Цель-Т в таблетках. На курс лечения (1 месяц) - 100 таблеток. Принимать по 1 таблетке 3 раза в день (под язык, до полного рассасывания во рту) за 10-15 минут до еды.
В настоящее время боли в колене, как правило, слабо и редко проявляются при равномерной ходьбе, но постоянно дают о себе знать при движении в состоянии относительного покоя (в положениях стоя, сидя, иногда при резких движениях, поворотах и приседаниях). Также боль появляется при подъеме и спуске по лестнице. Иногда кажется, что в колене и прилегающих областях что-то ноет. Боль может проявляться в разных местах коленного сустава: с внутренней и внешней сторон, бывает разлитая и локализованная. Иногда тянущие ощущения чувствуются и в прилегающих к колену мышцах. Также беспокоят щелчки в левом колене: они по-прежнему проявляются чаще, чем в правом.
В целом, сложившаяся ситуация заставляет постоянно "помнить" о колене, избегать и беречь от резких и неловких движений. Ночью боли в колене не беспокоят. За все время заболевания какого-либо отекания и покраснения сустава не наблюдалось. Дискомфорта и болей в районе спины и поясницы не испытываю.
В итоге можно сказать, что полгода у меня болит колено, и полгода я его показываю разным специалистам. Диагнозы расходятся от "ничего страшного" до "расслоения мениска" и "1-ст. ДОА". Кому верить - я уже не знаю, как и могу понять до конца, как лечить сустав. Время уходит, а вылечиться очень хочется. Если, конечно, еще не поздно…
Уважаемые эксперты-консультанты! Если возможно, прошу высказать ваше мнение: как вам, пускай и дистанционно, видится моя ситуация? О каком диагнозе может идти речь? Какие лечебные мероприятия можно было бы предпринять?
Заранее огромное спасибо за внимание к моей теме,
С уважением,
Павел
Заболевания суставов не начинаются в одночасье – появившиеся боли говорят о том, что болезнь уже достигла определенной стадии. Как следить за состоянием суставов, чтобы вовремя обнаружить отклонение от нормы и сразу же приступить к лечению? Давайте в этом разберемся.
Грамотная диагностика болезней суставов – залог эффективности лечения
Боли в суставах могут быть сигналом артрита, в том числе ревматоидного, артроза, остеоартроза, бурсита, хондрокальциноза, болезни Бехтерева и других заболеваний. О возникших проблемах обычно говорят нижеперечисленные симптомы.
Появление болей в коленях во время подъема или спуска по лестнице может сигнализировать об остеоартрозе. Это заболевание иногда затрагивает и пальцы рук – в таком случае происходит уплотнение верхних фаланг. Неожиданная острая боль в пальце большой ноги – типичный сигнал артрита. Эта болезнь нередко поражает тазобедренные суставы и дает о себе знать сильными болями в верхней части ноги. Ревматоидный артирит может проявляться в нарушении мелкой моторики рук, когда становится трудно вставить ключ в замок или нитку в иголку.
К сожалению, сегодня заболеваниями суставов страдают 30% населения планеты, и в их числе не только люди солидного возраста. Болезни суставов развиваются стремительно, поэтому очень важно вовремя их диагностировать и начать лечить. Это поможет сохранить подвижность, легкость движений и избавит от сильных болей.
Для справки
Какие функции выполняют суставы?
- Передвижение в пространстве – именно суставы позволяют нам ходить, бегать, прыгать.
- Подвижность – с помощью суставов мы закидываем ногу на ногу, приседаем, поднимаем и опускаем руки, сжимаем кулаки.
- Сохранение положения тела – суставы позволяют сидеть на корточках или на стуле, подавшись вперед, стоять, опираясь на что-либо.
Первый визит к врачу начинается с общего осмотра, который позволяет увидеть внешние отклонения от нормы. Это может быть, например, отечность в зоне сустава. При общем осмотре доктор может попросить пациента произвести те или иные движения, чтобы понять характер боли и зону ее распространения. Осанка и походка также могут свидетельствовать о заболеваниях суставов.
Еще один самый распространенный и самый простой метод обследования – ощупывание, или пальпация. С помощью прикосновений врач обнаруживает внешние признаки болезней суставов. Так, например, можно найти ревматические и ревматоидные узелки, обнаружить место, где происходит дискомфорт во время движений, определить состояние суставной капсулы, изменение температуры и влажности кожи в зоне суставов.
Общий осмотр и пальпация – самые доступные методы обследования, но они происходят без применения технических средств, поэтому не дают полного представления о клинической картине заболевания.
Это способ обследования с помощью гониометра – приспособления, позволяющего определить амплитуду подвижности суставов. Гониометр напоминает транспортир и позволяет определить угол подвижности. Пациент делает ряд необходимых движений (сгибания, разгибания, подъем и опускание конечностей), а доктор производит замеры, фиксирует показатели и соотносит их с нормой.
Более точные сведения о состоянии пациента и его заболевании можно получить, узнав результаты анализов.
Анализ крови
Многие показатели анализа крови говорят о болезни суставов. Так, при биохимическом анализе, доктор обязательно обратит внимание на содержание С-реактивного белка в сыворотке крови, на содержание общего белка, на дефиниламиновую реакцию и другие показатели. Тревожным сигналом следует считать увеличение РОЭ (реакция оседания эритроцитов), поскольку это отражает уровень воспалительного процесса. При ревматических воспалительных патологиях иммунологический анализ крови показывает антинуклеарные антитела (АНА). При артрите и других болезнях суставов в сыворотке крови резко повышается уровень мочевой кислоты. Кроме того, у пациентов, страдающих ревматизмом, псориатическим полиартритом, болезнью Бехтерева и другими заболеваниями суставов, наблюдается изменение содержания лизосомальных ферментов (кислой протеиназы, кислой фосфатазф, дезоксирибонуклеазы, катепсины) в сыворотке крови и синовиальной жидкости.
Анализ мочи
Стоит отметить, что значительные отклонения от нормы в анализе мочи наблюдаются только при тяжелых формах заболеваний суставов. Однако следует помнить, что у здоровых людей белок и кровь в моче не должны присутствовать. Их появление указывает на наличие заболеваний.
В деталях изучить состояние суставов и их структуру позволяют методы лучевой диагностики. Предварительной подготовки эти процедуры не требуют.
Рентгенологическое исследование . Показанием к его проведению могут стать боли в области суставов, затруднительная подвижность, отечность и изменение цвета кожи в области суставов. При обследовании изображение суставов проецируется на особую пленку с помощью рентгеновских лучей. Специальный аппарат направляет лучи на обследуемую область, в целях безопасности все жизненно важные органы человека закрываются защитным свинцовым фартуком. Пациент при этом либо сидит, либо лежит. Рентген позволяет увидеть деформацию суставов и их патологию. Процедура занимает не более трех минут, результаты могут быть представлены минут через 15 в виде снимка. Даже при использовании самой современной аппаратуры минимальное излучение имеет место, поэтому рентген, как и другие лучевые методы исследования, не рекомендуется делать беременным женщинам.
Артрография – более точный метод по сравнению с обычным рентгеном. Его используют при повреждении менисков, связок, подозрении на разрыв суставной капсулы. Перед артрографией суставы искусственно контрастируют. Для этого в полость сустава вводят специальное вещество, затем просят пациента сделать несколько движений и фиксируют изображение прицельной рентгенографией. Результат, в зависимости от аппаратуры, может быть получен на мониторе или на пленке. Процедура длится около 10 минут и не представляет опасности. Однако если у пациента есть аллергическая реакция на йодированные контрастные вещества, это является противопоказанием для данного обследования.
Радионуклеидные методы исследования позволяют распознавать патологии с помощью радиофармпрепаратов. Самый популярный метод радионуклеидной диагностики – сцинтиграфия. В организм вводятся радиоактивные изотопы, а получение качественного изображения достигается за счет испускаемого ими излучения. Процедура происходит с использованием однофотонного эмиссионного компьютерного томографа. Визуализация осуществляется на клеточном уровне и не дублирует результаты других лучевых исследований. Это позволяет видеть функциональные изменения, которые происходят в организме раньше анатомических. Процедура является безопасной, так как используются гамма-изулучающие радионуклеиды с коротким периодом полураспада, лучевая нагрузка не выше, чем при обычном рентгене. Противопоказания к проведению обследования: беременность и кормление грудью. Результаты пациент может узнать сразу по ее окончании.
МРТ позволяет увидеть во всех деталях клиническую картину при травмах и дегенеративных заболеваниях суставов, например, при хроническом артрите. Также МРТ дает возможность диагностировать остеоартрит, септический артрит, остеомиелит и другие заболевания. Процедура длится 10-20 минут, а заключение в виде протокола обследования и снимков пациент может получить уже через 20-30 минут.
Данное обследование суставов не является опасным, так как используемое магнитное поле не представляет угроз для человеческого организма, поэтому практически никаких ограничений здесь не существует. Однако МРТ противопоказана людям, имеющим кардиостимулятор, кровоостанавливающие клипсы сосудов, электронные или ферромагнитные имплантаты среднего уха.
Этот метод диагностики суставов основан на использовании ультразвуковых волн. Специальный аппарат излучает волны определенной частоты, они взаимодействуют с мягкими тканями и проникают в зону исследования. УЗИ суставов назначают при травмах, ревматологических патологиях, сопровождаемых воспалительными процессами.
Акустические колебания фиксирует специальный сканер, изображение сразу появляется на мониторе, при необходимости его можно распечатать, то есть, результат пациент узнает фактически сразу. Во время процедуры, чтобы между сканером и зоной обследования не было воздуха, поверхность тела смазывают специальным гелем. Доктор водит по телу датчиком, что не доставляет пациенту ни малейшего дискомфорта. УЗИ является наиболее безопасной процедурой, возможной даже во время беременности.
Наиболее оптимальный метод для диагностики суставов в каждом конкретном случае подбирает лечащий врач с учетом жалоб пациента, состояния его организма и необходимости детализировать исследуемую зону. Порой для диагностики неосложненного артроза тазобедренного сустава на начальной стадии достаточно обычного рентгена. При жалобах на периодические умеренные боли, как правило, практикуют именно это обследование, и его бывает достаточно. А вот, например, при запущенной форме болезни Бехтерева лучше прибегнуть к компьютерной томографии.
Разумеется, чтобы получить наиболее точный результат, лучше использовать современные методы диагностики суставов: КТ, МРТ, УЗИ. Обратиться в клинику, где проводят такие обследования, можно без предварительной консультации. Специалист, проводящий диагностику, озвучит вашу клиническую картину и даст соответствующую рекомендацию, посоветует, к какому врачу обратиться: остеопату, ортопеду или травматологу.
Одно из самых крупных сочленений скелета, коленный сустав, обладает сложным строением и выполняет множество функций. Ежедневно он выдерживает большие нагрузки, следствием которых нередко становится боль в коленном суставе, интенсивность и характер которой зависят от вызвавшей ее патологии.
Болезненные ощущения в той или иной мере испытывал каждый человек, и, столкнувшись с ними, задумывался, почему болят колени.
Боль может быть результатом незначительного ушиба и пройти сама по себе или же сигнализировать о начале деструктивно-дегенеративных процессов в сочленении.
Если колено опухло и болит, сустав при движении щелкает, а неприятные ощущения не проходят, нужно обратиться к врачу. Чтобы разобраться в проблеме, врач назначит анализы и диагностические исследования: рентген коленного сустава, УЗИ, МРТ коленного сустава, денситометрию, КТ коленного сустава. Получив результаты обследования, специалист поставит диагноз и расскажет, что делать когда болят колени.
Своевременно начатое лечение позволит облегчить состояние пациента, избавить его от боли, замедлить развитие деструктивных процессов и сохранить подвижность сочленения.
Патологии коленного сочленения нуждаются в тщательном дифференцировании, поскольку обладают схожей симптоматикой. Многие пациенты жалуются, что сустав отекает, при движении слышны щелчки и хруст, болит колено при сгибании. Дискомфорт может появиться в любом возрасте, даже ребенок может пожаловаться, что у него болит колено при разгибании. Нельзя заниматься самолечением — это может привести к смазыванию симптомов и усугубить развитие патологии.
Когда болят колени
Колено может заболеть в любом возрасте и в любой момент. При этом боль может быть постоянной или периодической, иметь различный характер и локализацию. У многих людей болит колено при приседании на корточки. В этом случае причиной дискомфорта может выступать растяжение связок или дегенеративно-дистрофические заболевания.
Если при приседании слышен хруст, который не сопровождается болью, можно говорить о физиологической причине: гипермобильность сочленения, трение сухожилий и связок внутри него. Если приседания сопровождаются болями в коленках, лучше снизить нагрузки, особенно это относится к людям с избыточным весом.
Если у молодой мамочки болят колени после родов и у нее до беременности не диагностировались болезни суставов, причина, скорее всего, носит физиологический характер. Причиной боли может стать вызванное беременность изменение осанки, недостаток кальция, размягчение связок под действием гормона релаксина, большие нагрузки. Чаще всего боль в коленках после родов является естественным процессом и проходит в течение ближайшего месяца.

Если у спортсменов болят колени после тренировки, необходимо уделить больше внимания разминке, тщательнее проработать технику выполнения упражнений, а также на некоторое время уменьшить силовые нагрузки.
Нередко люди отмечают, что болят колени после бега. В этом случае нужно увеличивать нагрузку постепенно, а тучным людям желательно вообще отказаться от бега, который в их случае вреден для коленных суставов.
Довольно часто ноющая боль в коленном суставе чувствуется после тяжелого рабочего дня, физических нагрузок и бега, иногда болит под коленом спереди. Но постепенно пациенты жалуются на постоянный характер болевого синдрома, что свидетельствует об усилении патологических процессов и служит основанием для обращения к врачу.

Когда нужно идти к врачу
Если колени хрустят и болят, то нужно обращаться к врачу. В случае, когда вы не знаете, к какому врачу идти, лучше всего пойти к терапевту. Он проведет первичное обследование, возможно, назначит МРТ коленного сустава и направит к узкому специалисту: травматологу, хирургу, ревматологу, ортопеду, невропатологу.
Основанием для обращения к врачу могут служить следующие признаки:
- ноющая боль в коленках на протяжении месяца;
- периодически возникающие резкие боли;
- боли после физических нагрузок;
- сустав при движении щелкает и хрустит;
- болит колено при разгибании и сгибании;
- отечность или изменение формы сочленения;
- ограничение подвижности сустава.

Диагностика патологии
Заболевания, охватывающие патологии коленного сочленения имеют схожую симптоматику, наиболее ярким и характерным проявлением которой является болевой синдром. При этом этиология, механизм развития патологии и лечение в каждом случае кардинально отличаются.
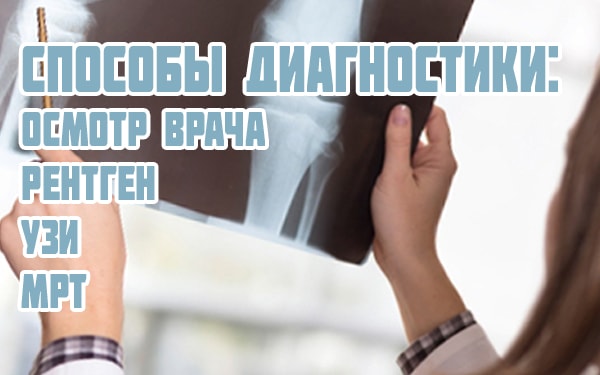
Только тщательное обследование поможет понять, почему болят суставы и распухло колено, и выяснить причину болевого синдрома. Чтобы установить точный диагноз и назначить лечение, врач осматривает пациента, собирает детальный анамнез, назначает анализы, в том числе ревмопробы и биохимию крови, и диагностические исследования:
- рентген коленного сустава;
- артроскопию;
- УЗИ;
- МРТ коленного сустава;
- денситометрию;
- КТ коленного сустава.
Когда болит колено при ходьбе по лестнице и при других патологиях сочленения чаще всего проводится рентген. Но это устаревший и неинформативный метод диагностики. Рентгенография не дает возможности выявить начальную стадию заболеваний – она диагностирует патологии на этапах, приведших к выраженным поражениям костных элементов. Помимо этого, на рентгеновском снимке не видны хрящи, поэтому невозможно судить о патологиях менисков и степени поражения гиалиновых хрящей.
Наиболее современным и информативным методом диагностики служит томография: магниторезонансная и компьютерная. Она позволяет получить наглядное изображение всех элементов сочленения, оценить их целостность, степень развития патологических процессов и понять, почему болит колено при разгибании.
Еще одним безболезненным и безопасным методом исследования служит ультразвуковая диагностика. Итак, что показывает УЗИ коленного сустава: состояние сухожилий, связок, мышц, менисков, гиалиновых хрящей, количество синовиальной жидкости, контуры сочленения и его деформацию.
Денситометрия (ультразвуковая и рентгеновская) позволяет получить точные данные о минеральной плотности костной ткани и является очень полезным методом для диагностики и лечения остеопороза.
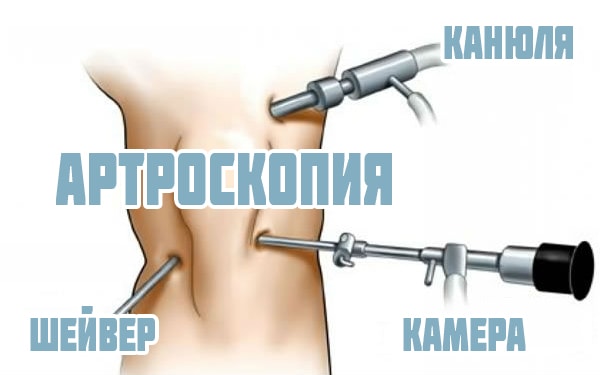
Артроскопия является малоинвазивным хирургическим вмешательством. Она выполняется с помощью артроскопа, который вводится в полость сочленения через разрез и позволяет визуально оценить его состояние.
Почему болят колени
По статистике, именно коленное сочленение является лидером по количеству заболеваний среди суставов человека, и все пациенты хотят узнать, почему болят колени. У большинства людей они болят в результате травм и возрастных изменений.
Гораздо реже диагностируются воспалительные и врожденные заболевания. Иногда причиной болевых ощущений служит защемление нервных окончаний.
Итак, если у вас болят колени, причина может быть следующая:
- воспаление структур сустава;
- дегенеративно-дистрофические заболевания;
- травмы.
Это может быть воспаление элементов сочленения и околосуставных тканей. Природа воспаления может быть инфекционной или аутоиммунной. В этом случае главенствующую роль играет правильная диагностика, поскольку, исходя из причины воспаления, будет выбираться тактика лечения, которая кардинально отличается.
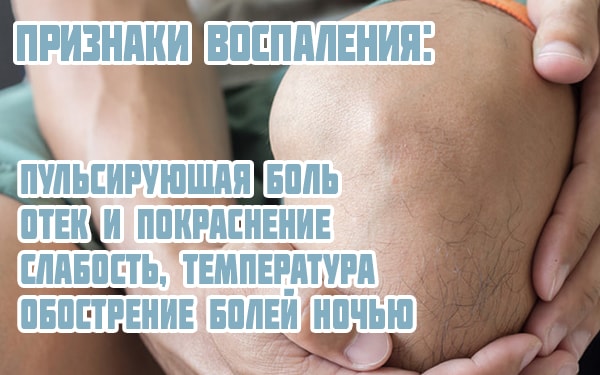
Признаки воспалительного процесса:
- Пульсирующая боль, сопровождающаяся чувством распирания, высокой и средней интенсивности. Боль возникает остро, не связана с физической нагрузкой, усиливается по ночам.
- Отек сочленения, из-за которого болит колено при сгибании.
- Покраснение кожи в области сустава и местная гиперемия.
- Общее недомогание, слабость, повышение температуры.
Воспалительные заболевания коленного сочленения:
- инфекционный артрит;
- ревматоидный артрит;
- реактивный артрит;
- синовит — воспаление суставной капсулы;
- бурсит — воспаление сумок и заворотов суставной капсулы;
- тендинит — воспаление связок;
- менископатия — воспаление менисков;
- киста мениска, при которой болит под коленом сзади.
Травмы коленного сочленения отличаются тяжестью, характером и локализацией. Для всех видов повреждений характерен болевой синдром разной степени интенсивности, максимальное значение которой фиксируется в момент травмирования. В дальнейшем боль уменьшается, но при движениях возобновляется.
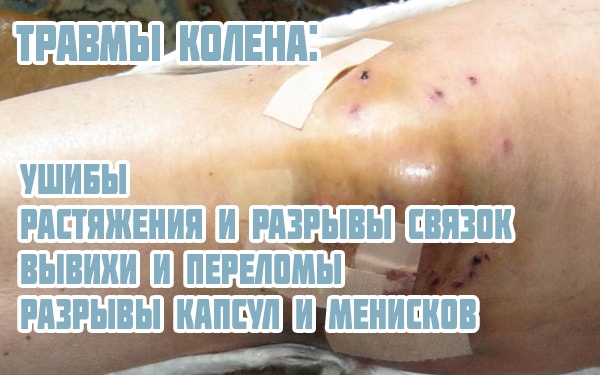
Довольно часто именно вследствие травм болят колени у подростков, поскольку они ведут активный образ жизни и много двигаются. Как правило, врач сразу же диагностирует травматическое повреждение. Но для того чтобы установить его вид и характер, потребуется проведение функциональных диагностических тестов и исследований: КТ коленного сустава, УЗИ, рентгенографии, МРТ коленного сустава.
- ушиб мягких тканей;
- растяжение или разрыв связок;
- вывих коленного сочленения;
- разрыв капсулы сустава;
- перелом костей сочленения;
- повреждение менисков.
Они является наиболее распространенными при жалобах на хронический болевой синдром в коленях. Деформирующий артроз коленного сочленения (гонартроз) выступает самой частой причиной болей и диагностируется более чем в 50% случаев, особенно у пожилых пациентов. Это происходит из-за возрастных особенностей организма: замедляются обменные процессы, изнашиваются гиалиновые хрящи, присоединяются дополнительные патологии.

Характерным отличием гонартроза служит длительное и постепенное развитие. Изначально в состоянии покоя колено не болит, однако человек испытывает дискомфорт после долгой ходьбы, сидения на корточках, подъема по лестнице. Потом пациенты жалуются, что болит коленный сустав после физических нагрузок, ноет в конце рабочего дня, после приседаний болят колени, но в покое боль проходит.
По мере развития заболевания суставные хрящи сильнее разрушаются, болевой синдром усиливается, становится постоянным, часто беспокоит ночью, при движении появляется хруст.
Без лечения гонартроз будет неуклонно прогрессировать: со временем сочленение потеряет подвижность, деформируется, утратит свои функции, а сильная боль будет сопровождать любое движение. Эти симптомы служат показанием для хирургического лечения и эндопротезирования коленного сустава.
Другие дегенеративные заболевания, сопровождающиеся болью:
| Болезнь | Течение |
| Хондроматоз | Это поражение оболочки суставной сумки, сопровождающееся болью и ограничением подвижности. |
| Киста Бейкера | Диагностируется у детей и подростков. Представляет собой расположенную в сочленении маленькую грыжу, не причиняющую дискомфорта. Если она разрастается, то появляются боли при сгибании и выпрямлении коленки. В таком случае грыжу удаляют хирургическим путем. |
| Хондропатия и остеохондрит коленной чашечки | Дегенеративные изменения хряща. Характерны боли и дискомфорт при движении. |
| Болезнь Кенига | Она характеризуется отслоением и выпадением частей хряща мыщелков в полость сочленения. У пациентов отекает и болит колено при сгибании. |
| Патология Осгуда-Шлаттера | Чаще диагностируется у мальчиков и спортсменов. В области сочленения образуется шишка, из-за которой болит колено при сгибании и выпрямлении ноги. |
| Болезнь Гоффа | При этой патологии происходит поражение жировой ткани и постепенное замещение жировых клеток фиброзной тканью, сопровождающееся болевым синдромом. |
Боль в коленях у детей и подростков
Дети и подростки нередко жалуются на боль в коленках, однако, чаще всего это обусловлено повышенной двигательной активностью. Большие нагрузки перенапрягают связки, мышцы и проявляются болевым синдромом. В этом случае после отдыха и при снижении нагрузок боль проходит.

У подростка болят колени из-за слишком быстрого роста костей, при котором нарушается питание элементов сочленения. Для такого болевого синдрома характерна локализация в одной точке и постепенное снижение интенсивности.
Помимо этого, существует немало заболеваний и патологических состояний, при которых у ребенка болят колени. Наиболее распространенной причиной служат травмы, получить которые можно при ударе или падении. Каждое повреждений (перелом, вывих, растяжение и разрывы связок, повреждение мениска и пр.) сопровождается болью, ограничением подвижности и другими симптомами. При получении травмы нужно обязательно обратиться в медицинское учреждение, чтобы избежать в дальнейшем серьезных патологий.
Воспалительные и аутоиммунные заболевания (ревматизм, артрит, остеомиелит, бурсит и пр.) также могут стать причиной болевого синдрома. Если болит колено с внутренней стороны, то возможно, речь идет о кисте Бейкера или патологии Осгуда-Шлаттера.
Также не исключено наличие врожденной патологии: вальгусной или варусной деформации коленных суставов, аномалии развития менисков и тазобедренных суставов, плоскостопия. Они сопутствуют ребенку с рождения, но проявляются в процессе роста и взросления.
В возрасте примерно от 3-х до 12-и лет бывают периоды, когда мышечная система не успевает за быстрым ростом костей, что вызывает напряжение связок и мышц и, как следствие, дискомфорт и болевой синдром.
Причины, вызывающие боль в колене у детей:
Если ребенок жалуется на боль, не нужно самостоятельно ставить диагноз и пытаться определить, почему болят колени. Тем более не следует назначать лечение. Нужно отвести ребенка к врачу для постановки диагноза.
Врач назначит ему всестороннее обследование, направит на МРТ коленного сустава, рентгенографию, КТ коленного сустава. Лечение назначается индивидуально в каждом случае и зависит от результатов обследования.

Заключение
Сложное анатомическое строение, множество функций и большой объем нагрузок сделали коленное сочленение очень уязвимым. Дискомфорт и боли разной интенсивности возникают в коленках у взрослых и детей вследствие множества причин.
Повреждение любого элемента сопровождается болевым синдромом и ведет к нарушению двигательной функции колена. Очень важно на ранних этапах появления болевого синдрома обратиться к врачу и провести тщательную диагностику. От правильно установленного диагноза зависит тактика лечения и, в дальнейшем, сохранение подвижности сочленения и возможность вести привычный образ жизни.
Читайте также:


