Бурсит повышена мочевая кислота
Бурсит при подагре — не такое уж редкое явление. По данным ревматологов, подобное сочетание составляет 3,9% от всех суставных недугов. Наложение симптоматики разных по сути поражений затрудняет диагностику и осложняет лечение. Рост заболеваемости и факторов риска характерен для богатых и развитых стран. Так, исследования центра NHANES показали, что за прошедшие 10 лет распространенность подобной комбинации увеличилась на 1%. Это совпало с наблюдаемым ростом гиперурикемии среди населения.
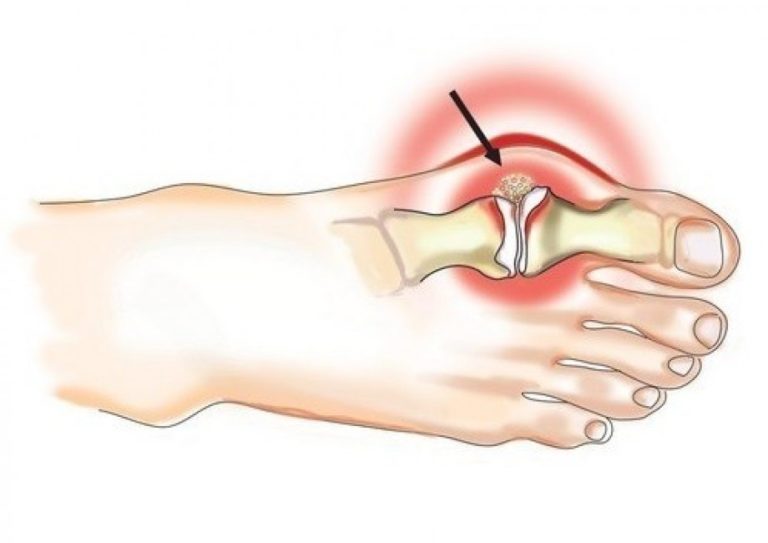
Подагра как основная причина бурсита
Наличие подагры — известный фактор риска бурсита. В отдельных случаях синовиальная сумка воспаляется из-за уратных солей, которые откладываются на внутренних стенках капсулы. Многие карманы изолированы от смежных тканей, другие частично сообщаются с полостью сустава. Через эти каналы мочевая кислота проникает в бурсы.
В других случаях вместе с воспалением сочленений поражаются все структуры вокруг, в том числе и синовиальные сумки. В них может скапливаться не только синовия, но и гнойный экссудат либо жидкость с примесью крови и фибриновых волокон.
По МКБ10 воспаление слизистых сумок классифицируют как болезни костно-мышечного аппарата и выделяют в группу артропатий.
Другие причины возникновения бурсита
Бурсит — это воспалительное заболевание, причиной которого не всегда является подагра. Существует немало других факторов, способных спровоцировать недуг
Среди них особо выделяют:
- травмы;
- чрезмерные нагрузки на сустав;
- инфицирование синовиальной сумки;
- диатез;
- возраст.
Чаще всего причиной бурсита становятся многократно повторяющиеся движения, вызывающие минитравмы тканей. Повреждению больше подвержены полости в зоне колена, локтя и голеностопа. К воспалению слизистой сумки в области лодыжки приводит ношение неудобной обуви или туфель на каблуке, а также продолжительная ходьба по твердой поверхности. Подобная проблема наиболее характерна для представительниц слабого пола.
Виновником инфекционного бурсита может быть снижение иммунитета, СПИД, онкология, химио- и лучевая терапия, цирроз печение, алкоголизм и вялотекущие очаги инфекции в организме.
Обострить течение недуга может обувь на высоком каблуке
Хроническое воспаление синовиальной сумки возникает как результат недостаточного лечения острой формы либо вследствие спортивной или профессиональной деятельности. Иногда причины недуга остаются неизвестными. Тогда говорят о развитии идиопатической формы заболевания.
Разница между подагрой и бурситом
МКБ10 классифицирует подагру как одну из форм артрита. Уратная болезнь чаще всего поражает сустав большого пальца ноги и другие крупные сочленения, в то время как бурсит захватывает мягкие ткани, заполняя полости патогенным экссудатом.
Разнятся и причины недугов. Если подагра возникает только из-за нарушения пуринового обмена и чрезмерной выработки мочевой кислоты при недостаточной экскреции, то воспаление слизистой сумки может быть спровоцировано множеством обстоятельств.
Еще одно отличие между системным поражением организма и бурситом заключается в факторах риска. На развитие подагры большое влияние оказывает питание, излишний вес, наличие гипертонии, наследственная предрасположенность, прием некоторых лекарственных средств, а также пол и возраст больного.
Для бурсита все это неважно. Риск поражения синовиальной полости заметно повышается у людей, занятых продолжительной и однообразной работой, а также страдающих хроническими недугами.
Как правильно диагностировать заболевание
Выявлением и лечением воспаления бурс занимается врач-ортопед или травматолог, но при подагрическом поражении синовиальных сумок лучше обратиться к ревматологу.
Одним из методов диагностики бурсита при подагре является осмотр и пальпация
Диагностика недуга осложняется наложением симптомов и схожестью клинической картины с другими заболеваниями суставов. Поэтому для дифференциации подагрического бурсита прибегают к инструментальным и лабораторным методам диагностики:
- УЗИ. Доступная и безопасная манипуляция помогает обнаружить воспаленную полость, оценить ее размеры и содержимое;
- рентгенография в двух проекциях. Методика исключает недуги, приводящие к разрушению сустава, и выявляет участки отложения солей;
- КТ и МРТ. Более точные способы диагностики. Дают послойное изображение исследуемого участка, обнаруживают поражение бурс, расположенных глубоко в мышцах;
- пункция и бактериологическое изучение экссудата. Помогают исключить инфекционную природу недомогания;
- клинический анализ крови. Необходим для определения уровня мочевой кислоты в организме.
При подтверждении диагноза рекомендуется как можно скорее приступать к терапии. На раннем этапе недуг прекрасно поддается коррекции медикаментами и диетой. Диагностика на запущенной стадии усложняет лечение и приводит к разрушению сустава.
Виды и формы бурсита
Травматологи и хирурги классифицируют несколько форм воспаления слизистых сумок:
- По клиническому течению недомогание может быть острым и хроническим.
- С учетом места расположения недуг подразделяют на плечевой, локтевой, коленный, голеностопный.
- По характеру экссудата рассматривают серозный, гнойный, геморрагический и фибринозный бурсит.
Некоторые клиницисты дополнительно выделяют асептическую и инфицированную форму воспаления. Для подагрического типа характерно хроническое неинфекционное течение недуга.
Как лечить болезнь
Если развивается метаболический бурсит — лечение должно включать препараты, направленные на коррекцию мочевой кислоты и предотвращение ее отложений в синовиальных сумках и полостях сустава.
Пораженное сочленение на время лечения необходимо обездвижить
К хирургическому вмешательству прибегают при нагноении и резком ухудшении самочувствия больного, а также в случае неэффективности консервативной терапии либо травмы. Во время процедуры выполняют вскрытие бурсы с иссечением отмерших тканей и последующим введением склерозирующих растворов. При возникновении флегмоны слизистую сумку удаляют без вскрытия, с обработкой и ведением раны.
Поскольку возникновение бурсита при подагре никак не связано с инфекционным началом, в основной курс терапии не включают антибиотики. Пораженному суставу обеспечивают полный покой с помощью бандажа и рекомендуют постельный режим.
Из медикаментозных препаратов назначают следующие:
- противовоспалительные и обезболивающие лекарства — Вольтарен, Ортофен, Мелоксикам, Диклофенак, Нурофен, Ибупрофен, Нимулид, Целебрекс, Ксефокам, Аспирин, Анальгин;
- мази для наружного применения — Диклак гель, Эмульгель, Вольтарен, Капсикам, Коллаген Ультра;
- средства для снижения количества мочевой кислоты — Аллопуринол, Аллогексал;
- противоподагрические препараты — Колхицин.
Если воспаление слизистых сумок осложняется вторичной инфекцией, терапию дополняют антибиотиками: Ампициллин, Гентамицин, Цефикс.
В терапии подагрического бурсита обязательно используют Аллопуринол
Одним из лучших препаратов для лечения метаболического бурсита признаны таблетки Аркоксиа. Это новый для России медикамент, хотя в Европе его используют уже несколько лет, причем с самыми хорошими отзывами.
Назначают лекарство в максимальной дозировке 120 мг в день на протяжении недели. Средство Аркоксиа противопоказано детям до 16 лет и женщинам в период беременности и кормления грудью. Единственным аналогом препарата является испанский Эксинеф.
Для облегчения симптоматики при воспалении синовиальной сумки часто назначают физиотерапевтические процедуры. Базовыми считаются:
- ударно-волновая терапия;
- ультразвук;
- воздействие лазером;
- электрофорез с обезболивающими и противовоспалительными средствами;
- ультравысокочастотная терапия;
- минеральные ванны;
- аппликации озокеритом и парафином.
В острой фазе больному рекомендуется пройти курс УВЧ и СВЧ-терапии, в стадии ремиссии более полезны электрофорез, ультразвук и ультрафонофорез. Для улучшения самочувствия назначают не менее 10–12 сеансов.
В нетрадиционной медицине существует масса рецептов, способных облегчить течение бурсита и подагры. Перед тем, как применять их, необходимо посоветоваться с врачом и установить негнойную природу воспаления.
Народные средства чаще всего используют наружно в виде мазей, примочек, растирок и ванночек.
Для уменьшения боли и отека на пораженное место накладывают компресс, приготовленный из 10 г прополиса и 100 мл спирта. Хорошо справляется с воспалением лист капусты или лопуха — его разминают или раскатывают скалкой до появления сока, накладывают на пораженный сустав и прибинтовывают. Держат такой компресс несколько часов или всю ночь.

От отеков и боли при бурсите спасет капустный лист
Еще одним прекрасным способом справиться с подагрическим бурситом являются ванночки из лекарственных трав или шишек и веточек сосны. Растения заваривают кипятком, настаивают и остужают до комфортной температуры. Раствор процеживают и применяют для водных процедур.
Отличный противовоспалительный эффект дает смесь из меда, натертой свежей луковицы и стружки хозяйственного мыла. Все ингредиенты берутся поровну, смешиваются и помещаются на больной сустав. Сверху компресс укрывается полиэтиленом и утепляется. Делать процедуру лучше на ночь.
Бурсит при подагре редко приводит к серьезным последствиям. Единственное, чего стоит опасаться — развития гнойного воспаления. Подобный процесс может осложняться артритом, остеомиелитом, свищами, появлением флегмоны.
Прорвавшийся гной оставляет долгозаживающие повреждения на стенках бурсы, а при аномальном заживлении образуются многочисленные спайки и рубцы, вызывающие контрактуру сустава.
Профилактика недуга не так сложна, как кажется. Людям, имеющим в анамнезе подагру и склонным к воспалению синовиальных сумок, следует беречь суставы, чаще отдыхать и носить защитные повязки.
Другие меры профилактики:
- держать под контролем уровень уратов в организме;
- своевременно лечить заболевания почек;
- укреплять иммунитет;
- избегать переохлаждения и заражения вирусной инфекцией.
Перед любыми спортивными и физическими нагрузками следует разогреть сустав, а после тренировки мягко выйти из процесса, выполнив комплекс упражнений на расслабление и растяжку.
И отдельная рекомендация для представительниц прекрасного пола — не злоупотреблять ношением узких и неудобных туфель на каблуке.
Заключение
Бурсит, развившийся на фоне подагры, ни в коем случае нельзя игнорировать. Если на ранних стадиях его можно легко и быстро вылечить, то затянувшийся недуг нередко приводит к потере подвижности и хирургическому вмешательству.
Мочевая кислота – это вещество, защищающее клетки от свободных радикалов, препятствующее их перерождению, активизирующее действие адреналина и норадреналина, стимулирующих работу головного мозга. Однако рост уровня этого вещества в организме способен привести к серьезнейшим последствиям. Особенный вред человеческому организму наносит мочевая кислота при подагре.
Нарушение обмена веществ при подагре

Нарушение обмена мочевой кислоты может спровоцировать подагру
Причина развития подагры кроется в нарушении обмена мочевой кислоты, сопровождающемся избыточным образованием пуриновых соединений и очень медленным их выведением. Описанное состояние называется гиперурикемией.
Подтолкнуть к развитию патологии могут:
- злоупотребление спиртными напитками;
- прием некоторых медикаментозных препаратов;
- болезни инфекционного характера;
- чрезмерно частое употребление продуктов, богатых пуринами;
- частые переохлаждения;
- регулярные физические и психоэмоциональные перенапряжения.
Для того, чтобы организм нормально функционировал, уровень мочевой кислоты должен соответствовать определенным цифрам. Нормы содержания указанного вещества в крови зависят от возраста и пола и составляют:
- 120 – 300 мкмоль/литр для детей;
- 160 – 320 мкмоль/литр для женщин;
- 200 – 420 мкмоль/литр для мужчин.

Белковая пища может быть причиной повышения мочевой кислоты в крови
Наиболее часто превышение показателей нормы мочевой кислоты в крови встречается у мужчин (обуславливается это особенностями мочевыводящей системы). Отклонения временного характера могут быть связаны с:
- чрезмерным употреблением белковых продуктов;
- продолжительными голодными диетами, сопровождающимися истощением организма;
- слишком интенсивными физическими нагрузками (как правило, у спортсменов).
Исключение указанных факторов способствует снижению уровня мочевой кислоты в крови.
Гиперурикемия – это патологическое состояние, характеризующееся повышением уровня мочевой кислоты в крови выше нормативных значений и носящее как наследственный, так и приобретенный характер.
Причинами развития патологии могут служить:
- избыточный синтез мочевой кислоты (обменная форма заболевания);
- расстройства процесса выведения почками мочевой кислоты (почечная форма болезни);
- сочетание обоих перечисленных факторов (смешанная форма заболевания).
Подагра является наиболее серьезным осложнением гиперурикемии. Развитие первого острого приступа болезни происходит на фоне многолетнего превышения уровня мочевой кислоты в крови. Причем провоцирующими факторами в данном случае могут быть:

Употребление алкоголя или голодание негативно влияют на уровень мочевой кислоты в крови
- злоупотребление спиртными напитками;
- продолжительное голодание;
- прием некоторых медикаментозных средств – Аспирина, Циклоспорина, диуретиков;
- травма, сопровождающаяся изменениями нормального процесса выведения почками мочевой кислоты;
- частое употребление пищи, насыщенной пуринами (веществами, необходимыми для образования мочевой кислоты);
- сахарный диабет;
- ожирение;
- болезни крови;
- ишемическая болезнь сердца;
- отравление свинцом;
- псориаз;
- хроническая почечная недостаточность.
Обострение (подагрическая атака) сопровождается мучительными болями, носящими острый характер. Сустав увеличивается в размерах и опухает, кожа над ним становится красной, появляется скованность движений. Указанные изменения наблюдаются, как правило, на одной ноге.
Своевременное лечение приводит к исчезновению симптоматики, после чего болезнь переходит в межприступный период, характеризующийся отсутствием патологических проявлений. Дальнейшее течение заболевания напрямую связано с поддерживающей терапией и корректировкой образа жизни.
Если подагру не лечить, то она переходит в хроническую форму, проявляющуюся, помимо основных симптомов, появлением тофусов – узелков, наполненных солями мочевой кислоты. Тофусы могут формироваться как в мягких тканях (в этом случае они представляют собой плотные, округлые желтоватые бугорки), так и внутри суставов.
Чем вывести мочевую кислоту при подагре?
Лечение подагры включает прием препаратов, выводящих мочевую кислоту, и диетотерапию.

Препараты, выводящие мочевую кислоту из организма, необходимо принимать пожизненно
Выведение мочевой кислоты при подагре является ключевым моментом лечения. Для того, чтобы снизить уровень этого элемента в крови, используют следующие медикаменты:
- средства, уменьшающие выработку мочевой кислоты – Аллопуринол, Тиопуринол, Оротовую кислоту;
- препараты, помогающие выводить мочевую кислоту и ее соединения почками – Сульфазол, Нормурат, Антуран, Уриконорм, Экскурат;
- лекарства, действие которых направлено на растворение мочевой кислоты – Солуран, Блемарен.
Питание при повышенной мочевой кислоте должно быть диетическим и сбалансированным. Первое, что рекомендуют людям с гиперурикемией, это:
- отказ от мясных и рыбных бульонов: разрешаются только отварные мясо и рыба (не более трех раз в неделю);
- отказ от жирных и жареных блюд, копченостей и маринадов;
- минимизация количества употребляемой соли;
- соблюдение питьевого режима: полтора – два литра жидкости в день.
В число разрешенных продуктов входят:
- морепродукты, мясо кролика, индейки, курицы, нежирная рыба (в отварном виде, бульон следует слить);
- яйца (не более одного в день), молоко и кисломолочная продукция;
- макаронные изделия и крупы (в небольшом количестве);
- овощи, фрукты и ягоды в любом количестве (кроме запрещенных);
- варенье, мед, орехи, сухофрукты (кроме изюма);
- фруктовые и овощные соки, чаи, настои, отвары, компоты, минеральные воды, одобренные врачом;
- растительные масла;
- овощные и сметанные соусы;
- ваниль, корица, лавровый лист;
- укроп, петрушка, кинза.

Зелень при подагре разрешена
В число запрещенных продуктов входят:
- мясные, рыбные и грибные бульоны;
- мясные и рыбные консервы;
- копчености;
- мясные субпродукты;
- соления;
- острые соусы;
- острый и соленый сыр;
- грибы в любом виде;
- щавель;
- цветная капуста;
- малина;
- изюм;
- сдоба и выпечка из слоеного теста;
- спиртные напитки;
- какао, кофе, крепкий чай.
Питание должно быть дробным.
Чайную ложку измельченных брусничных листьев помещают в термос, заливают стаканом кипятка и оставляют на полчаса. Готовое средство употребляют два-три раза в день по несколько глотков.

Настой из березовых листьев можно использовать как дополнение к основному лечению
Две столовые ложки березовых листьев заливают полулитром кипятка, кипятят на маленьком огне в течение нескольких минут и оставляют на полчаса. Готовое средство пьют по 150 миллилитров во время еды.
Как узнать свой уровень мочевой кислоты?
При подозрении на гиперурикемию или подагру следует обратиться к врачу-терапевту. Специалист оценивает состояние больного и при необходимости назначает полноценное обследование, включающее в себя:
- общеклинический и биохимический анализы крови, позволяющие выявить воспалительные процессы и определить уровень мочевой кислоты в крови;
- исследование суставной жидкости и анализ содержимого тофусов, дающие представление о наличии или отсутствии солей мочевой кислоты в суставах.
- рентгенографию, демонстрирующую изменения суставных структур;
- УЗИ, определяющее количество суставной жидкости
При выявлении подагры больного направляют к врачу-ревматологу, занимающемуся лечением болезней соединительной ткани, суставов и ревматических заболеваний сердца. Подагрики наблюдаются у этого врача пожизненно (только в этом случае можно избежать развития осложнений).
Мочевая кислота образуется в печени и представляет собой микроскопические кристаллы солей натрия. Сама по себе она не токсична, но попадая в плазму крови, это вещество подвергается окислению и способствует выведению из организма избыточного азота. За удаление продуктов распада, в том числе и мочевой кислоты, отвечают почки.
В норме мочевая кислота эвакуируется вместе с мочевиной, однако если в работе печени или почек появляются сбои, происходит накопление солей и ее концентрация в организме повышается. Причин гиперурикемии может быть несколько: от погрешности в диете до серьезной органической патологии.
Симптомы
На ранних этапах повышенный уровень мочевой кислоты может никак не проявиться. Обнаруживается симптом только в ходе лабораторной диагностики.
Важно! У женщин показатель не должен превышать 300 мкм/л, у мужчин – 400 мкм/л. После 60 лет верхняя граница нормы вырастает до 430 у женщин и 480 у мужчин.
Длительный процесс дает следующую симптоматику:
- боли в суставах (артралгии);
- деформация большого пальца нижних конечностей (одной или обеих);
- узелки (тофусы) на коже;
- зубной налет;
- гиперемия кожи в области локтевых, коленных, голеностопных суставов;
- повышение артериального давления, нарушения сердечного ритма;
- повышенная утомляемость;
- снижение суточного диуреза.
Картина дополняется проявлениями основного заболевания.

Причины повышения мочевой кислоты
По статистике, гиперурикемия реже возникает у лиц женского пола, что может быть связано с влиянием эстрогенов на экскрецию мочевой кислоты.
Отклонения показателя от нормы возможны при:
- нарушениях питания: избыточное потребление белковой пищи животного происхождения, жареных, копченых блюд, консервации, сладостей;
- практиках длительного голодания;
- изнуряющих физических нагрузках;
- злоупотреблении алкоголем.
Важно! Избыток уратов может быть спровоцирован хирургическим вмешательством, ожогами, длительным приемом гипотензивных мочегонных препаратов.
Причинами патологического повышения мочевой кислоты также могут быть:
- острые инфекционные заболевания: крупозная, пневмония, скарлатина, запущенная форма туберкулёза;
- хроническая почечная патология: диабетическая нефропатия, гломерулонефрит, амилоидоз;
- гепатиты и дискинезия желчевыводящих путей;
- кожные болезни: экзема, псориаз;
- некоторые злокачественные новообразования;
- нарушение водно-солевого обмена – метаболический ацидоз;
- неврологическая патология: транзисторная ишемическая атака, болезнь Альцгеймера.
Возможные осложнения
Повышенный, в течение длительного времени, уровень мочевой кислоты рискует трансформироваться в серьезные заболевания:
- Подагрический артрит. Патология воспалительного характера, проявляющаяся отложением кристаллов уратов в суставах и почках. Состояние проявляется деформацией суставов, выраженной болью. Приступы подагры сопровождаются почечной коликой, лихорадкой, ознобом.
- Отложения солей в почках приводит к нефропатиям различной степени тяжести, а в конечном итоге – к острой почечной недостаточности.
- Нарушенный обмен пуринов приводит к расстройству метаболизма организма в целом. Могут развиться сахарный диабет, кардиомиопатии с нарушением сердечного ритма (мерцательной аритмией), гипотиреоз.
- Токсикоз беременных. Увеличенный показатель мочевой кислоты на протяжении всего срока беременности дает тяжелую картину токсикоза: изматывающая тошнота, рвота, отсутствие аппетита, отечность голеней, быстрая утомляемость.
Описания видов болезней
Нарушение пуринового обмена и повышенное содержание мочевой кислоты в биохимическом анализе крови может наблюдаться при следующих заболеваниях:
Ревматические болезни
При подагрическом артрите и ревматизме из-за избыточного количества мочевой кислоты страдает выделительная функция почек. Организм не в силах утилизировать переработанные отходы, потому накапливает их в наиболее оптимальных местах. Подагрические тофусы, сгустки кристаллов мочевой кислоты в мягких тканях, локализуются чаще всего в подкожной клетчатке над суставами кистей и стоп, на дистальных краях ушных раковин.
Сердечно-сосудистые заболевания
Диффузный атеросклероз, стойкая артериальная гипертензия, ишемическая болезнь сердца характеризуются выраженными изменениями липидограммы. Высокий холестерин и липопротеиды низкой плотности негативно влияют на функциональность печени, что в итоге приводит к нарушениям в ее работе. Гиперурикемия при атеросклерозе долгое время остается бессимптомной, потому дает более серьезные осложнения впоследствии.
Эндокринологические заболевания
- Гипопаратиреоз (недостаточность паращитовидной железы) сопровождается повышенным содержанием кальция, что в тандеме с кристаллами уратов является мощным субстратов для образования нефролитов.
- Сахарный диабет и метаболический синдром. Нарушенный обмен веществ влечет за собой не только гормональную гипергликемию, холистеринемию, но и высокое содержание мочевой кислоты.
Болезни крови
Гемолитические анемии, лейкозы, полицитемии имеют общий признак – повышенная вязкость крови, что является результатом увеличения количественного значения пуринов.
Диагностика
Западные врачи используют следующие методы диагностики, при повышении мочевой кислоты:
- Клинический анализ крови. Акцентируют внимание на скорости оседания эритроцитов (СОЭ) для выявления воспаления.
- Биохимический анализ крови. Определяется уровень мочевой кислоты. В норме забор крови из вены происходит натощак. Параллельно определяют состояние почек – исследуют показатели мочевины и креатинина.
- Исследование крови на сахар, кальций.
- Клинический анализ мочи. Обнаруживаются кристаллы солей – ураты, оксалаты.
При дальнейших исследованиях могут применяться инструментальные методы: рентгенологическое исследование, УЗИ органов брюшной полости.
Диагностика восточных целителей, включает в себя опрос пациента с подробным сбором жалоб и осмотр.
Помимо традиционных методов, тибетская медицина проводит обязательную пульсовую диагностику, которая позволяет определить в каком органе первично появились патологические изменения.
Профилактика при гиперурикемии
Лечить болезнь куда сложнее, чем её предотвратить. Соблюдая несложные рекомендации, можно избежать проблему несовершенного обмена пуринов:
- Дозированные физические нагрузки. Полезны ежедневная утренняя гимнастика, ходьба на свежем воздухе, плавание.
- Рацион питания. Постараться исключить вредные продукты, соленья, ограничить белки.
- Устранить скопление солей помогает вода с добавлением долек лимона.
- Профилактическая диагностика: пару раз в год желательно сдавать анализ крови для определения мочевой кислоты.
Тибетские методы лечения
Врачи западной медицины для лечения гиперурикемии используют ряд лекарственных препаратов, которые имеют побочные эффекты, а при определенных сопутствующих заболеваниях (язвенная болезнь) противопоказаны.
Тибетская медицина предлагают щадящий и при этом действенный подход к терапии гиперурикемии. Лечение не требует приема таблеток, инъекций, капельниц. Восточная медицина не прибегает к помощи скальпеля – хирургическое вмешательство не потребуется.
Врачи клиники “Наран” используют комплексный подход в терапии:
- коррекцию пищевых привычек;
- физиотерапевтические процедуры;
- коррекцию образа жизни пациента;
- очищение организма натуральными препаратами (фитотерапия).
И аллопаты, и тибетские доктора придерживаются мнения о важности диеты при повышенной мочевой кислоте.
Пациенту стоит исключить или крайне ограничить употребление продуктов богатых пуринами, таких как:
- мясо молодых животных (ягнятина, телятина);
- субпродукты;
- колбасные изделия;
- морепродукты и рыбу (лосось, тунец, форель, окунь, салака, судак);
- ранняя весенняя зелень;
- мучное;
- консервированные продукты;
- шоколад;
- кисломолочные продукты;
- грибы;
- орехи;
- бобовые;
- прохладительные напитки;
- кофе;
- алкоголь.
Устранение первопричины болезненного состояния происходит за счет терапии следующими методами:
- Стоун-терапия. Массаж камнями способствует укреплению нервной системы, повышает стрессоустойчивость, согревает организм.
- Иглотерапия. Выполняет функцию обезболивающего, воздействуя на биоактивные точки. Активизирует кровообращение.
- Гирудотерапия. Улучшает свойства крови, обновляя её клетки. Борется с вязкостью крови.
- Моксотерапия (прижигание полынной сигарой) устраняет холод воспаленных почек.
- Мануальная терапия. При опущении почек или при другом дисбалансе восстанавливает их анатомическое равновесие.
- Точечный массаж. Усиливает кровообращение к пораженным органам, борется со спазмированием сосудов.
- Фитотерапия. Врач подготовит сбор экологических трав для улучшения процессов метаболизма, выведения излишков пуринов, а также растворения уже сформированных солевых отложений.
Здесь представлен далеко не весь комплекс помощи, предлагаемой восточными целителями. Специалисты тибетской медицины помогут составить необходимый план процедур, а индивидуальный подход к проблеме гарантирует ее скорейшее решение.
Читайте также:


