Центра ревматических заболеваний и остеопороза

- Информация о Центре
- История ЦИТО
- ЦИТО сегодня
- Руководство
- Информация для пациентов
- Законодательство о медицине
- Документы и лицензии
- Медицинский туризм
- СМИ о нас
- Вакансии
- Новости
- Для благотворителей и партнеров
- Отделения
- Услуги и цены
- Врачи ЦИТО
- Наука
- Диссертационный совет Д208.112.02
- Члены диссертационного совета Д208.112.02
- Диссертационный совет Д208.112.01(Архив)
- Конкурсы на замещение научных должностей
- Статьи
- Журнал
- Клинические рекомендации
- Академия ЦИТО
- Образование
- Сведения об образовательной организации
- Документы. Приказы по учреждению
- Законодательные и нормативные правовые акты
- ПРИЁМНАЯ КАМПАНИЯ-2020
- Кафедра травматологии и ортопедии
- Дополнительное профессиональное образование
- Требования к государственной итоговой аттестации
- Бально-рейтинговая система оценки знаний ординаторов
- Телемедицина
- Для врачей
- Для пациентов
- Центры компетенций
- Центр инфекционной патологии
- Центр онкологической ортопедии
- Отзывы и вопросы
- Контакты
Остеопороз (МКБ–10: М80 Остеопороз с патологическим переломом; М81 Остеопороз без патологического перелома) - мультифакторное заболевание, характеризующееся уменьшением массы и нарушением структуры костной ткани, в которой сохраняется нормальное соотношение минерализованного и неминерализованного матрикса. Остеопороз является результатом нарушения баланса функциональной активности остеобластов и остеокластов, что приводит к превышению резорбции кости над костеобразованием. Остеопороз наблюдается при многих заболеваниях, характеризующихся генерализованной потерей костной субстанции, при этом все отделы скелета приобретают повышенную хрупкость и подверженность переломам. Локализованный остеопороз характеризуется вовлечением в патологический процесс ограниченных областей скелета. Например, тел позвонков (беременность) или метафизов длинных костей нижних конечностей (ювенильный остеопороз).
Различают следующие типы остеопороза.
Первичный остеопороз.
- Постменопаузальный (тип I) - самая распространённая форма среди женщин, связанная с прекращением секреции эстрогенов, что способствует продукции остеобластами фактора, стимулирующего дифференцировку и активность остеокластов, резорбирующих кость.
- Сенильный (тип II) - возникает с одинаковой частотой у лиц обоих полов в возрасте старше 75 лет, связан с дефицитом половых стероидов, кальцитонина, со снижением абсорбции кальция в кишечнике и образования витамина D и/или развитием устойчивости к его действию, что приводит к развитию вторичного гиперпаратиреоза и повышенной резорбции костной ткани.
- Ювенильный - у детей в препубертатном периоде по неясным причинам, исчезает самостоятельно.
- Идиопатический - у женщин в предменопаузальном периоде и у мужчин моложе 75 лет по неясным причинам.
Вторичный остеопороз - возникает в результате эндокринных расстройств (гиперпаратиреоз, гипертиреоз, болезнь Кушинга, сахарный диабет, гипогонадизм), ревматических заболеваний (ревматоидный артрит, системная красная волчанка, анкилозирующий спондилоартрит), заболевания органов пищеварения (состояние после резекции желудка, мальабсорбция, хронические заболевания печени), заболевания почек (хроническая почечная недостаточность, почечный канальцевый ацидоз, синдром Фанкони), заболевания крови (миеломная болезнь, талассемия, системный мастоцитоз, лейкозы и лимфомы), генетических нарушений (несовершенный остеогенез, синдром Марфана, синдром Элерса-Данлоса) и другие заболевания и состояния (иммобилизация, овариэктомия, хронические обструктивные заболевания легких, алкоголизм, трансплантация органов, медикаментозные воздействия).
Частота остеопороза. Увеличивается с возрастом. Первичный встречается после 50 лет у 30–40% женщин и у 5–15% мужчин. У женщин старше 80 лет частота достигает 70-80%.
Факторы риска первичного остеопороза: низкая масса тела, низкая или чрезмерная физическая активность; курение, алкоголизм; злоупотребление кофе, дефицит поступления кальция с пищей, дефицит витамина Д, длительное парентеральное питание; семейная предрасположенность; ранняя менопауза, позднее появление менструаций, бесплодие.
Клиническая картина. Развивается бессимптомно; часто первое клиническое проявление - патологический перелом; кифоз позвоночника, боли в спине. Рентгенологически оценивают выраженность заболевания в диафизах трубчатых костей на основании истончения кортикального слоя, что приводит к изменению костного индекса - соотношения между диаметром кости и толщиной её кортикального слоя. Наиболее точный метод оценки потери массы костной ткани - денситометрия.
Патоморфология.
Макроскопически снижение объёма костной ткани, чаще проявляющееся в трабекулярном слое; утолщения, деформации кости.
Микроскопия. Уменьшение толщины кортикальной пластинки, разрежение рисунка костных балок губчатого слоя; в губчатой кости - истончение трабекул, частичное или полное их исчезновение; уменьшение объема костной ткани в единице площади поля зрения микроскопа. Для остеопороза I типа характерно разрежение губчатого слоя, для остеопороза II типа - губчатого и кортикального слоёв.
Дифференциальный диагноз: остеопороз следует отличать от остеопении (физиологическая возрастная атрофия кости).
Осложнения: патологические переломы.
Исход. Вариабельный, зависит от причины, длительности и выраженности процесса.
Изучение остеопороза при ревматических болезнях течении последних лет привлекает пристальное внимание не только ревматологов, но ученых других медицинских специальностей (3, 5). Это продиктовано несколькими обстоятельствами. Поскольку в основе ревматических заболеваний лежат тяжелые нарушения в системе иммунитета, ведущие к развитию и прогрессированию хронического воспаления, эти болезни являются уникальной моделью для расшифровки роли иммунных медиаторов в патогенезе остеопороза (1). Частота ревматических болезней (как и остеопороза) нарастает у женщин, что свидетельствует об участии половых гормонов в патогенезе обоих заболеваний. Ревматические заболевания являются одним из основных показаний к глюкокортикоидной (ГК) терапии, а остеопороз индуцированный ГК относится числу самым частых причин вторичного остеопороза (6). Имеются данные о том, что механизмы действия некоторых эффективных антиостепоретических препаратов (бисфосфонаты, активные метаболиты витамина Д, кальцитонин и др.) также могут быть частично опосредованы их влиянием на воспалительные и иммунные процессы, имеющие отношения к патогенезу как остеопороза, так и воспалительных ревматических болезней (3). Больший интерес представляет изучение биохимических маркеров костной резорбции, продукция которых может отражать не только развитие остеопороза, но и суставной деструкции при воспалительных заболеваниях суставов (11). Наконец, остеопоретические переломы относятся к числу нередких осложнений ревматических заболеваний, существенно ухудшающих качество жизни и прогноз больных. В целом, не вызывает сомнения, что анализ механизмов развития, клинико-лабораторных особенностей и подходов к профилактики и лечению остеопороза при ревматических заболеваниях имеет существенное общемедицинское значение, выходящее за рамки ревматологии.
Особенно большой интерес вызывает изучение остеопороза при ревматоидном артрите (РА), для которого характерно развитие как локальной (периартикулярной) остеопении, так и генерализованной потери костной массы (8,9). Следует подчеркнуть, что периартикулярный остеопороз является хорошо известным ранним проявлений РА, развивающимся до образования костных эрозий и одним из рентгенологических диагностических признаков этого заболевания (2).
При РА снижение минеральной плотности костной ткани (МПКТ) и увеличение риска переломов может ассоциируется со множеством факторов (8,9):
Основные:
Воспаления
Снижение физической активности
Лечение ГК
Сопутствующие:
Низкая масса тела
Пожилой возраст
Гормональные нарушения? (ранний гипогонадизм у мужчин)
Метотрексат, циклоспорин А?
Примечательно, что при РА наблюдается неравномерное снижение МПК в различных участках скелета, что вероятно отражает разнообразие патогенетических механизмов, лежащих в основе остеопороза при этом заболевании.
Особый интерес представляет изучение связи между развитием воспаления и остеопороза при РА. Хорошо известно, что медиаторы системы иммунитета (цитокины и факторы роста) играют основную роль как в регуляции острого и хронического воспаления, так и ремоделирования костной ткани (1). Такие цитокины как интерлейкин (ИЛ)-6, ИЛ-1, фактор некроза опухоли (ФНО)-a, ИЛ-11 и др. рассматривается в качестве важных локальных медиаторов остеокласт-опосредованной костной резорбции на фоне дефицита эстрогенов при постменопаузальном остеопорозе. Примечательно, хроническое воспаление при ревматических болезнях также ассоциируется с гиперпродукцией ИЛ-1, ФНО-a и ИЛ-6 (эти цитокины определяются как "провоспалительные") и недостатком синтеза ИЛ-4, ИЛ-10 и растворимых антагонистов ИЛ-1 (ИЛ-1 ра) и др., обладающих определенной антивоспалительной активностью (2). В целом, создается впечатление, что в основе хронизации воспаления и прогрессирования остеопороза при РА лежат общие механизмы, связанные с дисбалансом (врожденным или/или приобретенным) между продукцией "провоспалительных" ("проостеопоретических") и "антивоспалительных" ("антиостеопоретических") цитокинов (таблица).
Изучение связи между активностью воспаления и развитием остеопороза при РА имеет не только теоретическое, но и большое практическое значение. В последние годы определение концентрации С-реактивного белка (СРБ) рассматривается как наиболее адекватный лабораторный показатель активности и прогрессирования суставной деструкции при ревматических заболеваниях (4) Основным стимулом для синтеза СРБ является ИЛ-6, который, как уже отмечалось, относится к числу важных медиаторов костной резорбции. С одной стороны при РА отмечается корреляция между снижением МПКТ в позвоночнике, бедренной кости и концентрацией СРБ (10). С другой стороны снижение МПК в различных участках скелета, особенно в кистях, является показателем воспалительной активности и прогрессирования РА (9). Сходные закономерности прослежены и ювенильном хроническом артрите (ЮХА).
Относительный риск переломов костей при РА варьирует от 1,2 до 2,5 (27,35). Увеличение риска переломов ассоциируется с возрастом больных, ранним началом болезни, выраженностью инвалидизации, использованием ГК и хрупким телосложением пациентов. Интересно, что при анализе результатов с помощью мультивариантного анализа с поправкой на возраст больных выраженностью инвалидизации, оказалось, что прием ГК не увеличивал риск переломов костей. По данным C.Cooper и соавт.(10) риск переломов шейки бедра составляет 2.1, в наибольшей степени ассоциируется с нарушением функциональной активности и не зависит от приема ГК. W.Lems и соавт.(33) изучали связь между рентгенологической деформацией позвоночника и клинически выраженными переломами у больных 52 РА, леченных ГК. Деформация позвоночника была выявлена у 58% больных и 7 - они сопровождались клиническими симптомами. Развитие переломов не было связано с кумулятивной и суточной дозой ГК. Имеются сообщения о увеличении у больных РА частоты стрессорных переломов тазовых костей, в первую очередь симфиза, которые чаще развиваются у женщин в период постменопаузы.
Ювенильный ревматоидный артрит(ЮРА) характеризуется локальной и генерализованной задержкой роста, а также развитием околосуставного остеопороза и позднее, генерализованной демиелинизацией костей. У детей с ЮРА наблюдается увеличение частоты переломов костей(52). По данным R.Hopp и соавт.(25) у детей с ЮРА среднее значение МПК на 6-10% ниже нормы. P. Pepmueller и соавт.(40) исследовали МПК выявили существенное снижение МПК во всех участках скелета, главным образом в кортикальных костях. Наиболее существенное снижение МПК было характерно для детей с полиартикулярной формой заболевания.
Остеоартрит(ОА) и остеопороз являются наиболее распространенными заболеваниями у лиц пожилого и старческого возраста, однако редко встречаются у одного и того же больного.(22).
Результаты клинических и популяционных исследований свидетельствуют о том, что у больных ОА(как мужчин, так и женщин) различных локалализаций и генерализованным остеоартитом наблюдается четкая тенденция к увеличение МПК скелета, прямо коррелирующая с числом пораженных суставов(9). Имеются данные о том, что наличие ОА предохраняет от переломов шейки бедра. Анализ механизмов развития ОА и остеопороза позволяет предположить, патогенетические факторы, способствующие прогрессированию ОА в определенной степени создают протективный фон в отношении развития остеопороза(15,16,26). Например имеются данные о том, что в костной ткани у больных ОА выявляется увеличение содержания инсулиноподобного фактора роста 1(ИПФР-1)(17). Последний обладает способностью стимулировать образование остеофитов, а повышение его уровня в сыворотке является прогностическим неблагоприятным показателем при ОА. В то же время известно, что ИПФР-1 оказывает анаболическое действие на костную ткань и стимулирует активность остеобластов.
До недавнего времени остеопороз и остеоартроз рассматривались как взаимоисключающие заболевания, поскольку у больных остеоартрозом наблюдается тенденция к повышению МПК по данным денситометрии, особенно при исследовании позвоночника в прямой проекции. Однако, в процессе более детального исследования было установлено, что аномально высокая МПК часто является артефактом, обусловленным изменениями в позвоночнике (остеофиты, сколиоз и др.). Более того по данным Т. Fujita (30), проведшем регрессионный анализ взаимосвязи между истинным значением МПКТ трабекулярной кости и выраженности деформирующего спондилеза, развитие остеопении и дегеративных изменений в позвоночнике являются взаимосвязанными процессами, имеющими общую тенденцию к прогрессированию с возрастом. Полагают, что дефицит кальция приводит к увеличению синтеза ПТГ, что в свою очередь вызывает избыточное отложение кальция в суставном хряще.
Истинная распространенность остеопороза и риск переломов костей скелета при системной красной волчанке(СКВ) не известна(46). Имеются данные о снижение МПКТ поясничного отдела позвоночника(21,30) и шейке бедра(46) у женщин молодого возраста с СКВ, не коррелирущее с суточной или кумулятивной дозой ГК. В то же время по данным P.Pons и соавт.(41) у женщин с СКВ в пременопаузальном периоде, снижение МПК в поясничном отделе позвоночника и шейке бедренной кости ассоциируется с кумулятивной дозой ГК, но более быстро прогрессирует в начальный период ГК-терапии. У больных, длительно принимающих ГК, МПК в поясничном отделе позвоночника и шейке бедра существенно не отличалось от исходных значений в течении 3х лет наблюдения. E.Morand и соавт.(37) выявили увеличение риска переломов поясничных позвонков отмечено у 44% больных, а шейки бедра - у 43%. Интересно, что снижение МПК имело место у 19% больных никогда не получавших ГК. По мнению F.Sels и соавт.(46) при СКВ снижение МПК в различных участках скелета связанно с самим заболеванием, а не только с ГК-терапией. Однако, лечение ГК увеличивает скорость потери костной массы и риск переломов костей. Полагают, что при СКВ развитие остеопороза может быть связано с различными механизмами, в том числе с активностью воспалительного процесса, патологией яичников', поражением почек, вызывающим нарушение гидроксилирования витамина D, развитием вторичного гиперпаратиреоза, ограничением подвижности больных, ограничением инсоляции, лечением ГК, гепарином и непрямыми антикоагулянтами и др. Особое значение в может иметь недостаточность яичников, индуцированная лечением цитостатиками, особенно циклофосфамидом, частота которой колеблется от 12% до 83%. Несмотря на высокую частоту остеопороза при СКВ, создается впечатление, что у многих больных она все же не совсем соответствует тяжести заболевания и интенсивности ГК-терапии. Это позволяет обсуждать существование "анти-резорбтивных" механизмов, в определенной степени компенсирующих негативное воздействие перечисленных факторов на костную ткань. Последние могут быть связаны с особенностями метаболизма половых гормонов и характером иммунных нарушений, лежащих в основе развития СКВ. Так например, у больных СКВ наблюдается усиление 16 альфа гидроксилирования эстрадиола и избыточное образование метаболитов эстрогенов, ингибирующих остеокласт-опосредованную костную резорбцию(31). Другой предполагаемый защитный механизм ассоциируется с продукцией PDN-21(катакальцин) - карбокситерминального фланкированного пептида, который кодируется геном кальцитонина. Известно, что катакальцин принимает участие в метаболизме кальция и фосфора и обладает способностью ингибировать костную резорбцию. По данным M.Navarro и соавт.(38) у больных СКВ, леченных ГК, наблюдается существенное увеличение концентрации катакальцина по сравнению с нормой, а у больных с остеопорозом сывороточная концентрация катакальцина ниже, чем у больных без остеопороза. Наконец, имеются данные о том, что при СКВ увеличение синтеза провоспалительных цитокинов(ФНО-альфа и ИЛ-6), играющих важную роль в развитии остеопороза, хотя и коррелирует активностью патологического процесса, менее выражено по сравнению с РА и другими воспалительными заболеваниями(23).
Остеопороз является нередким осложнением анкилозирующего спондилоартрита(АС). Имеются данные о том, что у больных с АС уже на ранних стадиях болезни наблюдается существенное снижение костной массы поясничном отделе позвоночника и головке бедренной кости. Интересно, что по мере прогрессирования заболевания различия МПК в поясничном отделе позвоночника у больных АС по сравнению с возрастной нормой нивелируются, но нарастает снижение МПК в головке бедренной кости и костях запястья. Частота переломов позвоночника у больных АС не известна, что в первую очередь связано с трудностями визуализации переломов у больных с выраженными изменениями в позвоночнике. По данным проспективного исследования 111 больных АС у 15 были обнаружены некомпрессионные переломы позвоночника(43). Таким образом остеопороз и переломы костей являются потенциально не редким, но плохо диагносцируемым осложнениями АС.
Данные, касающиеся роли ГК в развитии остеопороза при РА противоречивы. Несмотря на то, что способность ГК индуцировать развитие остеопороза не вызывает сомнений (6), у больных РА имеет место много других факторов, оказывающих негативное влияние на массу костной ткани (хроническое воспаление, нарушение двигательной активности и др.). Необходимо иметь ввиду, что наиболее быстрая потеря костной массы наблюдается в течении первых 6-12 мес от начала ГК-терапии. При оценке влияния ГК на развитие остеопороза при РА необходимо принимать во внимание особенности патогенеза этого заболевания и механизмов действия ГК. Полагают, что околосуставной остеопороз, выявляемый на ранней стадии РА, связан с синтезом провоспалительных цитокинов в клетками, инфильтрирующими синовиальную оболочку сустава, а генерализованный остеопороз, развивающийся на более поздних стадиях болезни, рассматривают как следствие хронического ревматоидного воспаления так и нарушения функциональной активности больных. Имеются данные о том, что адекватная терапия низкими дозами ГК (5-7,5 мг/сут) ассоциируется с менее выраженным снижением МПК, чем лечение очень высокими (>10 мг/сут) или очень низкими ( Медиатор




Таблица. Медиаторы воспаления и остеопороза при РА
- Клюквина Н.Г., Власова И.С., Терновой С.К., и соавт. Изучение минеральной плотности кости у больных системной красной волчанкой с помощью количественной компьютерной томографии. Клин. медицина 1999;1: 26-29.
- Насонов Е.Л., Скрипникова И.А., Беневоленская Л.И., Насонова В.А. Фармакотерапия остеопороза: возможности использования бисфофонатов. Клин. медицина 1996;9:16-22.
- Насонов Е.Л., Скрипникова И.А., Насонова В.А. Проблема остеопороза в ревматологии. Москва. Стин. 1997.
- Насонов Е.Л., Скрипникова И.А., Гукасян Д. Современные подходы к профилактике и лечению остеопороза: роль кальция и витамина D. Клин. медицина. 1997; 9:9-15.
- Насонов Е.Л., Скрипникова И.А., Муравьев Ю.В., Гуща Г.Г. Место миакальцика (синтетический кальцитонин лосося) при лечении и профилактике остеопороза. Терапевт. архив, 1997;5: 86-88
- Насонов Е.Л. Роль кальция, витамина D и тиазидных диуретиков в профилактике и лечении остеопороза. Русский мед. журнал 1997;5:978-982
- Насонов Е.Л., Скрипникова И.А. Лечение глюкокортикоидного остеопороза. Клин.медицина 1997;11:14-19
- Насонов Е.Л. Проблемы остеопороза: изучение биохимических маркеров костного метаболизма. Клин. медицина 1998;5.
- Broll H., Dambacher M.A. Osteoporosis: a guide to diagnosis and treatment. Karger. Basel.1996.
- Lane N.E., Gore L.R., Cummings S.R., et al. Serum vitamin D levels and incident changes of radiographic hip osteoarthritis. Arthritis Rheum. 1999;42:854-860.
- Patel S. Curent and potential future drug treatment for osteoporosis. Ann.Rheum.Dis. 1996;55:700-714.
Добавлено 20 января 2005.Версия для печати
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Остеопороз (ОП) — наиболее распространенная форма заболевания, при котором прогрессирующее снижение прочности кости ассоциировано с наступлением менопаузы. По медицинской значимости метаболические заболевания скелета занимают четвертое место, уступая лишь сердечно-сосудистым, онкологическим заболеваниям и сахарному диабету. При ОП нет характерной, в т. ч. ранней, симптоматики, кроме уже развившихся переломов. В связи с этим знание и учет факторов риска приобретают особое значение для профилактики и диагностики заболевания. Достоверный диагноз ОП устанавливается на основании денситометрии. Диагностика ОП включает оценку факторов риска ОП и переломов, проведение двухэнергетической рентгеновской абсорбциометрии. Важнейшей задачей остается широкое внедрение в практику современных методов профилактики и лечения ОП. Особое внимание уделено адекватному потреблению витамина D, его концентрация в сыворотке важна для здоровья костей и кальций-фосфорного обмена, а также для оптимального функционирования многих органов и тканей.
Ключевые слова: остеопороз, диагностика, факторы риска, профилактика, лечение, кальций, альфакальцидол.
Для цитирования: Жугрова Е.С., Самигуллина Р.Р., Смакотина А.И., Чакиева Д.С. Остеопороз: взгляд ревматолога. РМЖ. 2018;4(I):20-24.
Osteoporosis: a view of a rheumatologist
Zhugrova E.S., Samigullina R.R., Smakotina A.I., Chakieva D.S.
North-western State Medical University named after I. I. Mechnikov, St. Petersburg
Osteoporosis (OP) is the most common form of the disease, in which a progressive decrease in bone strength is associated with the onset of menopause. By their medical significance, the metabolic diseases of the skeleton take the fourth place after cardiovascular, oncological diseases and diabetes mellitus. Osteoporosis has no specific early symptomatology, except for already happened fractures. In this regard, the awareness and consideration of risk factors becomes particularly important for the prevention and diagnosis of the disease. A reliable diagnosis of osteoporosis is based on densitometry. Diagnosis of OP includes assessment of risk factors for osteoporosis and fractures, and dual X-ray energy absorptiometry. The most important task is a widespread introduction of modern methods of prevention and treatment of osteoporosis into practice. Particular attention is paid to an adequate intake of vitamin D and its concentration in the serum is important for the health of bones and calcium-phosphorus metabolism, as well as for the optimal functioning of many organs and tissues.
Key words: osteoporosis, diagnosis, risk factors, prevention, treatment, calcium, alfacalcidol.
For citation: Zhugrova E.S., Samigullina R.R., Smakotina A.I., Chakieva D.S. Osteoporosis: a view of a rheumatologist //
RMJ. 2018. № 4(I). P. 20–24.
Статья посвящена профилактике, диагностике и лечению остеопороза с точки зрения ревматолога. Особое внимание уделено адекватному потреблению витамина D, концентрация которого важна для здоровья костей и кальций-фосфорного обмена, а также для оптимального функционирования многих органов и тканей.
Достоверный диагноз ОП устанавливается на основании денситометрии. Критерии диагностики остеопороза ВОЗ (по значениям Т-критерия) применимы только для ДРА-денситометрии при исследовании позвоночника и проксимального отдела бедренной кости (центральная или аксиальная ДРА-денситометрия). При невозможности проведения аксиальной ДРА-денситометрии для постановки диагноза можно использовать периферическую ДРА на уровне дистальной трети костей предплечья. Т-критерий показывает, на какое количество стандартных отклонений МПК у исследуемого выше или ниже среднего показателя пиковой костной массы молодых здоровых женщин (табл. 2) [6–8]. 
Показаниями для оценки МПК при первичном обследовании являются:
женщины в возрасте 65 лет и старше;
женщины в постменопаузе в возрасте до 65 лет с факторами риска переломов;
мужчины в возрасте 70 лет и старше;
мужчины моложе 70 лет c факторами риска переломов;
лица, перенесшие остеопорозные переломы (переломы при минимальной травме);
лица с заболеваниями или состояниями, ассоциирующимися с низкой костной массой или костными потерями;
лица, принимающие лекарственные препараты, ассоциирующиеся со снижением костной массы или костными потерями [6].
Стандартное рентгенологическое исследование следует проводить для диагностики переломов костей периферического скелета и позвонков. Показания для направления на рентгенографию позвоночника — это клинические проявления остеопорозных переломов позвонков. Рентгенография костей не может использоваться для диагностики первичного ОП, за исключением случаев, когда выявляются типичные для ОП деформации тел позвонков. При наличии остеопорозных деформаций позвонков подтверждение диагноза ОП с помощью ДРА-денситометрии необязательно, поскольку пациент с переломами позвонков должен рассматриваться как кандидат на лечение независимо от показателей МПК [8].
Цели лабораторного обследования — дифференциальная диагностика с другими заболеваниями скелета и выявление противопоказаний для назначения медикаментозного лечения. Лабораторные показатели, исследуемые при ОП: клинический анализ крови; уровень кальция и фосфора в сыворотке крови; клиренс креатинина; уровень щелочной фосфатазы; общий белок и фракции электрофорезом у больных с переломом позвонка. Изменения этих показателей не характерны для ОП. При отклонениях от нормы необходимо проводить дифференциальную диагностику с другими заболеваниями. При наличии возможности желательно исследовать уровень 25(OH)D3 в сыворотке крови для исключения дефицита витамина D [4, 8].
Только для зарегистрированных пользователей
Санкт-Петербургское государственное бюджетное учреждение здравоохранения
Большая Подъяческая ул., 30, тел. регистратуры ОМС: 670-3090, тел. отд.платных услуг: 670-30-80
- Врачам
- Порядок направления
- Мероприятия
- Вакансии
- Пациентам
- Отзывы
- Вопрос-ответ
- Персонал
- Услуги
- Стоимость услуг
- Консультация ревматолога
- Консультация других специалистов
- Госпитализация
- Палаты повышенной комфортности
- Отделение лучевой диагностики
- Функциональная диагностика
- Ультразвуковая диагностика
- УЗИ суставов
- Клинико-диагностическая лаборатория
- Физиотерапевтическое лечение
- Плазмаферез (эфферентная терапия)
- Кинезиотейпирование
- Подбор и изготовление индивидуальных ортопедических стелек
- Онлайн запись
- Главная
Остеопороз
Что такое остеопороз?
Остеопороз – это системное заболевание, поражающее все кости скелета. Остепороз костей сопровождается снижением плотности и прочности костей, что приводит к высокому риску переломов даже при минимальной травме, такой, как падение с высоты собственного роста или поднятие груза весом около 10 килограммов.
Наиболее частые переломы суставов и костей при остеопорозе:
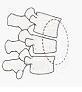
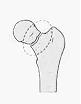

Выделяют следующие основные формы остеопороза:
Первичный остеопороз:
- Тип I (постменопаузальный) развивается в период менопаузы у женщин;
- Тип II (сенильный) встречается с одинаковой частотой у женщин и у мужчин пожилого и старческого возраста (70 лет и старше)
Вторичный остеопороз является осложнением многих заболеваний - эндокринных, воспалительных (особенно ревматических), гематологических, гастроэнтерологических и др. или лекарственной терапии и может развиваться в любом возрасте, как у женщин, так и у мужчин.
От чего бывает остеопороз?
Факторы, способствующие развитию остеопороза:
- Женщины страдают значительно чаще, чем мужчины. Так, в течение первых пяти лет после начала менопаузы, женщины теряют ¼ часть костной массы. Ранняя (до 45 лет) и хирургическая менопауза (после удаления яичников) повышают риск остеопороза.
- Заболевания, ограничивающие двигательную активность, могут способствовать развитию остеопороза. Поэтому низкая физическая активность может способствовать развитию остеопороза.
- Хронические заболевания желудочно-кишечного тракта, сопровождающиеся снижением всасывания питательных веществ, витаминов, макро- и микроэлементов, нарушают обмен в костной ткани.
- Заболевания почек, приводящие к развитию хронической почечной недостаточности
- Эндокринные заболевания, длительный приём глюкокортикоидных гормонов и гормонов щитовидной железы (L-тироксин) является дополнительным фактором риска
- Вредные привычки (курение, злоупотребление алкоголем, кофе)
- Наследственная предрасположенность
Как заподозрить остеопороз?
Симптомы остеопороза. Признаки остеопороза.
Диагностика остеопороза.

Единственный метод, позволяющий подтвердить диагноз и выявить заболевание на ранних стадиях – это костная денситометрия (измерение плотности костной ткани, определение плотности костной ткани). Данное исследование можно пройти либо по направлению из поликлиники, либо на платной основе.
Показания к денситометрии смотрите здесь.
Основные направления профилактики остеопороза:
- Физическая активность - гимнастика, изометрические упражнения, плавание.
- Правильное питание - прием пищи с высоким содержанием белка, кальция и витамина Д (молочные продукты) и относительно низким содержанием фосфатов, поваренной соли и клетчатки.
- Устранение факторов риска остеопороза - курения, избыточного приема алкоголя, кофеина (менее 4 чашек в день), тяжелых физических нагрузок.
- Устранение факторов риска случайных потерь равновесия - коррекция нарушений зрения, по возможности исключение приема снотворных и седативных лекарственных средств.
Как же лечить остеопороз?
Лечение остеопороза направлено на снижение риска остеопоротических переломов. В качестве терапии показаны бифосфонаты (в частности, алендроновая кислота), кальцитонин лосося (миакальцик), кальций и витамин Д, заместительная гормональная терапия, активные метаболиты витамина Д.
В нашей больнице находится консультативно-диагностический центр профилактики остеопороза и Вы можете пройти консультацию специалиста либо по направлению от поликлиники, либо на платной основе.
Читайте также:


