Церебральный васкулит головного мозга симптомы у детей
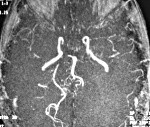
Церебральный васкулит — это заболевание, вызванное воспалительным процессом в стенке мозговых сосудов. Возникает в основном вторично. Проявления вариабельны: энцефалопатия, парезы, психические нарушения, эпилептические приступы, обмороки, зрительные расстройства, тугоухость, атаксия. Диагностика опирается на клинические сведения, данные неврологического статуса, результаты МРТ, церебральной ангиографии, исследования ликвора, биохимии крови. Лечение проводится дифференцированно в соответствии с этиологией и клиническими особенностями. Может включать кортикостероиды, цитостатики, сосудистые препараты, ноотропы, симптоматические средства.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы церебрального васкулита
- Первичный церебральный васкулит
- Вторичный церебральный васкулит
- Осложнения
- Диагностика
- Лечение церебрального васкулита
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины
Этиология идиопатического (первичного) изолированного поражения церебральных сосудов неизвестна. Не исключена роль травматических повреждений, стрессов, переохлаждений как триггеров, провоцирующих дебют васкулита. В литературе по неврологии описаны случаи развития заболевания после черепно-мозговой травмы. Причинами вторичного ЦВ могут выступать:
Патогенез
Механизм развития изолированного ЦВ не установлен. Морфологически в сосудистой стенке выявляются инфильтраты (скопления одноядерных клеток), наблюдается формирование гранулём. Вторичный церебральный васкулит при системных сосудистых и ревматических заболеваниях имеет аутоиммунный патогенез: сосудистая стенка повреждается антителами, вырабатывающимися к её элементам вследствие неадекватной реакции иммунной системы. В остальных случаях воспалительный механизм запускается прямым воздействием этиофактора (токсинов, бактерий, вирусов).
Воспаление сосудистой стенки приводит к её истончению, сужению сосудистого просвета, повышенной проницаемости. Развиваются гемодинамические расстройства, ухудшается кровоснабжение отдельных участков головного мозга, возникают эпизоды церебральной ишемии, лакунарные инфаркты, мелкоочаговые кровоизлияния. Обычно церебральный процесс носит распространённый множественный характер.
Классификация
Наблюдаются существенные различия в течении идиопатических и вторичных форм ЦВ. Поэтому клиническую значимость имеет разделение заболевания в соответствии с этиологией на:
- Первичный церебральный васкулит — идиопатические воспалительные изменения исключительно мозговых артерий. Системное сосудистое поражение, фоновые болезни отсутствуют.
- Вторичные формы — воспалительный процесс в стенке артерий возникает в результате основного заболевания. Составляют подавляющее большинство случаев ЦВ.
Подобно системным васкулитам, церебральный процесс протекает с преимущественным вовлечением артерий определённого калибра. В зависимости от диаметра выделяют:
- ЦВ с поражением крупных сосудистых стволов. Наблюдается при болезни Такаясу, височном артериите.
- ЦВ с поражением сосудов мелкого и среднего калибра. Характерен для микроскопического полиангиита, системной волчанки.
Симптомы церебрального васкулита
Имеет острую манифестацию с интенсивной головной боли, эпилептического пароксизма или внезапного появления очагового неврологического дефицита. Отдельные исследователи указывают на возможность продолжительного субклинического периода, предшествующего дебюту заболевания. В последующем реализуется один из следующих вариантов симптоматики: острая энцефалопатия с психическими расстройствами, многоочаговые проявления, сходные с клиникой рассеянного склероза, общемозговые и очаговые симптомы, типичные для объёмного образования мозга.
Наиболее характерна пирамидная недостаточность в виде пареза одной, чаще двух, конечностей с повышением тонуса мышц и рефлексов. Ряд случаев сопровождается стоволово-мозжечковым симптомокомплексом: нистагм (подёргивание глазных яблок), мозжечковая атаксия (шаткость походки, дискоординация, несоразмерность движений), расстройство глазодвигательной функции. Возможны нарушения речи (афазия), выпадение части зрительных полей (гемианопсия), судорожный синдром (симптоматическая эпилепсия).
Отличается постепенным нарастанием проявлений. В начальном периоде больные жалуются на ухудшение слуха, ослабление зрения, головную боль, предобморочные эпизоды, опущение верхнего века. Развёрнутый период зависит от основной патологии. Вовлечение мозговых сосудов в рамках системного васкулита проявляется гиперкинезами (непроизвольными двигательными актами), обмороками, эпизодами катаплексии и нарколепсии, судорожными приступами.
Церебральный васкулит ревматической этиологии характеризуется клиникой преходящей малой хореи с приступообразным возникновением гиперкинеза. Васкулит мозга при СКВ в 60% случаев протекает с транзиторными психическими отклонениями (беспокойством, расстройством поведения, психозами). Частыми проявлениями ЦВ туберкулёзного генеза выступают парезы, хореоатетоз, дизартрия, нарушения ориентации. При реккетсиозах наблюдаются коматозные состояния, судорожные пароксизмы.
Осложнения
Острое расстройство мозгового кровоснабжения в зоне поражённой васкулитом мозговой артерии приводит к возникновению инсульта. Чаще наблюдаются мелкоочаговые ишемические инсульты, носящие повторный характер. Истончение патологически изменённой сосудистой стенки может осложниться разрывом и геморрагическим инсультом. Возникающая вследствие васкулита хроническая ишемия мозга приводит к снижению когнитивных функций (памяти, внимания, мышления), формированию деменции. Осложнением судорожного синдрома является эпилептический статус. В редких случаях течение заболевания может привести к развитию комы.
Диагностика
Неоднородность механизмов возникновения, течения, клинической картины ЦВ существенно осложняют постановку диагноза, требуют участия нескольких специалистов: невролога, ревматолога, инфекциониста, психиатра. Важное значение имеет выявление/исключение базового заболевания. Основными этапами диагностического алгоритма являются:
- Неврологический осмотр. Выявляет пирамидные расстройства, патологические рефлексы, признаки дисфункции мозжечка и ствола мозга, симптомы внутричерепной гипертензии.
- Консультация офтальмолога. Включает проверку остроты зрения, офтальмоскопию, периметрию. Определяет снижение зрения, отёчность дисков зрительных нервов, гемианопсию.
- МРТ головного мозга. В дебюте болезни может не фиксировать патологических изменений. В последующем патология на МРТ диагностируется у 50-65% пациентов. Наблюдаются преимущественно множественные мелкие очаги в веществе головного мозга, отёчность мозгового вещества, зоны перенесённых лакунарных инфарктов, острых ишемических эпизодов.
- Церебральная ангиография. Может осуществляться рентгенологически и при помощи МРТ сосудов. По различным данным, выявить сосудистые изменения удаётся у 40-90% больных. На ангиограммах отмечается смазанность сосудистого контура, сужения, участки дилятации, прерывание, окклюзия, наличие множественных коллатералей.
- УЗДГ и дуплексное сканирование церебрального кровотокавыявляют неспецифические изменения гемодинамики, которые могут быть результатом других сосудистых заболеваний. Иногда используется в оценке динамики на фоне проводимой терапии.
- Исследование цереброспинальной жидкости. Может не выявлять отклонений. При ревматическом генезе васкулита наблюдается лимфоцитоз, умеренно повышенная концентрация белка. Определению инфекционной этиологии способствует ПЦР, РИФ с ликвором.
- Биохимическое исследование крови. Позволяет обнаружить наличие маркеров ревматических и аутоиммунных заболеваний. Включает анализ на РФ, СРБ, антитела к Sm и Scl-70, волчаночный антикоагулянт, комплемент С3 и С4, антинуклеарные антитела.
- Биопсия церебральной паренхимы. Исследование биоптатов позволяет выявить воспалительные изменения артерий мелкого калибра. Однако участок с изменёнными сосудами может не попасть в биопсийный материал. Возможно поражение крупных артерий, биопсия которых не проводится.
Дифференцировать церебральный васкулит следует с многоочаговыми энцефалитами, церебральным атеросклерозом, демиелинизирующей патологией (рассеянным склерозом, оптикомиелитом, склерозом Бало). У молодых больных необходимо исключить антифосфолипидный синдром.
Лечение церебрального васкулита
Терапия изолированных форм, вторичного церебрального поражения при системных и ревматических васкулитах проводится глюкокортикостероидами. Состоит из 2 этапов: ударного и поддерживающего лечения. В тяжёлых случаях стероиды комбинируют с цитостатиками (азатиоприном, циклофосфамидом). Базовая терапия других вариантов вторичного васкулита зависит от основной патологии. Инфекционная этиология требует соответствующего антибактериального или противовирусного лечения, токсическая — дезинтоксикации.
С целью улучшения мозгового кровотока применяются вазоактивные препараты, средства улучшающие реологические свойства крови. Поддержание метаболизма нервных клеток, стимуляция когнитивных функций осуществляется назначением ноотропов. В комплексное лечение входит симптоматическая терапия, лечебная физкультура и массаж паретичных конечностей, занятия с логопедом (при расстройствах речи) и т. д.
Прогноз и профилактика
В целом церебральный васкулит поддаётся лечению и имеет благоприятный прогноз. Некоторые неврологи указывают на лучший эффект терапии у больных с хорошо накапливающими контраст МР-очагами Трудности диагностики в ряде случаев приводят к запоздалой постановке диагноза и позднему началу терапии, что обуславливает прогрессирование симптоматики до глубокой инвалидизации, летального исхода. Специфическая профилактика отсутствует. Предупреждение вторичного ЦВ сводится к исключению интоксикаций, своевременному лечению инфекций и системных болезней.
Неинфекционное воспаление стенок кровеносных сосудов головного мозга называется церебральный васкулит. Такое заболевание встречается очень редко. При этом выделяют первичный изолированный васкулит, один из видов церебрального поражения при системной патологии сосудов. Вторичный вид развивается на фоне других болезней. Больные отмечают появление сильных болей, обмороков и судорог. Такое заболевание очень опасное для жизни пациента. При появлении первых признаков болезни, нужно пойти к доктору в больницу и прийти все обследования.
Что вызывает патологию?
Причины развития воспаления сосудов головного мозга до конца не изучены.
Но существует несколько факторов, которые вызывают васкулит ЦНС:
- системная красная волчанка;
- ревматоидный артрит;
- системная склеродермия;
- ревматизм;
- инфекционное поражение;
- онкологические патологии;
- системный васкулит;
- отравление медицинскими препаратами;
- аутоиммунные патологии;
- наркомания.
Симптомы церебрального васкулита
Существуют такие виды патологии и их проявления, представленные в таблице:
| Вид заболевания | Симптоматика |
|---|---|
| Изолированные первичные поражения сосудов | Выраженная головная боль |
| Сокращение мышц тела | |
| Снижение чувствительности | |
| Нарушение зрения и слуха; | |
| Паралич | |
| Нарушение психики и характера | |
| Нарастающая усталость | |
| Поражение при системных васкулитах | Головные боли |
| Насильственные движения | |
| Судороги | |
| Ухудшение слуха и зрения | |
| Опущение век | |
| Обмороки | |
| Головокружения | |
| Вторичный церебральный васкулит | Прогрессирующее слабоумие |
| Судороги | |
| Психозы | |
| Инсульты | |
| Нарушения речи | |
| Параличи | |
| Дезориентация в пространстве |
Тонкости диагностики
Если у больного развилось поражение сосудов головного мозга, ему необходимо обратиться к специалисту. Невропатолог проведет опрос об особенностях проявлений болезни и осмотрит пациента. Затем доктор отметит отличительные характеристики от других заболеваний центральной нервной системы и направит на специальные методики диагностики. К ним относятся:
- общее исследование крови и мочи;
- биохимия крови;
- аллергопробы;
- иммунногорамма;
- ангиография сосудов мозга;
- УЗИ;
- МРТ;
- анализ на подтверждение инфекции.
Лечение болезни
Церебральный васкулит — редкое и опасное заболевание. При появлении первых симптомов, нужно немедленно обратиться к невропатологу. Врач соберет анамнез болезни, проведет наиболее информативные методы диагностики и назначит лечение. Чтобы вылечить васкулит ЦНС специалист назначит медикаменты и диетическое питание. Применять самостоятельно любые препараты или другие методы терапии нельзя, так как это приводит к ухудшению состояния больного.
При появлении симптомов болезни, специалисты назначают лекарства, представленные в таблице:
При церебральном васкулите необходимо придерживаться диеты. Она включает в себя:
- Исключение острых, соленых, жирных и пряных блюд.
- Ограничение употребления сахара и мучных изделий.
- Обогащение рациона злаками, различными крупами, свежими овощами и фруктами.
- Употребление нежирных белковых продуктов: рыба, мясо, молоко, яйца, бобы и орехи.
- Питье достаточного количества жидкости.
Какой прогноз и профилактика болезни?
При своевременном обращении к специалистам и применении терапевтических мероприятий, исход заболевания благоприятный. Для профилактики развития церебрального васкулита необходимо соблюдать все правила диетического питания, придерживаться рекомендаций по медикаментозному лечению. При появлении патологий, которые приводят к развитию васкулита ЦНС, нужно своевременно пойти к специалисту. Если повторно возникли симптомы заболевания, необходимо обратиться к лечащему врачу и пройти обследование.

- Причины появления геморрагического васкулита у детей
- Симптомы
- Почечная форма
- Поражение кожи и органов брюшины
- Кожно-суставная форма
- Кожная форма
- Общеклинические аспекты
- Методы исследования
- Схема лечения
- Диета
- Осложнения и прогноз
Причины появления геморрагического васкулита у детей
Возникновение геморрагического васкулита обусловлено формированием иммунных клеток наряду с повышением активности белковых соединений. Белковые фракции перемещаются с током крови, откладываются внутри мелких сосудистых сплетений, провоцируют асептическое разрушение сосудистых структур.

Геморрагический васкулит у детей характеризуется появлением симптомов со стороны суставов, почек, кожных покровов и органов ЖКТ
На фоне поражения капиллярных стенок происходит увеличение их проницаемости. Формируются тромбы и фибрины. Именно это объясняет появление характерной клинической картины - кожно-геморрагический синдром с вовлечением в патологический процесс суставов, почек, органов ЖКТ.
Точные причины системного заболевания не изучены, однако клиницисты выделяют ряд предрасполагающих факторов, которые прямо или косвенно влияют на возникновение геморрагического васкулита:
- перенесенные инфекции бактериального, вирусного, грибкового или паразитарного генеза, включая осложненное их течение;
- различные патологии органов кроветворения, заболевания крови, например, гемофилия;
- длительная медикаментозная терапия, преимущественно, антибактериальными препаратами из группы макролидов, пенициллинов или антиаритмических препаратов;
- лейкозы;
- отягощенный аллергоанамнез - дети с высоким аллергическим ответом состоят в особой группе риска;
- наследственная предрасположенность и генетические причины;
- перенесенные операции.
Способствовать развитию заболевания способны и другие причины:
- инсоляция;
- укусы местных или экзотических насекомых;
- переохлаждение; злокачественные опухоли;
- хронические интоксикации;
- метаболические нарушения;
- сахарный диабет;
- эндокринные патологии и нарушение гормонального фона.
В большинстве случаев истинную причину системного заболевания установить не удается. Некоторые клиницисты предполагают, что негативное воздействие пусковых механизмов происходит только при условии геномных мутаций, повышенных иммунных реакций организма.
Симптомы
Первичные проявления у детей обычно связаны с поражением органов ЖКТ и опорно-двигательнгоо аппарата. Детская форма характеризуется обратимостью патологии при функциональной недостаточности почек.
При своевременно оказанной помощи заболевание проходит уже спустя 1-2 месяца без тяжелых последствий. Признаки геморрагического васкулита у детей классифицируют по типу поражения того или иного органа.
Почечная форма
Поражение почек при геморрагическом васкулите напоминает течение хронического гломерулонефрита.
Симптомы почечной формы:
- общее недомогание, слабость;
- проявления интоксикации;
- дизурические расстройства;
- отечность;
- появление в моче белка, эритроцитов;
- повышение артериального давления.
При острой форме имеет место интенсивная протеинурия - потеря белка с мочой. Иногда заболевание протекает латентно, однако при этом возрастает риск развития почечной недостаточности.
Поражение кожи и органов брюшины
Заболевание начинается с острых спастических болей в брюшине, сыпи. Болезненность обусловлена геморрагическими высыпаниями внутри стенок эпигастрия, органов пищеварительной системы. Интенсивность приступов чаще умеренная, не приводит к функциональным расстройствам.

Лечение направлено на купирование симптомов и основной причины заболевания
При локализации острой боли в пупочной области или справа внизу живота подозревают воспаление червеобразного отростка. Васкулит может стать причиной необоснованных операций по удалению предполагаемого аппендицита.
В рвотных массах отмечается кровь или ее измененная консистенция. При благоприятном течении симптомы проходят уже на 3 сутки. Осложения обусловлены развитием перитонита.
Кожно-суставная форма
Поражению подвержены, преимущественно, суставы нижних конечностей: тазобедренная кость, колени, голеностопный сустав. Встречаются случаи артрита лучезапястного сустава, локтей. При осмотре наблюдается симметричная отечность пораженных конечностей, покраснение.
Среди распространенных жалоб выделяют:
- повышение температуры тела;
- нарушение суставной подвижности;
- недомогание, апатия;
- боли при любой физической нагрузке.
У детей младшего возраста наблюдается изменение психоэмоционального статуса: плаксивость, капризность, желание больше лежать. Степень поражения сильно варьирует. Боли могут быть кратковременными или хроническими, что характерно для выраженных изменений.
Суставные поражения у детей обратимы. Через несколько дней отечность и болезненность проходят, а двигательная функция суставов восстанавливается. Очаги деформации редкость, свойственны только пациентам с отягощенным ревматологическим анамнезом.
Кожная форма
Симптомы кожной формы геморрагического васкулита связаны с появлением геморрагической сыпи. Характер высыпаний сильно варьирует. Сначала появляется плотный узелок розового или красного оттенка, который бледнеет при надавливании. С течением времени оттенок сыпи становится почти багровым или синюшным, не изменяется при пальпации. Высыпания мелкоточечные или крупные, иногда сливаются в единый конгломерат.

Диета - важный аспект успешного лечения геморрагического васкулита у детей
Сыпь локализуется на ягодицах, животе, конечностях. Иногда следы мелкоточечных геморрагий встречаются на слизистых полости рта. Другие симптомы обусловлены зудом, жжением, отечностью, сопутствующим покраснением.
Общеклинические аспекты
По типу течения клиницисты различают молниеносную, подострую, острую и хроническую формы геморрагического васкулита. Молниеносная форма отличается стремительным нарастанием симптомов - лихорадочный синдром, болезненность в суставах, животе, неудовлетворительное самочувствие. Гипертермия вскоре купируется.
При обширном патологическом процессе имеет место развитие желудочно-кишечных кровотечений, некроза слизистых оболочек внутренних органов.
Состояние ребенка при молниеносной форме всегда крайне тяжелое, в патологический процесс вовлекаются практически все органы и структуры, и в 100% - почки. Отсутствие реанимационной помощи приводит к гибели.
Подострое и острое течение развивается постепенно, сопровождается умеренными болями, недомоганием, высыпаниями. При отсутствии лечения заболевание может перейти в хроническую форму. Геморрагический васкулит в хронической форме отличается опасными последствиями, включая развитие почечной недостаточности.
Методы исследования
Диагностика геморрагического васкулита у детей не составляет трудностей. Лабораторные и инструментальные методы исследования оправданы при отягощенном течении васкулита.
Более детального исследования требуют почечная и суставная формы болезни. Проводится анализ крови на содержание белка, лейкоцитов, эритроцитов. Применяется рентгенологическое исследование грудины, ультразвук органов ЖКТ и почек, нефросцинтиграфия, биопсия очагов кожных высыпаний. Заболевание дифференцируют от прочих форм патологического воспаления сосудов с характерной симптоматикой. К таким относится тромбоцитопеническая пурпура.
Схема лечения
Лечение заболевания носит консервативный характер. При осложненном течении ребенку требуется госпитализация, проведение реанимационных мероприятий при необходимости.
Тромбоцитопеническая пурпура - форма геморрагического васкулита со схожими симптомами
По ходу терапии назначают следующие препараты:
- гормоны;
- иммунодепрессанты;
- нестероидные противовоспалительные средства;
- антигистаминные препараты;
- абсорбенты;
- обезболивающие при возникновении болей;
- антикоагулянты;
- витамины группы В.
Лечение зависит от возраста ребенка, клинического анамнеза, общего соматического статуса. Общее нахождение в стационарных условиях - 2-3 недели. В острый период пациенту показан постельный. В тяжелых случаях проводят плазмоферез, переливание крови, вливание иммуноглобулинов, гемодиализ.
Диета
Терапия включает лечебное питание. При системном заболевании детям требуется щадящая диета, которая заключается в исключении агрессивных пищевых компонентов: шоколада и какао, цитрусовых, красящих напитков, газированной воды, продуктов с глутаматом натрия и усилителями вкуса, всех красных фруктов и ягод. Подобные ограничения показаны и в острый период заболевания.
Диета рекомендована и для профилактики. Иногда изменение режима питания носит пожизненный характер.
Осложнения и прогноз
Геморрагический васкулит у детей приводит к ряду серьезных последствий. Опасным осложнением является хроническая почечная недостаточность, спровоцированная злокачественным течением гломерулонефрита. Тяжелая аллергическая пурпура нередко провоцирует кровотечения органов эпигастрия, мозговые кровоизлияния. Обильные кровотечения могут привести к коме, коллапсу. Летальные случаи с наибольшей частотой регистрируются при молниеносной форме ГВ. Клинические рекомендации носят индивидуальный характер.
Прогноз зависит от формы течения болезни. При легкой форме прогноз благоприятный. Молниеносная форма может привести к гибели ребенка, что связано с мозговым кровоизлиянием. Летальность обусловлена стремительным развитием почечной недостаточности. Своевременное лечение и соблюдение врачебных рекомендаций снижают риск осложнений и необратимых последствий.

Васкулит у детей — это болезнь при которой происходит воспаление кровеносных сосудов. По причине этого они не могут в полней мере выполнять свою функцию. Приводит к сбою в работе внутренних органов и тканей. Патологию диагностируют редко, но если вовремя не предпринять мер, заболевание приведёт к летальному исходу.
- Что такое васкулит
- Причины и суть заболевания
- Распространенные виды
- Классификация
- Симптомы
- Когда и к какому врачу необходимо обратиться
- Диагностика
- Лечение
- Цели терапии
- Этапы терапии
- Лечение в условиях стационара
- Рекомендации по диетическому питанию
- Профилактика
- Познавательное видео: лечение кожного васкулита у детей
Что такое васкулит

Во время заболевания верхние и нижние конечности ребёнка не получают необходимого количества крови. Протекает болезнь тяжело.
Основным симптомом является сыпь. На коже ребёнка появляются небольшие язвочки.
В области воспаления происходит повреждение кровеносных сосудов, затем патология распространяется на органы и суставы.
Может быть как первичным, так и вторичным состоянием. Диагностировать заболевание тяжело. На данный момент нет никаких лабораторных тестов, помогающих выявить патологию.
Причины и суть заболевания
Сказать точную причину возникновения васкулита у детей врачи не могут, но отмечают, что на его развитие чаще всего влияет аутоиммунное расстройство.
Может образоваться на фоне хронических и инфекционных болезней, непереносимости лекарственных средств. Повлиять на развитие недуга может даже перегрев или переохлаждение.
Прогрессирует заболевание, когда в подкожных слоях скапливаются токсины. Данные вещества негативно сказываются на работе сосудов.
Может развиться и после вакцинации малыша. Были случаи, когда организм отрицательно реагировал на введенный препарат.
В некоторых случаях симптомы заболевания могут возникать самостоятельно, то есть не быть связанными со сбоями в работе органов.
Распространенные виды

Наиболее часто встречающиеся виды васкулита у детей, это:
- геморрагический;
- болезнь Кавасаки;
- уртикарный васкулит.
Крайне редко диагностируют церебральный васкулит. Он поражает артерии головного и спинного мозга.
К причинам возникновения относят вирусные инфекции, болезнь Ходжкина, употребление беременной амфетамина.
Кожный васкулит образуется вследствие острой аллергической реакции. Он поражает кровеносные сосуды кожи.
После критического переохлаждения ребёнка может развиться криоглобулинемия. Во время неё происходит воспаление мелких сосудов.
Воспаление стенок артерий называют — артериит. Воспалительный процесс в мелких артериях — артериолит, в стенках капилляров — капиллярит, в стенках вен — флебит.
Когда происходит воспаление в нескольких видах стенок сосудов, тогда возникает системный васкулит.
Классификация
Васкулит — термин, которым обозначают группу заболеваний влияющих на состояние сосудов. Их классификация основывается на размере пораженных воспалением сосудов.
Так при болезни Кавасаки наблюдаются воспалительные процессы малых сосудов и артерий сердца. Геморрагический тип поражает мелкие сосуды в возрасте от 4 до 7 лет.

Синдром Такаясу затрагивает аорту и идущие от неё сосуды. Зачастую страдают ветви аорты, через которые кровь поступает к голове.
Когда воспалительные процессы затрагивают сосуды среднего размера, патология носит название — васкулит центральной нервной системы. Он затрагивает средние и малые артерии, а также сосуды почек и кишечника.
Разновидности подтипа могут затрагивать и мелкие сосуды.
Симптомы
Симптомы васкулита у детей проявляются кожными кровоизлияниями. Когда болезнь прогрессирует, на кожном покрове образуются язвы. Патология проявляет себя:
- повышенной температурой;
- головными болями;
- ночной потливостью;
- быстрым снижением веса;
- потемнением мочи;
- кашлем с кровью;
- эмоциональной подавленностью;
- упадком сил.
Когда на развитие заболевания повлиял солнечный удар, ребёнка знобит, появляется тошнота.
При васкулите также наблюдается повышенная утомляемость и частые обмороки. В некоторых случаях имеется мигрень и рвота.

При прогрессировании недуга снижается острота зрения, происходит утрата чувствительности конечностях. Наружными симптомами являются кровавые точки и язвы.
Когда и к какому врачу необходимо обратиться
При обнаружении первых признаков болезни следует обратиться к участковому педиатру. Он направит маленького пациента к необходимому специалисту.
Как правило, это врач ревматолог. Он лечит патологии соединительных тканей, суставов, которые имеют аутоиммунную природу. В группу заболеваний входит и васкулит.
В некоторых случаях может потребоваться дополнительная консультация у нефролога и хирурга.
Диагностика
Помимо отсутствия подходящих тестов, диагностика васкулита у детей усложняется и тем, что маленькие пациента не могут точно высказать свои беспокойства. Вдобавок ко всему, заболевание имитирует признаки других расстройств.
К ним относятся аллергии, отравления, инфекции, аутоиммунные заболевания. Чтобы поставить точный диагноз, врач изучает медицинскую карточку и осматривает ребёнка.
При подозрении на васкулит назначают анализы. Они помогают исключить другие болезни. Чаще всего назначают:
- посев крови;
- эхокардиограмму;
- тесты на гепатит и ВИЧ.
Для определения конкретного типа васкулита назначаю биопсию.
Лечение

В большинстве случаев лечение обходится без хирургического вмешательства. Маленькому пациенту нужен будет уход и постоянное наблюдение у врачей. После того, как будет установлен диагноз, в течение нескольких недель проводится полный мониторинг организма.
На основании полученных данных врач назначит лечение. Далее ребенок будет наблюдаться у ревматолога, нефролога, невролога, кардиолога и гастроэнтеролога.
Лечение медикаментами будет назначаться в зависимости от тяжести заболевания и степени поражения органов.
Цель лечения состоит в предупреждении осложнений, и снижении проявлений недуга. Она направлена на поддержание стойкой ремиссии и корректировку нарушений органов.
Наиболее часто детей с 10 до 16 лет поражает геморрагический васкулит. Его лечение зависит от формы и фазы болезни. Легко поддается лечению васкулит у детей с лёгкой и средней фазой. На более тяжёлой стадии появляется почечная недостаточность, боли в желудке, кровотечения.
При любой форме заболевания назначаются антиагреганты. На тяжёлой стадии препараты комбинируют. При начальной стадии васкулита лечение занимает около 3 месяцев, при средней — полгода, при тяжёлой — 1,5 лет.
Хронический геморрагический васкулит лечится курсами по 4-5 месяца. Чтобы устранить тяжелые поражения органов пищеварения вводят в клетчатку живота Гепарин.
При лечении заболевания хронического типа используют антигистаминные препараты. Может быть назначен курс лечения на 5-10 дней Тавегилом, Супрастином и Фенкаролом.

Дополнительно к медикаментам назначают специальную диету.
Лечение проводиться только в стационаре. Основным требованием является постельный режим. При несоблюдении данного правила увеличивается количество высыпаний.
Дозировка лекарственных средств подбирается строго индивидуально. Когда происходит поражение суставов врачи назначают нестероидные противовоспалительные препараты. При поражении почек используется кортикостероидные препараты и свежезамороженная плазма, а при аллергии антигистаминные средства и энтеросорбенты.
При абдоминальном синдроме вводят внутривенно 0,25-0,5% раствор новокаина, спазмолитики и ингибиторы протеолитических ферментов.
Также применяются витамины С, Р, Е. При необходимости лечат глистные инвазии, по возможности очищают очаги хронической инфекции.
Рекомендации по диетическому питанию
Обязательным условием при лечении васкулита является соблюдение диеты. При сильных болях в животе назначается стол номер 1, после ребёнок переводиться на стол номер 5. Если ребёнок болен нефротическим вариантом, ему подойдет стол номер 7. Это бессолевая диета с ограничением белка.
После перенесенного заболевания из рациона ребёнка необходимо будет исключить некоторые продукты. Вся пища обязательно должна быть в отварном, запеченном или тушеном виде. Она должна быть жидкой или в виде кашицы. При этом следует сократить употребление соли.
При ремиссии в течение года необходимо придерживаться гипоаллергенной диеты. С разрешения гематолога можно будет постепенно вводит ранее исключенные продукты. Каждый продукт должен вводиться через неделю после предыдущего.

Во время диеты нельзя употреблять:
- цитрусовые;
- хурму;
- смородину;
- клубнику;
- землянику;
- абрикосы;
- персики;
- гранаты;
- манго;
- красные яблоки и виноград.
Разрешаются к употреблению запеченные яблоки зелёных сортов, бананы, груши.
Из овощей под запретом:
- красный перец;
- свекла;
- морковь;
- помидоры;
- огурцы.
Можно употреблять в пищу картошку, кабачки, капусту и зелёный перец. Капуста должна быть отварная, тушенная или на пару.
Запрещаются яйца и продукты их содержащиеся, молочные продукты с добавками, глазированные сырки.

Из мяса разрешается кролик, индейка, говядина, баранина. Нельзя употреблять рыбу и морепродукты.
Из напитков можно пить не крепкий чай, компоты.
Профилактика
Важным моментом в профилактике васкулита у детей будет своевременное лечение очагов воспаления. В этом случае нельзя давать ребёнку медикаменты без назначения специалиста.
Хорошим профилактическими мероприятиями будут закаливание, прогулки на свежем воздухе, питание с большим содержанием овощей и фруктов.
Детям, которые переболели васкулитом, нужно избегать переохлаждения, не стоит контактировать с больными людьми и аллергенами.
Познавательное видео: лечение кожного васкулита у детей
Читайте также:


