Чем лечить остеомиелит гарре
Склерозирующий остеомиелит Гарре представляет собой довольно-таки редкое, но при этом весьма опасное заболевание опорно-двигательного аппарата. Этот порок впервые был детально описан еще в конце 19 века. С такой проблемой сталкиваются преимущественно мужчины в молодом возрасте. Патология относится к атипичным видам остеомиелита, при отсутствии соответствующей терапии способна повлечь за собой крайне серьезные осложнения в виде флегмоны и абсцесса.
Этиология
Скелет каждого человека состоит из губчатых, трубчатых и плоских костей. Внутри каждой из них содержится костный мозг. При остеомиелите Гарре патологический процесс может охватывать любые зоны скелета. Этой аномалии свойственно гнойное воспаление костного мозга, при этом затрагивается надкостница, губчатое и компактное вещество.
Склерозирующей эта болезнь называется потому, что из-за воспаления разрастается соединительная ткань. В результате кости становятся толще в зоне диафиза.
Эта патология чаще всего выявляется у представителей сильного пола в возрасте 20-30 лет. Хотя нередко она диагностируется и у детей.
Если необходимое лечение отсутствует, то риск появления сепсиса, и даже летального исхода, чрезвычайно велик. У взрослых пациентов столь негативные последствия остеомиелита Гарре (по МКБ-10 - М86.8) развиваются редко.
Классификация
Чаще всего патологический процесс охватывает бедренную кость. Примечательно, что при этой болезни не формируются свищи и гнойные полости. Существует несколько разновидностей остеомиелита Гарре:
- посттравматическая;
- контактная;
- гематогенная;
- огнестрельная;
- послеоперационная.
Этот порок относится к категории первично хронических форм патологии. Остеомиелит трубчатых костей может быть тотальным, эпифизарным, диафизарным и метафизарным.
Причины появления
Остеомиелит Гарре провоцируется условно-патогенными микроорганизмами. Чаще всего в роли возбудителей выступают клебсиеллы, стафилококки и стрептококки. Гораздо реже склерозирующий остеомиелит провоцируется грибками, псевдомонадами, клостридиями, бактероидами и фузобактериями. Бактерии попадают в костный мозг и ткань через кровоток либо поврежденные участки кожи.
К провоцирующим факторам можно отнести:
- переломы;
- туберкулез;
- ослабление иммунитета;
- огнестрельные ранения;
- флегмону;
- аденоиды;
- кариес;
- хирургические вмешательства, касающиеся суставов и костей;
- наличие пиодермий;
- воспаление миндалин хронической формы.
В группу риска попадают долгое время голодающие и ослабленные люди. Гнойное воспаление может развиться из-за обморожений и ожогов. Вдобавок проникновению патогенных микроорганизмов способствуют респираторные патологии, стрессы, нездоровое питание, повышенные физические нагрузки и переохлаждения. Иногда остеомиелит появляется у грудничков. Причинами тому могут послужить инфекционные болезни будущей матери в период беременности.
Симптоматика
Признаки остеомиелита Гарре не являются специфическими. Чаще всего пациенты жалуются на:
- плохое самочувствие в целом;
- повышенную температуру тела;
- незначительную слабость, усталость;
- головную боль;
- ограниченность движений;
- легкую отечность конечности;
- тупые болевые ощущения в поврежденной кости.

Особенности протекания
Чаще всего патология охватывает ноги. Особенностью хронического склерозирующего остеомиелита Гарре считается многократное усиление интенсивности симптомов по ночам. Например, многие пациенты замечают тахикардию. При этом частота сердцебиения больше 80 ударов в минуту.
Болевые ощущения при остеомиелите преимущественно локальные. Обычно они слабые и тупые. Боль многократно усиливается на фоне физических нагрузок.
Иногда процесс затрагивает плечевую, лучевую и локтевую кости. Не менее часто встречается остеомиелит Гарре нижней челюсти. Кроме того, медицине известны случаи гнойного воспаления лопаток, ребер и таза.
Хронический остеомиелит постепенно влечет за собой аномальное изменение формы костей. Со временем происходит их деформация. Не менее вероятно укорочение и искривление конечности. Патология протекает с переменными периодами обострений и ремиссий.
Гнойное воспаление может быть распространенным или локальным. В первом случае вероятно появление метастатических очагов. Поставить диагноз "остеомиелит Гарре" можно только после проведения рентгена.
Вероятные осложнения
Остеомиелит Гарре при отсутствии должного лечения может привести к очень опасным последствиям. Вероятны такие осложнения:
- сепсис;
- гнойный артрит;
- контрактура;
- самопроизвольные переломы;
- анкилоз;
- появление ложных суставов;
- флегмона;
- амилоидоз почек;
- анемия;
- деформация костей;
- злокачественное преобразование тканей;
- пиелонефрит.
Самым опасным считается генерализованный тип болезни. Такая форма способна стать причиной повреждения почек, легких и сердца. Существует риск зарождения нефрита, перикардита, пневмонии, миокардита и острой сердечной недостаточности. Не исключено также и воспаление головного мозга. К атипичным признакам порока можно отнести головную боль, судороги, петехиальное высыпание и расстройства сознания.
Диагностика
Стоит сказать, что любая терапия проводится только после подтверждения диагноза. Для этого необходимы:
- денситометрия;
- УЗИ;
- МРТ;
- анализ кусочков кости;
- биохимическое и общее исследование крови;
- пункция;
- бактериологическое обследование;
- общий анализ мочи;
- рентгенография;
- КТ.
Остеомиелит Гарре можно определить по повышенным уровням билирубина и трансаминаз в крови, пониженному количеству эритроцитов и гемоглобина, а также слишком большому числу тромбоцитов. Также на наличие болезни могут указывать лейкоцитоз и ускорение СОЭ. Аномальные изменения показателей урины могут свидетельствовать о поражении почек. Для выявления типа возбудителей требуется пункция.
Самым простым и информативным способом обследования считается рентгенография. На снимках при таком заболевании можно рассмотреть утолщение диафиза пораженной кости и ее веретенообразную деформацию. Отмечается ярко выраженный склероз.
Прогноз и лечение остеомиелита Гарре
После обнаружения патологии при помощи рентгенографии выбирается терапевтическая схема. Она может быть консервативной. Чаще всего врачи рекомендуют своим пациентам антибиотики из нескольких разных фармакологических категорий. Вводить их полагается внутрь пораженной кости. Именно такой способ применения дает возможность максимально быстро добиться необходимой концентрации действующих веществ, оказывающих благотворное влияние. Если пациент жалуется на частые приступы боли, ему прописываются обезболивающие препараты.
При остеомиелите Гарре целесообразно использовать:
- витаминные комплексы;
- лечебные упражнения;
- физиотерапевтические процедуры;
- минеральные средства, которые укрепляют костную ткань.
При обнаружении симптомов заболевания может быть показано хирургическое вмешательство. Такая операция направлена на устранение гнойного очага. Обычно осуществляется некрэктомия. После удаления гнойного очага может понадобиться костная пластика. Некоторым пациентам дополнительно показана резекция поврежденного участка.
Оперативное вмешательство в некоторых случаях оказывается затрудненным. При появлении осложнений в виде сепсиса осуществляется лимфосорбция и гемосорбция. В случае диагностирования воспаления сустава может также понадобиться артротомия.
Всем пациентам с диагнозом "склерозирующий остеомиелит Гарре" необходимо постоянно пить как можно больше жидкости, есть много овощей фруктов, а также пополнить ежедневное меню максимальным количеством продуктов, богатых фосфором и кальцием. При этом очень важно ввести дробный режим питания - кушать маленькими порциями 5-6 раз в течение дня.
В целом, дальнейший прогноз зависит от формы болезни, возраста пациента, а также своевременности диагностики и терапии. Хронический остеомиелит подразумевает обязательное хирургическое вмешательство. Только так пациент может рассчитывать на скорое выздоровление в полной мере. Обязательным условием успешной терапии считается также беспрекословное соблюдение всех предписаний врача. Так, после оперативного вмешательства больным показана лечебная диета, дробный способ питания, питьевой режим и полный покой. Пациентам следует отказаться от физических нагрузок и переутомлений.
Заключение
В действительности склерозирующий остеомиелит Гарре считается опасным заболеванием и способен повлечь за собой серьезные осложнения. Только при своевременном и грамотном лечении можно рассчитывать на положительный прогноз и скорое выздоровление.

Склерозирующий остеомиелит Гарре представляет собой довольно-таки редкое, но при этом весьма опасное заболевание опорно-двигательного аппарата. Этот порок впервые был детально описан еще в конце 19 века. С такой проблемой сталкиваются преимущественно мужчины в молодом возрасте. Патология относится к атипичным видам остеомиелита, при отсутствии соответствующей терапии способна повлечь за собой крайне серьезные осложнения в виде флегмоны и абсцесса.
Под воздействием болезнетворных организмов в костной ткани происходит множество патологических процессов, к которым относится остеомиелит Гарре. Он характеризуется развитием и размножением золотистого стафилококка во внутрикостном пространстве, что приводит к воспалительной реакции и, как следствие, к дисфункции реактивности организма.
Остеомиелит Гарре: что это за болезнь?
Остеомиелит Гарре – это заболевание воспалительной природы, который развивает из-за стафилококковой инфекции и приводит к изменениям реактивности организма. Чаще всего это воспаление развивается в большеберцовой кости или диафизе бедра, хотя теоретически может развиться в любой кости. При заболевании захватывается 2 треть диафиза или отрезок в 8-12 см около одного из метафизов.
Склерозирующий остеомиелит Гарре приводит к тому, что происходит слишком быстрое склерозирование кости по периферии и в костномозговом канале. При развитии проявляются признаки гнойного воспаления и некроза, но при этом свищи и полости не образовываются.
Чаще всего от этой болезни страдают мужчины в возрасте 20-30 лет. Заболевание может протекать на протяжении 6-8 лет и более.
Причины
Причиной развития воспалительного процесса в трубчатых костях при болезни Гарре чаще выступает условно-патогенная микрофлора (стафилококки, клебсиеллы). Первично происходит попадание микробного агента в костные ткани. Возникает нарушение микроциркуляции с развитием недостатка кровоснабжения участка кости.
Под действием защитных сил иммунной системы инфекционный процесс стихает, оставляя небольшие участки повреждения. Далее может происходить хронизация инфекции с развитием вялотекущего воспаления, без ярких клинических проявлений. С течением времени происходит массивное повреждение тканей кости с замещением ее фиброзной тканью.
Существует ряд факторов, которые выступают спусковым механизмом к развитию болезни:
- снижение защитных функций организма;
- открытые переломы и глубокие раны;
- острые и хронические воспалительные процессы;
- кариес;
- ОРВИ;
- оперативные вмешательства на суставах и костях;
- плохое питание;
- частые стрессовые ситуации;
- пневмония.
Иногда недуг встречается у новорожденных малышей. В таком случае переносчиком инфекции является мама. Бактерия, попадая в организм беременной женщины, провоцирует развитие аллергической реакции, которая сопровождается выделением патогенных ферментов, что по кровотоку транспортируются к малышу. При рождении, в момент перерезания пуповины, микроорганизмы начинают активно размножаться, что приводит к воспалению.
Для развития воспаления костного мозга и кости недостаточно лишь проникновения инфекции, для этого необходимо стечение нескольких неблагоприятных факторов, например:
- наличие в организме очагов хронической инфекции как постоянного очага проникновения патогенных микроорганизмов в кровь (кариозные зубы, хронический тонзиллит, аденоиды, фурункулы и др.);
- сенсибилизация организма к конкретному виду возбудителя;
- физическое истощение;
- нерациональное питание и недоедание;
- отсутствие здорового сна;
- наличие хронической соматической патологии, например, сахарного диабета, сердечной или почечно недостаточности.
Формы
Выделяют следующие формы остеомиелита Гарре:
- Из скрытых и явных очагов инфекционного процесса.
- Вызванные открытыми переломами и огнестрельными травмами.
- Возникающие при несоблюдении асептического режима во время операций и при применении травматической техники остеосинтеза.
При переходе воспалительного процесса, развившегося в мягких близлежащих тканях, на костные структуры развивается острый контактный остеомиелит. Чаще всего процесс возникает на пальцах кистей рук, при нагноившихся ранах головы, заболеваниях зубов. Некоторые виды остеомиелита имеют атипичные формы (абсцесс Броди, склерозирующий остеомиелит Гарре и альбуминозный остеомиелит Оллье).
Существует группа остеомиелитов, возникающих в результате длительного антибактериального лечения других заболеваний (антибиотические остеомиелиты). При воздействии ионизирующего излучения развиваются лучевые остеомиелиты.
Симптомы остеомиелита Гарре
Признаки склерозирующего остеомиелита Гарре не являются специфическими. Чаще всего пациенты жалуются на:
- плохое самочувствие в целом;
- повышенную температуру тела;
- незначительную слабость, усталость;
- головную боль;
- ограниченность движений;
- легкую отечность конечности;
- тупые болевые ощущения в поврежденной кости.
В большинстве случаев поражаются нижние конечности. Склерозирующий остеомиелит Гарре отличается тем, что симптомы усиливаются в ночное время. К ним относится тахикардия. Частота сердцебиения превышает 80 ударов в минуту. Боль при остеомиелите чаще всего локальная. Она тупая и слабая. Болевой синдром усиливается во время физической нагрузки. Иногда в процесс вовлекаются лучевая, плечевая и локтевая кости.
Имеются случаи гнойного воспаления ребер, таза и лопаток. Склерозирующий остеомиелит приводит к изменению формы костей. Наблюдается их деформация. Возможно искривление и укорочение конечности. Заболевание протекает с фазами ремиссии и обострения.
Гнойное воспаление бывает локальным или распространенным. В последнем случае возможно формирование метастатических очагов. Поставить диагноз можно только на основании рентгенологического исследования.
Как диагностируется заболевание?
Стоит сказать, что любая терапия проводится только после подтверждения диагноза. Для этого необходимы:
- денситометрия;
- УЗИ;
- МРТ;
- анализ кусочков кости;
- биохимическое и общее исследование крови;
- пункция;
- бактериологическое обследование;
- общий анализ мочи;
- рентгенография;
- КТ.
Остеомиелит Гарре диагностируется на основании специфических рентгенологических признаков болезни. На рентгенограмме определяются:
- веретенообразное утолщение тела кости;
- очаги разряжения;
- отсутствие структурности костной ткани;
- мелкая секвестрация;
- облитерация (заращение) костномозгового канала.
Остеомиелит Гарре можно определить по повышенным уровням билирубина и трансаминаз в крови, пониженному количеству эритроцитов и гемоглобина, а также слишком большому числу тромбоцитов. Также на наличие болезни могут указывать лейкоцитоз и ускорение СОЭ. Аномальные изменения показателей урины могут свидетельствовать о поражении почек. Для выявления типа возбудителей требуется пункция.
Лечение склерозирующего остеомиелита Гарре
Лечение может проводиться несколькими методами:
- консервативное (проводится с помощью антибиотиков, а также общеукрепляющей терапии (курс витаминов, минералов и т.п.) также назначаются физиотерапевтические процедуры и лечение грязями);
- оперативное (применяется редко, при операции делают продольную резекцию кости. Эта операция сложна, так как выявить небольшие участки остеомиелитических очагов сложно, а если оставить хотя бы один, произойдет рецидив);
- послеоперационное (включает курс антибиотиков, конечность обездвиживают на время восстановления, также назначают курсы витаминов для общего укрепления организма).
Прогноз довольно неплохой. Раньше эта форма остеомиелита плохо поддавалась лечению, но в последние годы разработана достаточно эффективная методика, которая позволяет пациентам полностью излечиться.
Лечебные мероприятия, которые направлены на устранение остеомиелита Гарре, заключается в приеме антибиотиков, что способствуют уничтожению конкретного вида бактерий. Применяются витаминные и минеральные комплексы для общего укрепления организма и минерализации костно-хрящевой ткани.
Консервативное лечение проводится в комплексе с диетотерапией. Вводятся продукты, богатые на Омега-3 жирные кислоты, кальций и витамин D. Пища должна быть калорийной, но с минимальным содержанием жиров животного происхождения. Применяются физиотерапевтические процедуры в виде УВЧ и УФО, что снижают воспалительную реакцию, оказывают обезболивающее действие и приводят к ускоренной регенерации клеток путем улучшения обменных процессов.
Хирургическое вмешательство проводят в случае стремительного накопления гнойного экссудата. При этом возрастает риск рецидивного проявления, так как в процессе проведения операции невозможно определить все гнойные очаги. В послеоперационный период применяется широкий ряд антибиотиков и общеукрепляющих средств. А также используются средства физической реабилитации в виде ЛФК, массажа и физиотерапии, которые способствуют восстановлению подвижности кости, благодаря нормализации местного кровообращения.
Прогноз
Прогноз острого остеомиелита определяется формой заболевания, возрастом и общим состоянием здоровья больного, своевременностью диагностики и адекватностью назначенного лечения.
Прогноз хронического остеомиелита также зависит от возраста и состояния здоровья больного, кроме того, имеет значение тяжесть поражения и радикальность оперативного лечения заболевания.
Прогноз застарелых форм остеомиелита неблагоприятный, поскольку разрушенные, дистрофически измененные ткани восстановлению не подлежат. Однако применение аппарата Илизарова помогает восстановить длину и функцию конечности.
В группу заболеваний опорно-двигательного аппарата входит склерозирующий остеомиелит Гарре. Данная патология была впервые описана в конце 19 века. С подобной проблемой чаще всего сталкиваются молодые мужчины. Заболевание относится к атипичным формам остеомиелита и при отсутствии должного лечения может приводить к гнойным осложнениям в виде абсцессов и флегмоны.
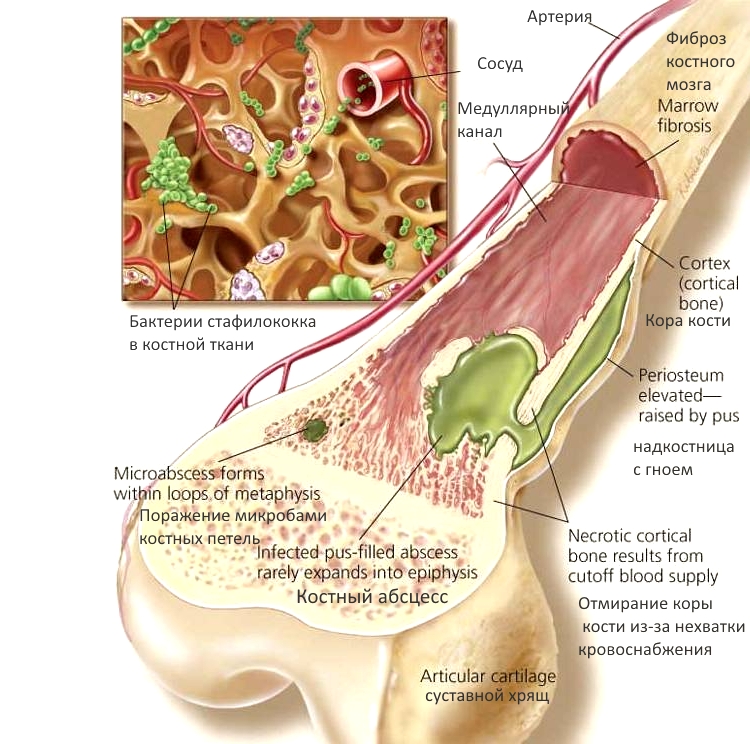
Атипичная форма остеомиелита
Скелет человека состоит из плоских, трубчатых и губчатых костей. Внутри них находится костный мозг. При остеомиелите в процесс могут вовлекаться любые участки скелета. Это заболевание характеризуется гнойным воспалением костного мозга с вовлечением в процесс надкостницы, компактного и губчатого веществ.
Склерозирующей данная патология называется потому, что на фоне воспаления происходит разрастание соединительной ткани. Кости утолщаются в области диафиза. Это заболевание диагностируется преимущественно у мужчин 20–30 лет. Нередко оно выявляется у детей.
Если лечение не проводится, то высока вероятность развития сепсиса и даже летального исхода.
У взрослых осложнения наблюдаются редко.

Чаще всего в процесс вовлекается бедренная кость. При данной патологии не образуется гнойных полостей и свищей. Известны следующие виды остеомиелита:
- посттравматический;
- огнестрельный;
- контактный;
- послеоперационный;
- гематогенный.
Данная патология относится к первично хроническим формам заболевания. Остеомиелит трубчатых костей подразделяется на диафизарный, тотальный, метафизарный и эпифизарный.
Факторы возникновения

Заболевание вызывается условно-патогенной микрофлорой. Наиболее частыми возбудителями являются стафилококки, клебсиеллы и стрептококки. Реже склерозирующий остеомиелит вызывается грибками, бактероидами, псевдомонадами, фузобактериями и клостридиями. Микробы проникают в костную ткань и мозг через кровь или поврежденную кожу.
Факторами риска являются:
- огнестрельные ранения;
- наличие пиодермий;
- переломы;
- кариес;
- флегмона;
- туберкулез;
- хроническое воспаление миндалин;
- оперативные вмешательства на костях и суставах;
- аденоиды;
- снижение иммунитета.

В группу риска входят длительно голодающие и ослабленные люди. Гнойное воспаление может быть обусловлено ожогами и обморожениями. Проникновению инфекции способствуют стресс, неправильное питание, респираторные заболевания, переохлаждение и поднятие тяжестей. В некоторых случаях остеомиелит развивается у новорожденных. Причиной могут стать инфекционные заболевания мамы во время беременности.
Симптоматические проявления заболевания
Признаки данной патологии неспецифичны. Наблюдаются следующие симптомы:
- общее недомогание;
- субфебрильная температура тела;
- небольшая слабость;
- незначительная головная боль;
- тупая боль в пораженной кости;
- легкая отечность конечности;
- ограничение движений.

В большинстве случаев поражаются нижние конечности. Склерозирующий остеомиелит Гарре отличается тем, что симптомы усиливаются в ночное время. К ним относится тахикардия. Частота сердцебиения превышает 80 ударов в минуту. Боль при остеомиелите чаще всего локальная. Она тупая и слабая. Болевой синдром усиливается во время физической нагрузки. Иногда в процесс вовлекаются лучевая, плечевая и локтевая кости.

Имеются случаи гнойного воспаления ребер, таза и лопаток. Склерозирующий остеомиелит приводит к изменению формы костей. Наблюдается их деформация. Возможно искривление и укорочение конечности. Заболевание протекает с фазами ремиссии и обострения.
Гнойное воспаление бывает локальным или распространенным. В последнем случае возможно формирование метастатических очагов. Поставить диагноз можно только на основании рентгенологического исследования.
Возможные осложнения
Остеомиелит Гарре при отсутствии лечения приводит к опасным последствиям. Возможны следующие осложнения:
- сепсис;
- формирование ложных суставов;
- выраженная деформация кости;
- гнойный артрит;
- флегмона;
- злокачественное перерождение тканей;
- контрактура;
- пиелонефрит;
- амилоидоз почек;
- самопроизвольные переломы;
- анемия;
- анкилоз.
Наиболее опасна генерализованная форма заболевания. Она может стать причиной поражения легких, почек и сердца. Имеется вероятность развития пневмонии, нефрита, миокардита, перикардита и сердечной недостаточности. Не исключено воспаление оболочек головного мозга. К атипичным симптомам заболевания относятся петехиальная сыпь, головная боль, судороги и расстройство сознания.
При склерозирующем остеомиелите Гарре осложнения развиваются редко. Они в большей степени выражены при острой форме заболевания.
План обследования пациентов
Лечение проводится после подтверждения предварительного диагноза.

Требуются следующие исследования:
- общий и биохимический анализы крови;
- денситометрия;
- общий анализ мочи;
- пункция;
- УЗИ;
- рентгенография;
- КТ или МРТ;
- бактериологический анализ;
- исследование кусочков кости.
Анализ крови выявляет повышение трансаминаз и билирубина, ускорение СОЭ, лейкоцитоз (реже лейкопению), снижение уровня гемоглобина и эритроцитов, а также большое количество тромбоцитов. Изменения показателей мочи могут указывать на поражение почек. С целью установления возбудителя заболевания проводится пункция.
Из кости берется гной для последующего исследования. Это лечебно-диагностическая процедура.
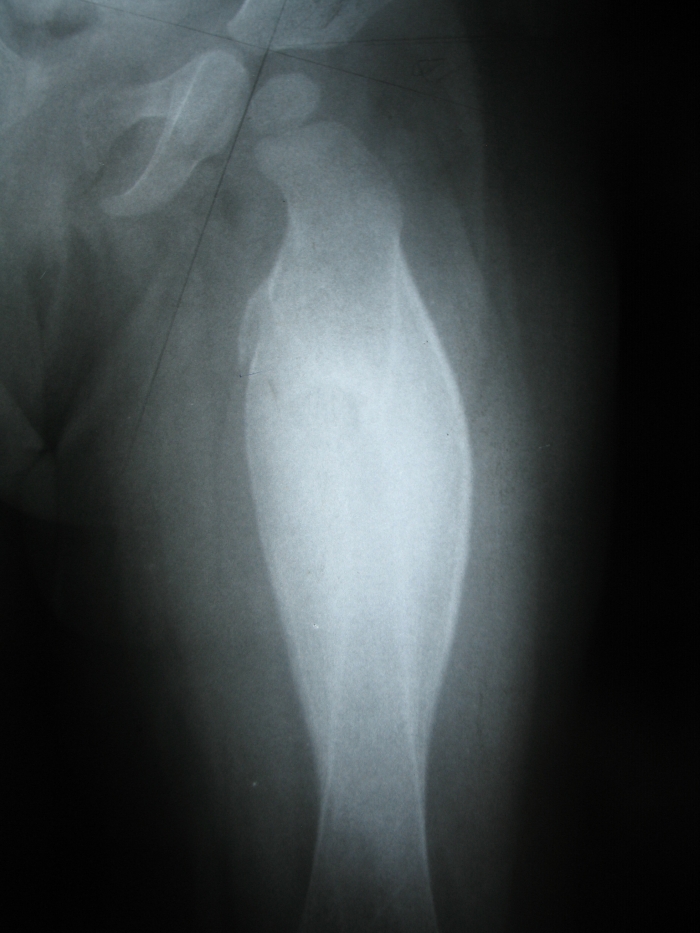
Наиболее простой и информативный метод исследования — рентгенография. На снимке при склерозирующем остеомиелите можно обнаружить веретенообразную деформацию и утолщение диафиза кости. Корковое вещество утолщено. Наблюдается выраженный склероз.
Методы лечения больных
После того как рентгенограмма выявила признаки остеомиелита, проводится лечение. Оно может быть консервативным. Применяются антибиотики из нескольких фармакологических групп. Рекомендуется их вводить внутрикостно. Это позволяет добиться нужной концентрации вещества. При необходимости назначаются обезболивающие лекарства.
При атипичном остеомиелите показаны:
- витамины;
- физиопроцедуры;
- лечебная гимнастика;
- минеральные добавки, укрепляющие костную ткань.

Если на рентгене выявлены признаки заболевания, то может проводиться операция. Ее цель — удаление гнойного очага. Проводится некрэктомия. После ликвидации очага может потребоваться костная пластика. В некоторых случаях показана продольная резекция кости. Хирургическое вмешательство бывает затруднено. В случае развития септических осложнений проводятся гемосорбция и лимфосорбция.
При гнойном воспалении сустава может потребоваться артротомия.
Всем больным необходимо пить больше жидкости, включить в меню продукты, богатые кальцием и фосфором (творог, яйца, рыбу, йогурт), есть больше фруктов и овощей и питаться небольшими порциями 4–6 раз в день. Прогноз при своевременном и правильном лечении благоприятный. Таким образом, атипичный остеомиелит Гарре является серьезной патологией и может привести к опасным осложнениям.
Как лечат остеомиелит челюсти – и что нужно знать, чтобы не допустить развития этого заболевания
Своевременное и адекватное лечение не только возвращает здоровье человеку, но и уберегает от последствий, которые могут быть очень тяжелыми. К таким осложнениям относится остеомиелит челюсти – опаснейшая болезнь, характеризующаяся разрушением челюстных костей. В сегодняшнем материале речь пойдет о том, что это такое – остеомиелит челюсти (верхней или нижней), чем он опасен, и как его лечить.
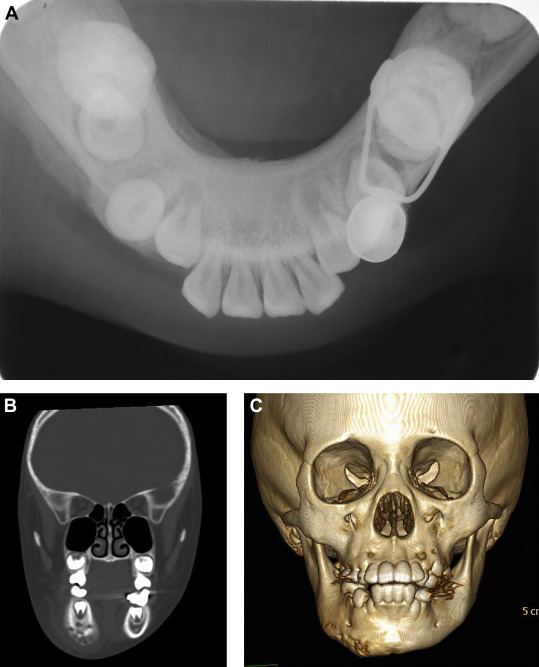
Что такое остеомиелит? Остеомиелит челюсти – это патология, характеризующаяся гнойно-воспалительными и некротическими процессами (отмирания тканей) в костном веществе челюсти. Близость зубов, десен, лицевых мышц, челюстных суставов и других важных органов лица/головы относит остеомиелит 1 в разряд крайне опасных патологий, требующих тщательного лечения. Как выглядит остеомиелит челюсти, можно узнать при рассмотрении нижеприведенного фотоснимка.
Особую опасность представляет как появление гноя (который может распространиться на окружающие области), так и необратимые некротические процессы (иногда кость приходится даже удалять).
Согласно МКБ-10 (Международной классификации болезней, разработанной Ассамблеей ВОЗ 2 ), остеомиелит челюсти имеет коды с М86.0 по М86.9 (в зависимости от типа заболевания).

В основе заболевания всегда лежит инфекция. Чаще всего оно возникает при попадании в кость стрептококков и стафилококков, сальмонеллы, брюшнотифозных палочек. Реже – синегнойной палочки, грибков, возбудителей туберкулеза. Причем, чем слабее иммунитет и снабжение тканей челюстной системы кислородом, полезными веществами, тем выше шанс инфицирования.
Патогенная микрофлора обычно проникает в кость тремя путями – через больной зуб, через кровоток, через травму лица или кости. Кстати, один из способов классификации остеомиелита челюсти основывается именно на причинах – поэтому подробнее рассмотрим их в следующем разделе.
Различают как минимум 9 различных подвидов заболевания, каждый из которых может одновременно относиться к разным группам. Например, диффузный хронический гематогенный остеомиелит челюсти – чтобы понять, что это означает, предлагаем ознакомиться с дальнейшей классификацией.
- очаговый: болезнь затрагивает небольшой участок, протяженностью примерно 1-3 зуба,
- диффузный: воспаление распространяется на большие костные участки, куда вовлечены сегменты зубов (вплоть до целого ряда) или челюстные суставы, лицевые кости.
Одонтогенный означает, что причина в больном зубе – это может быть как периодонтит (воспаление у корней), так и киста или гранулема. Причем, шансы появления остеомиелита челюстных костей возрастают в несколько раз, если у пациента уже неоднократно случались рецидивы периодонтита хронического типа.

Интересный факт! Чаще всего одонтогенный остеомиелит бывает у людей в возрасте 20-40 лет – и у мужчин патологию диагностируют в 2 раза чаще, чем у женщин.
Также одонтогенный остеомиелит челюсти может возникнуть после удаления зуба – особенно после удаления зуба мудрости. Здесь гнойно-некротический процесс начинается при попадании в лунку удаленного зуба микробов – с инструмента стоматолога или при несоблюдении правил гигиены пациентом. Также в лунке может остаться кусочек больного корня – в котором есть кариес, или же вокруг имеется гранулема или киста.
Причиной появления травматического поражения челюстных костей становится какое-либо механическое воздействие:
- падения и удары головой,
- неудобные протезы или завышенные коронки, пломбы: здесь сначала начинается периодонтит, который при отсутствии лечения вызывает воспаление костной ткани,
- огнестрельные ранения в область лица,
- последствия челюстно-лицевых операций,
- последствия неудачной операции по наращиванию кости: обычно такую процедуру проводят перед двухэтапной имплантацией зубов, хотя многие клиники отказались от наращивания из-за его низкой эффективности.

Гематогенный остеомиелит челюсти означает, что инфекция проникла в челюстную кость через кровеносную систему из какого-либо инфекционного очага в организме. Например, во время тяжелой болезни – гриппа, менингита или скарлатины, хронического тонзиллита или урогенитальной инфекции. Болезнь начинается внезапно и развивается быстро.
Чаще всего гематогенный тип диагностируют у детей (в 75% случаев), причем у мальчиков в 3-5 раз чаще, чем у девочек. У новорожденных воспалению челюстных костей предшествует инфицирование пупочной ранки или кожи.

Еще один способ классификации остеомиелита челюсти основывается на стадиях, через которые протекает заболевание в процессе своего развития – это острая, подострая и хроническая. Рассмотрим их подробнее, а также остановимся на симптомах.

Острый остеомиелит челюсти в первые 2-3 дня заболевания имеет смазанную симптоматику, поэтому могут возникнуть сложности с диагностикой. Человек чувствует общую слабость, теряет аппетит, поднимается температура до 39-40 градусов Цельсия, возникает озноб, увеличиваются лимфоузлы. За это же время постепенно появляются, а затем стремительно нарастают болевые ощущения в голове и в области челюстной кости, которые могут отдаваться в висок, в глазницу.
На 2-3 день острой стадии десны становятся отекшими, нарастает боль. А на 3-4 день из-под десны в области концентрации боли появляются гнойные выделения (при надавливании). Еще спустя несколько дней отек распространяется на жевательные мышцы, возникают сложности с открыванием и закрыванием рта. Структурные изменения в костном веществе становятся видны на рентгене только спустя 10-14 дней после начала болезни. Анализы показывают повышенное количество лейкоцитов и СОЭ, снижение гемоглобина.
Важно! При остром диффузном воспалении (в зависимости от его места положения) может неметь подбородок, теряться чувствительность мышц, возникать острый гайморит, абсцессы и флегмоны.
В упрощенном понимании подострая стадия – это продолжение острой, и наступает она примерно через 10-12 дней после начала болезни. Здесь наблюдается угасание сильной боли, состояние больного улучшается, анализы нормализуются. Но появляется заметная шаткость зубов, особенно в непосредственной близи к патологическому очагу, а на деснах образуются свищи. На рентгене определяются нечеткие очаги разрушения костного массива.

Хроническая стадия начинается после подострой (примерно через 2 недели) и может длиться от нескольких недель до нескольких лет. Состояние человека нормальное, нет жалоб на боль. Но это при условии, что патология находится в ремиссии – причем шаткие зубы могут даже немного укрепиться, десны менее отечны, чем при острой и подострой стадии (однако приобретают синюшный оттенок из-за некротических процессов под ними).
На заметку! Именно в хронической стадии начинаются процессы образования секвестров – омертвления челюстной кости, могут выпадать зубы над патологическим очагом.

Если же хронический остеомиелит челюсти находится в стадии обострения, то снова возвращается боль, хотя и не такая сильная как при острой стадии в самом начале болезни. Возникают дополнительные свищевые ходы, через которые из кости эвакуируется гной. Причем, если свищевой ход закрывается, то гнойные массы остаются внутри кости – и это негативный признак. Общее состояние человека ухудшается, опять возрастает температура, анализы свидетельствуют о сильном воспалительном процессе. Визуально меняется лицо из-за отека, абсцесса или флегмоны.
Данная форма еще называется альбуминозной и отличается от остальных отсутствием гноя, вместо которого образуется серозный экссудат (жидкость) или слизь, насыщенные белком. Диагностика редко бывает информативна, обычно диагноз ставится в ходе хирургической операции, когда обнаруживаются протяженные отслоения надкостницы от альвеолярного отростка. В целом, заболевание отличается слабой симптоматикой, обширные воспаления и отеки отсутствуют.

Разновидность гематогенного остеомиелита (чаще встречается у подростков, и локализуется обычно в костях ног, а не лица). Особенностью абсцесса Броди считают ограниченное омертвение губчатой кости с последующим ее расплавлением – в итоге в этом месте образуется костная полость. Патология характеризуется вялой симптоматикой, т.к. боль и отек довольно слабы.
Склерозирующая форма патологии, характеризующаяся уплотнением костного вещества. Провоцирует его появление золотистый стафилококк, проникающий в кость после травм (внезапных или регулярных), сильных переохлаждений. Выявить заболевание помогает рентген-диагностика – на снимке хорошо определяются участки уплотнения костного вещества и патологические полости.

Одна из редчайших форм, встречающаяся чаще всего у детей примерно 10-летнего возраста. Патология имеет неясное происхождение, но эксперты склоняются к тому, что ее вызывают травмы (даже незначительные). Особенность в том, что над пораженными участками кости находятся припухлости и множественные очаги болезненности.
У детей течение остеомиелита челюсти чаще всего происходит стремительно. За очень короткое время (буквально – за часы) появляются следующие симптомы:
- общая вялость и бледность кожи,
- скачок температуры до 39-40 градусов Цельсия,
- жалобы на боль в зубе или голове,
- отказ от пищи,
- сонливость,
- болезненность при жевании.

При распространении токсинов по организму, появляется рвота, спутанность сознания, судороги. Поэтому при первых симптомах нужно как можно скорее обращаться за профессиональной медицинской помощью и не заниматься самолечением.
Asya93, отзыв с форума woman.ru

Также пациента нередко направляют на ультразвуковую диагностику (УЗИ) для оценки состояния лицевых мышц, кровотока, прилежащих лимфатических узлов.
Задумываясь о том, чем лечить патологию, нужно знать, что лечение остеомиелита челюсти всегда комплексное и проводится в условиях стационара. Для снятия воспаления пациенту прописывается курс антибиотиков. Причем иногда даже сразу нескольких – например, цефуроксим детям, взрослым – гентамицин + оксациллин, а после основного курса – офлоксацин.
Такой курс лечения длится 4-6 недель (при острой форме) и более – при хроническом течении болезни. Также назначаются общеукрепляющие и иммуномодулирующие препараты для ускорения реабилитации. При угрозе сепсиса необходимы меры, направленные на очищение крови пациента от токсинов и инфекции – например, переливание плазмы.

Вылечить патологию только лишь медикаментозно нельзя – обязательно требуется хирургическое вмешательство для удаления причинных зубов, вскрытия гнойных очагов (ставится дренажная трубка для оттока жидкости) и/или отсечении отмершей кости (секвестрэктомия). После чего в прооперированную область подсаживается костная крошка – если очаг был небольшим, либо массивный костный блок, накладываются специальные мембраны для регенерации. Здоровые, но подвижные из-за болезни, зубы шинируют стекловолокном или металлической нитью.
На заметку! В целом, при своевременном обращении к стоматологу, прогноз лечения благоприятный. Однако возвращение к привычной жизни может занять несколько месяцев, т.к. кость восстанавливается долго и могут возникнуть трудности с открыванием/закрыванием рта.
В качестве дополнительных мер для ускорения выздоровления пациенту предлагают физиотерапию – УВЧ, УФО, электрофорез, магнитотерапию. Как разрабатывать челюсть после остеомиелита, тоже расскажет лечащий врач. Для этого чаще всего назначается массаж, пережевывание жевательных резинок. В среднем период восстановления занимает до 3-х лет, но тут все индивидуально.

Также пациентам, которым удаляли зубы, нужно решать вопрос о протезировании. На период реабилитации показано ношение съемных протезов, а после полного восстановления можно провести ортодонтическую коррекцию брекетами или поставить импланты. Для сложных случаев показана базальная и скуловая методика имплантации.

Последствия отказа от лечения, равно как и неполноценное лечение патологии или прерывание курса антибиотиков, могут привести к очень опасным последствиям, о которых обязательно следует знать. Список осложнений остеомиелита челюсти выглядит следующим образом:
В целях профилактики важно тщательно проводить гигиену полости рта, вовремя лечить – причем не только зубы (кариес, пульпит), но и любые другие инфекционные патологии организма. А после выздоровления не забывайте про укрепление иммунитета – полноценно питайтесь и больше времени проводите на свежем воздухе.
Также следует избегать травм лица, а при их появлении своевременно обращаться за медицинской помощью. Особое внимание нужно уделить детям во время смены прикуса (в возрасте 5-12 лет) – ведь воспаление кости может повредить формирующийся зачаток постоянного зуба.
- Харьков Л.В., Яковенко Л.Н., Чехова И.Л., Хирургическая стоматология и челюстно-лицевая хирургия детского возраста, 2005 г.
- Всемирная организация здравоохранения.
Здравтсвуйте! У меня сынок несколько дней назад укусил пуговицу на кофте, а теперб плачет постоянно и кушает плохо. Что делать, вдруг это остеомиелит, а то так страшно про него написано? лучше сходить к зубному или к детской врачу?
Здравствуйте, Ирина. Конечно, обратиться к врачу нужно не откладывая, но что касается остеомиелита, то это спорный диагноз. Поскольку данная патология обычно развивается 2-3 недели. Возможно, что вашего сына травма периодонта или пульпит, но может быть и перелом корня зуба. Однако, в любом случае, у детей болезни протекают стремительно, поэтому сейчас важно поставить верный диагноз и принять адекватные меры.
Читайте также:


