Чем лечить палец если в него попала инфекция
Каждый день наши руки выполняют множество действий. Естественно, без мелких травм не обходится, любое повреждение пальца может привести к воспалению микротравмы, и далее к развитию подкожного острогнойного процесса под названием панариций.
Виды панариция

- Околоногтевая форма (паронихий). Воспаляется валик около ногтя. В подавляющем большинстве случаев возникший паронихий – это результат неаккуратно сделанного маникюра. Нагноение начинается у корня ногтевой пластины, в области ногтевого валика. Причина чаще одна – мелкие порезы и микротравмы валика;
- Кожная форма. Начинает развитие на пальце, с обратной стороны кисти. Под кожей, в образовавшемся пузыре, накапливается гнойный экссудат. Иногда содержимое имеет кровянистые примеси. Кожа в области пузыря сильно краснеет, почти не болит, может чувствоваться небольшое жжение. Если пузырь начал увеличиваться, значит болезнь усугубляется;
- Подногтевой панариций. При этой форме болезни воспаление начинается в мягких тканях под пластиной ногтя. Часто подногтевой панариций – это следствие неосторожного укола, или случайной занозы в палец, под ноготь.
- Костная форма. При этой форме страдает костная ткань на пальцах, если в нее попадает инфекция (к примеру, при открытом виде переломов);
- Суставная форма. Поражается межфаланговый сустав (гнойный артрит). Главная особенность этого типа болезни – веретенообразные пальцы, которыми трудно и больно шевелить;
- Суставно-костная форма. Кроме сустава затрагивается еще и кость, а сухожилия сохраняются;
- Сухожильная форма. Это осложненный тип болезни, приводящий к неподвижности кисти. При этом пальцем становится невозможно двигать из-за его опухоли и сильной боли.
Подкожный панариций

Как утверждает статистика, подкожный панариций врачи диагностируют в 40% случаев. Затруднение с установлением диагноза возникают у людей с плотным верхним слоем дермы. Гнойный процесс затрагивает подкожно-жировой слой.
Признаки подкожного гнойного воспаления начинают появляться примерно через неделю, после травмы пальца:
Подкожный панариций коварен тем, что в самом начале мало кто обращает внимание на незначительные болевые ощущения, поэтому воспаленная жидкость беспрепятственно проникает в суставы, сухожилия и в первые фаланги на пальцах.
Случается, причиной поражения глубоких тканей становится некомпетентное лечение: к примеру, назначение не тех антибактериальных препаратов, к которым чувствительны выявленные болезнетворные микроорганизмы и т.д.
Лечение панариция

Подкожный панариций можно постараться вылечить и дома. В принципе, лечение панариция в домашних условиях вполне возможно, но только в самом начале болезни, пока нет слишком выраженных болевых ощущений или рука еще не опухла.
Если у пациента обнаруживаются другие заболевания, такие как диабет второго типа или иммунодефицитные состояния, то лечение панариция в домашних условиях становится невозможным, нужен контроль доктора во избежание распространения инфекции глубоко внутрь, на суставы, кости и глубоко расположенные ткани.
Лечение панариция безоперационным (консервативным) методом проводят тогда, когда воспаленное место слегка уплотнено, а жидкие выделения серозные (прозрачные, редко с желтым оттенком).
Оперативно лечить панариций пальца следует в случае, если обратное развитие заболевания не наступило после двух-трех дней консервативной терапии и если:
- в очаге воспаления образовалось сильное нагноение
- больной провел хотя-бы одну бессонную ночь (из-за болевого синдрома). Данный признак свидетельствует о сформировании гнойного очага
Хирургическое лечение панариция

Подкожный панариций вскрывают в кабинете хирурга, под местной анестезией. Когда требуется вскрыть панариций у ребенка, то может быть применен общий наркоз.
Что делает врач на операции: вдоль пальца осуществляется надрез, для полного раскрытия хода колотой раны (применяется , если гнойный процесс затронул обе фаланги пальца). Именно этот способ вскрытия панариция предпочтительнее.
Если была поражена ногтевая фаланга, то разрез делается клюшкообразным (овальным или полуовальным ) примерно на пару миллиметров ниже корня ногтя. Такой доступ позволяет сохранить чувствительность в кончике пальца. Однако данный метод используется очень редко.
Общая схема развития болезни

Возбудителями панариция являются бактерии — белый или золотистый Staphylococcaceae, немного реже Escherichia coli. Эти микробы живут на коже человека и никак себя не проявляют, однако при повреждении эпидермиса устремляются в ранку и вызывают различные гнойные воспаления.
Начальная, легкая стадия болезни почти мгновенно сменяется гнойно-некротическими процессами, так как гнойный экссудат, накапливаясь в замкнутой ране, нарушает местный ток крови, что ведет в свою очередь к ишемии тканей и их расплавлению.
Лечение панариция в домашних условиях

Как лечить панариций консервативно, расскажет врач-хирург. Применение компрессов и ванночек хорошо сказывается на состоянии пациента.
Для лечения панариция на пальце хорошо делать ежедневные распаривающие ванночки с марганцовкой. Вода для ванночек не должна быть горячей, а окрашивание воды марганцовкой должно быть слабо-розовым. Палец окунают в стакан с приготовленным раствором на несколько минут (пяти-семи минут вполне достаточно для одной процедуры).
После того, как процедура будет проведена, палец вынимают, аккуратно промакивают чистой салфеткой или бинтом. На пораженное место накладывают повязку с лечебной мазью (левомеколем, диоксидиновой или синтомициновой мазью). После чего палец не туго бинтуют.
Обычно выздоровление наступает не позднее, чем через неделю, в противном случае больного оперируют (производится вскрытие гнойника хирургом).
Поскольку панариций – гнойная болезнь, то нередко доктора прописывают больным антибактериальную терапию (соответственно, после проведения анализа на чувствительность микробов к антибиотикам). Чаще всего назначаются такие препараты, как Метронидазол, Амоксиклав, Доксициклин и пр. Если панариций развился по причине грибковой инфекции, то доктор прописывает наряду с антибиотиками еще и средства противогрибкового действия.
Профилактика панариция

Профилактические меры просты: любое повреждение на коже руки нужно тут же обрабатывать антисептическими средствами (например, йодом, спиртом, водкой и т.д).
Руки следует держать в чистоте, регулярно мыть их с мылом. Однако, переусердствовать тоже не стоит: слишком активное использование мыла (особенно с антибактериальным эффектом) приводит к сухости кожи рук. На пересушенной коже сами по себе появляются мелкие трещинки, через которые беспрепятственно проникают микробы. Использование увлажняющего крема для рук тоже является профилактикой панариция.
Внимательно отнеситесь к использованию колюще-режущих предметов – инструментов для работы в саду, либо кухонных принадлежностей. Если вы чистите овощи на кухне, то их лучше перед чисткой тщательно отмыть от земли.
Кстати, очень много случаев заболевания происходит из-за неаккуратной чистки рыбы – именно уколы рыбьими костями воспаляются чаще всего. Так что будьте внимательны.
Что касается маникюра в салоне, то обратите внимание насколько тщательно мастер дезинфицирует инструменты, которыми работает с клиентами. А еще лучше иметь свой индивидуальный маникюрный набор и приносить его в салон с собой.
Действенные народные рецепты

Для устранения нагноения многие успешно применяют раствор медного купороса. Растворите щепотку порошка в чашке теплой кипяченой воды, опустите туда больной палец на несколько минут;
Для горячих ванночек используют растворы марганцовки, содовые и солевые растворы, отвары из трав, спиртовые настойки (1 ч.л настойки на чашку воды). Температура раствора должна быть достаточно горячей, но при этом комфортной для больного. Несколько минут – это самый минимум времени для проведения процедуры, максимум – пол часа.
Если гнойник прорвался дома самостоятельно, то вскрывшуюся рану следует тут же обработать салициловым спиртом или другим антисептиком. Процедуру обрабатывания следует повторять несколько раз в день.
Панариций – это острое воспалительное заболевание тканей пальца руки (или ноги). Часто развивается на крайних фалангах пальцев кисти в результате попадания инфекции через мелкие ранки, порезы, царапины или уколы. Микротравмы открывают ворота для болезнетворных микробов, которые, попадая внутрь, вызывают воспаление. Инфицирование может быть вызвано стафилококковой, стрептококковой или энтерококковой, а также смешанной патогенной микрофлорой.
Воспалительный процесс может распространяться на дерму, подкожную клетчатку, а также на суставы, кости и сухожилия пальцев. Выделяют серозную (отечную) и гнойную формы панариция.
Наиболее уязвимыми оказываются люди с сахарным диабетом или страдающие другими заболеваниями желез внутренней секреции, а также лица с нарушением кровообращения в мелких сосудах пальцев.
Симптомы панариция
Появлению панариция обязательно предшествует микротравма. В этом месте появляется отек и краснота. В районе воспаления ощущается пульсирующая дергающая боль. Панариций может сопровождается ознобом, повышением температуры тела и общим недомоганием.
Виды панариция
Различают поверхностные формы панариция, при которых воспаление затрагивает лишь верхние слои дермы и глубокие, при которых поражаются сухожилия, суставы и костная ткань.
Кожный возникает на пальце с тыльной стороны. Гной накапливается под верхним слоем кожи, образуя пузырь с мутным содержимым. Кожа в месте воспаления краснеет. Возникает боль, жжение. Если пузырь увеличивается в размерах, это свидетельствует о том, что болезнь прогрессирует и переходит на более глубокие ткани.
Околоногтевой панариций (паронихия) возникает при воспалении околоногтевого валика. Часто этот вид панариция является результатом неправильного маникюра. Воспаляется кожа ногтевого валика у края ногтя в результате мелких повреждений кожи (заусеницы, мелкие трещинки или порезы).
Подкожный панариций развивается под подушечкой пальца. Кожа пальца на подушечке плотная. Когда образующийся гной не может прорваться наружу, воспаление переходит вглубь. При этом виде панариция ощущаются постоянные стреляющие боли, при легком нажатии возникает резкая боль. Если не начать лечение вовремя, воспаление может захватить суставы, сухожилия или кости.
Подногтевой панариций характеризуется воспалением тканей под ногтевой пластиной. Причиной такого панариция может быть попадание занозы или укол под ноготь.
Сухожильный панариций – самый тяжелый вид панариция, может приводить к продолжительному нарушению подвижности кисти. Палец опухает, подвижность ограничена. При попытке разогнуть палец возникает сильная боль.
Суставной панариций возникает, если инфекция проникает в полость сустава. Это может произойти при ранении или стать следствием долгого нагноения в мягких тканях над суставом. Для этого вида панариция свойственно веретенообразное расширение в области сустава, ограничение подвижности сустава, болезненность при нажатии или движении.
Костно-суставной панариций возникает при прогрессировании суставного панариция. При этом заболевании гнойный процесс помимо суставов захватывает костную ткань.
Костный панариций поражает костную ткань пальца. Возникает после попадания инфекции (например, при открытых инфицированных переломах) или является следствием распространения воспаления на кость с прилежащих тканей.
Панариций, особенно глубокий, обязательно нуждается в лечении. В запущенном состоянии воспаление распространяется на все ткани пальца, кисть и даже предплечье, развивается пандактилит. Случается, что единственным способом остановить распространение нагноения является ампутация.
Профилактика панариция
Для профилактики панариция при каждом, даже малозначительном повреждении пальца нужно обработать ранку антисептиком (йодом, перекисью водорода, спиртовым раствором и т. п.).
Важное средство профилактики панариция – чистота рук. Однако не следует забывать, что на пересушенной моющими средствами коже появляются мелкие трещинки, через которые могут проникнуть болезнетворные микроорганизмы. Поэтому не следует допускать излишнего пересыхания кожи.
При уборке или работе в огороде нужно пользоваться перчатками. Если нет возможности или желания пользоваться перчатками – нужно смазывать руки защитным кремом перед работой и увлажняющим – после.
Необходимо быть внимательным, когда приходится иметь дело с режущими инструментами и грязью: например, при чистке картошки. Овощи всегда лучше сначала отмыть от земли, а затем чистить. Внимательным нужно быть и при разделывании рыбы (уколы рыбными косточками – частая причина панарициев).
Лучше не пользоваться чужими приборами для маникюра. При маникюре нужно стараться как можно меньше травмировать кожу вокруг ногтевого ложа. Кутикулу лучше сдвигать, а не обрезать ножницами. Аккуратно убирать заусенцы – они часто становятся причиной околоногтевого панариция.
Лечение панариция
Выбор метода лечения панариция зависит от стадии заболевания и места локализации воспалительного процесса.
Консервативное лечение – показано на начальных этапах поверхностных видов панариция: кожного и околоногтевого. Назначают:
Оперативное лечение – проводится на поздних стадиях поверхностных видов панариция, когда консервативная терапия уже неэффективна, а также применяется на всех стадиях глубоких видов панариция.
- После проведения местной анестезии при помощи растворов новокаина или лидокаина выполняют разрез, удаляют гной, отмершие ткани; устанавливают дренаж для удаления гнойного содержимого из раны, накладывают швы.
- После операции назначают: обработку швов антисептиками (растворами фурацилина, Бетадина), внутренний прием антибиотиков и обезболивающих средств, облучение ультрафиолетовыми лампами.
Лечение народными средствами
Лечение панариция народными средствами будет эффективным, если применять их регулярно, с начальной стадии воспаления. Если, не смотря на все усилия, процесс прогрессирует, появляется сильная боль, отек, ухудшается самочувствие и поднимается температура тела, самолечение нужно прекратить и обратиться к хирургу.
- Марганцовка. В начале воспаления можно делать тёплые ванночки для пальца с розовым раствором марганцовки. Палец держать в растворе до 30 минут. Также для ванночек можно использовать настойку эвкалипта или календулы. Для этого 1 ч. ложку настойки нужно добавить в стакан тёплой воды.
- Водка (компресс). Намочить вату или марлю водкой, приложить к месту воспаления и забинтовать. По мере подсыхания – снова смачивать водкой. Повязку носить 10–12 часов. При необходимости повторять процедуру в течение трех дней до исчезновения симптомов панариция. В повязке не использовать компрессную бумагу и целлофан, чтобы не создать эффект согревающего компресса.
- Парафин. Для лечения панариция на негнойной стадии нужно расплавить на водяной бане кусочек парафина в маленькой емкости. Затем осторожно окунуть воспаленный палец в парафин на одну секунду. Повторить процедуру несколько раз. В результате на пальце образуется достаточно толстый парафиновый напальчник. После полного застывания парафина напальчник можно снять, а палец смазать йодом или спиртом.
- Пшеница или рожь. Приложить к пораженному месту жеваную пшеницу или рожь, накрыть сверху сырым капустным листом и перевязать. Менять повязку каждые 12 часов. Хорошо вытягивает гной.
- Зеленка. Для облегчения болей при подногтевом панариции нужно хорошо распарить палец, затем залить поврежденное место зеленкой. Из кусочка ваты скрутить жгутик. Подложить под ноготь в том месте, где появилось воспаление. Ноготь не будет давить на кожу и боль уменьшится.
- Медный купорос. Щепотку медного купороса растворить в 50 мл теплой воды. Держать больной палец в растворе в течение 15 минут. Панариций пройдет после нескольких процедур.
- Алоэ. Срезать самый нижний лист алоэ (столетника) и промыть водой. Срезать колючки и разрезать лист вдоль. Обмотать одной из половинок воспаленный палец срезом вниз и забинтовать. Повязку держать 4 часа.
- Лук. Для ускорения созревания панариция целиком запечь луковицу или сварить луковицу в молоке. Разрезать пополам и наложить на воспаленное место, зафиксировать повязкой. Менять повязку каждые 4 часа.
- Гриб-дождевик. Разрезать гриб-дождевик, приложить внутренней мякотью к воспаленному месту. Припудривание созревшими спорами гриба действует так же, как и мякоть.
- Мыло. Мелко натереть на терке хозяйственное мыло, добавить белок сырого яйца. Размешать до состояния кашицы. Готовую смесь приложить к месту повреждения толстым слоем (около 1 см) так, чтобы захватить еще 0,5 см неповрежденной кожи. Наложить повязку. Повязку держать до двух суток. Если рана не очистится, процедуру повторить.
- Масло оливковое. Пропитать марлевую салфетку оливковым маслом. Собрать свежую живицу с сосны или кедра на эту салфетку. Прибинтовать к месту воспаления на всю ночь.
-
Грибковые заболевания кожи - симптомы и лечение
Тэги: нарыв , паронихия , пальцы , палец , панариций
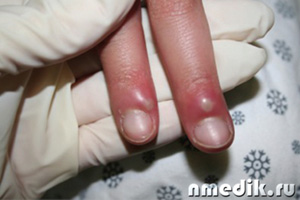
Подкожный панариций – это одна из разновидностей гнойного воспаления тканей пальцев верхних и нижних конечностей. При этом заболевании гной скапливается в подкожной (жировой) клетчатке фалангов пальца.
Болезнь может возникать у взрослых и детей. Воспаление чаще развивается у лиц физического труда, у мужчин несколько реже, чем у женщин. Преобладают пациенты зрелого возраста. До 90% случаев процесс локализуется в области ладонной поверхности и ногтевого валика концевой фаланги пальцев. Преимущественно панариций поражает I-й и II-й пальцы на правой руке.
Причины подкожного панариция

Cтрепто-стафилококковая инфекция Подкожный панариций развивается вследствие попадания инфекции в ткани пальцев через повреждения – бытовые или производственные травмы (порез, укол, ссадины, трещины). Даже небольшой укол в концевую фалангу может служить входными воротами для микроорганизмов.
Возбудителями могут быть:
- стафилококки (чаще всего);
- стрептококки;
- кишечная палочка;
- бактерии гнилостной инфекции.
Факторами, способствующими проникновению патогенных микроорганизмов в ткани и последующему развитию гнойного воспаления, являются:
- длительное действие на ткани рук раздражающих веществ;
- загрязнение поврежденного участка;
- нарушение микроциркуляции в тканях при постоянном переохлаждении, вибрации, повышенной влажности;
- действие токсических химических веществ и металлов;
- некачественно проведенный маникюр;
- попадание инородных тел под ноготь;
- мацерация кожи (разрыхление кожи под действием воды или влаги).
У ребенка кожа более нежная и тонкая, чаще подвергается травмированию. Факторами, провоцирующими развитие панариция у детей, являются:
- несовершенство или сбой в иммунной системе;
- нарушение обменных процессов;
- недостаток витаминов в организме;
- эндокринная патология;
- привычка грызть ногти;
- неаккуратная стрижка ногтей.
Симптомы панариция
Подкожный панариций имеет весьма характерные клинические проявления:
- постоянные сильные пульсирующие боли в области пораженной фаланги; боль усиливается при опускании кисти вниз;
- покраснение участка кожи над гнойником разной степени выраженности;
- для панариция проксимальной (расположенной ближе к кисти) и средней фаланги пальцев на руках покраснение может вначале появиться на тыльной поверхности (или боковых), а на ладонной стороне кожа имеет синюшный оттенок;
- отек и припухлость тканей в области поражения;
- ограничение подвижности из-за отека и боли;
- вынужденное (полусогнутое) положение пальца;
- лихорадка;
- ухудшение общего самочувствия пациента.
Возможные осложнения

Подкожный панариций Под достаточно прочной кожей ладонной поверхности кистей находится толстая прослойка жировой клетчатки, через которую проходят волокна соединительной ткани от надкостницы и сухожилий. В области концевых (дистальных) фаланг эти волокна образуют своеобразные ячейки, заполненные жировыми дольками. Часть волокон соединительной ткани срослись с надкостницей костей фаланг.
Эти структурные особенности строения позволяют воспалительному процессу быть ограниченным в течение продолжительного периода и иметь возможность распространения в глубину. Подкожный панариций – наиболее распространенная патология (из числа острых гнойных инфекций кисти), способная привести к тяжелым осложнениям.
Инфекция при этом может распространяться разными путями:
- на другие участки под кожей;
- по ходу волокон соединительной ткани на кость;
- в сустав;
- на сухожилия;
- через кровь;
- по лимфатическим сосудам.
Виды осложненных форм панариция: сухожильный, костный, ногтевой. Глубокие ткани поражаются в запущенных случаях болезни, при неправильном самостоятельном лечении в домашних условиях. У ребенка осложнения развиваются значительно быстрее, чем у взрослого. Поражение сухожилий чревато потерей подвижности. При костном панариции существует опасность тугоподвижности.
Диагностика
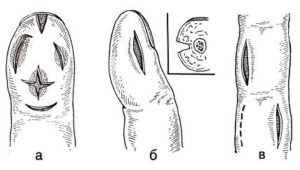
Подкожный панариций при разрезе Подкожный панариций особой сложности в диагностике не представляет. Хирург проводит опрос пациента и анализирует результаты осмотра. При позднем обращении, в запущенных тяжелых случаях может назначаться рентгенография стопы или кисти для уточнения степени тяжести процесса и развития осложнений.
При осмотре врач использует ощупывание зоны поражения пуговчатым зондом: выявляя максимально болезненный участок для определения локализации гнойного очага. Хирург проводит в процессе осмотра дифференциальную диагностику различных форм панариция.
В первую очередь подкожный панариций следует отличить от костного, для которого характерно:
- более медленное развитие болезни;
- менее выраженный болевой синдром;
- припухлость фаланги колбообразной формы;
- другая локализация боли;
- формирование свища (канала для выделения гноя из очага поражения наружу).
При воспалении сухожильного влагалища (тендовагините) отмечаются:
- припухлость по всему полусогнутоиу пальцу;
- резко выраженная боль при его разгибании;
- отек, краснота, переходящие на кисть;
- ограниченная функция соседних пальцев.
Ногтевой панариций бывает 2-х видов: подногтевой и околоногтевой (паронихия). Для околоногтевого процесса на руке (который может быть профессиональным заболеванием) характерны: покраснение, припухлость и резкая болезненность ногтевого валика, через приподнятую кожу вокруг ногтя просвечивает гной.
Лечение
Подкожный панариций лечится консервативным и оперативным методом. Способ лечения зависит от серозной или гнойной фазы воспалительного процесса.
- распирающая боль;
- яркое покраснение;
- разлитая припухлость;
- нарушение функции в зоне очага;
- температура в пределах 37,50С;
- анализ крови без изменений;
- разлитая болезненность при обследовании зондом.
- рука в вынужденном положении;
- пульсирующий характер боли;
- неравномерная краснота (бледнее в центре);
- припухлость ограниченная;
- функция нарушена не только в области очага, а и в соседних;
- увеличенные, болезненные лимфоузлы;
- в анализе крови характерные для воспаления изменения;
- локальная боль при обследовании зондом.
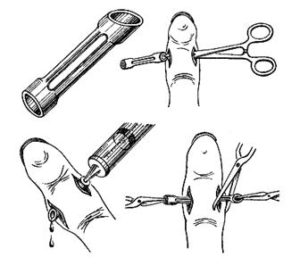
Лечение подкожного панариция При своевременном обращении лечение проводят в домашних условиях по назначению хирурга: теплые ванночки с розовым р-ром перманганата калия, соле-содовым р-ром (по 1ст.л. питьевой соды и соли на стакан теплой воды), примочки с Димексидом (разведенным водой в соотношении 1:4) и аппликации с антибактериальными мазями.
В лечении ребенка используют также травяные примочки и ванночки из настоя чистотела, календулы, ромашки (1 ст.л. на 200 мл кипятка).
Чтобы оборвать дальнейшее прогрессирование болезни, могут использоваться по назначению хирурга:
- холод;
- УВЧ;
- УФО;
- рентгенотерапия;
- антибиотики с широким спектром действия;
- иммобилизация и др.
При своевременном обращении за помощью до 70% пациентов удается пролечить в домашних условиях без операции. Если вылечить пациента консервативным путем не удалось, симптомы болезни нарастают, применяют оперативное лечение. Оно применяется только в фазе гнойного воспаления и возможности четкого определения локализации скопления гноя. Операция проводится под местной анестезией. Гнойный очаг вскрывают при помощи различного типа разреза, производят иссечение некротизированных тканей. При подногтевом скоплении гноя отслоившуюся часть ногтя удаляют.
В зависимости от локализации гнойника для наилучшего доступа к очагу разрезы могут быть:
- поперечные;
- овальные;
- щелевидные;
- боковые;
- дуговообразные;
- крестообразные.
После операции крестообразную рану лечат открытым путем, и она заживает быстрее, чем боковые разрезы с дренированием. Осложненные формы болезни необходимо лечить в условиях стационара. Обычно это длительный процесс. Долечивание может проводиться уже в домашних условиях.
В зависимости от локализации процесса и вида панариция после операции могут назначаться антибиотики с широким спектром действия. Они могут вводиться внутримышечно, внутривенно, внутрикостно. Их могут применять также для промывания раны. После очищения раны края разрезов сближают вторичными швами.
Мазевые повязки на рану с отделяемым не накладывают после вскрытия гнойника, так как это мешало бы оттоку гнойного отделяемого. На рану кладут сухую стерильную повязку, которая меняется ежедневно.
В настоящее время лечить гнойную рану могут с помощью мази, содержащей антибиотики на водорастворимой основе. Но вылечить пациента можно и без применения антибиотиков.
Гимнастические упражнения начинают делать еще до заживления раны, чтобы не допустить нарушения функции конечностей. Постепенно такие занятия расширяются.
Профилактика
Профилактика панарициев включает:
- соблюдение правил техники безопасности:
- правильную обработку микротравм антисептиками;
- соблюдение личной гигиены.
Панариций пальца на руке: симптомы, фото и способы лечения
Панариций — это гнойное воспаление тканей пальца кисти, реже стопы. В большинстве случаев поражаются I, II, III пальцы. Согласно статистике панарицием чаще болеют люди в возрасте двадцати-пятидесяти лет, что связано, прежде всего, с активной трудовой деятельностью.
Так, приблизительно 75% случаев заболевания вызваны производственной травмой и лишь 10% — бытовой, на 15% приходятся другие причины. Стоит отметить, что панариций нередко возникает и в раннем детском возрасте. И неудивительно, ведь дети очень любознательны, активны и нередко получают микротравмы кожи

Что это такое?
Панариций – это острое гнойное воспаление, которое локализуется в мягких тканях пальцев рук либо ног, которое возникает на пальцах со стороны ладоней. При возникновении воспалений с тыльной стороны пальцев к данному виду патологии относится исключительно воспалительные образования в области ногтевой пластины.
Классификация
Существует две группы болезни — это серозная и гнойная. В зависимости от места инфицирования и вида пораженных тканей различают такие формы данной патологии:
- Кожная форма. Начинает развитие на пальце, с обратной стороны кисти. Под кожей, в образовавшемся пузыре, накапливается гнойный экссудат. Иногда содержимое имеет кровянистые примеси. Кожа в области пузыря сильно краснеет, почти не болит, может чувствоваться небольшое жжение. Если пузырь начал увеличиваться, значит болезнь усугубляется;
- Околоногтевая форма (паронихий). Воспаляется валик около ногтя. В подавляющем большинстве случаев возникший паронихий – это результат неаккуратно сделанного маникюра. Нагноение начинается у корня ногтевой пластины, в области ногтевого валика. Причина чаще одна – мелкие порезы и микротравмы валика;
- Костная форма. При этой форме страдает костная ткань на пальцах, если в нее попадает инфекция (к примеру, при открытом виде переломов);
- Подногтевой панариций. При этой форме болезни воспаление начинается в мягких тканях под пластиной ногтя. Часто подногтевой панариций – это следствие неосторожного укола, или случайной занозы в палец, под ноготь.
- Суставно-костная форма. Кроме сустава затрагивается еще и кость, а сухожилия сохраняются;
- Суставная форма. Поражается межфаланговый сустав (гнойный артрит). Главная особенность этого типа болезни – веретенообразные пальцы, которыми трудно и больно шевелить;
- Сухожильная форма. Это осложненный тип болезни, приводящий к неподвижности кисти. При этом пальцем становится невозможно двигать из-за его опухоли и сильной боли.
Правильно идентифицировать форму панариций пальца на руке, фото сможет наилучшим способом. Дети и взрослые 25 – 55 лет более подвержены данной патологии. Излюбленным местом локализации гнойных образований являются пальцы правой кисти от первого до третьего.
[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’]
[/spoiler]
Причины возникновения
Чаще всего панариций возникает от проникновения в мягкие ткани ладонной поверхности пальца гноеродных микробов (как правило, стафилококков, реже стрептококков, иногда отмечается смешанная патогенная микрофлора).
Проникновение осуществляется через мелкие ранки, уколы, ссадины, царапины, заусенцы, занозы, которые часто остаются даже незамеченными, и которым не придаётся должного значения. Очень часто панариций возникает у детей, этому способствует часто пренебрежительное отношение ребёнка к правилам элементарной гигиены, активность, в ходе которой дети постоянно трогают руками различные предметы, повреждая руки и инфицируя их, а также, нежная кожа ребёнка, не имеющая таких барьерных свойств, как кожа взрослого человека.
На ладонной поверхности пальца кожа соединена с ладонным апоневрозом плотными сухожильными тяжами. От глубоких слоёв кожи пальцев в глубину идут прочные эластичные волокна, которые с продольными пучками соединительной ткани образуют ячейки наподобие пчелиных сот. Эти ячейки наполнены жировыми комочками. Вследствие этого, воспалительный процесс на пальце не может распространяться по плоскости, а быстро направляется по ходу соединительнотканных тяжей вглубь, поражая глубокие ткани и переходя на сухожилия, кости и суставы.
Из-за этих же условий воспалительный выпот находится под значительным давлением, что вызывает сильную боль. Кроме того, скопление экссудата в замкнутых полостях между соединительнотканными перемычками приводит к нарушению кровообращения за счёт сдавливания питающих сосудов и развитию некрозов тканей.
Симптомы панариция пальца, фото
Панариций (см. фото) в любом его виде чаще всего стартует остро:
- Кожа в месте воспаления лоснится.
- Местная температура в месте абсцесса может повыситься.
- При поврехностном панариции на коже видны гнойники.
- Кожные покровы фаланги пальцев краснеют, отекают, опухают.
- Больной ощущает боль, подергивание и пульсирование в месте локализации воспаления.
- Движения пальца значительно ограничиваются, он иногда становится нечувствительным.
- Может повыситься температура тела больного, он может почувствовать общую слабость, озноб, головную боль и ломоту в теле.
При глубоком панариции болевой синдром имеет тенденцию нарастать. Если в первые сутки боль еще можно терпеть, на вторые она становится невыносимой, к ней (по мере углубления абсцесса) присоединяется чувство распирания. Больной не может спать и теряет работоспособность
Диагностика панариция, как правило, не сложная. При поверхностных видах врачу достаточно внешнего осмотра пальца больного. Если же есть подозрения на гнойный процесс более глубоко, делают рентген. В воспалении также говорят результаты клинического анализа крови.
Чем лечить панариций?
В течение нескольких первых дней возникший в поверхностной форме панариций на пальце поддаётся консервативному лечению в домашних условиях. При этом могут быть использованы мази с антисептиками и антибиотиками, а также народные средства. Следует учитывать, что каждый потерянный для лечения день уменьшает шансы на быстрое избавление от гнойного процесса. При этом возрастает вероятность необходимости хирургического вмешательства.
Эффективные медикаментозные препараты:
- Фурацилин – используют для горячих ванночек, парить воспаленный палец нужно не менее получаса;
- Димексид – разводят в соотношении 1:4 с водой, делают компрессы;
- Левомиколь – наносят на распаренную кожу, средство уничтожает бактерии, ускоряет процесс затягивания ранки;
- Линкомицин – лучшее антибактериальное средство для лечения панариция в виде мази, раствора для укола или капсул для приема внутрь;
- Тетрациклиновая мазь – эффективно помогает только на начальных стадиях панариция, можно смешивать в равных пропорциях с цинковой пастой;
- мазь Вишневского – проверенное годами лекарственное средство со специфическим запахом, хороший антисептик.
Если такая терапия не приносит результата, у пациента поднимается температура, появился нарыв – необходимо делать операцию. Ее проводят под местной анестезией, врач делает небольшой надрез, удаляет мертвые ткани, иногда полностью ноготь. При подкожной и более глубокой локализации в разрез вставляют дренаж, обязательно проводят лечение антибиотиками – Цефтриаксон, Цефтазидим, Аугементин.
Общая продолжительность лечения – не более 7 дней.
[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’]
[/spoiler]
Народные средства
Только подкожный, кожный и околоногтевой (поверхностная форма) панариций можно лечить травами, компрессами и ванночками. Но лишь при первых признаках заболевания. Причем приступать к лечению необходимо, как можно раньше — и тогда вероятность избежать операции довольно высока. А при прогрессировании заболевания лучше в кратчайшие сроки обратиться к врачу.
Список народных рецептов от панацария:
- Солевые ванночки. Растворить 100 грамм сухой поваренной соли в литре воды. Затем опустить в полученный раствор палец. Продолжительность процедуры — 20-30 минут. Кратность — 2-3 раза в день. Применяется в теплом виде. Способствует обратному развитию воспалительного процесса, уменьшает боль и отек, борется с болезнетворными микроорганизмами.
- Компресс из листьев алоэ. Очищается от кожуры лист алоэ, а полученная мякоть накладывается на панариций. Время компресса — 5-6 часов (можно на ночь). Уменьшает воспалительный процесс.
- Компрессы с печеным луком. Небольшую луковицу очищают и запекают в духовке до мягкости. Затем разрезают пополам, прикладывают к месту воспаления в теплом виде и накладывают повязку. Компресс меняться каждые 4-5 часов. Ускорят созревание гнойника, а также способствует выходу гноя наружу.
Воспалительно-гнойные патологии глубокого панариция пальца лечить домашними средствами и народными рецептами опасно. Существует большой риск развития всевозможных патологических процессов.
Как убрать гной из под пальца раствором Димексида
Димексид – это раствор, который состоит из вещества под названием диметилсульфоксид, за счет чего обладает местным обезболивающим, обеззараживающим и противовоспалительным действием. Особенность препарат в том, что он легко проникает через кожные покровы и может воздействовать непосредственно на очаг панариция.
Для терапии гнойного скопления используют не чистый раствор, а разведенный водой в пропорции 1 к 4, в противном случае существует риск химического ожога. Необходимо сложить марлю в 8 слоев и смочить ее в полученной жидкости, после чего приложить в виде компресса к пораженному участку, накрыв сверху полиэтиленом и хорошо примотав. Такой компресс рекомендуется оставить на 40 минут.
Последствия
Несвоевременное и неадекватное лечение глубоких форм болезни повышает вероятность развития осложненных процессов:
- диффузного распространения гнойного воспаления в тканевые элементы (флегмоны);
- тотального поражения всех плотных и мягких структур фаланги (пандактилит) и суставное сращение;
- при попадании гноеродных микроорганизмов в кровь, развивается сепсис;
- развитие сосудистых некрозов;
- гнойных процессов, разрушающих костную ткань (остеомиелит).
[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’]
[/spoiler]
Профилактика
Профилактические действия при панариции заключаются в своевременной и правильной обработке полученных повреждений.
Микротравмы обрабатываются так:
- обработка с помощью перекиси (3% раствор);
- обработка краев с помощью зеленки или йода;
- тщательное мытье рук с применением мыла;
- удаление инородных тел из раны при их наличии;
- выдавливание капли крови;
- закрытие раны стерильной повязкой или с помощью бактерицидного пластыря.
Выполнение маникюрных процедур должно быть максимально аккуратным. Перед началом кутикула вместе с прилегающими тканями обрабатываются спиртом, инструментарий погружается на 10 минут в спирт или выполняется дезинфекция профессиональными методами.
При получении повреждений во время разделки мяса или работы с землей рана немедленно обрабатывается и закрывается.
Читайте также:


