Чем опасна шпора при диабете
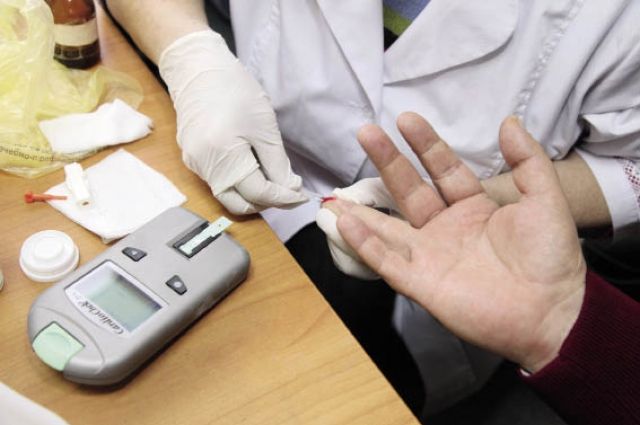
Сахарный диабет – заболевание хроническое и при отсутствии должного контроля грозящее тяжёлыми последствиями. Одним из самых опасных осложнений сахарного диабета является синдром диабетической стопы (СДС), который может привести к ампутации конечности. Но внимание к себе и простые правила ухода, считает хирург высшей категории, более 20 лет занимающийся лечением СДС, профессор ЮУГМУ Юрий ПАВЛОВ, вполне могут спасти от ампутации.
Тревожные симптомы
Синдром диабетической стопы – это заболевание, которое может проявляться в различных формах.

Основных форм - три. Ишемическая форма, когда страдают артерии, причем при диабете это, как правило, мелкие сосуды, расположенные ниже колена. И нейропатическая форма, когда страдают в первую очередь периферические нервы. Бывает и смешанная форма.
При ишемии –стопы холодные, бледно-синюшные, пациенты жалуются на зябкость в конечностях. При обследовании у любого врача обнаруживается снижение или отсутствие пульсация на стопах. Это подтверждает УЗИ сосудов.
Больные с сахарным диабетом второго типа это, как правило, пациенты в возрасте и у них уже наблюдаются признаки атеросклероза артерий нижних конечностей, обусловленного возрастным фактором. Поэтому если УЗИ показало атеросклероз, это не обязательно синдром диабетической стопы. Кровоток обычно компенсируется за счет развития дополнительных артерий, особенно у женщин. У них может полностью отсутствовать пульсация в паховой и подколенной области, а стопы теплые, розовые, без признаков ишемии. Это нужно учитывать.

Смешанный тип синдрома диабетической стопы соответственно предполагает проявления любых из вышеперечисленных симптомов.
Спаси себя сам
Одним из самых важных мероприятий для больных сахарным диабетом и СДС, независимо от формы, является самонаблюдение и самоуход. Соблюдение несложных мер по контролю уровня гликемии и педантичному уходу за стопами, согласно мировой статистике, позволяют уменьшить количество ампутаций в 2 раза.
Вы должны ежедневно осматривать ноги, тыльную и подошвенную поверхности. Не появились ли синие пятна, участки белого цвета (обескровленные), некротические проявления, язвы. При малейших подозрениях необходимо срочно обращаться к хирургу.
Ноги нужно мыть ежедневно в теплой воде, не парить! После этого ноги осушивать, не растирая, а промакивая. После смазывать специальным кремом для диабетиков, таких в аптеках множество.
Нельзя ходить босиком, даже дома, чтобы случайно не повредить кожу. Любое повреждение у диабетика чревато нагноением ранки.
Нужно уделить внимание подбору обуви, лучше всего покупать обувь вечером, когда ноги опухают. Как ни странно для диабетиков наиболее оптимальная обувь – это кроссовки, желательно кожаные, дышащие.
Наблюдение больных должны осуществлять врачи разного профиля, поскольку при сахарном диабете могут поражаться не только стопы, но и почки, глаза и другие органы. Поэтому необходимо консультироваться не реже 1 раза в год у различных специалистов: эндокринолога, сосудистого хирурга, окулиста, хирурга-подолога (специалиста по заболеваниям стоп), невролога.

Основная проблема пациентов в СДС то, что они не контролируют своё состояние, уровень гликемии (уровень сахара в крови), состояние конечностей. Это может привести к развитию некроза, гангрены и закончиться ампутацией.
Профилактика и лечение
Больные сахарным диабетом обязательно должны читать книги и специальную литературу, журналы, интернет-сайты для пациентов, написанную, как правило доходчивым ясным языком.
Там пишут и обучают диабетиков, как ухаживать за стопами и как обнаружить первые признаки поражения. Поскольку причиной СДС является сахарный диабет, нужно постоянно наблюдаться у эндокринолога или терапевта. Для исключения синдрома диабетической стопы и других осложнений сахарного диабета необходимы периодические консультации хирурга-подолога, сосудистого хирурга, окулиста.
Диабет во всем мире лечат одинаково, есть повышение сахара – назначают сахароснижающие препараты. Надо сказать, за рубежом более развита система обучения и мотивации пациентов, которые дают очень хорошие результаты. Система амбулаторного контроля более структурирована и этих пациентов наблюдают в комплексе междисциплинарные бригады врачей. Что касается высокотехнологичных методов лечения, допустим, когда происходит сужение сосудов, то ангиохирурги выполняют сложные шунтирования. Этот раздел работы в России развит обычно в крупных многопрофильных центрах. Количество ампутаций снижается там, где этим активно занимаются.

3 вопроса о Синдроме диабетической стопы
15 лет болею диабетом, чувствую онемение в пятке на левой ноге. Является ли это симптомом диабетической стопы?
Это один из признаков нейропатического поражения, которые часто встречаются при диабете. Диабетическую нейропатию нужно лечить, назначения дают неврологи и эндокринологи, применяют обычно витаминные комплексы. Если же появились признаки воспаления, растрескивания кожи, гиперкератоз, язва либо деформация стопы и пальцев нужно обязательно показаться хирургу-подологу.
И еще по поводу потери чувствительности. Нужно помнить, что в этом случае возрастает риск повреждений (порезов), а любое поражение кожи при сахарном диабете может развиться в гнойный процесс.
Мне 68 лет, диабет 2 типа уже 10 лет. У меня язва на одном и пальце на ноге, уже корочка образовалась, мешает ходить. Как их вылечить. С этой проблемой я уже 2 года, мне предлагали ампутацию пальца, но я отказалась (уровень глюкозы до 10), без носок не сплю, пальцы немного деформированы, они не распрямляются полностью?
Скорее всего, речь опять-таки идёт о нейро-ишемической форме СДС.
Необходимо всё время контролировать уровень сахара. Смотреть динамику развития язвы. Если нет гнойного процесса, ваша основная задача – следить, чтобы не возникло воспаление. Для этого использовать обычные жидкие антисептики, которые продаются в аптеках (хлоргексидин, мирамистин), ваша задача не размачивать язвочку мазями, а сушить.
К сожалению, в домашних условиях вылечить синдром диабетической стопы без контроля врачей невозможно. Ваша задача, выявить первые признаки этого осложнения. Поэтому как только вы заметили оттёк, покраснение этого пальца, необходимо срочно идти на приём к врачу-хирургу либо к гнойному, либо к сосудистому. Это тревожные симптомы, их надо контролировать.
Корочку на язве ни в коем случае отрывать нельзя, она работает как биологическая повязка.
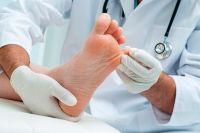
Что касается ампутации на уровне пальца, которую вам рекомендовали врачи, я бы не игнорировал их рекомендации. Дело в том, что если процесс прогрессирует – площадь ишемии (корочка) увеличивается, это может довольно быстро перейти на стопу или голень и тогда можно потерять не только палец, но и ногу. Чтобы не упустить время нужно показаться сосудистому хирургу в областной больнице.
Что вы скажете о лечении диабетической стопы методом фонирования. Аппарат предлагается в интернете, стоит ли его попробовать?

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
К пятке у человека крепится сухожилие подошвенной мышцы, оно участвует в поддержании нормального свода стопы. Основные причины в том, что на это место происходит сильное давление, которое может быть колоссальным. Именно поэтому главные причины состоят в избыточной массе тела.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При постоянной нагрузке сухожилие испытывает микротравмы, которые постепенно становятся причиной асептического (неинфекционного воспаления). Причины приводят к тому, что воспаляется не только сухожилие, но и часть пяточной кости.
Еще причины кроются в том, что человек много ходит, длительно стоит. В основном заболевание появляется после сорока лет у женщин. Почему так все развивается, наука объяснить пока не имеет возможности. Есть некоторые факторы, которые способствуют тому, что развивается пяточная шпора.
Очень часто причины кроются в плоскостопии, как уже упоминалось, чрезмерной массе тела и подагре. Дополняет причины такие состояния, как гонартроз, коксартроз, заболевание развивается при травмах, особенно переломах пятки. Фактором риска является болезнь Бехтерева, а также нарушенное кровообращение, нередко наблюдаемое при сахарном диабете.
Есть некоторые симптомы, которые позволяют установить диагноз на раннем этапе. Так, боль появляется в утреннее время, после длительного сидения, проходит к обеду. Болевой синдром возникает к вечеру с новой силой. Боль стреляющая, не имеет видимых причин своего появления, особенно если не было травмы пяточной кости или стопы.
Нарушается походка, ее видят близкие люди, а также сам пациент, но на начальном этапе человек этого не замечает. При появлении боли, дискомфорта в области пяточной кости и стопы больной старается перенести центр тяжести больше на стопу. Часто подобное приводит к образованию плоскостопия. Сильные изменения происходят тогда, когда участок воспалительного процесса увеличивается до значительных размеров. Боль вначале носит тупой характер, а потом постепенно остреет, принося видимый дискомфорт.
Шпора на пятке имеет свои характерные симптомы, которые позволяют правильно поставить диагноз. Проверить их может любой человек, чтобы понять, что происходит и вовремя принять меры. Но полноценно анализировать ситуацию, а потом провести лечение способен только специалист. Очень часто такое состояние развивается на ступне в области пятки и сопровождается сильной болью. В состоянии покоя она не беспокоит, а развивается во время ходьбы, при длительном стоянии.
Опытный врач без труда сможет поставить правильный диагноз, главное, только хорошо расспросить пациента. Значение имеет периодичность и характер возникновения болезненности в ступне. Дополнить картину, уточнить заболевание позволит осмотр, а также рентгеновский снимок, особенно в боковой проекции.
Посмотрев на снимок, без труда определит заболевание не только врач, а также любой человек, не связанный с медициной. На снимке пяточная шпора видна в виде разрастания на пятке. Именно такое разрастание становится причиной появления болезненности, оно по своему строению напоминает шпору.
Иногда симптомы указывают прямо на заболевание, а на рентгеновском снимке на пятке ничего нет. В таком случае пяточная шпора является рентген — отрицательной, а чтобы установить истину, потребуется исключить ревматоидный или реактивный артрит. Симптомы этих заболеваний очень схожи с теми, что дает шпора.
В большинстве случаев симптомы не вызывают сомнений. После этого наступает лечение пяточной шпоры, которое является непродолжительным, но позволяет избавиться от заболевания на длительное время.
Подходы к тому, чтобы пяточная шпора больше не беспокоила, должны вестись в нескольких направлениях. Для лечения используются медикаменты, народные средства и немедикаментозные методы. Все это дополняется физиотерапевтическими методами, гимнастикой, а при необходимости — оперативным вмешательством.
Для лечения пяточной шпоры вначале используют безмедикаментозные методики. Уже упоминалось, что причиной являются микроскопические разрывы, чтобы шпора на пятке не развивалась, необходимо обеспечить полный покой. Ходьба должна быть комфортной, полностью исключаются продолжительные нагрузки на стопу.
Достичь покоя и минимизировать симптомы помогут специальные стельки. Они имеют углубление в области пятки, в него во время ходьбы проникает шпора, и ткани вокруг нее не травмируются, как и само место воспаления. Если купить их нет возможности, то нетрудно сделать самостоятельно. Для этого потребуется войлок или старый валенок, из данного материала по форме стопы вырезается стелька. В области пятки делается отверстие, а сама стелька помещается в обувь, постепенно нагрузка снижается и симптомы проходят.
Потом полезно использовать обувь с мягкой подошвой (к примеру, резиновые шлепанцы). Ну а, чтобы симптомы не возникали впредь, от каблука придется отказаться вовсе.
В дополнение необходимо медикаментозное лечение, которое на пятке применяется местно, для этого необходима мазь. Для лечения используют медикаментозные препараты. Чтобы пяточная шпора не беспокоила, применяются нестероидные противовоспалительные препараты. Они могут быть в виде инъекций, таблеток, содержит их и мазь. Применяемые из этой группы препараты и мазь позволяют не только уменьшить боль, но и снять воспалительный процесс.
Препараты, необходимые для лечения, а также мазь назначаются только врачом. В противном случае, есть риск осложнений при длительном применении.
Местно на ноге используют мазь, а также можно и гели. Медикаментозное лечение на пятке предусматривает назначение противоотечных препаратов. Местно для этой цели применяется мазь, дополняют ее капельницы, но можно ограничиться и таблетированными препаратами. Стоит помнить, что лечение вправе назначить только врач, а самолечение принесет только вред. 
В том случае, когда применяемое лечение и мазь не дают положительного эффекта, показано применение гормональных препаратов. Они обладают мощными противовоспалительными свойствами, быстро снимают боль. Использование этих средств приносит много побочных эффектов, особенно при употреблении внутрь. При пяточной шпоре они применяются в виде инъекций, которые делаются в непосредственное место воспалительного процесса. Как правило, во время лечения вводят одну или две инъекции, выбор препарата зависит от врача.
Часто манипуляции могут привести к осложнениям местного характера. Поскольку кожа на пятке толстая, в ней содержится много микроорганизмов, которые вместе с иглой проникают к пятке. Закончиться подобное состояние способно остеомиелитом пяточной кости. При частом введении препаратов развивается остеопороз пяточной кости, повышается риск повреждения.
Дополнить традиционное лечение можно народными средствами, но только после консультации врача. Для борьбы с заболеванием используются лекарственные растения, их отвары, настои и настойки. Они позволяют снизить воспаление и боль, улучшить питание в зоне воспалительного процесса. Одно лечение народными средствами не приносит должного результата, сама по себе шпора не проходит.
Всего по срокам потребуется от двух до восьми недель. Наиболее распространенным и признанным способом, даже среди врачей, является средство на основе медицинской желчи. Приобрести ее можно в аптечной сети и на ее основе проводить лечение, которое состоит в виде компрессов. Больная нога перед сном распаривается, после чего место поражения (пятка) смазывается желчью, а сверху прикрывается полиэтиленом. Намазывать желчь лучше в перчатках, чтобы потом руки не были горькими, ведь ее всю можно не смыть. Проводится подобное лечение до тех пор, пока не наступит облегчение.
Дополнить лечение позволит спиртовая настойка на основе сирени. Она втирается в область пятки, комбинировать этот способ можно с предыдущим рецептом.
Используется прогревание, на курс потребуется около 12 процедур. Процедура проводится с применением Бишофита, им пропитывается марля, которая накладывается на пятку в виде компресса на ночь. Снять компресс нужно только утром, после чего раствор Бишофита смыть водой.
Гимнастические упражнения направлены на то, чтобы укрепить подошвенную мышцу и ее сухожилие, потом это поможет предотвратить появление травм. Проводится гимнастика утром, она способствует растяжению и укреплению мышцы, после чего устойчивость к повреждению возрастает. Назначаются упражнения врачом или инструктором ЛФК, если же пациент находит комплекс самостоятельно, то его нужно согласовать с врачом. 
Устранить симптомы позволяет физиотерапия. Отлично зарекомендовало себя в лечении применение целебных грязей, минеральных ванн. Дополнить лечение позволяет ультразвук, он применяется местно, вместе с ним используется мазь. По назначению врача еще возможны лазер, магнитотерапия, УВЧ. Врачом назначается десять процедур, эффект уже появляется после нескольких сеансов.
Эффективным способом в лечении шпоры является ударно-волновая терапия. Она позволяет снизить воспалительный процесс, видимый на снимке выступ разрушается и проходит. Суть метода состоит в том, что применяется узконаправленный источником звук, который не слышим ухом. На курс используется две или три процедуры, которые позволяют полностью справиться с заболеванием.
Когда врачом использовано все, а эффект так и не наступил, показано оперативное вмешательство. Хирургом проводится иссечение и последующее удаление воспаленного участка сухожилия вместе с костным разрастанием, если оно травмирует рядом расположенные ткани.
Но если человек обнаружит симптомы заболевания своевременно и обратится на прием к врачу, то на раннем этапе остановить заболевание, устранить симптомы больше шансов консервативными методами, не прибегая потом к оперативному лечению. Не нужно терпеть боль, а если возникают некоторые факторы, приводящие к развитию патологии, то с ними нужно бороться. Это позволит предотвратить заболевание в будущем.
2016-05-06

Синдром диабетической стопы относится к поздним осложнениям сахарного диабета. Является одним из самых распространенных осложнений, развивающихся при сахарном диабете.
Под синдромом диабетической стопы понимают целый комплекс нарушений в дистальных отделах ног, которые приводят к деструктивным поражениям костных тканей и язвенных поражений кожи.
Сидром диабетической стопы очень коварен, он трудно поддается лечению. По статистике почти 30-40% людей с сахарным диабетом страдают от этого синдрома. Чаще всего оно развивается у больных сахарным диабетом второго типа, так как часто люди не подозревают о том, что у них начался сахарный диабет. Диабет второго типа часто развивается незаметно, поэтому человек может долгое время не знать, что он болен. А за то время, пока он не следит за своим сахаром, начинают прогрессировать осложнения диабета, в том числе и синдром диабетической стопы.
Риск развития осложнений зависит от стажа диабета. Обычно у людей со стажем в 15-20 лет находят те или иные проявления синдрома диабетической стопы.
В настоящее время диагностика и лечение синдрома затруднено. Чаще всего, к лечению приступают на поздних сроках, когда вылечить последствия осложнения практически невозможно.
При повышении уровня гликолизированного (гликированного) гемоглобина на 1,5% от нормы увеличивает риск развития поражений нижних конечностей на 20%.
Из ста человек, страдающих от язв стопы, у 15-20 приходится проводить ампутацию ноги.
Симптомы диабетической стопы
Синдром диабетической стопы имеет множество проявлений, но все сводится к поражению стоп и, если во время не начать лечение, к гангрене и ампутации ноги.
Признаки, указывающие на развитие синдрома диабетической стопы:
- Поражается кожные покровы;
- Образуются язвы;
- Поражается костная ткань;
- Поражаются мягкие ткани стоп;
- Поражение периферических сосудов и нервов;
- Деформация стопы;
- Некротические процессы мягких тканей;
- Гангрена.
Причины развития поражений стопы
Основная причина развития синдрома диабетической стоп является декомпенсация сахарного диабета. Высокий сахар негативно влияет на состояние мелких сосудов, происходит нарушение иннервации ног и пальцев, что и приводит к образованию язв, к тому, что эти язвы переходят в хроническую форму, а затем поражение переходит на костную ткань и на мягкие ткани стопы.
Из-за плохой чувствительности легко получить травмы стопы – ожог, порез, наколоть или натереть ногу и т.д. Любая незначительная рана стопы может привести к тяжелым последствиям. Заживление происходит крайне медленно, а из-за ослабления защитных функций организма инфекция, попадая в рану, вызывает воспаление.
- Плохая компенсация сахарного диабета;
- Высокий гликированный гемоглобин;
- Резкие перепады сахара от гипогликемии к гипергликемии;
- Потеря чувствительности ног;
- Повреждения кожных покровов.
Формы диабетической стопы
В зависимости от того, какие поражения ног преобладают – нарушения кровотока или нарушения иннервации, различают три формы проявления синдрома диабетической стопы:
- Нейропатическая форма;
- Ишемическая форма;
- Смешанная форма.
Нейропатическая форма диабетической стопы
Нейропатическая форма развивается при поражении нервной системы нижних конечностей. Это самая распространенная форма диабетической стопы.
Из-за длительного влияния нейропатии происходят нарушения строения стопы, то есть происходит деформация стопы, а это вызывает неправильное перераспредедение давление на разные участки стопы, что и приводит к возникновению нейропатической формы диабетической стопы: образуются мозоли, отеки. Такая форма возникает чаще всего на стопе или между пальцами ног.
Нейропатическая форма диабетической стопы может приводить к :
- Образованию нейропатической язвы;
- Возникновению нейропатических отеков;
- Развитие такого осложнения, как стопа Шарко.
Самой частой причиной развития нейропатической диабетической стопы является ношение неправильно подобранной обуви – слишком узкой, жесткой, с неудобным каблуком.
- Отсутствие болей в области поражения;
- Сохраняется нормальная пульсация;
- Образовавшаяся язва имеет ровные края;
- В пораженной области отмечается усиление кровотока;
- Происходит деформация стопы;
- Часто на стопе образуются мозоли;
- Кожа стоп теплая, сухая.
- Нельзя забывать, что любые нарушения, связанные с проявлением диабетической стопы, связаны в первую очередь с декомпенсацией сахарного диабета. Поэтому для успешного лечения проявлений нейропатической формы диабетической стопы необходимо наладить компенсацию. Надо привести сахара в норму. Так как при воспалении часто повышается потребность организма в инсулине, то привычные дозы надо будет увеличить.
- Часто нейропатическое поражение проявляется у людей, страдающих инсулинонезависимым диабетом в стадии декомпенсации, которые не могут добиться нормогликемии при помощи диет и сахаропонижающих препаратов. В таких случаях целесообразно перейти на инсулинотерапию и привести в норму свой сахар.
- Кожа стопы при нейропатических поражениях обладает слабыми защитными свойствами, и любые микроорганизмы легко проникают внутрь и вызывают воспаление. Поэтому необходимо провести антибактериальное лечение. Препараты и дозы должен назначить врач.
- Также под наблюдением врача следует проводить регулярную обработку раны (обработка краев, удаление отмерших слоев кожи).
- Для скорейшего излечения следует до минимума снизить нагрузку на больное место. В данном случае помогут костыли, кресло-каталка и ортопедическая обувь.
Ишемическая форма диабетической стопы
Ишемическая форма диабетической стопы встречается несколько реже, чем нейропатическая или смешанная. Она развивается вследствие нарушения кровоснабжения ног.
Возникает такая форма нарушений обычно на пальцах ног. Сильной деформации стопы не происходит.
Кровообращение в стопах нарушается при ношении неудобной, слишком узкой обуви, из-за постоянных отеков стоп.
- Человек испытывает боль и дискомфорт в месте поражения кожного покрова, которые ощущаются не только при ходьбе, но и в состоянии покоя;
- Язва отличается рваными, неровными краями;
- Пульсация в стопе сильно снижена или полностью отсутствует;
- Кровоток в стопе и пальцах ног сильно снижен;
- Для этой формы диабетической стопы не характерны мозоли, если они и есть, то в очень малом количестве;
- Кожа стоп холодная.
- Также как и при нейротической форме важно поддерживать нормальный уровень сахара в крови.
- Часто ишемическое поражение проявляется у людей, страдающих инсулинонезависимым диабетом в стадии декомпенсации, которые не могут добиться нормогликемии при помощи диет и сахаропонижающих препаратов. В таких случаях целесообразно перейти на инсулинотерапию и привести в норму свой сахар.
- При наличии сильных отеков стоп, проводят дегидратационную терапию.
- При неэффективности поддерживающих мер требуется хирургическое вмешательство. В зависимости от степени поражения проводят кожную транслюминальную ангиопластику — восстановление кровотока в сосудах без разреза кожи.
- Еще одна хирургическая операция, которую проводят для облегчения состояние больного- тромбартериэктомия или дистальное шунтирование веной in situ (по большой подкожной вене пускается кровоток в мелкие сосуды стопы).
Смешанная форма диабетической стопы
Смешанная форма диабетической стопы по распространенности стоит на втором месте после нейропатической.
Для этой формы характерно то, что у больного отмечаются признаки как нейротической, так и ишемической форм диабетической стопы.
- Контроль за уровнем сахара, необходимо стремиться к достижению нормогликемии;
- Надо разгрузить больную ногу, дать ей больше отдыхать;
- Тщательно обрабатывать язвы и другие поражения кожи;
- Антибиотикотерапия.
Диагностика проявлений диабетической стопы
- Важно регулярно самому проводить осмотр стоп с целью выявления малейших изменений на начальных стадиях.
- Следует обращать внимание на изменение цвета стоп (покраснение, бледность); на болевые ощущения; наличие отеков; грибковые поражения кожи и ногтей; деформации пальцев ног; на сохранение нормальной пульсации; на сухость кожи стоп. При каких-либо изменениях следует сразу же обратиться к врачу для дальнейшего обследования.
- Необходимо проводить неврологическое обследование, которое включает в себя исследование вибрационной чувствительности (проводится с помощью камертона); исследование температурной чувствительности; определение тактильной чувствительности.
- Определение лодыжечно-плечевого индекса. Это важный показатель для определения состояния кровотока. Для этого измеряют систолическое давление в плечевой артерии и в артериях ног. Соотношение этих показателей и показывает лодыжечно-плечевой индекс. В норме он составляет от 1,0 и выше. При поражении кровотока нижних конечностей индекс будет ниже 1,0.
- Важную информацию дает такое обследование, как ангиография сосудов ног. Она показывает наличие и степень тромбоза.
Профилактика поражений диабетической стопы
Во-первых, важно проводить постоянное наблюдение за состоянием ног больных, входящих в группу риска по диабетической стопе. В группу риска входят люди с избыточной массой тела, употребляющие алкоголь, курящие, люди в возрасте, имеющие начальные поражения ног, страдающие нефропатией.
Необходимо правильно подбирать обувь. Нельзя носить слишком тесную, узкую обувь. Желательно, особенно при наличии начальных поражений ног, носить специальную ортопедическую обувь.
И, самое главное, что необходимо для предотвращения развития осложнений, это компенсация сахарного диабета. Возможно, что надо будет перейти на инсулинотерапию, если диета и пероральные сахаропонижающие препараты не помогают держать уровень сахара в норме.
Сахарный диабет является коварным и опасным заболеванием, поэтому надо всегда контролировать его течение, чтобы не усугубить общее состояние организма. Больной может ощущать огромное количество симптомов - это частое мочеиспускание, утомляемость, быстрое похудение, постоянное чувство жажды. При первых симптомах сразу же стоит провериться, иначе могут быть печальные последствия для всего организма.
В статье мы рассмотрим более подробно, что собой представляет сахарный диабет, чем опасен он для жизни и здоровья человека.
Как возникает сахарный диабет
Человеческий организм постоянно нуждается в глюкозе, так как именно этот компонент должен принимать активное участие в обмене веществ, происходящим в клетках. Если в организме хватает инсулина, то никаких проблем не возникает, и клетки вырабатывают достаточно энергии.

Если же поджелудочная железа не справляется с выработкой гормона, то начинает развиваться сахарный диабет. Специалисты разделяют болезнь на два типа:
- Инсулинозависимый, когда организм не способен вырабатывать собственный гормон.
- Инсулиннезависимый, когда поджелудочная выделяет инсулин в маленьком количестве, но клетки организма не могут его принять по разным причинам.
В любом случае, при нехватке гормона, его приходиться вводить в организм искусственным путем. Только так органы человека могут работать без сбоев.
Как распознать диабет на ранних стадиях
Распознать описываемое заболевание можно по первым признакам:
- Частые позывы к мочеиспусканию.
- Сухость слизистой во рту, которая держится постоянно.
- Потеря веса или наоборот избыток его.
- Головокружение и ощущение слабости во всем теле.
- Запах ацетона изо рта.
- Частые вирусные заболевания.
- Медленное заживление ран.

При возникновении одновременно нескольких признаков, стоит обратиться за помощью к специалисту и сдать необходимые анализы для определения именно этого заболевания.
Опасность для здоровья от сахарного диабета
Когда у пациента гликированный гемоглобин остается долгое время в норме, то заболевание не будет вызывать никаких осложнений. Когда же в организме начался процесс негативных последствий, то и тогда можно еще все вернуть на свои места. Для этого достаточно нормализовать уровень сахара, но это будет действенно на ранних стадиях заболевания.
Повышение сахара до критических отметок в первую очередь сказывается на работе сосудов, ведь именно они снабжают кровью жизненно важные органы. Осложнениям подвергаются и почки, сердце печень. Страдают органы зрения и конечности. Часто больные люди сталкиваются с инсультами, инфарктами, слепотой, а мужчины могут страдать от полового бессилия.
Два вида осложнение сахарного диабета
Врач сможет диагностировать у пациента сразу несколько осложнений, но в основном их делят на два вида:
- Острые осложнения, которые возникают резко, в результате быстрого понижения или повышения сахара в крови.
- Хронические осложнения, которые протекают медленно, в течение долгого времени. Такие проявления заболевания сопровождаются постоянным высоким уровнем сахара в крови.

Как правило, чаще всего люди начинают обращать внимание на недуг, когда наступает острая фаза болезни, но в данном случае организм может находиться уже на грани жизни и смерти. Рассмотрим более подробно острые осложнения у людей, которые имеют сахарный диабет. Чем опасен такой период в их жизни?
- Может возникнуть гипогликемическая кома. Такое случается, когда уровень сахара в крови резко понижается, и быстро поднять его не получается. Это состояние может спровоцировать чрезмерное употребление алкоголя или предшествующие сильные физические нагрузки. Распознать гипогликемическую кому совсем не сложно - у больного проявляется спутанность сознания, возникает дрожь в руках и ногах, выступает пот и беспокоит сильное чувство голода. Попробовать нормализировать состояние человека можно с помощью сладкой воды или сока.
- Кетоацидотическая кома проявляется только как последствие кетоацидоза. При нарушениях обмена веществ в крови могут скапливаться кетоновые тела, и это осложнение сопровождается постоянной сонливостью и слабостью во всем организме.
- Лактацидозная кома сопровождается проблемами работы почек, печени, сердца, а в организме начинает скапливаться молочная кислота. Сильно страдает поджелудочная железа.
Любое такое осложнение требует немедленной госпитализации больного.
Хронические осложнения
Хронические осложнения диабета могут проявляться так:

Всех этих осложнений можно легко избежать, если во время обратиться к специалисту, который выпишет медикаментозные средства. Они смогут поддерживать организм больного должным образом.
Как проявляется диабетическая стопа
Из-за того что ткани стопы больного диабетом не могут получить должного питания, в ней происходят необратимые процессы. Как правило, изначально любые ссадины или трещины перерождаются в трофические язвы, а дальше происходит их деформация и развитие гангрены. Спровоцировать такое осложнение могут следующие факторы:
- Чрезмерный вес тела.
- Повышенное давление.
- Пристрастие к вредным привычкам.
Диабетическая стопа – это главная опасность диабета, так как она в итоге приводит к ампутации конечностей. Если вовремя обратить внимание на это осложнение и принять следующие меры профилактики, то всего этого можно избежать:
- Не носить узкую обувь на высоком каблуке.
- Стараться не натирать ноги.
- Делать аккуратно педикюры и маникюры.
- Ежедневно ноги мыть в теплой воде.

Такие профилактические меры легко выполнимы, поэтому никаких трудностей у больного возникать не должно.
Опасность полинейропатии
Нервные окончания человека должны постоянно получать достаточное питание кислородом, а при повышенном сахаре с этим могут возникать серьезные проблемы. Рассмотрим подробнее, чем опасен сахарный диабет при полинейропатии. В первую очередь больному стоит обратить внимание на такие симптомы:
- Сильные боли в ногах.
- Мышцы ног в области икр часто испытывают судороги.
- В пальцах появляется покалывание.
- Бывает недержание мочи.
- Беспричинная диарея.
- Ухудшается зрение.
- Появляются проблемы с речью.
- Человеку сложно глотать.
Полинейропатия может проявляться по-разному, например, симптомы могут поражать сенсорно-моторные функции человека. Тогда больной теряет способность чувствовать изменения температуры и даже при сильном нарушении кожных покровов ног, не будет ощущать боли.
Опасность при ретинопатии
При длительном протекании болезни, например, если пациент страдает ею в течение двадцати лет, последствия могут быть самыми непредсказуемыми. Как правило, возникают проблемы со зрением, но на проявление осложнений также могут влиять и другие факторы:
- Высокий показатель сахара в крови держится на одном уровне долгое время.
- У больного есть другие патологии почек.
- Наличие вредных привычек.
- Повышенное давление.
- Генетическая предрасположенность.
- Возраст пациента.
Как раз именно на примере ретинопатии, можно более подробно рассмотреть, чем опасен диабет для кровеносных сосудов.

Дело в том, что кровеносные сосуды начинают терять свою целостность, а, следовательно, они перестают питать должным образом сетчатку глаза. Изначально поражаются капилляры, а далее происходит кровоизлияние в сетчатку глаза, что приводит к потере способности видеть.
Диабет у мужчин
Несмотря на то, что больше всего сахарным диабетом болеют женщины, последствия от него опаснее для представителей сильного пола. Рассмотрим подробно, чем опасен диабет для мужчин. Дело в том, что заболевание наносит основной удар по половой функции мужского организма. Проявляться это может в следующих нарушениях:
- острая задержка мочи;
- потеря волос;
- воспаление половых органов;
- похудение или наоборот ожирение;
- скачки давления;
- ощущение зуда в области паха;
- возникновение импотенции.
Такие последствия диабета могут привести к бесплодию и невозможности иметь детей.
Опасность для детского организма
Диабет у детей считается очень опасным, так как он носит характер первого типа, а это означает, что болезнь злокачественная. У маленького ребенка могут возникнуть такие отклонения:
- Малыш может задерживаться в росте и развитии.
- У ребенка увеличивается печень.
- Выделяется моча в больших количествах.
- Развивается ожирение.
- Можно часто отметить кетоновое отравление.
Когда родители на многие симптомы не обращают должного внимания, заболевание принимает острый характер, и может развиться гипогликемическая кома. Каждый родитель должен прекрасно понимать, чем опасен сахарный диабет для ребенка. Особенно следует уделять должное внимание в его психическим и поведенческим отклонениям, так как это еще один важный симптом этой болезни у детей.
Опасен ли диабет для беременных?
Сахарный диабет опасен не только для женщины, но и для ребенка, которого она вынашивает. Когда заболевание проявляется на ранних стадиях беременности, то все может закончиться выкидышем. Дело в том, что рост сахара в крови, может сказаться на состоянии плода, а у самого зародыша будут развиваться разного рода патологии. Рассмотрим подробно, чем опасен диабет для беременных и будущего ребенка на разных сроках беременности.

Как было сказано выше, на ранних сроках женщина просто может потерять его, но самым опасным периодом считаются поздние сроки беременности, так как повышенный сахар может привести к ускоренному росту плода. Если же врачам все-таки удастся сохранить жизнь ребенка, то стоит обратить внимание, что после рождения, у таких малышей в большинстве случаев снижается уровень глюкозы до критического состояния.
Все это может быть последствиями неправильного обмена веществ при беременности. В том, что могут возникнуть осложнения при беременности, сомневаться не приходится. Особенно должны быть осторожны женщины, которые уже сталкивались с гестационным диабетом, когда при первых родах вес ребенка составлял 4 кг.
Сахарный диабет – это заболевание, которое требует особого внимания со стороны больного. Чем быстрее человек заметит любые изменения в своем организме, которые могут указывать на повышение сахара в крови, тем у него больше шансов избежать серьезных последствий, перечисленных выше.
Читайте также:


