Чем снять лихорадку при холецистите

Воспаление желчного пузыря и желчевыводящих протоков - следствие нарушения функций печени и желчного пузыря.
Замедляется отток желчи, образуются камни, происходит закупорка протоков, на фоне проникновения инфекционных агентов (бактерий, вирусов, паразитов) развивается воспаление - холецистит или холангит.
При неэффективном медикаментозном лечении, частых обострениях желчнокаменной болезни с нарушением оттока желчи, а также если возникает угроза жизни в связи с развитием опасных осложнений (перфорация, перитонит), показано оперативное лечение.


Бессмертник победит холецистит
С разрешения лечащего врача препараты бессмертника песчаного можно принимать при острых и хронических болезнях печени и желчного пузыря.

Бессмертник эффективен в качестве желчегонного средства при заболеваниях желчевыводящей системы (холецистит, холангит, желчнокаменная болезнь, дискинезия желчевыводящих путей), после перенесенных острых гепатитов различной этиологии.
Настой или отвар цветков бессмертника усиливает секрецию желчи, повышает тонус желчного пузыря, способствует оттоку желчи, оказывает спазмолитическое действие на желчный пузырь и желчевыводящие пути, а также изменяет вязкость и химический состав желчи, повышая ее холато-холестериновый коэффициент.
Благотворное воздействие бессмертника на печень и желчный пузырь связано с наличием в его составе флавонов и фенолокислот, активирующих образование желчи и нормализующих содержание в ней билирубина.
Противопоказаниями к приему препаратов бессмертника являются гастрит с повышенной кислотностью, гипертония, язва желудка и 12-перстной кишки. С осторожностью следует применять при желчнокаменной болезни.
ЖЕЛЧЕГОННЫЕ СПЕЦИИ

Не все знают, что некоторые привычные всем специи и приправы обладают лечебным эффектом и широко используются в народной медицине в качестве средств для профилактики и лечения болезней желчного пузыря и печени.
К ним относятся имбирь, кориандр и куркума.
✅ Имбирь - это мощное профилактическое средство от целого ряда болезней. Регулярное употребление имбиря нормализует обмен веществ и уровень холестерина, усиливает желчеотделение, избавляет от лишнего веса, дисбактериоэа, улучшает функции печени и желчного пузыря, повышает иммунитет, тем самым способствуя профилактике гепатитов, холецистита, желчнокаменной болезни. Основные лекарственные вещества имбиря - это цингиберен и гингерол. Первый эффективно борется с воспалительными процессами. Гингерол ускоряет обмен веществ и препятствует накоплению жира.

✅ Кориандр обладает противовоспалительными, желчегонными и болеутоляющими свойствами. Его относят к растительным холекинетикам - средствам, которые повышают тонус желчного пузыря и одновременно расслабляют мышцы желчного протока. Это создает идеальные условия для оттока желчи, устраняя ее застой.
✅ Куркума относится к природным холеретикам - растениям, улучшающим функции печени, повышающим секрецию желчи с одновременным снижением ее вязкости. Кроме того, куркума оказывает противовоспалительное и противомикробное действие, потому используется для профилактики и лечения холецистита, холангита, гепатитов.
Натуральные соки
Какие соки можно использовать для лечения и профилактики желчнокаменной болезни, а также холангита и холецистита?
✅ Для профилактики и лечения желчнокаменной болезни эффективны яблочный, грушевый (по 1-2 стакана в день) и лимонный (по 1 ст. ложке в день) соки.

✅ При остром холецистите разрешается пить разбавленные водой 1:2 морковный и апельсиновый (по стакану в день в течение 5-7 дней), при хроническом - свекольный, капустный (смешать 1:1 и принимать по 2 ст. ложки в день в течение 14 дней), тыквенный соки (по стакану в день в течение 14 дней), а также смесь соков из зелени петрушки (1 часть), салата (2 части) и сельдерея (1 часть): зелень мелко нарезать, залить небольшим количеством воды, отжать сок, принимать по 1 ч. ложке 2 раза в день в течение 7-10 дней.
✅ Для лечения холангита в народной медицине используют томатный сок и сок рябины красной. Томатный сок пьют по стакану в день в течение недели. Сок рябины принимают по 1 ч. ложке 3 раза в день за 30 минут до еды. Курс лечения -14 дней.

Желчекаменная болезнь (ЖКБ)
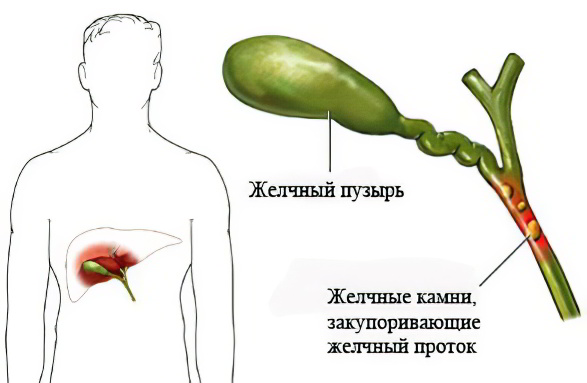
Желчекаменная болезнь (ЖКБ), или холелитиаз, заболевание, связанное с образованием камней в желчном пузыре или в желчных протоках. Вместе с патологией сердечно-сосудистой и сахарным диабетом входит в тройку самых распространенных заболеваний.
Если у вас появились сильные боли в правом подреберье, тошнота и рвота, которая не даёт облегчения, во рту ощущается горький привкус, вполне возможно, что у вас приступ острого холецистита.
Холецистит – одно из самых частых заболеваний. По международной классификации болезней (МКБ-10) он относится к классу патологий пищеварительного тракта. Эта болезнь может быть самостоятельной, а может проявиться как осложнение после других недугов, например панкреатита, некоторых видов гастрита, гепатита и других. Заболевание развивается постепенно, поначалу малозаметно, поэтому необходимо как можно скорее провести лечение острого холецистита, симптомы которого уже проявились.

Что такое холецистит
Холецистит согласно МКБ-10 – это воспаление желчного пузыря. Первостепенная причина заболевания – желчные протоки, через которые желчный пузырь очищается от желчи, закупориваются камнями. Это явление имеет неприятные последствия. Желчь застаивается в организме, теряет свои противомикробные свойства, в результате стенки желчного пузыря инфицируются (в том числе бактериями, попавшими из желудочно-кишечного тракта). По причине холелитиаза возникает до 95 процентов холециститов.
Реже заболевание вызвано другими причинами: бескаменный холецистит может быть спровоцирован васкулитом, длительным голоданием, сепсисом, полостными операциями, травмами, сальмонеллёзом и прочими факторами, не связанными с образованием желчных камней.
Заболевание протекает в острой и хронической форме. Острая форма диагностируется при стремительно развивающемся воспалительном процессе. В среднем 15 процентов пациентов с заболеваниями брюшной полости подвержены приступам острого холецистита. Они отмечаются сильными болями в животе. Если вы предполагаете, что у вас приступ острого холецистита, немедленно обращайтесь к врачу (вызывайте скорую помощь).
Хронический холецистит является результатом повторяющихся приступов острого. Чаще всего он является калькулезным (то есть с желчными камнями). Стенки желчного пузыря со временем утолщаются, происходят патологические изменения желчных протоков или самого пузыря, снижается способность хранить и высвобождать желчь, образуются камни. Чтобы заболевание не переросло в хроническую форму, необходимо своевременно обращать внимание на патологические состояния организма и проводить лечение острого холецистита.
Симптомы болезни
Самый заметный симптом заболевания – резкая боль в области правого подреберья. Боль при холецистите очень сильная, длится долго – около шести часов, часто отдаёт в спину или под правую лопатку и даже доходит до судорог.

С развитием заболевания пациент может испытывать приступы тошноты, его рвёт, иногда с примесью желчи, но легче после рвоты не становится. Также больные могут жаловаться на сухость во рту, обложенность языка. Нередки жалобы на вздутие живота, отрыжку воздухом. Все эти признаки требуют немедленно проводить лечение острого холецистита.
- повышенную температуру, лихорадку;
- желтуху;
- стул серого цвета;
- учащённое сердцебиение и другие признаки интоксикации.
Помимо этого необходимо обратить внимание на следующие симптомы:
- Мерфи и Образцова: при глубокой пальпации правого подреберья больному тяжело дышать, больно делать вдох;
- Грекова – Ортнера: больной испытывает боль при поколачивании ладонью рёберной дуги справа;
- Щеткина – Блюмберга: боли при холецистите усиливаются, если быстро надавить рукой на переднюю брюшную стенку и отпустить.

Причины возникновения острого холецистита
Основные причины холецистита – камни в желчном пузыре:
- камни из холестерина (самый распространённый случай);
- камни из билирубина, или пигментные (возникают при разрушении красных кровяных клеток).
Другие причины заболевания:
- застой желчи в органе;
- цирроз печени и желчевыводящих путей;
- быстрая потеря веса (независимо от того, в результате диеты или хирургического лечения ожирения она произошла);
- беременность (на желчный пузырь влияет положение плода, а также гормональная перестройка организма).
Немаловажную роль в возникновении острого холецистита играют пол и возраст. Женщины подвержены заболеванию в среднем в 2–3 раза чаще мужчин. Отмечено также, что заболевание чаще развивается, если женщина родила хотя бы одного ребёнка, предохраняется контрацептивами с повышенным содержанием эстрогена, имеет лишний вес. Впрочем, избыточная масса тела может стать причиной заболевания вне зависимости от пола: малоподвижный образ жизни и неправильное питание с большим количеством жирной тяжёлой пищи заставляют в 4 раза чаще обращаться за помощью к врачам по поводу острого холецистита. Однако интенсивная физическая работа также способствует развитию холецистита, так как повышенные нагрузки негативно влияют на желчный пузырь и желчные протоки.
Риск заболеть резко вырастает после 40–50 лет, но точные причины, почему это происходит, до сих пор не выяснены. У пожилых мужчин чаще наблюдаются острые бескаменные холециститы.
Холецистит у взрослых встречается чаще, чем у детей, но во многих случаях заболевание возникает в детском возрасте и продолжается во взрослом.
Также к факторам, провоцирующим острый холецистит, относятся такие заболевания, как диабет, болезнь Крона, иммунодефицит.
Патология может возникнуть в результате приёма препаратов для понижения уровня холестерина, длительного голодания, травм живота.
Диагностика заболевания
При малейшем подозрении на острый холецистит пациента необходимо в большинстве случаев госпитализировать и в течение 24 часов провести исследования, чтобы подтвердить диагноз, так как болезнь несёт угрозу для жизни.
При типичном течении острого холецистита подтвердить диагноз опытному врачу не составляет труда.
Помимо физического обследования живота необходимо провести такие обследования, как УЗИ и компьютерная томография брюшной полости. При диагностике врач должен убедиться, что речь идёт именно об остром холецистите, а не о панкреатите, симптомы которого схожи, или аппендиците либо другом заболевании. На УЗИ врач увидит, увеличены ли размеры желчного пузыря, утолщены ли его стенки, есть ли другие изменения, гной, камни и прочее. Эффективность этого исследования достигает 90 процентов.

В ряде случаев могут потребоваться рентгенография, эндоскопические, лапароскопические и другие виды исследований. Обязательно проводятся анализы мочи и крови – общий, на билирубин, амилазу и липазу, ферменты поджелудочной железы, а также направленные на оценку функций печени.
Консервативная терапия острого холецистита
Если при остром холецистите нет угрозы разлитого перитонита, показаны обследования и консервативное лечение. Пациенту назначают в первую очередь болеутоляющие препараты и антибиотики. При холецистите для снятия боли вводятся спазмолитики (например, "Папаверин", "Но-шпа" и другие). Комбинированные препараты при холецистите (спазмолитики и обезболивающие, например) оказывают наиболее эффективное действие.
Антибиотики при холецистите используются, чтобы подавить инфекцию желчного пузыря и не дать ей развиться.

Больной во время терапии должен выдерживать строгую диету, в первые сутки возможно полное голодание. На правое подреберье накладывается холод.
Чтобы растворить камни, используют препараты хенодезоксихолевой или урсодезоксихолевой кислоты. Для поддержания функций органов назначаются желчегонные и гепатопротекторы. Такое лечение может длиться более двух лет, однако возможность рецидива остаётся.
Хирургическое лечение
При обнаружении признаков разлитого перитонита пациенту проводят экстренное оперативное вмешательство – холецистэктомию (удаление желчного пузыря). При перитоните летальность очень высока даже при экстренных операциях, поэтому промедление с госпитализацией при признаках острого холецистита крайне опасно.
Если при обследовании обнаружен калькулезный холецистит (то есть с камнями), не позже трёх дней с начала заболевания при отсутствии противопоказаний рекомендуется ранняя операция, чтобы предотвратить осложнения после острого холецистита. Её смысл – удаление желчного пузыря, повреждённого заболеванием.
В настоящее время проводится два вида операций: лапаротомическая и лапароскопическая холецистэктомия. В первом случае это обычная открытая операция с разрезом брюшной полости, которая выполняется сейчас всё реже и реже. Лапароскопия проводится без хирургических разрезов при помощи специального оборудования. Во время лапароскопической операции делаются небольшие надрезы, через которые вводят видеокамеру и инструменты. Этот вид холецистэктомии менее травматичен, имеет небольшой реабилитационный срок, после него не остаётся швов, практически не бывает спаек. Также его можно использовать как метод диагностики.
После операции пациент быстро восстанавливается, уже через два месяца он может вернуться к привычной жизни, однако сохраняется необходимость в течение полугода соблюдать строгую диету и в дальнейшем контролировать своё питание.
Сравнительно новый вид неинвазивной операции – дистанционная ударно-волновая литотрипсия. Литотрипсию желчного пузыря используют, если есть противопоказания к проведению внутриполостной операции. Она проводится при помощи аппарата, посылающего ударную волну на камень и дробящего его до тех пор, пока он не превратится в пыль.
Прогноз при остром холецистите в целом благоприятный. После хирургического вмешательства по причине калькулезного холецистита практически все пациенты больше не испытывают симптомов заболевания.
Осложнения заболевания
Острый холецистит чаще других заболеваний приводит к разлитому перитониту. Перитонит проявляется в значительном усилении болей на 3-4-й день заболевания, напряжении мышц брюшной стенки, болезненности брюшины.
Также острый холецистит может привести к перфорации желчного пузыря. В таком случае боль на какое-то время уменьшится, но затем все симптомы, в том числе боли, становятся сильнее.
К осложнениям заболевания относятся холангиты, панкреатиты, гангрена желчного пузыря, нагноения в пузыре. Особое осложнение – повреждение желчных протоков во время проведения операции по удалению желчного пузыря.
Многократные приступы острого холецистита могут привести к хроническому течению заболевания.
Меры профилактики
При предрасположенности к образованию желчных камней полностью предотвратить возможность возникновения острого холецистита трудно. Однако вероятность развития желчекаменной болезни можно снизить профилактическими мерами, вследствие чего уменьшится риск возникновения приступов острого холецистита и развития хронического.
Застою желчи препятствует активный образ жизни. Подвижность не даёт образоваться камням, а также сохраняет нормальную массу тела.
Если имеется лишний вес, нельзя резко снижать его.
Также необходимо соблюдать водный баланс (в день нужно пить не менее 2 литров воды).
Тщательно следить за здоровьем, отказаться от алкоголя и курения, так как они снижают иммунитет и негативно влияют на процесс пищеварения.
Острый холецистит зачастую является сопутствующим заболеванием при патологиях ЖКТ, поэтому все заболевания желудочно-кишечного тракта необходимо своевременно лечить.
Основное правило - правильное питание. Необходимо принимать пищу регулярно, в одно и то же время, не менее трёх-пяти раз в день, малыми порциями. Это помогает предотвратить застой желчи в желчном пузыре.
Питание при остром холецистите
Диета играет основную роль при лечении заболевания. Поэтому пациент в первую очередь должен запомнить, что едят при холецистите, и строго соблюдать все ограничения, чтобы не допустить повторения приступа.
Диета различается на каждом этапе заболевания:
- С момента госпитализации больному показано голодание до тех пор, пока не исчезнут боли (но не более 4 дней). На этом этапе разрешены только жидкости (минеральная вода без газа, также допустимы некрепкий чай, морсы, отвары ромашки, мяты, шиповника). Пить нужно часто, маленькими глотками.
- После снятия болевого синдрома в рацион можно вводить протёртую жидкую пищу – некрепкий бульон, супы из рисовой, манной, овсяной крупы, молочные супы, кисели, низкокалорийный кефир. Есть нужно небольшими порциями. На этом этапе необходимо пить больше 2 литров воды в день.
- Ближе к выздоровлению в рацион добавляется нежирная рыба и мясо. По-прежнему разрешена только протёртая пища, отварная или приготовленная на пару, однако порции можно увеличить. На данном этапе диета позволяет овощи и фрукты, сухой хлеб, галеты, зефир, кофе с молоком.
При остром и хроническом холецистите ни в коем случае нельзя есть жареное, копчёное, острое, маринованное, пряное. Запрещённые продукты при холецистите – шоколад, сладкие газировки, сдобная выпечка, грибы. Эта тяжёлая пища крайне негативно влияет на пищеварительную систему и может привести к новому приступу.
После выздоровления ограничения по питанию сохраняются, больному назначается диета № 5а (ограничивается употребление жиров и продуктов, богатых грубой растительной клетчаткой, щавелевой кислотой, холестерином, азотистыми экстрактивными веществами).
Лечение народными средствами
Народные средства рекомендуется использовать как дополнительные. Полностью заменять ими традиционную терапию, особенно при острой форме, опасно. При подозрении на заболевание в первую очередь необходимо обратиться к врачу. Сначала должно быть проведено лечение острого холецистита, симптомы которого развиваются и требуют незамедлительного врачебного контроля, и только после этого можно прибегнуть к лечебным травам и сборам.
Лечение хронического холецистита народными средствами также применяется в качестве дополнения к основному методу терапии. В основном используются растения с желчегонными, противовоспалительными, противомикробными свойствами, а также мёд и оливковое масло. Утренний чай рекомендуется заменить отваром кукурузных рылец или шиповника. Одно из эффективных средств как при холецистите, так и при других заболеваниях желудочно-кишечного тракта – отвар неочищенных зёрен овса.
Любое народное средство должно быть одобрено лечащим врачом.

При соблюдении диеты, здоровом образе жизни риск возникновения камней в желчном пузыре и развития холецистита очень мал. Однако при появлении характерных для острого холецистита симптомов необходимо не заниматься самолечением, а немедленно обратиться к врачу, чтобы поставить точный диагноз и как можно быстрее вылечить заболевание, не провоцируя появления осложнений и перерастания в хроническую форму.

Приступ холецистита может проявляться симптомами разной интенсивности, все зависит от формы и стадии развития заболевания. Как известно, холецистит – это воспаление желчного пузыря. Он может быть острым и хроническим, бескаменным и калькулезным (с образованием камней). И если обострение хронического холецистита не несет прямой угрозы здоровью, то острый приступ, сопровождающийся желчными коликами – это опасное состояние, требующее срочной медицинской помощи.
Приступ холецистита: причины возникновения
При холецистите обострение болезни возникает при застое желчи и нарушении ее оттока из желчного пузыря, сопровождающихся присоединением воспалительного процесса. Спровоцировать приступ болезни могут следующие факторы:
- нарушение режима питания, переедание, употребление жирных, жареных, острых блюд, газированных напитков или алкоголя;
- голодание, жесткие диеты;
- анатомические особенности строения желчного пузыря, его деформация (перегиб, сдавливание желчевыводящих протоков);
- нарушение функций желчного пузыря вследствие дискинезии желчевыводящих путей.
- наличие камней в желчном пузыре (желчнокаменная болезнь);
- малоподвижный образ жизни, лишний вес;
- стрессовые факторы.
Формирование камней в желчном пузыре осложняет положение, усугубляет неприятные симптомы и грозит закупоркой желчных путей при обострении воспалительного процесса, что представляет серьезную угрозу для жизни и здоровья пациента.

Обострения, которые случаются при хроническом холецистите, развиваются обычно при нарушении режима питания. Приступ болезни случается на фоне употребления алкогольных напитков, обильного застолья с преобладанием жирных и острых блюд. Характерные симптомы могут появиться после тарелки жареной картошечки, перекусов всухомятку, употребления фаст- фуда и сладких газированных напитков. В этом случае возникают следующие признаки – периодические тупые боли в правом подреберье, ощущение тяжести в желудке, отсутствие аппетита, тошнота, диспепсические расстройства. Следствием воспалительного процесса может стать повышение температуры до субфебрильных значений (37-38°С.)
- внезапно возникают сильные, резкие боли в правом подреберье, интенсивность которых с каждой минутой нарастает;
- боль отдает в плечо, правую лопатку и область поясницы;
- состояние ухудшается ощущением тошноты, рвотой с примесью желчи;
- появляется озноб, резко повышается температура;
- развиваются диспепсические явления (отрыжка, вздутие живота, горечь во рту, расстройства стула);
- отмечается желтушность кожного покрова и склер;
- изменяется цвет кала и мочи.
Болевой синдром усиливается при надавливании на центр эпигастральной зоны или область правого подреберья. Учащается сердечный ритм, причем, чем хуже состояние больного, тем чаще пульс и выше температура. Мучительная рвота не приносит облегчения и только изматывает больного.
Но особую опасность несет приступ калькулезного холецистита, который вызывается миграцией камней в желчном пузыре. При этом твердый конкремент перекрывает желчные пути и препятствует оттоку желчи, что провоцирует сильные желчные колики и прочие характерные симптомы, перечисленные выше. Такое состояние может привести к развитию деструктивного и прободного холецистита, несущих прямую угрозу жизни больного.
Движение камней может повредить оболочку желчного пузыря, в результате его прободения инфицированное содержимое попадает в брюшную полость, что грозит развитием перитонита. Во время приступа больной не находит себе места из- за сильной боли, его самочувствие ухудшается и сопровождается резким падением давления, сильной слабостью, бледностью кожных покровов. Такие состояния требуют неотложной медицинской помощи и госпитализации больного.
- Катаральная стадия – самая легкая форма калькулезного холецистита, с наиболее благоприятным прогнозом. Сопровождается увеличением размеров желчного пузыря и утолщением его стенок. Слизистая оболочка органа воспаляется, становится красной и отечной. Появляется постоянный болевой синдром в области правого подреберья, иногда после приема пищи возникают приступы рвоты. При своевременном обращении к врачу катаральная форма холецистита хорошо поддается медикаментозному лечению.
- Флегмозная стадия характеризуется образованием гноя в полости желчного пузыря и сопровождается усилением болевого синдрома. Боль носит выраженный характер, усиливается при наклонах туловища, кашле и отдает в ключицу и под лопатку. Помимо слабости и отсутствия аппетита, эта форма сопровождается тошнотой, рвотой с примесью желчи, повышением температуры, ознобом.
- Гангренозная форма – самая опасная, поскольку осложняется некротическими изменениями в стенках органа, что грозит прободением желчного пузыря и развитием перитонита.
Острый приступ калькулезного холецистита отличается от хронической формы заболевания внезапным появлением ярко выраженных симптомов. При этом желчные колики не отпускают на протяжении нескольких часов, тогда как при хроническом течении болезни эти симптомы носят более сглаженный характер.
Как снять приступ холецистита?

При хроническом холецистите болезненные ощущения возникают периодически, на фоне употребления слишком жирной, соленой, острой пищи, копченостей или алкоголя. Характер боли – тупой, распирающий, приступ длится не более часа, его можно купировать приемом обезболивающих средств или спазмолитиков.
Лечение приступов хронического холецистита осуществляют медикаментозным путем. В схему лечения включают препараты, улучшающие отток желчи, антибактериальные средства для купирования воспалительного процесса и спазмолитики, позволяющие снять спазм желчевыводящих путей и устранить болевые ощущения. Больному предписывают соблюдение диеты, в дальнейшем, по мере стихания воспалительного процесса, назначают лечение, предотвращающее повторные рецидивы болезни. При необходимости врач может назначить препараты, способствующие растворению желчных камней (Урсофальк, Урсосан).
Что делать при приступе холецистита, если он застал вас дома или на работе? Как оказать первую помощь при приступе холецистита в домашних условиях? В первую очередь нужно вызвать участкового терапевта. Больного нужно уложить постель, обеспечить ему покой и наложить холодный компресс на правый бок. При появлении тошноты можно выпить теплую минеральную воду без газа или зеленый чай с мятой. Для облегчения болевого синдрома до прихода врача можно принять таблетку но- шпы или папаверина.
При остром приступе холецистита медлить нельзя, нужно сразу вызывать неотложную медицинскую помощь и отправлять больного в стационар. Если во время обследования на УЗИ в желчном пузыре не обнаружат камней, после купирования болевого синдрома больного отправят домой с рекомендациями по лечению. В противном случае будет решаться вопрос о проведении хирургической операции.

В условиях стационара приступ некалькулезного холецистита можно снять за 3 дня, а для полного устранения симптоматики и воспалительного процесса понадобится 10-12 дней. При калькулезном холецистите обычно принимается решение о хирургическом вмешательстве. В тяжелых случаях, когда желчный пузырь полностью забит камнями, прибегают к холецистэктомии (удалению органа).
Если есть возможность сохранить желчный пузырь и его функции, применяют эндоскопические методы, которые легче переносятся пациентами, вызывают меньше осложнений и не требуют длительного восстановительного периода. Вмешательство осуществляется через небольшой прокол на животе. Ход операции контролируется с помощью УЗИ, хирург отслеживает все манипуляции на мониторе специального прибора. Методом лапароскопии удается извлечь камень из желчных протоков и таким образом избежать удаления желчного пузыря.
По мере улучшения состояния больному рекомендуют слабые бульоны, супы- пюре, протертую пищу, разварные вязкие каши. Питаться нужно небольшими порциями, каждые три часа. Пища должна быть щадящей, сырые овощи с грубой клетчаткой в этот период запрещены (капуста, редька, редис, репа, перец болгарский). Блюда готовят на пару, отваривают или запекают.
Виды и симптомы острого и хронического холецистита
Холецистит – это воспалительный процесс в желчном пузыре, чаще всего, спровоцированный заражением органа кишечной микрофлорой на фоне нарушения оттока желчи через закупоренный пузырный проток. Обычно холецистит выступает осложнением желчнокаменной болезни. Желчный пузырь располагается рядом с печенью и активно участвует в процессе пищеварения. Выход желчи при этом происходит через тонкую кишку, но иногда с эвакуацией возникают проблемы, и желчь собирается в желчном пузыре, результатом чего становится сильная боль и повышенный риск развития инфекции.
Как правило, заболевание протекает в сочетании с холангитом – воспалением желчных протоков. Холецистит является распространенной хирургической патологией, особенно среди женщин среднего и старшего возраста – они болеют в три-восемь раз чаще мужчин-сверстников.
Основные причины гендерной предрасположенности к холециститу:
Хроническое сдавливание желчного пузыря во время беременности провоцирует отдаленные последствия – нарушение баланса холестерина и желчных кислот, и, как следствие, застой желчи;
Особенности гормонального обмена женщин – доказано, что прогестерон, в большом количестве вырабатываемый во время беременности и климаксе, и другие женские половые гормоны негативно влияют на работу желчного пузыря;
Женщины склонны к увлечению диетами, а жесткие ограничения в пище нарушают моторику (сократительную способность) желчного пузыря.
В группу риска, независимо от пола и возраста, входят люди, ранее переболевшие:
Кишечными и/или печеночными инфекциями;
Паразитарными заболеваниями (глистными и протозойными инвазиями, локализующимися стационарно или на одной из стадий развития в кишечнике и/или печени);
Желчнокаменной болезнью (ЖКБ) с обструкцией (закупоркой) шейки и/или повреждением слизистых оболочек желчного пузыря;
Заболеваниями, нарушающими кровоснабжение стенок желчного пузыря.
Доказана рефлекторная связь патологий желчного пузыря и анатомически не связанных с ним органов брюшной полости – это так называемые висцеро-висцеральные рефлексы. Все названные выше причины холецистита обусловлены либо нарушением проходимости (обструкцией) желчного пузыря, либо нарушением его моторики (дискинезией).
По этиологическому признаку выделяют две большие нозологические группы холециститов:
Калькулезные (лат. Calculus – камень);
По течению холециститы подразделяют на:
По характеру воспаления они бывают:
Гангренозные и флегмонозные формы болезни относятся к группе деструктивных холециститов.
Желчный пузырь анатомически и физиологически близок к печени. Функции печени разнообразны, одна из них – непрерывная выработка желчи и ее выброс в двенадцатиперстную кишку. Излишки желчи скапливаются в желчном пузыре и расходуются порционно.
Роль желчи в физиологии пищеварения:
Разбавляет пищу, обработанную желудочным соком, меняет желудочное пищеварение на кишечное;
Стимулирует перистальтику тонкого отдела кишечника;
Активизирует выработку физиологической слизи, выполняющей защитную функцию в кишечнике;
Нейтрализует билирубин, холестерин и ряд других веществ;
Запускает пищеварительные ферменты.

Начальными симптомами холецистита, как правило, являются резкие боли в правом боку ниже ребер , возникающие неожиданно. Причиной этого становится камень, который перегораживает пузырный проток. В результате развивается раздражение и воспаление желчного пузыря.
Боль проходит через какое-то время сама по себе или после приема обезболивающего, но в дальнейшем наблюдается её постепенное усиление, а затем она становится регулярной. Происходит развитие заболевания, которое сопровождается высокой температурой, рвотой и тошнотой. Состояние больного продолжает ухудшаться.
Прекращается нормальное поступление желчи в кишечник, признаком чего является желтушная окраска кожи и глазных склер . Предпосылками к желтухе как раз и служит наличие камней, которые перегораживают желчные протоки. Тяжесть патогенеза характеризуется пульсом больного: обычно ЧСС составляет от восьмидесяти до ста двадцати – ста тридцати ударов в минуту (или даже выше), что является серьезным признаком, означающим, что в организме произошли опасные изменения.
Что касается хронической формы холецистита, то признаки могут особо не проявляться, в дальнейшем болезнь может дать знать о себе в более запущенном виде или принять острую форму. В этом случае только лечение в специальном медицинском учреждении позволит избежать ухудшения состояния.
Симптомы холецистита выявляют при сборе анамнеза, физикальных обследованиях (осмотр и пальпация), лабораторных и инструментальных исследованиях:
Симптомы, выявляемые при сборе анамнеза. На основе жалоб заболевшего устанавливают ранее перенесенные заболевания желудочно-кишечного тракта, печени и других органов, характер боли в области живота и нарушений пищеварения (тошнота и рвота, диарея, запор, вздутие);
Симптомы, определяемые физикальными методами. Обложенный язык – признак застоя в желчном пузыре. Ведущий симптом холецистита – болезненность, определяемая пальпацией, проявляемая в разных проекциях туловища;
Дифференциальная диагностика на основании лабораторных и инструментальных методов исследования. В основе инструментальной диагностики холецистита лежит зондирование двенадцатиперстной кишки и различные модификации рентгеновского и УЗИ исследования. С их помощью определяют перистальтику пузыря, проходимость желчи в просвет двенадцатиперстной кишки и другие важные функциональные и морфологические показатели.
Тошнота при холецистите – распространенный симптом. Тошнота – это состояние, обычно предшествующее рвотному рефлексу. В некоторых случаях тошнота и рвота является защитной реакцией организма на интоксикацию. При холецистите тошнота и рвота всегда выступает частью патогенеза заболевания.
Тошноту при холецистите следует дифференцировать от аналогичных симптомов при других заболеваниях и патологиях:
Читайте также:


