Чешутся глаза при кератите
Капли от зуда в глазах могут быть назначены при разных обстоятельствах, спровоцировавших этот симптом. Почему возникает зуд в глазах? Есть ли универсальное средство в форме капель? Или для каждого случая нужен индивидуальный выбор лекарственного средства? Подробности в статье.
Почему чешутся глаза
Зуд в глазах имеет разные причины возникновения, связанные с влиянием внешней среды, из-за патологических процессов в зрительном органе или в организме. Неприятное ощущение мешает нормальному ритму жизни и качеству зрения, потому что нестерпимый зуд приводит к дополнительным симптомам:
- Ощущению сухости глаза;
- Жжению;
- Слезотечению;
- Покраснению роговицы;
- Отечности;
- Болезненности;
- Выделению гнойной жидкости;
- Ощущению песка или инородного тела в глазах.

Конечно, все перечисленные признаки не всегда сопровождают зуд в глазах одномоментно. Все зависит от первопричины дискомфортного состояния, о которой следует узнать у офтальмолога, чтобы правильно подобрать капли от зуда в глазах и не усугубить ситуацию.
Зуд в глазах способно спровоцировать любое неосторожное обращение с веществами или предметами в повседневной жизни, которые являются раздражителем для роговицы, а желание почесать веко возникает как защитная реакция. Пыль с частицами песчинок, дым, чистящий порошок, грязь и другие фрагменты окружающей среды, если глаза ничем не защищены, попадая на слизистую, вызывают ее раздражение.
Руки непроизвольно тянутся к очагу зуда и могут принести еще больший дискомфорт, если перед этим не обработаны водой или дезинфицирующим раствором. В такой ситуации глазные капли от зуда могут не потребоваться, если поражение слизистой незначительное. Достаточно промыть глаза обильным объемом чистой воды и покинуть объект, если это необходимо.
Глазные капли применяются, если поражение роговицы существенное. Но без осмотра врача закапывать первые попавшиеся капли не стоит.
Большую часть обращений с жалобами на зуд в глазах составляют пациенты, имеющие аллергические проявления разного вида. Этот симптом может возникать не только на роговице, но и в носу, на коже. Глаза не только чешутся, но и слезятся, возникает покраснение и отек. Причин много, потому что организм каждого человека индивидуально реагирует на все, что его окружает:
- Продукты;
- Бытовая химия;
- Косметика и средства гигиены;
- Пыльца растений;
- Шерсть животных;
- Ультрафиолетовые лучи;
- Погодные явления, например, холод.

Для выявления точного аллергена, приводящего к зуду в глазах, может потребоваться время и несколько способов диагностики. Только глазные капли при возникновении аллергического зуда не исправят ситуацию. Нужно обязательно выпить антигистаминный препарат.
Глаза могут чесаться в результате их перенапряжения из-за длительного пребывания перед компьютером, экраном телефона. Длительное отсутствие полноценного сна тоже может быть причиной дискомфорта и сопровождаться желанием почесать веки.
Долгое ношение линз или очков без возможности дать глазам отдых может привести к сухости глаз и зуду, как побочному результату несоблюдения правил использования офтальмологических аксессуаров. В таком случае нужно снять линзы или очки и нанести увлажняющие капли, которые помогут восстановить слезный секрет и вернуть роговице влажность.
Зуд в разной области глаз является симптомом воспалительных процессов или патологических изменений в зрительном органе:

Капли от зуда в глазах должны подбираться с учетом основного заболевания, потому что неприятный симптом является лишь следствием, а не причиной дискомфорта. После комплексной терапии желание чесать глаза исчезнет, если будет решена основная проблема.
В некоторых случаях зуд возникает как следствие патологических изменений в других отделах организма, на первый взгляд, не имеющих ничего общего со зрением. Сахарный диабет, наличие паразитов в организме, нарушения в работе печени — это состояния, которые могут повлиять на остроту зрения и возникновение сопутствующей симптоматики, например, потребности постоянно чесать глаза и испытывать дискомфорт.
Обзор капель для глаз при зуде
Глазные капли от зуда в глазах нужно выбирать только на консультации у врача, если симптоматика возникла впервые и не до конца понятно, что стало первопричиной такого состояния. Даже самый опытный провизор не может помочь в этом вопросе, если не поставлен диагноз.
Самыми безобидными являются увлажняющие капли, которые только восполняют дефицит слезной жидкости, но не оказывают противовоспалительный, антибактериальный или другой эффект. Если причина зуда в глазах в инфицировании или в патологических изменениях, то увлажняющие капли снимут неприятный симптом лишь на короткий промежуток времени. Это актуально при нахождении человека в неблагоприятных условиях, когда на слизистую воздействует пыль, дым, сухой воздух, работа за компьютером или с бумажными документами.

Если причиной хронического зуда в глазах является аллергия, нужно устранить патологию, а не снять симптоматику. Капли для глаз — это лишь звено комплексной терапии, при которой избавление от провоцирующего фактора является первоочередной задачей. Глазные капли лишь помогают облегчить состояние и не допустить нарушения зрения.
- Средство Аллегард (Allegard) считается универсальным препаратом, который можно использовать при зуде как в одном, так и в обоих глазах. Помимо зуда в глазах, справляется с покраснением, отечностью, слезотечением. Эффективен для детей и взрослых, имеющих аллергию на шерсть животных, реакцию на новые косметические средства;
- Глазные капли Азеластин — эффективное средство не только при аллергии, но и при поражении глаз конъюнктивитом. Стандартная схема приема по одной капле утром и вечером, если офтальмолог не предложит увеличить дозировку;
- Опатанол — глазные капли, снимающие аллергический зуд в глазах, если капать по 2 капли средства два раза в сутки до полного исчезновения дискомфорта;
- Глазные капли Визин относятся к числу сильных препаратов и могут применяться только по назначению врача. Помогают не только при аллергическом зуде, но и при поражении глаз во время длительной работы со сварочным аппаратом. В этом случае тоже возникает желание чесать глаза, чтобы убрать посторонний предмет, которого на самом деле нет.


Если веки чешутся по причине воспалительного или бактериального процесса в глазах, нужны совсем другие капли, в составе которых будет действующее вещество, способное не просто устранить зуд, но и уничтожить патогенную микрофлору, вызвавшую конъюнктивит, ячмень и другие болезни глаз. Каждый вид заболевания имеет определенную схему и длительность лечения, которые может назначить только офтальмолог с учетом анамнеза.
К наиболее популярным средствам относятся следующие фармацевтические продукты:
- Левомицетин — противомикробное средство, входящее в группу антибиотиков для местного применения. Борется с любой патогенной микрофлорой, поражающей роговицу глаз и приводящей к воспалению или образованию гноя. Действующим веществом является хлорамфеникол, который тормозит внутриклеточный синтез белков, не позволяя бактериям размножаться. Имеет широкий спектр действия на разные группы патогенной микрофлоры, способной проникать в органы зрения. Эффективно при лечении конъюнктивита, кератита, блефарита, что помогает избавиться от зуда, как симптома офтальмологической патологии;
- Флоксал — антибактериальное средство, применяемое в офтальмологии при наличии у пациентов таких заболеваний, как конъюнктивит, ячмень, блефарит, кератит и других инфекционных поражениях глаз. Входит в группу антибиотиков, но не имеет побочных реакций, которые возникают при назначении антибиотиков внутрь. Действующее вещество офлоксацин не впитывается через слизистую роговицы и не попадает в кровоток, что исключает риски осложнений. В продаже есть в форме глазной мази, которую удобно использовать на ночь для более длительного лечебного воздействия и устранения не только зуда, но и первопричины этого симптома. По своему влиянию на патогенную микрофлору имеет сходство с левомицетином;
- Ципролет — антибактериальное средство, имеющее в составе действующее вещество ципрофлоксацин, которое активно борется с любой патогенной микрофлорой;
- Нормакс — средство, пагубно влияющее на микробов разной группы, провоцирующие воспалительные процессы в органах зрения и слуха. Норфлоксацин является активным действующим веществом. Капли помогаю в борьбе не только с бактериями, но и с глистной инвазией. Поражение организма глистами тоже может провоцировать зуд в глазах, что актуально для назначения именно капель Нормакс, если выявлена такая патология.
В большинстве случаев это несоблюдение правил гигиены, когда ребенок грязными руками трогает глаза и создает условия для зуда или других симптомов.
Это лишь небольшой перечень глазных капель, помогающих устранить зуд, как симптом какого-либо процесса в органе зрения. Выбор может сделать только офтальмолог, учитывая клиническую картину конкретного пациента.
Помимо препаратов в форме капель, для устранения зуда в глазах могут быть назначены другие средства:
- Глазная мазь, которую следует закладывать на ночь;
- Антигистаминные препараты, помогающие снять не только зуд, но и отечность глаз, покраснение;
- Дезинфицирующие вещества, помогающие проводить промывание глаз перед закапыванием любых видов капель.
Если проблема, спровоцировавшая зуд в глазах, не несет опасности к потере или снижению остроты зрения, то достаточно провести гигиенические процедуры и понаблюдать за самочувствием. Возможно, что противомикробные и противовоспалительные препараты не нужно, но увлажняющие капли и витаминные комплексы для глаз желательно держать в своей аптечке и проводить курсовой прием.

Профилактика — лучшее средство от зуда в глазах
Чтобы тратить время на выявление причины зуда в глазах и подбор нужных капель, стоит соблюдать простые правила гигиены, которым учат людей с детских лет.
Соблюдение простых принципов профилактики поможет сохранить остроту зрения и молодость глаз, исключить любые виды дискомфорта.
Рассмотрев информацию о глазных каплях от зуда, можно сделать вывод, что нет универсального фармацевтического продукта от всех видов недуга в области офтальмологии. При появлении зуда, который не всегда является безобидным симптомом, нужно найти первопричину и получить рекомендации у врача. Для каждого случая свои глазные капли.
Многим людям доводится сталкиваться с таким заболеванием, как кератит. Патология встречается повсеместно, риск заболеть имеется у людей, носящих контактные линзы. О симптомах и лечении кератита ОфтаПлюс.ру расскажет в сегодняшней статье.
Что такое кератит
Под данным заболеванием (код кератита по МКБ 10 – Н 16) подразумевается воспаление роговицы – прозрачной наружной оболочки глаза. Необходимо как можно подробнее знать симптомы кератита у человека, поскольку заболевание может привести к печальным последствиям, вплоть до слепоты.
Причины
Причин развития много, самая распространенная – попадание вирусов и бактерий в орган зрения, которые вызывают воспалительный процесс роговицы. Другие причины следующие:
- Травмы глаза либо наличие в нем инородных тел.
- Нарушение правил ухода за контактными линзами.
- Ожоги различного генеза.
- Наличие иммунодефицитных состояний.
- Болезнь глаз кератит развивается при гиповитаминозе витамина А.
- Повышенная сухость глаза.
- Проблемы с нервной проводимостью в данной области. Например, при неврите лицевого нерва развивается лагофтальм, в результате чего веки полностью не смыкаются, что облегчает проникновение патогенов в эту область.
- Кератит нередко является следствием аллергии.
- Сопутствующие эндокринологические и аутоиммунных заболевания.
- Также патология способна развиться в результате длительного использования гормональных и психотропных препаратов.
При хронических заболеваниях органа зрения имеется риск распространения воспалительного процесса на роговицу. В некоторых случаях причиной патологии являются паразитарные инвазии.

Симптомы и виды
Симптомы кератита у человека — слезотечение, боязнь света и блефароспазм. Под последним термином подразумевается рефлекторное закрытие век, нередко пациенты не могут вообще открыть глаза в острый период болезни.
Также имеются жалобы на болевой синдром различной интенсивности, отмечается потускнение роговицы, гиперемия слизистых оболочек органа зрения. Пациенты могут описывать свои ощущения как чувство присутствия инородного тела в глазу. На период болезни отмечается снижение остроты зрения.
Другие симптомы кератита глаза зависят от разновидности патологии. Варианты заболевания следующие:
- Аллергический характеризуется, помимо указанной выше симптоматики, наличием насморка, отечности лица, кашля, зуда и жжения в глазах.
- Бактериальный кератит чаще образуется при травмах, при ношении контактных линз, поскольку это облегчает попадание патогенов в орган зрения. У пациентов имеются жалобы на выраженную пульсирующую боль в глазу, отечность в этой области, появление гнойных выделений. Среди осложнений – язвы, помутнения.
- Вирусный кератит имеет соответствующую этиологию, помутнения на оболочке точечные. При данном виде чаще, чем при других, формируется бельмо. В большинстве случаев диагностируется герпетический (или древовидный) и аденовирусный кератит.
- Акантамебный. В глаз может попасть простейший организм – амеба. Такое бывает при промывании линз под проточной водой. В таких случаях формируется акантамебный кератит. Его симптомы – сильный болевой синдром, помутнение роговицы и кольцевидные язвы на ней.
- Грибковый кератит характеризуется наличием диффузных болей в глазу, выраженной гиперемией, при раздражении роговицы происходит смыкание век. Среди осложнений – снижение остроты зрения, формирование бельма, изъязвления.
- Паренхиматозный кератит вызывается бледной трепонемой – возбудителем сифилиса. Его признаки – роговица постепенно становится матовой, склера прорастает сосудами, которые придают ей оранжевый оттенок. В случае данного вида патологии большое значение придают сопутствующим симптомам сифилиса.
- При симптоме “сухого глаза” развивается нитчатый кератит. Количество слезной жидкости значительно снижено, патология нередко хронизируется.
- В случае попадания инородного предмета риск изъязвления гораздо выше. Язвенный вид заболевания протекает тяжело, нередко с прорывом гноя в другие структуры глаза, прободением оболочек органа зрения.
- В отдельную группу выделяется туберкулезный вид болезни, при котором в роговице происходит скопление белых узелков, на поверхности образуются инфильтраты.
Классификация кератитов согласно локализации следующая: поверхностный с вовлечением в процесс верхнего слоя оболочки и глубокий, который поражает нижележащие структуры. При последнем виде заболевания формируются рубцы.
Также по локализации выделяют краевой кератит, являющийся разновидностью вирусного или бактериального. Патологический процесс локализуется на периферической части роговицы, легко обнаруживается при визуальном осмотре.
Как лечить кератит
Важно отметить, что кератит у детей и взрослых протекает одинаково, методы лечения ничем не отличаются друг от друга. Терапию заболевания важно начать как можно раньше. Лечение комплексное, включает в себя различные направления, зависит от этиологии заболевания.
У некоторых пациентов возникает вопрос, как лечить кератит глаза в домашних условиях. Обычно требуется госпитализация в офтальмологическое отделение, только поверхностный неосложненный вид можно лечить амбулаторно.
Этот вид терапии зависит от возбудителя. При бактериальной этиологии применяются капли Офлоксацин, Левофлоксацин, Моксифлоксацин, Сульфацил. При необходимости проводят закладывание антибактериальной мази в орган зрения (например, Тетрациклиновой). При выраженной интоксикации антибиотики принимают в виде инъекций или таблеток.
Лечение герпетического кератита глаза включает в себя обязательное использование Ацикловира в виде таблеток и глазных капель. Может использоваться Ганцикловир, в тяжелых случаях он эффективнее. Древовидный кератит нередко требует хирургической коррекции, вплоть до пересадки роговицы.
Также при вирусной этиологии применяются препараты с содержанием интерферона, проводят закладывание специальных мазей в орган зрения (например, мази Флореналь).
Для устранения аллергических реакций используют специальные глазные капли при кератите подобной этиологии – Аллергодил, Опатанол.
При наличии у больного сифилиса или туберкулеза для лечения применяются препараты, конкретно направленные против данных возбудителей.
Симптомы и лечение кератита неразрывно друг с другом связаны. Для улучшения состояния пациента назначают мидриатики, стимулирующие отток слезной жидкости (Атропин, Цикломед), препараты искусственной слезы, антисептики (Альбуцид, Витабакт).
Применяются средства, способствующие эпителизации органа зрения – Солкосерил, Цитохром, Ретинол. В качестве симптоматических средств также назначаются витаминные глазные капли – Тауфон, Квинакс, Катахром.

Хирургическое лечение кератита глаза требуется при формировании рубцов, язвенном поражении, более глубоком проникновении патологического процесса, тяжелом герпетическом поражении. Используют лазерную или термическую коагуляцию, кератопластику (при разрушении данного слоя). В некоторых случаях в качестве лечения кератита у людей может потребоваться пересадка роговицы, лазерная коррекция зрения. В очень запущенных случаях может встать вопрос о полном удалении пораженного глаза.
Осложнения и последствия
Одно из осложнений – изъязвление роговицы, что способно привести к проникновению патогенов глубже, в нижележащие и расположенные рядом структуры органа зрения. В тяжелых случаях этот процесс может стать причиной значительного снижения или полной потери зрения.
В качестве осложнений выступают также рубцы на роговице, которые остаются после восстановления от воспалительного процесса. Следствием болезни может стать глаукома, катаракта, бельмо. В некоторых случаях развивается воспаление (неврит) зрительного нерва.
Можно ли носить линзы после кератита
Данный вопрос всегда решается врачом индивидуально. Если процесс прошел полностью, то ношение линз допускается спустя некоторое время от момента выздоровления. Тип линз должен подобрать врач, длительность использования постепенно наращивается. Правила ухода должны строго соблюдаться, иначе повторного инфицирования не избежать.
Если осложнений в исходе кератита не удалось избежать либо заболевание перешло в хроническую форму, то ношение линз противопоказано. Они могут дополнительно травмировать глаз, что только ухудшит состояние пациента.
Профилактика
Осложнения кератита легко предупредить своевременным обращением к врачу при первых симптомах и полноценному лечению заболевания. Что касается других методов, то врачи не рекомендуют долгое нахождение на солнце в безоблачную погоду. Важно выполнять все правила по гигиеническому уходу за контактными линзами.
Травматический кератит легко избегается при соблюдении всех необходимых требований на рабочем месте – ношение масок и других защитных предметов, выполнение правил техники безопасности.
Заключение
Заболевание глаз кератит способно привести к серьезным последствиям, которые значительно снижают трудоспособность и качество жизни пациента. Воспаление роговицы – достаточно распространенная патология, при которой необходимо как можно быстрее обратиться за медицинской помощью для того, чтобы избежать любых осложнений.
Воспаление роговицы представляет собой серьёзное заболевание, которое может грозить полной потерей зрения. Воспалительный процесс возникает как от травмирующего воздействия, так и от различных инфекций. Диагностику и назначение лечения проводит врач офтальмолог. Для того чтобы избежать рецидивов, лечение должно быть комплексным.
Разновидности кератита
При ощущении жжения или зуда в глазу необходимо обязательно показаться офтальмологу.
В офтальмологии определяются две разновидности воспаления роговицы:
- Поверхностный кератит;
- Глубокий кератит.
Поверхностный кератит поражает только верхний слой слизистой оболочки. Это заболевание не оставляет рубцов и достаточно хорошо лечится. Глубокий кератит намного сложнее поддаётся лечению и образует на роговице рубцы, которые снижают зрение.
Причины возникновения
Воспаление роговицы глаза может быть вызвано большим количеством причин. Причины могут быть как внешние, так и внутренние. В офтальмологии так же встречается определение – кератит неясной этиологии. Это означает, что воспаление роговицы есть, а причина, которая его вызвала, не установлена. Существует ряд внешних причин, которые могут вызвать кератит. Виды внешнего кератита следующие:
- Бактериальный;
- Вирусный;
- Грибковый;
- Травматический;
- Аллергический.
Бактериальный кератит считается самым распространённым видом заболевания. Причинами возникновения этого заболевания являются патогенные микроорганизмы.
Это, прежде всего:
- Стафилококки;
- Пневмококки;
- Синегнойная палочка.
Реже, причиной бактериального кератита являются возбудители гонореи и менингита. Особенно тяжело протекает синегнойный кератит, поскольку воспаление быстро переходит на внутренние оболочки глаза. Патогенная микрофлора может попасть в глаз при травмах или в послеоперационный период. Нередки случаи, когда микроорганизмы заносились в глаз грязными руками пациента. Часто кератит возникает у лиц использующих контактные линзы. Достаточно искупаться в не совсем чистом водоёме или промыть контейнер водопроводной водой.
Причиной вирусного кератита может быть общее заболевание организма, когда вирус с других поражённых органов попадает в глаза. Эта инфекция чаще всего поражает детей и лиц молодого возраста. Чаще всего эта патология вызывается вирусом герпеса, который в неактивном виде присутствует практически у всех. Такие заболевания как корь или ветрянка, так же могут спровоцировать появление вирусного воспаления роговицы. Вирусный кератит может быть спровоцирован не только внешними, но и внутренними причинами.
Грибковый кератит вызывается некоторыми видами мицелиальных и дрожжевых грибков. Это заболевание чаще всего возникает у работников сельского хозяйства, когда при травмах, в зону поражения попадают растительные компоненты.
Причин травматического кератита достаточно много:
- Механическое воздействие инородного тела;
- Травма глаза при контузии;
- Радиационный ожог ионизирующим излучением;
- Действие сильного ультрафиолета (это же может стать причиной возникновения птеригиума глаза);
- Термический ожог;
- Попадание в глаз активных химических веществ.
Опасность такого кератита заключается в том, что при травмах и ожогах возникают необратимые поражения глаза, поэтому даже после полного излечения у пациента будут проблемы со зрением. Аллергическое воспаление роговицы может носить сезонный характер, поскольку вызывается пыльцой растений.
Внутренний кератит является следствием какого-либо тяжёлого заболевания или нарушения в организме. В офтальмологической практике встречаются следующие виды кератита, вызванные внутренними причинами:
- Авитаминозный;
- Туберкулёзный;
- Сифилитический;
- Нейропаралитический.
В некоторых случаях воспаление роговицы может быть вызвано нарушением обмена веществ в организме.
При малейших подозрениях на воспаление роговицы следует обратиться к офтальмологу. Прогрессирующее заболевание может привести к потере зрения.
Симптомы заболевания
В зависимости от поражающего фактора и причины возникновения заболевания, симптомы могут быть достаточно специфичны. Но есть общие признаки, говорящие о том, что патология является именно кератитом, а не другим заболеванием. Перечень симптомов достаточно велик. К основным признакам кератита относятся следующие проявления:
- Постоянное ощущение болезненной рези в глазах;
- Отрицательно воспринимается действие яркого света;
- Спонтанное слезотечение;
- Ощущение в глазу постороннего тела;
- Трудно открывать глаза из-за спазма век;
- Частые головные боли;
- Выраженное ухудшение зрения.
Профессиональный осмотр у врача может выявить следующие признаки заболевания:
- Изъязвление роговицы;
- Заметное набухание и расширение кровеносных сосудов глаза;
- Помутнение роговицы.
Признаки кератита и конъюнктивита очень похожи, но лечение этих заболеваний абсолютно разное, поэтому только врач может поставить правильный диагноз.
Возможные осложнения
Воспаление роговицы глаза характеризуется небольшим числом осложнений, но все они достаточно тяжёлые. В результате воспалительного процесса, на роговице остаются рубцы и помутнения, снижающие остроту зрения. Наиболее трудно подаются лечению формы кератита, вызванные амёбами или грибком. При этой патологии процесс поражает не только роговицу, но и внутренние элементы глаза, что может привести к полной слепоте. Нередко воспаление роговицы заканчивается образованием бельма или глаукомой.
Только своевременная диагностика, определение причины кератита и правильное лечение позволит избежать самых серьёзных последствий.
Лечение
Аллергическая форма кератита лечится антигистаминными препаратами в сочетании с противовоспалительными средствами. Если воспаление роговицы является следствием заболевания туберкулёзом или гепатитом, то применяется комплексное лечение под наблюдением врача соответствующей специализации.
Если заболевание запущено и на роговице появились изъязвления, врачи прибегают к кератопластике. Эта хирургическая операция позволяет восстановить сниженные зрительные функции.
Применение народных средств в домашних условиях допускается только после консультации с офтальмологом. Самолечение может привести к негативным последствиям.
Профилактика
При соблюдении определённых профилактических мер, риск получить воспаление роговицы сводится к минимуму. Прежде всего, следует соблюдать правила личной гигиены. Инфекционный кератит у детей часто возникает от того, что ребёнок грязными руками трогает глаза. Тем, кто носит контактные линзы, следует знать, что промывать контейнер рекомендуется специальным раствором и, в крайнем случае, кипячёной водой.
Выполняя работу в условиях сильной запылённости, следует применять специальные очки. Средства защиты необходимы и при работе с химическими препаратами. В группе риска находятся лица, постоянно работающие при очень ярком свете. Процент травматического кератита очень высок и только соблюдение всех мер безопасности может уберечь человека от глазных травм.
После коррекции зрения какие ограничения назначаются врачом расскажет эта статья.
Видео
Выводы
Воспаление роговицы – серьёзное заболевание, поэтому при возникновении негативных симптомов следует обязательно обратиться к офтальмологу. Эффективность лечения напрямую зависит от того насколько своевременно оно начато. Меры, принятые на ранней стадии заболевания, практически полностью устраняют возможность осложнений.
Также читайте про такие инфекционные заболевания, как конъюнктивит и дакриоцистит.
В большинстве случаев зуд проходит сам, но лучше сразу посетить офтальмолога.
Когда стоит обратиться к врачу
Офтальмохирург Александр Кулик советует вызывать скорую или идти к офтальмологу как можно быстрее, если зуд в глазах сопровождается одним из этих признаков:
- внезапная потеря зрения или резкое его ухудшение в течение дня;
- выпадение половины поля зрения или появление тёмного пятна перед одним глазом или обоими сразу.

Эти симптомы могут указывать не только на опасные недуги глаз, но и на болезни мозга и нервной системы.
Также немедленно обратитесь к врачу, если вы травмировали глаз.
Почему чешутся глаза
Вот основные восемь причин 8 Causes of Itchy Eyes .
Возникает как ответ иммунной системы на чужеродные вещества. Чаще всего глаза чешутся при сезонной аллергии, которую вызывает пыльца растений. Бывают и другие причины: пыль, домашние животные, насекомые, еда, лекарства и иные химические вещества.
В результате What Are Eye Allergies? веки и конъюнктива (оболочка, выстилающая веки и часть глазного яблока) отекают, краснеют и зудят. Глаза при этом слезятся и вы ощущаете жжение. Также возникают чихание и насморк.
Обратитесь к офтальмологу или аллергологу, чтобы вам назначили противоаллергические средства. Чтобы избежать Eye Allergy Diagnosis and Treatment неприятных симптомов, старайтесь не контактировать с раздражителем:
- Держите окна закрытыми в период цветения и старайтесь не выходить на улицу.
- Не ешьте продукты, из-за которых проявляется аллергия.
- Как можно чаще делайте влажную уборку.
- Если аллергию вызывают домашние питомцы, выгуливайте их несколько раз в день. Старайтесь не прикасаться к ним и мойте руки после каждого контакта.
Некоторые люди чувствительны к дыму, выхлопным газам, пыли или даже к определённым парфюмам. Загрязнители вызывают раздражение при контакте со слизистыми оболочками глаз, из-за чего последние слезятся, чешутся и появляется жжение.
Александр Кулик рекомендует промыть глаза антисептиком мирамистином и обратиться к офтальмологу. По возможности избегайте контакта с раздражающими веществами.
Это воспаление Pink eye (conjunctivitis) конъюнктивы вызывают вирусные или бактериальные инфекции, химические вещества или инородные предметы. Глаза при конъюнктивите красные, зудят и слезятся, человеку кажется, что под веки попал песок. Утром их тяжело раскрыть из-за слипшихся корочек.
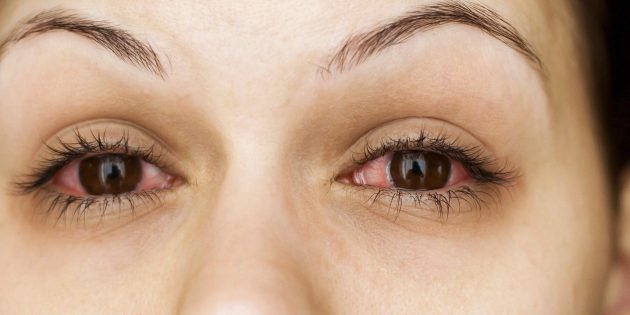
Красные глаза при конъюнктивите / health.com
Закапайте мирамистин и как можно быстрее обратитесь к офтальмологу. Только врач определит причину конъюктивита и назначит правильное лечение.
Болезнь возникает Dry eyes из-за недостатка слёз, которые увлажняют и питают роговицу, поэтому глаза краснеют, чешутся и вы ощущаете жжение. Под веками скапливается вязкая слизь, кажется, что под них попала соринка, человеку неприятно смотреть на свет. Нередко ухудшается зрение.
Синдром сухого глаза появляется, если:
- вырабатывается мало слёз, например после лазерных операций или приёма гормональных препаратов, а также при диабете и иных болезнях;
- слёзы слишком быстро испаряются: при работе за компьютером, при выворачивании или заворачивании век;
- имеют место такие факторы, как ветер, дым, сухой воздух.
Обратитесь к офтальмологу, если заметили описанные признаки. Он определит конкретную причину синдрома и назначит лечение. Чтобы облегчить симптомы, два-три раза в день промывайте глаза тёплой водой с мылом и закапывайте мирамистин.
Органы зрения устают из-за длительного и интенсивного напряжения Eyestrain — при чтении или работе за компьютером. Помимо зуда, боли и жжения в глазах, человек жалуется на двоение предметов, боязнь света, боль в голове, шее или плечах.
Как правило, это состояние проходит сразу же после отдыха и не требует дополнительного лечения. Эти советы помогут избежать зрительной усталости:
- Работайте с экраном или печатными носителями при хорошем освещении.
- Как можно чаще делайте перерывы. Отвлекитесь на несколько секунд, поморгайте и посмотрите вдаль.
- По возможности ограничьте время работы с монитором.
- Применяйте глазные капли с искусственными слезами.
- Используйте специальные компьютерные очки.
Если эти рекомендации не помогают, обратитесь к офтальмологу.
Если вы беспрерывно их носите или неправильно за ними ухаживаете, это может привести Giant Papillary Conjunctivitis к папиллярному конъюнктивиту. Глаза при этом краснеют, слезятся и чешутся.
Как можно быстрее посетите офтальмолога, поскольку в некоторых случаях потребуется замена контактных линз. Перестаньте их носить, пока симптомы не пройдут. Чтобы избежать этой ситуации в будущем, тщательно выполняйте рекомендации по гигиене:
- мойте руки с мылом перед работой с линзами;
- минимизируйте контакт линз с водой и слюной;
- ограничьте время ношения линз, обязательно снимайте их на ночь;
- обрабатывайте линзы специальным раствором до использования и после.
Это воспаление Blepharitis век, которое обычно появляется у их края, где расположены ресницы и сальные железы. Причин у болезни много: закупорка сальных желёз, аллергия, бактериальная инфекция, ресничные клещи и даже перхоть. Глаза при блефарите покрасневшие и опухшие, они чешутся, слезятся, и ощущается жжение. Человек боится яркого света, кажется, что под веки попал песок. Ресницы по утрам слипаются и легко выпадают.
Блефарит не нарушает зрение, но его довольно сложно лечить, и он часто переходит в хроническую форму и вызывает осложнения: конъюнктивиты, ячмень, язвы роговицы или рубцы на веках.
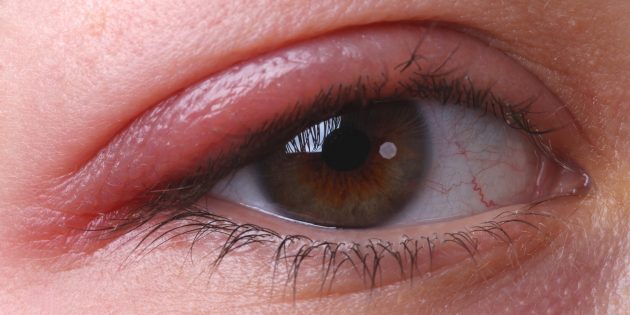
Глаз при блефарите / betanclinics.nl
Два-четыре раза в день промывайте больное веко водой с мылом и закапывайте в глаз мирамистин. Не пользуйтесь макияжем и контактными линзами, пока блефарит не пройдёт.
Чтобы уменьшить воспаление, намочите мочалку тёплой водой и приложите к веку на пять минут. Делайте это два-три раза в день.
Обратитесь к офтальмологу, если через двое суток вы не заметили никакого улучшения.
Это воспаление Sty сальной железы у края века, похожее на фурункул или прыщ с белой точкой гноя в центре. Болезнь вызывают бактерии, которые попадают в глаз с немытыми руками или контактными линзами. Помимо зуда, человек жалуется на болезненность и припухлость века, глаза слезятся. Ячмень не нарушает зрение и обычно проходит самостоятельно.
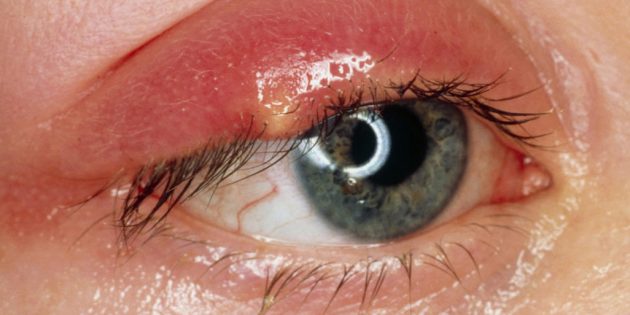
Глаз с ячменем / babycenter.com/
Достаточно поддерживать чистоту глаза, чтобы инфекция не распространялась дальше. Для этого два-три раза в день промывайте веко тёплой водой с мылом и закапывайте мирамистин. Не носите контактные линзы и обходитесь без макияжа, пока ячмень не пройдёт. Чтобы облегчить боль, два-три раза в день прикладывайте к веку смоченную в тёплой воде мочалку на пять минут.
Посетите офтальмолога, если состояние не улучшается через двое суток или краснота и отёк переходят за пределы века.
Читайте также:


