Что такое артродез шопарова сустава
Артродез голеностопного сустава – оперативное вмешательство по искусственному сращению сочленяющихся суставных поверхностей голеностопа в физиологически выгодном для функционирования ноги положении. Основной целью хирургического лечения является придание опоропрочности проблемной зоне посредством полного блокирования ее подвижности (создания анкилоза). Обездвиживание достигается за счет жесткого соединения примыкающих концов костей сустава между собой специальными фиксаторами из металла (спицами, винтами, штифтами и пр.). Это позволяет прочно срастись суставным поверхностям друг с другом под нужным углом, то есть, привести сочленение в полное неподвижное состояние, что поможет пациенту избавиться от сильной боли и нестабильности стопы.
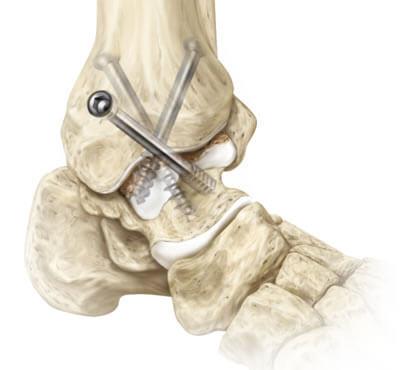
Травмы голеностопа сустава
Главное предназначение голеностопного сустава, образованного большеберцовой, малоберцовой и таранной костями, – быть надежной опорой для скелетно-мышечного аппарата. Этот отдел ноги должен стабильно выдерживать почти 90% от всей массы тела, когда человек стоит или выполняет в вертикальном положении любого рода физическую деятельность. Помимо опорных функций, сустав обеспечивает амортизацию конечности, разнообразные движения стопы в нормальной амплитуде:
- сгибание;
- разгибание;
- отведение;
- приведение;
- вращение.
Стабильную работу костного сочленения гарантирует здоровое состояние образующих его связок, костей, хрящей, мышц. Если хотя бы одна единица сустава выходит из строя, нарушается не только его работоспособность, но и происходит разбалансировка функций всего опорно-двигательного аппарата. Болезни голеностопного сочленения губительно отражаются на способности к передвижению, ведут к ухудшению походки, часто доводят человека до инвалидности. Нередко серьезные патологии, при которых может потребоваться артродез, начинаются с банальных травм, локализирующихся в данной зоне:
- ушибов;
- вывихов и подвывихов;
- переломов лодыжки;
- нарушения целостности пяточной кости;
- связочной дисторсии (растяжений, надрывов связок и пр.).
Поражения травматической природы чаще возникают вследствие прямого воздействия механической силы, что провоцируют локальные удары, падения с высоты, неудачные прыжки, резкие ротационные развороты. В конце концов, человеку иногда достаточно просто поскользнуться на скользкой поверхности или споткнуться, чтобы случилось повреждение составляющих структур голеностопного отдела.
Любые травматические поражения требуют своевременной диагностики и безотлагательной терапии. Спустя некоторый период травма, если не была оказана в свое время надлежащая медицинская помощь, дает о себе знать уже нешуточными последствиями. Патологии, ставшие результатом старой травмы, на фоне мнимого благополучия проявляются внезапным возникновением болей и нарастающей ограниченностью локомоторного, опорного потенциала. Люди не понимают, что случилось, откуда появился дискомфорт, а причиной оказывается былая травма.
Запомните! Сложные дегенеративно-дистрофические процессы, зачастую необратимые, преимущественно развиваются не сами по себе, а диагностируются как посттравматическое осложнение. Наиболее частые патологии посттравматического генеза с серьезным прогрессирующим течением – это артрит и остеоартроз.
Артроз, в свою очередь, является последствием артрита. Вот такой вот цепной механизм развития сложной клинической ситуации. От травмы до деформирующего остеоартроза (ДОА) несложно дойти за пару-тройку лет. Но если травму несложно вылечить консервативно, то с артрозом голеностопного сустава все иначе – это неизлечимая болезнь, которая критически угнетает качество жизни, негативно влияет на статику и динамику всей конечности.
Показания к проведению операции
Блокирование двигательных функций голеностопного сегмента путем костного сращения назначается при выявлении таких патологических состояний, как:
- вторичный (посттравматический) и первичный артроз 3-4 ст.;
- тяжело протекающий хронический артрит, в том числе по ревматоидному типу;
- постоянная боль в голеностопе и/или отдающая в коленный сустав, которая усиливается даже при несущественных нагрузках;
- выраженная хромота на почве деформации сустава;
- стойкое нарушение опороспособности стопы, выражающееся невозможностью стать в полном объеме на ногу из-за слабости голеностопного аппарата, разболтанности;
- сильная сгибательно-разгибательная контрактура сустава;
- парезы и параличи мышц голени, которые развились на фоне перенесенного в прошлом полиомиелита;
- неправильно сросшийся перелом, псевдоартроз.
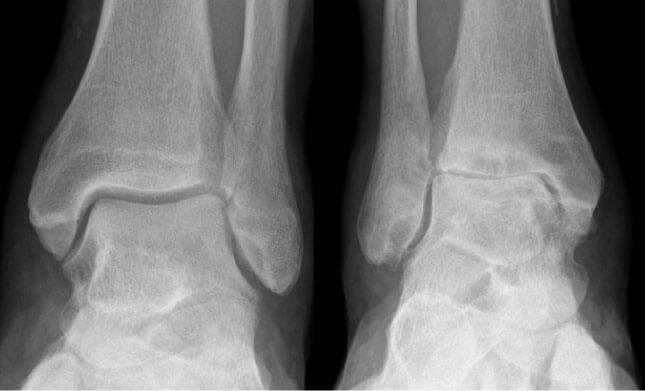
Артроз левого сустава. Суставная щель очень мала.
Противопоказания к артродезу голеностопного сустава
Артродезирование использовать в двигательно-опорном сегменте голеностопа не рекомендуется, если:
- пациент находится в том возрасте, когда костно-мышечная система продолжает активно расти (до исполнения 12 лет операция строго противопоказана);
- в суставе обнаружены свищи нетуберкулезного генеза;
- определены активные инфекционно-воспалительные процессы в зоне предполагаемого вмешательства или любые общие инфекционные болезни в фазе обострения;
- больной страдает тяжелыми формами легочной, почечной или сердечной недостаточности;
- присутствует хроническое заболевание в стадии декомпенсации (сахарный диабет и пр.);
- выявлена непереносимость на препараты анестезиологического предназначения.
Виды оперативного вмешательства
Когда износ и деформация сустава слишком сильные, это может стать препоной и для проведения замены суставного блока эндопротезом. Поэтому даже при всем желании поменять больной сегмент на искусственный аналог не всегда сделать реально. В этом и всех описанных ситуациях выше остается один выход – применить операцию по артродезу. Она позволит стабилизировать голеностоп и сократить болевую симптоматику до минимума, тем самым значительно улучшить качество жизни пациента. Существует несколько методов оперативного вмешательства.
- Внутрисуставный. В процессе хирургии выполняется вскрытие капсулы сустава с последующим удалением поврежденного гиалинового хряща с поверхностей костных элементов. После репозиции костей в выгодном положении выполняется их фиксация металлическими приспособлениями.
- Внесуставной. Фиксирование костей сочленения только при помощи укладки костного трансплантата, при этом хрящевые покровы резекции не подлежат.
- Комбинированный. Эта техника подразумевает сочетание в одном хирургическом процессе двух способов: внутрисуставного и внесуставного. Так, хрящевые структуры с сустава полностью счищаются, внедряется аутотрансплантат, который фиксируют специальными металлическими пластинами.
- Компрессионный. Операция заключается в сдавливании сочленяющихся поверхностей аппаратом компрессионного или компрессионно-дистракционного типа для дальнейшего их сращения. Широко применяемые конструкции – аппараты Илизарова, Гришина, Волкова-Оганесяна. Удаление хряща не исключается. Вживление костного трансплантата для способа компрессии не требуется.
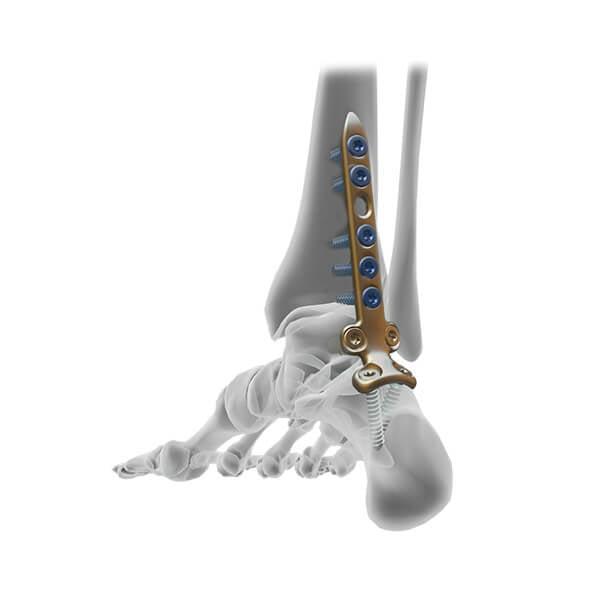
Подготовка пациента к артродезу голеностопа
Планируя данный вид оперативного лечения, предельно значимо произвести оценку всех сочленений, соседствующих с проблемной областью. Это необходимо, чтобы понять, насколько соседние сегменты способны принять на себя более увеличенный комплекс нагрузки. Так как двигательный потенциал голеностопного сустава заблокируется после операции, рядом расположенные подвижные соединения, естественно, будут больше нагружены. Особенно важно достоверно оценить состояние таранно-ладьевидного сочленения, ведь как раз на этот центральный сегмент стопы придется максимальная доля нагрузки. На положительный эффект от артродезирования можно рассчитывать сугубо при отсутствии дегенеративного патогенеза в нем.
Добро на оперирование пациента дается только после комплексного обследования с подтверждением явной необходимости использования данной медицинской помощи при отсутствии противопоказаний. Пациенту назначают прохождение ряда диагностических мероприятий:
- развернутые анализы крови и мочи, включая биохимию;
- рентген, МРТ или КТ сустава в нескольких плоскостях;
- исследование на ВИЧ, сифилис, гепатит;
- флюорография и электрокардиография;
- осмотр у узкопрофильных врачей (кардиолог, пульмонолог и пр.);
- консультация анестезиолога.
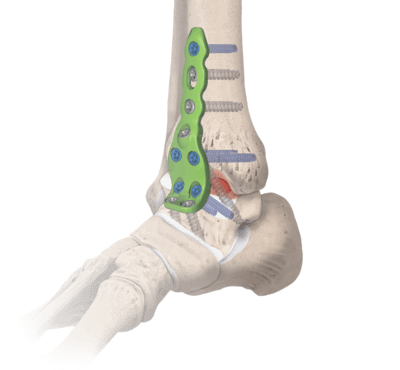
За неделю до предполагаемой даты вмешательства следует остановить применение препаратов с противовоспалительным действием (НПВС) и средств, которые обладают кроворазжижающими свойствами. Накануне хирургии пищевой рацион должен быть легким, за 6-8 часов прекратить употребление пищи.
Внимание! Заранее позаботьтесь, чтобы по вашему прибытию домой из стационара жилое пространство было подготовлено. Следует убрать напольные ковры, дорожки и шнуры с полов, о которые можно зацепиться ногой и упасть. Предметы и вещи первой необходимости разместите в легкодоступных местах. В ванной комнате необходимо постелить нескользкие коврики из резиновых или силиконовых материалов на липучках и т. д.
Проведение операции
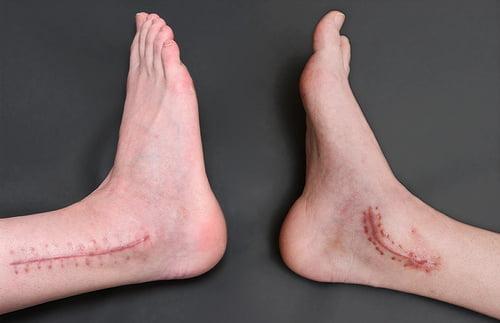
Артродез голеностопного сустава по традиционной методике выполняется под общим наркозом открытым способом. Операционные манипуляции под контролем артроскопа могут быть выполнены под спинальной анестезией. На осуществление сеанса требуется в среднем 2-3 часа интраоперационного времени. Рассмотрим принцип проведения классической тактики.
- На нижнюю треть бедра накладывается пневматический жгут. Далее создают доступ, совершая скальпелем линейный кожный разрез вдоль сустава. Разрез равен примерно 10 см.
- На следующем этапе выполняется вскрытие и надежная супинация сустава, которая облегчит работу с очередными манипуляциями.
- Затем подготавливаются поверхности большеберцовой и таранной костей. Подготовка включает резекцию хрящевых тканей хирургическим долотом, удаление окостенения.
- Дальше стопа выводится из порочного положения. Большеберцовый элемент и таранный компонент плотно сопоставляют друг с другом в удобной с точки зрения физиологии позиции. Достигнутая позиция скрепляется металлической конструкцией необходимого типа.
- Используемые операционные ходы на завершающем этапе закрывают при помощи послойного ушивания мягких тканей с оставлением дренажа.
В случаях сильной деформации может быть применена остеотомия малой берцовой кости. Обширные костные потери возмещаются трансплантатами – фрагментами аналогичного биологического материала, взятыми у пациента из гребня повздовшной кости.
Если использовались наружные системы фиксации, например, аппарат Илизарова, гипсование не применяется. При установке внутренних металлических имплантов, на прооперированную конечность ставят гипс. До тех пор, пока анкилоз не состоится, пациент находится в гипсовой повязке. Скорость костного сращения у каждого отдельного пациента может отличаться в силу физиологических особенностей организма. Полностью срастается и обездвиживается сустав через 3-6 месяцев после операции.
Реабилитация голеностопного сустава
После артродеза, осуществленного в области голеностопа, с первых суток начинают проводить занятия лечебной физкультуры. Они будут препятствовать развитию атрофии мышц, оказывать профилактику тромбообразования и не допускать появления застойных явлений в легких. При достаточно длительной иммобилизации конечности и низком уровне активности пациента без адекватной физкультуры можно прийти к весьма плачевным результатам.
ЛФК в раннем периоде это дыхательная гимнастика, изометрические упражнения для поддержания и укрепления голенных и бедренных мышц. Упражнения выполняются под наблюдением методиста по физической послеоперационной реабилитации. Гимнастика предусматривает постепенное увеличение нагрузки и введение новых упражнений в соответствии с самочувствием пациента и сроками восстановления.
Обязательным для реабилитации является медикаментозное лечение, включающее:
- высокоэффективную терапию против образования инфекционного патогенеза;
- применение симптоматических препаратов;
- использование медикаментов от тромбоэмболических осложнений.
Со вторых суток пациента стараются уже вертикализировать. Ходить разрешается только с опорой на костыли, не допуская нагрузки на прооперированную конечность. Не ранее чем после появления первых признаков анкилоза, а это примерно через 6 недель, разрешается частично включать щадящую осевую нагрузку на больную ногу. Нормально пробовать ходить пациент сможет не раньше чем по истечении 4-6 месяцев. Снятие металлоконструкций обычно назначается через 6-12 мес. Внутренние фиксаторы не всегда нуждаются в извлечении.
Осложнения артродеза голеностопного сустава
Частота осложнений после стандартной операции с широким открытием сустава, как показывает клинический опыт, на порядок выше, чем после артроскопических вмешательств. Приведем некоторые сравнительные данные о негативных реакциях для двух видов процедур (без применения внешних фиксаторов), обнаруженных в течение первых 3 недель:
- флеботромбоз выявляется в 22% случаев после открытого артродеза голеностопа, в 1,8% после малоинвазивного вмешательства;
- раневая инфекция развивается примерно у 12% больных, тогда как риски после артроскопии практически отсутствуют (
Когда соглашаться на операцию

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
При развитии патологических изменений в хрящевой ткани, связках или менисках функция сустава постепенно утрачивается – пациента беспокоят боли, развивается отёк и воспаление. Нередко клиника усугубляется нарушением кровообращения в суставе. В результате хрящ разрушается, его поверхность истончается и деформируется.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
На начальных этапах возможно восстановление сустава традиционной терапией в виде приёма медикаментов, физиотерапией и лечебной гимнастикой. Если пациент запустил заболевание, единственный выход – хирургический метод лечения.
Артродез должен проводиться только, когда пациенту невозможно установить искусственный протез по причине слабости костной ткани или отторжению имплантата организмом.
Основные показания для артродеза:
- Выраженная нестабильность в суставе – при прогрессировании некоторых патологических болезней суставная щель уменьшается. Связки не укорачиваются, снижается фиксация костей конечности. В результате развиваются патологические вывихи подвывихи, требующие хирургического вмешательства;
- Артрит – на начальных стадиях прогрессирование можно замедлить приёмом медикаментов и общеукрепляющими процедурами, но если пациент не выполняет рекомендации врача – со временем болезнь вызывает необратимые изменения в суставе, которые требуют операции;
- Артроз – быстро прогрессирующее заболевание, нередко слабо поддающееся лечению. При развитии нарушений подвижности и выраженных деформаций ноги – показан артродез;
- Остеоартроз – поражение хрящевой ткани и её отмирание деформируют сустав, что приводит к хирургическому лечению;
- Нарушения при срастании околосуставных переломов – если после травмы кость срастается так, что подвижность сустава невозможна – необходим артродез;
- Аномалии развития – при некоторых врождённых патологиях возникает неполноценность функционирования суставов, могут появляться также врождённые подвывихи. В данном случае показана операция;
- Другие причины – серьёзные осложнения от некоторых заболеваний, вызывающие необратимые поражения соединительной ткани, приводящие к деформации суставов и нарушению подвижности вплоть до анкилоза.
Данная операция приводит к инвалидности – кости скрепляются, формируется жёсткое межкостное соединение. Этот хирургический метод назначается при невозможности проведения более современной операции – артропластики. Обездвиживание некоторых суставов не вызывает ощутимого дискомфорта – при операции на подтаранном суставе пациент быстрее адаптируется, чем при артродезе голеностопа, где человеку придётся долго учиться ходить по новым правилам.
Зачем нужен артродез и его виды
Основной целью артродеза является фиксация поврежденного элемента сустава. В результате его проведения кости соединяются между собой, теряя возможность двигаться. Таким образом, удается избежать трения между ними и дальнейшей деформации тканей.
Артродез применяется только в самых крайних случаях, когда даже эндопротезирование невозможно. Ведь в итоге сустав обездвиживается – сохраняется лишь его опороспособность.
Операция проводится под общим наркозом и длится от двух до пяти часов. Ход ее зависит от вида вмешательства, которое было выбрано. Тип артродеза зависит от особенностей недуга, с которым ведется борьба.
А варианты существуют такие:
- Внутрисуставный. При нем вскрывают суставную капсулу и удаляют пораженный хрящ, а также в некоторых случаях его прослойку (выскабливание кости).
- Внесуставный. Капсулу при нем не вскрывают. В сустав вживляют костный трансплантат.
- Компрессионный. Он может быть как внесуставным, так и внутрисуставным. Кости при нем соединяются с использованием специального компрессионного аппарата (сильно сдавливаются при помощи него).
- Смешанный. При нем удаляется хрящ, вживляются костный трансплантат и штифт. Все это делает закрепление сустава более надежным.
Более подробно о данном типе фиксации рассказано на видео в этой статье.
Рассматриваемое хирургическое вмешательство проводится только в тех случаях, когда восстановить двигательную активность сустава нереально. Это возможно при различных заболеваниях.
Вот самые распространенные:
Противопоказаниями же к проведению артродеза, как гласит медицинская инструкция, являются:
Артродез классифицируют не только с точки зрения техники проведения, но и с учетом участка, подвергаемого хирургическому вмешательству. Так, например, чаще всего операции проводят на голеностопном суставе.
Обычно их причиной становятся гнойные остеоартриты. После вмешательства полностью исчезает болевой синдром.
Выше мы уже указывали, что трехсуставной артродез при паралитических деформациях часто комбинируют с пересадкой мышц и лавсанодезом.
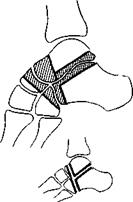
Показания к операции: паралитические и врожденные деформации стопы, деформирующий, чаще всего посттравматический, артроз суставов предплюсны.
Положение больного на спине; нога — на плоском валике, на бедре или верхней трети голени — жгут Обезболивание — наркоз или внутрико-стная анестезия.
Техника операции Делают слегка дугообразный разрез, начинающийся позади наружной лодыжки, переходящий на наружнотыльную поверхность стопы и заканчивающийся в области II клиновидной кости После рассечения кожи и подкожной клетчатки перевязывают и пересекают подкожные вены Продольно рассекают собственную фасцию у наружного края сухожилий общего разгибателя пальцев и элеватором отводят их кнутри; при этом стопу нужно слегка разогнуть.
Далее следует очень важный момент операции, на котором в прежних руководствах не фиксировалось внимание Острым прямым долотом нужно отделить от тыльно-наружного отдела пяточной кости мышечное брюшко коротких разгибателей пальцев стопы вместе с тонкой кортикальной пластинкой и отвести его крючком дистально В конце операции этот лоскут будет необходим для удержания в сопоставленном положении костей.
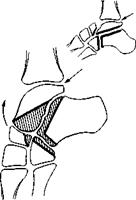
После этого открывается доступ к шопарову суставу и sin.us tarsi Скальпелем и желобоватым долотом удаляют все мягкие ткани из последнего Рассекают капсулу шопарова сустава В зависимости от деформации стопы при резекции суставных концов костей можно одновременно иссечь нужной величины и формы клин С резецированных участков костей операционная сестра удаляет хрящ, а кости сохраняет во влажной салфетке Резецируют передние фасетки таранно-пяточного сустава Стопе придают варусное положение Отводят кзади элеватором сухожилия малоберцовых мышц и резецируют задние фасетки таранно-пяточного сустава Важно, чтобы был удален весь суставной хрящ.
После проверки правильности положения стопы на сопоставляемых поверхностях, в том числе в sin.us tarsi, делают зарубки Ассистент.
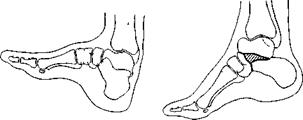
160 Трехсуставной артродез стопы.
а — типичный, б — по Ламбринуди, в — по Митбрейту.
.
удерживает стопу в правильном положении, а оперирующий все свободные между костями пространства заполняет костными мелкими трансплантатами, полученными при резекции суставов (рис 160, а) Затем приступают к ушиванию раны Прежде всего подшивают мышечное брюшко разгибателей пальцев Накладывают швы на собственную фасцию, подкожную клетчатку, кожу, однако перед этим непосредственно к кости подводят тонкий катетер, который выводят через прокол кожи вне раны Эвакуация гематомы по катетеру совершенно изменила течение послеоперационного периода Самое главное, что исчезло такое осложнение, как краевой некроз кожи, который значительно затягивал лечение больных Больные перестали лихорадить и испытывать боли.
Операцию заканчивают наложением на ватно-марлевую подкладку циркулярной гипсовой повязки до середины бедра Повязку тут же рассекают по передней поверхности на всем протяжении После снятия швов на 10—12-й день гипсовую повязку меняют и оставляют ее на 2 мес Очень важно при наложении этой повязки правильно установить стопу; в противном случае анкилоз наступит в порочном положении ее.
При выраженной конской и пяточной деформациях стопы предложены специальные методы трехсуставного артродеза.
Операция Ламбринуди Показание — конская паралитическая стопа В отличие от типичного трехсуставного артродеза, косо резецируют головку таранной кости и нижний угол ладьевидной кости При сопоставлении костей ладьевидную кость резецированной поверхностью накладывают на шейку таранной кости, в результате чего последняя принимает эквинусное положение и задний отросток ее, упираясь в задний край большеберцовой кости, ограничивает сгибание стопы (рис 160, б).
Таранно-шеечный артрориз по Митбрейту Показания — пяточная паралитическая стопа Делают 2 разреза — один дугообразный по тыльно-наружной поверхности стопы, другой — по краю ахиллова сухожилия Выделяют и отсекают возможно дистально сухожилия малоберцовых мышц При резекции суставов сохраняют хрящ на головке таранной кости.
Далее широким плоским долотом сбивают задневерхний отдел с суставной поверхностью пяточной кости Сдвигая с помощью элеватора стопу кзади, вывихивают головку таранной кости на ладьевидную с таким расчетом, чтобы передний край большеберцовой кости упирался в шейку таранной кости Пространство между таранной и передним отростком пяточной кости заполняют участком костной ткани, сбитым ранее с пяточной кости (рис 160, в) Затем, удерживая стопу в эквинусном положении, укорачивают ахиллово сухожилие и пересаживают сухожилия малоберцовых мышц на пяточную кость, фиксируя их трансоссально.
Устранение деформации стопы шарнирно-дистракционным аппаратом Волкова—Оганесяна.
С помощью шарнирно-дистракционного аппарата Волкова — Оганесяна возможно закрытым путем устранить деформацию стопы и вызвать анкило-зирование суставов.
Показания к операции: врожденные и приобретенные, чаще всего паралитические деформации стопы Обезболивание — обычно внутрико-стная анестезия.
Техника наложения аппарата Проводят в поперечном направлении пять спиц Первую осевую спицу проводят через центр вращения таранной кости и закрепляют на осевой скобе аппарата Вторую спицу проводят через пяточную кость и закрепляют на специальной полускобе, которая фиксируется к осевой скобе Две спицы проводят через болыпеберцовую кость и закрепляют на поворотных скобах Пятую спицу проводят через плюсневые кости вблизи их головок, начиная с I плюсневой кости и заканчивая пятой Эту спицу фиксируют в замыкающей скобе (см рис 158).
Сразу на операционном столе осуществляют начальную небольшую коррекцию деформации Через 4—5 дней, когда стихнут боли, начинают постепенно устранять все компоненты деформации В течение дня дробно подкручивают соответствующие гайки аппарата из расчета 1 '/2—2 оборота в сутки Обычно через 4—5 нед удается полностью устранить деформацию.
Дальнейшие действия зависят от плана лечения и конечной цели его Если стремятся сохранить подвижность в голеностопном суставе, то осуществляют дистракцию и проводят в течение 3—4 нед разработку движений, пользуясь шарнирным устройством аппарата Затем аппарат снимают и изготовляют тутор из поливика, который легко входит в обувь В таком туторе больной ходит с полной нагрузкой конечности По изготовлении ортопедической обуви нужда в туторе для ходьбы отпадает, однако на ночь стопу необходимо фиксировать на период до года В течение реабилитационного периода решается вопрос о целесообразности проведения операций— пересадки мышц, лавсанодезе.
Если конечной целью лечения является получение анкилоза голеностопного и таранно-пяточного суставов, в течение 4 нед после устранения деформации осуществляют постепенную компрессию, установив стопу под углом 100—110° в зависимости от функциональной необходимости Затем аппарат стабилизируют и больной еще 2 мес ходит с нагрузкой конечности После этого аппарат снимают, заказывают ортопедическую обувь и до изготовления ее накладывают гипсовый сапожок с каблуком В дальнейшем до года больной ходит в ортопедической обуви, причем на ночь стопу фиксируют лонгетой из поливика.
Дата добавления: 2015-06-12 ; просмотров: 7124 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Что такое артродез. Виды, преимущества и недостатки
- Внутрисуставной;
- Внесуставной;
- Комбинированный;
- Удлиняющий;
- Компрессионный.
Артродез: этапы проведения операции — резекция суставных головок, фиксация костей и сращение
Внутрисуставной артродез заключается в удалении хрящей и дальнейшем сращивании костных поверхностей.
При проведении внесуставного артродеза хрящевые поверхности не удаляются, кости соединяются и фиксируются посредством специального костного трансплантата.
Комбинированная методика: удаление хрящевой ткани и применение костного трансплантата или медицинских металлических фиксаторов одновременно.
Компрессионный артродез — производится скрепление костей путём сдавливания (компрессии) суставных поверхностей посредством специального оборудования, например, аппарата Гришина, Илизарова, Калнберза, Волкова — Оганесяна.
Аппарат Илизарова предназначен для наружной фиксации костных элементов
Аппарат Илизарова — это медицинское приспособление, предназначенное для длительной фиксации, дистракции (растяжения) и компрессии (сжатия) костных фрагментов. Устройство было изобретено хирургом Илизаровым ещё в 1952 году и с тех пор успешно применяется в хирургии и травматологии.
В основе удлиняющего артродеза лежит искусственный перелом. После перелома костные элементы фиксируются в физиологически выгодном положении и вытягиваются с помощью аппарата Илизарова.
Внутрисуставное вмешательство проводят при артритах, артрозах в стадии ремиссии, внесуставное — при поражении суставов и костной ткани туберкулёзной инфекцией, когда вскрытие сустава может спровоцировать обострение процесса и перехода заболевания в активную фазу. Комбинированный вид артродезов показан при обширных дефектах суставов, когда площадь соприкосновения суставных концов слишком мала. Компрессионный метод показан, если в суставе на момент лечения или в анамнезе есть инфекция.
У костнопластического типа артродеза, когда применяют донорские или аутотрансплантаты, имеются недостатки в виде высокого риска инфицирования или не приживления пересаженной костной ткани.
У компрессионного метода есть ряд определённых преимуществ перед другими:
- хирургическое вмешательство проводится в меньшем объёме;
- нет необходимости в гипсовой иммобилизации;
- кости сращиваются быстрее за счёт их сжатия.
Однако и у этого вида артродеза есть недостатки в виде риска возникновения спицевого остиомиелита, возможности сдвига фиксирующих стержней, а удаление конструкции — довольно неприятная и болезненная процедура. К тому же пациенты с аппаратами внешней фиксации должны находиться под врачебным контролем.
Острый артрит голеностопного сустава
Во время обострения артрит голеностопного сустава проявляется мощными болями, краснотой, опуханием и локальным увеличением температуры. Движение или опора на ногу стают слишком болезненными. Заниматься самолечением или игнорировать недуг нельзя, иначе он перетечет в хронический фазис.
Реактивный и гнойный артрит голеностопного сустава – последствия урогенитальных и кишечных инфекций, внедрения в кровь или плазму болезнетворных микроорганизмов: бледной спирохеты, хламидий, стафилококков, стрептококков, гонококков. Также воспалительный отклик организма возможен после фурункулеза или гриппа.
При аллергии, патология тоже выявляется остро. Она разгорается через 1-2 недели после взаимодействия с аллергеном: цветочной пыльцой, шерстью животных, пищевыми добавками и т.д. Улучшение наступает быстро, сразу после исключения контакта с раздражителем.
К остро текущей группе относятся ревматоидный и псориатический артрит голеностопного сустава, поскольку их развитию предшествует патогенное инфицирование и кожные реакции.
Терапевтическая методология подбирается, зависимо от положения больного и степени запущенности проблемы. Лечение острого артрита голеностопного сустава содержит:
- Противодействие лекарствами. Противобактериальные, антивирусные, болеутоляющие и жаропонижающие медпрепараты. Терапия направлена на подавление возбудителей инфекции, обезболивание и возвращение мобильности.
- Немедикаментозные меры. Сбалансированная диета, специально разработанная физзарядка, физиопроцедуры.
- Хирургическое вмешательство. Вскрытие или прокалывание суставного соединения, откачивание гноя. Для уничтожения гноеродной микрофлоры прибегают к антибиотикотерапии.
В обостренной форме может протекать поражение одной (артрит левого голеностопного сустава, артрит правого голеностопного сустава), либо обеих конечностей единовременно.
Показания к проведению операции
Артродез — серьёзное хирургическое вмешательство с определёнными негативными последствиями, поэтому врач тщательно взвешивает все за и против перед тем как рекомендовать её проведение пациенту. Операция проводится в том случае, если нет возможности сделать эндопротезирование больного сустава, что является более передовой медицинской методикой.
Показанием к проведению артродеза являются такие состояния:
- артрит, сопровождающийся сильными болями;
- хронический артроз или остеоартроз;
- неправильно сросшиеся переломы;
- врождённые дефекты развития суставов;
- поражение суставов в результате инфекционных заболеваний, например, полиомиелитом;
- патологические вывихи;
- туберкулёзный артрит (в стадии ремиссии).
Артродез показан при воспалении суставов, которое сопровождается сильными болями
Операция может проводиться на крупных и мелких суставах:
- тазобедренном;
- голеностопном;
- коленном;
- подтаранном;
- плюснефаланговом;
- плечевом;
- лучезапястном.
Когда оперироваться противопоказано
Несмотря на всю простоту методики, существует несколько противопоказаний к данному виду хирургического лечения:
- Возрастной критерий – дети младше 12-ти лет и пожилой возраст старше 60-ти лет. У ребёнка костный компонент до конца не созрел – искусственный анкилоз может не сформироваться. В старческом возрасте регенерация костной ткани слабая – послеоперационная область может не выдержать повседневной нагрузки;
- Присутствие инфекционного заражения, нагноений или свищей – для артродеза необходима высокая регенерация костной ткани, а при наличии данных заболеваний она сильно снижена;
- Нестабильное и тяжёлое состояние больного – в данном случае реабилитация будет продолжительная, возрастает риск развития негативных последствий.
Хирургическая процедура запрещена если:
- возраст пациента меньше 12 лет;
- общее самочувствие неудовлетворительное;
- возраст пациента больше 60 лет;
- имеются гнойные поражение сустава;
- есть свищи.
Чтобы обострение артроза не приобрело осложненную форму и не понадобилось делать операцию, лучше вылечить раннюю стадию болезни. Также для предупреждения артроза следует систематически осматриваться у ортопеда и хирурга.
В каких случаях оперировать нельзя
К проведению вмешательства есть определённые противопоказания:
- не проводится в детском возрасте до 12 лет, а также пожилым людям за 60;
- у больного есть незаживающие свищи нетуберкулёзной этиологии;
- имеется воспалительный процесс в суставах со склонностью к нагноениям;
- тяжёлое общее состояние пациента: системные инфекционные заболевания;
- злокачественные опухоли.
Ограничением к проведению операции являются заболевания опорно-двигательного аппарата, которые быстро прогрессируют: остеопороз, остеомиелит, болезнь Педжета, остеопения.
Как проводится операция
Выбор методики зависит от сустава, на котором будет проводиться операция и от степени его поражения. За неделю до вмешательства пациент должен прекратить приём лекарств для разжижения крови (например, Варфарин), не принимать Аспирин и другие нестероидные противовоспалительные препараты. За сутки перед операцией больному можно принимать только лёгкую пищу, а в день проведения есть нельзя. Длительность процедуры составляет от 2 до 5 часов в общей сложности. Операцию проводят под анестезией — общей или спинальной, когда обезболивается только нижняя часть тела.
Операция длится в общей сложности от 2 до 5 часов в зависимости от применяемой методики
Для этого сустава может использоваться любой вид артродеза. Во время манипуляции удаляются все повреждённые ткани, окружающие сустав, обрезаются хрящи с головки бедренной кости и вертлужной впадины. Если головка бедренной кости поражена воспалительным процессом и неработоспособна, её тоже могут удалить. Очищенные от хрящевой ткани кости плотно фиксируют. Для более жёсткого сцепления могут использовать металлические крепления. Для того чтобы избежать сдвига костей, после операции больному накладывают большую гипсовую повязку — от груди до ступни прооперированной ноги и до половины здоровой ноги. Гипс накладывается на 3 месяца. Затем его снимают и делают контрольные рентгеновские снимки. Если сращивание костей происходит благополучно, больному накладывают новый гипс, захватывая тело от груди и больную ногу, без здоровой ноги, ещё на 3–4 месяца. Ходить прооперированный может только через полгода после вмешательства, при этом должен использовать специальное ортопедическое устройство до окончательного образования прочного анкилоза. В это время больному показана специальная лечебная гимнастика.
Артродез тазобедренного сустава с применением фиксатора Ткаченко
На колене операция проводится в большинстве случаев внутрисуставным методом. Сустав вскрывают, удаляют хрящевую ткань и совмещают кости, при этом ногу сгибают под углом. Между костей помещают надколенник для более эффективного сращивания. После операции накладывается гипс, который снимают через 4–5 месяцев. Если при операции на колене используют внесуставной метод, то применяют донорский костный материал или аутотрансплантат из собственной большеберцовой кости больного.
Артродез коленного сустава — фиксация костей при помощи стальных спиц
Применяют внесуставной, внутрисуставной или компрессионный артродез. При внесуставном методе для создания анкилоза используют аутотрансплантат из лопаточной или плечевой кости. Затем на отведённую под углом конечность накладывается гипс сроком на 3–4 месяца. При внутрисуставном методе вскрывают сустав, срезают хрящевые ткани и фрагменты плечевой кости, фиксируют в определённом положении. Могут использовать для более эффективного сращивания костей трансплантаты, специальные спицы или металлические винты. После послойного ушивания раны накладывают гипсовую повязку. Компрессионный артродез проводят с помощью аппарата Илизарова. Очищенные от хрящевых поверхностей кости скрепляются специальными спицами и сдавливаются.
Виды фиксации при внесуставном артродезе плечевого сустава
Применяют все виды операции. Удаляют хрящи и скрепляют кости металлическими спицами, пластинами, стальными стержнями или костными трансплантатами. В ходе операции может быть использован эндоскоп, который вводится в оперируемую область через небольшие разрезы. Артроскопический метод является более щадящим. Гипс накладывается на 3–4 месяца, после больному могут быть назначены физиотерапевтические процедуры и лечебная гимнастика.
Фиксация стальными стержнями при артродезе голеностопного сустава
В этом случае применяют внутрисуставный метод. Операция занимает мало времени — в среднем около 50 минут. Разрез делают со стороны подошвы, срезают хрящевые ткани с костей и плотно фиксируют их посредством стальных пластин или стержней. Прооперированную ногу помещают в специальную пластиковую шину и держат в приподнятом положении несколько дней. Период восстановления после такой операции — 2–3 месяца. В дальнейшем больному нужно носить специальную ортопедическую обувь.
Артродез плюснефалангового сустава проводится с применением стальных стержней для фиксации
Эффективнее всего малоинвазивный способ проведения операции. Через небольшие разрезы вводят бор, которым обрабатывают суставные поверхности пяточной и таранной костей. Затем между ними формируют полость, в которую вводят аутотрансплантат и фиксируют.
Один из методов артродез подтаранного сустава — применение внешних фиксаторов
Реабилитация после операции
В послеоперационный период больному могут назначить анальгетики, по необходимости — антибиотики для профилактики гнойных осложнений. Гипсовая повязка обычно снимается через 3–6 месяцев в зависимости от того, на каком суставе проводился артродез. В некоторых случаях гипс нужно носить до года (меняется каждые 3 месяца с проведением контрольной рентгенограммы). Если операция проводилась на нижних конечностях, ходить первые 3 месяца можно только с помощью костылей, затем можно понемногу опираться на ногу.
Гипсовая повязка после артродеза не снимается длительное время
В восстановительный период больному назначают массаж, ЛФК и физиотерапию:
- электрофорез;
- УВЧ;
- магнитотерапию;
- лазеротерапию.
Возможные осложнения и последствия артродеза
В некоторых случаях операция может осложняться:
- кровотечением;
- занесением инфекции и развитием остеомиелита;
- повреждением нервов и парестезией, когда конечность утрачивает чувствительность;
- тромбозом глубоких вен нижних конечностей.
Факторы риска, способствующие развитию осложнений:
- хронические заболевания;
- слабый иммунитет;
- табакокурение;
- приём гормональных препаратов.
Иногда больному необходимо проводить повторную операцию. Если проводился артродез суставов нижних конечностей, у пациента изменяется походка, он вынужден хромать. После операции на тазобедренном суставе в процессе ходьбы усиливается нагрузка на поясницу и колени. Подъём и спуск по лестнице серьёзно затрудняются, человек испытывает дискомфорт в положении сидя. Больного начинают беспокоить боли в спине из-за повышенной на неё нагрузки.
При значительных изменениях, когда человек теряет способность самостоятельно себя обслуживать, при потере работоспособности больной получает инвалидность, группа которой устанавливается индивидуально.
Восстановительный период после операции занимает много времени
Течение болезни разделяют на 4 стадии
Начальная стадия, при которой помутнение не затрагивает оптическую зону, то есть помутнение заметно только в периферийной части. При этой форме ухудшение зрения незначительное. Кошки плохо различают детали предметов.
Незрелая (набухающая) форма – помутнение отчётливо заметно и локализуется в центральной части хрусталика. Нарушается реакция зрачка на свет. Приводит к значительному снижению зрительной функции. Животные видят только очертания предметов, плохо ориентируются в сумерках и темноте. Развитие незрелой катаракты может происходить годами.
Зрелая стадия. Изменение прозрачности затрагивает всю область хрусталика. Кошки плохо ориентируются в пространстве.
Перезрелая форма катаракты. Вызывает разжижение и распад волокон хрусталика, который приобретает белёсо-синюшный оттенок. Животные практически слепнут, натыкаются на предметы, не ориентируются в пространстве.
- Первая стадия – начальная, патологический процесс только начинается, зрение у питомца обычно не страдает.
- Вторая стадия – незрелая катаракта глаза у кошек, хрусталик частично мутнеет, предметы становятся размытыми.
- Третья стадия – зрелая, помутнение по всей зоне хрусталика, животное различает только светлое и темное, силуэты пропадают.
- Четвертая стадия – презрелая, волокна хрусталика распадаются, теряется эластичность, животное не различает даже свет и тень.
ПОДРОБНЕЕ: Лечение катаракты медом акации Лечение катаракты ВОССТАНОВЛЕНИЕ ЗРЕНИЯ
Если говорить о предрасположенности к заболеванию, то на первом месте окажутся животные старше 8 лет, далее идут кошки персидской, британской и шотландской пород, а также экзоты. А вот особи беспородных кровей практически не болеют данным заболеванием.
Читайте также:


