Что такое асептический некроз таранной кости лечение
На протяжении жизни мы сталкиваемся с серьезными угрозами собственному здоровью. Асептический некроз считают наиболее вероятным следствием переломов и нарушенного кровоснабжения таранной кости. Вылечить болезнь нелегко: по статистике неутешительные результаты лечения – не редкость.
Анатомия таранной кости

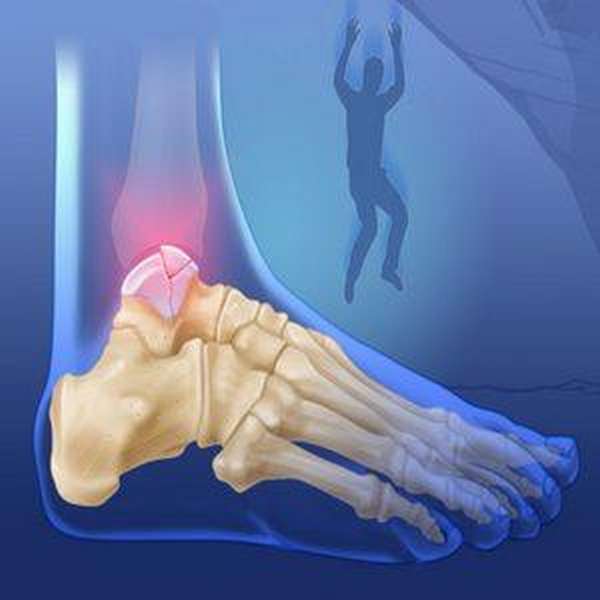
Таранная кость находится в стопе и формирует низ голеностопного сустава. Главной ее функциональной особенностью выступает передача веса тела на поврежденную стопу, а именно лодыжку, пятку, кубовидную кость. Последняя делится на несколько частиц – подтаранный блок, задний отросток и головку – и покрывается суставным хрящиком приблизительно на 60%.
Причины возникновения и стадии развития
Посттравматическая форма заболевания формируется сразу после перелома шейки таранной кости. Вывернутая лодыжка — это опасно, но переломовывихи с повреждением связочного аппарата – намного критичнее: при таком исходе некроз формируется в 99% случаев. Есть и другие факторы:
Причина также может крыться в применяемых медицинских процедурах: сложнейших хирургических операциях (трансплантация органов), диализе, химической или лучевой терапии.

Эксперты утверждают, что асептического некроза таранной кости голеностопного сустава не удается обнаружить примерно у 25% пациентов. Единичный фактор не приведет к прогрессированию болезни. На это способна лишь их совокупность , куда входит и сильнейшее утомление или нервное перенапряжение.
Есть несколько стадий прогрессирования патологии. На первичной структура костной ткани изменена незначительно: тазобедренный суставный участок полноценно функционирует, а боли отмечают периодически. На второй добавляется появление трещинок на головке рассматриваемого сустава. Для этого этапа характерна постоянная боль, ограниченность в движениях.
На третьей стадии человек не может двигаться из-за сильной боли. Отмечается вертлужная впадина, на фоне которой происходит атрофия мышц бедер и ягодиц, разрушается хрящ.
Четвертая стадия – самая опасная: помимо ограничения в движении начинается активное развитие некроза.
Симптомы заболевания
Иные симптомы отмечаются болью, хромотой, нарушением функциональности сустава (ограничение подвижности). Эти особенности свидетельствуют непосредственно о заболевании. Боль локализуется в паху, спереди на поверхности бедра либо на внутренней поверхности сустава. Также происходит атрофия в мягких тканях.
Диагностика

Для диагностирования заболеваний коленного сустава, головки бедра или стопы применяют медицинские методы обследования, позволяющие определить недуг и этап его прогрессирования. Среди главных:
- КТ (компьютерная томография);
- рентгенография;
- сканирование хрящей и костей.
Диагностика должна осуществляться на первичной стадии остеонекроза (появившегося вследствие перелома, ушиба и т.п.). Болезнь удается выявить не всегда, но все же исследование на ранний фазе провести необходимо. КТ должна стоять на первом месте, поскольку является наиболее эффективным способом определения конкретной стадии с максимальной точностью.
Лечение
Способы лечения заболевания различны. Первый вид – консервативный, второй – оперативный. Консервативный метод помогает замедлить развитие заболевания. Он включает в себя:
- снятие болезненных ощущений;
- уменьшение воспалительных процессов (путем приема нестероидных противовоспалительных средств и кортикостероидов);
- назначение физических упражнений (лечебная гимнастика, массаж для усиления сократительного функционирования мышц);
- применение терапевтических процедур;
- использование специальных ортопедических предметов (укладки, служащие для профилактического воздействия контрактур, и др.).

С медицинской точки зрения, остановить прогрессирование заболевания, даже на первичном этапе, практически невозможно.
Хирургическое вмешательство не должно являться панацеей, но другого способа вылечиться полностью не существует.
При частичном и тотальном асептическом некрозе лечение зависит от стадии болезни. На самых поздних используют артродез или эндо-протезирование. Эти операции способны снять боли, устранить патологию, установить правильно стопу, чтобы она была поставлена в удобном положении по отношению к колену. Дополнительно применяют трансплантацию кости и хондропластику.
Решение о том, как лечить болезнь надлежащим образом, принимает пациент после консультации врача.
При рассматриваемом недуге используют и народные методы. Хоть каждый случай индивидуален, восстановить кровоснабжение в головке кости все же нужно. С помощью несложных рецептов можно избавиться и от болей:
- Лечебный настой сабельника для суставов. Возьмите 50 грамм сухого растения, залейте водкой (1 бутылка), плотно закройте и спрячьте на 30 дней в темное место. Принимайте внутрь каждый день по 30 капель. Смесь также можно втирать в болящие суставы.
- Мятная мазь для суставов. Возьмите 50 грамм мяты, столько же эвкалиптового растения и листьев алоэ. Измельчите ингредиенты. Залейте их водой, проварите на плите, пока не образуется однородная смесь. Смазывайте пораженную поверхность перед тем, как лечь спать. Процедуру проводите, пока боли полностью не уйдут.
Дополнительную помощь окажет настойка фикуса. Возьмите листья и залейте их водкой. Втирайте в пораженный участок. Помните, что народная медицина – путь к облегчению неприятных ощущений.

Существует список продуктов, которые помогают уменьшить воспаление и замедляют процессы разрушения костей и хряща: все, что богато на омега-3 – лосось, скумбрия, тунец. Добавляйте в блюда льняное масло. Не забывайте и про овощи – брокколи, сладкий перчик, зеленые и темные листья салата.
Диетологи при заболевании разрешают употреблять нежирные сорта мяса: птица, крольчатина. Полезен и белок яйца. Ограничение в питании также есть. Диету назначают индивидуально каждому пациенту в зависимости от стадии болезни и применяемого лечения.
Реабилитация
При восстановлении после операции необходимо начинать день с расслабления мышц путем проведения лечебной гимнастики (в присутствии врача-инструктора).
Комплекс физических нагрузок подбирают индивидуально каждому пациенту, который будет выполнять их в дальнейшем самостоятельно (два-три раза за день).
Чтобы восстановить мышечную выносливость, пациента отправляют заниматься на тренажерах. Постепенно больной приобретает равновесие, уверенность в себе. Процесс реабилитации длиться около 6 месяцев после операции.
Стопа человека имеет 26 костей и состоит из трёх отделов: предплюсна, плюсна, пальцы.
Таранная кость (lat. talus. astragalus), является второй по величине костью предплюсны. Она соединяет голеностопный сустав с большеберцовой и малоберцовой костями. Функциональность кости заключается в сгибании, разгибании, отведении и привидении стопы. Именно эта кость берёт на себя основную нагрузку при беге.
Кость имеет сложную форму, состоящую из нескольких частей (головка, блок, задний отросток). Нижняя часть таранной кости соединяется с пяточной костью, а передняя с ладьевидной. Благодаря всем этим сочленениям она равномерно переносит вес тела на всю стопу. Таранная кость, является единственной костью в организме человека, которая на 60% покрыта суставным хрящом.
Что такое асептический некроз?
Асептический (аваскулярный) некроз, представляет собой омертвение костной ткани в результате нарушения кровоснабжения. Асептическим он называется, потому что развивается без присоединения инфекционных агентов. По сути, этот процесс является инфарктом кости.
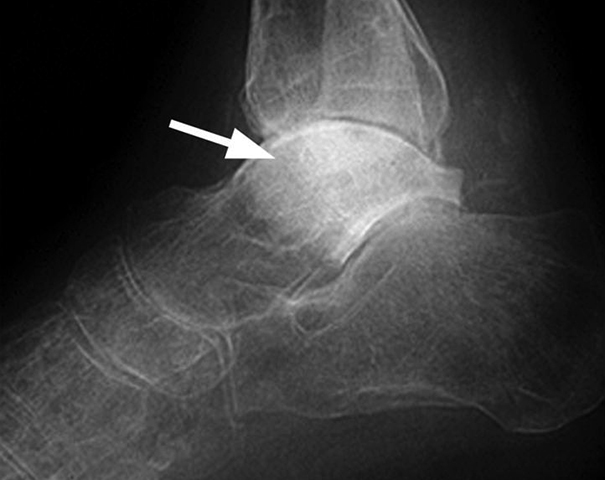
Чем это опасно?
Развитие асептического некроза сопряжено со значительными опасностями для здоровья человека. При отсутствии своевременного и грамотного лечения некроз полностью разрушит кость и приведёт к инвалидизации человека.
Причины возникновения
Возникновение некроза провоцируется стойким нарушением кровоснабжения в голеностопном суставе. Развитие подобного состояния возможно под воздействием следующих факторов:
- Перелом.
- Лишний вес.
- Спортивные нагрузки.
- Альпинизм, дайвинг (перепады атмосферного давления).
- Длительное применение глюкокортикоидов.
- Сахарный диабет.
- Некоторые виды анемии.
- Системная волчанка.
- Химиотерапия.
- Злоупотребление алкоголем.
Перелом таранной кости может возникать вследствии падения человека, прямого удара, резкого разгибания стопы, а также в результате падения на стопу тяжёлого предмета.
Классификация
В развитии асептического некроза выделяют 4 стадии:
- Поражение затрагивает не меньше 10% костной ткани. Болевые ощущения отсутствуют.
- Поражение проявляется развитием склеротических образований и кист. В костях могут образовываться трещины. Человек испытывает сильные боли. Подвижность ограничена.
- Поражено не менее 30-50% кости. Интенсивные боли с трудом купируются лекарственными средствами. Подвижность сильно ограничена.
- Поражено 100% костной ткани. Некроз распространяется на голень. Суставной хрящ расслаивается, формируются остеофиты (остроконечные костные разрастания). Требуется хирургическое удаление омертвевших участков.
По уровню поражения процесс условно подразделяется на следующие виды:
- Локализованный некроз (поверхностное поражение).
- Глубокий некроз (поражены глубокие слои).
- Полный некроз (омертвение всех слоёв).
Подобное разделение на стадии и виды позволяет врачу установить точный диагноз и выбрать правильное направление в терапии. Именно от определения вида и стадии напрямую зависит успешность проводимого лечения.
Симптомы
Основными признаками развивающегося некроза являются:
- Боли в области лодыжки.
- Отёк.
- Ограничение подвижности.
- Хромота.
Развитие состояния стремительное. В течение нескольких дней происходит полное омертвение кости. Интенсивность признаков зависит от скорости прогрессирования болезни.
Симптоматика асептического некроза имеет определённые сходства с артрозом голеностопного сустава. Различаются эти состояния по скорости развития. Для развития некрозу достаточно 2-3 дней. Болезнь быстро прогрессирует, и достигает своего пика на 4-5 день. И если артроз в большинстве случаев является возрастным заболеванием, то некроз таранной кости поражает людей в возрасте 20-45 лет.
Диагностика
При возникновении болей в области лодыжки нужно как можно скорее обратиться к врачу. Он проведёт осмотр поражённого участка, прощупает его. Для постановки точного диагноза также понадобится назначение аппаратного исследования:
- Рентгенография.
- КТ или МРТ.
К сожалению, рентгенография не способна выявлять некроз на 1 стадии. Рентгеновские снимки хорошо визуализируют лишь переломы и смещения. Определить с их помощью разрушение кости можно только на 2 или 3 стадии, когда отчётливо будет видна костная поверхность и деформации под воздействием омертвения. Именно поэтому при подозрении на некроз рекомендуется проведение магнитно-резонансной томографии.
В случае, когда некроз развивается без предварительной травмы, необходимо выявить провоцирующее его заболевание. Для этого назначается комплекс дополнительных исследований. Возможно понадобится консультация невролога, эндокринолога, сосудистого хирурга. При выявлении причин провоцирующих нарушение кровоснабжения проводится соответствующее лечение с целью их устранения.
Затягивать посещение к врачу не стоит. Промедление грозит развитием обширного некроза мягких тканей.
Лечение
Терапия асептического некроза подразумевает как хирургическое лечение, так и медикаментозное. Выбор зависит от стадии заболевания.
Применение оперативного вмешательства оправдано на 3-4 стадии, когда препаратами не удаётся наладить кровообращение в голеностопе и замедлить разрушительный процесс.
Стандартный план терапии включает в себя приём следующих препаратов:
- Вазодилататоры (Трентал, Курантил).
- Регуляторы обмена кальция.
- Витамин D (Кальций D3 Никомед).
- Витамины группы B (Мильгамма).
- НПВС (Ксефокам).
- Миорелаксанты (Мидокалм).
- Хондропротекторы.
Данный список не является конечным, и может пополняться другими лекарственными средствами в зависимости от ситуации.
| Наименование препарата | Дозировка, мг | Кол-во приёмов в день |
| Трентал | 100-400 | 2-3 |
| Курантил | 75-225 | 3-6 |
| Кальций D3 Никомед | 500 | 2-3 |
| Мильгамма | 100 | 3 |
| Ксефокам | 4-8 | 2-3 |
| Мидокалм | 50-150 | 3 |
Реабилитационный период включает в себя проведение сеансов лечебного массажа, ношение ортезов и ортопедической обуви.
Своевременная терапия и грамотная реабилитация залог успеха в борьбе с этим тяжёлым заболеванием.
Структурные элементы опорно-двигательного аппарата подвержены различным поражениям, при этом костная ткань не является исключением. Среди различных патологий костных структур аваскулярный некроз считается самым тяжелым и опасным для здоровья человека. Поэтому далее подробно рассмотрим суть данного заболевания, причины появления и способы лечения.
Причины
Аваскулярный некроз —, заболевание дегенеративно-дистрофического характера, сопровождающееся процессом омертвления тканей.
Справка. В медицине патология получила ряд других названий: асептический некроз, остеонекроз, ишемический некроз кости.
Механизм развития патологии связан с нарушением кровообращения и процесса питания костной ткани.
Поскольку кость —, живая ткань, пронизанная сетью капилляров, то ей необходим постоянный приток крови, питательных веществ, кислорода. Это позволяет ей постоянно обновляться и развиваться.
При нарушении этих естественных процессов, происходит отмирание клеток, а при отсутствии лечения, полное разрушение кости.
Патологический процесс обычно локализуется в участке головки кости в зоне соединения с суставом.
Поражению подвергаются чаще всего крупные кости: бедренная, плечевая. Но нередко наблюдается возникновение асептического некроза таранной кости голеностопного сустава.
Причины развития данного недуга связаны со сбоем питания кости, который может быть спровоцирован различными факторами:
- Травмы —, ушиб, перелом, оперативное вмешательство.
- Длительная терапия сильными гормональными препаратами.
- Нарушение метаболизма, лишний вес.
- Аутоиммунные заболевания.
- Вредные привычки, в особенности злоупотребление спиртными напитками.
- Определенные медицинские манипуляции (химиотерапия, лучевая терапия).
- Повышенные физические нагрузки.
- Патологии позвоночника.
- Перепады показателей атмосферного давления (у дайверов).
Также увеличить риск развития патологии могут такие недуги как сахарный диабет, волчанка, болезнь Гоше, серповидно-клеточная анемия.
Однако в ряде случаев определить точную причину развития остеонекроза не удается. Недуг может возникать без видимых на то причин.
Стадии
В процессе своего развития заболевание проходит 4 стадии, каждой из которых характерны свои особенности течения патологического процесса:
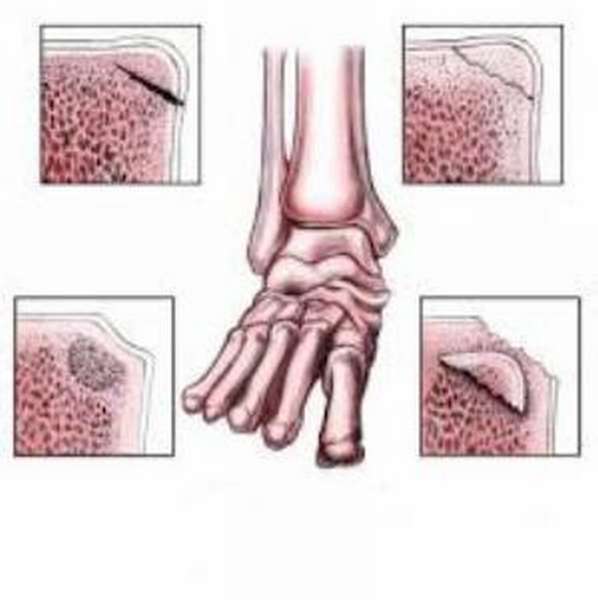
- Длится около 6 месяцев с момента возникновения патологии. Наблюдается периодическое возникновение боли без ограничения подвижности. Кость поражается на 10 %.
- Длится полгода. Отмечается сильная боль, ограничение подвижности, начало процесса деформации кости. Структура поражена на 10-30%.
- Продолжительность —, 1,5-2,5 года. Характеризуется интенсивной и постоянной болью, сильным ограничение подвижности, уменьшением кости в размере (становится короче). Костная ткань поражена на 30-50%.
- Длительность —, от 6 месяцев и более. Активное развитие некроза и разрушение кости. Поражение —, 50-80%.
Длительность протекания каждого этапа и всего недуга зависит от возраста пациента, состояния здоровья и уровня физической подготовки, а также от своевременности обращения в больницу.
Также патология разделяется на несколько видов в зависимости от уровня поражения: полная (частичное либо полное омертвление кости), локализационная (поражение внешней поверхности кости), глубокая (поражение глубинных слоев тканей).
Симптомы
Некроз пятки, вернее таранной кости, на начальных этапах практически не проявляется и не беспокоит человека.
Однако по мере развития недуга наблюдаются следующие характерные признаки:
- боль в лодыжке,
- появление отечности,
- хромота,
- ограничение подвижности.
По истечению времени проявления становятся более выраженными из-за распространения патологического процесса и нарушения функциональности.
Человеку становится тяжело самостоятельно ходить. Интенсивная боль приобретает постоянный характер. Все это делает невозможным вести полноценный образ жизни.
Диагностика
Пациент с подозрением на аваскулярный некроз проходит тщательное обследование, поскольку такая симптоматика может иметь множество объяснений.
Справка. Применяются лабораторные и аппаратные диагностические методики.
Обследование проводится комплексно при помощи таких способов:
- Опрос и осмотр больного —, выяснение жалоб, пальпация пораженно области, проверка подвижности сустава, силы мышц, сохранности сухожильных рефлексов.
- Гистологические методы —, выявление омертвления клеток капилляров и липоцитов.
- Компьютерная томография (КТ) —, позволяет оценить состояние костной и сосудистой структуры и определить характер, локализацию изменений.
- Рентгенография —, методика информативна лишь на поздних стадиях разрушения.
- Магнитно-резонансная томография (МРТ) —, позволяет определить патологические изменения на ранних стадиях развития заболевания.

КТ или МРТ являются обязательными методами при диагностике, поскольку они позволяют выявить данный недуг на любом этапе развития почти со 100% вероятностью.
Лечение
Лечение патологии —, сложный и длительный процесс, включающий различные терапевтические методики.
Справка. Применяются консервативные и хирургические способы лечения.
При помощи консервативной терапии возможно замедлить прогрессирование недуга. Она включает такие способы:
- Максимальное освобождение конечности от физической нагрузки (ходьба при помощи трости).
- Лекарственная терапия —, назначаются препараты различных лекарственных групп:
- НПВС (Ксефокам, Диклофенак) —, для устранения боли,
- миорелаксанты (Мидокалм) —, для снятия мышечных спазмов,
- хондропротекторы (Хондрогард) —, для восстановления хрящевой ткани,
- сосудистые препараты (Трентал) —, для улучшения циркуляции крови,
- ингибиторы костной резорбции (Фосамакс) —, для увеличения плотности кости и формирования нормальной костной ткани,
- витаминные комплексы группы В (Мильгамма) —, для минерализации и питания костей.
- Физиотерапия —, хороший анальгетический эффект оказывает фонофорез, электрофорез, лазеротерапия, микроволновая терапия.
- ЛФК —, проводится только в условиях уменьшения нагрузки на пораженный сустав. Обеспечивает усиление сократительной функции мышечной ткани.
- Массаж —, для улучшения циркуляции крови и стимуляции обменных процессов.
- Использование ортопедических приспособлений —, подбираются специальные ортезы, обувь, стельки для нормального распределения нагрузки на стопу.

Данные терапевтические способы способны притормозить развитие болезни, однако полностью ее устранить не в состоянии.
Полное излечение от недуга может обеспечить только оперативное вмешательство, которое может быть выполнено несколькими способами:
- остеотомия,
- хондропластика,
- костный трансплантат,
- эндопротезирование,
- артропластика,
- хирургическая декомпрессия.
Способ операции и ход ее выполнения выбирает лечащий врач, основываясь на стадии болезни, выраженности патологических изменений.
Так, на раннем этапе развития может применяться остеотомия, на поздних —, эндопротезирование, артропластика.
Народная медицина может быть использована как дополнение к основному лечению. Самостоятельно приготовленные средства способны уменьшить болезненность, и нормализовать кровообращение.

Рассмотрим в схематичном виде приготовление и применении нескольких популярных рецептов.
Готовым средством смазывать проблемную зону на ночь и принимать внутрь по 1 ст. ложке дважды в сутки.
Длительность лечения —, 3 месяца.
Пить по 30 капель 1 раз в день до приема пищи.
Средством можно растирать больной сустав.
Воды —, 1 стакан.
Готовой растиркой растирать пораженную зону перед сном.
Применять до исчезновения боли.
Во избежание ухудшения состояния перед началом лечения выбранным народным средством следует обязательно проконсультироваться с врачом.
Правильно питание —, естественный источник получения витаминов, минералов и прочих полезных веществ, необходимых для костной ткани.

Справка. Сбалансированное питание поможет нормализовать метаболизм и восполнить запасы организма полезными веществами.
При остеонекрозе ежедневный рацион питания следует обогатить такими продуктами:
- лосось, скумбрия, тунец, льняное масло —, содержат омега-3 жирные кислоты, необходимые для защиты хрящевой и костной ткани,
- брокколи, листья салата, шпинат, сладкий перец —, содержат большое количество витаминов, особенно группы В, и минералов, необходимых для нормализации метаболизма,
- кисломолочные продукты, бобовые, фасоль, тыква, грецкие орехи, яблоки —, источник минералов (кальция, магния, фтора), нужных для здоровья костей.
Также из рациона следует исключить жирное мясо, маргарин, жирную и жареную пищу, кофе и алкоголь.
Реабилитация
Реабилитационный курс нужен для закрепления результатов проведенной терапии. В таких случаях специалист может дополнительно назначать такие мероприятия:
- лечебная физкультура —, необходима для возвращения двигательной активности конечности. Комплекс упражнений подбирается специалистом индивидуально и выполняется под его наблюдением,
- массаж —, сеансы массажа помогут расслабить мышцы и улучшить микроциркуляцию крови,
- ортопедический режим —, правильная обувь и стельки позволят снять нагрузку с голеностопного сустава.
Далее человек должен полностью отказаться от вредных привычек, вести активный образ жизни и избегать факторов, влияющих на ухудшение кровообращения в голеностопе.
Заключение
Поражение костей —, серьезное состояние, которое может повлечь за собой опасные для здоровья осложнения. Поэтому любое нарушение подвижности и другие проявления должны побудить человека к немедленному посещения врача.
Переломы в голеностопном суставе нередко сопровождаются различными осложнениями, одно из которых — асептический некроз таранной кости. Это достаточно серьезная патология, поскольку плохо подается терапии, требует внимательного подхода и времени.
Чтобы грамотно подобрать наиболее оптимальную схему лечения, необходимо правильно понимать причины проблемы и пути ее решения.
Анатомия таранной кости
Таранную кость часто называют надпяточной вследствие того, что располагается она непосредственно над пяткой, прилегая нижней поверхностью. Спереди прилегает к ладьевидной кости стопы. Данная кость формирует нижнюю часть голеностопа, являясь местом непосредственного соединения малой и большой берцовых костей нижней конечности.

Важно! Благодаря своим непосредственным сочленениям с пяточной костью и ладьевидной таранная кость — определенная точка опоры, которая передает всю массу тела на поверхность стопы.
Еще одно характерное свойство — значительный процент покрытия таранной кости хрящевой тканью. Более ни одна кость в человеческом теле не покрыта таким количеством хряща.
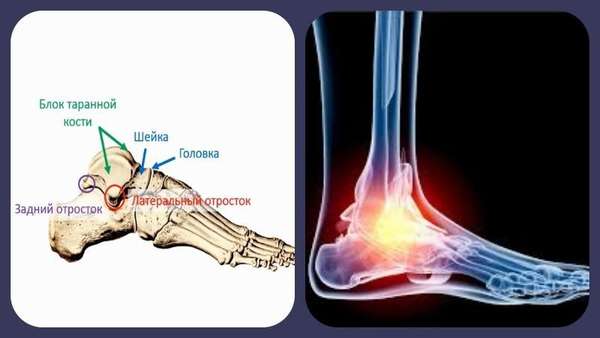
В медицине таранную кость подразделяют на несколько составных частей:
- передняя: головка — место соединения с ладьевидной костью;
- средняя: место соединения с берцовыми костями (блок таранной кости);
- задняя: включает характерный отросток с двумя бугорками, один из которых в редких случаях бывает отдельной костью.
Непосредственные функции таранной кости заключаются в сгибании и разгибании голеностопного сустава, отведении и приведении стопы. Она помогает сглаживать толчки и сотрясения при беге, прыжках и ходьбе, обеспечивает полноценное кровоснабжение и защиту от сдавливания. Патологические изменения нередко влекут за собой проблемы в соседних отделах.
Причины возникновения
Остеонекроз обычно развивается в результате проблем с притоком крови в ткани голеностопа и несколько напоминает инфаркт. Основная опасность кроется в вероятности инвалидизации, которая может наступить вследствие запоздалой либо неправильной терапии. Из-за того, что некроз развивается без присоединения инфекции, его принято называть асептическим.
Понимание первопричин возникновения некроза в подтаранной части голеностопа помогает принять правильное решение касательно комплексной терапии и предупреждает повторное возникновение патологии.

Основная предпосылка к некрозу нередко кроется в переломе таранной кости, который по праву считается одной из сложнейших травм нижней конечности и чаще всего возникает вследствие резкого приземления на ноги при падении с большой высоты. Это может быть падение тяжелого предмета на кость либо резкое разгибание голеностопа.
К другим важным предпосылкам развития некроза относят:
- приложение чрезмерных нагрузок на голеностоп: интенсивные занятия спортом, лишний вес;
- проведение определенных видов медицинских вмешательств: оперативное лечение, химиотерапия;
- резкие перепады атмосферного давления: поднятие в горы, занятия дайвингом;
- длительный прием кортикостероидов.
Среди факторов риска, способных послужить предпосылкой к некрозу в лодыжке, относят злоупотребление алкоголем, волчанку, болезнь Гоше, диабет и серповидно-клеточную анемию. Перечисленные проблемы нередко становятся пусковым механизмом в нарушении кровообращения в виде затрудненного оттока или притока крови, несущей кислород в область таранной кости.
Классификация патологических изменений
Постепенный процесс развития асептического некроза принято подразделять на несколько стадий:
- Первая. Поражается не менее 10 % тканей таранной кости. Характерных симптомов практически не возникает. Иногда может беспокоить периодическая болезненность.
- Вторая. Характеризуется возникновением склеротических изменений и кист в области таранной кости. Нередко заканчивается образованием трещин в тканях. Сопровождается резким ограничением подвижности вследствие интенсивных болей.
- Третья. Патологическим изменениям подвержено уже не менее 30 – 50 % костной структуры. Возникают сильные постоянные болевые ощущения.
- Четвертая. Характеризуется полным разрушением тканей кости. Сопровождается патологическими изменениями в дистальном отделе большеберцовой кости, формированием остеофитов и расслоением хряща. Требует оперативного удаления омертвевших участков кости.

Некроз принято подразделять по уровню поражения:
- полный: характеризуется практически абсолютным омертвением тканей таранной кости;
- локализованный: характеризуется поверхностным повреждением тканей, вследствие чего некрозу подвергается только внешняя поверхность кости;
- глубокий: поражаются самые глубокие слои.
На рентгенограммах хорошо видны основные признаки патологических изменений. Это помогает разделить некроз еще на ряд стадий:
- Начало субарахноидальной компрессии определенного участка тела кости.
- Частичная фрагментация конкретной части кости и хряща.
- Полная фрагментация без смещения.
- Полная фрагментация со смещением.
Перечисленные классификации помогает лучше сориентироваться в заболевании и своевременно начать грамотную комплексную терапию.
Симптоматика заболевания
Нередко некроз голеностопа путают с артрозом вследствие схожести симптомов. Отличие заключается в возрасте пациентов (некроз характерен для людей 20 – 45 лет) и быстром развитии.

К наиболее характерным симптомам некроза относят:
- болезненность в лодыжке, нарастающая со временем;
- нарушение функций в виде ограничения подвижности;
- возникновение отека;
- появление хромоты.
Важно! С течением времени перечисленные симптомы нарастают вследствие распространения некроза и нарушения функциональности. Становится трудно передвигаться самостоятельно, а боль мешает вести полноценную жизнь, что в конечном итоге заставляет обратиться за медицинской помощью.
Диагностические методы
При возникновении боли в голеностопе затягивать с походом к доктору не следует во избежание массивного некроза тканей. Обратиться можно к ортопеду, подологу, хирургу или к терапевту, который поможет сориентироваться с выбором специалиста.
Самым первым диагностическим методом некроза выступает выяснение пусковых механизмов возникновения и истории развития. Далее доктор проводит непосредственный осмотр области поражения и пальпацию. Установить точный диагноз помогают дополнительные методы обследования.

Инструментальная диагностика асептического некроза довольно проста. Заключается в проведении следующих дополнительных исследований:
- рентгенография;
- МРТ;
- компьютерная томография.
Выполнение томографического обследования помогает с большой точностью поставить диагноз и начать терапию своевременно, на самых ранних сроках развития патологии.
В качестве дополнительных методов исследования назначаются лабораторные тесты в виде определения биохимических показателей крови.
Консервативный метод лечения
Одно из радикальных методов устранения некроза — хирургическое вмешательство. Прежде чем начинать агрессивную терапию, следует попробовать устранить патологию более гуманными способами.
Подразумевает применение определенного ряда аптечных препаратов:

Принимать любые медикаментозные препараты нужно под контролем врача.
Достаточно эффективны на начальной стадии патологии, помогают снять болезненность и решить проблемы с подвижностью.
В качестве примера можно привести два наиболее популярных рецепта:
- Взять свежесобранные сосновые почки и смешать с сахаром, послойно выкладывая в стеклянную или металлическую емкость. Закрыть крышкой и убрать в теплое место на 1 неделю. После достать емкость и соком почек смазывать больное место. Принимать состав 2 раза в день по 3 ст. л. на протяжении двух месяцев.
- Взять лист капусты, смазать медом и приложить к больному месту. Сверху накрыть пленкой и зафиксировать повязкой. Оставить на несколько часов. Повторять ежедневно на протяжении месяца.

Правильное питание позволяет закрепить результаты терапии и подразумевает употребление продуктов, богатых жирными кислотами (рыба, льняное масло), яиц, фруктов и овощей.
Одновременно следует исключить из рациона сало, жирные сорта мяса и маргарин. Противопоказан алкоголь. Следует употреблять больше молочной продукции, грецких орехов и цельнозернового хлеба.
Важно! Основная цель комплексной терапии — предотвратить дальнейшее развитие некротических процессов, восстановить кровообращение в пораженных тканях и снять болевой симптом. При выполнении всех предписаний лечащего врача со временем удается избавиться от некроза.
В дальнейшем потребуется лишь закрепить лечение полноценным восстановительным периодом.

Реабилитация и восстановление
Чтобы закрепить результаты проведенной терапии при асептическом некрозе, нередко доктора назначают курс восстановления. В этом случае дополнительно может быть назначена лечебная физкультура, направленная на постепенное возвращение полноты движений.
Может быть предписан курс массажа, позволяющий расслабить спазмированные мышцы, улучшить местное кровообращение и снять боль. Чтобы снять нагрузку на голеностоп, рекомендуют ношение специального ортеза и подбор удобной обуви с ортопедическими стельками.
В дальнейшем потребуется отказаться от вредных привычек, чаще заниматься утренней гимнастикой, вести активный образ жизни, больше ходить пешком и обязательно избегать причин, выступающих предпосылками к проблемам с кровообращением в голеностопе и развитию некротических процессов.
При асептическом некрозе таранной кости голеностопного сустава происходит постепенная гибель тканей. Основная причина заключается в недостаточности кровообращения вследствие переломов, операций или травм.
Независимо от причины необходимо подобрать наиболее оптимальный вариант лечения, что поможет успешно решить проблему, избавившись от нее навсегда. Правильный подход к терапии позволит восстановить правильное кровоснабжение и устранить любые проявления некроза.
Читайте также:


