Что такое атипичная форма инфекции
Формы симбиоза
Формы симбиоза - всякое сожительство микроорганизма с макроорганизмом представляет собой симбиоз в широком смысле. Принято различать следующие формы симбиоза : комменсализм, мутуализм, паразитизм.
Комменсализм – такая форма симбиоза организмов, когда один из них живет за счет другого, не причиняя ему вреда. К микробам комменсалам относится подавляющее большинство представителей нормальной микрофлоры организма животного.
Мутуализм – такой симбиоз, когда оба связанные друг с другом организма извлекают из сожительства взаимные выгоды. Некоторые виды энтеробактерий находятся в симбиозе с организмом животных. Микробы мутуалисты питаются за счет макроорганизма, продуцируемые или витамины, используются животными для своей жизнедеятельности.
Паразитизм-симбиоз при котором один организм (паразит) живет за счет другого и наносит ему вред. Многие микробы паразиты обладают способностью вызывать инфекционные заболевания животных и растений.
Виды и формы инфекционных заболеваний.
Инфекция (лат.infectio-заражение ) –исторически сложившийся процесс сложных антагонистических взаимоотношений между микро и макроорганизмами протекающие как определенное заболевание или бессимптомно. Крайнее проявление инфекции является инфекционное заболевание.
Чем отличается инфекционное заболевание от неинфекционного :
Инфекционные заболевания характеризуются :
1.Вызывается живым возбудителем.
3.Наличием скрытого периода.
4.Развитием специфических реакций в ответ на внедрение возбудителя и выработкой иммунитета .
Для возникновения инфекции необходимо 3 условия (звена ) : 1) Наличие возбудителя .2) Наличие восприимчивого организма .3) Наличие путей передачи.
В свое время Я. Генле ,а затем Р.Кох (1878,1882 ) сформулировали три условия ,при которых микроб может быть признан возбудителем болезни, вошедшие в историю как триада Генле-Коха ,смысл которой состоит в следующем :1) Микроб возбудитель должен обнаруживаться во всех случаях при данной болезни и не встречаться ни у здоровых ,ни у больных другими болезнями.
2).Микроб возбудитель должен быть выделен из организма больного в чистой культуре. 3) Чистая культура выделенного микроба должна вызывать то же заболевание у восприимчивых животных. В настоящее время эта триада утратила свое значение.
Взаимоотношения возбудителя с восприимчивым макроорганизмом происходит в сложных условиях паразитоценоза ,т.е. в различных соотношениях с другими бактериями ,вирусами, грибами , и простейшими. Возникновение инфекции зависит не только от реактивности макроорганизма ,но и от нормальной микрофлоры тела животного. Эта микрофлора может проявлять себя как антагонистически, так и синергически.
Наряду с патогенными микроорганизмами существует большая группа условно патогенных ,которые обитают на коже ,в кишечнике, дыхательных путях .При нормальных физиологических условиях организма они не вызывают заболеваний и являются сапрофитами. Однако при снижении резистентности организма- условно патогенные микробы становятся способными вызывать ряд заболеваний. Этот процесс называется аутоинфекцией.
Инфекции принято разделять на две основные группы:
А) манифестная инфекция, т.е. инфекционная болезнь, которая может протекать типично, атипично, хронически.
Б) бессимптомная инфекция (носительство, латентная, абортивная, дремлющая инфекция ).
В зависимости от свойств главных факторов инфекционного процесса (т.е. возбудителя и макроорганизма) различают следующие основные формы инфекции:
1. Абортивная. Возбудитель проникает в организм, но не размножается в нем или в связи с надежной естественной резистентностью, или с приобретенным специфическим иммунитетом, подавляющим возбудителя. Таким образом, инфекционный процесс обрывается, и возбудитель погибает или удаляется из организма.
2. Латентная (инаппарантная). Возбудитель проникает в организм, размножается в нем, макроорганизм отвечает на него соответствующими иммунобиологическими реакциями, ведущими к формированию приобретенного иммунитета и удалению возбудителя из организма. Однако никаких внешних клинических проявлений этой инфекции нет, она протекает скрыто (латентно).
4. Типичная для данного возбудителя форма инфекции. Возбудитель проникает в организм, активно в нем размножается, вызывая характерные (типичные) для данной болезни клинические проявления.
5. Атипичная форма. Возбудитель проникает в организм, активно в нем размножается, организм отвечает соответствующими иммунобиологическими реакциями, которые приводят к формированию активного иммунитета, но клинические симптомы болезни носят невыраженный, стертый или атипичный характер. Чаще всего это связано либо со слабыми патогенными свойствами возбудителя, либо с высокой естественной резистентностью организма, либо с эффективным антибактериальным лечением, либо с действием всех этих трех факторов.
6. Персистентная (хроническая инфекция). Возбудитель проникает в организм, размножается в нем, вызывает активную форму болезни, но под влиянием иммунных систем организма и химиопрепаратов подвергается L-трансформации. Поскольку L-формы бактерий не чувствительны ко многим антибиотикам и химиопрепаратам, а также к антителам. Они могут длительное время переживать в организме. Возвращаясь в исходную форму, возбудитель восстанавливает патогенные свойства, размножается и вызывает обострение (рецидив) болезни. Типичным примером такой хронической инфекции является туберкулез
Медленные инфекции. Возбудитель проникает в организм и может долгое время – месяцы, годы – сохраняться в нем в латентном состоянии. В силу ряда биологических особенностей возбудителей медленных инфекций организм не в состоянии от них избавиться, а при благоприятных для возбудителя условиях он начинает беспрепятственно размножаться, заболевание протекает все более тяжелее и тяжелее и, как правило, заканчивается смертью больного. Медленные инфекции характеризуются длительным инкубационным периодом, длительным прогрессирующим развитием, слабым иммунным ответом и тяжелым исходом. Типичным примером медленных инфекций является коровье бешенство.
Патогенные микробы характеризуются такими свойствами:
Какие назначения необходимы при подозрении на инфекцию нижних дыхательных путей? Какие патогенные факторы играют существенную роль? Как вести больных? Респираторные заболевания являются частой причиной обращения к врачу в Великобритании,
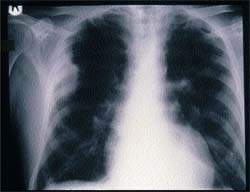 |
Респираторные заболевания являются частой причиной обращения к врачу в Великобритании, причем в большинстве случаев они относятся к инфекционным [1]. Трем четвертям пациентов, обращающихся с признаками острого заболевания нижних дыхательных путей, врач общей практики назначает антибиотики, хотя лишь в немногих случаях удается выделить возбудителя и антибиотики или вообще не влияют, или мало влияют на естественный ход заболевания [2,3].
Назначая антибиотики, врач руководствуется ожиданиями пациента и старается действовать согласно определенной терапевтической стратегии, хотя зачастую, выписывая рецепт, чувствует, что при этом состоянии антибиотики будут неэффективны [4,5].
Причины, по которым пациент первый раз приходит на прием к своему врачу и затем повторно обращается за консультацией, довольно сложны и часто никак не соотносятся с течением болезни. Как правило, они обусловлены обеспокоенностью своим здоровьем или давлением со стороны друзей, семьи и сотрудников.
При необходимости назначить антибиотик для лечения инфекции нижних дыхательных путей обычно выбирают амоксициллин. Пациенты, повторно обращающиеся к врачу, скорее всего, получат другой антибиотик, например эритромицин или новейшее средство из группы макролидов, хинолонов или пероральный цефалоспорин [3,6].
Проведенные нами недавно исследования показали, что повторное обращение пациентов с инфекциями нижних дыхательных путей, уже получивших назначения на первичном приеме, никак не связано с антибиотикотерапией. Только у 4% таких больных сохранялась бактериальная инфекция и ни у одного из них не было устойчивости к амоксициллину [7]. Повторно приходить на прием побуждают пациентов немедицинские факторы, такие как привычка обращаться к врачу.
- Пациент неверно представляет себе естественное течение болезни
- Пациент продолжает беспокоиться по поводу симптомов болезни
- Пациенту нравится ходить на прием к врачу
- По настоянию членов семьи, друзей, сотрудников
- У пациента появились соображения, касающиеся важности симптомов
- Инфекция хронизируется или к ней присоединяется другая инфекция
- Проявляется серьезное основное заболевание
При повторном обращении по поводу респираторного заболевания врач общей практики прежде всего должен попытаться установить причину такого обращения (табл. 1). Вполне возможно, что оно вызвано необоснованными ожиданиями пациента, и наилучшим средством здесь было бы объяснение нормальных сроков выздоровления от простуды. Или же есть какое-то основное заболевание, не распознанное на первичной консультации, например астма, недолеченное хроническое обструктивное легочное заболевание, рак или бронхоэктазы.
В том случае если врач считает, что причина в продолжающейся инфекции, необходимо определить возможного возбудителя и выбрать соответствующий антибиотик (табл. 2). Ниже мы обсудим некоторые сложные случаи, которые необходимо иметь в виду [8,9]. Однако нужно помнить, что наиболее распространенными возбудителями остаются Streptоcoccus pneumoniae и респираторные вирусы, а сложные случаи составляют скорее исключение, чем правило в ежедневной общей практике.
Пенициллин-резистентный Streptococcus pneumoniae. Хотя число случаев развития лекарственной устойчивости неуклонно возрастает и представляет серьезную проблему для целого ряда европейских стран, в Англии антибиотикорезистентность пока не считается причиной неудачного лечения инфекций дыхательных путей. Нужно убеждать врачей общей практики проводить пневмококковую вакцинацию населения, входящего в группу риска, а антибиотики назначать строго по показаниям и в адекватной дозе.
Амоксициллин-резистентный Haemophilus influenzae. Haemophilus influenza (Hi) является частой бактериальной причиной обострения хронических обструктивых заболеваний легких (ХОЗЛ), а также вызывает персистирующий бронхит у здоровых взрослых людей. Некоторые антибиотики, такие как эритромицин и цефалоспорины первого поколения, недостаточно эффективны в отношении Hi. Наличие b-лактамазы объясняет отсутствие реакции на амоксициллин. Такие штаммы называются амоксициллин-резистентными Hi (АRHi).
инфекция
Амоксициллин-резистентный
Haemophilus influenzaе
Распространенные атипичные
инфекции
Mycoplasma pneumoniae
Chlamydia pneumoniae
Moraxella catarrhalis
Пенициллин-резистентный
Streptococcus pneumoniaе
Другие бактериальные возбудители
Иные атипичные инфекции
Chlamydia psittaci
Coxiella burnetti, Legionella pneumophila
Заболеваемость, обусловленная АRHi, растет и составляет сегодня в Великобритании 10-25% общего числа респираторных заболеваний в зависимости от региона. В других странах, таких как Испания, Португалия и некоторые районы Франции, уровень лекарственной устойчивости гораздо выше — это нужно иметь в виду в тех случаях, когда пациент мог заразиться зарубежом.
Об этом возбудителе следует помнить, если у пациента с ХОЗЛ после лечения часто повторяющимися курсами амоксициллина сохраняются симптомы заболевания и гнойная мокрота. В данном случае целесообразным будет недельный курс хинолона или коамоксиклава. От назначения ципрофлоксацина следует воздержаться, если пациент принимает теофиллин.
Moraxella catarrhalis. Некоторым название этого микроорганизма может показаться незнакомым, поскольку раньше его относили к роду Neisseria вида Branhamella.
Это грамотрицательный диплококк, входящий в нормальную микрофлору молодых и пожилых людей. Вслед за Haemophilus influenza и Streptococcus pneumoniae он является третьей по распространенности причиной обострения ХОЗЛ и часто поражает пациентов с тяжелыми хроническими легочными заболеваниями или раком легких.
Обнаружение этого микроорганизма служит показателем тяжести процесса. Сообщалось о недавнем наблюдении 42 случаев пневмонии, вызванной M. catarrhalis, когда около половины пациентов погибло от основного заболевания в течение трех месяцев после обнаружения инфекции.
Важно и то обстоятельство, что практически все штаммы сегодня являются b-лактамазопродуцирующими и соответственно амоксициллинорезистентными. Имеется предположение, что b-лактамаза, продуцируемая M. Catarrhalis, обеспечивает устойчивость к амоксициллину в норме чувствительных респираторных возбудителей, таких как S. pneumoniae и H. influenzae. Проводимая терапия не отличается от той, которая применяется в случаях АРHi (см. выше).
Pseudomonas aeruginosa. Об этом возбудителе нужно помнить в связи с возможностью развития бронхоэктазов и кистозной болезни. Стоит один раз заразиться Pseudomonas aeruginosa, и рецидивы могут следовать один за одним. В настоящее время единственным эффективным пероральным средством является ципрофлоксацин, но к нему быстро развивается устойчивость, и пациентов приходится госпитализировать для проведения внутривенной антибиотикотерапии и физиотерапии.
Другие бактериальные возбудители. Изредка выделяют грамотрицательную кишечную палочку, или Staphylococcus aureus. Эти возбудители чаще связаны с больничными пневмониями, но иногда обнаруживаются у пациентов, недавно выписавшихся из больницы.
- Атипичные инфекции
Под атипичными обычно подразумеваются инфекции, вызываемые Mycoplasma pneumoniae, Chlamydia psittaci, Chlamydia pneumoniae, Coxiella burnetti и Legionella pneumophila. Лихорадка Q, возбудителем которой служит Coxiella burnetti, встречается редко (как правило, в сельской местности), поэтому не будет упоминаться в дальнейшем. Все атипичные инфекции трудно поддаются распознаванию на ранних стадиях; серологические исследования, проведенные как в острый период, так и в период реконвалесценции, редко дают положительный ответ и не представляют клинической ценности.
Ни один из возбудителей атипичных инфекций не поддается воздействию b-лактамных антибиотиков, что объясняет отсутствие эффекта от назначения амоксициллина.
Mycoplasma pneumoniae. Эпидемия, вызванная этим возбудителем, случается каждые три-четыре года, и в такой период может составлять значительную часть всех респираторных заболеваний.
Обычно она охватывает школьников, студентов и людей среднего возраста; маленькие дети и старики страдают редко.
В отличие от бактериальных инфекций, заболевание начинается постепенно, через 10-14 дней после заражения, проявляясь сухим кашлем или выделением скудной чистой мокроты. Общее недомогание и повышение температуры тела обычно умеренные, при исследовании грудной клетки обнаруживаются незначительные изменения. Иногда такие проявления, как сыпь, буллезный мирингит, а также выявление холодовых агглютининов помогают поставить диагноз.
Микоплазменную инфекцию следует заподозрить, если взрослый человек, до этого не жаловавшийся на здоровье, при отсутствии серьезных патологических симптомов и признаков интоксикации не поддается лечению амоксициллином. В этом случае имеет смысл попробовать назначить антибиотик из группы макролидов; альтернативный подход — тетрациклины. Кашель, как правило, медленно поддается лечению.
Хламидии. Большинствo врачей общей практики время от времени сталкиваются со случаями пситаккоза, вызванного длительным контактом с какой-нибудь любимой домашней птичкой. В последние годы установлено, что наиболее распространенным возбудителем инфекций дыхательных путей является Chlamydia pneumoniae, передающаяся от человека к человеку [10]. Эта инфекция проявляется такими же стертыми симптомами, как и микоплазменная, среди которых выделяются кашель и фарингит. Но, в противоположность микоплазменной инфекции, данное заболевание поражает и пожилых людей, часто вследствие реинфекции.
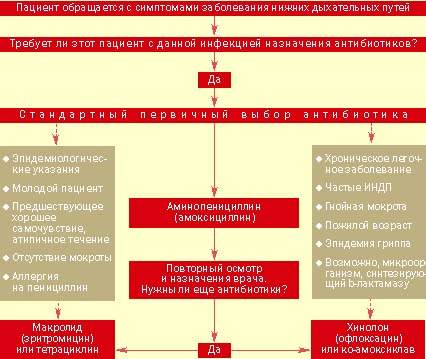 |
| Рисунок 2. Тактика ведения больного с выраженными клиническими показаниями для назначения антибиотиков при остром заболевании нижних дыхательных путей |
В некоторых исследованиях обнаружена связь между Chlamydia pneumoniaе и болезнями коронарных артерий и бронхиальной астмой, возможно обусловленная наличием хламидиального антигена, прикрепляющегося к эндотелию и эпителию. Рекомендуемое лечение — антибиотик из группы макролидов или тетрациклинов.
Legionella pneumophila. Болезнь легионеров все еще находится в центре внимания. Легионелла — редкий возбудитель пневмонии, развивающейся в местах большого скопления людей. Похоже, что легионелла не вызывает такие менее тяжелые заболевания дыхательной системы, как бронхит или инфекции верхних дыхательных путей. Состояние пациентов с болезнью легионеров достаточно тяжелое; обычно им требуется лечение в условиях стационара.
Известна связь этого заболевания с зараженными легионеллами источниками воды, поэтому упоминание пациента о заграничной поездке, пребывании в отеле или больнице, ванне джакузи помогает врачу общей практики правильно поставить диагноз. Нередко встречаются такие осложнения, как дыхательная недостаточность и энцефалит, поэтому все больные, даже в сомнительных случаях, должны быть направлены на госпитальное обследование.
- Практические советы по ведению больных с инфекциями дыхательных путей
Назначение антибиотиков. Подход к ведению больных с острыми инфекциями нижних дыхательных путей представлен на рис. 2. Ключевым моментом является принятие решения о назначении или неназначении антибиотиков. Большинство врачей общей практики считают необходимым применение антибиотиков при серьезных системных нарушениях, постоянном выделении гнойной мокроты, появлении местных признаков поражения легких и отягощенности предшествующими заболеваниями. Если уже решено использовать этот вид лечения, выбор нужного препарата не представляет особого труда.
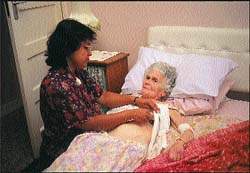 |
| Рисунок 3. Пациентам, входящим в группу риска, необходимо провести пневмококковую вакцинацию |
В большинстве случаев назначается амоксициллин. Согласно последним рекомендациям, доза амоксициллина принята равной 500 мг (а не 250 мг, как было раньше), чтобы снизить частоту развития резистентности пневмококков. Однако эта проблема лучше разрешается путем уменьшения общего количества назначений антибиотиков при инфекциях нижних дыхательных путей.
Врач общей практики не должен рекомендовать больному прием антибиотиков просто потому, что это самый легкий способ, или в случае, когда нет четких клинических показаний для их назначения. Проблемы резистентности возбудителей инфекций дыхательных путей решаются при назначении антибиотиков, обусловленном строгими показаниями. Снабжение пациентов простыми информационными листками значительно снижает необходимость повторных консультаций.
Литература
1. Office of Population Censuses and Surveys. Morbidity statistics from general practice: foutrh national study 1992. London: HMSO, 1995 (Series MB5;3).
2. Orr P. H., Scherer K., Macdonald A., Moffatt M. E. Randomosed placebo controlled trials of antibiotics for acute bronchitis: a critical review of the literature. J Fam Pract 1993; 36:507–512.
3. Macfarlane J. T., Holmes W. F., Macfarlane R. M., Lewis S. Contemporary use of antibiotics in 1089 adults presenting with acute lower respiratory tract illness in general practice in the UK: implications for developing managment guidelines. Respiratory Medicine, 1997; 91:427–434.
4. Holmes W. F., Macfarlane J. T., Macfarlane R. M., Lewis S. The influence of antibiotics and other factors on reconsultation for acute lower respiratory tract illness in primary care. Br J Gen Pract (in press).
5. Macfarlane J. T., Holmes W. F., Macfarlane R. M. Acutr lower respiratory tract illness in general practice; a study of the view on 787 patients and their influence on antibiotic prescribing. BMJ, 1997; 315:1211–1214.
6. Macfarlane J. T, Colville A., Guion A., Macfarlane R. M., Rose D. H. Prospective study of aetiology and outcome of adult lower respiratory tract infection in the community. Lancet, 1993; 341:511–514.
7. Macfarlane J., Prewett J., Rose D., Gard P., Guion A., Cunnigham R., Myint S. A prospective, case control study of the aetiology of community acquired lower respiratory tract infections in adult who felt to improve with initial antibiotics. BMJ, 1997; 315:1206–1210.
8. Venkatesan P., Innes J. A. Antibiotic resistance in common acute respiratory pathogenes. Thorax, 1995; 50:481–483.
9. Anon. Lower respiratory tract infections. MeReC Bulletin 1994; 5:5–8.
10. Torres A., ElEbiary M. Relevance of Chlamydia pneumoniae in community acquired respiratory infections. Eur Respir J, 1993; 6:7–8.
11. Macfarlane J. T., Holmes W. F., Macfarlane R. Reducing reconsultations for acute lower respiratory tract illness with an information leaflet. Br J Gen Pract, 1997; 47:710–722.
Инфекция – процесс взаимодействия между микроорганизмом и макроорганизмом, протекающий в конкретных условиях внешней и социальной среды.
Инфекционный процесс представляет собой совокупность физиологических и патологических реакций, развивающихся в макроорганизме в процессе инфекции.
Инфекционное заболевание – есть одна из форм инфекционного процесса.
Развитие инфекции обусловлено несколькими факторами: состояние защитных сил организма, свойств возбудителя заболевания и его инфицирующей дозы, условий внешней среды, путей передачи и входных ворот инфекции.
Формы инфекции. В зависимости от свойств, природы возбудителя, его локализации в макроорганизме, путей распространения, состояния макроорганизма различают следующие основные формы инфекции:
· экзогенная форма возникает в результате проникновения патогенного микроорганизма извне – от больных или бактерионосителей, из окружающей среды с водой, пищей, воздухом, почвой.
· эндогенная форма инфекции вызывается условно-патогенными микроорганизмами – представителями нормальной микрофлоры организма в результате снижения резистентности макроорганизма (переохлаждение, травма, оперативные вмешательства, иммунодефицитные состояния).
Инфекции также подразделяют на острые и хронические. Острая инфекция характеризуется внезапным началом и кратковременным течением. Хроническая инфекция протекает длительно и возбудитель может находиться в макроорганизме в течение нескольких месяцев или лет.
По локализации возбудителя в макроорганизме различают очаговую форму инфекции, при которой микроорганизм локализуется в одном конкретном очаге и генерализованную, когда возбудитель распространяется по всему макроорганизму лимфогенным и гематогенным путем. В этом случае развивается бактериемия или вирусемия. При сепсисе в крови больного происходит размножение возбудителя. В случае возникновения гнойных очагов во внутренних органах развивается септикопиемия. Поступление в кровь токсинов микроорганизмов носит название токсинемии.
Существуют понятия моноинфекция, (микст)-инфекция, реинфекция, вторичная инфекция, аутоинфекция. В зависимости от количества видов микроорганизмов, вызывающих заболевание, различают моноинфекцию или смешанную (микст)-инфекцию. Моноинфекция вызывается одним видом микроорганизма, смешанная инфекция – двумя или несколькими видами.
Реинфекция – это заболевание, вызванное повторным заражением организма тем же возбудителем.
Суперинфекция – инфицирование макроорганизма тем же возбудителем до его полного выздоровления.
Рецидив – возврат клинических симптомов болезни, без повторного заражения микроорганизмами, за счет оставшихся возбудителей в макроорганизме.
Вторичная инфекция – к развивающейся первичной инфекции присоединяется другая инфекция, вызываемая новым видом возбудителя.
Аутоинфекция – развитие инфекционного процесса, вызванного собственной микрофлорой, чаще всего условно-патогенной.
Кроме того инфекции принято делить на две основные группы:
1. манифестные инфекции – имеют выраженную симптоматику.
2. бессимптомные инфекции – заболевание не имеет выраженных симптомов.
Типичная инфекция – при развитии заболевания клинические симптомы характерны для данной болезни.
Атипичная инфекция – клинические симптомы болезни стерты, носят невыраженный характер. Такое течение болезни связывают со слабой вирулентностью возбудителя, высокой напряженностью иммунитета, либо эффективным лечением.
Медленные инфекции – характеризуются длительным инкубационным периодом, прогрессирующим течением болезни, слабым иммунным ответом и тяжелым исходом. Возбудитель сохраняется в организме человека продолжительное время (месяцы, годы) в латентном состоянии, и при благоприятных для него условиях начинает активно размножаться и вызывать тяжелое заболевание.
Персистентная инфекция – возбудитель, проникая в организм, вызывает заболевание, но под воздействием активного лечения химиопрепаратами и приобретенным специфическим иммунитетом подвергается L-трансформации. Такие формы бактерий не чувствительные ко многим химиопрепаратам, а также к антителам и могут длительное время переживать в организме больного. При определенных условиях (снижении резистентности организма, прекращении лечения) возбудитель восстанавливает свои патогенные свойства и вызывает рецидив болезни.
Латентная инфекция. Заболевание протекает скрытно, без внешних клинических симптомов.
Бактерионосительство. После латентной инфекции или перенесенного инфекционного заболевания организм человека не в состоянии освободиться от возбудителя – эта форма инфекции называется бактерионосительством или вирусоносительством. Это состояние формируется при слабой напряженности постинфекционного иммунитета. При этом человек после клинического выздоровления становится носителем возбудителя в течение многих месяцев и лет, являясь источником инфекции для окружающих.
Абортивная инфекция – возбудитель проникает в макроорганизм, но не размножается в нем, но в связи с высокой резистентностью организма, инфекционный процесс не развивается.
Не нашли то, что искали? Воспользуйтесь поиском:
- природа возбудителя болезни;
- локализация очага воспаления в организме;
- способ передачи инфекции и др.
Так, все инфекционные болезни делятся на две большие группы:
- Экзогенные инфекции. Заболевания в этом случае возникают в связи с заражением человека патогенной флорой, поступающей из окружающей среды при помощи воды и пищи, воздуха, почвы, а также продуктов жизнедеятельности носителя инфекции. Нередко сопровождаются присоединением вирусов к заболеванию.
- Эндогенные инфекции. Болезни при таких инфекциях провоцируются представителями нормальной микрофлоры организма – условно-патогенными микроорганизмами. В норме они существуют в организме каждого здорового человека, однако при всевозможных иммунодефицитных состояниях они достигают высокого количества, провоцируя заболевания. (это не касается вируса – в норме он отсутствует в организме человека).
Единой классификации форм инфекций на данный момент не существует, и выделение определенных групп заболеваний проводится условно, для обозначения наиболее типичных форм.
Аутоинфекция
Аутоинфекция является разновидностью эндогенной инфекции, возникающей с помощью переноса возбудителя из одного биотопа в другой, к примеру, из слизистой рта на рану или поврежденный участок кожи, нередко такое заражение больной делает собственными руками. В зависимости от того, где локализован возбудитель болезни, различают два вида инфекции:
- Очаговую – в этом случае патогенная флора сосредотачивается в одном месте, и микроорганизмы не распространяются дальше (к примеру, стафилококки, вызывающие фурункулез, локализуются в фолликулах волоса, а стрептококки во время ангины концентрируются на поверхности миндалин).
- Генерализованная – при этой форме микроорганизмы распространяются с помощью крови и лимфы по организму и могут поразить другие органы и системы.
Моноинфекция и смешанная инфекция
Моноинфекцией называют такую форму болезни, которая спровоцирована одним видом возбудителей. Смешанная же предполагает два и более вида, при этом последняя протекает намного более тяжело. Она вызывается различными бактериями и микроорганизмами, которые могут быть в любом сочетании друг с другом, при этом иметь несколько способовпередачи инфекции:
- стафилококк;
- синегнойная палочка;
- вирусы;
- микоплазмы и др.
Множество респираторных заболеваний вызываются смешанными инфекциями. Они отличаются тяжестью диагностики и сложностью протекания. Симптомы при таких болезнях присутствуют различные, и могут свидетельствовать о наличии бактериальной инфекции и вируса одновременно.
От данной группы инфекций отличается так называемая вторичная инфекция. При ней к основной и уже развивающейся болезни присоединяется иная, вызванная вторым возбудителем. При этом такую форму инфекции не считают смешанной. Например, во время заболевания брюшным тифом может развиться бронхит, который формируется уже на фоне болезни другими микроорганизмами.
Обратите внимание, что наибольшая подверженность присоединению вторичной инфекции встречается в области репродуктивного здоровья.
Реинфекция, суперинфекция и рецидив
Реинфекцией является болезнь, которая формируется после уже перенесенного заболевания в случаях заражения одним и тем же возбудителем. Например, если заболевание не завершилось образованием иммунитета, может возникнуть реинфекция гонореи, дизентерии и др.
Случаи, когда инфицирование происходит до полного выздоровления, речь идет о так называемой суперинфекции. Рецидивом же называют возвращение симптоматических и клинических явлений без вторичного заражения, когда в организме осталось некоторое количество микроорганизмов. Такое бывает при тифе, остеомиелите и т.д.
Острые и хронические инфекции
Существует две формы инфекции, определяющиеся продолжительностью взаимодействия возбудителя и организма, а также прочим клиническим и симптоматическим параметрам:
Острые инфекции протекают в короткие сроки и для них характерны определенные клинические симптомы и патогенез. Однако в некоторых случаях острые инфекционные заболевания переходят в хроническую форму, продолжительность которой может составлять от пары месяцев до нескольких лет. Характеристика инфекционных заболеваний при этом определяется продолжительностью пребывания возбудителей в организме человека и наличием дополнительных факторов: общего состояния здоровья и иммунитета, наличием других инфекций и вирусов и т.д.
В случае, если острая форма излечивается и не переходит в более продолжительную, возбудитель не остается в пораженных тканях, это касается и вирусов.
Типичные и атипичные формы
К типичным формам относят такие инфекционные заболевания, у которых ярко выражены характерные для болезни проявления и симптомы, или максимально приближены к клинической картине течения. Атипичными называют те заболевания, у которых стерты или отсутствуют основные признаки, к ним же относят случаи гипертрофированных проявлений инфекций, например, гипертоксическую форму дифтерии.
Вирусы в меньшей степени вызывают заболевания с атипичной формой протекания, нежели бактерии.
Отдельной группой выделяют стертые формы инфекций – в случае, если клиническая картина характерна для заболевания, но признаки выражены слабо или быстро проходят. Бессимптомными называют такие формы, которые протекают без клинических проявлений вообще. Их выявляют только дополнительными лабораторными исследованиями, отмечая иммунологические и биохимические показатели, свойственные заболеванию.
Бактерии под микроскопом
Взаимодействие возбудителя с организмом может также перетекать в бактерионосительство. Такое состояние характеризуется отсутствием клинических проявлений и существенных изменений состава крови и других материалов, однако человек может представлять опасность для другого, являясь переносчиком заболевания. Нередко симптомы отсутствуют и у носителя вируса. Зачастую такие явления формируются тогда, когда ослабляется постинфекционный иммунитет, однако встречается и у здоровых людей, которые просто контактировали с больным. Тоже самое может происходить и в случае передачи вируса. Однако отличие его состоит в том, что вирусное заболевание может иметь более продолжительный инкубационный период, при этом не являясь формой бактерионосительства.
Формы тяжести инфекционных болезней
Степень тяжести заболевания определяется выраженностью интоксикационных явлений, изменений сердечно-сосудистых показателей, а также прочие функциональные нарушения. Деление осуществляется на:
- Легкие формы: слабо выраженная интоксикация – невысокая температура, незначительное ухудшение самочувствия, слабое проявление местных симптомов.
- Среднетяжелые формы: температура тела до 39 градусов, выраженные симптомы типа головной боли, слабости, рвота и т.д. Многие вирусы, вызывающие респираторные нарушения, имеют схожую симптоматику.
- Тяжелые формы: угнетение или возбуждение нервной системы, выраженная интоксикация, изменения со стороны сердечно-сосудистой, других органов и систем, функциональные нарушения органов, судороги, высокая температура тела (около 40 градусов).
Существуют болезни, при которых функциональные нарушения органов не сопровождаются высокой температурой тела.
Определение тяжести болезни должно проводится в пик ее течения, диагностика же возбудителя должна проводиться как можно раньше. От того, насколько своевременно будет определен вирус или микроорганизм, вызвавший болезнь, зависит эффективность лечения.
Будьте бережны и внимательны к своему здоровью – выберите подходящего вам врача и запишитесь на приём по телефону: 8 (499) 969-20-36 (для жителей Москвы и Московской области).
Читайте также:


