Сыпь вызванная грибковой инфекцией
Грибковый дерматит представляет собой инфекционное заболевание кожи хронического течения. Воспалительный процесс рецидивирующего характера может развиться на гладкой поверхности кожи, а также на волосистой части головы. В редких случаях сопровождается аллергической реакцией, что существенно может затруднить своевременную диагностику заболевания.
Всем известно, на любой поверхности кожи имеется грибковая микрофлора. Под воздействием определенных негативных факторов грибки начинают более активно размножаться, что постепенно приводит к развитию грибкового дерматита.
Заболевание имеет острое и хроническое течение с рецидивирующими периодами. В зависимости от характера очагов воспаления, глубины проникновения грибков разделяют несколько видов грибкового поражения эпидермиса:
- Кератомикоз – характеризуется поражением только поверхностного слоя эпидермиса.
- Дерматомикоз – характеризуется поражением более глубоких слоев эпидермиса.
- Кандидоз – характеризуется грибковым поражением, в том числе слизистых оболочек.
- Глубокие микозы – характеризуются поражением подкожной клетчатки.
Нередко встречаются одновременное сочетание кандидоза, микоза и других видов грибкового поражения кожи.




Причины грибкового заболевания
Дерматит грибковой этиологии развивается по причине чрезмерной активности жизнедеятельности грибка на эпителии. Чаще всего страдает верхний слой кожи. К провоцирующим факторам относятся:
- наследственный характер заболевания;
- стрессы, нервное напряжение, утомляемость;
- нарушение гормонального баланса;
- пониженная работа иммунной системы;
- нарушения в работе кишечника;
- длительный прием антибактериальных препаратов;
- несбалансированное питание;
- вредные привычки.
Заражение грибком происходит довольно просто – мимолетный контакт с местом грибкового поражения. Это может быть касание, через средства личной гигиены, одежду и т.д. Самыми частыми случаями заражения является попадание грибка на слизистые оболочки.
Симптомы грибковой инфекции

Основной симптом грибкового дерматита — пустула, наполненная жидкостью.
- пустулы – являются первичными высыпаниями;
- корочки – вторичные высыпания.
Помимо внешних проявлений грибкового воспаления, у больного могут наблюдаться следующие эндогенные изменения в организме:
- сбой в работе эндокринной системы;
- дисфункция иммунитета;
- повышенная влажность кожного покрова.
Грибковая сыпь может сопровождаться следующими симптомами:
- чувство жжения;
- гиперемия пораженной области;
- зуд;
- сухость, шелушение кожных покровов;
- мокнутие, сопровождающееся пузырьками, наполненными прозрачным экссудатом.
Как было сказано, грибковая инфекция является очень заразным заболеванием. В большинстве случаев больные являются основным источником распространения грибкового дерматита. Нередко в период хронического течения заболевания страдают ногти, волосяной покров, а также может развиться алопеция (выпадение волос).
При несвоевременном обращении к врачу и отсутствии полноценного лечения, развивается вторичное инфицирование пораженной области в виде пиодермии, герпеса, микробной экземы. Привести к развитию более тяжелой формы заболевания могут такие патологии, как сахарный диабет, бронхиальная астма, заболевание сосудов, проблемы опорно-двигательной системы и т.д.
Окончательный диагноз устанавливается посредством проведения визуального осмотра пораженной области, а также на основании проведения анализа. Отличным методом диагностики является люминесцентная лампа. Обязательной мерой диагностики является соскоб пораженного эпидермиса.
Грибковый дерматит у ребенка

Грибковый дерматит у ребенка может протекать довольно тяжело. Поэтому необходимо незамедлительно принимать необходимые меры.
Пищеварительная и иммунная система у детей развита не в полной мере, на фоне чего в детском организме может развиться дисбактериоз, предрасположенность к пеленочному дерматиту. Данные факторы могут поспособствовать образованию грибковой инфекции в детском возрасте.
Чаще всего кандидозное поражение развивается на коже и слизистых тканях. Подобное распространение грибка может объясняться и попаданием в кишечник. Нередко в младенческом возрасте наблюдается перианальный грибковый дерматит. Характеризуется сильным покраснением, мокнутием кожного покрова в области заднего прохода.
Лечение грибкового дерматита
Период времени от момента заражения до проявления первых симптомов длится около 7 дней. В редких случаях составляет несколько недель.
Основное лечение грибкового дерматита примерно составляет 25-30 дней. Терапевтический курс состоит из приема лекарственных препаратов системного действия и использование местных препаратов. Лечение проводит врач-дерматолог, который, как правило, назначает антимикотические крема, мази, лосьоны (гистаминоблокаторы).
Зуд, воспаление могут вызвать психологические расстройства, нарушение сна. В таком случае прописываются седативные успокаивающие лекарственные средства (настойка валерианы, пустырник, Дормиплант, Ново-Пассит и др.).
Обязательным пунктом в лечении грибковой инфекции является терапия иммуномодуляторами. Чаще всего используют витамины группы С, В, Е, улучшающие защитную функцию организма. В особо тяжелых случаях назначаются гормональные препараты.

Лечение грибкового дерматита заключается в комплексном применение лекарственных препаратов, назначенных лечащим врачом.
Чтобы избежать риска вторичной инфекции и ускорить процесс очищения кожного покрова, используется негормональное средство Скин-кап. Препарат обладает антибактериальным, противовоспалительным, ранозаживляющим эффектом. Крем лучше всего использовать на сухую кожу, аэрозоль – на кожу с мокнутием.
Терапия грибкового дерматита может включать в себя следующие пункты:
- Применение антимикотических препаратов, таких как Низорал, Ламизил в течение 15-20 дней.
- Обработка пораженной области 60% раствором гипосульфита натрия.
- Местное использование противогрибковых средств, таких как мазь Микозорал, Канизон на протяжении 3 недель.
- Соблюдение строгой диеты, исключающей приема сладкой, соленой, консервированной пищи. Продукты питания должны быть обогащены белками и витаминами.
- Антигистаминные препараты для снятия зуда, такие как Зиртек.
Медикаментозная терапия грибкового заболевания может быть подкреплена лечением народными средствами в домашних условиях. Вот несколько популярных и эффективных рецептов:
- Отвар коры дуба можно использовать несколько раз в день в качестве обработки пораженной области.
- Мазь на основе алоэ и меда – для ее приготовления необходимо взять свежевыжатый сок алоэ и мед в равных пропорциях. Все тщательно перемешать и настаивать в течение недели. Полученную мазь наносить на пораженную область.
- Настойка одуванчика – для ее приготовления берем 1 ст. ложку измельченного одуванчика, заливаем 2 стаканами кипятка, настаиваем несколько дней. Приготовленную настойку рекомендуется употреблять внутрь по ¼ стакана 3 раза в сутки.
В целях профилактики можно принимать различные ванны на основе лекарственных трав, которые не только способствуют лучшему очищению кожу, но и укрепят иммунитет.
Грибковые поражения кожи могут быть вызваны различными видами грибка, включая дерматофиты и дрожжи. Грибы паразитируют на кератинах (белках, из которых состоят роговые производные эпидермиса кожи, волосы и ногти). Есть несколько различных типов грибковых инфекций на теле, и они делятся на разные группы, в зависимости от типа грибка.

Типы грибковых инфекций кожи
Основные грибковые инфекции кожи, перечислены ниже.

Примерно один из пяти человек в Европе (это касается и стран СНГ) страдает стригущим лишаем стоп. Это заболевание вызвано грибком, который растет на теплых, влажных участках кожи, например, между пальцами ног. В связи с грибковой инфекцией, кожа чешется, покрывается чешуйками и краснеет от воспаления. Также могут появляться белые трещины, особенно между пальцами и на ступнях. Иногда появляются волдыри.
Вы можете подхватить стригущий лишай стопы, если вы идете босиком по влажному, загрязненному полу, например, в общественном душе, бассейне или сауне. Если вы не моете руки после прикосновения загрязненной области, грибок может распространиться и на другие части вашего тела. Подробно о стригущем лишае читайте здесь - Стригущий лишай: причины, симптомы, лечение, профилактика.

Грибковые инфекции ногтей обычно поражают край ногтя и распространяются медленно вниз к основанию. Этот процесс, как правило, занимает много времени. Это может стать причиной изменения цвета, растрескивания и крошения ногтя. Окружающие ткани могут также уплотняться. Позже, ваш ноготь может стать настолько толстым, что станет больно носить обувь. Ногти на ногах, как правило, страдают больше и чаще, чем ногти на руках.
У вас может развиться грибковая инфекция ногтей в случае, если у вас есть стригущий лишай стопы и он распространился на ваши ногти. Вы также можете заразиться, если ваши ногти ослаблены, например, после их повреждения. Подробно о грибке ногтей (онихомикозе), о причинах его возникновения, симптомах, методах лечения и профилактики читайте здесь - Грибок ногтей (онихомикоз): причины, симптомы, лечение.

Эта грибковая инфекция часто появляется на открытых участках тела, таких как руки, ноги или лицо, и вызывает красную, кольцеобразную сыпь. Стригущий лишай заразен. Вы можете заразиться им, входя в контакт с кем-то, кто уже страдает стригущим лишаем или прикасаясь к зараженным предметам, таким как одежда или постельное белье. Одомашненные животные, такие как овцы, крупный рогатый скот и домашние животные могут также быть переносчиками грибков, которые вызывают стригущий лишай.
Чаще всего поражает молодых мужчин. Это связано с тем, что мошонка и бедра находятся в тесном контакте и создают условия, в которых грибы могут процветать. Он также может возникнуть у женщин, если они носят обтягивающую одежду. Это может привести к зуду и красной сыпи в области паха и близлежащих областях.
Как и дерматомикоз, стригущий лишай паха является заразным и может передаваться таким же образом. Вы также можете заразиться этим заболеванием, если ваши ноги заражены стригущим лишаем стоп, и вы прикоснулись к вашему паху после касания к ногам, не помыв перед этим руки.

Вы можете заразиться им в любом возрасте, но преимущественно он поражает детей до периода достижения ими половой зрелости. Симптомы могут быть схожи с проявлениями стригущего лишая паха и тела, и волосистая часть головы будет покрываться чешуйками и чесаться. У вас также могут на коже головы появиться заполненные гноем пустулы. Во время заболевания волосы могут местами выпасть, но, как правило, они вырастают снова, как только инфекция будет устранена.
Вы можете заразиться стригущим лишаем волосистой части головы прикасаясь к зараженной одежде и расчесываясь зараженной расческой больного этим заболеванием человека.
Грибок на теле может быть также связан с дрожжевыми инфекциями.

Опрелости являются дрожжевой инфекцией, которая может появиться в складках кожи, например, на вашем животе, если у вас избыточный вес, в паху или подмышечных впадинах. Это явление часто может быть связано с дрожжеподобными грибами Candida Albicans. Опрелости обычно возникают в областях, где ваша кожа соприкасается или трется. Если у вас есть опрелости, ваша кожа может покраснеть или стать коричневой, а если она очень влажная, то на ней могут появляться раны. Подробно об опрелостях читайте здесь - Опрелость: симптомы, причины, лечение, профилактика.
Причиной этого заболевания становятся дрожжевая инфекция под названием малассезия. Оно довольно распространено и обычно поражает молодых людей после достижения ими половой зрелости. Если у вас есть разноцветный лишай, участки кожи на вашей спине, плечах и туловище могут покрыться чешуйками, начать чесаться, и кожа может изменить цвет. Цвет кожи обычно меняется на розовый, коричневый или красный. Если у вас темная (смуглая) кожа, она может стать светлее обычного. Подробно об отрубевидном (разноцветном) лишае вы можете узнать здесь - Отрубевидный лишай у человека: симптомы, лечение, фото.

С. Albicans является дрожжевым грибком, который является частью микрофлоры ротовой полости, кишечника, кожи и влагалища. Обычно грибок не вызывает никаких проблем. Тем не менее, если вы не здоровы, беременны, принимаете антибиотики или у вас сахарный диабет, дрожжи могут размножаться и вызывать симптомы молочницы на коже (кандидоз кожи).
Молочница часто выглядит как маленькие белые пятна, которые оставляют красный след, если стереть их. У женщин, вагинальная молочница может вызвать зуд и белые выделения.
Молочница может также появиться у новорожденных в ротовой полости. Молочницу у грудничков можно легко спутать с молоком, которым их кормят. Это обычно не страшно, но у детей с молочницей в горле могут возникнуть трудности с глотанием. У детей может также развиваться молочница в паховой области.
Симптомы грибковых инфекций кожи
Симптомы и внешний вид грибковой инфекции кожи зависит от типа гриба, который вызвал заболевание. Они также будут зависеть от того, какая часть тела поражена. Грибковую сыпь иногда путают с другими заболеваниями кожи, такими как псориаз и экзема.
Грибковые инфекции кожи могут вызвать различные кожные высыпания. Одни могут стать причиной покраснения, появления чешуек на коже и зуда. Другие могут вызывать мелкую сыпь и шелушение, как при пересохшей коже. Гриб может проявить себя только в одном месте, а может и в нескольких областях вашего тела. Если у вас поражена кожа головы, то вы можете потерять волосы в некоторых местах.
Если у вас есть какие-либо из этих симптомов, обратитесь к врачу за рекомендацией.
Диагностирование грибка на теле
Врач попросит описать симптомы и осмотрит вас. Также он может посмотреть вашу медицинскую книжку.
Врач, как правило, способен поставить диагноз грибковой инфекции кожи и ногтей, просто взглянув на внешний вид вашей кожи и месторасположение сыпи. Он может взять соскоб кожи, фрагмент ногтя или волос для подтверждения диагноза.
Лечение грибковых инфекций кожи
Ваш врач посоветует вам всегда тщательно просушивать пораженные участки кожи после купания, особенно в складках кожи.
Обычно, для лечения грибка на теле необходимо использовать противогрибковые препараты местного назначения, которые наносятся непосредственно на пораженный участок кожи. Существуют разнообразные формы лекарственных средств, доступных в виде кремов, лосьонов, шампуней, красок и лечебных порошков. Некоторые из них доступны без рецепта в аптеке.
Если у вас есть сыпь, которая покрывает большую площадь кожи, ногтей или головы, возможно, вам потребуется принимать пероральные препараты. Ваш врач может также назначить вам таблетки, если средства местного назначения не дают облегчения. Эти средства могут иногда вызывать побочные эффекты, в виде раздражения кожи и проблем с желудком.
Ваши симптомы могут проявиться снова, даже если кажется, что вы выздоровели. Очень важно продолжить лечение в течение двух недель после исчезновения симптомов.
Возможно, вам потребуется проделывать некоторые процедуры в течение нескольких недель или от четырех до 12 месяцев при грибке на ногтях пальцев ног.
Причины грибковых инфекций кожи
Грибковая инфекция на теле может возникнуть по следующим причинам:
- Избыточный вес.
- Не просушиваете кожу после купания.
- Контакт с человеком или животным, пораженным грибковой инфекцией кожи.
- Контакт с зараженными предметами, например, одеждой, полотенцами и постельным бельем.
- Хождение босиком в общественных душах, банях, саунах или бассейнах.
- Ношение тесной одежды, которая не позволяет поту испаряться.
- Диабет.
- Недавний прием антибиотиков.
- Беременность.
- Ослабленная иммунная система.
Профилактика грибковых инфекций кожи
Чтобы снизить риск заражения и развития грибка на теле и остановить распространение инфекции, существуют некоторые действия, которых следует придерживаться. Вот некоторые из них.
- Тщательно высушивайте кожу после душа или принятия ванны.
- Часто стирайте носки, одежду и меняйте постельное белье, чтобы устранить любые грибы и дрожжи.
- Носите чистые шлепанцы или пластиковую обувь в сырых, общественных местах, таких как душевые, сауны и бассейны.
- Носите свободную одежду, сделанную из хлопка или другого материала, способствующего испарению влаги с вашей кожи.
- Не давайте посторонним людям пользоваться вашими полотенцами и расческами.
- Используйте запасную пару обуви каждые два или три дня, чтобы дать основной обуви время, для того чтобы высохнуть.
- Если у вас диабет, старайтесь уровень сахара в крови держать под контролем.
- Если у кого-то в вашей семье есть стригущий лишай волосистой части головы, обработайте или замочите подушки, головные уборы, расчески или ножницы в воде с хлором.
Дети по-прежнему могут ходить в школу, а взрослые на работу, но важно соблюдать все правила личной гигиены, чтобы предотвратить распространение грибковой инфекции.
Эта статья была полезна для вас? Поделитесь ей с другими!
Кожные болезни – довольно неприятное явление, поскольку доставляют пациенту не только физический, но и психологический дискомфорт. Несмотря на достижения современной медицины в лечении и профилактике дерматитов, они достаточно часто встречаются среди населения.
Грибковый дерматит – один из видов грибковых заболеваний, который легко диагностируется и хорошо поддается лечению, однако в отсутствие лечения может вызвать грозные последствия для здоровья пациента. 
Причины
Грибы и дрожжи в норме входят в состав микрофлоры кожи. Иммунная система здорового человека регулирует численность их колоний, не давая распространяться и вызывать патологические процессы.
Под воздействием различных факторов, а чаще всего при их сочетании, кожа частично перестает справляться с защитной функцией.
Это приводит к развитию таких заболеваний, как:
- грибковый дерматит;
- себорейный дерматит;
- пеленочный дерматит у грудных детей.
Факторы
Провоцируют возникновение микозов кожи ниже перечисленные факторы.
- Снижение местного или общего иммунитета.
– Оно может быть вызвано специфическими (ВИЧ) или не специфическими инфекционными агентами, а также наступить в результате хронической усталости, неправильной диеты и вредных привычек. - Длительный прием антибактериальных препаратов.
– Бесконтрольное применение антибиотиков нарушает микробиологический баланс, и равновесие сдвигается в сторону грибков. - Гормональные скачки.
К ним относятся:
– патологические сбои в эндокринной системе;
– физиологические резкие изменения.
Например, в подростковом возрасте себорейный дерматит может быть спровоцирован резким повышением секреции сальных желез. - Хроническая травматизация кожи и нарушение правил гигиены.
Сюда относят:
– длительный контакт с водой и агрессивными химическими веществами;
– расчёсы и кожные заболевания неинфекционной природы.
Характерным примером может служить пеленочный дерматит у новорожденных или перианальный дерматит у взрослых пациентов с сопутствующими проктологическими проблемами. - Хронические заболевания.
Например, это может быть:
– сахарный диабет, вызывающий хрупкость мелких сосудов;
– психические заболевания. - Генетический фактор.
Все вышеперечисленные состояния следует расценивать лишь как факторы риска, поскольку лишь совокупное их воздействие может привести к развитию данных заболеваний.
Наибольшему риску подвержены две возрастные группы:
- дети раннего возраста;
- пожилые люди.
Микозы у детей

Кожа ребенка продолжает формироваться в течение первых месяцев жизни и от кожи взрослого человека отличается пониженной защитной функцией.
Грибковый дерматит у детей возникает, в основном, в возрасте до трех лет и является следствием:
- неправильного ухода;
- незрелости кожных покровов и пищеварительной системы.
Как правило, к таким неприятным последствиям, как пеленочный дерматит, приводят следующие погрешности в уходе:
- редкая смена пелёнок или подгузников;
- пренебрежение водными процедурами;
- высокая температура в помещении;
- использование косметических средств и бытовой химии, не предназначенных для детей.
Дерматит у грудничка быстро развивается и требует своевременного лечения. В отсутствие такового возможно присоединение вторичной инфекции, что превратит обычный пеленочный дерматит в грибковый или бактериальный.
Наиболее часто встречающиеся виды грибкового дерматита у младенцев:
- Грибковый пеленочный дерматит.
– При неправильном уходе к воспалительному процессу под подгузником может присоединиться грибок, что осложнит течение заболевания и потребует назначения специализированных противогрибковых препаратов. - Перианальный дерматит.
– Характеризуется локализацией вокруг анального отверстия. - Себорейный дерматит.
– Единственный вид дерматита у грудных детей, который спокойно переносится и не причиняет ребенку никаких неудобств. Обычно начинается в возрасте примерно 3 месяцев и представляет собой желтые корочки на макушке, которые легко удаляются при помощи растительного масла.
Симптомы
Вне зависимости от вида и 
локализации основными симптомами грибкового дерматита являются:
Поскольку зачастую инфекция присоединяется к уже имеющемуся аллергическому или атопическому дерматиту, самостоятельно определить наличие грибковой инфекции бывает чрезвычайно сложно.
Исключение составляет кандидоз слизистых, поскольку помимо отечности и зуда характерными его признаками являются появление белого творожистого налета и кислый запах.
Себорейный дерматит, который часто принимают за обычную перхоть или акне, также имеет грибковую природу и характеризуется разнообразием признаков.
Симптомами жирной себореи, при которой повышена секреция кожного сала, является образование:
При сухой себорее, когда производство кожного секрета, напротив, понижено, наблюдается усиленное шелушение кожи, образование трещин и корочек.
Диагностика

Опытный дерматолог составит предварительное заключение уже на основе первичного осмотра.
- Однако для достоверного подтверждения диагноза и подбора соответствующего лечения производится забор биоматериала методом соскоба или отпечатка.
- Затем проводится микробиологическое исследование на предмет колоний грибка.
- Если необходимо установить, к какому виду принадлежит грибок, осуществляют посев культуры для получения достаточного количества материала.
При тяжелых грибковых поражениях и частых рецидивах назначают дополнительные обследования с целью выявления провоцирующих факторов. Обязательно производится обследование на:
- ВИЧ-инфекцию:
- сахар крови;
- требуются анализы на гормоны (иногда).
Лечение

- антимикотические средства местно и системно, что позволяет воздействовать на возбудителя сразу во всех слоях кожи;
- антигистаминные препараты;
- иммуномодулирующие средства;
- витамины;
- седативные препараты назначают в случаях, когда наблюдается бессонница или расчесывание очагов поражения;
- при необходимости медикаментозно корректируют сахар крови.
Правильный уход за кожей особенно важен в тех случаях, когда наблюдается себорейный дерматит, связанный с отклонениями в работе сальных желез, или пеленочный дерматит.
По возможности отменяют лекарства, провоцирующие рост грибков, такие как антибиотики или гормональные препараты.
В обязательном порядке исключаются следующие продукты:

Заключение
Все противогрибковые лекарства обладают определенной токсичностью, поэтому крайне не рекомендуется самостоятельно менять дозировку, наименования препаратов или использовать дополнительные медикаментозные средства. Также не рекомендуется лечить грибковые дерматиты народными средствами, они могут использоваться только в качестве дополнения.
После успешно проведенного лечения не происходит формирование иммунитета к возбудителю. Поэтому крайне важно устранить факторы, которые привели к развитию заболевания.
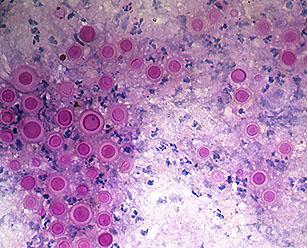
Грибковым дерматитом называют воспаление кожи, обусловленное внедрением и последующим размножением грибов в ее различных слоях. Заболевание относится к группе дерматомикозов. Оно имеет инфекционно-аллергический характер и склонно к хроническому рецидивирующему течению, особенно на фоне определенных предрасполагающих факторов.
Этиология
Грибковый дерматит может быть вызван практически всеми патогенными и условно-патогенными для человека грибами. Некоторые из них входят в состав нормальной микрофлоры и постоянно обитают на поверхности кожи и слизистых оболочек. Заражение другими происходит при попадании извне спор грибов или при непосредственном контакте с пораженными участками тела больного дерматомикозом человека.
В настоящее время насчитывается порядка 500 грибов, потенциально способных поражать людей и животных. Но к основным возбудителям грибкового дерматита у человека относят:
- Дрожжеподобные грибки рода Кандида (Candida Albicans). В небольшом количестве входят в состав естественной микрофлоры кожи, полости рта, слизистой оболочки кишечника и влагалища. Считаются условно-патогенными, проявляя склонность к инфицированию кожи и слизистых оболочек лишь при наличии благоприятных для них условий. Вызывают кандидозный дерматит, перианальный грибковый дерматит, кандидоз влагалища, полости рта и других органов.
- Грибы рода Трихофитон (Trichophyton), которых насчитывают 22 вида. Являются патогенными и приводят к развитию трихофитии волосистой части головы и гладкой кожи, фавуса, паразитарного сикоза. Отдельно выделяют руброфитию. Это дерматит, обусловленный заражением определенным видом Трихофитонов – Trichophyton Rubrum.
- Грибы рода Микроспорум (Mikrosporum), 16 патогенных для человека видов. Вызывают микроспорию гладкой кожи на лице и теле, волосистой части головы.
Кандидозный дерматит – самый распространенный тип микотической инфекции у детей и взрослых. Нередко именно его имеют в виду, говоря о грибковом поражении кожи. При этом дерматит часто сочетается с кандидозом слизистых оболочек.
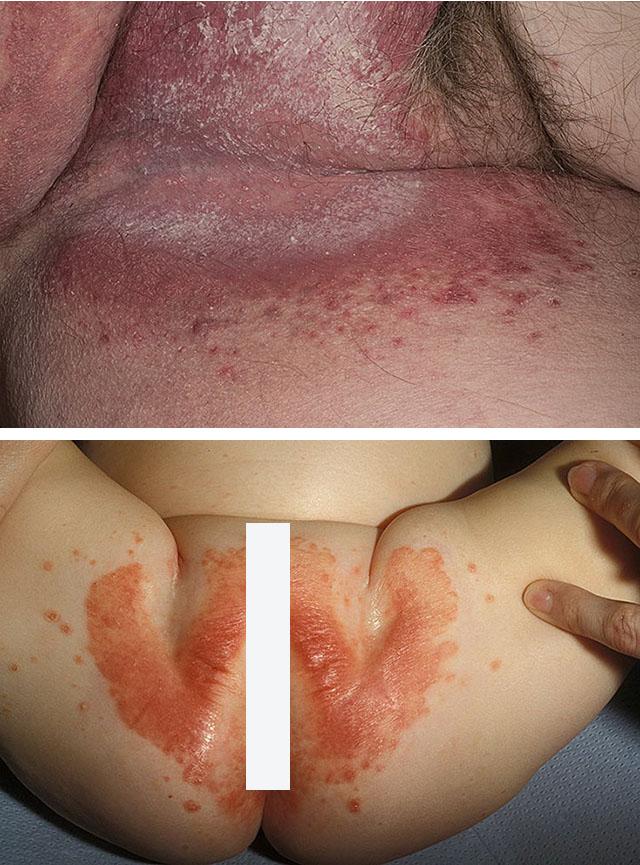
1. Кандидоз кожи паховых складок
2. Кандидозный пеленочный дерматит
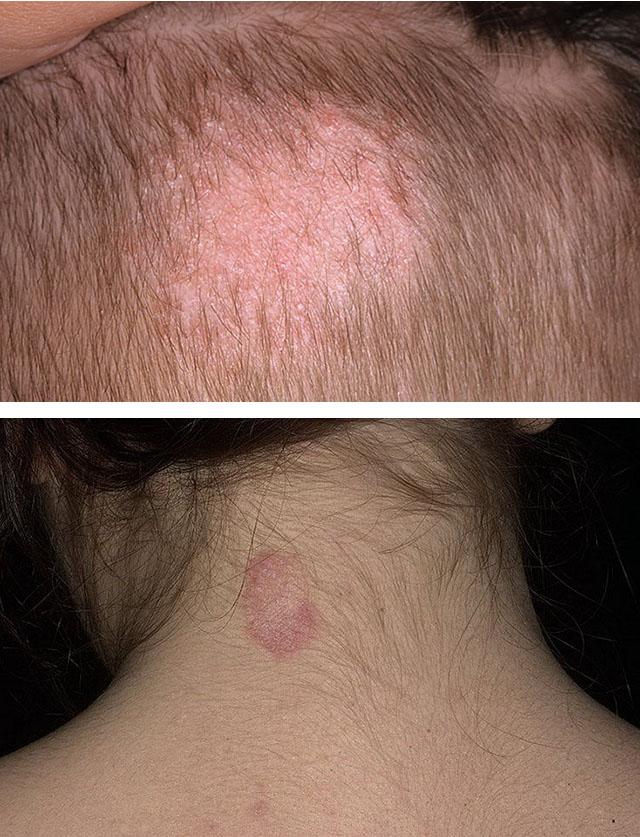
1. Трихофития
2. Микроспория
Предрасполагающие факторы
В норме кожа является неодолимым препятствием для любых микроорганизмов, в том числе и для всех видов грибов. Этому способствуют многие факторы: отсутствие сухости и чрезмерной влажности, целостность эпидермиса, нормальная кислотность на его поверхности, функциональная полноценность работы иммунной системы. Нарушение любого из этих условий может привести к снижению барьерной функции дермы, активации условно-патогенной флоры, проникновению и размножению грибов.
Существует достаточно много предрасполагающих факторов, повышающих вероятность развития грибкового дерматита. К ним относят:
- Повторно возникающие и плохо заживающие микроповреждения эпидермиса. Этому способствуют профессиональные вредности (механические травмы, воздействие контрастных температур, контакт с раздражающими веществами), чрезмерная сухость кожи на руках вследствие нерационального ухода, частого мытья и использования дезинфицирующих местных средств. У некоторых пациентов нарушения целостности эпидермиса обусловлены дерматитом другой этиологии (атопическим, аллергическим, контактным, себорейным).
- Повышенная влажность кожи. Такое состояние возможно при избыточной потливости (гипергидрозе) вследствие избыточного веса, эндокринных и неврологических нарушений, индивидуальных особенностей пациента. Кроме того, высокой влажности способствуют длительное ношение индивидуальных средств защиты кожи с низкой проницаемостью для воздуха, продолжительное пребывание в резиновой обуви, недостаточно тщательное осушение кожи до одевания после посещения бассейна, сауны, бани.
- Воздействие химических факторов. Например, грибковый дерматит у детей грудного возраста часто развивается при продолжительном контакте кожи младенца в перианальной области с испачканным мочой и калом пеленками. Доказано, что именно мацерация эпидермиса под действием продуктов распада мочевины и остатков пищеварительных ферментов способствует грибковому поражению промежности.
- Эндокринные заболевания. Наиболее значимой патологией является сахарный диабет, который сопровождается изменением кислотности кожи и усиленным размножением микроорганизмов.
- Снижение реактивности иммунной системы. Иммунодефицит может быть вызван ВИЧ, перенесенной тяжелой инфекцией, применением цитостатиков, проведенной лучевой терапией, некоторыми заболеваниями крови, патологией костного мозга. Возможны и функциональные расстройства на фоне стресса, невротических и аффективных нарушений, патологии пищеварительной системы.
- Нерациональная антибиотикотерапия, нарушающая баланс естественной микрофлоры и негативно влияющая на работу иммунной системы.
- Продолжительное применение глюкокортикостероидных препаратов топического и системного действия, что приводит к дисгормональным нарушениям и снижению активности местных защитных механизмов. Поэтому кандидозный дерматит у взрослых нередко возникает на фоне стероидной терапии системных заболеваний соединительной ткани и рассеянного склероза.
При наличии хотя бы одного из этих факторов грибки получают возможность преодолеть естественный кожный барьер и могут начать активно размножаться.
Патогенез
Нарушение барьерной функции кожи приводит к повышению проницаемости ее для грибов. Первоначально возбудители проникают через поверхностный кератиновый слой, размягчая и разрыхляя его. Если это происходит на участках с усиленным ороговением, пациент может отмечать изменение толщины и текстуры кожного покрова. Во всех остальных зонах этот этап протекает быстро и малозаметно.
Активно размножаясь и погружаясь вглубь дермы, грибы способствуют появлению местных кожных изменений и включению иммунных механизмов. Для противодействия микотической инфекции задействуется преимущественно клеточный иммунитет. Правда, во многих случаях он остается незавершенным и не приводит к полному уничтожению возбудителя. Формируются условия для грибковой сенсибилизации с развитием специфических аллергических реакций. Это приводит к усугублению состояния пациента, появлению вторичных высыпаний (микид) на периферии очага и даже на отдалении от него.
Дополнительное включение гуморальной защиты не способно оказать клинически значимого влияния на течение грибкового дерматита и не защищает от повторного заражения. Вырабатываемые антитела являются типонеспецифичными. Из-за этого достаточно часто встречаются ложноположительные реакции на грибы, не выявляемые у данного пациента. Возможны также перекрестные серологические реакции на некоторые факторы эпидермиса и даже на изоантигены крови IV группы.
Несовершенство иммунных реакций и высокая вероятность аллергизации являются факторами, способствующими рецидивирующему течению заболевания.
Эпидемиология
Насколько безопасен для окружающих пациент с грибковой инфекцией? Заразен ли кандидозный дерматит? Именно про это родственники обычно спрашивают у врача.
Кожа здорового человека – прекрасный барьер для всевозможных грибов. Микоз не разовьется даже при наличии повреждений (ссадин, царапин), если у человека нет других предрасполагающих факторов. И важнейшими из них являются иммунодефицитные состояния, недавнее продолжительное применение антибиотиков и наличие скрытого или требующего лечения сахарного диабета.
Исключение составляет стригущий лишай – достаточно заразное грибковое заболевание, которое может развиться и без предшествующих фоновых состояний. Во всех остальных случаях при отсутствии факторов риска не стоит беспокоиться об инфицировании даже при тесном непосредственном контакте с
пациентом. Естественные защитные механизмы не позволят дерматиту развиться. Для предупреждения инфекции достаточно проводить лишь базовую неспецифическую профилактику, применения каких-либо препаратов не требуется.
Клиническая картина
Грибковый дерматит сопровождается появлением только местных симптомов, общие проявления интоксикации не характерны.
К основным признакам заболевания относят:
- Появление на коже достаточно четко очерченных очагов. В большинстве случаев они имеют округлую форму, но при их слиянии возникают поражения с географическим рисунком. Микотический очаг отличается от окружающей здоровой кожи цветом и текстурой эпидермиса, нередко на его периферии возникает валик из отечных тканей или венчика мелких высыпаний.
- Сыпь папулезно-пустулезного характера. При вскрытии пузырьков формируются корочки. Высыпания могут ограничиваться микотическим очагом или возникать на некотором расстоянии от него. Их появление носит преимущественно аллергический характер. Поэтому грибковый дерматит у детей может способствовать усилению атопии и диатеза. При этом у ребенка на голове, щеках, за ушами, на сгибах конечностей появляются мокнутие, высыпания и корочки, могут возникать кишечные расстройства.
- В зависимости от типа возбудителя пораженная кожа становится сухой и шелушащейся или мокнущей. Отечность и опрелость – симптомы кандидозного дерматита. В остальных случаях эпидермис покрывается чешуйками. Но при этом нередко отмечается склонность к общему увеличению влажности кожи.
- Изменение цвета кожи в очаге поражения – от яркой гиперемии до застойно-синюшного оттенка. Кандидозный дерматит у грудничков сопровождается ярким покраснением кожи ягодиц и промежности. А руброфития приводит к возникновению достаточно темных пятен.
- Появление зуда. Но некоторые грибковые дерматиты не причиняют пациенту явного физического дискомфорта.
- Боль. Свойственна дерматитам с активно протекающей воспалительной реакцией или поражением глубоких слоев дермы. Ощущения локальные, усиливаются при намокании и трении. Их можно описать как чувство сильного жжения. Боль всегда сопровождает грибковый пеленочный дерматит.
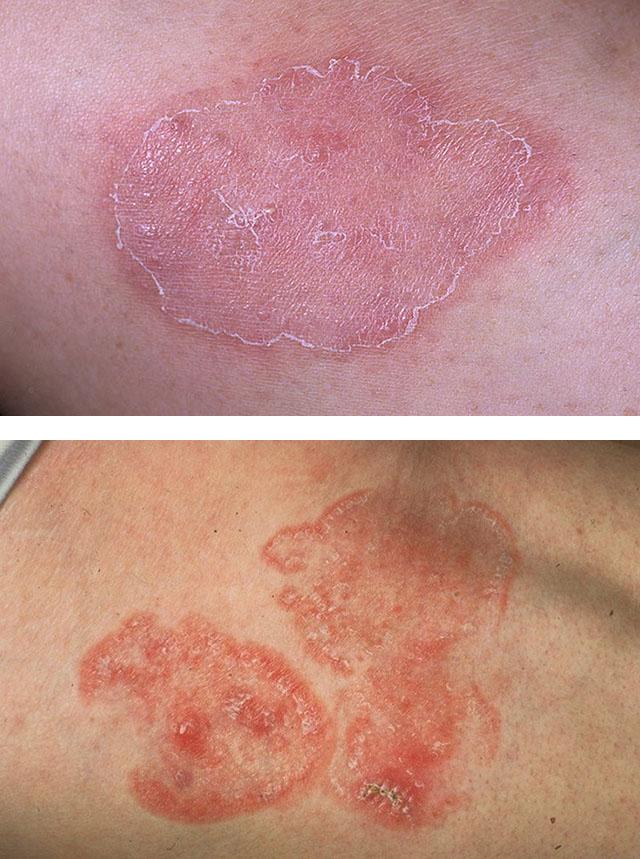
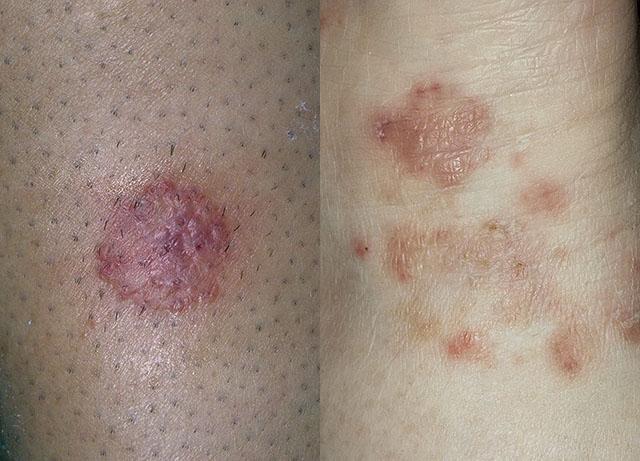
Микоз гладкой кожи
Возможно и достаточно тяжелое течение заболевания с развитием инфильтративно-нагноительной формы воспаления и присоединением вторичной бактериальной инфекции.
Обследование
Обследование пациента с подозрением на дерматит микотической этиологии проводит дерматолог. При этом во время осмотра очагов поражения на волосистой части головы и гладкой коже используют специальную люминисцентную лампу. Но далеко не все микозы дают характерное свечение. К тому же некоторые из них изначально не требуют применения этого приспособления. Например, лампа не нужна при заражении дрожжеподобными грибками, так как выглядит кандидозный дерматит достаточно характерно.
Достоверное подтверждение грибковой этиологии заболевания – основа диагностики. Это возможно лишь при проведении микроскопического исследования биоматериала, полученного методом отпечатка или соскоба с очагов поражения. Ключевыми подтверждающими признаками является выявление мицелия или характерных колоний дрожжеподобных грибов. Используют также культуральный метод, позволяющий получить достаточное для изучения количество гриба и достоверно определить тип возбудителя.
Обследование пациента с рецидивирующими и особенно прогрессирующими грибковыми дерматитами должно включать выявление фоновых и предрасполагающих факторов. Для этого назначаются биохимический анализ крови для определения уровня глюкозы, при необходимости проводят сахарную нагрузку. Обязательным является и исследование на ВИЧ. Врач также тщательно анализирует все получаемые пациентом препараты, назначенные врачами различных специальностей и принимаемые самовольно. Уточняются гигиенические моменты и наличие профессиональных вредностей.
Как лечить грибковый дерматит
Лечение грибкового дерматита начинают только после лабораторного подтверждения этиологии заболевания. При этом назначаются протимикотические средства местного и системного действия, что позволяет воздействовать на возбудителя во всех слоях кожи.
Выбор основного препарата производят с учетом вида гриба и его чувствительности. Врач может рекомендовать прием средства с широким спектром действия или оказывающего влияние лишь на определенных возбудителей. Учитывая достаточно высокую потенциальную токсичность антимикотиков, не стоит нарушать рекомендованную схему приема, самовольно заменять медикамент или принимать какие-то дополнительные средства от грибкового дерматита.
Для подавления аллергических реакций назначаются антигистаминные препараты. Также по возможности отменяются средства, способствующие поддержанию грибковой инфекции: кортикостероиды, антибиотики. Обязательно корректируются выявленные нарушения углеводного обмена. Родителей обучают принципам ухода за кожей младенцев.
Профилактика
Профилактика грибковых дерматитов включает устранение всех предрасполагающих факторов. Особое значение имеют точное соблюдение рекомендаций врача при проведении антибиотикотерапии, коррекция уровня сахара в крови, рациональный уход за кожей, отказ от продолжительного применения топических глюкокортикостероидных средств.
Самоизлечение от грибкового дерматита встречается нечасто. Но грамотная комплексная терапия вкупе с устранением фоновых и предрасполагающих факторов способны избавить пациента от заболевания. Но не следует забывать, что перенесенная микотическая инфекция не приводит к формированию иммунитета, к тому же невозможно оградить человека от контакта с патогенными и условно-патогенными грибами. Поэтому при формирований благоприятных условий возможно повторное развитие заболевания.
Читайте также:




