Что такое диагностикум сыпнотифозный с риккетсиями провачека

РНГА с сыпнотифным диагностикумом (anti-Ricketsia prowazeki)
Исследование предназначено для определения наличия в крови пациента специфических антител к Ricketsia prowazeki - возбудителю сыпного тифа. Анализ является серологическим маркером болезни Брилла-Цинссера (спорадического сыпного тифа).
Серологический анализ проводится методом РНГА (реакцией непрямой гемагглютинации). В лунках лабораторной планшетки серолог разводит исследуемую сыворотку с поэтапным удвоением. Затем добавляет в образцы стандартные эритроциты, сенсибилизированные риккетсиями. При наличии в пробах иммунных антител к антигену возбудителя инфекции, эритроциты слипаются и равномерно покрывают все дно лунки – реакция считается положительной, при отрицательной реакции эритроциты располагаются на дне в виде маленькой пуговки.

Подготовка к исследованию:
- Анализ проводится утром, натощак.
- С последнего приема пищи должно пройти не менее 8 часов.
- Исключить прием алкоголя не менее чем за 24 часа до взятия биоматериала.
- Не рекомендуется сдавать кровь на серологию после флюорографии, рентгена, физиотерапевтических процедур.
Тип биоматериала: венозная кровь
Синонимы (rus): Серодиагностика с эритроцитарным сыпнотифозным (риккетсиозным Провачека) диагностикумом
Синонимы (eng): Detection of anti-typhus Рrowazeki antibodies in patient serum
Методы: Реакция непрямой гемагглютинации (РНГА)
Сроки выполнения: 7-8 дней
Сыпным или вшивым тифом называют острую инфекцию, вызываемую внутриклеточными паразитами - риккетсиями провачека (Ricketsia prowazeki). Это название мелкая грамотрицательная бактерия, унесшая миллионы жизней, получила по фамилиям двух ученых, разгадавших тайну смертельного заболевания - американского биолога Говарда Тейлора Риккетса и чешского естествоиспытателя Станислава Провачека.
Источник инфекционного процесса - больной человек, от которого заражение передается здоровому человеку платяными и головными вшами. Расчесывая укусы этих специфических паразитов, человек втирает их экскременты, содержащие риккетсии, в клетки кожных покровов. Сыпной тиф распространяется из-за плохих социальных условий, скученности, тесноты. Именно поэтому наиболее страшные эпидемии инфекции возникали в военное время и при стихийных катастрофах.
После выздоровления у человека вырабатывается иммунный барьер к возбудителю, однако он способен сохраняться в организме длительный период и спустя много лет рецидивировать. Повторный сыпной тиф имеет те же клинические проявления, но в более легкой форме. При заражении риккетсиями в организме продуцируются специфические антитела, концентрация которых нарастает с каждой неделей заболевания и остается повышенной длительный период. Для эндогенной рецидивирующей инфекции (болезни Брилла) также характерно выраженное повышение уровня иммунных антител.
Опытные инфекционисты проводят серологическое исследование при наличии у пациента:
- сильной головной боли;
- высокой температуры (до 40°С);
- бессонницы, раздражительности;
- потери аппетита;
- характерных высыпаний на коже - на боках туловища и сгибах конечностей;
- симптомов поражения сердечной, нервной и сосудистой систем - учащенное сердцебиение, снижение кровяного давления, нарушение сознания.
Негативная РНГА считается отрицательным результатом - заражения риккетсиями нет. Положительным результатом считается диагностический титр 1:640 - текущий или перенесенный в прошлом риккетсиоз (сыпной или спорадический тиф).
Рекомендовано проводить РНГА - исследование в парных образцах биоматериала: первое - на седьмой день инфекционного процесса, второе - спустя две недели.
[youtube.player]Лабораторное серологическое исследование, направленное на диагностику эпидемического сыпного тифа и болезни Брилла, представляющей рецидивную форму заболевания.
Риккетсии Провачека; эпидемический сыпной тиф; болезнь Брилла – Цинссера.
Синонимы английские
Rickettsia prowazekii; epidemic typhus; Briell-Zinser disease; reaction passive or indirect hemagglunation.
Реакция непрямой гемагглютинации (РНГА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Эпидемический сыпной тиф (классический, вшивый, европейский) – это острая антропонозная трансмиссивная инфекция, поражающая людей любого возраста и характеризующаяся характерными клиническими проявлениями. Возбудителем инфекции является неподвижный грамотрицательный микроорганизм Rickettsia prowazekii, риккетсии Провачека, семейства Rickettsiaceae, рода Rickettsia. Они являются преимущественно внутриклеточными паразитами, выделяют гемолизины, эндотоксины.
Инфекция передается преимущественно трансмиссивным путем передачи от больного человека платяными или головными вшами, которые выделяют риккетсии с инфицированными экскрементами. В организм человека возбудители попадают через поврежденные кожные покровы, в результате расчесов и раздавливания насекомых, а также через слизистую оболочку верхних дыхательных путей и конъюнктиву глаз.
Инкубационный период заболевания длится от 5 до 25 дней, в среднем составляет 10-14 дней. Основными клиническими проявлениями сыпного тифа являются лихорадка в течение 3-4 дней без тенденции к снижению, головная боль, гепатоспленомегалия, нарушение сна, тошнота, поражение сердечно-сосудистой системы, генерализованное поражение сосудов кожи и слизистых оболочек. На слизистой оболочке мягкого неба возможно появление сыпи (энантемы) или кровоизлияний, характерная сыпь на конъюнктиве. На 4-5-й день болезни у 90 % больных появляется характерная петехиальная сыпь на боковых поверхностях туловища, спине, подмышечных областях, на сгибательных поверхностях предплечий. Для данной инфекции также характерно поражение сосудов центральной нервной системы с вовлечением серого вещества, проявляющееся нарастающей головной болью, бредом, возбуждением, наличием менингеальной симптоматики, присоединением менингоэнцефалита. Различают легкую, средней тяжести и тяжелую форму заболевания. Возможно развитие стертой и латентной форм. Болезнь Брилла – Цинссера представляет собой рецидивную форму эпидемического сыпного тифа. Она имеет сходную клиническую картину, как и при первичной инфекции, но с менее выраженной интенсивностью патологичных симптомов.
Диагностика заболевания основывается на данных эпидемиологического исследования, специфических клинических проявлениях и на оценке лабораторных данных. В клиническом анализе крови отмечается лейкоцитоз с нейтрофильным сдвигом лейкоцитарной формулы. Возможно повышение скорости оседания эритроцитов.
Большое значение в лабораторной диагностике активных форм сыпного тифа и болезни Брилла – Цинссера имеет серологическая диагностика. Она заключается в определении специфических антител с помощью реакции пассивной, или непрямой, гемагглютинации (РПГА). Данная реакция основана на склеивании антигенов (клеток или частиц-носителей антигена) при взаимодействии со специфическими антителами к этим антигенам. Рекомендуется выявление нарастания титра специфических антител в парных сыворотках, взятых на 6-7-й день болезни и через 12-20 дней (в среднем через две недели) от ее начала. У больных сыпным тифом диагностический титр антител составляет 1:1000 и определяется к концу первой недели заболевания, достигая максимума к 15-му дню с возрастанием титров антител 1:32000-1:64000. Для болезни Брилла – Цинссера также характерно нарастание титра специфических антител в РПГА с сыпнотифозным диагностикумом риккетсий Провачека (Rickettsia prowazekii).
Для чего используется исследование?
- Для диагностики активных форм эпидемического сыпного тифа;
- для диагностики болезни Брилла – Цинссера – рецидивной формы эпидемического сыпного тифа.
Когда назначается исследование?
- При клинических проявлениях и подозрении на эпидемический сыпной тиф и болезнь Брилла – Цинссера: лихорадка, головная боль, гепатоспленомегалия, нарушение сна, тошнота, поражение сердечно-сосудистой системы, генерализованное поражение сосудов кожи (петехиальная сыпь на боковых поверхностях туловища, спине, подмышечных областях, на сгибательных поверхностях предплечий) и слизистых оболочек (мягкого неба и конъюнктивы), поражение центральной и периферической нервной системы, менингоэнцефалит;
- для оценки диагностического титра антител в начале заболевания и его нарастания на 14-15-й день болезни;
- в комплексной диагностике эпидемического сыпного тифа и болезни Брилла – Цинссера.
Что означают результаты?
Причины положительного результата (повышение титра):
- эпидемический сыпной тиф, активная форма;
- болезнь Брилла – Цинссера, активная форма;
- текущее инфицирование возбудителем Rickettsia prowazekii или перенесенная ранее инфекция, протекающая в латентной форме.
Причины отрицательного результата:
- отсутствие инфицирования возбудителем Rickettsia prowazekii;
- ранние сроки заболевания эпидемическим сыпным тифом, первые 6-7 дней от момента инфицирования возбудителем;
- ложноотрицательные результаты.
Что может влиять на результат?
- Форма заболевания, период заболевания от момента инфицирования.
- Для комплексной оценки полученных результатов их необходимо сопоставлять с эпидемиологическими, клиническими и другими лабораторными данными.
21 Лейкоцитарная формула
43 Белок общий в ликворе
40 Глюкоза в ликворе
Кто назначает исследование?
Инфекционист, кардиолог, невролог, офтальмолог, оториноларинголог, дерматолог, терапевт, врач общей практики.
Литература
- Покровский В.И., Творогова М.Г., Шипулин Г.А. Лабораторная диагностика инфекционных болезней. Справочник / М. : БИНОМ. – 2013.
- Шувалова Е.П. Инфекционные болезни / М.: Медицина. – 2005. – 696 с.
- Fauci, Braunwald, Kasper, Hauser, Longo, Jameson, Loscalzo Harrison’s principles of internal medicine, 17th edition, 2009.
Жидкость светло-соломенного цвета, с незначительным осадком, легко разбивающимся при встряхивании.
Показания
в качестве компонента реакции преципитации, проводимой с диагностической целью при исследовании кож и другого патологического материала на сибирскую язву. Перед применением сыворотку проверяют в реакции преципитации (по Асколи) антигеном сибиреязвенным бактерийным стандартным и физиологическим раствором. Сыворотка должна давать положительную реакцию со стандартным антигеном не позднее чем через 1 минуту и не реагировать с физиологическим раствором в течение 15 минут. Реакция преципитации проводится согласно действующему "Наставлению по исследованию кожевенного и мехового сырья на сибирскую язву реакцией преципитации
7. Гемолитическая сыворотка (для РСК).
Назначение
Сыворотка применяется в качестве компонента в реакции связывания комплемента.
Состав
Сыворотка крови кроликов, иммунизированных эритроцитами барана; глицерин с массовой долей в препарате 50±5,0 %.
Биологические свойства
Сыворотка гемолитическая представляет собой диагностическую сыворотку, используемую в качестве компонента реакции связывания комплемента.
Сыворотка не токсична и не реактогенна.
Применение
Сыворотку гемолитическую применяют при постановке реакции связывания комплемента.
При расчете количества гемолизина для постановки РСК следует исходить из его титра, не учитывая количество глицерина, т. е. при титре гемолизина 1:1000 его удвоенный титр будет 1:500, для приготовления которого следует взять 0,1 см3 гемолизина и 49,9 см3 физиологического раствора; при титре 1:1500 удвоенный титр 1:750 (0,1 см3 гемолизина + 74,9 см3 физиологического раствора) и т. д.
8. Комплемент (для РСК).
Реакция связывания комплемента (РСК) заключается в том, что при соответствии друг другу антигены и антитела образуют иммунный комплекс, к которому через Fc-фрагмент антител присоединяется комплемент (С), т. е. происходит связывание комплемента комплексом антиген—антитело. Если же комплекс антиген—антитело не образуется, то комплемент остается свободным.
Специфическое взаимодействие АГ и AT сопровождается адсорбцией (связыванием) комплемента. Поскольку процесс связывания комплемента не проявляется визуально, Ж. Борде и О. Жангу предложили использовать в качестве индикатора гемолитическую систему (эритроциты барана + гемолитическая сыворотка), которая показывает, фиксирован ли комплемент комплексом АГ-АТ. Если АГ и ATсоответствуют друг другу, т. е. образовался иммунный комплекс, то комплемент связывается этим комплексом и гемолиза не происходит. Если AT не соответствует АГ, то комплекс не образуется и комплемент, оставаясь свободным, соединяется со второй системой и вызывает гемолиз.
Реакцию связывания комплемента можно применять для:
1) выявления специфических антител в неизвестной сыворотке на основании взаимодействия их с антигеном известной природы;
2) изучения свойств антигена в реакции с известной специфической сывороткой. Подготовка ингредиентов для постановки РСК.
9. Противогриппозные сыворотки, типовые.
Противогриппозная сыворотка с сульфаниламидами служит для создания искусственного пассивного иммунитета с целью профилактики и лечения гриппа. Сыворотку получают от лошадей, гипериммунизированных вирусами гриппа наиболее часто встречающихся типов А-2 и В.Введение в состав сыворотки сульфаниламидов позволяет предотвратить развитие вторичной бактериальной инфекции, как осложнение гриппа. Препарат предназначай для интраназального применения.
Сыворотка гриппозная люминесцирующая (H3N2)
· содержит антитела к вирусу гриппа (тип В), меченные флюорохромом.
· применяется для диагностика гриппа при помощи РИФ.
10. Парагриппозные сыворотки, типовые.
11. Иммуноглобулины диагностические: дизентерийные, бруцеллезные и др., люминесцирующие.
Препарат представляют собой меченные флуоресцеин изотиоцианатом иммуноглобулины, выделенные из иммунной кроличьей сыворотки, к антигенам возбудителя бруцеллеза; предназначен для обнаружения возбудителя бруцеллеза прямым иммунофлуоресцентным методом в мазках-отпечатках из органов и тканей животных и человека, подозреваемых на заболевание бруцеллезом, а также в препаратах, приготовленных из культур, выращенных на питательных средах для культивирования бруцеллезного микроба.
12. Люминесцирующие сыворотки: брюшнотифозная, паратифозная А, паратифозная Б.
Исследования на обнаружение брюшнотифозных, паратифозных А и В, а также прочих салмонеллезных микробов производят с целью:
1) подтверждения диагноза заболевания;
2) выявления бактерионосительства у реконвалесцентов перед выпиской из стационара;
3) выявления источника заболевания при вспышках;
4) выявления бактерионосительства среди работников пищевых предприятий, водоснабжения, детских и лечебных учреждений, а также у лиц, приравненных к ним;
5) выявления путей распространения инфекции через объекты внешней среды.
13. Люминесцирующие антитела к шигелламЗонне, шигелламФлекснера, риккетсиям Провачека и пр
Дизентерия (шигеллезы) - инфекционное заболевание, вызываемое бактериями рода шигелл, протекающее с преимущественным поражением слизистой оболочки толстого кишечника, с общей инфекционной интоксикацией. Источник инфекции - больной острой или хронической формой дизентерии, а также носитель. Путь передачи фекально-оральный. Инфицирование шигеллой Зонне чаще происходит через продукты (в отличие от шигелл Флекснера, для которых характерно инфицирование водным и бытовом путем).
Возбудителем дизентерии является группа микрорганизмов семейства Enterobacteriaceae рода Shigella, включающая 4 вида: 1) группа А - Sh. dysenteriae, в которую входят бактерии Sh.dysenteriae 1 - Григорьева-Шиги, Sh. dysenteriae 2 - Штутцера- Шмитца и Sh. dysenteriae 3-7 Лардж - Сакса (серовары 1-12, из которых доминируют 2 и 3); 2) группа B - Sh. Flexneri c подвидом Sh. Flexneri 6- Ньюкастл (серовары 1-5, каждый из которых подразделяется на подсеровары а и в, а также серовары 6, X и Y, из которых доминируют 2а, 1в и 6); 3) группа Sh.Boydi (серовары 1-18, из которых доминируют 4 и 2) и 4) группа D - Sh. Sonnei. Наиболее распространенными являются виды шигелл Зонне ( 60-80%) и Флекснера.
Шигеллы Зонне и Флекснера по сравнению с бактерией Григорьева-Шига наиболее устойчивы во внешней среде и могут сохранятся в продуктах питания до нескольких суток, в воде до 2-х месяцев. При кипячении немедленно гибнут.
Люминесцирующие сыпнотифозные антитела
Для идентификации риккетсий Провачека прямым иммунолюминесцентным методом, а также для обнаружения их применяются сыворотки иммунизированных животных, содержащие антитела против риккетсий Провачека, химически связанные с флуоресцеинизотиоцианатом.
Эта сыворотка сообщает яркое специфическое свечение риккетсиям Провачека и не реагирует с риккетсиями Бернета, Сибирикус, Квинтана и другими гетерологичными микроорганизмами.
14. Антитела диагностические против иммуноглобулинов человека, меченые пероксидазой
Реакция агглютинации используется также для определения групп крови и резус-фактора. Антитела против резус-фактора эритроцитов являются неполными, поэтому, связываясь с эритроцитами, эти антитела не могут их агглютинировать. Для их выявления дополнительно в реакцию вводят антиглобулиновую сыворотку, содержащую антитела против иммуноглобулинов человека (реакция Кумбса). Антитела антиглобулиновой сыворотки, взаимодействуя с неполными антителами против резус-фактора, адсорбированными на эритроцитах, агглютинируют эритроциты. С помощью реакции Кумбса выявляют как антирезусные антитела, так и резус-фактор; диагностируют гемолитическую болезнь новорожденных, эритроциты к-рых соединяются с циркулирующими в крови неполными антителами против резус-фактора.
15. Брюшнотифозный О-монодиагностикум.
· Действующее начало: термостабильный О-антиген (ЛПС) S.typhi (серогрупп 2, 4, 7, 8, 9, 3-10).
· Применяется для диагностики брюшного тифа.
· Для постановки развернутой РА Видаля, для определения серогруппы возбудителя (антигенной структуры).
16. Брюшнотифозный Н-монодиагностикум.
Н-монодиагностикумы. Используются в реакции агглютинации для определения заболевания в прошлом (анамнестическая реакция агглютинации) и реже с диагностической целью.
Серологические методы позволяют обнаружить специфические антитела в крови или антигены в биосубстрате. В практической работе чаще всего применяют реакцию Видаля и РНГА (реакция непрямой гемагглютинации) с использованием эритроцитарных О-, Н- и Vi-антигенов. Реакция Видаля основана на обнаружении специфических О- и Н-антител-агглютининов в крови больного с помощью соответствующих антигенов. Положительные результаты можно получить с 8-9 сут болезни. Реакция Видаля может быть положительной у привитых и перенёсших брюшной тиф, поэтому решающее значение имеет нарастание титра антител в динамике заболевания. Для более точного выявления специфических иммунных сдвигов в крови больного реакцию Видаля следует повторять с О- (IX и XII) и Н-монодиагностикумами для исключения перекрёстных реакций с сальмонеллами других групп.
17. Паратифозный А-диагностикум (или паратифозный Б-диагностикум).
Диагностикум паратифозный предназначен для серологической диагностики брюшного тифа и сальмонеллёзов, для выявления антител у переболевших и привитых пациентов. Препарат представляет собой взвесь инактивированных формалином бактерий рода Salmonella, выращенных на питательном агаре. Взвесь содержит 3млрд. микробных тел в 1мл. Выпускают групповые ОН-диагностикумы: S.paratyphi A, S.paratyphi B, S.typhimurium, S.choleraesus (paratyphi C), S.typhi, S.euteritidis. Предназначены для серологической диагностики брюшного тифа и сальмонеллёзов, для выявления антител у переболевших и привитых. Препараты применяют в пробирочной реакции агглютинации, используя сыворотки больных с клиническим диагнозом брюшной тиф, сальмонеллу и прочие кишечные инфекции, сыворотки переболевших и привитых. Выпускают в ампулах по 10мл. Срок годности – 1 год при хранении в сухом тёмном месте при температуре 4-100 С.
18. Эритроцитарный брюшнотифозный Vi-диагностикум (или дизентерийный, или коревой и пр.).
Набор реагентов предназначен для выявления антител к Vi-антигену возбудителя брюшного тифа в сыворотках крови реакцией пассивной гемагглютинации (РПГА).
Предназначен для выявления в сыворотках антител к Vi-антигену сальмонелл тифа для серологической диагностики хронического брюшнотифозного бактерионосительства, оценки иммунных сдвигов у привитых брюшнотифозными вакцинами и экспериментальных целей
Брюшнотифозный эритроцитарный Ви-диагностикум
· Действующее начало: полисахаридный Vi-антиген S.typhi, адсорбированный на эритроцитах.
· Применяется для выявления в сыворотках крови антител к Vi-антигену и нарастание их титра в парных сыворотках.
· Для постановки реакции РНГА.
19. Трепонемныйультраозвученный антиген для реакции Вассермана (РВ).
Ультраозвученный трепонемный антиген приготовлен из культур бледных трепонем, подвергнутых действию ультразвука. Предназначен для выявления противотрепонемных антител в РСК.
Анализ крови на rw, или анализ крови на реакцию Вассермана, имеет огромное диагностическое и лечебное значение в практике любого врача венеролога:
· позволяет не только подтвердить диагноз при первичном сифилисе, но и выяснить когда же произошло заражение;
· это практически единственный способ обнаружить сифилис при его скрытых формах;
· это основной критерий оценки эффективности лечения сифилиса;
· на результаты этого анализа опирается Ваш лечащий врач при проведении профилактики в очаге инфекции и т.д.
20. Кардиолипиновый антиген для реакции микропреципитации, для РВ.
Антиген кардиолипиновый для реакции микропреципитации представляет собой раствор трёх высокоочищенных липидов: кардиолипина, лецитина, холестерина в спирте этиловом абсолютированном.
Препарат применяется при исследовании активной плазмы или инактивированной сыворотки крови с целью серологической диагностики сифилиса.
21. Антигены риккетсиозные Провачека для РСК, для РАР, для РНГА (или другие риккетсиозныс антигены, например р. Музера, р. Сибирикус и пр.).
Антиген риккетсиозный провачека сухой РнГА
[youtube.player]
Сыпной тиф – риккетсиоз, протекающий с деструктивными изменениями эндотелия сосудов и развитием генерализованного тромбоваскулита. Основные проявления сыпного тифа связаны с риккетсиемией и специфическими изменениями сосудов. Они включают в себя интоксикацию, лихорадку, тифозный статус, розеолезно-петехиальную сыпь. В числе осложнений сыпного тифа – тромбозы, миокардиты, менингоэнцефалиты. Подтверждению диагноза способствует проведение лабораторных проб (РНГА, РНИФ, ИФА). Этиотропная терапия сыпного тифа осуществляется антибиотиками группы тетрациклинов или хлорамфениколом; показана активная дезинтоксикация, симптоматическое лечение.
МКБ-10
Общие сведения
Сыпной тиф – инфекционное заболевание, вызываемое риккетсией Провачека, проявляющееся выраженной лихорадкой и интоксикацией, розеолёзно-петехиальной экзантемой и преимущественным поражением сосудистой и центральной нервной систем. На сегодняшний день в развитых странах сыпной тиф практически не встречается, случаи заболевания регистрируются, главным образом, в развивающихся странах Азии, Африки. Эпидемические подъемы заболеваемости обычно отмечаются на фоне социальных катастроф и чрезвычайных ситуаций (войн, голода, разрухи, стихийных бедствий и т.д.), когда наблюдается массовая завшивленность населения.

Причины
Rickettsia prowazeki представляет собой мелкую полиморфную грамотрицательную неподвижную бактерию. Содержит эндотоксины и гемолизин, обладает типоспецифическим термолабильным антигеном и соматическим термостабильным. Погибает при температуре 56 ° за 10 минут, при 100 градусах за 30 секунд. В испражнениях вшей риккетсии могут сохранять жизнеспособность до трех месяцев. Хорошо поддаются воздействию дезинфицирующих средств: хлорамина, формалина, лизола и др.
Резервуаром и источником инфекции сыпного тифа является больной человек, перенос инфекции осуществляется трансмиссивным путем через вшей (как правило, платяных, реже головных). После кровососания больного человека вошь становится заразной через 5-7 дней (при минимальном сроке жизни 40-45 дней). Заражение человека происходит во время втирания испражнений вшей при расчесывании кожи. Иногда отмечается респираторный путь передачи при вдыхании высохший фекалий вшей вместе с пылью и контактный путь при попадании риккетсий на конъюнктиву.
Восприимчивость высокая, после перенесения заболевания формируется стойкий иммунитет, но возможно рецидивирование (болезнь Брилла). Отмечается зимне-весенняя сезонность заболеваемости, пик приходится на январь-март.
Симптомы сыпного тифа
Инкубационный период может продолжаться от 6 до 25 дней, чаще всего 2 недели. Сыпной тиф протекает циклически, в его клиническом течении выделяют периоды: начальный, разгара и реконвалесценции. Начальный период сыпного тифа характеризуется подъемом температуры до высоких значений, головной болью, ломотой в мышцах, симптомами интоксикации. Иногда перед этим могут отмечаться продромальные симптомы (бессонница, снижение работоспособности, тяжесть в голове).
В дальнейшем лихорадка становится постоянной, температура сохраняется на уровне 39-40 °С. На 4-5 день кратковременно может отмечаться снижение температуры, но состояние при этом не улучшается, и в дальнейшем лихорадка возобновляется. Интоксикация нарастает, усиливаются головные боли, головокружения, возникают расстройства со стороны органов чувств (гиперестезии), упорная бессонница, иногда рвота, язык сухой, обложенный белым налетом. Развиваются нарушения сознания вплоть до сумеречного.
При осмотре отмечают гиперемию и отечность кожи лица и шеи, конъюнктивы, инъекцию склер. На ощупь кожа сухая, горячая, со 2-3-го дня отмечают положительные эндотелиальные симптомы, а на 3-4-й день выявляется симптом Киари-Авцына (кровоизлияния в переходных складках конъюнктивы). На 4-5 день развивается умеренная гепатоспленомегалия. О повышенной хрупкости сосудов говорят точечные кровоизлияния неба, слизистой глотки (энантема Розенберга).
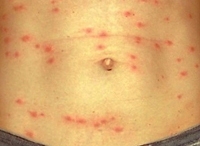
Период разгара характеризуется появлением сыпи на 5-6-й день заболевания. При этом постоянная или ремиттирующая лихорадка и симптоматика выраженной интоксикации сохраняется и усугубляется, головные боли становятся особенно интенсивными, пульсирующими. Розеолезно-петехиальная экзантема проявляется одномоментно на туловище и конечностях. Сыпь густая, более выражена на боковых поверхностях туловища и внутренних – конечностей, локализация на лице, ладонях и подошвах не характерна, как и последующие дополнительные высыпания.
Налет на языке приобретает темно-коричневую окраску, отмечается прогрессирование гепатомегалии и спленомегалии (гепатолиенальный синдром), нередко возникают запоры, вздутие живота. В связи с патологией сосудов почек может отмечаться болезненность в зоне их проекции в области поясницы, положительный симптом Пастернацкого (болезненность при поколачивании), появляется и прогрессирует олигурия. Токсическое поражение ганглиев вегетативной иннервации органов мочеиспускания приводит к атонии мочевого пузыря, отсутствию рефлекса к мочеиспусканию, парадоксальному мочеизнурению (моча выделяется по капле).
В разгар сыпного тифа происходит активное развертывание бульбарной нейрологической клиники: тремор языка (симптом Говорова-Годелье: язык при высовывании задевает за зубы), нарушения речи и мимики, сглаженные носогубные складки. Иногда отмечают анизокорию, нистагм, дисфагию, ослабление зрачковых реакций. Могут отмечаться менингеальные симптомы.
Тяжелое течение сыпного тифа характеризуется развитием тифозного статуса (10-15% случаев): психическое расстройство, сопровождающееся психомоторным возбуждением, говорливостью, нарушениями памяти. В это время происходит дальнейшее углубление расстройств сна и сознания. Неглубокий сон может вести к появлению пугающих видений, могут отмечаться галлюцинации, бред, забытье.
Период разгара сыпного тифа оканчивается снижением температуры тела до нормальных цифр через 13-14 дней с начала заболевания и облегчения симптомов интоксикации. Период реконвалесценции характеризуется медленным исчезновением клинических симптомов (в частности со стороны нервной системы) и постепенным выздоровлением. Слабость, апатия, лабильность нервной и сердечно-сосудистой деятельности, ухудшение памяти сохраняются до 2-3 недель. Иногда (довольно редко) возникает ретроградная амнезия. Сыпной тиф не склонен к раннему рецидивированию.
Осложнения
В разгар заболевания крайне опасным осложнением может стать инфекционно-токсический шок. Такое осложнение обычно может наступить на 4-5 или 10-12 день болезни. При этом происходит падение температуры тела до нормальных цифр в результате развития острой сердечно-сосудистой недостаточности. Сыпной тиф может способствовать развитию миокардита, тромбоза и тромбоэмболии.
Осложнениями заболевания со стороны нервной системы могут быть менингиты, менингоэнцефалиты. Присоединение вторичной инфекции может стать причиной пневмонии, фурункулеза, тромбофлебита. Длительный постельный режим может привести к образованию пролежней, а характерное для данной патологии поражение периферических сосудов может способствовать развитию гангрены терминальных отделов конечностей.
Диагностика
Неспецифическая диагностика при сыпном тифе включает общий анализ крови и мочи (отмечаются признаки бактериальной инфекции и интоксикации). Наиболее быстрая методика получения данных о возбудителе – РНГА. Практически в то же время можно выявить антитела в РНИФ или при ИФА.
РНИФ является наиболее распространенным методом диагностики сыпного тифа ввиду простоты и относительной дешевизны способа при его достаточной специфичности и чувствительности. Бакпосев крови не производят ввиду излишней сложности выделения и высевания возбудителя.
Лечение сыпного тифа
При подозрении на сыпной тиф больной подлежит госпитализации, ему назначается постельный режим плоть до нормализации температуры тела и пять дней после. Вставать можно на 7-8-й день после стихания лихорадки. Строгий постельный режим связан с высоким риском развития ортостатического коллапса. Больным требуется тщательный уход, осуществление гигиенических процедур, профилактика пролежней, стоматитов, воспаления ушных желез. Специальной диеты для больных сыпным тифом нет, назначают общий стол.
В качестве этиологической терапии используют антибиотики группы тетрациклинов или хлорамфеникол. Положительная динамика при применении антибиотикотерапии отмечается уже на 2-3-й день после начала лечения. Терапевтический курс включает весь лихорадочный период и 2 дня после нормализации температуры тела. В связи с высокой степенью интоксикации показано внутривенное инфузионное введение дезинтоксикационных растворов и форсирование диуреза. Для назначения комплексной эффективной терапии возникших осложнений пациента консультируют невролог и кардиолог.
При признаках развития сердечно-сосудистой недостаточности назначают никетамид, эфедрин. Обезболивающие, снотворные, успокоительные средства назначаются в зависимости от выраженности соответствующей симптоматики. При тяжелом сыпном тифе с выраженной интоксикацией и угрозой развития инфекционно-токсического шока (при выраженной надпочечниковой недостаточности) применяют преднизолон. Выписка больных из стационара производится на 12-й день после установления нормальной температуры тела.
Прогноз и профилактика
Современные антибиотики достаточно эффективны и подавляют инфекцию практически в 100% случаев, редкие случаи смертности связаны с недостаточно и несвоевременно оказанной помощью. Профилактика сыпного тифа включает такие меры, как борьба с педикулезом, санитарная обработка очагов распространения, в том числе и тщательная обработка (дезинсекция) жилья и личных вещей больных. Специфическая профилактика производится лицам, вступающим в контакт с больными, проживающим в неблагополучных по эпидемиологической обстановке районах. Производится с применением убитых и живых вакцин возбудителя. При высокой вероятности заражения можно произвести экстренную профилактику антибиотиками тетрациклинового ряда на протяжении 10 дней.
[youtube.player]Читайте также:


