Что такое диастаз костных фрагментов
Костная мозоль — регенеративное тканевое образование, обеспечивающее спаяние костных фрагментов при нарушении целости кости в случаях трещин, переломов, краевых или дырчатых дефектов. Образование мозоли определяется особенностями кровоснабжения костей, имеющих периостальную и внутрикожную сосудистую сети.
Источником костеобразования являются недифференцированные соединительнотканные клетки, располагающиеся в костномозговой полости, в межбалочных пространствах губчатого вещества и в сосудистых каналах коркового вещества, а также расположенных вокруг кости (камбиальный слой надкостницы).
Особенности структуры Костной мозоли зависят от целого ряда условий: от того, какая кость повреждена — плоская или трубчатая, произошел перелом ее диафиза или эпифизарного конца; полный ли это перелом или трещина, краевой или дырчатый дефект; от степени сохранности питающих кость периостальной и внутрикостной сосудистых сетей; от степени сопоставления отломков, наличия или отсутствия их взаимной подвижности.
Заживление перелома (см.) — не только местный процесс. Оно сопровождается общей реакцией организма, что выражается в изменениях минерального обмена, особенно солей кальция. Поскольку обызвествление К. м. не может происходить только за счет местных ресурсов (солей кальция, поступающих из отломков), то в отдаленных от перелома участках скелета происходит деминерализация, к-рая отчетливо видна рентгенологически уже через 2—3 нед. после травмы кости.
При полноценном сопоставлении отломков костеобразование, проходящее внутри костномозговой полости отломков, заключается в формировании эндостальной К. м. Костеобразование по периостальной поверхности приводит к формированию периостальной мозоли. Эпифизарные отделы трубчатых костей, состоящие из губчатого костного вещества и очень узкого коркового вещества, срастаются в основном за счет эндостальной мозоли, периостальная мозоль здесь выражена слабо, а под капсулой сустава, где нет надкостницы, она отсутствует полностью.


После сопоставления и фиксации отломков богатой сосудами губчатой кости, имеющей широкие межбалочные пространства, имеются благоприятные условия (наличие сосудов и эндоста) для формирования К. м. Полное отсутствие щели между отломками, в противоположность компактной кости, не замедляет, а ускоряет заживление.
Подвижность сопоставленных отломков или их обездвиженность, оказывая существенное влияние на состояние кровообращения в них, в значительной мере определяет характер репаративных процессов и морфологии мозоли. В условиях устойчивости костных отломков и незначительных посттравматических повреждений костных сосудистых сетей формируется сразу костное сращение с эндостальной и очень небольшой периостальной мозолью. Сроки образования костного сращения занимают 2—4 нед., что зависит от величины срастающейся кости. Такой тип заживления называется первичным сращением.
При стабильности отломков, но значительных повреждениях костных сосудистых сетей или полном уничтожении щели между отломками компактной кости сращение отломков кости также бывает первичным, но по срокам образования К. м. оно исчисляется не неделями, а месяцами, иногда может задерживаться на долгие месяцы. Такой тип заживления называется задержанным первичным сращением, при к-ром костное сращение нередко бывает неполным, что может привести к повторному перелому.
Когда достигнута достаточная устойчивость отломков кости и сохранность костных сосудистых сетей т а межотломковая щель заполнена остеогенной тканью, постоянная медленная (не более 0,5—1 мм в сутки) дистракция специальными аппаратами (см. Дистракционно-компрессионные аппараты) вызывает в этой ткани, заполняющей постепенно увеличивающийся диастаз, формирование ростковой пластинки и на ее основе непрерывно осуществляются процессы костеобразования по типу роста, с постепенным созреванием костных структур, что приводит к удлинению кости. Прекращение дистракции сопровождается заращением ростковой пластинки и сращением костных отломков по типу первичного. При более интенсивном темпе растяжения (более 1 мм в сутки) в межотломковой ткани происходят процессы десмогенеза (развитие соединительной ткани), а не остеогенеза.



Если отломки кости при диафизарном переломе сохранили подвижность, диастаз между ними не более 2—3 мм (напр., при лечении гипсовой повязкой или скелетным вытяжением), то не ранее 2 мес. после перелома формируется периостальная костно-хрящевая мозоль (вследствие постоянного разрушения подвижными отломками прорастающих в щель между ними сосудов). В таких условиях образуется бессосудистая хрящевая ткань, питающаяся диффузионным путем. На ее основе в течение последующего времени происходит энхондральное костеобразование и постепенное формирование К. м. При достаточном развитии периостальная мозоль обездвиживает отломки и является предварительной — провизорной. Такой характер восстановления целости диафиза называется вторичным сращением (рис. 3, 4). Большую периостальную мозоль при вторичном костном сращении иногда называют избыточной (callus luxurians). При первичном сращении диафиза формирование К. м. наступает в течение первого месяца. Время вторичного сращения обычно исчисляется месяцами. При отсутствии сопоставления отломков диафиза и большой их подвижности может возникнуть паростальная мозоль, формирующаяся в окружающих кость мышцах, что нередко приводит к неправильному срастанию перелома (рис. 5). При диастазе более 4—5 мм сопоставленные, но не вполне обездвиженные отломки диафиза, как правило, не срастаются.
Трещины костей, как правило, заживают по типу первичного костного сращения. При полных переломах такое сращение практически возможно лишь в тех случаях, когда отломки вколочены или они удерживаются специальными фиксаторами, не разрушающими сосудистую сеть кости.
Дырчатые дефекты костей более 4 — 5 мм не заполняются костным регенератом, поскольку для отложения новообразованной костной ткани нужна плотная основа. Значительное расстояние между краями костной раны и повреждение периоста над дефектом препятствуют формированию полноценной Костной мозоли. Поэтому при краевых дефектах диафиза в условиях хорошей сохранности сосудистой паростальной сети дефект заполняется костно-хрящевым регенератом с постепенным замещением костной тканью.
В процессе сращения отломков кости происходит не только спаяние их мозолью, но и перестройка К. м. Наступает постепенная ее редукция, к-рая заключается в том, что ткань мозоли постепенно приобретает типичную для кости остеонную структуру. При отсутствии условий, необходимых для костеобразования и формирования К. м., возникают ложные суставы (см.), может наблюдаться рассасывание концов отломков.
Рентгенодиагностика костной мозоли. При рентгенологическом исследовании у взрослых Костная мозоль выявляется через 3—4 нед. после перелома, когда в рентгенопрозрачной мозоли начинают формироваться мелкие очаги обызвествления. На рентгенограммах они имеют вид нежных облаковидных теней вокруг костных отломков (периостальная мозоль) и около внутренних поверхностей отломков в зоне перелома (эндостальная мозоль). Затем участки обызвествления увеличиваются в размерах, становятся более плотными и гомогенными, сливаются между собой и, плотно охватывая отломки, превращаются в единый костный конгломерат. Эта стадия костной консолидации продолжается 3—5 мес. В это же время, как правило, на рентгенограмме становится невидной линия перелома, а на ее месте появляется полоска остеосклероза. В последующие 1—2 года при восстановлении функции кости происходит дальнейшая перестройка К. м. , обратное развитие ее излишков и восстановление нормальной структуры кости.
Рентгенологические признаки заживления переломов выявляются позднее клинических, т. к. фиксация отломков наступает в ранние сроки образования мозоли. При многооскольчатых переломах признаки К. м. появляются на рентгенограммах, как правило, раньше, чем при поперечных или косых переломах с незначительным смещением отломков. У детей Костная мозоль развивается быстрее, а в старческом возрасте заживление переломов происходит медленнее. В пожилом и старческом возрасте периостальная мозоль нередко развивается быстрее; она значительно большая, чем у лиц среднего возраста. Однако особенностью такой мозоли, как и всех костей в пожилом возрасте, является ее остеопороз, т. е. при относительно быстром рентгенол. заживлении перелома наблюдается более медленное клиническое заживление.
Библиография: Виноградова Т. П. и Лаврищева Г. И. Регенерация и пересадка костей, М., 1974, библиогр.; Каплан А. В. Закрытые повреждения костей и суставов, М., 1967, библиогр.; Маркс В. О. Заживление закрытого перелома кости, Минск, 1962, библиогр.; Многотомное руководство по патологической анатомии, под ред. А. И. Струкова, т. 5, с. 203, М., 1959, т. 6, с. 13, М., 1962; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1, с. 62, М., 1964; Чернавский В. А. Диагностика и лечение переломов и вывихов, Ташкент, 1977, библиогр; Mc Кifotoir В. The biology of fracture healing in long bones, J. Bone jt Surg., v60-B, p. 150, 1978.
Г. И. Лаврищева; Ю. Г. Елашов (рент.).,
В большинстве случаев восстановление кости после перелома наступает в обычные, или нормальные, сроки, редко – в более короткие сроки. Значительно чаще сроки сращения бывают удлинены, хотя сам по себе процесс сращения протекает нормально и ничем не нарушается.
Разные сроки заживления переломов одного и того же типа и локализации при правильном лечении, как правило, зависят от местных условий, которые не всегда можно учесть при клиническом обследовании. Например, невозможно определить степень повреждения кровеносных сосудов в области перелома; не всегда можно установить даже по рентгеновскому снимку степень и особенности интерпозиции мягких, тканей между отломками, особенно при наличии сложной плоскости перелома и т. п. Как показывает исследование костных препаратов, взятых у умерших старых людей, даже при вколоченных межвертельных срастающихся переломах бедра не всегда имеется плотное соприкосновение по всей плоскости перелома центрального и периферического отломков, несмотря на то, что центральный отломок внедрен в периферический. Такие несоответствия зависят от степени разрушения: губчатого вещества в различных участках периферического отломка, поэтому в одних местах отломки плотно соприкасаются, а в других образуется щель (2-3 мм). Этими причинами, неуловимыми клиническими и рентгенологическими приемами, можно объяснить то, что при одинаковых переломах с нормально протекающим процессом сращения сроки консолидации бывают различными.
Сроки сращения в некоторых случаях могут зависеть не только от локализации и вида перелома, возраста пострадавшего и других причин, но и от индивидуальных особенностей организма, сущность которых нам пока неизвестна. Даже при переломах одного и того же типа у людей одинакового возраста и физического состояния возможны значительные различия в сроках восстановления. Сращение может происходить совершенно нормально, но только в более растянутые сроки. Такой перелом не должен относиться к несрастающимся только на основании фактора времени. Вместе с тем восстановление кости в любой стадии может задержаться. В большинстве случаев оно задерживается полностью или временно приостанавливается в стадии образования первичной мягкой мозоли и оссификации тканей не происходит.
Во всех случаях прежде всего нужно стремиться выяснить, нет ли объективно устанавливаемых местных или общих причин, которые замедляют или могут замедлить процесс сращения. При этом необходимо учитывать различные сроки заживления переломов, которые зависят от их типа, локализации, возраста больного и т. д. Известно, что разные кости восстанавливаются в различные сроки. Неодинаково быстро срастаются также переломы одной и той же кости на различных уровнях. Например, сроки сращения большеберцовой кости в нижней к средней третях диафиза больше, чем в верхней трети. Сроки восстановления зависят также от типа перелома. Поперечные переломы срастаются
медленнее, чем винтообразные и оскольчатые. Вколоченные переломы заживают быстрее, чем невколоченные.
Тщательный клинический анализ обычно дает возможность „установить объективные причины, задерживающие костное сращение, например смещение отломков, небольшой диастаз или щель между ними, инфекция, секвестр, неправильная или недостаточная иммобилизация" и др. Устранение этих причин, тормозящих сращение, создание благоприятных условий и прежде всего хорошая и непрекращающаяся иммобилизация приводят к нормализации процесса сращения и образованию костной мозоли. Если не удается установить подобной причины, то при правильном лечении в большинстве случаев речь идет о нормальном процессе с замедленным темпом сращения, возможно, зависящим от индивидуальных особенностей или пониженной реактивности организма или, чаще, от местных, трудноуловимых клинико-рентгенологическими приемами причин.
Термин стойко несращенный перелом, или ложный сустав, должен применяться лишь тогда, когда по истечении срока, достаточного для образования костного сращения, на месте бывшего перелома клинически определяется стойкая ненормальная подвижность, возникшая в результате нарушения процесса образования мозоли. Клинические и рентгенологические данные позволяют сделать вывод, что сращение отломков невозможно без соответствующего вмешательства. Несращенный перелом клинически характеризуется подвижностью отломков. Рентгенологически выявляется, что периостальная мозоль не заполнила дефекта между концами отломков и не соединила их при помощи моста. Избыток мозоли, образовавшийся по краям отломков, становится плотным, костномозговой канал концов отломков закрыт компактным слоем костного вещества. В одних случаях концы отломков закругляются, склерозируются и делаются плотными, в других, наоборот, происходит рассасывание концов, они становятся разреженными и закругленными. Восстановительный процесс полностью прекратился.
В последние годы отмечается некоторое увеличение числа случаев замедленного сращения перелома костей. Каковы причины этого? Во первых, увеличение частоты случаев замедленного заживления пере ломов можно в известной степени связать с повышением требовательности к точности репозиции, которая часто достигается лишь после многократных попыток. Это сопровождается обычно дополнительной травматизацией мягких тканей, кровеносных сосудов, надкостницы и других структур, поддерживающей в течение более длительного времени гиперемию и ацидоз в зоне перелома, что, несомненно, понижает местную регенеративную способность. Во-вторых, следует отметить, что учащение случаев замедленного сращения переломов может быть, отчасти связано с расширением сферы оперативного лечения, при котором нередко допускают неправильные приемы и технические ошибки, например чрезмерную травматизацию тканей грубыми приемами, отслаивание надкостницы на большем протяжении, чем это необходимо, или отсутствие дополнительной гипсовой иммобилизации при недостаточно устойчивом остеосинтезе и т. п.
В чем же основные причины замедленного сращения костей после перелома? Замедленное сращение костей в основном зависит от местных и, в меньшей степени, общих причин, действующих порознь и в сочетании друг с другом.
Пониженная регенеративная способность может быть обусловлена анатомо- биологическими особенностями в зоне перелома или физиологическими особенностями организма, например пожилым возрастом, беременностью и т. п. Так, в некоторых областях (шейка бедра, ладьевидная кость кисти) в связи с особенностями строения (отсутствие надкостницы, недостаточное кровообращение) условия для сращения перелома неблагоприятны и легко образуются ложные суставы. Только хорошее вправление и соприкосновение отломков могут при условии длительной, непрекращающейся иммобилизации привести к сращению.
Замедленное сращение может быть вызвано самой травмой. Нарушение местной регенеративной способности в зоне перелома в этих случаях определяется степенью и обширностью повреждения мягких тканей, внутрикостных кровеносных сосудов и сосудов в зоне травмы, обусловливающих полное или частичное нарушение кровоснабжения одного или обоих отломков, повреждение надкостницы и пр. Хуже срастаются переломы костей при повреждении нервов, сопровождающиеся нарушением трофики конечности или постоянным перераздражением и болевым фактором, а также при размозжении большого количества мышц, нарушении целости сосудов. Переломы длинных костей в нескольких местах тоже срастаются хуже. И в этих случаях во избежание образования ложного сустава необходимы хорошее вправление отломков и длительная иммобилизация конечности.
В ряде случаев причиной не только задержанного сращения, но и полного несращения отломков могут явиться мягкие ткани (мышца, фасция, связка) или костный осколок, внедрившиеся между отломками и закрывающие поверхности излома фрагментов кости. Задержка сращения (в данном случае уместно говорить именно о задержке процесса) может быть обусловлена различными отрицательными факторами и прежде всего неблагоприятно действующими в зоне перелома механическими факторами. К их числу относится плохая репозиция отломков. Правильное сопоставление отломков, как известно, имеет положительное значение для заживления переломов. Если отломки смещены или между ними ущемились мягкие ткани или имеется значительная щель, то сращение задерживается и может совсем не наступить. Задержанное сращение отломков наблюдается после перерастяжения при вытяжении либо диастазе, образовавшемся после применения любого вида остеосинтеза. Чем больше щель или диастаз между отломками, тем медленнее они срастаются. Мешать сближению и соприкосновению концов большеберцовой кости может малоберцовая кость, которая в силу анатомических условий срастается быстрее, чем большеберцовая, и превращается как бы в распорку, мешающую сращению.
Отрицательное влияние режущей, ротационной и растягивающей сил на процесс сращения подтверждается тем, что в большинстве случаев несращение наблюдается при переломах костей предплечья, при которых отломки находятся под действием ротационных сил. Отрицательное действие растягивающей силы проявляется и при перерастяжении отломков длительным скелетным вытяжением с применением слишком больших грузов.
Если напряжение в результате отрицательно действующих сил в области образования мозоли достигает такой величины, которая повышает допустимые границы, мозоль не приобретает достаточной механической прочности; более того, под воздействием неблагоприятных механических факторов уже сформировавшаяся мозоль может разрушиться и образуется ложный сустав.
Распоркой, препятствующей сращению, могут служить различные виды гвоздей и пластинок, применяемых для остеосинтеза, в частности пластинки Лена при наличии диастаза, образовавшегося между отломками при поперечном переломе во время их фиксации либо вследствие рассасывания концов отломков, либо в результате ротационных движений при недостаточной гипсовой иммобилизации.
К задержке сращения нередко приводят неправильная техника операции, применение неиндифферентного металлического материала, неправильные показания к остеосинтезу, неудачный выбор метода операции и металлических фиксаторов без учета характера перелома. Существенное значение имеет недооценка дополнительной иммобилизации гипсовой повязкой в послеоперационном периоде.
Одной из важных причин нарушения процесса сращения является тяжелая инфекция, развивающаяся после остеосинтеза различными погружными (внутренними) фиксаторами. Вместе с тем при правильном лечении и прежде всего при хорошем обездвижении отломков все переломы, за исключением тех, при которых образовался значительный дефект или имелась тяжелая инфекция с обширными некрозами тканей, в конечном счете срастаются, хотя сроки заживления могут быть весьма длительными. При этом удлинение сроков восстановления в прямой степени зависит от несвоевременности принятых мер.
Клинические наблюдения позволили также выявить и существенное значение ряда общих факторов, задерживающих сращение. По нашим наблюдениям, замедленное восстановление отмечается у лиц с выраженной анемией и гипопротеинемией, расстройством функции эндокринных желез и нарушением обмена веществ. Например, у тучных людей заживление переломов протекает медленнее, чем у крепких, мускулистых. Задержанное сращение наблюдается при плохом питании и авитаминозе. Известно, что при диабете восстановительные процессы протекают замедленно. Нет нужды перечислять другие общие факторы, которые могут отрицательно сказаться на процессах восстановления кости. Хотя общие факторы могут служить причиной замедленного и задержанного сращения переломов и их нужно учитывать при лечении, однако они сравнительно редко (не более чем в 1-3% случаев) существенно проявляются в торможении сращения переломов. По данным Г. Я. Эпштейна (1946), а также по нашим наблюдениям, в 96% случаев псевдоартрозы связаны с местными причинами.
Следует отметить, что одни и те же местные и общие причины в зависимости от применяемого метода лечения перелома и условий (благоприятных и неблагоприятных), которые создаются при этом, могут привести либо к костному сращению, хотя и в более или менее удлиненные сроки, либо к стойкому несращению, т. е. образованию ложного сустава.
Своевременное установление причин, задерживающих процесс сращения, дает возможность принять соответствующие меры и нормализовать восстановительные процессы. Так, при анемии и гипопротеинемии мы переливаем кровь, назначаем соответствующее питание и медикаментозное лечение. Благодаря тому, что больные диабетом получали соответствующую диету и инсулинотерапию, сращение переломов у них, по нашим наблюдениям, наступало в нормальные сроки.
Выяснение местных и общих причин замедления или задержки восстановления перелома позволяет в ряде случаев предвидеть развитие этих процессов и выбрать пути их предупреждения.
пораженной конечности – атрофии мышц, остеопорозу, тугоподвижности в суставах и удлинению сроков нетрудоспособности, а в ряде случаев – к несращению перелома и инвалидности.
Наши наблюдения показали, что при раннем устранении причин, задерживающих сращение, нормализация и восстановление кости наступают быстрее и при этом могут быть использованы более простые приемы. Так, в случае выявления при инфицированном переломе остеомиелитического очага, обусловливающего задержку сращения, иногда достаточно удалить секвестр и обеспечить обездвижение, после чего процесс сращения значительно ускоряется.
В некоторых случаях можно заранее предположить замедление сращения. Так, при отсроченном остеосинтезе после открытого перелома, даже зажившего первичным натяжением, при осуществлении остеосинтеза спустя 3-4 нед после закрытого перелома, при остеосинтезе переломов диафиза костей предплечья даже в более ранние сроки и при остеосинтезе у людей пожилого возраста мы нередко дополняем металлический остеосинтез костной ауто- или аллотрансплантацией. Во всех случаях после вмешательства должна быть обеспечена хорошая" иммобилизация до конца сращения.
Хотя деление на переломы с замедленным, задержанным сращением и на ложные суставы целесообразно, однако не всегда на основании клинических и даже рентгенологических данных можно провести четкую грань между замедленным сращением и ложным суставом; в известном смысле такое деление имеет условное значение. Следует также учесть, что при неправильном лечении перелом с замедленным сращением может привести к развитию ложного сустава, и наоборот, целенаправленное и рациональное лечение ложных суставов через некоторое время приводит к сращению отломков. Нужно также учесть, что способы лечения переломов с замедленным сращением и ложных суставов по существу идентичны.
Восстановление кости после открытого перелома, даже если рана зажила первичным натяжением, в большинстве случаев протекает несколько медленнее по сравнению с закрытым однотипным переломом, хотя сам по себе процесс сращения идет нормально и ничем не нарушается. Основная причина состоит в том, что при открытых переломах, в особенности при обширных и тяжелых повреждениях мягких тканей, «обычно имеется более значительное, чем при закрытых переломах, повреждение костных элементов кости (надкостница, эндост и др.), а также кровеносных сосудов, питающих кость. Разрушение надкостницы, эндоста, других элементов кости и кровеносных сосудов особенно значительно при развитии инфекции и некрозов тканей.
При обработке открытых переломов нельзя без достаточных оснований удалять костные отломки. Удалению подлежат только свободные, нежизнеспособные отломки, утратившие связь с костью и мягкими тканями. Образовавшиеся дефекты кости служат причиной ложных суставов. Особенно бережно нужно относиться к надкостнице, которая обладает большими регенеративными способностями и является одним из основных источников восстановления кости.
Образование ложных суставов после открытых, особенно инфицированных, переломов - весьма частое явление. Одна причина столь частого образования ложных суставов заключается в чрезмерном, без достаточных показаний, использовании погружного остеосинтеза при свежих переломах, главным образом при открытых переломах «остей голени с обширными и тяжелыми повреждениями мягких тканей. Следует особенно подчеркнуть еще одну важную причину образования ложных суставов, а именно развитие инфекции вследствие недостаточной первичной хирургической обработки, невозможности тщательного ее проведения то анатомическим условиям, тяжести самой травмы и др.
При хирургической инфекции развиваются наиболее тяжелые формы ложных суставов с дефектами кости, образовавшимися после остеосинтеза, трудно поддающиеся лечению.
Наибольшее количество ложных суставов (60,1%) локализовалось на голени (2/3 случаев после открытых переломов), 17% - на предплечье (2/3 после открытых переломов), 13% - на плече (2/3 после открытых переломов) и 10% - на диафизе бедра (2/3 после открытых переломов).
Несмотря на общность основных признаков ложных суставов (отсутствие восстановления кости, та или иная степень подвижности на месте бывшего перелома), этиология, патогенез, патологоанатомическая картина, структура, формирование ложных суставов весьма многообразны. В клинической практике для правильного выбора лечения мы придерживаемся нашей классификации ложных суставов после закрытых и открытых переломов (А. В. Каплан, В. В. Кузьменко, 1971).
Ложные суставы (псевдоартрозы без дефектов кости и с ее дефектами, неоартрозы, болтающиеся суставы) могут развиться как после консервативного лечения, так и остеосинтеза; они могут быть неосложненными и осложненными инфекцией в стадии стихания воспалительного процесса или с текущим процессом, с остеомиелитом разной степени и распространенности, без свищей или со свищами в зоне ложного сустава. При ложных суставах после остеосинтеза фиксатор либо уже удален, либо отломки соединены различными недеформированными или деформированными фиксаторами (гвозди, пластины, винты, проволока и др.). В ряде случаев металлические фиксаторы могут быть сломанными.
Мы хотели бы обратить особое внимание на болезни конечности, которые часто развиваются параллельно формированию ложного сустава и играют существенную роль в этом процессе. Наши клинические наблюдения и исследования показали, что при ложных суставах длинных трубчатых костей имеются не только многообразные патологические изменения в костных отломках в зоне ложного сустава, но и в разной степени выраженные физиологические нарушения и морфологические изменения во всех тканях пораженного сегмента или всей конечности. Эти изменения могут быть обусловлены первичной травмой, текущим процессом, сопровождающим формирование ложного сустава, и повторной травматизацией структур, соединяющих и окружающих подвижные отломки.
Ложные суставы после закрытых и открытых переломов на уровне верхней, средней и нижней трети плеча, бедра, одной или обеих костей предплечья, леченных консервативно и оперативно
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Второй основной рентгенологический симптом перелома, а именно смещение отломков, имеет большее диагностическое значение, чем наличие линии перелома. Строго говоря, перелом кости может стать рентгенологически определяемым только в том случае, когда налицо смещение — хотя бы самое ничтожное, в пределах долей миллиметра.
Смещение отломков есть решающий практический признак перелома, ибо смещение в пределах одной кости мыслимо лишь при нарушенной целости этой кости. Правда, смещение может иметь место и при псевдартрозе, но отличие между свежим переломом и ложным суставом с элементарной легкостью проводится анамнестически, клинически и на основании других рентгенологических признаков. Поэтому и в тех случаях, где на рентгенограмме обнаруживается несомненное смещение отломков, а сама линия перелома не видна, диагноз перелома может считаться установленным без сомнений.
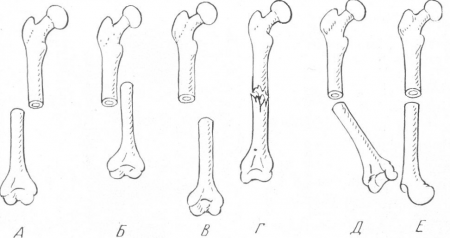
Рис. 18. Схема различных видов смещения отломков. А — боковое смещение; Б — продольное смещение с захождением отломков; В — продольное смещение с расхождением отломков; г— продольное смещение с вклинением отломков; Д — угловое смещение; Е — периферическое смещение.
Отломки могут сместиться в различных плоскостях (рис. 18), смещение может быть : А — боковое, Б, В, Г — продольное, причем в случае Б отломки могут заходить один задругой, В — расходиться и Г — вклиниться один в другой. Смещение может происходить Д — под углом (угловое смещение), и, наконец, Е — с поворотом по окружности, периферическое смещение.
Боковое смещение (рис. 18, А) происходит часто. Оно легко узнается на снимке по штыкообразному положению отломков, а при небольших степенях — по тому признаку, что прямая линия, проведенная через корковый слой одного из отломков, проходит за линию перелома либо по костномозговому каналу второго отломка — неполное боковое смещение, либо по мягким тканям, оставаясь параллельной длинной оси второго отломка — полное боковое смещение. Снимок дает правильное представление о степени бокового смещения только в том случае, когда плоскость смещения параллельна плоскости рентгеновской пленки, или, другими словами, когда центральный луч перпендикулярен к плоскости смещения. При обратных условиях небольшое боковое смещение остается просмотренным; значительное смещение еще может быть распознано, так как контуры отломка, лежащего ближе к пленке, резче, чем контуры другого отломка, стоящего ближе к аноду (рис. 19).
Рентгенологическая картина продольного смещения зависит в первую очередь от того, в каком направлении подлиннику кости смещены отломки — с расхождением, с захождением или с вклинением. Продольное смещение с захождением (рис. 18, Б) встречается довольно часто при переломах диафизов больших трубчатых костей. Рентгенологическое заключение безошибочно лишь в том случае, когда на снимке отломки лежат рядом. Если же снимок произведен в такой проекции,
что концы отломков расположены по ходу центрального луча один за другим, то их тени накладываются друг на друга, сливаются, происходит так называемая суперпозиция теней с увеличением интенсивности тени в 2 раза. Поэтому, имея перед собой один единственный подобный снимок цилиндрической кости, рентгенолог не может исключить вклинения отломков. При переломах плоских костей, например лопатки, суперпозиция отломков имеет большое диагностическое значение, так как сама линия перелома в виде просветления не видна, она дает только полоску затемнения, и смещение служит собственно единственным рентгенологическим симптомом перелома (рис. 20, 87).
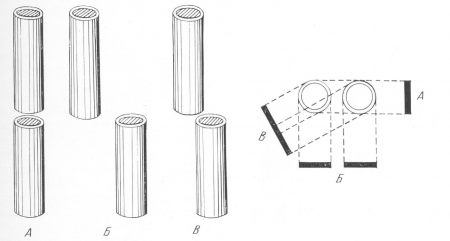
Рис. 19. Схема бокового смещения отломков в рентгеновском изображении. А — отломки смещены в плоскости, перпендикулярной к пленке; в этой проекции смещение рентгенологически не определяется; Б — отломки смещены в плоскости, параллельной пленке; рентгенограмма дает истинное представление о характере и степени смещения; В — промежуточное положение, неправильно ориентирующее исследователя.
Определение продольного смещения с расхождением отломков (см. рис. 18, В) — это всегда самая легкая задача для рентгенодиагностики. Этот вид смещения встречается редко, он характерен для переломов надколенной чашки, локтевого отростка локтевой кости, одного из вертелов бедра и различных костных выступов, к которым прикрепляются сильно сокращающиеся мышцы. Попадается диастаз отломков иногда и при переломах плечевой кости, где сказывается действие силы тяжести дистальной части конечности, или при применении слишком большого вытяжения. При любом обычном положении исследования рентгенограмма дает точное представление о степени смещения.
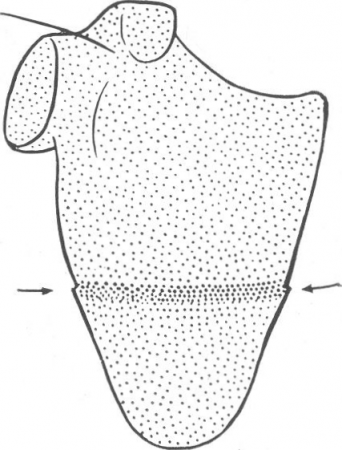
Рис. 20. Перелом лопатки. Продольное и боковое смещение с захождением отломков является единственным симптомом перелома. Линия перелома видна как полоска затемнения.
Вклиненные (вколоченные, импактированные, имплантированные) переломы (см. рис. 18, Г) встречаются главным образом близ суставных концов длинных трубчатых костей. Как правило, крепкий корковый слой диафиза врезывается в эпифизарное губчатое вещество, вызывая подчас большое разрушение костных балок. Типичные места для вклинения отломков — это шейка бедра, верхний конец плеча, дистальный эпифиз лучевой кости, проксимальный эпифиз первой пястной кости и т. д. Некоторые авторы, как, например, К. Ф. Вегнер, проводят резкую грань между „вклиненными” и „сколоченными” переломами; при вклиненном переломе один из отломков разрушен, расколот на несколько частей, при сколоченном же переломе непременным условием является шероховатая поверхность обоих отломков, вследствие чего отдельные зубцы и выступы сцепляются друг с другом, и отломки фиксированы.
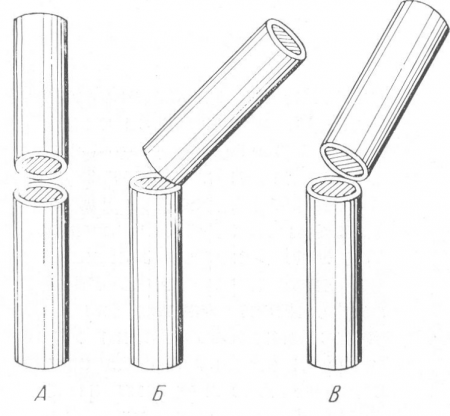
Рис. 21. Схема углового смещения отломков в рентгеновском изображении. А — отломки лежат в плоскости, перпендикулярной I? пленке; смещения не видно; Б — отломки смещены в плоскости, параллельной пленке; рентгенограмма дает правильное представление о характере и степени смещения; В — промежуточное положение, показывающее на рентгенограмме меньшее смещение, чем в действительности.
Вколоченные переломы могут представлять значительные трудности при клинической диагностике, так как основные симптомы перелома (подвижность в пределах кости, боли, нарушение функции, крепитация, припухлость и пр.) могут отсутствовать. Поэтому рентгенологическое исследование является здесь особенно ответственным. Рентгенодиагностика не трудна, если на снимке видна линия перелома или если имеется еще другое смещение, кроме вклинения, хотя бы и самое незначительное. Нередко, однако, линия перелома в губчатом веществе не видна, а всякое другое смещение отсутствует; в этих случаях распознавание вклиненного перелома и рентгеновыми лучами представляет нелегкую задачу. Единственным рентгенологическим симптомом вклинения может иногда служить деформация кости, как, например, варусная деформация при переломе шейки бедра.
Угловое смещение (см. рис. 18 ,Д) — это наиболее частый вид смещения, и он происходит при всевозможных переломах. Оси отломков образуют угол, величина которого колеблется в широких пределах, от нескольких градусов до почти прямого угла. Длинная ось одного из отломков, продолженная за линию перелома, при этом проходит мимо длинника другого отломка. Рентгенограмма дает истинное представление о направлении угла и о его размерах только в том случае (рис. 21), если центральный луч идет перпендикулярно к той плоскости, в которой лежат смещенные под углом отломки и которая параллельна плоскости пленки. Если же отломки лежат в плоскости центрального луча, то смещение под углом не видно совсем или же едва только намечается по одному вторичному признаку. Этот косвенный рентгенологический симптом выражается в том, что резкость контуров отломков нарастает по направлению к линии перелома, когда верхушка угла смотрит в сторону пленки, или же, наоборот, когда более резко контурируются в случае направления угла смещения вверх эпифизарные концы трубчатой кости. Таким образом, если на одном снимке определяется большое смещение под углом, а на втором снимке, произведенном в плоскости, перпендикулярной к плоскости первого снимка, углового смещения не видно совсем, то, значит, первый снимок показывает максимальную, т. е. истинную величину угла. Если же угловое смещение обнаруживается на обоих снимках, то рентгенограммы.
Если угловое смещение обнаруживается на обоих снимках, то рентгенограммы показывают промежуточную, какую-то среднюю степень смещения, и истинное смещение отломков на самом деле еще больше, чем это видно на каждой рентгенограмме в отдельности. Этот вид смещения всегда имеет важное клиническое значение, и даже небольшое угловое смещение, особенно вблизи суставов, должно быть в протоколе рентгенологического исследования подчеркнуто (рис. 22).
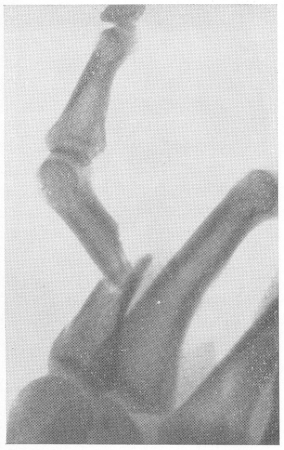
Рис. 22. Резко выраженное угловое смещение отломков при переломе диафиза основной фаланги одного из пальцев руки. Всякое угловое смещение, даже самое незначительное, требует исправления.
Смещение по периферии (рис. 18, Е), наконец, также встречается часто, почти при всех переломах конечностей, причем вокруг длинной оси конечности обычно поворачивается дистальный отломок. Таково, например, характерное периферическое смещение при переломах диафиза бедра, когда надколенник и передний конец стопы смотрят наружу, и поэтому по одному виду нижних конечностей на носилках под одеялом опытный травматолог правильно оценит положение. Рентгенодиагностика этого вида смещения является простым делом в том случае, если на снимке видны оба эпифизарных конца длинной трубчатой кости с характерными опознавательными образованиями; поворот кости обнаруживается по косому или боковому рисунку одного суставного конца кости при неизмененной картине другого эпифиза. Вообще, смещение по периферии легче узнать, если линия перелома находится вблизи сустава. Просматривается же этот, наиболее трудный для рентгенологического исследования вид смещения в том случае, если снимок произведен на небольшой пленке, захватывающей только небольшую область перелома, в особенности же если переломана трубчатая цилиндрическая кость. Поэтому в принципе прав Г. А. Зедгенидзе, когда он выставляет требование всегда производить рентгенологическое исследование при переломах костей так, чтобы на снимках были захвачены обязательно оба соседних с переломом сустава и прилегающие к ним кости, т. е. когда он распространяет на рентгенологическое исследование общеизвестный принцип фиксации отломков при их лечении. Периферическое смещение и степень его определяются клинически и проще и точнее, чем рентгенологически.
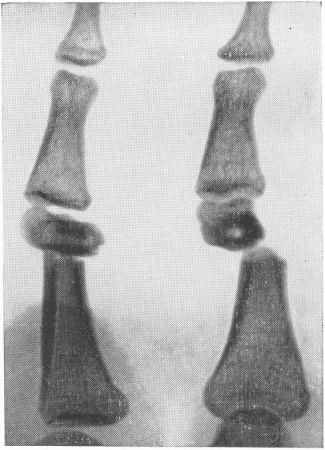
Рис. 23. Т-образное смещение отломков при поперечном переломе диафиза основной фаланги пальца руки.
Практически смещение отломков происходит при переломах не в одной плоскости, а в нескольких, т. е. имеется комбинация различных только что описанных элементарных видов смещения. Так, например, продольное смещение с захождением отломков невозможно без бокового смещения. При переломе диафиза может одновременно быть и боковое, и угловое, и продольное, и периферическое смещение отломков. Примером значительного комбинированного смещения может служить Т-образное смещение, когда один из отломков „сидит верхом”, т. е. своим корковым слоем упирается в конец другого отломка (рис. 23). Для типичных переломов в определенных местах костей в зависимости от механизма происхождения перелома и натяжения мышц, как известно, типичным является и характер смещения. Наиболее резкие смещения отломков наблюдаются при огнестрельных переломах. При описании смещения в заключении в каждом отдельном случае лучше не следует пользоваться словами „большое”, „небольшое”, „значительное” и пр.; здесь в особенности подобные выражения слишком субъективны и ведут к недоразумениям, поэтому необходимо давать точные цифры — число градусов, измеренное простым гониометром при угловом смещении, сантиметры и миллиметры при других видах, а также, само собой разумеется, направление смещения (в анатомических выражениях — дистально, в латеральном направлении и т. д.).
Для правильной оценки смещения отломков с клинических позиций голая рентгенологическая характеристика совершенно недостаточна. Рентгенолог должен вкладывать и в это дело, как во всех областях клинической рентгенодиагностики, компетентное знание клиники травматических повреждений. Ведь некоторые, совсем небольшие смещения при одних переломах могут давать очень плохие клинические исходы и поэтому обязательно требуют немедленного исправления, между тем как при других переломах грубые и бросающиеся в глаза смещения отломков относительно безразличны для будущей функции, поэтому вполне терпимы и исправлению совсем не подлежат.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:


