Что такое дисбактериоз и как его лечить при сахарном диабете
КИШЕЧНАЯ МИКРОФЛОРА И САХАРНЫЙ ДИАБЕТ

МИКРОФЛОРА И ДИАБЕТ 1 ТИПА
Примечание: Диабет (сахарный диабет) классифицируется в медицине, как нарушение метаболизма. Подробнее об этом заболевании, а также о роли инсулина в развитии ожирения, повышающего в свою очередь риск возникновения диабета, см. по ссылке: "Диабет - расстройство метаболизма"
При диабете 1-го типа иммунная система ошибочно атакует клетки поджелудочной железы, производящие инсулин. В результате концентрация инсулина в крови падает, а уровень глюкозы растет. Хотя точная причина диабета 1-го типа остается не известной, ученые считают, что некоторые люди с особым набором генов больше подвержены развитию заболевания. Новые исследования показывают, что кишечные бактерии тесно связаны с развитием диабета.
Диабет 1 типа (T1D или СД1) - это аутоиммунное заболевание, характеризующееся иммуноопосредованным разрушением бета (β)-клеток. Генетические и экологические взаимодействия играют важную роль в сбое иммунной системы, вызывая агрессивный адаптивный иммунный ответ против β-клеток. Микробы, обитающие в кишечнике человека, тесно взаимодействуют с иммунной системой слизистой оболочки кишечника. Колонизация кишечной микробиоты и созревание иммунной системы происходят параллельно в первые годы жизни; следовательно, нарушения в микробиоте кишечника могут нарушать функции иммунных клеток и наоборот. Нарушения микробиоты кишечника (дисбиоз) часто выявляются у пациентов с СД1, особенно у тех, у кого диагностированы множественные аутоантитела в результате агрессивного и неблагоприятного иммунореагирования. Патогенез СД1 включает активацию аутореактивных Т-клеток, что приводит к разрушению β-клеток Т-лимфоцитами CD8 + . Становится также очевидным, что кишечные микробы тесно взаимодействуют с Т-клетками. Обнаружено, что устранение дисбактериоза кишечника с использованием специфических пробиотиков и пребиотиков связано со снижением аутоиммунного ответа (с уменьшением воспаления) и целостности кишечника (за счет повышенной экспрессии белков с плотным соединением в кишечном эпителии). В этом обзоре обсуждаются потенциальные взаимодействия между микробиотой кишечника и иммунными механизмами, которые участвуют в прогрессировании T1D, и рассматриваются потенциальные эффекты и перспективы применения модуляторов кишечной микробиоты, включая пробиотические и пребиотические вмешательства, при улучшении патологии T1D как у человека, так и у животных моделей. Подробнее см. статью по кнопке-ссылке:
Кишечные бактерии защищают от диабета. Предыстория.
Ученые обнаружили, что бактерии, живущие в кишечнике, играют большую роль в защите от сахарного диабета 1 типа. Этот эффект обусловлен сложным взаимодействием иммунитета и симбиотической кишечной микрофлоры .
Еще в 90-х было замечено, что у мышей, генетически предрасположенных к диабету 1 типа, это заболевание развивается с большей вероятностью, если животные растут в стерильных условиях. Группа исследователей из Университета Чикаго под руководством Александра Червонски (Alexander Chervonsky) решила изучить механизм этого явления. Для этого ученые лишили мышей, предрасположенных к диабету, гена белка MyD88 – ключевого регулятора иммунного ответа на симбиотическую микрофлору.
Оказалось, что мыши без гена MyD88 диабетом не заболевают. Однако если их выращивали в стерильных условиях, болезнь все же развивалась. Мыши, которым после выращивания в стерильных условиях вводили смесь кишечных бактерий, заболевали менее часто – 34% по сравнению с 80%. На основании полученных данных ученые предположили, что действие MyD88 снижает возможность бактерий предотвращать развитие диабета.
О роли кишечной микрофлоры в развитии сахарного диабета 1-го и 2-го типов см. по ссылке:
О роли кишечной микрофлоры в защите от развития сахарного диабета 1-го типа см. по ссылке:
О роли кишечной микрофлоры в здоровье проджелудочной железы:

В тонком кишечнике человека обитает огромное количество бактерий и других микроорганизмов, которые играют важную роль в сохранении и поддержании нашего здоровья. Они помогают переваривать пищу и снабжают нас энергией и витаминами.
Cимбиотические бактерии, обитающие в тонком кишечнике, предотвращают внедрение болезнетворных микроорганизмов. Биологические реакции, протекающие в нашем организме и поддерживающие постоянство его внутренней среды, зависят от населяющих тонкий кишечник бактерий и особенностей взаимодействия с ними клеток организма.
Одно из проведенных исследований указало на взаимосвязь между сосоянием микрофлоры тонкого кишечника и риском развития СД 1 типа:

Новое исследование было проведено под руководством профессора Джейне Данска (Jayne Danska) из Детской клиники при Университете Торонто ( Sick Children’s Hospital of the University of Toronto , Канада) и профессора Эндрю Макферсона (Andrew Macpherson) из Клиники Висцеральной Хирургии и Медицины Инзельшпиталь ( Clinic for Visceral Surgery and Medicine at the Inselspital ) при Бернском Университете ( University Bern , Швейцария).
Результаты исследования показали, бактерии, обитающие в тонком кишечнике, влияют на степень вероятности развития у их хозяина сахарного диабета. Поддержание нормального баланса микрофлоры за счет регулирования соотношения штаммов полезных микроорганизмов, является крайне важным фактором в профилактике данного заболевания.
Сегодня сахарный диабет все чаще диагностируют у людей молодого возраста, и медики уже говорят о настоящей эпидемии сахарного диабета
Увеличение распространенности этого заболевания наблюдается в последние сорок лет, когда отмечено повышение чистоты и гигиенического состояния наших домов и окружающей среды. У детей и пациентов молодого возраста развитие сахарного диабета обусловлено нарушением функционирования клеток иммунной системы, которые повреждают специализированные клетки поджелудочной железы, вырабатывающие гормон инсулин. В настоящее время после диагностирования у ребенка сахарного диабета он нуждается в пожизненном лечении.

Тридцать лет назад японские ученые обратили внимание на то, что лабораторные мыши штамма NOD (прим.: Мыши NOD - это модель у лабораторных животных аутоиммунного диабета человека, характеризующаяся разрушением b-клеток) имеют склонность к развитию сахарного диабета, так как в их геноме присутствуют гены, обусловливающие у человека предрасположенность к развитию сахарного диабета.
Еще раз отметим, что такая разновидность диабета, по мнению ученых, связана с образованием дефектов в иммунной системе организма. При возникновении этих процессов начинают формироваться специальные структуры - антитела, которые действуют отрицательным образом в поджелудочной железе на размножение и деятельность клеток, производящих инсулин. Развитие аутоиммунного диабета получает дополнительный толчок при распространении различных инфекционных заболеваний вирусного типа, а также влияния на организм человека ряда канцерогенных веществ.
Благодаря специальному оборудованию из Университета Берна и Канады исследовательские команды на данной модели на мышах смогли продемонстрировать, что бактерии, обитающие в тонком кишечник е , могут синтезировать биохимические соединения и гормоны, предотвращающие развитие сахарного диабета.
Подробнее об исследовании см:
По словам Эндрю Макферсон из Бернского Университета, ученые надеются, что полученные результаты расширят представления ученых о механизмах, позволяющих бактериям, обитающим в тонком кишечнике, защищать организм от развития сахарного диабета. Он считает, что новые данные о причинах развития диабета и о роли здоровой кишечной микрофлоры, препятствующей его появлению путем продукции определенных веществ, помогут создать инновационные методы лечения пациентов и предотвратить развитие заболевания у детей.
Еще об одном исследовании см.:

Возможно, больным диабетом 1-го типа удастся помочь, восстановив состав микрофлоры кишечника.
Как показало новое исследование, таргетирование конкретной микробиоты в кишечнике может быть одним из способов защиты от диабета 1 типа. Исследователи из Квинслендского Университет (University of Queensland) в Австралии обнаружили явные изменения микробиоты кишечника у грызунов и людей, которые подвергаются высокому риску диабета 1 типа.
Подробнее об исследовании см:
По матералам статьи в Microbiome
Соавтор исследования Доктор Эмма Гамильтон Уильямс (Dr. Emma Hamilton-Williams) из Института Трансляционных Исследований в Университете Квинсленда и ее коллеги говорят, что их результаты показывают, что таргетирование кишечной микробиоты может иметь потенциал для предотвращения диабета типа 1.
МИКРОФЛОРА КИШЕЧНИКА И САХАРНЫЙ ДИАБЕТ 2 ТИПА

Поджелудочная железа вырабатывает недостаточно инсулина или инсулин не перерабатывается.
Сахарный диабет 2-го типа - это метаболическое заболевание, которое проявляется нарушением обмена углеводов. Организм не производит достаточного количества инсулина для надлежащей функции, или клетки в теле не реагируют на инсулин (устойчивость к инсулину или инсулинорезистентность). Приблизительно 90% всех случаев диабета во всем мире - это диабет 2 типа. В результате приобретения инсулинорезистентности, то есть невосприимчивости клеток организма к этому гормону, - развивается гипергликемия (увеличение концентрации глюкозы в крови). Простыми словами, в организме - нормальный уровень инсулина и повышенный уровень глюкозы, которая по каким-то причинам не может попасть в клетки.


На рисунке: Влияние инсулина на поглощение и метаболизм глюкозы. Инсулин связывается со своим рецептором (1), который, в свою очередь, запускает несколько каскадов активации протеина (2). К ним относятся: транслокации транспортёра GLUT4 к плазматической мембране и приток глюкозы (3), синтез гликогена (4), гликолиз (5), синтез жирных кислот (6).
Ученые подтвердили роль микробиоты на инсулинорезистентность экспериментально путем пересадки микрофлоры от здорового донора к пациенту с сахарным диабетом 2 типа. В результате эксперимента у пациентов увеличилась чувствительность к инсулину на несколько недель.
Подробнее по ссылке:
Уже ни у кого не вызывает сомнения тот факт, что биохимические реакции, протекающие в нашем теле и фактически определяющие наше здоровье, напрямую зависят от состояния желудочно-кишечного тракта и взаимодействия его микрофлоры с клетками нашего организма. Если учесть, что пробиотики обладают иммуномодулирующими свойствами, способствуют нормализации микрофлоры ЖКТ, в т.ч. снижению избыточной массы тела , повышающей риск развития СД, то систематическое потребление в пищу пробиотических продуктов функционального питания и прием пробиотиков может рассматриваться как одно из перспективных средств в профилактике и комплексной терапии сахарного диабета.
ПОЧЕМУ РАСТИТЕЛЬНАЯ КЛЕТЧАТКА ЗАЩИЩАЕТ ОРГАНИЗМ ОТ САХАРНОГО ДИАБЕТА

С помощью кишечной микрофлоры пищевые волокна превращаются в жирные кислоты, которые кишечник потом использует для синтеза собственной глюкозы. Последняя служит для мозга сигналом о том, что нужно подавить чувство голода, повысить энергетические расходы и уменьшить выброс сахара из печени.
Вы ведь слышали о пользе клетчатки, верно? О тех самых пищевых волокнах, что защищают нас от ожирения и диабета. Волокна эти в изобилии есть в овощах и фруктах, но сам кишечник расщепить их не может, а потому ему на помощь спешит микрофлора. Положительный метаболический и физиологический эффект клетчатки подтверждён многочисленными опытами: животные на такой диете накапливали меньше жира, и у них снижался риск развития диабета. Однако нельзя сказать, что мы понимаем, как именно эти волокна действуют. Известно, что кишечные бактерии расщепляют их с образованием короткоцепочечных жирных кислот , пропионовой и масляной, которые потом всасываются в кровь. Учёные из Национального центра научных исследований (CNRS) во Франции предположили, что эти кислоты как-то влияют на синтез глюкозы кишечником. Его клетки действительно могут синтезировать глюкозу, выбрасывая её в кровь между приёмами пищи и по ночам. Нужно это вот для чего: сахар связывается с рецепторами воротной вены, которая собирает кровь, идущую от кишечника, и рецепторы эти подают соответствующий сигнал в мозг. Мозг реагирует, подавляя чувство голода, повышая расход запасённой энергии и заставляя печень сбавить производство глюкозы.
То есть за счёт небольшой порции глюкозы из кишечника подавляется выброс глюкозы из печени, и предпринимаются меры против поглощения новых — ненужных и опасных — калорий.
Оказалось, что активность генов в клетках кишечника, отвечающих за синтез глюкозы, зависит от тех самых волокон, а также от пропионовой и масляной кислот. Кишечник использовал пропионовую кислоту как сырьё для синтеза глюкозы. Мыши, поглощавшие много жира и углеводов, меньше набирали вес и реже болели диабетом, если вместе с жиром и сахаром съедали достаточно клетчатки. При этом у них повышалась чувствительность к инсулину (которая, как известно, снижается при диабете второго типа).
Прим.: Стоит заметить, что пропионовая кислота является одним из основных продуктов жизнедеятельности пропионовокислых бактерий , которая наряду с пропионатами и пропиоцинами, способна подавлять рост патогенных микроорганизмов. А, к примеру, масляную кислоту продуцируют клостридии , входящие в состав нормальной микрофлоры человека.
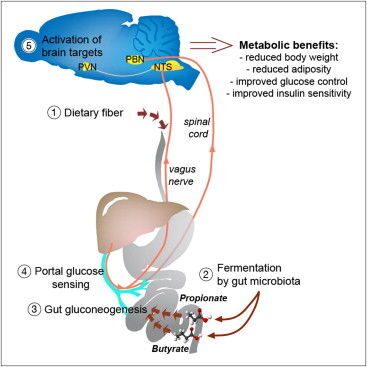
В другом эксперименте использовались мыши, у которых была выключена способность синтезировать глюкозу в кишечнике. В этом случае никакого полезного эффекта от пищевых волокон не было. То есть просматривается такая цепочка: мы едим клетчатку, микрофлора перерабатывает её до жирных кислот, которые потом клетки кишечника могут использовать для синтеза глюкозы-регулятора. Эта глюкоза нужна, чтобы ограничивать наше неуместное стремление пожевать что-нибудь ночью, а также для поддержки правильного баланса глюкозы в организме.
С одной стороны, это очередной аргумент в пользу того, что кишечная микрофлора нужна нам для того, чтобы оставаться здоровыми, причём сей аргумент обзавёлся конкретным биохимическим механизмом. С другой стороны, возможно, с помощью этой биохимической цепочки удастся в будущем искусственно пресекать нездоровые процессы, которые могут довести нас до ожирения и диабета. / Результаты исследования опубликованы в журнале Cell.

*О практическом использовании свойств пробиотических микроорганизмов в создании инновационных препаратов для лечения и профилактики дислипидемии и диабета см. в описании к пробиотику "Бификардио":
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ

Линекс от дисбактериоза назначается для нормализации микрофлоры кишечника. Это необходимо с целью профилактики осложнений в будущем, а также улучшения функционального состояния органов системы пищеварения. Назначение препарата осуществляется врачом по определенным медицинским показаниям.
Что такое дисбактериоз и почему его нужно лечить?
Кожа и слизистые оболочки организма человека на своей поверхности содержат большое количество микроорганизмов, которые относятся к представителям нормальной микрофлоры. В кишечнике она выполняет ряд важных биологических функций:

Кроме представителей нормальной микрофлоры, в кишечнике содержится небольшое количество условно-болезнетворных микроорганизмов. Их количество небольшое, но при определенных условиях может увеличиваться. В этом случае нарушается количество и соотношение основных представителей микрофлоры, которое получило название дисбактериоз.
Дисбактериоз – хроническое патологическое состояние, которое характеризуется негативным влиянием на функциональное состояние пищеварительной системы. Это связано с тем, что уменьшение количества микроорганизмов представителей нормальной микрофлоры приводит к нарушению реализации их биологических функций и соответствующим изменениям в организме. Патологическое состояние (в литературе встречается термин дисбиоз) обязательно требует проведения лечения, направленного на нормализацию микрофлоры.
Изменение флоры относится к полиэтиологическим состояниям. Его развитие связано с воздействием большого количества различных факторов, к которым относятся:
Развитие дисбактериоза сопровождается нарушением функционального состояния пищеварительной системы с развитием диспепсического синдрома. Он включает вздутие живота (метеоризм), неустойчивый стул в виде поноса или запора, тошноту, неприятный запах изо рта. Появление таких признаков является основанием для обращения к врачу, а также начала лечения дисбактериоза.
Польза препарата для нормализации микрофлоры кишечника
Линекс является комбинированным лекарственным средством, которое выпускается в форме капсулы для перорального использования (необходимо употреблять внутрь). В его состав входят 3 вида кисломолочных бактерий представителей нормальной микрофлоры, а также лактозы. Польза Линекса для кишечника – это результат реализации нескольких биологических эффектов лекарства:
После приема капсулы внутрь лактулоза и молочнокислые бактерии, входящие в состав лекарства, не всасываются в кровь и оказывают лечебное действие в просвете пищеварительного тракта.
Линекс: курс лечения при дисбактериозе у взрослых
Лекарство предназначено для приема внутрь. Оно выпускается в форме капсул, которые проглатывают целиком, не разжевывая. Лекарство рекомендуется принимать во время еды. Его нельзя комбинировать с алкоголем или горячими напитками (чай, кофе, какао, горячий шоколад), так как в этом случае теряется терапевтический эффект.

Для взрослых людей и подростков старше 12 лет средняя суточная доза составляет 6 капсул. Их прием разбивается на 3 раза – по 2 капсулы на завтрак, обед и ужин. Рекомендуется проводить прием лекарства через примерно одинаковые промежутки времени.
Средняя длительность курса лечения лекарством группы антидиарейные микробные препараты составляет 2-3 недели. Это время необходимое для нормализации соотношения и количества основных представителей нормальной флоры. Улучшение состояния с явным уменьшением выраженности проявлений дисбактериоза обычно отмечается уже на 5 день после начала использования медикаментозного средства. Если прекратить прием капсул раньше, то не исключается обострение (рецидив) патологического состояния с повторным появлением признаков дисбактериоза.
Правила терапии дисбактериоза у детей и грудничков
Согласно официальной инструкции, лекарственное средство может использоваться в детском возрасте, начиная с рождения (с первых дней жизни ребенка). В раннем детском возрасте (до 3-х лет) препарат может назначаться только врачом. Также специалист проводит контроль эффективности по ходу курса терапии, исключает развитие побочных эффектов. Детям, которые еще не в состоянии проглотить капсулу целиком, рекомендуется разламывать ее пополам (снимать крышечку), а содержимое в виде порошка растворять в небольшом количестве чистой, кипяченой воды комнатной температуры. Порошок нельзя растворять в горячей жидкости, так как это может привести к гибели микроорганизмов кисломолочных бактерий. Для грудного ребенка допускается растворение содержимого капсулы в небольшом количестве сцеженного молока или адаптированной молочной смеси.

Средняя доза лекарственного средства, которая назначается детям, зависит от возраста:
При необходимости лечащий детский врач может корригировать дозировку. Коррекция бывает необходима в случае развития тяжелых изменений микрофлоры кишечника.
Длительность курса терапии медикаментозным средством в детском возрасте зависит от тяжести течения дисбактериоза. В среднем капсулы должны приниматься 2-3 недели. Заметное улучшение состояния ребенка обычно наступает уже на 5 день после начала курса лечения, но достижение стабильного терапевтического эффекта требует более длительного применения медикаментозного средства.
Профилактика дисбактериоза при помощи Линекса
Любое патологическое состояние легче предотвратить, чем бороться с его последствиями. Поэтому при ожидаемом воздействии провоцирующих факторов (антибиотикотерапия, патология органов пищеварительной системы), приводящих к развитию дисбактериоза, рекомендуется проводить профилактический курс приема капсул Линекс. При этом дозировка может быть немного ниже, а длительность курса приема препарата обычно ограничивается временем воздействия провоцирующего фактора.
[youtube.player]Дисбактериоз у грудных детей и взрослых – распространенное явление современной жизни. Данная болезнь чаще всего является следствием неправильного образа жизни и нездорового питания.
Дисбактериоз кишечника у взрослых
Микрофлора кишечника состоит из более 500 видов различных бактерий, которые участвуют в переваривании и усвоении пищи, которую разносит кровь по всему организму.
Оптимальное соотношение этих бактерий обеспечивает нормальную работу кишечника и регулировку обмена веществ: белков, жиров, холестерина, нуклеиновых кислот. Полезные микроорганизмы принимают также активное участие в синтезе витаминов и выведении токсинов из организма.
Если происходит сбой микрофлоры, то это сразу отражается на состоянии всего организма: понижается иммунитет, появляются сыпи на коже, ухудшается сон и аппетит.
Причины разлада кишечной микрофлоры:
- нарушенный режим питания;
- употребление вредной пищи;
- после длительного приема антибиотиков;
- хронические заболевания;
- частые простуды.

Симптомы дисбактериоза кишечника у взрослых:
- хронические диарея и запор;
- вздутие живота и метеоризм;
- неприятный запах изо рта;
- колики и спазмы;
- головные боли;
- сыпи на коже;
- угри;
- слабость и сонливость;
- бессонница;
- расслоение и ломкость ногтей;
- тусклость волос;
- ухудшение памяти;
- апатия;
- раздражительность.
Эти явления лишают человека полноценной жизни.

Различают такие стадии болезни:
- 1 степень. На этой стадии вылечить дисбактериоз будет легко, так как баланс микрофлоры нарушен незначительно. Если сразу не начать лечение, то количество вредных микроорганизмов будет расти, а полезных – уменьшаться. Первая степень коварна тем, что явных симптомов у человека не наблюдается.
- 2 степень. Дисбаланс микрофлоры способен вызвать воспалительные процессы в кишечнике и желудке. Это может выражаться диареей и болями в животе. При данных симптомах необходимо сразу бить тревогу.
- 3 степень. Воспалительный процесс начинает нарушать стенки кишечника, что усугубляет хроническое расстройство пищеварения. Эта стадия болезни требует серьезного лечения не только правильной диетой, но и медикаментами.
- 4 степень. Размножение болезнетворных бактерий настолько велико на данном этапе, что это вызывает регулярный жидкий стул, боли в животе, вздутие, слабость и понижение жизненного тонуса. Такую запущенную форму расстройства кишечника необходимо срочно лечить, пока не произошло необратимых процессов.

Дисбактериоз бывает не только бактериальным, но и грибковым, а также синегнойным.
Дисбактериоз после антибиотиков имеет грибковую форму. Дрожжевой грибок кандида начинает бесконтрольно размножаться после длительного приема антибактериальных препаратов.
Грибок вызывает изжогу, боль и жидкий стул. В некоторых случаях даже может повыситься температура. Поэтому сразу после курса антибиотиков врач должен назначить терапию для восстановления флоры кишечника.
Синегнойный дисбактериоз вызывает кишечная палочка, которая появляется и размножается у людей, перенесших дизентерию, энтероколит или сальмонеллу. Иногда появление синегнойной палочки может быть вызвано сильным пищевым отравлением.
При отсутствии соответствующего лечения, в кишечнике появляются локальные гнойники, которые разрастаясь, могут вызвать летальный исход.
Прежде чем приступить к лечению, необходимо выяснить причины разлада работы кишечника. Для этого обычно врач дает направление на сдачу анализа кала.
Как лечить дисбактериоз кишечника:
- наладить микрофлору тонкого и толстого кишечника, убрав чужеродные микроорганизмы;
- восстановить моторику и перистальтику кишечника;
- повысить работу иммунной системы.
Лечат дисбактериоз с помощью лекарств, народных методов, а также специальной диеты.
Препараты от дисбактериоза:
- пробиотики – живые микроорганизмы;
- пребиотики – способствуют размножению полезных бактерий;
- синбиотики – искусственные аналоги двух предыдущих групп.
Хотите кое-что интересное?
Если в тонком кишечнике преобладают болезнетворные микроорганизмы, то их удаляют антибактериальными препаратами:
Грибковый дисбактериоз лечат таблетками нистатин.
Для улучшения микрофлоры толстого кишечника назначают таблетки от дисбактериоза, которые содержат живые бифидо- и лактобактерии:
Бифидумбактерин бывает в форме капсул, таблеток и порошка. Поэтому данный препарат можно давать даже грудничкам, разводя порошок в материнском молоке.
Дозировка всех препаратов зависит от возраста пациента и степени дисбактериоза.
Дисбактериоз кишечника у детей
Пока малыш живет в утробе матери, его кишечник – стерильный, без наличия бактерий. В момент рождения кроха получает множество бактерий. Микрофлора кишечника пополняется во время появления на свет и с первым прикладыванием к маминой груди.
Молозиво, которое выделяется у кормящей мамы первые 2-3 дня – ценнейший источник всех микроэлементов, витаминов, а также полезных кишечных бактерий. Именно в этот период малыш получает мощную дозу микроорганизмов, укрепляющих иммунитет и защищающих его от болезней.
Первые 3-7 дней активно формируется микрофлора кишечника. Поэтому, если ребенок не будет питаться материнским молоком первые дни жизни – у него может развиться дисбактериоз. Отказ от грудного кормления и переход на искусственное питание – первичная причина дисбактериоза у новорожденных.

Другие причины разлада работы кишечника у малышей:
- прием антибиотиков и других лекарств мамой во время лактации;
- врожденная патология ЖКТ;
- прием серьезных лекарственных препаратов в первые дни жизни;
- незрелость кишечника у недоношенных детей;
- раннее введение прикорма;
- антисанитарные условия содержания ребенка;
- травмы во время родов;
- заболевания груди у мамы;
- заражение стафилококком в роддоме.
Очень сильно разрушает микрофлору прием антибиотиков. Восстановить нормальный баланс бактерий можно только путем длительного лечения.
Основным признаком дисбактериоза у ребенка является нарушение структуры кала. По консистенции, запаху и цвету испражнений можно определить степень болезни.
Симптомы дисбактериоза кишечника у грудничка:
- частый стул;
- кожа и ногти становятся шершавыми;
- диатез;
- метеоризм;
- колики;
- повышение температуры;
- беспокойство и нарушение сна;
- кровоточивость десен.

- 1 степень – компенсированная. На этой стадии наблюдается понижение аппетита, плохой набор веса и светлый (почти белый) кал. Такие симптомы свидетельствуют о раннем введении прикорма или некачественной детской смеси. Общее состояние ребенка при этом – удовлетворительное, следует лишь пересмотреть ежедневный рацион.
- 2 степень – субкомпенсированная. На этой стадии характерно обильное выделение газов, колики и нарушение стула в виде поноса или запора. Цвет кала – зеленоватый с наличием непереваренной пищи и гнилостным запахом. Это является признаком наличия в кишечнике вредных микроорганизмов: стафилококков, грибков.
- 3 степень – декомпенсированная. У крохи прослеживается регулярное расстройство желудка. Каловые испражнения – зеленого цвета с запахом тухлого яйца. Ребенок часто болеет и у него могут наблюдаться признаки рахита. Это происходит от понижения иммунитета и плохого всасывания витаминов. Малыш плохо набирает вес, у него отсутствует аппетит. На этом фоне может развиться малокровие.
- 4 степень характерна для детей старшего возраста. В этом случае причиной дисбактериоза становятся болезнетворные микроорганизмы: сальмонелла, кишечная палочка, носитель дизентерии. Эти бактерии очень быстро размножаются, поражая остальные внутренние органы. Из-за интоксикации организма, появляется слабость, тошнота, диарея, потери в весе, авитаминоз, малокровие, снижение аппетита и всего жизненного тонуса. Ребенок требует срочной госпитализации.
Любое проявление перечисленных симптомов должно быть сигналом родителям – срочно обратиться за медицинской помощью. Чем раньше начать лечение – тем будет быстрее и проще наладить кишечную микрофлору.
Самый простой способ диагностировать состояние кишечной флоры – это сдать анализ кала на дисбактериоз. Его следует сдавать до начала приема лекарств и спустя месяц после приема пробиотиков.

Как сдавать кал на дисбактериоз? У малыша собирают испражнения в специальную колбу накануне похода в лабораторию.
- Бактериологическое исследование. Данная диагностика позволяет выявить до 25 видов бактерий. Этот анализ помогает установить соотношение патогенных и полезных бактерий.
- Посев кала на дисбактериоз. Данный анализ позволяет установить степень размножения болезнетворных бактерий в кишечнике, а также чувствительность микрофлоры к антибиотикам.
- Копрограмма. Данное исследование определяет наличие воспалительного процесса в кишечнике.
- Экскреторный тест. Этот метод в течение нескольких часов позволяет идентифицировать состав бактерий, которые населяют кишечник.

При подтверждении диагноза, доктора назначают длительное лечение дисбактериоза кишечника у детей.
Алгоритмы лечения такой:
Пробиотики — препараты для лечения дисбактериоза кишечника у грудничков:

Использовать перечисленные препараты только после консультации со специалистом.
Пробиотики также содержатся в таких продуктах:
Пребиотики от дисбактериоза:
Основным источником целлюлозы являются овощи и вся растительная пища. Целлюлоза содержится также в таких кашах:
Наряду с приемом полезной пищи, не следует забывать о витаминах. Они увеличивают сопротивляемость организма против различных инфекций.
Профилактика дисбактериоза кишечника
Здоровое питание при дисбактериозе – основная профилактика заболевания.
Основные правила питания:
- продукты не должны содержать красители, усилители вкуса и химические добавки;
- исключить жирные сорта мяса, кофе, алкоголь, мороженое, сладости;
- увеличить содержание кисломолочных продуктов, фруктов и овощей.
Диета при дисбактериозе кишечника:
- Для грудничков лучшим диетическим питанием является мамино молоко, которое он должен получать минимум первый год своей жизни. Оно содержит весь комплекс полезных бактерий, защищающих микрофлору кишечника.
- Употреблять кисломолочные смеси, кефир, йогурты, которые содержат живые бактерии.
- После 2 лет малыш должен получать в пищу клетчатку и пищевые волокна. Эти вещества содержатся в кашах, овощных блюдах, приготовленных на пару или запеченных. Также напиток из шиповника отлично налаживает работу кишечника.
- Обильный питьевой режим.
- Овощные супы, отварное мясо, каши. При наличии аллергии у крохи, кашки лучше варить на воде.
Кормящей маме следует предельно внимательно следить за своим рационом. Категорически запрещено употреблять:
- алкоголь;
- острые и слишком жирные блюда;
- ограничить употребление кондитерских изделий, которые могут вызвать брожение в кишечнике;
- цитрусовые фрукты и красные ягоды.
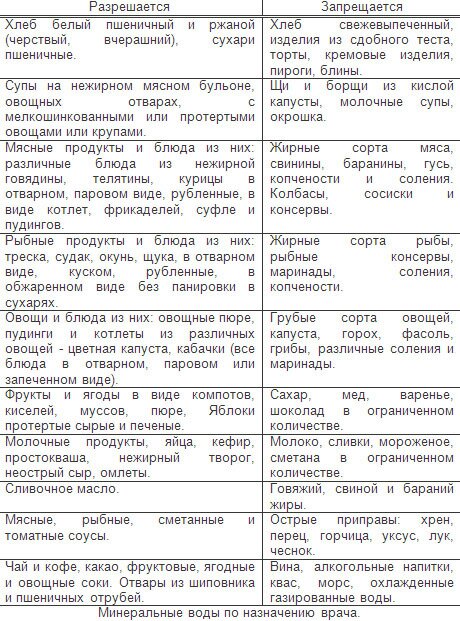
Рацион кормящей мамы должен обязательно включать:
- молочные продукты;
- сыры твердых сортов;
- чай, сок, компот из сухофруктов;
- картофель;
- бананы;
- яблоки;
- зелень;
- отварное мясо.
Мясо выбирать нежирных сортов: курятина, телятина, кролик.
Если диета не помогает, и у ребенка затяжной понос – проблему необходимо решать медикаментозно.
Если жидкий стул темного цвета, то необходимо увеличить употребление кисломолочных продуктов, а также фруктовых морсов и киселей. Желтые экскременты свидетельствуют о том, что следует больше употреблять мяса, яиц и творога.
Лечение дисбактериоза кишечника народными средствами
На ранних стадиях болезнь можно лечить травами. Этот метод – самый безопасный. Но, начиная лечить ребенка травяными настоями, необходимо будет убедиться, что у малыша отсутствует аллергия биологически активные компоненты трав.
Универсальным природным антисептиком является аптечная ромашка. Из теплого отвара малышу делают клизмы. В состав можно добавлять немного кефира. Сильные поносы лечат отваром дубовой коры.
Деткам после года в состав клизм можно добавлять эфирные масла чайного дерева, оливы, персика, кунжута, фенхеля.
Чтобы не допустить дисбактериоза у грудничка, мама должна, прежде всего, позаботиться о своем здоровье еще до начала родов. Для этого ей необходимо правильно питаться, вовремя лечить зубы и вести правильный образ жизни.
[youtube.player]Читайте также:


