Что такое дорсопатия с мышечно-тоническим синдромом

Факторы риска возникновения дорсопатии
Дорсопатия шейного отдела позвоночника встречается чаще у лиц в возрасте 35-55 лет, появляется на фоне постепенного старения организма. В более молодом возрасте её развитие связано с врожденными аномалиями развития, спортивными травмами.
Анатомические особенности шейного отдела позвоночника
- Низкая мышечная масса.
- Первый и второй шейные позвонки образуют комбинированный сустав, который обеспечивает вращение головой.
- Поперечные отростки позвонков, которые образуют канал для позвоночной артерии.
- Позвоночные артерии с каждой стороны от позвоночника кровоснабжают головной мозг (лимбико-ретикулярный комплекс) и шейный отдел. При их сдавлении формируется синдром позвоночной артерии: головная боль, боль в шее, головокружение, рвота, шум в ушах или голове.
- Мощное шейное сплетение – truncus simpaticus.
- Щитовидная железа.
- ЛОР-органы.
В основе заболевания лежит поражение позвоночно-двигательного сегмента (ПДС). ПДС – это два позвонка, межпозвонковый диск, связочный аппарат и прилегающие нервно-мышечные структуры.
Шейный отдел — самая подвижная часть в позвоночнике. При повышенной нагрузке высыхает ядро диска и его высота уменьшается. При повреждении МПД нагрузку на себя полностью принимают позвонки. Под давлением они начинают соприкасаться костными поверхностями, деформируются, сплющиваются, возникают патологические смещения позвонков относительно друг друга, на позвонках образуются костные наросты (остеофиты). При усыхании МПД, межпозвонковые щели уменьшаются и сдавливают спинномозговые нервные корешки, вызывая развитие радикулопатии, болевые синдромы. Особенности строения шейного отдела позвоночника предрасполагают к сдавлению не только нервных корешков, но также позвоночных артерий и спинного мозга. Повреждение анатомических структур ПДС чаще происходит остеофитами, чем грыжами МПД в шейном отделе позвоночника.
- При поражении костных структур возникают спондилоартроз, деформирующий спондилез.
- При поражении межпозвонкового диска – остеохондроз, грыжа МПД.
- Мышечный дисбаланс приводит к миофасциальному синдрому.
Через шею проходит спинной мозг, нервные корешки, симпатический ствол, позвоночные артерии. Все эти структуры участвуют в работе головного мозга, сердца, легких.
Симптомы дорсопатии шейного отдела позвоночника
Диагностика
Только грамотный подход к диагностическим мероприятиям позволит вовремя поставить правильный диагноз.
- Полный анализ крови (для исключения или подтверждения воспалительных заболеваний позвоночника).
- ЭКГ (инфаркт миокарда может скрываться под маской остеохондроза).
- Осмотр врача-невролога обязателен.
- Рентгенограмма позвоночника.
- КТ, МРТ.
Лечение
Лечение дорсопатий всегда назначает специалист после проведенного обследования пациента, выявленной у него патологии позвоночника, наличия сопутствующих заболеваний.
Из консервативных методов лечения используют:
- Анальгетики: диклофенак, нимесулид, мелоксикам и др.
- Витамины группы В: Витагамма, Комбилипен.
- Миорелаксанты: сирдалуд, баклофен.
- Хондропротекторы: Алфлутоп, хондроитинсульфат.
- Ингибиторы холинэстеразы улучшают проведение нервного импульса: нейромидин.
- Антидепрессанты используются при корешковых болях: амитриптилин.
- Глюкокортикостероиды: дексаметазон.
- Местное лечение (мази, крема, гели).
- Блокады триггерных точек анастетиками.
Хирургическое лечение показано при миелопатии, радикулопатии. Абсолютное показание к хирургическому лечению — наличие грубых парезов, чувствительные и тазовые расстройства (нарушение мочеиспускания).
- Постельный режим не рекомендуется дольше 2-3 суток.
- Физиотерапевтические процедуры (УВЧ, электрофорез, магнитотерапия).
- ЛФК.
- Ортопедические методы (ношение воротника Шанца, особенно в острый период).
- Мануальная терапия.
- Иглорефлексотерапия.
Профилактика
Правильная организация рабочего места, ежедневная физическая активность значительно снижают вероятность развития дорсопатии.
Необходимо выполнять следующие рекомендации:
- Спина должна быть прямой во время сидения, работы за столом.
- Ортопедическая подушка.
- Ежедневные физические упражнения, плавание.
- Нельзя сильно запрокидывать голову назад.
Ниже приведены некоторые комплексы упражнений, которые нужно выполнять ежедневно:
- Давить лбом на ладонь, напрягая мышцы шеи, затем ладонью давить на затылок, также напрягая мышцы шеи.
- Давить ладонью на левый висок, напрягая мышцы шеи, затем правым виском давить на правую ладонь.
- Медленные повороты головы вправо, затем влево, пытаясь достать подбородком до плеча.
- Наклоны головы в стороны, пытаясь коснуться ухом плеча.
Все упражнения делаются по несколько подходов.
Заключение
Своевременная диагностика, лечебно-профилактические мероприятия способствуют благоприятному исходу заболевания на начальных этапах развития. Комплексный подход к лечению – сочетание медикаментозного и немедикаментозного методов, позволяет предотвратить развитие хронического процесса.
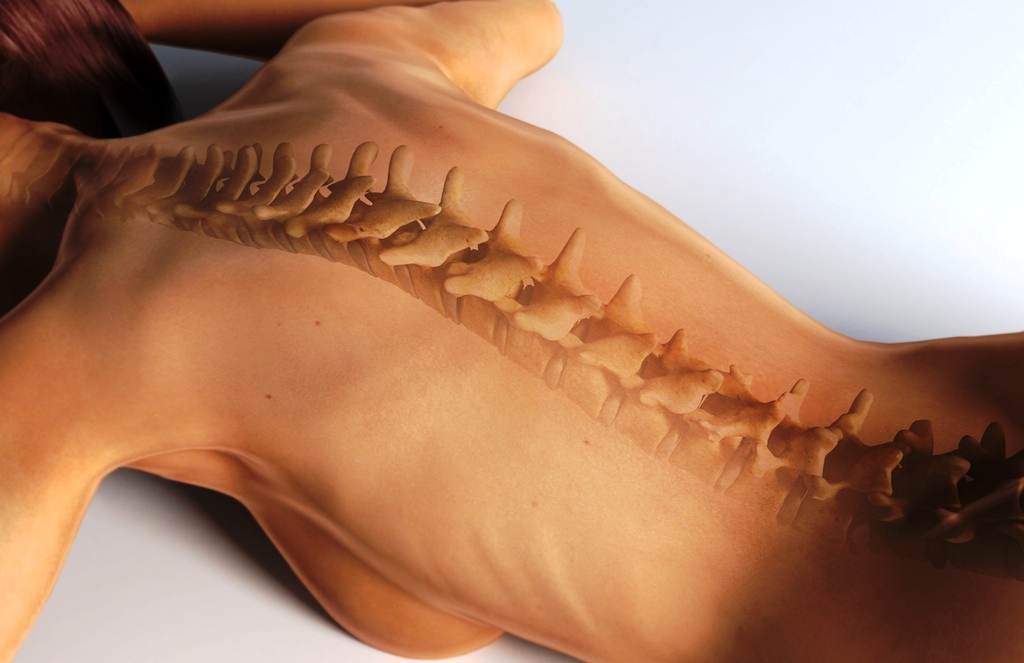
Дорсопатия — обширная группа патологий позвоночника и прилегающих мягких тканей. Заболевание дорсопатия встречается у лиц старше 35 лет. Болезнь дорсопатия знакома многим своим главным симптомом — болью в любом участке спины и ограничением двигательной активности.
Дорсопатия и остеохондроз, по сути, одно и тоже, но термин дорсопатия затрагивает большее количество нарушений и патологических процессов, поэтому чаще всего (особенно за рубежом) пользуются именно этим термином.
Острая и хроническая дорсопатия указывается в некоторых источниках, хотя это не имеет смысла, ведь заболевание протекает хронически с периодическими обострениями.
Стадии дорсопатии:
1.Хондроз. На этом этапе нет клинический проявлений.
2.Поражение структур позвоночника (позвонков, хрящей, суставов), которое ведет к уменьшению расстояния между позвонками и к появлению боли.
4.Развитие межпозвонковых грыж.
4.Смещение позвонков, ограничение подвижности.
Причины
Выделяется множество причин, которые ведут к формированию дорсопатий.
Основные причины дорсопатии:
дегенеративные изменения межпозвоночных дисков (развитие остеохондроза), которые приводят к изменениям рядом стоящих позвонков и суставов;
-миофасциальные синдромы (перенапряжения мышц);
-гиподинамия (недостаточная активность);
-неправильное положение сидя, сутулость;
-соматическая патология, частые инфекционные заболевания;
-ожирение;
-неправильное питание;
-неблагоприятные условия труда;
-длительное сохранение одного положения тела;
-генетическая предрасположенность.
Дорсопатия может быть связана с межпозвоночной грыжей, а также с протрузиями. О том, какие симптомы проявляются при грыже позвоночника, а также о принципах лечения этого недуга читайте здесь. О протрузии и методах избавлениях от нее читайте здесь.
Симптомы
Клинические проявления заболевания многообразны и зависят от формы патологии, локализации и степени тяжести. Основные симптомы дорсопатии:
-боль в спине. Характер боли разный, она может появиться в -любом отделе позвоночника. Усиливается во время нагрузки и движения. В покое боль либо полностью проходит, либо -заметно стихает;
-онемение кожных покровов;
-покалывание в руках и ногах;
-слабость в конечностях;
-ограничение подвижности пораженного участка тела;напряжение мышц спины, спазм;
-атрофия мышц конечностей;
-сухость стоп и кистей.
Помимо основных симптомов для дорсопатии шейного отдела характерны: головная боль, шум в ушах, головокружение, незначительное потемнение в глазах. Дорсопатия грудного сегмента характеризуется болью в груди, сердце, а также в некоторых внутренних органах. Патология поясничного отдела проявляется сильной болью в пояснице, ногах и в ягодицах.
В зависимости от механизма развития болевых ощущений различают:
-локальную боль (располагается в определенном участке, ее интенсивность зависит от нагрузки);
-отдающую боль (располагается в месте поражения и при этом отдает в другие участки тела);
-корешковую боль (ноющая, стреляющая, тупая или острая боль, которая всегда усиливается от -движения, чихания и кашля);
-некорешковую боль (возникает из-за спазма мышц).
Стоит напомнить о серьезности этой патологии, ведь инвалидность при дорсопатии довольно часто встречается. Если вовремя не начать лечение, то заболевание будет постепенно прогрессировать и приведет к полному ограничению двигательной активности и потере трудоспособности.
Диагностика и лечение
Диагностика дорсопатии не составляет трудности. При появлении симптомов следует обратиться к участковому терапевту или неврологу. Врач изучает жалобы, уточняет время их появления, проводит осмотр (так составляется история болезни дорсопатия). Доктор также проводит дополнительные инструментальные исследования: КТ, рентген позвоночника, МРТ, анализы крови. После проведения всех методов врач ставит окончательный диагноз дорсопатия и назначает лечение.
Не стоит самостоятельно узнавать, как лечить дорсопатию, ведь самолечение может привести к ухудшению состояния.
Лечение дорсопатии и ее последствий проводят консервативным путем. Терапия направлена на купирование болевых проявлений, восстановление функций нервных корешков, предупреждение прогрессирования заболевания и развития повреждений позвоночника.
Методы терапии зависят от формы, степени тяжести. Лечение должно быть комплексным, систематическим и поэтапным. Распространенная дорсопатия позвоночника (как и другие форм заболевания) предполагает составление индивидуального плана лечения и подбор наиболее эффективных средств терапии.
Как правило, назначают НПВС для подавления воспаления и уменьшения боли, миорелаксанты для снятия спазма мышц, успокоительные. Нередко назначают метод тракции — вытяжение позвоночника. Физиотерапевтические процедуры дают хорошие результаты при разных видах патологии (электрофорез, ультразвук, магнитное поле, массаж, грязелечение, иглотерапия и т.п.).
Для ускорения процесса восстановления и закрепления полученных результатов назначают биогенные стимуляторы, витамины группы В, анаболики, препараты, улучшающие кровоснабжение и трофику позвоночника.
ЛФК при дорсопатии (лечебная физкультура) укрепляет мышцы и приводит к стойкой ремиссии и уменьшению количества обострений. Гимнастика при дорсопатии также дает хорошие результаты, но ее стоит делать только после консультации врача или под его контролем.
Что такое дорсопатия?
Дорсопатия (от лат. dorsum - спина) - обобщенное название различных патологий позвоночника, мягких тканей спины (паравертебральных мышц, связок и т.д.).
Обобщающий признак различных видов дорсопатии - это болевые синдромы в области туловища (шейный отдел, спина, поясница), не связанные с заболеваниями внутренних органов. Причиной боли при дорсопатии являются дегенеративно-дистрофические заболевания позвоночника, а также поражения мягких тканей спины (паравертебральных мышц, связок и т.д.). Основные проявления - боли в спине и ограничение подвижности позвоночника.
Для дорсопатий характерно хроническое течение с обострением болевого синдрома.
Классификация дорсопатий
Дорсопатия может быть вызвана дегенеративными и воспалительными процессами различных структур позвоночника: межпозвонкового диска, межпозвонковых суставов, связок позвоночника, паравертебральных мышц. Вовлечение в процесс спинномозговых корешков или спинного мозга дает очаговую неврологическую симптоматику.
Согласно международным стандартам, все виды дорсопатии можно разделить на три большие группы:
- деформирующие дорсопатии- патологические деформации позвоночного столба, обусловленные дистрофическими изменениями в межпозвонковых дисках (без нарушения целостности фиброзного кольца, без протрузий и грыж пульпозного ядра). В эту группу включаются лордоз, кифоз, сколиоз, спондилолистез (смещение одного из позвонков относительно другого), остеохондроз и подвывихи;
- спондилопатии - включают все виды воспалительных, дегенеративных и травматических спондилопатий;
- прочие дорсопатии - это дискогенные дорсопатии с прогрессирующими дегенеративно-дистрофическими изменениями в межпозвонковых дисках (фиброзном кольце и пульпозном ядре) с протрузией, межпозвонковыми грыжами, а также различные виды дорсалгий, т.е. болевые синдромы в области шеи, туловища и конечностей без смещения межпозвонковых дисков, без нарушения функций спинномозговых корешков или спинного мозга.
Локализация дорсопатии
В зависимости от локализации выделяют:
- дорсопатию шейного отдела позвоночника,
- дорсопатию поясничного отдела позвоночника,
- дорсопатию грудного отдела позвоночника
Многие клиницисты используют такие локально-синдромальные характеристики, как радикулопатия, цервикалгия, люмбалгия, торакалгия, ишиас.
Симптомы дорсопатии.
Основными симптомами дорсопатии являются:
- постоянные ноющие боли в спине, напряжение и болезненность на стороне поражения в мышцах шеи, надплечья, спины и конечностей;
- усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
- чувство онемения и ломоты в конечностях, парезы (нарушения чувствительности), слабость в мышцах (вплоть до паралича), со снижением рефлексов и гипотрофиями мышц рук и/или ног;
- спазмы мышц, ограничение подвижности, уменьшение объема движений;
- локальные изменения мягких тканей: сосудистые, дистрофические изменения, нейромио- и нейроостеофиброз.
В зависимости от локализации дорсопатии возможны следующие симптомы:
По механизму возникновения боли при дорсопатии можно выделить следующие виды болей:
Клинические проявления дорсопатии
Клинически дорсопатия проявляется в виде:
- рефлекторного синдрома (90% случаев)
- компрессионного синдрома (5-10% случаев).
Компрессионные синдромы при дорсопатии обусловлены механическим воздействием грыжевого выпячивания, костных разрастаний или другой патологической структуры на корешки, спинной мозг или сосуды. Соответственно, компрессионные синдромы делят на корешковые (радикулопатии - ущемление корешка спинного нерва), спинальные (миелопатии - компрессия спинного мозга) и нейрососудистые (компрессия позвоночной артерии).
Что касается миелопатии, то она чаще наблюдаются в шейном, реже в пояснично-крестцовом отделе позвоночника.
В диагностике дорсопатии часто недооценивается роль миофасциальных болевых синдромов (миозита или миалгии, страдают от 35 до 85% населения). Суть миофасциального болевого синдрома заключается в том, что мышца страдает первично, а не вслед за морфологическими или функциональными нарушениями в позвоночнике. В патологический процесс может вовлекаться любая мышца или группы мышц.
Одна из наиболее частых причин миофасциальных болей - острое перерастяжение мышц. Обычно больной точно помнит, какое движение или действие вызвало появление боли. Также миозит может развиваться и на фоне постоянного перенапряжения группы мышц, либо переохлаждения.
Для постановки диагноза миофасциального болевого синдрома необходимо выявить следующие клинические признаки:
- при пальпации мышца спазмированная;
- в пределах спазмированной мышцы четко определяются зоны еще большего мышечного уплотнения - триггерные точки, отличающиеся особой болезненностью.
Причины возникновения дорсопатии
Самой частой причиной дорсопатий являются:
- остеохондроз позвоночника - дегенеративные изменения в межпозвонковых дисках с последующими деформациями тел смежных позвонков (спондилеза), межпозвонковых суставов (спондилоартроз) и связочного аппарата позвоночника;
- миофасциальные синдромы
Возникновению и развитию дорсопатии способствуют:
- гиподинамия (низкая двигательная активность);
- дегенеративно-дистрофические процессы в позвоночнике и прилежащих к нему тканей, вызванные внешними факторами и возрастными изменениями (остеохондроз);
- нарушение осанки (сколиоз, кифосколиоз, сутулость);
- частые простудные заболевания, ожирение, болезни желудочно-кишечного тракта, однообразное или скудное питание;
- злоупотребление алкоголем, курение, а также пристрастие к жареной, копчёной пище, солениям, пряностям и к продуктам, богатым пуриновыми основаниями
- постоянная работа в неблагоприятных метеоусловиях, когда низкая температура сочетается с большой влажностью воздуха;
- вибрация;
- незаметная неравномерная нагрузка на позвоночный столб из-за действия самых разных факторов (например, неправильное положение позвоночника при работе и других ежедневных видах деятельности);
- длительное пребывание тела в физиологически неудобных положениях: многочасовое сидение согнувшись за письменным столом в школе, институте, дома, на работе - в автомобиле, за компьютером, за чертежной доской, стояние у станка, за прилавком и т. д.
- наследственность (наследственная предрасположенность реализуется через особенности соматогенной, психогенной, гормональной, иммунологической, биохимической конституции, в том числе соединительной (хрящевой) ткани).
На первом месте по частоте встречаемости стоят поражения пояснично-крестцового отдела позвоночника (60-80%), а на втором - шейного отдела позвоночника (около 10%).
Лечение дорсопатии
Оперативное лечение дорсопатии требуется достаточно редко. Лечение дорсопатии и её осложнений проводят обычно с помощью консервативных методов, направленных на устранение болевого синдрома, нарушений функции спинномозговых корешков и предупреждение прогрессирования дистрофических изменений в структурах позвоночника.
Методика лечения дорсопатии в каждом конкретном случае зависит от причины и степени выраженности болевых синдромов. Оптимальным является комплексный подход, основанный на сочетании различных методов лечения. Правильный выбор методик позволяет добиться самых стойких результатов.
При лечении дорсопатии применяются следующие лекарственные средства и методы лечения:
- нестероидные противовоспалительные средства (НПВС) - применяются в стадии обострения для уменьшения боли и подавления воспалительных процессов в зоне пораженных позвонков;
- миорелаксанты - применяются при сильных мышечных спазмах, расслабляянапряженные мышцы спины, существенно снижают боль;
- тракционное лечение дорсопатии (лечение вытяжением). При применении этого метода лечения дорсопатии происходит растягивание околопозвоночных тканей, связок, мышц, в результате чего расстояние между отдельными позвонками увеличивается на 1-4 мм (в среднем на 1,5 мм). В случае компрессии нервного корешка или кровеносных сосудов в позвоночном канале грыжей диска или остеофитом вытяжение способствует уменьшению сдавливания или его полному устранению;
- успокаивающие средства также рекомендуются при лечении дорсопатии, т.к. постоянная боль приводит к взвинченности и утомлению нервной системы. Кроме того, успокаивающие препараты позволяют снизить психогенные мышечные спазмы;
- для лечения дорсопатии назначаются различные виды физиотерапевтических процедур (ультрафиолетовое облучение, дарсонвализация, электрофорез, фонофорез, воздействие магнитного поля, ультразвук, диадинамические токи, подводный душ, массаж, грязевые аппликации и др.);
- находят применение в лечении дорсопатии мануальная терапия, иглорефлексотерапия;
- после снятия болевых ощущений при лечении дорсопатии рекомендуются препараты для ускорения восстановительных процессов - биогенные стимуляторы, витамины группы В, анаболические препараты, сосудистые препараты (улучшают питание нервных корешков и кровоснабжение позвоночника). На этой стадии очень полезна и лечебная физкультура.
Важно помнить, что применяемые при терапевтическом лечении дорсопатии НПВС, анальгетики, спазмолитики эффективны, но при длительном применении могут нанести вред организму. А при некоторых заболеваниях ЖКТ многие из этих препаратов вообще противопоказаны.
Поэтому очень важная задача - минимизировать побочные эффекты, а, следовательно, и вред, наносимый организму, не снижая эффективности лечения. В этом может помочь препарат нового поколения - обезболивающий противовоспалительный лечебный пластырь НАНОПЛАСТ форте.
Лечение дорсопатии лечебным противовоспалительным пластырем НАНОПЛАСТ форте

Высокую эффективность при лечении многих видов дорсопатии показал лечебный обезболивающий противовоспалительный пластырь НАНОПЛАСТ форте.
Благодаря одновременному воздействию двух физиотерапевтических факторов - глубокое мягкое согревающее тепло инфракрасного излучения и воздействие магнитного поля со специально подобранными характеристиками - этот инновационный препарат позволяет снять боль и воспаление, улучшить кровообращение в пораженном участке, снизить дозу обезболивающих и противовоспалительных средств.
Лечебный обезболивающий противовоспалительный пластырь НАНОПЛАСТ форте может применяться как при комплексном лечении дорсопатии, так и при монотерапии многих видов дорсопатии. Пластырь накладывается на шейный, грудной или поясничный отдел позвоночника - в зависимости от вида заболевания и локализации боли.
Для снятия острой симптоматики при лечении дорсопатии лечебный пластырь применяют от 3 до 5 дней. Продолжительность курсового лечения - от 9 дней. Обычно рекомендуется использовать лечебный пластырь с утра на 12 часов, но возможно применять его и на ночь.
Высокая эффективность, уникальность состава, длительное (до 12 часов!) лечебное воздействие, удобство применения и доступная цена делают НАНОПЛАСТ форте средством выбора в лечении большинства видов дорсопатии различной этиологии.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Дорсопатия – это современное обещающее название целого ряда дегенеративных дистрофических изменений в тканях позвоночного столба. Сюда относятся остеохондроз, протрузии и пролапсы межпозвоночных дисков, грыжевые выпячивания, стенозы спинномозгового канала и т.д.
Различные синдромы при дорсопатии развиваются постепенно и усугубляют течение основного заболевания. Они могут быть связаны с корешковым синдромом, миофасциальным, сужением спинномозгового канала и т.д. Их лечение невозможно без комплексного подхода к восстановлению поврежденных тканей позвоночного столба.
Фармаколочгеиские препараты в большинстве случаев оказываются бесполезными. Нестероидные противовоспалительные средства действительно могут на короткий промежуток времени снимать воспалительную реакцию и купировать боль. Но на развитие заболевания это никак не влияет. Во многих клинических случаях применение нестероидных противовоспалительных препаратов может усугублять патологические изменения в тканях.
Положительные результаты в терапии дорсопатии и развивающихся при ней синдромах можно достичь при следующих условиях:
- устранить потенциальную причину разрушения хрящевой ткани межпозвоночных дисков;
- усилить работоспособность паравертебральных мышц, тем самым восстановить диффузное питание фиброзного кольца;
- устранить действие патогенных факторов в быту и на производстве (создать благоприятные условия для полноценного отдыха и обустроить с учетом требований эргономики рабочего места).
При обращении в нашу клинику мануальной терапии каждый пациент получает первичную бесплатную консультацию вертебролога или невролога. В ходе приема доктор проводит осмотр, собирает данные анамнеза. Это позволяет поставить точный диагноз и выявить потенциальную причину развития дорсопатии. У большинства пациентов наблюдаются следующие патогенные факторы воздействия:
- неправильно оборудованное спальное и рабочее место;
- ведение малоподвижного образа жизни с преимущественно сидячей работой;
- отсутствие регулярных физических нагрузок на мышечный каркас спины;
- недостаточное употребление чистой питьевой воды в течение дня;
- грубое нарушение рациона питания, в котором отсутствуют основные нутриенты и в большом количестве присутствуют рафинированные продукты;
- употребление алкогольных напитков и курение табака;
- неправильная постановка стопы, приводящая к преждевременному разрушению тазобедренных суставов и вызывающая искривление позвоночного столба с деформацией его межпозвоночных дисков;
- сутулость, круглая спина, сколиоз и другие виды нарушения осанки;
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие виды ревматоидных процессов;
- избыточная масса тела;
- эндокринные патологии, приводящие к нарушению микроциркуляции крови и лимфатической жидкости по всему телу.
При появлении любого из описанных в статье синдромов при дорсопатии следует немедленно обратиться на приём к специалисту. Это состояние может говорить о развитии осложнения остеохондроза или любого другого заболевания. В Москве можно записаться на бесплатный прием к вертебрологу и неврологу в нашей клинике мануальной терапии. Позвоните администратору и согласуйте удобное для визита время.
Болевой синдром при дорсопатии
Болевой синдром при дорсопатии может развиваться даже на начальной стадии заболевания. Он связан с избыточным напряжением мышц и воспалительной реакцией. Она приводит к тому, что развивается инфильтративный отек мягких паравертебральных тканей. Происходит сдавливание мелких нервных окончаний. Возникает боль.
Также болевой синдром может быть связан с компрессией корешковых нервов или их ответвлений. Это осложнение развивается на более поздней стадии течения дорсопатии, когда межпозвоночный диск утрачивает свою изначальную форму и высоту, подвергается протрузии.
При межпозвоночной грыже болевой синдром может быть связан с несколькими факторами негативного воздействия:
- механическое давление на окружающие паравертебральных мягкие ткани;
- провокация воспаления за счет раздражающего действия белков пульпозного ядра, которое выпячивается через трещину в фиброзном кольце;
- компрессия корешкового нерва в месте его выхода из позвоночного столба;
- вторичное напряжение мышц с целью компенсировать нарушение высоты межпозвоночного диска и создать условия для восстановления его целостности.
Каждое из этих состояний требует специального подхода к лечению. Быстро устранить все негативные последствия, вправить грыжу и запустить процесс регенерации межпозвоночного диска позволяет мануальная терапия. Тракционное вытяжение устранить компрессию и быстро купирует болевой синдром при дорсопатии. Остеопатия и рефлексотерапия усилят местное кровоснабжение мягких тканей и запустят процесс восстановления поврежденного фиброзного кольца. Массаж и лечебная физкультура исключат возможность рецидива патологии в будущем.
Синдром люмбалгии, торакалгии и цервикалгии при дорсопатии
Самое частое осложнение – это синдром люмбалгии при дорсопатии, он развивается на фоне пояснично-крестцового остеохондроза, грыжи и протрузии. Может возникать на фоне травматического дегенеративного поражения тканей позвоночного столба. Люмбалгия – это сильная боль в области поясницы с чрезмерным напряжением окружающих мышц.
Синдром торакалгии при дорсопатии развивается редко, поскольку грудной отдел позвоночника в меньшей степени подвержен дистрофическим дегенеративным поражениям. Это связано с тем, что здесь позвонки лишены подвижности, они жёстко зафиксированы реберными лугами. Торакалгия – боль в грудной клетке, в том числе и распространяющаяся по межреберным промежуткам на фоне компрессии корешковых нервов и их ответвлений.
Синдром цервикалгии при дорсопатии характерен для лиц, профессиональная деятельность которых связана с длительным напряжением мышц шеи. В основном страдают офисные работники, машинистки, операторы ПК, программисты, секретари и т.д. Синдром заключается в постоянной или возникающей периодически острой боли в области мышц шеи и воротниковой зоны. Мышцы чрезмерно напряжены, болезненны при пальпации. При отсутствии своевременной медицинской помощи может развиваться острое нарушение кровоснабжения задних отделов головного мозга и ишемический инсульт.
Дорсопатия с мышечно-тоническим синдромом
Дорсопатия с мышечно-тоническим синдромом – это состояние, при котором нарушается иннервация мышц в разных частях тела. В зависимости от того, какой отдел позвоночного столба поврежден, может возникать слабость или повышение тонусы мускулатуры нижних и верхних конечностей, брюшного пресса, диафрагмы, тазового дня, спины, шеи, воротниковой зоны и т.д.
Наиболее опасной считается шейная дорсопатия с мышечно-тоническим синдромом в области межреберных мышц и верхних конечностей. Это состояние может приводить к нарушению дыхательной функции, провоцировать развитие паралича рук, создавать условия для спазма кровеносных сосудов, отвечающих за кровоснабжение структур головного мозга.
При дорсопатии с миотоническим синдромом необходима своевременная медицинская помощь. Лечение должен проводить врач невролог. При восстановлении проводимости нервного импульса тонус мышечного волокна самостоятельно приходит в нормальное состояние. Изолированного лечение миотонии при остеохондрозе нет. Только восстановление тканей позвоночного столба позволяет добиться положительного результата.
Дорсопатия позвоночника с корешковым синдромом
Дорсопатия позвоночника с корешковым синдромом – это остеохондроз, осложненный радикулитом. Корешковый синдром при дорсопатии характерен для запущенных случаев разрушения межпозвоночных дисков. Происходит компрессия нервного волокна. В дальнейшем нарушается трофика тканей. Появляются характерные неврологические признаки:
- парестезии по ходу пораженного корешкового нерва и его ответвлений;
- сильная пульсирующая или простреливающая боль;
- ощущение жара или разрядов электрического тока по ходу нерва;
- онемение участков кожи;
- снижение мышечной силы;
- бледность и понижение местной температуры на определённых участках тела.
Дорсопатия с корешковым синдромом может развиваться в разных отделах позвоночного столба. Но чаще всего диагностируется поясничная дорсопатия с корешковым синдромом с поражением нервов L5-S1. Она вызывает боль в области ягодицы, бедра, голени. Пациенты ощущают приливы жара к ногам и затем резкое похолодание, ползание мурашек, разряды тока и т.д. При своевременном лечении все эти явления исчезают.
Корешковый синдром – это серьезное осложнение любой дорсопатии. В спинномозгового канале позвоночника развивается спинной мозг. Он осуществляет регуляцию работоспособности всего человеческого тела. Эта функция работает с помощью корешковых нервов, отходящих от спинного мозга через фораминальные отверстия в позвонках. Затем они разветвляются от направляются к разным участкам человеческого тела. При компрессии корешка происходит его частичное разрушение. В результате этого нарушается функция иннервация. Последствиями корешкового синдрома могут быть не только боли и мышечная слабость. Нарушается работа внутренних органов. Так, при поражении шейно-грудного отдела позвоночника могут страдать легкие, сердце, коронарная система кровообращения, поджелудочная железа. При повреждениях в пояснично-крестцовом отделе позвоночника у пациента нарушается работа кишечника, желудка, почек, мочевого пузыря, предстательной железы и т.д. Очень часто корешковый синдром провоцирует развитие сосудистых патологий. При поясничном корешковом синдроме развивается геморрой и варикозное расширение вен нижних конечностей.
Нейрососудистый и миофасциальный синдромы при дорсопатии
Нейрососудистый синдром при дорсопатии связан с нарушением иннервации мышечной стенки кровеносной сети. Любой сосуд имеет мышечный слой, который с помощью нервного волокна имеет способность сжиматься (сужая внутренний просвет) и расслабляться (расширяя внутренний просвет. Такая способность кровеносной сети позволяет регулировать теплоотдачу, уровень артериального давления, температуру тела и т.д.
При нарушении процесса иннервации возникает реакция спазма или критического расслабления сосудистой стенки. Оба состояния представляют собой опасность для здоровья человека. В первом случае может наступить коллапс. Во втором ситуация еще хуже. При нарушении функционирования сосудистого русла развивается атрофия и могут возникать вторичные патологические изменения в разных органах и системах. Наиболее характерный пример длительного нейрососудистого синдрома при дорсопатии пояснично-крестцового отдела позвоночника – варикозное расширение вен нижних конечностей с трофическими язвами голени.
Миофасциальный синдром при дорсопатии также связан с нарушением иннервации. Но в этом случае нарушение проводимости нервного импульса наблюдается в толще мышечной ткани. При нормальной иннервации к каждому миоциту подходит нерв сенсорного и моторного типа. При необходимости совершить сократительное действие из двигательного центра головного мозга по моторным аксонам приходит соответствующий сигнал. Аналогичное действие осуществляется при расслаблении миоцитов. Если иннервация нарушена, волокно повреждено, то часть импульсов доходит до миоцитов с опозданием.
Это приводит к тому, что в момент, когда вся мышца уже расслабляется, пучок миоцитов только начинает сокращаться. Формируется так называемая триггерная болевая точка. Она вызывает сильнейшую боль во всей мышце.
Лечение миофасциального синдрома при дорсопатии напрямую связано с восстановлением нарушенного процесса иннервации. Сначала необходимо восстановить поврежденные ткани межпозвоночных дисков, затем укрепить мышц спины и только после этого купировать последствия миофасциального синдрома. Устранить триггерные болевые точки можно с помощью приемов остеопатии, массажа, рефлексотерапии и кинезиотерапии.
Если вам требуется эффективное и безопасное лечение различных синдромов, возникающих при длительном течении дорсопатии, то вы можете обратиться на прием к вертебрологу или неврологу в нашей клинике мануальной терапии. Уже в ходе первого бесплатного приема вам будут даны индивидуальные рекомендации по проведению комплексной терапии.
Читайте также:


