Что такое фебрильная инфекция
Эмпирическое лечение антибиотиками при фебрильной нейтропении должно быть начато немедленно, ещё до установления точного этиологического диагноза и идентификации возбудителя, сразу же после взятия проб крови и биологических жидкостей больного на анализы (но не до взятия проб, так как лечение антибиотиками может помешать выделению возбудителя и его идентификации).
При этом следует отдавать предпочтение сочетаниям мощных бактерицидных антибиотиков широкого спектра действия (стандартом ведения таких больных является назначение 3 антибиотиков плюс противогрибкового препарата), обращая особое внимание на то, чтобы эмпирическая терапия эффективно покрывала весь спектр наиболее вероятных возбудителей тяжёлых инфекций, в частности, действовала как на стафилококков и стрептококков, так и на анаэробов.
Наиболее рациональным режимом стартовой антибиотикотерапии, до установления возбудителя и определения его чувствительности к антибиотикам, является следующая комбинация:
- ингибиторозащищенный аминопенициллин, например, амоксициллин-клавуланат калия или ампициллин-сульбактам;
- цефалоспорин III поколения (например, цефтриаксон или цефтазидим) либо карбапенем (имипенем или меропенем);
- аминогликозид II или III поколения, например, гентамицин или амикацин.
Другим рациональным и часто применяемым режимом стартовой антибиотикотерапии является следующий:
- один (а не два, как в комбинации, описанной выше) мощный бета-лактамный антибиотик (из подгруппы ингибиторозащищенных аминопенициллинов, цефалоспоринов III поколения либо карбапенемов);
- фторхинолон III—IV поколения, например моксифлоксацин или спарфлоксацин;
- аминогликозид II или III поколения, как в случае выше.
Обязательным является также назначение мощного противогрибкового препарата из группы азолов, при этом чаще всего применяется флюконазол, реже кетоконазол. Целесообразно дополнительное назначение метронидазола с целью усиления воздействия на патогенных анаэробов.
По получении результатов бактериологических анализов, идентификации возбудителей и определения их чувствительности к антибиотикам эмпирическую терапию следует скорректировать в соответствии с лабораторными данными.
Если в течение 3 дней, несмотря на адекватную антибиотикотерапию, температура тела у больного не нормализуется и клиническое состояние не улучшается, следует предполагать возможность первично грибковой инфекции или присоединения грибковой суперинфекции на фоне лечения антибиотиками и назначить лечение амфотерицином B. При этом во избежание нефротоксичности нежелательно одновременно давать аминогликозиды.
К дополнительным методам лечения, сокращающим продолжительность периода фебрильной нейтропении и повышающим выживаемость больных (снижающим летальность) относится применение рекомбинантных факторов роста нейтрофилов (G-CSF и/или GM-CSF), повторные переливания гранулоцитной массы, внутривенное введение очищенных препаратов человеческого гамма-глобулина или гипериммунной плазмы.
Особое место в терапии фебрильной нейтропении занимает поддерживающая терапия: лечение и профилактика септического шока или коллапса (массивное вливание инфузионных растворов кристаллоидов, при необходимости введение глюкокортикоидов, сердечно-сосудистых средств типа допамина), адекватное питание больного (при необходимости внутривенное), лечение острой дыхательной недостаточности (при необходимости вплоть до искусственной вентиляции лёгких), местное лечение язвенных поражений кожи и слизистых и т. д.
Ни в коем случае не следует давать больному с фебрильной нейтропенией жаропонижающие препараты, так как они могут затруднить оценку клинического состояния больного и эффективности антибиотиков. Поскольку воспалительная реакция подавлена вследствие нейтропении и нет возможности оценить динамику состояния больного по симптомам со стороны очага воспаления, температура тела может быть почти единственным показателем состояния больного и единственной мерой адекватности антибиотикотерапии.

Фебрильная нейтропения после химиотерапии является осложнением лечения рака. Развитие лихорадки при опухоли связано с бактериальной инфекцией, причина которой не всегда доступна. Лихорадка после химии или лихорадка в течение ее курса всегда требуют исключения нейтропении (статус нейтрофилов ниже нормы) путем простого и быстрого анализа показателей крови. Лечение неопластической лихорадки, связанной с нейтропенией, возможно и эффективно при условии, что оно быстро и правильно распознается.
Фебрильная нейтропения — причины
Нейтропения, или уменьшение абсолютного количества нейтрофилов — фракций лейкоцитов, ответственных за иммунные процессы, является одним из наиболее распространенных осложнений противоопухолевого лечения. При опухолевых заболеваниях нейтропения может возникать как в результате лечения, которое воздействует на токсин костного мозга, так и в результате прямой инфильтрации костного мозга раковыми клетками. Иммунодефицит, связанный с уменьшением количества нейтрофилов, приводит к повышенному риску развития бактериальной инфекции.
Лихорадка появляется как реакция организма на продолжающуюся инфекцию. Диагноз фактора, ответственного за инфекцию, возможен только в некоторых случаях (исследования оценивают, что это только 20-30 процентов пациентов). Наиболее часто выделяемыми бактериями являются грамположительные кокки, за которыми следуют кишечные палочки E.coli (например, Escherichia , Klebsiella ) и грамотрицательные неферментирующие палочки (например, Pseudomonas ).
Изолированная нейтропения (низкий уровень нейтрофилов, нейтрофилы ниже нормы) без сопутствующей лихорадки также может быть вызвана другими факторами, включая хронические вирусные инфекции (главным образом патогены из группы гепатитов: гепатит В и гепатит С), некоторые лекарственные средства, аутоиммунные заболевания (например, системная красная волчанка), а также отравление тяжелыми металлами.
Нейтропения у ребенка также может быть симптомом врожденных нарушений иммунодефицита и генетических синдромов, при которых уменьшение количества нейтрофилов является лишь одним из симптомов.
Фебрильная нейтропения — симптомы
Чтобы распознать нейтропеническую лихорадку, должны быть соблюдены два основных критерия. Согласно руководящим принципам NCCN, это:
- определение температуры ротовой полости ≥ 38,3 ° C за одно измерение или ≥ 38 ° C в течение ≥ 1 часа,
- количество нейтрофилов Нейтропеническая лихорадка — критерии диагностики
С точки зрения пациента и врача первичной медицинской помощи, которому пациент сообщает о повышении температуры во время химиотерапии, наиболее важным является проведение морфологического теста с мазком, который позволяет оценить абсолютное количество нейтрофилов. Лихорадка при раке не должна лечиться неотложными препаратами без правильной диагностики ее причин.
Во время диагностики нейтропенической лихорадки врач также соберет интервью, которое может включать такие вопросы, как тип рака и химиотерапия, дата последней дозы, текущие симптомы и сопутствующие заболевания.
Дальнейшие диагностические тесты (включая лабораторные анализы крови, диагностическая визуализация) зависят от индивидуального течения заболевания и существующих факторов риска.
Лечение нейтропенической лихорадки
Лечение пациента с фебрильной нейтропенией может проводиться как дома, так и в стационаре. В зависимости от тяжести заболевания, дополнительных факторов риска , сопутствующих заболеваний и прогноза, врач решает, как проводить терапию.
Важнейшим компонентом лечения пациентов с нейтропенической лихорадкой после химиотерапии / лучевой терапии является быстрое включение антибиотиков широкого спектра действия. В связи с необходимостью начать лечение как можно скорее, антибиотик включается до получения результатов микробиологических культур.
Антибактериальная терапия при нейтропенической лихорадке может проводиться пероральным или внутривенным путем в амбулаторных или больничных условиях — выбор метода введения препарата зависит от общего состояния пациента. После получения результатов культур можно модифицировать обработку с учетом чувствительности разведенного бактериального штамма.
Вторым элементом лечения лихорадки после химии является использование G-CSF — фактора, стимулирующего образование колоний гранулоцитов. Препарат вводят в виде подкожных инъекций, и его действие увеличивает количество нейтрофилов за счет увеличения их выработки и ускорения созревания. Лечение входит в так называемую вторичную профилактику и направлено на уменьшение нейтропении после химиотерапии. В некоторых случаях лечение G-CSF использовалось с первого цикла химиотерапии как часть первичной профилактики нейтропении.
Фебрильная нейтропения — факторы риска осложнений
При нейтропенической лихорадке фактором риска осложнений является, прежде всего, степень тяжести нейтропении и продолжительность уровней нейтрофилов ниже нормы. Наиболее серьезными побочными эффектами раковой лихорадки являются пациенты с нейтропенией ниже 100 / мкл, которая, как ожидается, длится 7-10 дней. Больший риск осложнений также связан с людьми, страдающими от сопутствующих заболеваний.
Система MASCC используется для оценки риска осложнений и обусловленной этим смерти, что позволяет оценить степень тяжести заболевания в соответствии с такими критериями, как наличие гипотонии, ХОБЛ, необходимость венозного орошения, возраст.
Осложнением фебрильной нейтропении может быть генерализация инфекции и развитие бактериального сепсиса, который представляет собой состояние непосредственной опасности для жизни. Раннее лечение снижает риск серьезных осложнений.
Можно ли предотвратить нейтропеническую лихорадку?
Пациенты с онкологическими заболеваниями, проходящие лечение с повреждением костного мозга и с диагностированной нейтропенией, должны соблюдать так называемый санитарный режим, особенно тщательно мыть и дезинфицировать руки и использовать маски, закрывающие рот и нос.
Чтобы избежать нейтропенической лихорадки после химиотерапии, также не рекомендуется находиться в больших скоплениях людей, а также проводить работы с воздействием повышенных концентраций грибковых спор (например, крупные восстановительные работы). В оправданных случаях врач назначает антибиотики и / или противогрибковую профилактику в виде пероральных препаратов.
Медицинский эксперт статьи

Прогрессирование данного состояния чревато угрозой жизни.

[1], [3], [4], [5]
Код по МКБ-10
Причины фебрильной нейтропении
Тяжелое состояние больного и вероятность проявления еще больших проблем со здоровьем, выраженных осложнениями бактериального и инфекционного генезиса напрямую зависят от уровня нейтрофилов в сыворотке. Низкие показатели количества данных клеток крови из группы лейкоцитов и определяют степень выраженности нейтропении. Причины фебрильной нейтропении могут быть:

[6], [7], [8], [9], [10], [11], [12]
Симптомы фебрильной нейтропении
Патологическое состояние проявляются очень быстро. Визуальная реакция, выраженная симптоматикой, способна появиться буквально за считанные часы. Известны случаи, когда нейропения развилась в течение десятков минут. Симптомы фебрильной нейтропении:
- На фоне резкого падения абсолютного количества нейтрофилов (это показатель меньше 500) или гранулоцитов (это показатель меньше 1000), наблюдается резкий рост температуры тела больного до 38 °C и более.
- Общее падение тонуса всего тела, вплоть до астенического синдрома тяжелой степени выраженности.
- Мелкий тремор.
- Учащение сердечного ритма.
- Снижение артериального давления. Такое проявление способно привести к шоковому состоянию или сердечно-сосудистому коллапсу.
- Возможно сильное потоотделение.
На основе вышесказанного можно подвести небольшой итог, что фебрильная нейтропения – это симптоматика исключения, диагноз патологии констатируется без патогномоничных симптомов. Если в дальнейшем удается определить воспалительный очаг, тогда диагноз уточняется и корректируется. Например, речь может идти о развивающемся сепсисе бактериальной этиологии или пневмонии.

[13], [14], [15], [16]
Фебрильная нейтропения у онкологических больных
Лица, анамнез которых отягощен онкологией любой локализации, относятся к группе риска по заражению инфекцией. У таких больных значительно выше процент гнойно–воспалительных осложнений, чем у пациентов, не отягощенных подобной патологией. Данный риск инфицирования у таких пациентов во многом зависит от характера онкологического заболевания, его локализации, тяжести протекания, а так же некоторых факторов, предрасполагающих к этому. Исходя их этого, фебрильная нейтропения у онкологических больных встречается гораздо чаще, чем у больных с другими заболеваниями.
Фебрильная нейтропения у онкологических больных с солидными опухолями встречается много реже, так как иммуносупрессии после проведения цитостатической терапии маловыражены. Гранулоцитопения при такой клинической картине проявляется непродолжительное время, вероятность инфекционного поражения незначительна, но полностью ее исключить нельзя. Больной способен инфицироваться и в результате естественной обструкции: искусственный или врожденный дефект анатомических мембран, последствия применения шунтов, катетеров, протезов, а так же при недостаточности функционирования рецепторов центральной нервной системы. Но такое поражение, как правило, не сопровождается, сколь ни будь существенной, инфекцией
Чем продолжительнее и тяжелее патология, тем выше риск инфицирования. Но на рассматриваемый показатель способны влиять и выбранные для терапии прпараты, кратность приемов при химиотерапевтическом лечении.
Определена и некоторая преимущественная локализация очагов инфекции у пациентов, страдающих на гемабластоз: около 34 % случаев инфицирования приходится на поражение кровотока; 22 % затрагивает глотку, гортань и ротовую полость. Около 13 % приходится на респираторные заболевания, преимущественно пневмонию, из них приблизительно процента - синуситы. Такой же процент (13 %) - это инфицирование мягких тканей и кожного эпидермиса. Около семи процентов – поражение органов желудочно-кишечного тракта, пять – флебиты и внутрисосудистые катетеры. Приблизительно три процента приходится на инфицирование мочевыделительной системы, все остальные случаи составляют около двух процентов. При этом в более половины случаев определить локализацию очага воспаления так и не удалось.

[17], [18], [19], [20], [21], [22]
Диагностика фебрильной нейтропении
Даже при малейшем подозрении на данное патологическое состояние необходимо срочное комплексное обследование. Диагностика фебрильной нейтропении включает:
- В обязательном порядке проводится исследование мочи и кала. Результат анализа может показать присутствие воспалительного процесса в организме пациента (повышение СОЭ, С-реактивного белка).
- Клинический анализ образцов крови.
- Визуальный осмотр, с применением необходимого инструмента, носоглотки и зева.
- Лабораторное исследование рвотных масс и легочных или других мокрот.
- Анализ других биологических жидкостей пациента.
- Исследование для обнаружения и установления природы бактерий, выделенных из материала больного.
- Бактериоскопическое исследование – метод обследования жидких мазков, нанесенных на предметное стекло.
- Пальпация лимфатических узлов.
- Аускультация и рентген легких.
- Осмотр кожных покровов и визуально доступной слизистой.

[23], [24], [25]
Какие анализы необходимы?
К кому обратиться?
Лечение фебрильной нейтропении
В случае если у специалиста существует хотя бы незначительное подозрение на рассматриваемую патологию и проведены необходимые диагностические мероприятия, лечение фебрильной нейтропении начинают незамедлительно, даже при отсутствии конкретной этиологии заболевания и эрадикации возбудителя.
Проводится эмпирическая терапия антибиотиками. В случае данного диагноза отдается предпочтение антибиотикам широкого спектра.
Классикой комплексной терапии является применение противогрибкового лекарственного средства и трех антибиотиков. Стоит отметить, что такой подход эффективно перекрывает практически весь диапазон возможных возбудителей инфекционных заболеваний. Например, такой комплекс лекарств одинаково эффективно угнетает как стрептококки, анаэробные микроорганизмы, так и стафилококки.
Если еще доподлинно не известен возбудитель, и, что естественно, не определена чувствительность к определенному антибиотику, то в исходный протокол лечения вводят сочетания, пример одного из которых приведен ниже.
- Лекарственные препараты, относящиеся к группе аминогликозидов (преимущественно назначаются антибиотики II или III поколения). К таким можно отнести, например, амикацин или гентамицин.
Высокоактивный препарат, эффективно угнетающий аэробные грамотрицательные бактерии, негативно влияющий на бактериальный синтез белка, гентамицин вводится в организм больного внутримышечно или внутривенно (способ введения определяется лечащим доктором). Взрослому пациенту разово вводят лекарство из расчета 1 – 1,7 мг на килограмм веса больного, суточное количество – от 3 до 5 мг на килограмм массы. На протяжении дня лекарство вводят два – четыре раза. Продолжительность лечения от семи до десяти дней. Для малышей, которым уже исполнилось два года, доза рассчитывается исходя из показателя: 3 – 5 мг/кг, разбитых для трехкратного приема. Малышам до двух лет суточное количество препарата – от 2 до 5 мг/кг, разбитое на три ввода на протяжении дня. Только что рожденным и недоношенным деткам эта же суточная дозировка разбивается на два приема.
Не следует назначать препарат при гиперчувствительности к гентамицину и другим антибиотикам группы аминогликозидов, а также при беременности и в период кормления малыша грудью, при тяжелой форме почечной недостаточности или неврите слухового нерва.
Мощный полусинтетический антибиотик амикацин вводится капельно или струйно. Способ введения – внутривенно или внутримышечно каждые восемь часов по 5 мг на килограмм веса малыша или через 12 часов, но дозировкой 7,5 мг на килограмм массы тела больного. Максимальное количество препарата, которое можно применять на протяжении суток - 15 мг на килограмм, но не больше 1,5 г в сутки. Продолжительность лечебного курса в случае внутривенного введения – три – семь дней, при внутримышечном – от семи до десяти дней.
Стартовое количество препарата для недоношенных деток – 10 мг/кг, в последствие 7,5 мг/кг. Прием проводится через 18 часов или сутки. Новорожденным – дозировка та же, а интервал между вводами 12 часов. Требуется коррекция доз, если в анамнезе больного имеется почечная недостаточность.
Не рекомендуется прием данного лекарственного средства при гиперчувствительности к гентамицину и другим антибиотикам группы аминогликозидов, а также при беременности и в период кормления малыша грудью, при тяжелой форме почечной недостаточности или неврите слухового нерва.
- В стартовом протоколе лечения обязательно вводятся ингибиторозащищенный аминопенициллиновые защитные ингибиторы. Например, можно использовать ампициллин-сульбактам или калия амоксициллин-клавуланат.
Лекарственное средство калия амоксициллин-клавуланат приписывается внутрь, внутримышечно. Количество назначаемого лекарства рассчитывается в пересчете на амоксициллин. Режим и дозы принимаются сугубо индивидуально. Они зависят от тяжести патологии, места локализации, названия распознанного возбудителя и его чувствительности к химическим соединениям. Доза разово назначается в зависимости от возрастной принадлежности пациента.
- новорожденные до трех месяцев – суточное количество – 30 мг на килограмм веса малыша, разнесенные на два ввода.
- дети старше трех месяцев – суточное количество – 25 мг на килограмм веса малыша, разделенные на два ввода (легкая инфекция) или 20 мг/кг трижды в сутки. При тяжелой инфекции по 45 мг/кг, разбитых на два приема или по 40 мг/кг трижды в сутки.
- подросткам старше 12 и взрослым пациентам: 0,5 г дважды в сутки или 0,25 г трижды на протяжении дня.
Максимальное количество вводимого вещества в сутки – 0,6 г, для деток меньше 12 лет – суточный максимум соответствует 10 мг на килограмм веса пациента.
Противопоказано к назначению данное лекарственное средство при инфекционном мононуклеозе, желтухе, фенилкетонурии (нарушением метаболизма аминокислот, преимущественно фенилаланина), дисфункции печении и при индивидуальной непереносимости цефалоспоринов и других бета-лактамных препаратов.
- Обязательно вводится лекарство цефалоспориновой группы III поколения или карбапенемы. Может быть назначено цефтазидим или цефтриаксон, меропенем или имипенем.
Мощный антибиотик широкого спектра действия цефтриаксон назначается либо внутривенно, либо вводится в мышцу.
Суточная дозировка для взрослых пациентов и подростков старше 12 лет отвечает цифрам от 1 до 2 г одноразово или по 0,5 – 1 г дважды в сутки (каждые 12 часов). Доза за сутки не должно быть более 4 г.
Новорожденным до двух месяцев лекарственное средство вводят из расчета от 20 до 50 мг на килограмм веса грудничка.
Для маленьких деток, которым еще не исполнилось 12 лет, рассчитывается суточное количество от 20 до 80 мг на килограмм веса грудничка. Для малышей, масса которых превышает 50 кг, назначается доза взрослых.
Если расчетная дозировка берется 50 мг/кг, цефтриаксон вводится инфузией в вену на протяжении получаса. Продолжительность лечения определяется доктором в зависимости от тяжести патологии.
Не назначается препарат в случае гиперчувствительности к составляющим лекарства или другим пенициллинам, цефалоспоринам, карбапенемам.
Другим оптимальным сочетанием препаратов стартового периода можно назвать:
- Один сильный бета-лактамный антибиотик широкого спектра действия, который принадлежит одной из групп: цефалоспорины III поколения, аминопенициллиновые защитные ингибиторы или карбапенемы.
- Аналогично протоколу, предложенному выше, вводится один препарат из аминогликозидов.
- А так же фторхинолоны III—IV поколения. Из принадлежащих к данным препаратам химических соединений, можно назвать спарфлоксацин или моксифлоксацин.
Спарфлоксацин вводится внутрь в утреннее время одноразово. Первые сутки – 0,4 г, далее 0,2 г. Продолжительность лечебного курса назначается лечащим врачом и корректируется от тяжести патологии, но преимущественно длится десять дней. В случае почечной недостаточности, дозировка препарата снижается.
Противопоказан спарфлоксацин при гиперчувствительности к его составляющим, при недостаточности глюкозо-6-фосфат-дегидрогеназы в анамнезе, в случае предрасположенности к эпилептическим припадкам, и острой почечной недостаточности.
Обязательно используются сильные противогрибковые лекарства. Это может быть флюконазол или кетоконазол, для усиления фармакодинамики применяемых антибактериальных препаратов рекомендуется параллельно вводить и метронидазол.
Флюконазол применяется в форме капсул внутрь. В зависимости от определенного возбудителя количество препарата назначается несколько различной дозировкой, но в среднем, как правило, стартовое число составляет 0,4 г, в последующем количественное введение может снижаться до 0,2 г или оставаться неизменным. Препарат вводится одноразово в сутки. Продолжительность терапии шесть – восемь недель.
Не следует назначать лекарственное средство, если у пациента в анамнезе наблюдается повышенная непереносимость компонентов препарата, а так же женщинам в период беременности и лактации, деткам, не достигшим пятилетнего возраста.
Противопротозойное и противомикробное лекарственное средство метронидазол применяется дозировкой, зависящей от источника поражения. Доза назначается цифрами по 0,25 - 0,5 г, принимаемых дважды в сутки. Продолжительность терапии пять – восемь дней. В случае медицинской необходимости лечение можно повторить, сделав перерыв в три – четыре недели. Суточное количество вводимого лекарства может составлять от 0,75 до 1 г.
Метронидазол не рекомендуется к приему, если в анамнезе пациента диагностирована лейкопения, дисфункция печени, органическое поражение центральной нервной системы, индивидуальная непереносимость составляющих препарата, период беременности и кормления новорожденного грудью.
Если есть подозрение, что возбудителем воспалительного процесса являются энтерококки или стафилококки, лучше сразу расписывать в протокол лечения ванкомицин, заменяя им лекарственные средства аминогликозидовой группы, так как их совместное применение нежелательно, исходя из того, что такой тандем взаимоусиливает нефротоксичность химических соединений.
Ванкомицин поступает в организм больного капельно в вену. Взрослый пациент получает по 0,5 г каждые шесть часов или 1 г через 12 часов. Чтобы исключить у больного провоцирование коллаптоидных реакций, озвученный объем необходимо вводить приблизительно около часа по времени. Маленьким пациентам суточная дозировка назначается из расчета 40 мг на килограмм веса ребенка. Скорость введения аналогична. Если больной страдает на проблемы с выведением мочи (сбой в работе почек), дозировка корректируется с учетом клиренса креатинина.
В некоторых случаях препарат приписывается внутрь, тогда взрослое суточное количество лекарства вводится от 0,5 до 2 г, разбитых на три – четыре приема, маленьким пациентам – 40 мг на килограмм веса ребенка, разнесенных на три - четыре ввода.
Рассматриваемый препарат не рекомендован к назначению при неврите слухового нерва, индивидуальной непереносимости составляющим лекарственного средства, при первом триместре беременности и во время грудного вскармливания.
Наибольшее количество препарата, допускаемое к приему в течение суток, не должно быть больше 4 г.
Если обосновано подозревается как источник патологии микрофлора типа Pseudomonas, лучше сразу назначить препарат тикарциллин или аналогичный ему.
Способ приема и дозировку данного лекарственного средства расписывает доктор, опираясь на общую клиническую картину и возраст пациента. Недопустим ввод лекарства, если в анамнезе пациента наблюдается гиперчувствительность к тикарциллину или к бета-лактамным антибиотикам.
Если возбудитель патологии был установлен, то терапия корректируется исходя из этих знаний. Проведена интенсивная трехдневная терапия, а состояние больного не улучшилось – в лечение вводится амфотерицин B. При его назначении идет отмена аминогликозидов, чтобы не допустить развития поражения почек.
В случае диагностирования фебрильной нейтропении, не допускается ввод жаропонижающих лекарственных средств. Последствие их применения меняет клиническую картину заболевания, не позволяя оценить действительную динамику терапии.

Каждый периодически сталкивается с вирусными и бактериальными инфекциями. Однако у некоторых через короткие промежутки времени после выздоровления могут возникать рецидивы. Причиной такого состояния здоровья как у ребёнка, так и у взрослого может быть заболевание крови, например, нейтропения.
Нейтропения — одна из форм лейкопении
Нейтропения — это патологическое состояние, при котором снижается количество нейтрофилов в крови. Является одной из форм гранулоцитоза — одной из разновидностей лейкопении. Встречается это заболевание как у детей, так и у взрослых. У новорождённых и грудничков обычно выявляется доброкачественная форма, которая сопровождается периодическим увеличением и снижением уровня нейтрофилов. Зачастую болезнь сама исчезает приблизительно к двум годам.
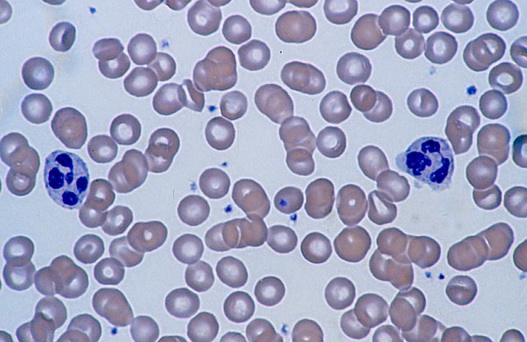
Нейтрофилы (или полиморфно-ядерные лейкоциты) — это особые клетки крови, которые синтезируются в костном мозге. Поступая в кровяное русло, они уничтожают чужеродные элементы, защищая организм от вредоносных бактерий. Нейтрофилы участвуют в фагоцитозе, при котором выделяются специальные ферменты, оказывающие бактерицидное действие, и доставляют в очаг воспаления особые вещества, способствующие рассасыванию участков некроза. Если происходит уменьшение количества этих клеток, то организм ослабевает под воздействием всевозможных инфекционных агентов.
В норме у здоровых людей содержится от 1,5 тыс. до 7 тыс. нейтрофилов на 1 микролитр кровяной плазмы. Именно такое количество помогает иммунитету успешно бороться с различными болезнетворными микроорганизмами.
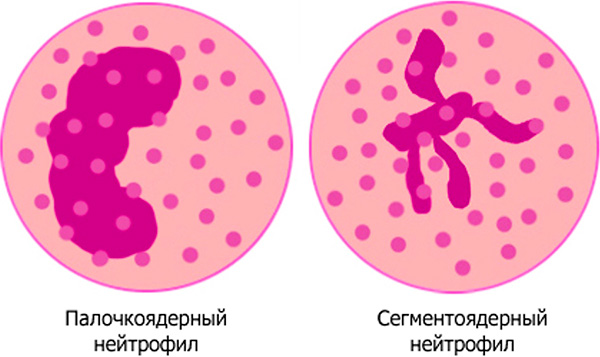
Классификация заболевания
Существует несколько форм врождённой нейтропении:
- Циклическая. Может развиться у грудничка и пожилого человека. Точные причины её возникновения неизвестны. Сопровождается попеременными ремиссиями и обострениями.
- Хроническая доброкачественная семейная. Она не вызывает серьёзных осложнений, относительно легко вылечивается и порой может протекать без симптомов. Развивается в течение длительного времени. Чаще всего обнаруживается у детей в возрасте от нескольких месяцев до двух лет.
- Вызванная врождёнными иммунными заболеваниями. Патология характеризуется изменением формы нейтрофилов в периферической крови. Включает в себя агаммаглобулинемию Бругона, селективный дефицит иммуноглобулина А, ретикулярный дисгенез.
- Вызванная фенотипическими отклонениями. Возникает при синдромах Барта, Швахмана-Даймонда, Чедиака-Хигаси и других.
- Наследственная. Сопровождается сбоем продуцирования нейтрофилов из-за нарушения синтеза клеток-предшественников. К таким заболеваниям можно отнести миелокахексию, при которой замедляется выработка лейкоцитов.
- Синдром ленивых лейкоцитов Миллера — наследственный дефект функции нейтрофильных гранулоцитов.
- Возникшая при различных, так называемых накопительных, заболеваниях (гликогеноз, ацидемия).
На фоне других заболеваний развиваются приобретённые формы:
- Аутоиммунная. Иммунные факторы очень распространены и выявляются у большинства пациентов. Чаще всего возникает после приёма Анальгина и медикаментов для лечения туберкулёза. Также часто сочетается с дерматомиозитом, ревматоидным артритом и другими расстройствами иммунитета. При аутоиммунной форме нейтрофилы атакуются собственными антителами организма. Младенческая доброкачественная нейтропения часто возникает в период новорождённости и может рецидивировать. Самостоятельно проходит к более старшему возрасту.
- Стойкая. Развивается при поражениях костного мозга. Причиной могут послужить механические факторы, облучения и онкологические заболевания.
- Инфекционная. Сопровождает различные заболевания, вызванные вирусами, бактериями и грибками. Например, ОРВИ, грипп и так далее. Обычно проходит после излечения болезни. Если же у пациента обнаруживается ВИЧ-инфекция, то нейтропения носит более злокачественный характер.
- Лекарственная. Может появиться при длительном приёме определённых препаратов.
- Спленомегалическая. Возникает при гиперфункции и увеличении в размерах селезёнки, приводящей к уменьшению количества форменных элементов крови.
- Гиповитаминозная. Вызвана недостатком витаминов группы В, фолатов и меди.
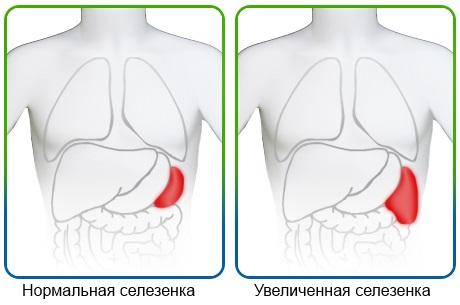
Выделяют три степени заболевания:
- Лёгкая. Характеризуется наличием более 1 тыс. нейтрофилов на 1 мкл крови.
- Средняя. Более выраженная. В крови обнаруживается от 500 до 1 тыс. нейтрофилов на 1 мкл.
- Тяжёлая. Крайне опасна. У пациентов обнаруживается не более 500 нейтрофилов на 1 мкл. Другое название — фебрильная. Она мгновенно прогрессирует и сопровождается лихорадкой, пониженным артериальным давлением и ознобом.
Также существуют острая и хроническая формы нейтропении. Первая проявляет себя за короткий промежуток времени, вторая же может развиваться в течение нескольких лет, её симптоматика сглажена.
Причины развития
При нейтропении нейтрофилы продуцируются в меньшем количестве либо происходит их разрушение в кровяном русле. У некоторых пациентов они обнаруживаются в очагах воспаления, тогда как в крови их процент очень низок.
Существует множество предрасполагающих факторов развития нейтропении:
- инфекции, вызванные различными вирусами и бактериями (туберкулёз, ВИЧ);
- приём некоторых лекарственных средств (диуретиков, анальгетиков, Фенотиазина, тиреостатиков, пенициллинов);
- химиотерапия;
- различные воспалительные заболевания;
- иммунодефицитные состояния (общая вариативная иммунологическая недостаточность, Х-сцепленная агаммаглобулинемия, Х-сцепленный гипер-IgM);
- гиповитаминоз;
- травмы костного мозга;
- патологии крови (апластическая анемия, острый лейкоз, синдром миелодисплазии, синдром Швахмана-Даймонда).

Есть случаи, когда выявить причину формирования нейтропении невозможно, она развивается как самостоятельное заболевание. Снижение количества гранулоцитов в крови вследствие невыясненных причин называют идиопатической нейтропенией.
Наиболее частая причина развития патологи — это доброкачественная нейтропения детского возраста. В этом случае заболевание не представляет опасности и проходит в течение нескольких лет. Обычно такое состояние себя ничем не проявляет, поэтому не требует лечения и специальных ограничений. Иногда нейтропения может вызываться приёмом некоторых лекарств. Кроме того, она может указывать на заболевание крови. В этом случае требуется активная терапия. Если патология сопровождается регулярно повторяющимися инфекциями, и/или содержание нейтрофилов в крови ниже 500–100 кл/мкл, требуется срочная консультация гематолога.
Симптомы заболевания у детей и взрослых
Нейтропения может долгое время не проявляться. Чаще всего она обнаруживается при явных отклонениях в работе организма.
Поражение иммунной системы может привести к повышенной восприимчивости к различным вирусам и бактериям. На слизистых оболочках формируются нейтропенические язвы, поднимается температура тела, может развиться пневмония. Если не лечить заболевание, то есть риск возникновения токсического шока.

При фебрильной нейтропении больной крайне слаб, нарушается работа сердца, могут появляться судороги, температура выше 38 °C. Данная форма может иметь слабовыраженную симптоматику и порой сходна с другими патологиями. Сопровождается множеством сопутствующих заболеваний, таких как стоматит, пародонтоз, гингивит.

Циклическая форма часто обнаруживается у людей с различными видами онкологических заболеваний. Для неё характерно переменное затухание и рецидивы. У пациентов часто возникают головные боли, артриты, язвочки на слизистых оболочках ротовой полости. На зубах сильнее обычного скапливается налёт, быстро превращающийся в зубной камень.
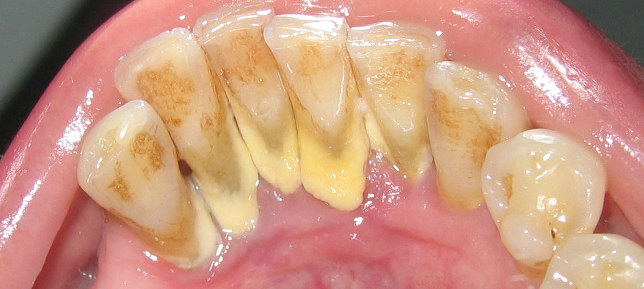
Аутоиммунные формы могут сопровождаться серьёзными осложнениями, организм становится восприимчивым к вирусным и бактериальным инфекциям, для их протекания характерно значительное повышение температуры.
Врач может заподозрить наличие нейтропении у пациента, если он часто болеет ОРВИ, гриппом и другими заболеваниями. Дети переносят патологию значительно тяжелее, чем взрослые, так как у них не полностью сформирован иммунитет и они более восприимчивы к различным инфекциям.

Диагностика заболевания
Нейтропения может быть абсолютно незаметной — на первых этапах её трудно выявить, особенно на фоне различных вирусных и бактериальных болезней.
Чтобы определить патологию, врач даёт пациенту направление на исследование крови и мочи. В большинстве случаев этого становится достаточно для выявления заболевания. По лейкоцитарной формуле доктор определяет наличие или отсутствие нейтропении у человека. Но бывают и спорные ситуации, когда специалист может прибегнуть к более сложным видам обследования, например, биопсии костного мозга.
Помимо этих исследований, могут проводиться ультразвуковая диагностика (особо актуальна при патологиях селезёнки), ВИЧ-тест и другие.

Чем можно лечить нейтропению
Лечат нейтропению исходя из причины её возникновения.
Обычно процедуры назначаются для уничтожения инфекции, которая привела к развитию заболевания. В зависимости от тяжести состояния врач может порекомендовать больному лечение в стационаре. Если сопротивляемость организма к инфекционным возбудителям крайне низка, то пациента могут перевести в отдельную палату с постоянной дезинфекцией и ультрафиолетовым облучением помещения. Показано либо медикаментозное лечение, либо хирургическое вмешательство при наиболее тяжёлых формах.
Лёгкие и доброкачественные формы нейтропении порой не нуждаются в терапии. В таком случае пациент должен встать на учёт в диспансер и проходить ежемесячные осмотры у гематолога. В случае медикаментозной формы патологии показана отмена приёма препаратов, которые способствовали снижению нейтрофилов в крови. Обычно состояние нормализуется в течение короткого промежутка времени самостоятельно.
Использование жаропонижающих средств (Нурофена, Парацетамола и других), нейролептиков (Фенотиазина), антибиотиков пенициллинового ряда (Амоксициллина) и некоторых других средств способствует развитию медикаментозной нейтропении. После их отмены количество нейтрофилов в крови увеличивается до нормального уровня без лекарственной коррекции состояния.

Особая диета пациентам обычно не назначается, рекомендуется лишь соблюдать принципы здорового питания. Может быть показано употребление свежих овощей и фруктов для насыщения организма полезными веществами. Специфических физиотерапевтических методов также не существует.

Врач может назначить специфическую терапию для всех заболеваний, которые сопровождают нейтропению. Также для лечения применяют следующие средства:
- Иммуномодуляторы и иммуностимуляторы. Необходимы для повышения резистентности организма к возбудителям болезней (Анаферон, Виферон, Кипферон, Иммуноглобулин).
- Витамины. Необходимы для общего укрепления и восполнения недостатка полезных веществ. Особенно важны различные антиоксиданты, которые способствуют быстрому восстановлению здоровья и усиливают сопротивляемость организма к всевозможным болезням. Могут назначить Корилип, в состав которого входят витамины группы В и липоевая кислота.
- Колониестимулирующие факторы роста для синтеза лейкоцитов. Назначаются при тяжёлых формах нейтропении или после трансплантации костного мозга (Филграстим, Молграмостин). Их приём приводит к нормализации показателей содержания нейтрофилов в крови.
- Гормональные препараты. Не влияют напрямую на синтез нейтрофилов, но участвуют в процессах их распределения и распада. Наиболее часто применяют Гидрокортизон.
- Антибиотики. Назначаются при инфекционных заболеваниях (Аугментин, Медаксон, Гентамицин и так далее).
- Противовирусные и фунгицидные препараты. Их используют для устранения инфекции. Выбор средства зависит от возбудителя. При грибковых поражениях часто применяют Флуконазол, Амфотерицин.
- Стимуляторы метаболических процессов. Необходимы для улучшения синтеза нейтрофилов (Пентоксил, Лейкоген, Метилурацил).
- Фолиевая кислота (витамин В9). Крайне важна для работы кровеносной и иммунной систем. Этот водорастворимый витамин заметно улучшает гематологические показатели.
При заражении крови может понадобиться переливание нейтрофильной плазмы.
Оперативные методы применяются крайне редко. К примеру, при значительном увеличении селезёнки в ней усиленно разрушаются нейтрофилы, и врач может провести её удаление. Такая операция называется спленэктомией. Однако её не назначают при тяжёлом течении заболевания или нагрузке на иммунитет при инфекционном процессе.
Врачи говорят об абсолютной нейтропении при снижении абсолютного количества нейтрофилов. Такое состояние возникает при апластической анемии, и если медикаментозное лечение не принесло результата, назначается пересадка костного мозга.

Опасности нейтропении и её осложнения
Некоторые доброкачественные формы нейтропении с умеренной симптоматикой иногда проходят самостоятельно. Нередко патология приводит к тяжёлому течению первичного заболевания, могут появиться глубокие гнойные поражения наружных слизистых оболочек (носовой, ротовой полостей и так далее) и внутренних органов с последующим развитием токсического шока. Если процесс запустить, то высока вероятность формирования сепсиса (заражения крови), который в большинстве случаев приводит к летальному исходу.
Хроническая и доброкачественная формы нейтропении обычно имеют положительный прогноз. Пациент снимается с диспансерного учёта после нормализации уровня нейтрофилов на протяжении одного года.
В случае присоединения бактериальной инфекции может развиться нейтрофильный лейкоз, который в течение короткого промежутка времени трансформируется в лейкопению.
Некоторым пациентам могут присвоить инвалидность, если болезнь с трудом поддаётся лечению и постоянно сопровождается хроническими бронхитами, пневмонией и отставанием в психическом и физическом развитии (у детей).
Прививать ребёнка с доброкачественной нейтропенией можно без ограничений. График вакцинации не меняют, если патология не связана с иммунодефицитным синдромом. С точки зрения доказательной медицины, снижение нейтрофилов лёгкой и средней тяжести не является поводом для откладывания иммунизации, при определённых условиях врач может отсрочить только введение живых вакцин, например, MMR (корь + эпидпаротит + краснуха).
Не стоит бояться развития нейтропении как поствакцинального осложнения, незначительное понижение количества нейтрофилов в таком случае — временное явление.

Профилактика
Предсказать появление такой патологии, как нейтропения, крайне сложно. Однако сократить риски можно, если уделять внимание профилактике различных заболеваний. Следует избегать большого скопления людей в периоды эпидемий, особенно это важно для грудничков и школьников. Кроме того, следует не пренебрегать ежегодным медицинским обследованием. В большинстве случаев именно во время прохождения очередного медосмотра и выявляются отклонения гематологических показателей.
Прогноз при нейтропении в основном благоприятный. Очень важно своевременно обратиться к врачу, чтобы не допустить серьёзных осложнений или возникновения более тяжёлых форм заболевания. Следите за своим самочувствием и будьте здоровы.
Читайте также:


