Что такое кальцификация фибромиомы
Обызвествления и окостенения в мужских и женских половых органах встречаются весьма редко. В литературе описано мало таких наблюдений.
В мужском половом члене обызвествления и окостенения встречаются при пластической индурации кавернозных тел - уплотнении вследствие образования в них тяжей, узелков из измененной соединительной ткани. Пластическая индурация обычно располагается дорсально ближе к корню члена, реже в области ствола и головки. В массах индураций в выраженных случаях вследствие дегенеративных изменений в них отлагаются известковые соли, иногда же обнаруживается хрящевая и костная ткань (в 10%).
Патологоанатомические исследования определяют изменения в соединительной ткани, сходные с таковыми при дюпюитреновской контрактуре, т. е. изменения, рассматриваемые как хроническое склерозирующее фасциальное воспаление (Закс, Зоннтаг). Обызвествление и окостенение иногда распространяются и на белочную оболочку (Франгенгейм, 1907).
Рентгеновская картина обызвествлений и окостенений при пластической индурации мужского полового члена представляется в виде плотных теней продолговатой формы, в которых иногда различается костная структура (рис. 176). Эти тени обычно меньших размеров, чем сама индурация, - прощупываемое уплотнение.
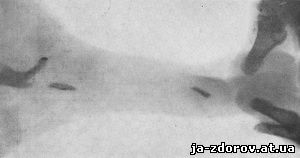
Рис. 176. Обызвествление при пластической индурации кавернозных тел полового члена.
Этиология этих обызвествлений и окостенений неясна. В анамнезе обычно не отмечаются какие-либо предшествующие моменты - травматические инсульты, кровоизлияния, воспалительные процессы, которые можно было бы поставить в связь с ними. Некоторые авторы рассматривают окостенение в мужском половом члене как атавистическое проявление, принимая во внимание существование os priapi у собак, другие - как метапластическое, возникшее в связи с незаметными для больного травмами и кровоизлияниями. Пластическая индурация возникает чаще всего в более пожилом возрасте - старше 40 - 45 лет, но описаны случаи индураций и в более молодом возрасте.
Течение процесса хроническое, прогрессирующее. Иногда наблюдается обратное развитие вплоть до полного исчезновения уплотнения.
В редких случаях наблюдаются обызвествления и окостенения в других отделах мужских половых органов. Красовитов (1926) описал случай конкремента в полости водянки яичка, обнаруженного при операции, Чиари - обызвествления ампул, выводящих протоков и семенных пузырьков.
В семенных пузырьках и семявыносящих протоках иногда обнаруживаются настоящие конкременты. По мнению большинства авторов, они развиваются в результате задержки секрета, обусловленной расстройством опорожнения вследствие воспалительных изменений выводящих путей. Камни семенных пузырьков и протоков в своем составе имеют достаточное количество углекислой и фосфорнокислой извести и представляются на рентгенограмме отчетливыми тенями. Обычно эти камни имеют величину от просяного зерна до горошины, множественны (исчисляются десятками) и располагаются цепочкой. Они проецируются в малом тазу на уровне 4 - 5 крестцового позвонка, достигая краев крестца. Конкременты, развивающиеся в семявыносящих протоках, представляются в рентгеновском изображении в виде четок, нанизанных на нитку, как это показал Д. А. Гриневич в своей работе о флеболитах.
Камни семенных пузырьков проявляются разными клиническими признаками - болями в области промежности, дизурией, гематурией, приапизмом, иногда симптомами, характерными для почечнокаменной болезни. В некоторых случаях камни семенных пузырьков существуют бессимптомно и обнаруживаются случайно при рентгенологическом исследовании, проводимом по какому-либо поводу.
Обызвествления в половых органах более часто наблюдаются на почве воспалительных процессов - туберкулеза предстательной железы, главным образом семенных пузырьков, семявыносящих протоков, реже придатка яичка и самого яичка. Отложение известковых солей при туберкулезном поражении яичка происходит в большей степени по периферии его. На рентгенограмме определяется кольцевидная зернистая тень с отдельными очаговыми включениями в центре (рис. 177). При туберкулезных поражениях возникают казеозные очаги, флегмонозные осложнения, свищеобразования и в разной форме обызвествления вплоть до образований камней.
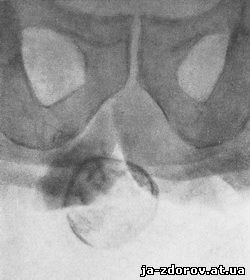
Рис. 177. Обызвествление пораженной туберкулезным процессом мужской половой железы. Отложение известковых солей главным образом по периферии.
Обызвествления и окостенения в женских половых органах встречаются при опухолях (фибромиомах матки), кистозных образованиях и воспалительных заболеваниях, главным образом туберкулезного характера.
Обызвествления и окостенения в женских половых органах воспалительного происхождения
Обызвествления и окостенения в женских половых органах воспалительного происхождения встречаются редко. Так, в фаллопиевых трубах они наблюдаются преимущественно при туберкулезном процессе. При последнем часто возникают множественные некротические очаги, распространенные рубцевания и облитерации труб. В измененных тканях труб и откладываются известковые соли. Наряду с обызвествлениями встречаются и костеобразования с наличием миелоидных элементов.
В литературе описаны единичные случаи таких обызвествлений и окостенений в фаллопиевых трубах при их туберкулезном поражении (Лемахер, 1916; Райхельт, 1928). Из всех отделов женских внутренних половых органов наиболее часто (в 80 - 90% по С. Лесному, М. Ерминой) поражаются фаллопиевы трубы и обычно с обеих сторон. Процесс большей частью развивается медленно, скрыто и открывается лишь при специальных цитологических исследованиях, при сальпингографии.
Обызвествления фибромиом матки
Фибромиомы матки подвергаются обызвествлению чаще других опухолевых образований. Обызвествленные фибромиомы матки известны издавна - они описывались в старой казуистической медицинской литературе под названием маточных камней. Ломер собрал в литературе до 1901 г. 48 описаний маточных камней и оперативно удаленных обызвествленных миом.
Обызвествленные фибромиомы в дорентгеновский период являлись лишь случайной находкой или у хирурга-гинеколога на операции, или у патологоанатома на секции, так как они не проявлялись выраженными клиническими симптомами и потому не распознавались. С введением же рентгенологического метода исследования распознавание обызвествленных миом стало легким и достоверным, и в литературе все чаще появляются описания случаев их клинического распознавания и рентгенологического изучения.
Обызвествление фибромиом происходит главным образом в климактерическом периоде, когда при обратном развитии опухоли снижается питание ее и возникает гиалиновая дегенерация в тканях. Как показывает Фаулькгер, миоматозные узлы в матке имеют недостаточное снабжение сосудами - капилляры в них плохо развиты и по направлению к периферии опухоли находятся в запустевшем состоянии, внутри же ее мало вен и редко встречаются артериовенозные анастомозы. Подвысоцкий, Улезко-Строганова, Любарш, Мейер считают, что обызвествление возникает при наступлении некробиотических состояний в тканях опухоли, появляющихся обычно после физиологической кастрации. Некоторые авторы (Худякова) отмечают появление обызвествлений миом после хирургической и рентгеновской кастрации.
Различают периферический и центральный тип обызвествлений фибромиом. При периферическом типе известковые соли откладываются в наружных слоях опухоли - образуется известковая капсула по периферии опухоли толщиной в 0,5 - 2 см. При центральном типе обызвествления фибромиом отложение солей извести возникает вначале в середине опухоли и в дальнейшем распространяется к периферии все больше и больше до полного окаменения. Периферический тип обызвествления встречается более часто.
Обызвествление фибромиом в некоторых случаях бывает настолько плотным, камнеподобным, что может противостоять разрушительному действию и огня, и времени. Об этом говорит сохранение обызвествленной опухоли после сожжения трупа и нахождение таковой в тысячелетней этрусской могиле [Штрассман].
Величина обызвествленной опухоли различна - от величины ореха до головы человека, чаще же встречаются обызвествленные миомы величиной в апельсин. Нередко наблюдаются обызвествления двух или трех опухолей.
Обызвествлению обычно подвергаются фибромиомы, расположенные субсерозно и интрамурально, так как в них развиваются более выраженные регрессивные изменения вследствие худших условий питания, чем в подслизистых опухолях. Последние имеют более обильную васкуляризацию и редко обызвествляются. Преимущественно обызвествляются миомы тела матки и очень редко - миомы шейки матки. Обызвествленные фибромиомы иногда отшнуровываются и выпадают в одних случаях в полость матки и через влагалище наружу, и тогда называются маточными камнями, в других - в полость малого таза, и тогда они становятся посторонними телами в брюшной полости, в третьих - прорываются в прямую кишку и через нее выпадают наружу.
Рентгеновская диагностика обызвествленных фибромиом имеет большое практическое значение в смысле выбора способа лечения. При них показано оперативное лечение и противопоказана рентгенотерапия.
Обызвествленные фибромиомы в большинстве случаев имеют типичную рентгеновскую картину и вряд ли нуждаются в дифференциации (рис. 178, 179). Лишь в случаях небольших или неполных обызвествлений возникает необходимость в дифференциации с камнями мочевого пузыря, обызвествленным мезентериальным лимфатическим узлом, обызвествленным натечником, обызвествлением и окостенением в тератоме. Вопрос о камне мочевого пузыря решается на основании его смещения при разных наполнениях пузыря, в крайнем случае - данных цистоскопии, о тени обызвествленного натечника - на основании отсутствия туберкулезных поражений позвоночника. Обызвествления и окостенения в тератоме в большинстве случаев характерны - с наличием тени зубов, частей челюсти. Обызвествленные мезентериальные лимфатические узлы обычно множественны и расположены более высоко в брюшной полости.
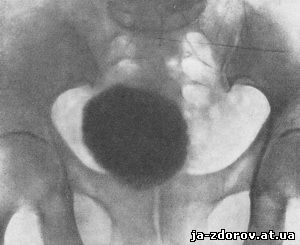
Рис. 178. Обызвествление фибромиомы матки. Центральный тип обызвествления - полное окаменение опухоли.
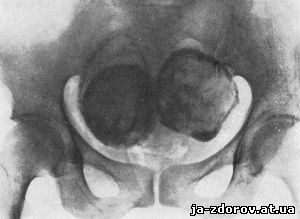
Рис. 179. Обызвествление фибромиомы матки. Периферический тип обызвествления - отложение известковых солей по периферии. Видны 3 круглые обызвествленные опухоли.
Обызвествления и окостенения дермоидных кист и тератом
Дермоидные кисты и тератомы являются своеобразными уродствами преимущественно в сфере женских внутренних половых органов. Они возникают в результате порочного развития в органах одного плода (носителя данного уродства) или одного плода в другом, т. е. являются моногерминальными или бигерминальными. В последнем случае они рассматриваются как плод в плоде. Эти кисты обнаруживаются уже в раннем возрасте, что говорит об их врожденном происхождении.
Дермоидные кисты известны давно. Название их впервые введено в 1831 г. ветеринарным врачом Лебланком, который описал опухоль, обнаруженную в мозгу лошади и состоящую из кожных образований, волос и кашицеобразной массы. Дермоидные кисты и тератомы отличаются между собой по гистологической организации. Дермоиды состоят лишь из элементов эктодермы, тератомы - из элементов всех зародышевых листков. Таким образом, уже наличие в кистовидном образовании зубов - дериватов эктодермы (эмаль, нервы пульпы) и мезодермы (дентин, сосуды пульпы) - определяет его как тератому.
Макроскопически дермиоды и тератомы представляются в виде или одно- и многократных кист, или солидных тканевых образований. В этих кистах содержатся в изобилии жировые вещества, части специальных органов и тканей, кость, зубы, зачатки дыхательного тракта, кишок и пр. Очень часто обнаруживается большое количество известковых отложений, особенно по периферии.
Дермоиды и тератомы рентгенологически представляются в одних случаях весьма типичной, даже патогномоничной картиной - тенями зубов, участков кости, в других - образованиями округлой формы с обызвествлениями (рис. 180, 181). Распознавание этих кист при наличии таких характерных признаков, как зубы, не представляет затруднений; без наличия зубов диагностика затруднительна. Дифференцировать нужно главным образом с обызвествленной фибромиомой, эхинококковой кистой, в меньшей степени - с обызвествленными лимфатическими узлами. Все же при обнаружении в малом тазу у женщины обызвествления, не типичного или для фибромиомы (возраст!), ни для других каких-либо заболеваний, нужно думать в первую очередь о возможности дермоидной кисты и тератомы.
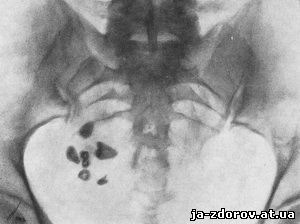
Рис. 180. Характерные для тератомы тени зубов в малом тазу, обнаруженные случайно при рентгенологическом исследовании у девушки 19 лет. Тератома не проявлялась никакими клиническими признаками.
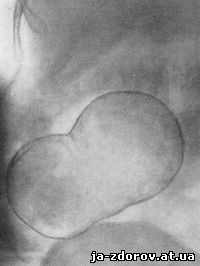
Рис. 181. Обызвествление по краю дермоидной кисты яичника (операция). Видна тень в виде двух слившихся шаров с обызвествлением по их контурам.
В некоторых случаях при дермоидных и тератоидных кистах наряду с типичными включениями (зубы, кость) обнаруживают ограниченную, более прозрачную зону вследствие скопления значительного количества жировых веществ, в меньшей мере поглощающих рентгеновы лучи.
Обызвествления плаценты
В рентгеновской акушерской практике в редких случаях обнаруживаются обызвествления плаценты.
Однако рентгенологические исследования самих плацент после родов определяют в них весьма часто отложения известковых солей. Так, Флеминг обнаруживал обызвествления в 74%, Мастерс и Клейтон - в 87,5%, Гартлей - приблизительно в 90% исследованных постнатальных плацент.
Обызвествления плаценты рассматриваются как компонент общего комплекса биохимических изменений в ней в зависимости от времени ее развития - возраста. Обычно обызвествления плаценты возникают поздно - в последние недели беременности, после 32-й недели, и связываются с регрессивными изменениями ворсин, инфарктами, некротическими очагами. Обызвествления плаценты более часто наблюдаются у тех матерей, которые получают обильную известью и витаминами диету.
Отложения извести происходит по периферии котиледонов и редко в центре их.
Гистологические исследования Мастерса и Клейтона показывают, что отложение извести происходит в дегенерированные ткани - в дегенерированные ворсины плаценты, возникающие часто в последние недели беременности. Вислокки и Демпслей различают ранние и поздние обызвествления плаценты. Первые они считают физиологическими, вторые - патологическими, возникающими на почве регрессивных изменений ворсин, инфарктов и других изменений. Шонинг находил обызвествления плаценты после 5 месяцев беременности именно в тех участках, где обнаруживались дегенерированные ворсины.
Рентгеновская картина обызвествлений плаценты представляется в виде кружевоподобных диффузно распространенных теней. Отмечаются более интенсивные тени обызвествлений по периферии котиледонов (рис. 182). Более значительные отложения извести происходят в краях плаценты, что рентгенологически представляется в виде угловатых клиновидных теней. В дородовом периоде обызвествления плаценты лучше всего определяются на рентгенограмме, произведенной в боковой проекции. Эти обызвествления представляются малоинтенсивными тенями, разбросанными по всему последу.
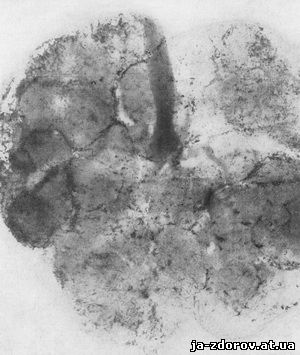
Рис. 182. Обызвествление плаценты (рентгенограмма препарата).
Обызвествления плаценты не являются фактором, оказывающим отрицательное влияние на беременность и роды.
На основании обызвествлений можно определять положение плаценты, например предлежание ее.
Новообразования встречаются у половины женщин в возрасте от 30 до 50 лет. Они бывают разных типов, разного состава, отличаются по локализации и другим параметрам. Кальцинированная миома матки – относительно редкое явление. Она успешно диагностируется. И при условии своевременного начала лечения, достаточно легко излечима.
- Особенности
- Развитие
- Диагностика
- Беременность и роды
- Хирургическое вмешательство
Особенности
В некоторых случаях, во время постановке диагноза, врач говорит, что имеет место кальцинированная миома. Что это такое? Новообразование развивается при условии повышенного содержания эстрогена, когда клетки эндометрия или других тканей в матке начинают активно делиться. Чаще всего миома состоит из соединительной и мускулатурной ткани.
К таким новообразованиям поступает кровь. Они могут расти, вызывать кровотечения и другое. Но в некоторых случаях вокруг такого новообразования формируется твердая кальциевая оболочка. В этом случае ставиться диагноз кальцинированная миома.
Развитие
Кальцинирование узла не происходит мгновенно. Также миома не может образоваться сразу в такой форме. Развитие оболочки из кальция происходит, зачастую, на протяжении длительного времени. По этой причине такие новообразования, обычно, диагностируются достаточно больших размеров. Развитие такой опухоли происходит следующим образом:
- В результате высокого содержания в крови эстрогенов, начинается активное деление клеток тканей матки;
- Формируется узел из соединительной, мышечной ткани и сосудов;
- Со временем, и по ходу роста образования, кровоток в нем ослабевает;
- Опухоль начинает активно поглощать кальций;
- В результате вокруг нее образуется плотная кальциевая оболочка;
- Со временем она утолщается как наружу, так и внутрь, количество мягких тканей в узле уменьшается;
В результате этого процесса в матке образуются практически камни. Они сильно давят на внутренние органы. На этом этапе типичная симптоматика миомы матки будет более выраженной. Особенно могут усилиться боли. Хотя кровотечения, нередко, почти полностью прекращаются. Так как сосудистая ткань заменяется плотными кальциевыми соединениями.
Диагностика
Для диагностики такого новообразования применяются все те же методы, что и для обычной опухоли. Однако диагностика с помощью ультразвукового исследования может быть затруднена. Кальцинированные опухоли иногда бывает сложно различить на УЗИ. Особенно, если они небольшого размера.

Кальцинированная миома на УЗИ
Более или менее четкие данные в ходе такого исследования можно получить только при узлах диаметром не менее 8 мм. Они кальцинируются достаточно редко. Обычно, наличие новообразования такого типа на УЗИ обнаруживается по гиперэхогенным включениям с акустическим эффектом.
Более высокой точностью и информативностью обладает магнитно-резонансная диагностика. МРТ матки стоит достаточно дорого (порядка 3000 рублей). Но иногда это единственный способ для постановки диагноза. Метод наиболее информативный. В этом случае вероятность ошибки исключена почти на 100%. Метод помогает точно определить расположение миом, их размер. А также установить, могут ли они быть кальцинированными.

Кальцинированная миома на МРТ
Беременность и роды
Присутствие миомы матки может мешать забеременеть. Однако сам факт кальцинирования узла не делает процесс вынашивания и родов более опасными. При простой миоме беременеть не желательно. Это распространяется и на кальцинированную миому.
Ее присутствие повышает риск преждевременных родов или выкидыша. Возможно развитие патологий плода. Родовой процесс будет значительно осложнен.
Хирургическое вмешательство
Хотя сама по себе миома матки в кальциевой капсуле расти не может, разрастаться могут ткани вокруг нее. То есть, теоретически рост новообразования возможен. В этом случае, при большом его размере, требуется операция.
Также, при кальцинировании узла больших размеров, он начинает сильнее давить на соседние органы. Возможно учащенное мочеиспускание, нарушением функционирования кишечника. Также могут возникать более сильные боли внизу живота и в пояснице. В этом случае также показана операция.

В медицинской практике кальцинаты определяют как отложения кальциевых солей. Причем происходить это может в полости различных органов. Нередко кальцинаты в матке обнаруживаются.
Матка является непарным полым органом, который состоит из трех слоев. Внутренним слоем является эндометриальный, представленный мощными мускулами. Наиболее широкий средний слой – миометрий. Наружным отделом маточной структуры является брюшина.
Описание
Кальцинаты в матке в разы чаще встречаются, нежели на брюшинном слое или в миометрии. Также нередко они обнаруживаются на маточной шейке. В каждом из таких случаев кальцинат представляет собой определенного рода защитную реакцию организма. Соли, имеющие неорганические свойства, инкапсулируют участки, в которых наблюдается распад тканей. Тем самым предотвращается распространение процесса некротизации на другие участки. Образование кальциевых отложений имеет вторичный характер, заболеванием в полном смысле этого понятия не является.
Очень распространены кальцинаты в матке. Медицинская статистика сообщает, что кальциевые отложения формируется примерно у 30% всех женщин, причем в большей части случаев процесс протекает без каких-либо внешних проявлений.
Причины образования
Все причины возникновения кальциевых отложений можно условно подразделить на несколько групп. В первую группу включены так называемые триггерные факторы возникновения, то есть те, которыми непосредственно обусловлено становление кальцината. Среди них:

- Поражения органов, расположенных в малом тазу, травматического характера. К таким поражениям относятся в том числе диагностические выскабливания, аборты хирургического характера, гистероскопии и другие схожие манипуляции. Они приводят к повышению вероятности инвазии маточных тканей патогенными микроорганизмами. Наибольшую опасность представляют собой полостные операции, проводимые на органе.
- Предрасположенность к развитию инфекционно-воспалительных поражений генетического и другого характера. К примеру, эндометриоз или эндометрит могут развиваться под воздействием отягощенной наследственности. Если у женщины имеется хотя бы одна больная родственница по восходящей линии в пяти поколениях, то вероятность возникновения кальциноза у женщин увеличивается до 30%, если же присутствуют две больные родственницы, то вероятность возрастает до 50%. К счастью, доминантным или аутосомно-рецессивным способом патология не наследуется. Передаваться могут только особенности системы репродукции.
- Стеноз цервикального канала и половых путей. Подобные нарушения становятся причиной рефлюкса менструальной крови и других выделений обратно в полость матки, в результате чего происходит застой этих веществ, в итоге значительно повышается вероятность развития инфекционного поражения (чаще всего - эндометрита).
- Плохие экологические условия в месте проживания женщины. Под воздействием экологических факторов может развиваться аденомиоз, являющийся фактором риска скопления солей кальция.
- Нарушения менструального цикла. В полости влагалища присутствует большое количество разнообразных бактерий, причем некоторые из них обладают патогенностью, способны поражать ткани и органы (вирус папилломы человека, герпетические агенты, микоплазмы, уреаплазмы, стафилококки, стрептококки и другие представители пиогенной флоры). При задержке менструации происходит застой крови, что способствует формированию среды, комфортной для размножения бактериальных агентов.
- Аллергические реакции на воздействие внутренних и внешних факторов. Чаще всего в подобном случае имеется в виду алиментарная причина, то есть неправильное питание и поступление антигенов в системный кровоток.
- Чрезмерно раннее или позднее начало половой жизни. Нежелательными для женского здоровья являются оба варианта. При позднем начале половой жизни повышается агрессивность микроорганизмов. При чрезмерно раннем – инициируются дистрофические процессы в органах малого таза. В результате повышается риск становления кальцинатов.
- Поздние роды. Могут сказываться негативным образом на состоянии матки, нередко вызывают анатомические изменения, способные приводить к отмиранию маточных тканей (полному, частичному).
- Патологические изменения в эндокринной системе. К ним относится также сахарный диабет, нарушения деятельности гипоталамуса, гипофиза, гипертиреоз, гипотиреоз и другие патологии.
- Патологические изменения в репродуктивной системе. В первую очередь провоцирующими факторами являются инфекционные заболевания: аднекситы, эндометриты и другие.
- Рубец на матке после кесарева. Кальцинаты могут возникать на рубце, который возник вследствие полостных операций на органе.
- Снижение местного, общего иммунитета. Неблагоприятная экология, стрессы, тяжелые физические нагрузки (провоцирующие избыточную продукцию кортикостероидов), частые вирусные респираторные болезни, переохлаждения.
Защитная реакция организма
Как уже было сказано, кальцинаты в матке представляют собой защитную реакцию организма. В основе механизма образования кальциевого отложения лежит инвазия маточных тканей инфекционного или вирусного характера. Как только происходит поражение органа микроорганизмом или вирусом, резко возрастает вероятность развития гнойного воспаления. В подобном случае требуется инкапсуляция некротизированных тканей. Именно такую роль выполняют кальцинаты рубца на матке после кесарева.
Косвенные факторы
Ко второй группе причин возникновения патологии принято относить факторы, которые косвенно обуславливают начало процесса формирования отложения. Среди них выделяют:
- Злоупотребление алкоголем, табакокурением. Данные факторы негативно отражаются на состоянии тканей, иммунитета.
- Нерациональное питание, способствующее снижению иммунитета.
- Интенсивная потеря кальциевых ионов из костных структур.
- Ожирение. Наличие избыточной массы тела представляет собой фактор повышенного риска.
- Повышенный уровень кальциевых солей в крови. Такая ситуация является ненормальной, она чревата развитием кальциноза не только в матке, но и в других органах и тканях. Данный фактор нередко является провоцирующим при образовании кальцинатов в молочных железах, предстательной железе, почках, легких, аорте. Матка в данном случае подвергается нарушениям реже, однако в каждом таком случае можно говорить о множественных поражениях органа.
- Стрессовые ситуации. На фоне стресса снижается общий, местный иммунитет, так как происходит усиленная выработка кортизола, адреналина, норадреналина надпочечниками.

Перечисленные факторы не являются единственными, провоцирующими возникновение кальцинатов. Это следует учитывать при определении этиологии недуга.
Что такое кальцинаты, теперь понятно. Рассмотрим симптоматику.
Симптоматика
Кальцинаты в матке практически не проявляют себя какой-либо симптоматикой. Свидетельствовать о процессе отложения солей может присутствие слабых тянущих болей внизу живота.
Но, как правило, в большинстве случаев кальциевые отложения обнаруживаются инцидентально при проведении исследований по поводу других патологий или состояний. Чаще всего при кальцинозе выявляются симптомы основной патологии, которая стала провокатором становления кальцинатов.
В этом случае перечень вероятных симптомов очень обширен. Практика показывает, что чаще всего причиной становятся эндометрит и эндометриоз. Именно эти два заболевания обуславливают начало кальцификации.
Запись к гинекологу в женскую консультацию следует сделать в том случае, если возникло подозрение на развитие патологии.

Основные признаки воспаления
Основными признаками процесса воспаления в слизистых матки являются:
- Болезненность в нижнем отделе живота, которая может быть различной интенсивности. Когда процесс осложнен, преобладают боли стреляющего, ноющего, тянущего характера. Выраженность дискомфорта находится в прямой зависимости от степени агрессивности основного возбудителя, общего состояния иммунитета, места локализации поражения. Дискомфортные ощущения могут ирридировать в проекцию матки, поясницу, ноги, паховую область.
- Появление кровянистых выделений, имеющих неприятный запах. В некоторых случаях, что встречается крайне редко, экссудат может полностью состоять из гноя. Как правило, выделения имеют резкий гнилостный запах и цвет мясных помоев. По своему характеру они обильные.
- Нарушение цикла менструаций вплоть до задержки в неделю. Такая ситуация нормальной не является.
- Повышенная до фебрильных и выше отметок температура тела. Если недуг имеет хроническую форму, то может проявляться сравнительно легкая гипертермия.
- Симптоматика общей интоксикации: рвота, тошнота, головокружения, боли в голове.
- Отклонения в репродуктивной функции женщины. Фертильность не исключается, но может снижаться.
Чаще всего кальциевые отложения возникают на фоне длительно протекающего хронического эндометрита, в связи с чем клиническая картина может быть смазанной. В подобных случаях требуется срочная запись к гинекологу в женскую консультацию.

Диагностика кальцинатов
Диагностикой отклонения занимаются врачи-гинекологи, однако это не является первостепенной задачей. Главная задача состоит в выявлении основной патологии, явившейся провокатором процесса становления кальцинатов. Чаще всего такой патологией является эндометрит, но не во всех случаях. Поэтому пациентке необходимо тщательно обследоваться.
Сбор анамнеза
Первичный прием предполагает сбор индивидуального и семейного анамнеза. Пациентка должна описать свои жалобы, срок давности их появления, характер.
Виды исследований
Затем требуется проведение бимануального исследования, осмотр половых органов при помощи зеркал. Кроме того, необходимы:
- Общее лабораторное исследование образцов крови для выявления классической картины воспаления, сопровождающейся повышением уровня лейкоцитов, скорости их оседания.
- Биохимическое исследование образцов венозной крови.
- Исследование органов, расположенных в малом тазу, при помощи ультразвука. Кальцинаты матки на УЗИ будут заметны.
- Рентгенография органов, расположенных в малом тазу. Кальцифицироваться могут как доброкачественные, так и злокачественные неоплазии.
- ИФА, ПЦР-диагностика. Позволяет выявить основной возбудитель патологии, если она имеет инфекционную этиологию.
- Мазки из цервикального канала, влагалища.
- Бактериологические посевы на присутствие питательных сред.
Данные исследования являются достаточными для выявления первопричин возникновения кальцинатов. В отдельных случаях показано КТ, МРТ.
Можно ли удалить кальцинаты в полости матки? Разберемся.
Терапия
Лечению кальцинаты не подлежат. Необходима терапия основной патологии. Заболеванием кальцинаты не являются, опасности сами по себе не несут, а лишь свидетельствуют о присутствии болезни. К прогрессированию кальцифицированные участки не склонны, поэтому их можно не удалять, а спокойно с ними жить.
Теперь стало понятным, что такое кальцинаты.
Читайте также:


