Что такое костей периоститы остеопериоститы
Возбудителями О. могут быть разнообразные представители гнойной и специфической микрофлоры. Поэтому он встречается при гематогенном и посттравматическом остеомиелите (см.), костном туберкулезе (см. Туберкулез внелегочный, туберкулез костей и суставов), сифилисе (см.), склерозирующем остеомиелите Гарре, абсцессах Броди (см. Броди абсцесс), гонорейных, бруцеллезных, брюшнотифозных и других воспалительных процессах в костях. Описаны случаи актиномикозного О.
О. возникает вследствие перехода процесса с мягких тканей на кость, что чаще бывает при посттравматическом остеомиелите, либо, наоборот, начавшись в костном мозге, воспаление распространяется на надкостницу. Тяжелые формы О. наблюдаются после инфицированных открытых переломов и ложных суставов.
Гистол, и бактериол, исследование подтверждает инфекционно-воспалительный генез заболевания. Уже при ограниченном О. возникает отслойка надкостницы, что нарушает связь кости с мягкими тканями и ухудшает трофику пораженной кости, способствуя образованию секвестров (см. Секвестр, секвестрация).
Рентгенол, распознавание О., возникающего при различных воспалительных заболеваниях или травматических повреждениях кости, основано на обнаружении и изучении происходящих при этом процессе разрушений костного вещества и репаративных изменений. Деструктивные явления относятся в основном к корковому веществу кости, репаративные — преимущественно к надкостнице и в меньшей степени к эндосту. Деструкция костного вещества при несомненных клинических и анатомических признаках воспалительного процесса рентгенологически обнаруживается только при достаточной степени развития этого процесса, а репаративные изменения — лишь при обызвествлении образуемого надкостницей остеоидного вещества.

Наиболее показательна рентгенол, картина неспецифического О. длинных трубчатых костей. Вначале появляется сопутствующая корковому веществу полоска тени обызвествленных периостальных наложений, отделенная от наружной поверхности коркового вещества кости тонким слоем необызвествленной патол, ткани. Между периостальными обызвествленными наложениями и корковым веществом остается прозрачная для рентгеновских лучей полоска (рис. 1, а). По мере развития патол. процесса обызвествленные массы, постепенно утолщаясь, сливаются с подлежащей костью. Слившиеся с компактным веществом периостальные наложения создают картину асимметричного утолщения кости. В глубине этого утолщения виден очаг деструкции различных размеров (рис. 1, б), являющийся центром всего патологически измененного участка кости; иногда в центре деструктивного фокуса можно обнаружить небольшой костный секвестр. Выпуклая кнаружи поверхность кости в месте утолщения имеет гладкие или шероховатые очертания. При корковом абсцессе определяется деструктивный очаг.

При гуммозном О. рентгенол, картина отличается несколько иной последовательностью изменений. Осси-фицированные периостальные наложения являются следствием развития микроскопических периваскулярных инфильтратов в надкостнице, поэтому макроскопически уловимая деструкция костного вещества вначале обычно отсутствует. Деструкция выявляется, как правило, позднее, когда происходит распад вновь образовавшегося костного вещества из-за присущего гуммозному процессу свойства обязательно проходить эту стадию хронического воспалительного процесса. Возникающий при этом деструктивный очаг обычно имеет вид краевого дефекта (рис. 2). В трудных случаях при дифференциальной диагностике гуммозного О. с корковым абсцессом наличие кортикального секвестра даже при краевом деструктивном дефекте говорит в пользу неспецифического, а не сифилитического О.
Клин, картина О. определяется характером основного заболевания, послужившего причиной развития О. То же относится и к лечению, профилактике, прогнозу О. (см. Броди абсцесс; Остеомиелит, Периостит; Сифилис; Туберкулез внелегочный, туберкулез костей и суставов).
Библиография: Попкиров С. Гнойносептическая хирургия, пер. с болг., София, 1977; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1—2, М., 1964.
О. Н. Маркова; С. А. Свиридов (рент.).

Когда речь заходит о периостите, то люди часто говорят о челюстной или зубной болезни . На самом деле данный воспалительный процесс затрагивает не конкретный отдел организма, а костную ткань, которая может наблюдаться и в других отделах. Периостит является достаточно емким заболеванием, все о котором будет говориться на vospalenia.ru.
Что это такое – периостит?
Что это такое – периостит? Это воспаление надкостницы кости. Надкостницей является соединительная ткань, покрывающая в виде пленки всю поверхность кости. Воспалительный процесс затрагивает наружный и внутренний слои, что постепенно перетекает на другие. Поскольку надкостница находится в непосредственной близости от кости, то нередко воспаление начинается и в костной ткани, что имеет название остеопериостит.
Периостит имеет широкую классификацию по видам, поскольку надкостница выстилает все кости организма. Таким образом, выделяют такие виды периостита:
- Челюсти – воспаление альвеолярной части челюсти. Развивается на фоне некачественного лечения зуба, распространения инфекции по лимфе или через кровь, при пульпите или периодонтите. При отсутствии лечения возможно распространение воспаления из надкостницы на ближайшие ткани.
- Зуба (флюс) – поражение тканей зуба, что происходит при нелечимом кариесе. Возникает непереносимая боль, общая температура, слабость, озноб.
- Кости (остеопериостит) – инфекционная природа заболевания, при котором воспаление с надкостницы распространяется на кость.
- Ноги – повреждение кости нижних конечностей. Возникает зачастую по причине ушибов, переломов, нагрузок, растяжения сухожилий. Часто наблюдается у спортсменов и у солдат в первые годы службы. В большинстве страдает большеберцовая кость.
- Голени – развивается на фоне больших нагрузок, неправильно подобранного комплекса тренировок, ушибов и травм. Начинается, как всегда, с проявления припухлости, местного повышения температуры и болевого ощущения.
- Коленного сустава – развивается в результате ушибов, переломов, растяжений и разрывов связок сустава. Быстро переходит в хроническую форму и имеет остеопериоститный характер. Часто приводит к неподвижности коленного сустава. Определяется припухлостью, отеком, болевыми ощущениями, наростами и уплотнениями.
- Стопы – развивается в результате различных травм, сильных нагрузок и растяжения. Появляется резкая боль, отечность, утолщение стопы.
- Плюсневой (пястной) кости – развивается на фоне травм и нагрузок. Часто наблюдается у женщин, которые ходят на высоких каблуках, и у людей с плоскостопием.
- Носа – поражение надкостницы носовых пазух. Возможно после травм или операций на носе. Проявляется в виде изменения формы носа и болезненности при ощупывании.
- Глазниц (орбиты) – воспаление надкостницы (периоста) глазницы. Причины могут быть самыми разнообразными, главными из которых является проникновение инфекции в данную область. Стрептококки, стафилококки, реже туберкулезная микобактерия, спирохета проникают через глаз, кровь от носовых пазух, зубов (при кариесе, дакриоцистите) и других органов (при гриппе, ангине, кори, скарлатине и пр.). Характеризуется припухлостью, отечностью, местным повышением температуры, отеком слизистой и конъюктивитом.
По механизмам возникновения делят на виды:
- Травматический (посттравматический) – развивается на фоне травм на кость или надкостницу. Начинается с острой формы, потом переходит в хроническую, если отсутствует лечение.
- Нагрузочный – нагрузка, как правило, идет на близлежащие связки, которые разрываются или растягиваются.
- Токсический – перенос через лимфу или кровь токсинов от других органов, которые поражены болезнями.
- Воспалительный – возникает на фоне воспалительных процессов близлежащих тканей (например, при остеомиелите).
- Ревматический (аллергический) – аллергическая реакция на различные аллергены.
- Специфический – возникает на фоне специфических заболеваний, например, при туберкулезе.
По характеру воспаления делят на виды:
- Простой – приток крови к пораженной надкостнице и утолщение со скоплением жидкости;
- Гнойный;
- Фиброзный – мозолистое фиброзное утолщение на надкостнице, которое формируется длительное время;
- Туберкулезный – зачастую развивается на костях лица и ребрах. Характеризуется гранулированием ткани, потом видоизменяется в некротические творожные проявления и поддается гнойному расплавлению;
- Серозный (слизистый, альбумниозный);
- Оссифицирующий – отложение солей кальция и новообразование костной ткани из внутреннего слоя надкостницы;
- Сифилитический – бывает оссифицирующим и гумозным. Появляются узлы или плоские эластичные утолщения.
По наслоениям различают формы:
По длительности выделяют формы:
- Острый – следствие проникновения инфекции и быстро перетекает в гнойную форму;
- Хронический – вызывают различные инфекционные болезни в других органах, от которых переносится инфекция, на фоне острой формы, а также в результате травм, которые часто обретают хронический вид, не проходя через острую форму.
По причине участия микроорганизмов разделяют виды:
- Асептический – появляется вследствие закрытых травм.
- Гнойный – результат проникновения инфекции.
Причины
Причины развития периостита самые разнообразные, поскольку речь идет не о конкретной области, а обо всем организме. Однако выделяют общие факторы, которые вызывают болезнь, независимо от его расположения:
- Травмы: ушибы, переломы, вывихи, растяжения и разрывы сухожилий, ранения.
- Воспалительные процессы, которые происходят близко к надкостнице. В данном случае воспаление переходит на близлежащие области, то есть надкостницу.
- Токсины, которые переносятся через кровь или лимфу к надкостнице, провоцируя болезненную реакцию. Токсины могут формироваться как от злоупотребления лекарствами, так и по причине жизнедеятельности инфекции в других органах, при вдыхании ядов или химических веществ.
- Инфекционные болезни, то есть специфическая природа периостита: туберкулез, актиномикоз, сифилис и пр.
- Ревматическая реакция или аллергия, то есть реакция надкостницы на проникающие в нее аллергены.
Симптомы и признаки периостита надкостницы
Признаки периостита надкостницы отличаются по видам болезни. Так, при остром асептическом периостите наблюдаются такие симптомы:
- Слабо ограниченная припухлость.
- Болезненность припухлости при надавливании.
- Местная температура пораженного участка.
- Возникновение нарушений опорных функций.
При фиброзном периостите припухлость является четко очерченной, абсолютно неболезненной, имеет плотную консистенцию. Кожные покровы имеют высокую температуру и подвижность.
Оссифицирующий периостит характеризуется четко очерченной припухлостью, без каких-либо болей и местных температур. Консистенция припухлости твердая и неровная.
Гнойный периостит характеризуется яркими изменениями в состоянии и очаге возгорания воспаления:
- Пульс и дыхание учащаются.
- Повышается общая температура.
- Проявляется утомляемость, слабость, угнетенное состояние.
- Снижается аппетит.
- Формируется припухлость, которая дает сильные боли и местную высокую температуру.
- Появляется напряжение и отечность мягких тканей.
Воспаление надкостницы у детей
У детей причин для воспаления надкостницы очень много. Частыми из них становятся зубные заболевания, инфекционные болезни (например, корь или грипп), а также различные ушибы, вывихи и травмы, которые являются частыми явлениями в детском возрасте. Симптоматика и лечение такие же, как и у взрослых.
Периостит у взрослых
У взрослых встречаются самые разные виды периостита, которые развиваются как при травмах, так и при инфекционных заболеваниях других органов. Здесь нет деления на сильный и слабый пол. Периостит развивается как у мужчин, так и у женщин, особенно если они занимаются спортом, носят тяжелые вещи, нагружают свои связки и сухожилия.
Диагностика
Диагностика воспаления надкостницы начинается с общего осмотра, который проводится по причинам жалоб больного. Дальнейшие процедуры позволяют уточнить диагноз:
- Анализ крови.
- Рентгенография пораженного участка.
- Риноскопия при периостите носа.
- КТ и МРТ.
- Биоптат содержимого надкостницы проходит биологический анализ.
Лечение
Лечение периостита начинается с покоя. Возможно первоначальное проведение физиотерапевтических процедур:
- УВЧ;
- Наложение холодных компрессов;
- Аппликации озокерита, постоянных магнитов;
- УЗИ;
- Электрофорез и ионофорез;
- Лазеротерапия;
- Парафинотерапия;
- СТП с целью рассасывания утолщений.
Чем лечить периостит? Лекарствами:
- Противовоспалительными лекарствами;
- Антибиотиками или противовирусными медикаментами при проникновении инфекции в надкостницу;
- Дезинтоксикационными препаратами;
- Общеукрепляющими медикаментами.
Хирургическое вмешательство проводится при отсутствии эффекта от лекарств и физиотерапевтических процедур, а также при гнойной форме периостита. Происходит иссечение надкостницы и устранение гнойного экссудата.
В домашних условиях заболевание не лечится. Можно лишь упустить время, которое не позволило бы болезни развиться до хронической формы. Также становятся неэффективными какие-либо диеты. Лишь при периостите челюсти или зуба необходимо употреблять мягкую пищу, чтобы не вызывать болевых ощущений.
Прогноз жизни
Периостит считается коварным заболеванием, которое приводит к значительным изменениям в строении и положении костей. Прогноз жизни является непредсказуемым и полностью зависит от вида и формы болезни. Сколько живут при острой форме периостита? Острая форма болезни и травматический периостит имеют благоприятный прогноз, поскольку быстро лечатся. Однако хроническая форма и гнойный периостит лечатся очень сложно.
Осложнением периостита является переход в хроническую и гнойную форму болезни, которые дают такие последствия своего нелечения:
- Остеомиелит.
- Флегмона мягких тканей.
- Медиастинит.
- Абсцесс мягких тканей.
- Сепсис.
Данные осложнения могут привести к инвалидности или смерти больного.

Периостит – это острое или хроническое воспаление надкостницы. Обычно провоцируется другими заболеваниями. Сопровождается болями и отечностью окружающих мягких тканей. При нагноении возникают симптомы общей интоксикации. Особенности течения и выраженность симптоматики в значительной степени определяются этиологией процесса. Диагноз выставляется на основании клинических признаков и данных рентгенологического исследования. Лечение обычно консервативное: анальгетики, антибиотики, физиотерапия. При свищевых формах показано иссечение пораженной надкостницы и мягких тканей.
МКБ-10
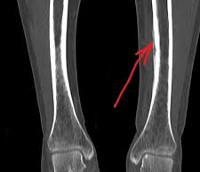
Общие сведения
Периостит (от лат. periosteum – надкостница) – воспалительный процесс в области надкостницы. Воспаление обычно возникает в одном слое надкостницы (наружном или внутреннем), а затем распространяется на остальные слои. Кость и надкостница тесно связаны между собой, поэтому периостит часто переходит в остеопериостит. В зависимости от причины возникновения болезни лечение периостита могут осуществлять травматологи-ортопеды, онкологи, ревматологи, фтизиатры, венерологи и другие специалисты. Наряду с мероприятиями по устранению воспаления лечение большинства форм периостита включает в себя терапию основного заболевания.

Причины периостита
По наблюдениям специалистов в сфере травматологии и ортопедии, ревматологии, онкологии и других областей медицины, причиной развития данной патологии может стать травма, воспалительное поражение кости или мягких тканей, ревматические заболевания, аллергия, ряд специфических инфекций, реже – опухоли костей, а также хронические болезни вен и внутренних органов.
Классификация
Периостит может быть острым или хроническим, асептическим или инфекционным. В зависимости от характера патологоанатомических изменений выделяют простой, серозный, гнойный, фиброзный, оссифицирующий, сифилитический и туберкулезный периостит. Болезнь может поражать любые кости, однако, чаще локализуется в области нижней челюсти и диафизов трубчатых костей.
Симптомы периостита
Простой периостит является асептическим процессом и возникает вследствие травм (переломов, ушибов) или воспалительных очагов, локализующихся рядом с надкостницей (в мышцах, в кости). Чаще поражаются участки надкостницы, покрытые незначительным слоем мягких тканей, например, локтевой отросток или передневнутренняя поверхность большеберцовой кости. Пациент с периоститом предъявляет жалобы на умеренную боль. При исследовании пораженной области выявляется незначительная отечность мягких тканей, локальное возвышение и болезненность при пальпации. Простой периостит обычно хорошо поддается лечению. В большинстве случаев воспалительный процесс купируется в течение 5-6 дней. Реже простая форма периостита переходит в хронический оссифицирующий периостит.
Фиброзный периостит возникает при длительном раздражении надкостницы, например, в результате хронического артрита, некроза кости или хронической трофической язвы голени. Характерно постепенное начало и хроническое течение. Жалобы пациента, как правило, обусловлены основным заболеванием. В области поражения выявляется незначительный или умеренный отек мягких тканей, при пальпации определяется плотное безболезненное утолщение кости. При успешном лечении основного заболевания процесс регрессирует. При длительном течении периостита возможно поверхностное разрушение костной ткани, есть данные об отдельных случаях озлокачествления пораженного участка.
Гнойный периостит развивается при проникновении инфекции из внешней среды (при ранениях с повреждением надкостницы), при распространении микробов из соседнего гнойного очага (при гнойной ране, флегмоне, абсцессе, рожистом воспалении, гнойном артрите, остеомиелите) либо при пиемии. Обычно в качестве возбудителя выступают стафилококки или стрептококки. Чаще страдает надкостница длинных трубчатых костей – плечевой, большеберцовой или бедренной. При пиемии возможны множественные поражения.
На начальном этапе надкостница воспаляется, в ней появляется серозный или фибринозный экссудат, который в последующем превращается в гной. Внутренний слой периоста пропитывается гноем и отделяется от кости, иногда – на значительном протяжении. Между надкостницей и костью образуется субпериостальный абсцесс. В последующем возможно несколько вариантов течения. В первом варианте гной разрушает участок надкостницы и прорывается в мягкие ткани, образуя параоссальную флегмону, которая в последующем может либо распространиться на окружающие мягкие ткани, либо вскрыться наружу через кожу. Во втором варианте гной отслаивает значительный участок периоста, вследствие чего кость лишается питания, и образуется участок поверхностного некроза. При неблагоприятном развитии событий некроз распространяется в глубокие слои кости, гной проникает в костномозговую полость, возникает остеомиелит.
Для гнойного периостита характерно острое начало. Пациент предъявляет жалобы на интенсивные боли. Температура тела повышена до фебрильных цифр, отмечаются ознобы, слабость, разбитость и головная боль. При исследовании пораженной области выявляется отек, гиперемия и резкая болезненность при пальпации. В последующем формируется очаг флюктуации. В отдельных случаях возможна стертая симптоматика или первично хроническое течение гнойного периостита. Кроме того, выделяют острейший или злокачественный периостит, характеризующийся преобладанием гнилостных процессов. При этой форме надкостница набухает, легко разрушается и распадается, лишенная периоста кость оказывается окутанной слоем гноя. Гной распространяется на мягкие ткани, вызывая флегмону. Возможно развитие септикопиемии.
Серозный альбуминозный периостит обычно развивается после травмы, чаще поражает метадиафизы длинных трубчатых костей (бедро, плечо, малоберцовую и большеберцовую кости) и ребра. Характеризуется образованием значительного количества тягучей серозно-слизистой жидкости, содержащей большое количество альбуминов. Экссудат может скапливаться поднадкостнично, образовывать кистовидный мешок в толще надкостницы или располагаться по наружной поверхности периоста. Зона скопления экссудата окружена красно-коричневой грануляционной тканью и покрыта плотной оболочкой. В отдельных случаях количество жидкости может достигать 2 литров. При поднадкостничной локализации воспалительного очага возможна отслойка надкостницы с образованием участка некроза кости.
Течение периостита обычно подострое или хроническое. Больной жалуется на боли в пораженной области. На начальном этапе возможно незначительное повышение температуры. Если очаг расположен поблизости от сустава, может возникать ограничение движений. При осмотре выявляется отечность мягких тканей и болезненность при пальпации. Область поражения на начальных стадиях уплотнена, в последующем формируется участок размягчения, определяется флюктуация.
Оссифицирующий периостит – распространенная форма периостита, возникающая при продолжительном раздражении надкостницы. Развивается самостоятельно или является следствием длительно текущего воспалительного процесса в окружающих тканях. Наблюдается при хроническом остеомиелите, хронических варикозных язвах голени, артрите, костно-суставном туберкулезе, врожденном и третичном сифилисе, рахите, костных опухолях и периостозе Бамбергера-Мари (симптомокомплексе, который возникает при некоторых заболеваниях внутренних органов, сопровождается утолщением ногтевых фаланг в виде барабанных палочек и деформацией ногтей в виде часовых стекол). Оссифицирующий периостит проявляется разрастанием костной ткани в зоне воспаления. Перестает прогрессировать при успешном лечении основного заболевания. При длительном существовании в отдельных случаях может становиться причиной синостозов (сращения костей) между костями предплюсны и запястья, берцовыми костями или телами позвонков.
Туберкулезный периостит, как правило, является первичным, чаще возникает у детей и локализуется в области ребер или черепа. Течение такого периостита хроническое. Возможно образование свищей с гноевидным отделяемым.
Сифилитический периостит может наблюдаться при врожденном и третичном сифилисе. При этом начальные признаки поражения надкостницы в ряде случаев выявляются уже во вторичном периоде. На этом этапе в области периоста появляются небольшие набухания, возникают резкие летучие боли. В третичном периоде, как правило, поражаются кости черепа или длинные трубчатые кости (чаще большеберцовая). Наблюдается комбинация гуммозных поражений и оссифицирующего периостита, процесс может быть как ограниченным, так и диффузным. Для врожденного сифилитического периостита характерно оссифицирующее поражение диафизов трубчатых костей.
Пациенты с сифилитическим периоститом жалуются на интенсивные боли, усиливающиеся в ночное время. При пальпации выявляется круглая или веретенообразная ограниченная припухлость плотноэластической консистенции. Кожа над ней не изменена, пальпация болезненна. Исходом может стать самопроизвольное рассасывание инфильтрата, разрастание костной ткани либо нагноение с распространением на близлежащие мягкие ткани и образованием свищей.
Кроме перечисленных случаев, периостит может наблюдаться и при некоторых других заболеваниях. Так, при гонорее в области надкостницы формируются воспалительные инфильтраты, которые иногда нагнаиваются. Хронический периостит может возникать при сапе, сыпном тифе (характерно поражение ребер) и бластомикозе длинных трубчатых костей. Локальные хронические поражения надкостницы встречаются при ревматизме (обычно поражаются основные фаланги пальцев, плюсневые и пястные кости), варикозном расширении глубоких вен, болезни Гоше (поражается дистальная часть бедренной кости) и болезнях органов кроветворения. При чрезмерной нагрузке на нижние конечности иногда наблюдается периостит большеберцовой кости, сопровождающийся выраженным болевым синдромом, незначительным или умеренным отеком и резкой болезненностью пораженной области при пальпации.
Диагностика
Диагноз острого периостита выставляется на основании анамнеза и клинических признаков, поскольку рентгенологические изменения надкостницы становятся видимыми не ранее, чем через 2 недели от начала заболевания. Основным инструментальным методом диагностики хронического периостита является рентгенография, позволяющая оценить форму, структуру, очертания, размеры и распространенность периостальных наслоений, а также состояние подлежащей кости и, в какой-то степени, окружающих тканей. В зависимости от вида, причины и стадии периостита могут выявляться игольчатые, слоистые, кружевные, гребневидные, бахромчатые, линейные и другие периостальные наслоения.
Рентгенологическое исследование позволяет составить представление о характере, но не о причине периостита. Предварительный диагноз основного заболевания выставляется на основании клинических признаков, для окончательной диагностики, в зависимости от тех или иных проявлений могут использоваться самые разные исследования. Так, при подозрении на варикозное расширение глубоких вен назначается ультразвуковое дуплексное сканирование, при подозрении на ревматоидные заболевания – определение ревматоидного фактора, С-реактивного белка и уровня иммуноглобулинов, при подозрении на гонорею и сифилис – ПЦР-исследования и т. д.
Лечение периостита
Тактика лечения зависит от основного заболевания и формы поражения надкостницы. При простом периостите рекомендуют покой, обезболивающие и противовоспалительные средства. При гнойных процессах назначают анальгетики и антибиотики, осуществляют вскрытие и дренирование гнойника. При хроническом периостите проводят терапию основного заболевания, иногда назначают лазерную терапию, ионофорез диметилсульфоксида и хлорида кальция. В отдельных случаях (например, при сифилитическом или туберкулезном периостите с образованием свищей) показано оперативное лечение.

Остеопериостит – воспалительное заболевание, которое развивается в районе надкостницы орбиты глаза. Это одно из самых серьёзных заболеваний, которое способно привести не только к слепоте, но даже к смерти пациента.
В половине всех случаев причинами такого воспаления становятся гнойные риносинуситы. В остальном это обычно гнойно-воспалительные заболевания лица или челюсти, а также общие инфекции, и в первую очередь речь идёт о гриппе, скарлатине, сифилисе и туберкулёзе.
И, наконец, самыми редкими причинами следует считать травмы глаза, оперативные вмешательства и воспаление глазного яблока, которое приводит к его полному расплавлению (панофтальмит).
Кроме остеопериостита, воспалительными заболеваниями орбиты также принято считать флегмону и тромбоз пещеристой пазухи. При этом причины будут немного другими, а именно периодонтит, прикорневые гранулёмы зуба, остеомиелит челюсти, фурункулы и карбункулы лица.
Типы заболевания
Степень воспаления при остеопериостите может быть самой разной. В самом лёгком варианте это будет едва заметный воспалительный процесс, в самом тяжёлом может образоваться абсцесс.
По месту расположения воспаление может быть передним или задним. По характеру воспаления бывает простым или гнойным.
Простой неосложнённый остеопериостит развивается чаще всего на фоне инфекции. Это обычно бывает грипп, краснуха, корь, туберкулёз. Симптомы при этом появляются довольно медленно. Среди основных проявлений следует выделить отёк, гиперемию, боль в районе века и по краю орбиты.
Гнойный тип характеризуется острым внезапным началом, общим недомоганием, повышенной температурой тела, головной болью. Местные симптомы в районе поражённого глаза выражены в несколько раз значительнее, чем при простой форме заболевания.
Передний остеопериостит протекает по краю орбиты глаза, что приводит к появлению инфильтрата и возможно образование фистулы. Симптомы заднего остеопериостита характеризуются отёком, покраснением век, экзофтальмом, хемозом конъюнктивы, смещением глазного яблока, застойными явлениями в районе диска и невритом зрительного нерва. Всё это способно привести к развитию слепоты.
Как избавиться
Лечение остеопериостита чаще всего стационарное, и первое, что нужно сделать, это выяснить причину заболевания — только после этого можно назначать те или иные препараты. В противном случае терапия может не принести желаемого результата.
Простая форма лечится с использованием местных методов. В данном случае это будут антибактериальные препараты в форме мазей и таблеток для приёма внутрь:
- Нитрофурал.
- Тетрациклин.
- Тобрекс.
- Тобрекс 2Х.
- Цилоксан.
- Хлорамфеникол.
- Эритромицин.
- Флоксал.
- Унифлокс.
Также проводится обработка антисептическими препаратами. В лечении применяют метилурацил, Корнерегель. Иногда антибиотики назначают системно, то есть их вводят внутримышечно, а в самых тяжёлых случаях и внутривенно. При правильном лечении возможно полное выздоровление, однако место, где произошло воспаление, может быть немного уплощено.
Гнойная форма лечится только стационарно, причём требуется срочная госпитализация. Связано это с тем, что воспаление из орбиты глаза может в довольно короткий период перейти на область головного мозга.
Основная терапия – применение антибиотиков. Причём используются в основном цефалоспорины и другие наиболее сильные препараты, которые вводятся только внутривенно. Проводится и местная терапия, которая позволяет снять местные симптомы.
При правильной терапии и своевременной госпитализации возможно полное выздоровление, но иногда могут оставаться осложнения, например, слепота, избавиться от которых будет невозможно.
Лечение передней формы проводится также в стационарных условиях. Так как гнойник располагается буквально на поверхности кости, то проводится его вскрытие с дальнейшей обработкой гнойной поверхности. В лечении основной упор делается на применение антибиотиков и антисептических мазей, и растворов, которые используются во время перевязок.
При заднем расположении гнойника также проводится обязательная и безотлагательная госпитализация. В терапии, кроме антибиотиков применяются антигистаминные, противоотёчные, дезинтоксикационные препараты, а также витамины. Если в патологический процесс вовлекаются и соседние пазухи, тогда требуется хирургическое вмешательство.
Читайте также:


