Что такое орит в инфекционной больнице

Ченцов Владимир Борисович, заведующий отделением реанимации и интенсивной терапии, врач-анестезиолог-реаниматолог, высшая квалификационная категория, кандидат медицинских наук, призер Всероссийского конкурса врачей в номинации "Лучший врач анестезиолог-реаниматолог России" 2018 год
Врачи отделения:
Русин Павел Владимирович, врач-анестезиолог-реаниматолог
Крымов Сергей Валентинович, врач-анестезиолог-реаниматолог
Истомина Лидия Борисовна, врач-анестезиолог-реаниматолог, высшая квалификационная категория
Муслимов Рафаиль Равильевич, врач-анестезиолог-реаниматолог, высшая квалификационная категория
Прудникова Людмила Федоровна, врач-анестезиолог-реаниматолог
Беликова Елена Вячеславовна, врач-анестезиолог-реаниматолог, высшая квалификационная категория
Ждановский Александр Владимирович, врач-анестезиолог-реаниматолог, высшая квалификационная категория
Воейкова Марина Владимировна, врач-анестезиолог-реаниматолог, высшая квалификационная категория
Сушкова Надежда Борисовна, врач-анестезиолог-реаниматолог
Муромцева Елена Владимировна, врач-анестезиолог-реаниматолог
Сухопарова Наталья Эдуардовна, врач-анестезиолог-реаниматолог, высшая квалификационная категория

Купченко Людмила Анатольевна, старшая медицинская сестра, высшая квалификационная категория
Реанимация — святая святых, самое ответственное место в каждой больнице. Именно здесь решается вопрос жизни пациента.
Отделение реанимации и интенсивной терапии на 14 коек с кабинетами ГБО и гемодиализа Инфекционной клинической больницы № 2 Департамента здравоохранения города Москвы развернуто на 3 этаже 18 этажного административно-боксированного корпуса. Руководит отделением врач анестезиолог-реаниматолог высшей квалификационной категории кандидат медицинских наук Ченцов Владимир Борисович.
В состав отделения входят 7 реанимационных боксов, являющихся так же палатами интенсивной терапии, в том числе реанимационный зал для детей на 3 места, кабинеты гемодиализа и гипербарической оксигенации. Приоритетом нашего отделения является чуткое, доброжелательное и добросовестное отношение к пациенту.
Реанимационные боксы предназначены для оказания помощи больным с различной инфекционной патологией, в том числе с особо опасными инфекциями и ВИЧ инфекцией. Каждый реанимационный бокс имеет отдельный вход с улицы, санитарную комнату и отделен от общего коридора шлюзом-переходником. В палатах работает система кондиционирования воздуха и ламинарной подачи подогретого и обеззараженного воздуха больному.
Все палаты отделения имеют централизованную систему вакуума и подачи кислорода. Полифункциональные мониторы с центральной станцией позволяют в режиме текущего времени контролировать состояние больного. Идет не просто визуальное наблюдение за состоянием пациента (его артериальным давлением, дыханием или цветом кожного покрова), а автоматическая, обработка всех параметров, которые принципиально важны и вовремя указывают на любой сбой в работе организма. Это мониторы хорошего класса, с широкими возможностями.
На территории отделения функционирует экспресс-лаборатория, которая позволяет круглосуточно выполнять биохимические и клинические исследования. Эта же лаборатория круглосуточно обеспечивает анализами все остальные отделения при необходимости лабораторного мониторинга состояния больных.
В отделении накоплен достаточный опыт ведения больных с сепсисом, полиорганной недостаточностью, респираторным дистресс-синдромом. Кроме того ОРИТ имеет уникальный опыт лечения пациентов с гнойным менингитом различной этиологии, церебральной формой тропической малярии. В отделении успешно внедряются передовые технологии и методики в лечении и обследовании больных. Наше отделение одно из немногих, где смогли добиться максимально положительных результатов в лечении таких тяжелейших заболеваний как тропическая малярия тяжелого течения, гнойный менингит, менингококковая инфекция. Применение современных методик, квалификация врачебного и сестринского персонала и чуткое отношение позволяют с успехом лечить пациентов, поступающих в терминальном состоянии.
Гордостью ОРИТ являются кабинеты гемодиализа и гипербарической оксигенации. В кабинете гемодиализа проводится оказание помощи больным с острой почечной недостаточностью. В кабинете гипербарической оксигенации проходят лечение больные с различной инфекционной, гинекологической и хирургической патологией.
Высокое качество наблюдения и лечения обеспечивается квалифицированными специалистами. Ведь, как правило, только врачам-реаниматологам присущи такие удивительные качества, как способность мгновенно ориентироваться в ситуации, многогранность знаний патологии (терапевтической, хирургической, гинекологической), умение работать в неотложных условиях, когда на принятие единственно верного решения дается крайне малый отрезок времени. Способность вовремя сориентироваться, сопоставив причину и следствие, оценить клинику — и вовремя начать комплекс реанимационной и интенсивной терапии, спасая тем самым человека, помогает профессиональный опыт врачей отделения. Большой опыт работы имеют и медицинские сестры реанимации, все они прошли отличную школу неотложной интенсивной терапии. Прекрасно справляясь со своими обязанностями, они вносят немаловажный вклад в спасение жизни больных и в безопасность их лечения.
На базе отделения работают сотрудники кафедр инфекционных заболеваний Московского государственного медико-стоматологического университета имени А.И. Евдокимова, Первого Московского медицинского университета им. Сеченова и Российского университета дружбы народов, что позволяет усовершенствовать лечебный процесс в соответствии с последними достижениями науки.
Информация о состоянии здоровья пациента сообщается членам его семьи при беседе, если пациент не запретил сообщать об этом или не назначил лицо, которому должна быть передана такая информация.
Для беседы и консультации с лечащим врачом или заведующим отделением родственники проходят без пропуска, в установленные для приема часы: с 11.00 до 14.00 ежедневно, кроме субботы и воскресенья.
Во всех крупных медицинских центрах предусмотрены отделения реанимации и интенсивной терапии (ОРИТ). В менее масштабных учреждениях помощь реанимационного характера предоставляют в палатах интенсивной терапии (ПИТ). Цель подразделений – оказать неотложную медицинскую помощь пациентам, состояние которых квалифицируется как тяжелое.

Отделения и специальные палаты располагаются возле хирургического стационара. Режим отделений должен быть идентичным. Запрещено размещение реанимационных блоков на 1 этаже. Соблюдение этого правила необходимо, чтобы исключить скопление посторонних лиц на территории отделения.
Территориальное разделение отделения согласно санитарным нормам
По санитарным нормам отделение делят на 3 части:
- Лечебная часть, где осуществляют непосредственный уход за больным, находящимся в тяжелом или крайне тяжелом состоянии;
- Пограничная зона в ОРИТ. В ее состав входит часть коридора;
- Служебная территория – это специальные помещения, где располагаются работники отделения.
Рассмотрим, из чего складывается режим каждого подразделения ОРИТ, и в чем состоят обязанности персонала, работающего там.
Зал реанимации имеет специальное оснащение. Там находится особая аппаратура и оборудование для проведения реанимационных действий:
- Вентиляции легких;
- Размещение катетеров в магистральные сосуды;
- Проводят трахеостомию.
В зале экстренной помощи разрешено находиться не более 6 пациентам. Но они должны быть разделены друг от друга особыми легкими перегородками.
Для проведения нужных реанимационных действий в зале находятся следующие приспособления:
- Аппарат для искусственной вентиляции легких;
- Обязательно должны быть мониторы для постоянного контроля над меняющимся состоянием больного;
- Дефибрилляторы;
- Рентгеновский аппарат;
- Наборы хирургического инструментария;
- Лекарственные средства для неотложной помощи и т.д.
После стабилизации состояния больного назначается его перевод в палату интенсивной терапии. Здесь с помощью постоянного наблюдения за больным проводится лечение до полного выздоровления. Расположение кровати пациентов должно позволять персоналу иметь непосредственный доступ к их телу.
В отличие от реанимационного зала в палатах не проводят спасательных мероприятий. Пациенты ночью спят при выключенном свете. Однако через стеклянные проемы в стенах за больными осуществляют постоянный визуальный контроль.
В отдельных помещениях отделения рекомендуют установку изоляторов. Такая палата имеет отличия от других. В ней помещают только одного больного, которого нужно изолировать от остальных (с туберкулезом, столбняком и т. д.).
Одной из составляющих территориальных зон отделения является лаборатория, в которой проводят обязательные анализы больных. Также там осуществляют расшифровку полученных результатов в круглосуточном режиме.
Рекомендовано выделение отдельных помещений для проведения экстракорпоральной диагностики, где осуществляется лимфосорбция, гемосорбция. В реанимации предусмотрены помещения для отдыха младшего медицинского персонала, так как их профессиональная деятельность связана с тяжелобольными людьми.

Пациенты отделения реанимации
В отделение реанимации направляют больных, находящихся в критическом для их жизни состоянии. К их числу относятся такие нарушения:
- Патологии кровообращения;
- Расстройства дыхательной системы;
- Печеночная или почечная недостаточность;
- Изменения обмена веществ и кислотно-щелочного баланса;
- После хирургического вмешательства, которое вызвало нарушение функциональных возможностей работы органов и систем;
- Состояние комы;
- После клинической смерти;
- Восстановление после шокового состояния.
Всех лиц, находящихся в реанимационном отделении, с нарушениями важных функций организма разделяют на 4 группы.

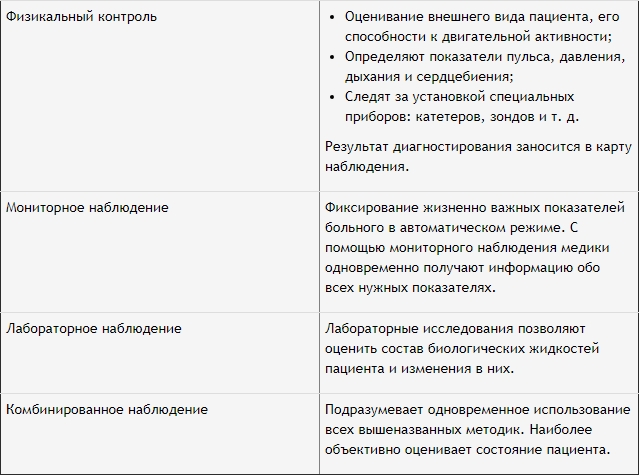
Методические особенности наблюдения
Мероприятия реанимационной направленности состоят из 2 частей: лечебно-профилактических действий и наблюдения. Наблюдение в ОРИТ – важная составляющая часть терапии в связи с критичностью состояния больного.
Выделяют 4 методики наблюдения, которые используют в реанимационном отделении.
Специфика режима
Соблюдение режима в ОРИТ обязательно. Любые нарушения вызовут распространение внутрибольничной инфекции (ВБИ).
Так как в реанимационном отделении находятся пациенты в критическом для жизни состоянии, их организмы очень восприимчивы к инфекционному поражению. К тому же некоторые больные могут стать источником заражения для соседей по палате, так как они во время дыхательного процесса постоянно выделяют в воздушное пространство много бактериальных и вирусных микроорганизмов. Чтобы избежать распространение ВБИ, пациентов, представляющих опасность для соседей, размещают по одному в изоляторах.
К источникам возникновения ВБИ относят таких людей:
- Пациентов с инфицированными ранами;
- Больных с вирусными инфекциями;
- Медицинских работников, которые на одежде или необработанных перчатках могут перенести инфекцию.
Передача инфекции в условиях реанимационного отделения происходит так:
- Через воздух;
- С помощью медицинского инструмента;
- Аппаратуру;
- Перевязочный материал;
- Руки медицинского персонала;
- Мебель и приспособления, находящиеся в реанимационном помещении.
Профилактика ВБИ состоит из таких правил:
- Строгое соблюдение медицинским персоналом правил антисептической обработки рук и принадлежностей.
- Перед входом в лечебную зону надевают маску и меняют халат.
- Все медицинские приспособления, системы при введении иглы, грелки, пузыри, трубки и все необходимое для ухода за больным должно находиться в простерилизованном состоянии. Применяют только стерильный перевязочный материал.
- После каждого больного проводят стерилизацию постельного белья и кровати.
- Вход в ОРИТ строго ограничен. В реанимационное отделение допускаются только медицинские работники, имеющие к нему непосредственное отношение. Посещение пациентов родственниками возможно только в исключительных случаях.
- В помещениях отделения показано строгое соблюдение санитарного режима: уборка с использованием антисептических средств. Затем воздух обрабатывается бактерицидными лампами.
- Контроль над состоянием воздуха в помещении, кожей больных и персонала путем взятия проб для исследования. Чтобы снизить уровень микробной наполняемости помещения, производят установку воздухоочистителей.
- Аппаратные установки проходят стерилизацию в особой камере через сутки.
- Перед тем как приступить к манипуляциям с пациентом, медицинский персонал моет руки с использованием мыла и щетки. Затем проводят обработку антисептиком.

Уход за больными в тяжелом или бессознательном состоянии состоит из соблюдения следующих гигиенических правил:
Кормление осуществляют с ложечки. Больные с угнетенным сознанием питание получают через зонд.
Критическое состояние характеризуется неспособностью организма выполнять свои естественные функциональные возможности. Для спасения жизни больного подключают к аппаратам, которые проводят искусственное замещение работы главных органов и систем организма. Регулярно проводится мониторное наблюдение за его состоянием.
Если зафиксирована полная остановка сердечной деятельности, проводят массаж сердца, который чередуют с искусственным дыханием. Если сердечная деятельность не нарушена, то в это время проводят ИВЛ (искусственную вентиляцию легких), контроль сердцебиения, дыхания и ЭЭГ (электроэнцефалограмму). Если пациенту показана длительная стимуляция легочной деятельности, ее проводят через трахеостому.
Во время подключения к аппаратам требуется постоянный контроль повязок и их работы, фиксация соединения. Так можно избежать отсоединения частей аппаратуры.
Реанимационные действия прекращают в таких случаях:
- В ходе реабилитационных действий выяснилось, что они не показаны больному;
- Через полчаса от начала реанимации нет положительной динамики;
- При зафиксированной многократной остановке сердечной деятельности.
Назначение лечебной тактики занимается врач, а уход за пациентами осуществляется младшим медицинским персоналом.
В ее состав входят:
1. приемное отделение,
2. отделения палатного и боксового типа,
3. отделения реанимации и интенсивной терапии,
4. рентгенологическое отделение,
5. диагностическая лаборатория,
6. - кабинеты физиотерапии,
7. ультразвукового исследования,
9. дезинфекционная камера,
10. центральная стерилизационная,
Принцип работы инфекционной больницы — поточно-пропускной — обеспечивает разобщение больных при их поступлении и размещении в стационаре в зависимости от вида возбудителя.
С момента поступления и до выписки пациенты не должны контактировать с иными инфекционными больными, поэтому каждого больного направляют в соответствующие отделения, например, отделение для кишечных инфекций, инфекций верхних дыхательных путей и т.д.
Приемное отделение инфекционных больниц имеет боксовую структуру для индивидуального приема каждого пациента. Предназначены эти боксы для приема и сортировки пациентов с разной патологией.
Инфекционный больной входит в отдельный бокс приемного отделения, там происходит его врачебный и сестринский осмотр и тщательная санитарная обработка, после которой пациент поступает в соответствующее лечебное отделение.
Санитарная обработка поступивших пациентов включает
1. прием душа или ванны, для тяжелых больных — обтирание кожи,
2. дезинсекцию в случае выявления педикулеза.
Осмотр на педикулез обязателен для всех поступающих в стационар. Медсестра приемного отделения внимательно осматривает одежду, волосы на голове и кожные покровы поступающего больного.
Личную одежду пациента отправляют на обработку в дезинфекционную камеру. Свою одежду пациент получает только после выписки из больницы.
В стационаре он находится в больничной одежде.
После осмотра больного и перевода его в лечебное отделение медсестра дезинфицирует приемного отделения. Из приемного отделения пациент поступает в соответствующее отделение больницы, не контактируя с другими больными. При диагностике воздушно-капельной инфекции пациента помещают в боксовое отделение, которое находится на самых верхних этажах. Отделения для воздушно-капельных инфекций располагаются на последнем этаже для того, чтобы возбудители восходящим потоком воздуха с нижних этажей не заносились на верхние.
1. Боксы могут быть открытыми, если их размещают внутри большой палаты, изолируя друг от друга перегородкой высотой 2,2 м. Такие боксы предназначены для больных скарлатиной, коклюшем, дифтерией.
2. Закрытые боксы отделяются друг от друга полной перегородкой до потолка и имеют дверь, отдельный санузел. Однако больные поступают и уходят из них через общий коридор, в котором возможно заражение корью, ветряной оспой и другой воздушно-капельной инфекцией.
В каждом инфекционном отделении предусматривается два выхода:
1. один для пациентов,
2. другой для медперсонала и посетителей.
Медицинская сестра лечебного отделения при размещении инфекционных больных по палатам должна соблюдать строгое правило, предотвращающее внутрибольничное заражение:
больного в острой фазе болезни не помещать в палату к выздоравливающим пациентам.
1. Медсестре важно следить за нумерацией больничных коек и тем, чтобы номер каждой из них соответствовал номеру предметов, относящихся к ней: судна, посуды, которые должны быть индивидуальными. Пациентам запрещается передвигать в палате койки, расстояние между которыми должно быть не менее 1 м.
2. Посуду пациента после использования необходимо кипятить с 2 % содой.
3. Обязательной стерилизации подвергаются после употребления шпатели, мензурки, пипетки и т.д.
4. Выделения пациентов при кишечных инфекциях обеззараживают в суднах или горшках хлорной известью или хлораминомдо сброса в канализацию.
5. Медицинская сестра перед проведением каждой очередной манипуляции, а также при переходе от одного пациента к другому должна тщательно вымыть руки.
6. У дверей изоляторов должны быть вывешены халаты для персонала и поставлен таз с дезинфицирующим раствором для обработки рук.
7. Стерилизация шприцев многоразового использования и прочих медицинских инструментов осуществляется централизованно в автоклавах
Большую роль играют медицинские сестры в профилактике госпитальных инфекций, когда следят за санитарно-гигиеническим состоянием палат и других помещений инфекционной больницы.
Поддерживаете ли вы инициативу ввести уголовную ответственность за спекуляцию средствами гражданской защиты?
- Да
- Нет
- Думаю, хватит и административной ответственности
Реклама у нас
Реанимация как она есть. Рассказ завотделением

В блоках отделения интенсивной терапии инфекционного стационара все равны. Каким бы ни был диагноз - менингит, пневмония, гепатит, СПИД, здесь спасают жизнь независимо от статуса пациента. В чем отличие этой реанимации от многих других? Сюда всегда пускают родственников больных и со смертью здесь сталкиваются гораздо чаще.
Спасение дорогого стоит
- Так уж случилось, что с печальными исходами реаниматологи и анестезиологи сталкиваются гораздо чаще, чем другие врачи вместе взятые. В нашем отделении остановка сердца у пациента чаще всего прогнозируема. В кардиологической реанимации в этом плане более благодарная работа. Лежит у них больной с инфарктом, в какой-то момент возникает у него фибрилляция желудочков (остановка кровообращения), проводится дефибрилляция - и все хорошо. У нас сложнее: мы спасаем больных с полиорганной недостаточностью (недостаточность сразу нескольких функциональных систем), тяжелыми поражениями. Один из примеров - больной с септическим шоком, находящийся на больших дозах препаратов, стимулирующих сердечную деятельность. Ты прекрасно понимаешь, что если произойдет остановка сердечной деятельности, восстановить ее не удастся, - говорит Александр Валерьевич.
За 15 лет работы анестезиологом и реаниматологом о смерти пациента Александр Сушко привык сообщать родственникам без лишних эмоций. Исключения составляют лишь дети - сказать родителям, что ребенок умер, всегда крайне сложно.
Стоит ли говорить, что пребывание в реанимации стоит колоссальных средств как бюджету города или страны, так и родственникам. Вести сегодня бой за жизнь пациента без денег нереально.
- У нас был больной с сепсисом и септическим шоком, тяжелой пневмонией, полиорганной недостаточностью. Его родственники вложили в его спасение все, что имели - в сутки на поддержание жизни уходило до 50 тыс. грн. Забегая наперед, скажу, что спасти мужчину, увы, не удалось.
Но бывают и счастливые случаи. Буквально в прошлом году у нас лежала беременная девушка с пневмонией, которая развилась на фоне ветряной оспы. На лечение этой пациентки в сутки уходило около 10 тыс. грн. Беременность в ее случае стала не только отягчающим обстоятельством, но и спасением. Ввиду того, что материнству и детству в нашей стране уделяется пристальное внимание, большую часть затрат на лечение покрыли из городского бюджета, - рассказывает Александр Сушко.
Заведующий отделением интенсивной терапии инфекционного стационара не скрывает: бывают ситуации, когда для врачей очевидно, что пациента уже не спасти. Зачастую неблагоприятные прогнозы дают при терминальных (последних) стадиях заболеваний, когда силы организма истощены. Впрочем, живыми выходили из реанимации инфекционной больницы и такие пациенты.
- Не так давно у нас лежал больной, шансов на спасение которого не было. Масса сложнейших заболеваний, но человек выписался! Конечно, о полном выздоровлении здесь речь не идет. Но он вышел из больницы своими ногами и будет жить, - говорит Александр Сушко.
Реаниматолог добавляет, что отделение, которое он возглавляет, достаточно специфическое. Здесь лечат в том числе и ВИЧ-инфицированных, вести которых очень тяжело. И дело не только в сложной клинической задаче, но и в том, что денег на лечение у таких пациентов зачастую нет.
В реанимацию вход открыт
Удивительно, но при всей сложности диагнозов, которые звучат в реанимации инфекционного отделения, сюда всегда открыт вход родственникам больных.
- Беда всех реанимаций - не пускать родственников к больному. Я считаю, что это недопустимо! У нас, наверное, единственное отделение в городе, где родственникам обеспечен доступ в реанимацию. А как иначе? Они должны видеть, что о больном заботятся, для его спасения делают все возможное. А не пускают тогда, когда не хотят что-то показывать. В 99,9 % случаев родственники не мешают. Главное - объяснить им, что ты делаешь. Присутствие родственников мне выгодно - они должны видеть, что делают и как. Они потом не смогут сказать, что их выставили за дверь, а за ней неизвестно что происходило. Пусть подержат близкого за руку, поцелуют, прикоснутся - легче станет всем. Глупости, что родственники могут принести инфекции. Домашняя флора гораздо безобиднее внутрибольничной. Нам повезло - у нас внутрибольничной флорой пациенты никогда не заражались. Связано это и с тем, что в нашем отделении инфекционный контроль поставлен на высший уровень - это доскональная обработка палат и боксов, - говорит Александр Сушко.
Несмотря на безупречную дезинфекцию, медперсонал всегда рискует заразиться от больного. И причина тому не только халатность, но и сам рабочий процесс.
Жизнь без мозга
Самые сложные случаи в практике Александра Сушко связаны, как правило, с пневмониями. Однажды молодого парня в реанимации спасали месяц от двусторонней пневмонии. Усложнял ситуацию тот факт, что в отделении на тот момент не было ни одного аппарата искусственной вентиляции легких (ИВЛ). Людей спасали, подавая кислород через маску.
Сложно наблюдать и за пациентами, у которых фиксируют смерть мозга. Ныне такие случаи пристально рассматриваются в свете принятия закона о трансплантации органов. Однако не всегда родственники дают на это согласие.
- Недавно в нашем отделении была подтвержденная смерть мозга. Мы вызвали из области бригаду трансплантологов, но родственники согласия на забор органов не дали. Мы поддерживали больного, сколько могли, но при смерти мозга долго не живут. По факту это мертвый человек, которому можно поддерживать дыхание и сердечную деятельность - до тех пор, пока от осложнений не умрет, - говорит Александр Сушко.
Реаниматолог не скрывает: ему хотелось бы верить в жизнь после смерти.
- В очередной раз задумался об этом, спасая ВИЧ-инфицированного наркомана без определенного места жительства. Никто из родственников к нему ни разу не пришел. Мы лечили его за счет медикаментов, имеющихся в отделении. Забегая наперед, скажу, что этот пациент умер, потому что был в крайне тяжелом состоянии. Но хочется верить, что это зачтется и где-то еще есть жизнь.
Неблагодарный труд
В это сложно поверить, но медиков, которые ежедневно борются за жизнь пациентов в реанимациях, за это не благодарят.
- Но я и не жду - за время спасения близкого родственники истощаются морально и материально. Им не до благодарностей, - резюмирует Александр Валерьевич.
Впрочем, в смерти пациента завотделением интенсивной терапии тоже никогда не винили. По его мнению, этому способствует то, что он предельно откровенен.
А еще Александр Сушко убежден, что 50 % успешного лечения пациента - заслуга среднего и младшего медперсонала. Увы, медсестер и санитарок, на которых ложится основной груз по уходу за больными, ныне массово сокращают.
- Люди, которые принимают такие решения, никогда не лечились в больницах на общих основаниях. Если бы они попали в медучреждение как простые смертные, они бы поняли, что такое, когда на 40 больных всего одна медсестра. Такова сейчас картина в нашем терапевтическом отделении, где медсестры валятся с ног. Не лучше ситуация и в остальных отделениях…
Если вы заметили ошибку, выделите необходимый текст и нажмите Ctrl+Enter, чтобы сообщить об этом редакции.
УТВЕРЖДАЮ
Министр здравоохранения Российской Федерации
УТВЕРЖДАЮ
Руководитель Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека
М.А. Мурашко
А.Ю. Попова
Временные методические рекомендации
ПРОФИЛАКТИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ НОВОЙ КОРОНАВИРУСНОЙ ИНФЕКЦИИ (2019-nCoV)
Версия 1 (29.01.2020)
Введение
1. Этиология и патогенез…. . 2
2. Эпидемиологическая характеристика…. 4
3. Диагностика коронавирусной инфекции . 6
3.1. Алгоритм обследования пациента с подозрением на новую
коронавирусную инфекцию, вызванную 2019-nCoV…. 6
3.2. Клинические особенности коронавирусной инфекции . 9
3.3. Лабораторная диагностика коронавирусной инфекции . 10
4. Лечение коронавирусной инфекции . 12
4.1. Этиотропная терапия…. 12
4.2. Патогенетическая терапия…. 14
4.3. Симптоматическая терапия . 17
4.4. Особенности клинических проявлений и лечения заболевания у
детей…. 17
4.4.1. Особенности клинических проявлений…. 17
4.4.2. Особенности лечения…. 20
4.5. Терапия неотложных состояний при коронавирусной инфекции…. 24
4.5.1. Интенсивная терапия острой дыхательной недостаточности….
4.5.1.1 Проведение неинвазивной и искусственной вентиляции легких….
4.5.1.2 Проведение экстракорпоральной мембранной оксигенации….
4.5.2. Лечение пациентов с септическим шоком…. 26
5. Профилактика коронавирусной инфекции…. 27
5.1. Специфическая профилактика коронавирусной инфекции…. 27
5.2. Неспецифическая профилактика коронавирусной инфекции…. 28
5.3. Медикаментозная профилактика коронавирусной инфекции…. 30
6. Маршрутизация пациентов и особенности эвакуационных мероприятий больных или лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.1. Маршрутизация пациентов и лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.2. Особенности эвакуационных мероприятий больных или лиц с подозрением на новой коронавирусную инфекцию, вызванную 2019— nCoV, и общие принципы госпитализации больного, подозрительного на заболевание коронавирусной инфекцией . 34
Приложение 1-4. 44
1
ВВЕДЕНИЕ
Появление в декабре 2019 г. заболеваний, вызванных новым коронавирусом (2019-nCoV), поставило перед специалистами в области охраны здравоохранения и врачами трудные задачи, связанные с быстрой диагностикой и клиническим ведением больных c этой инфекцией. В настоящее время сведения об эпидемиологии, клинических особенностях, профилактике и лечении этого заболевания ограничены. Известно, что наиболее распространенным клиническим проявлением нового варианта коронавирусной инфекции является пневмония, у значительного числа пациентов зарегистрировано развитие острого респираторного дистресс— синдрома (ОРДС).
Рекомендации, представленные в документе, в значительной степени базируются на фактических данных, опубликованных специалистами ВОЗ, китайского и американского центра по контролю за заболеваемостью, а также Европейского Центра по контролю за заболеваемостью в материалах по лечению и профилактике этой инфекции.
Методические рекомендации предназначены для врачей лечебно— профилактических учреждений инфекционного профиля, а также врачей— реаниматологов отделений интенсивной терапии инфекционного стационара.
1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Коронавирусы (Coronaviridae) – это большое семейство РНК— содержащих вирусов, способных инфицировать человека и некоторых животных. У людей коронавирусы могут вызвать целый ряд заболеваний – от легких форм острой респираторной инфекции до тяжелого острого респираторного синдрома (ТОРС). В настоящее время известно о циркуляции среди населения четырех коронавирусов (HCoV-229E, -OC43, -NL63 и —
HKU1), которые круглогодично присутствуют в структуре ОРВИ, и, как правило, вызывают поражение верхних дыхательных путей легкой и средней тяжести.
По результатам серологического и филогенетического анализа коронавирусы разделяются на три рода: Alphacoronavirus, Betacoronavirus и Gammacoronavirus. Естественными хозяевами большинства из известных в настоящее время коронавирусов являются млекопитающие.
До 2002 года коронавирусы рассматривались в качестве агентов, вызывающих нетяжелые заболевания верхних дыхательных путей (с крайне редкими летальными исходами). В конце 2002 года появился коронавирус (SARS-CoV), возбудитель атипичной пневмонии, который вызывал ТОРС у людей. Данный вирус относится к роду Betacoronavirus. Природным резервуаром SARS-CoV служат летучие мыши, промежуточные хозяева – верблюды и гималайские циветты. Всего за период эпидемии в 37 странах по миру зарегистрировано более 8000 случаев, из них 774 со смертельным исходом. С 2004 года новых случаев атипичной пневмонии, вызванной SARS-CoV, не зарегистрировано.
В 2012 году мир столкнулся с новым коронавирусом MERS (MERS— CoV), возбудителем ближневосточного респираторного синдрома, также принадлежащему к роду Betacoronavirus. Основным природным резервуаром коронавирусов MERS-CoV являются верблюды. С 2012 года зарегистрировано 2494 случая коронавирусной инфекции, вызванной вирусом MERS-CoV, из которых 858 закончились летальным исходом. Все случаи заболевания географически ассоциированы с Аравийским полуостровом (82% случаев зарегистрированы в Саудовской Аравии). В настоящий момент MERS-CoV продолжает циркулировать и вызывать новые случаи заболевания.
Новый коронавирус 2019-nCoV (временное название, присвоенное Всемирной организацией здравоохранения 12 января 2020 года) представляет собой одноцепочечный РНК-содержащий вирус, относится к семейству Coronaviridae, относится к линии Beta-CoV B. Вирус отнесен ко II группе патогенности, как и некоторые другие представители этого семейства (вирус SARS-CoV, MERS-CoV).
Коронавирус 2019-nCoV предположительно является рекомбинантным вирусом между коронавирусом летучих мышей и неизвестным по происхождению коронавирусом. Генетическая последовательность 2019— nCoV сходна с последовательностью SARS-CoV по меньшей мере на 70%.
Патогенез новой коронавирусной инфекции изучен недостаточно. Данные о длительности и напряженности иммунитета в отношении 2019— nCoV в настоящее время отсутствуют. Иммунитет при инфекциях, вызванных другими представителями семейства коронавирусов, не стойкий и возможно повторное заражение.
2. ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА
Пути передачи инфекции: воздушно-капельный (при кашле, чихании, разговоре), воздушно-пылевой и контактный. Факторы передачи: воздух, пищевые продукты и предметы обихода, контаминированные 2019-nCoV.
Установлена роль инфекции, вызванной2019-nCoV, как инфекции, связанной с оказанием медицинской помощи. По состоянию на 23.01.2020 в одной из больниц г. Ухань выявлено 15 подтвержденных случаев заболевания среди врачей, контактировавших с больными 2019-nCoV.
Стандартное определение случая заболевания новой коронавирусной инфекции 2019-nCoV
Подозрительный на инфекцию, вызванную 2019-nCoV, случай:
— наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании со следующими данными эпидемиологического анамнеза:
— посещение за последние 14 дней до появления симптомов эпидемиологически неблагополучных по 2019-nCoV стран и регионов (главным образом г. Ухань, Китай);
— наличие тесных контактов за последние 14 дней с лицами, находящимися под наблюдением по инфекции, вызванной новым коронавирусом2019-nCoV, которые в последующем заболели;
— наличие тесных контактов за последние 14 дней с лицами, у которых лабораторно подтвержден диагноз 2019-nCoV.
Вероятный случай инфекции, вызванной 2019-nCoV:
— наличие клинических проявлений тяжелой пневмонии, ОРДС, сепсиса в сочетании с данными эпидемиологического анамнеза (см. выше).
Подтвержденный случай инфекции, вызванной 2019-nCoV:
1.Наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании с данными эпидемиологического анамнеза (см. выше).
2. Положительные результаты лабораторных тестов на наличие РНК 2019-nCoV методом ПЦР.
3. ДИАГНОСТИКА КОРОНАВИРУСНОЙ ИНФЕКЦИИ
3.1. АЛГОРИТМ ОБСЛЕДОВАНИЯ ПАЦИЕНТА С ПОДОЗРЕНИЕМ НА НОВУЮ КОРОНАВИРУСНУЮ ИНФЕКЦИЮ, ВЫЗВАННУЮ 2019-NCOV
Диагноз устанавливается на основании клинического обследования,
данных эпидемиологических анамнеза и результатов лабораторных исследований.
1. Подробная оценка всех жалоб, анамнеза заболевания,
эпидемиологического анамнеза. При сборе эпидемиологического анамнеза обращается внимание на посещение в течение 14 дней до первых симптомов, эпидемически неблагополучных по 2019-nCoV стран и регионов (в первую очередь г. Ухань, Китай), наличие тесных контактов за последние 14 дней с лицами, подозрительными на инфицирование2019-nCoV, или лицами, у которых диагноз подтвержден лабораторно.
2. Физикальное обследование, обязательно включающее:
— оценку видимых слизистых оболочек верхних дыхательных путей,
— аускультацию и перкуссию легких,
— пальпацию лимфатических узлов,
— исследование органов брюшной полости с определением размеров печени и селезенки,
— термометрию,
с установлением степени тяжести состояния больного.
3. Лабораторная диагностика общая:
-выполнение общего (клинического) анализа крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы;
-биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин). Биохимический анализ крови не дает какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на наличие органной дисфункции, декомпенсацию сопутствующих заболеваний и развитие осложнений, имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования;
-исследование уровня С-реактивного белка (СРБ) в сыворотке крови. Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при пневмонии;
— пульсоксиметрия с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии. Пульсоксиметрия является простым и надежным скрининговым методом, позволяющим выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке и оценивать ее эффективность;
— пациентам с признаками острой дыхательной недостаточности (ОДН) (SрO2 менее 90% по данным пульсоксиметрии) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата;
— пациентам с признаками ОДН рекомендуется выполнение коагулограммы с определением протромбинового времени, международного нормализованного отношения и активированного частичного тромбопластинового времени.
4. Лабораторная диагностика специфическая:
4. ЛЕЧЕНИЕ КОРОНАВИРУСНОЙ ИНФЕКЦИИ
Читайте также:


