Что такое остеомиелит малоберцовой кости
Что такое остеомиелит?
Остеомиелит представляет собой инфекцию кости, чаще всего вызываемую бактериями, реже другими типами патогенных микроорганизмов, часто достигающих кости через кровь. Остеомиелит может быть острым или хроническим и определяется как таковой в первую очередь на основании патологической картины ткани, а не продолжительности инфекции. Наиболее распространенной причиной остеомиелита, острого или хронического, является золотистый стафилококк как у детей, так и у взрослых.
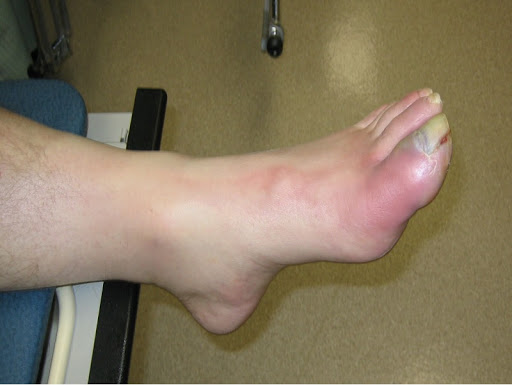
При инфицировании костной ткани часто развивается отек ее мягкой внутренней части (костного мозга). Отекшая внутренняя часть начинает давить на твердую внешнюю стенку кости, приводя к передавливанию кровеносных сосудов костного мозга, в результате чего приток крови к кости снижается или прекращается.
Без достаточного поступления крови возможно отмирание участков костной ткани. Инфекции таких отмерших участков костной ткани сложны в лечении, поскольку в эти участки не проникают естественные клетки организма, специализирующиеся на защите от инфекций, а также антибиотики.
Инфекция также может распространиться за пределы кости и привести к образованию гнойных скоплений (абсцессов) в близлежащих мягких тканях, например, мышечной ткани. Абсцессы иногда самостоятельно прорываются через кожу.
Классификация
Существует два типа остеомиелита, которые более дифференцированы по отношению к профилю, представленному костной тканью, чем по продолжительности самой инфекции:
- Острый остеомиелит, связанный с воспалительными изменениями костей, вызванными патогенными бактериями, симптомы которых обычно появляются через две недели после заражения.
- Хронический остеомиелит представляет собой некроз кости, то есть гибель части костной ткани.
Дальнейшие классификации остеомиелита основаны на предполагаемом механизме инфицирования: например, если он передается через кровь или в результате прямого проникновения бактерий в кость вследствие инфицирования прилегающих мягких тканей или открытой раны.
Причины остеомиелита
Остеомиелит вызывается различными инфекционными агентами. Когда костный мозг (мягкая ткань внутри кости) заражается, он набухает и оказывает давление на кровеносные сосуды в кости, вызывая их разрушение. Найденные микроорганизмы различаются в зависимости от возраста пациентов:
- Бактерии золотистого стафилококка (Staphylococcus aureus) являются наиболее частой причиной острого и хронического остеомиелита у взрослых и детей.
- Стрептококк группы А (пневмококк и К. kingae) являются другими двумя наиболее распространенными патогенными микроорганизмами у детей.
- Стрептококковые инфекции группы В встречаются в основном у новорожденных.
- У взрослых золотистый стафилококк является наиболее распространенным патогеном в кости, связанным с протезными инфекциями.
- Другие возможные микроорганизмы: Staphylococcus epidermidis, Pseudomonas aeroginosa, Serratia marcescens и Escherichia coli.
- Кроме того, грибковые и микобактериальные инфекции также были зарегистрированы у пациентов с остеомиелитом, но они остаются редкими и обычно встречаются у пациентов с нарушенной иммунной функцией (иммунодефицит).
- Есть редкие случаи паразитарной инфекции (эхинококкоз).
- В контексте травмы инфекция очень часто связана с несколькими микроорганизмами.
Механизм действия, который вызывает хронический остеомиелит, заключается в следующем: бактерии прилипают к кости и образуют биопленку, в которой они становятся менее чувствительными не только к иммунной системе пациента, но и к антибиотикам.
Золотистый стафилококк часто поражает госпитализированных людей, поэтому это называется внутрибольничной инфекций — микробом, который поражает больного в результате его госпитализации или посещения лечебного учреждения. Таким образом, инфекция золотистого стафилококка может заражать человека во время установки катетера, протеза или зонда.
Люди, наиболее подверженные риску острого остеомиелита, — это дети, которые чаще поражаются из-за роста областей длинных костей, которые сильно васкуляризируются и подвержены даже незначительным травмам. Более половины случаев острого гематогенного (переносимого с кровью) остеомиелита у детей приходится на пациентов в возрасте до пяти лет. Напротив, хронический остеомиелит у детей встречается очень редко.
Факторами риска, а именно предрасположенностью к остеомиелиту, являются в основном:
- диабет 2 типа;
- заболевание периферических сосудов.
По мере прогрессирования этих состояний заболеваемость хроническим остеомиелитом среди населения увеличивается.
Симптомы остеомиелита
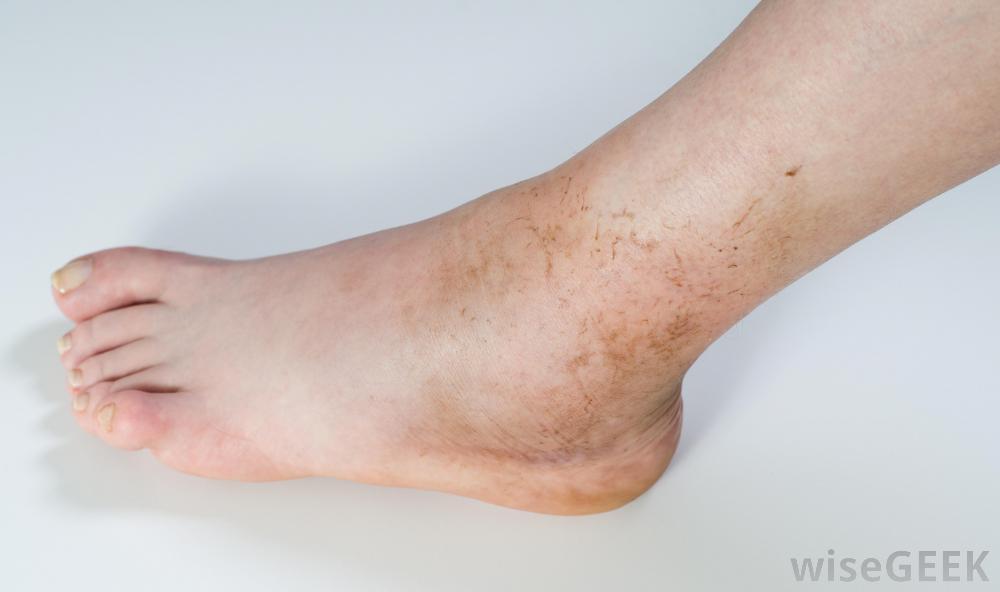
Симптомы острого остеомиелита:
- лихорадка (высокая температура);
- раздражительность;
- местная эритема (покраснение);
- отек;
- чувствительность зараженной кости.
Симптомы хронического остеомиелита:
- часто вторичный по отношению к открытым переломам;
- хроническая боль;
- плохое заживление ран;
- общее недомогание;
- иногда жар.
Симптомы остеомиелита могут быть неспецифичными, и их трудно распознать. Идентификация рассматриваемой бактериальной инфекции не всегда проста, поскольку посевы крови, позволяющие обнаружить их, оказываются положительными только в половине случаев.
Осложнения
Основные осложнения остеомиелита включают:
- Смерть кости (остеонекроз). Инфекция кости может препятствовать циркуляции крови внутри кости, что приводит к ее смерти. Для того чтобы антибиотики помогли, необходимо хирургически удалить отмершие части кости.
- Септический артрит. Иногда инфекция в костях может распространиться на близлежащие суставы.
- Плохой рост. Если остеомиелит возникает в мягких тканях, называемых ростовыми пластинами, на любом конце длинных костей рук или ног, это может повлиять на нормальный рост костей и суставов детей.
- Рак кожи. Если при остеомиелите образовалась открытая рана, которая выделяет гной, существует высокая вероятность того, что на окружающей коже появится плоскоклеточный рак.
Диагностика
Остеомиелит можно заподозрить на основании симптомов и по результатам медицинского осмотра. Например, врачи могут подозревать остеомиелит у больного со стойкой болью в определенном участке кости, сопровождающейся или не сопровождающейся лихорадкой, предъявляющего жалобы на практически постоянную усталость.
Если врачи подозревают остеомиелит, они проводят анализы крови для выявления воспаления, определяя один из следующих показателей:
- скорость оседания эритроцитов (СОЭ — анализ, который заключается в измерении скорости, с которой эритроциты оседают на дно пробирки с кровью);
- уровень С-реактивного белка (белок, циркулирующий в крови, резко повышается в случае воспаления).
Повышенные показатели СОЭ и уровня С-реактивного белка обычно указывают на наличие воспаления. Кроме того, в результатах анализа крови часто выявляют повышение количества лейкоцитов. Однако для диагностики остеомиелита результатов таких анализов крови недостаточно, хотя результаты в пределах нормы, говорящие о незначительном воспалении или полном его отсутствии, снижают вероятность остеомиелита.
Рентген позволяет обнаружить характерные признаки остеомиелита, но в ряде случаев это возможно только спустя 2–4 недели после появления первых симптомов.
В случае сомнительных результатов рентгенологического исследования или тяжелых симптомов проводится компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). С помощью КТ и МРТ можно определить инфицированные участки или суставы и обнаружить инфекцию соседних тканей, например, абсцессы.
Для диагностики инфекции кости и определения микроорганизмов-возбудителей врачи могут взять на анализ образцы крови, гноя, синовиальной жидкости или самой костной ткани. Как правило, при остеомиелите позвоночника образцы костной ткани извлекают с помощью иглы или в ходе хирургического вмешательства.
Лечение остеомиелита
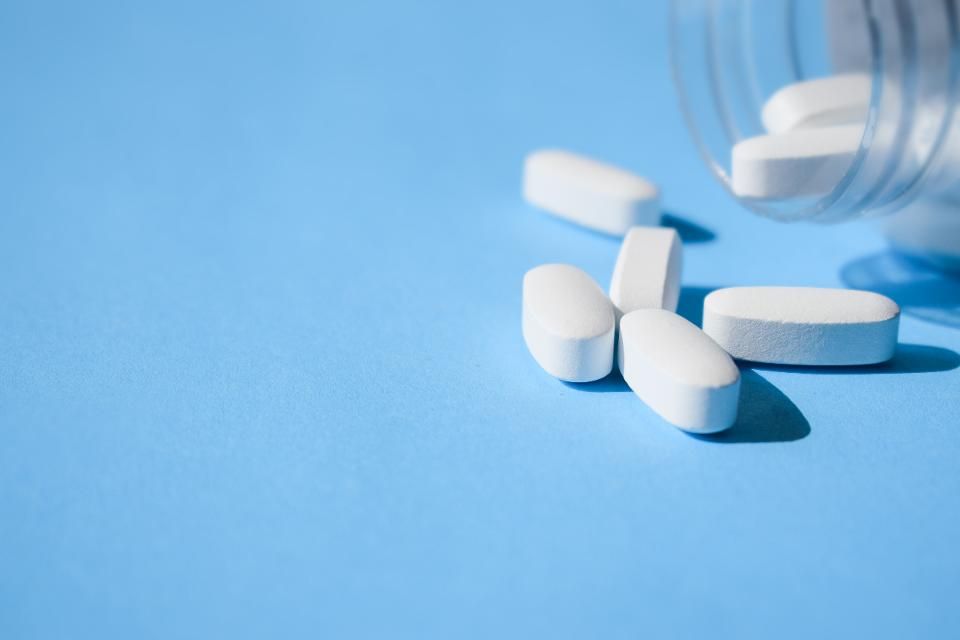
Наиболее эффективным средством лечения детей и взрослых, у которых в недавнее время была инфекция кости, распространившаяся с кровотоком, являются антибиотики. Если определить бактерию-возбудителя инфекции не представляется возможным, применяют антибиотики, эффективные в отношении золотистого стафилококка и многих других типов бактерий (антибиотики широкого спектра действия).
В зависимости от тяжести течения инфекции, антибиотики могут вводить в вену (внутривенно) в течение 4–8 недель. Затем переходят на прием антибиотиков внутрь в течение более длительного периода времени в зависимости от реакции на них пациента. Лечение некоторых больных хроническим остеомиелитом может предусматривать прием антибиотиков в течение нескольких месяцев.
Если обнаружена или подозревается грибковая инфекция, необходимо лечение противогрибковыми препаратами в течение нескольких месяцев. Если инфекция обнаружена на ранних этапах, хирургическое вмешательство обычно не требуется.
У взрослых больных с бактериальным остеомиелитом позвонков антибиотикотерапия обычно длится от 4 до 8 недель. Иногда возникает необходимость в постельном режиме, и больному может потребоваться использовать корсет. Для дренирования абсцессов или укрепления пораженных позвонков (чтобы не допустить сминания позвонков и, как следствие, поражения близлежащих нервов, позвоночного столба или кровеносных сосудов) может потребоваться хирургическое вмешательство.
Если остеомиелит развивается вследствие инфекции близлежащих мягких тканей, сложность лечения возрастает. Обычно проводится хирургическая операция для удаления отмершей ткани и кости, образовавшиеся полости заполняются здоровой кожей или другой тканью. Затем проводится лечение инфекции с помощью антибиотиков. Антибиотики широкого спектра действия необходимо принимать более 3 недель после хирургического вмешательства.
При наличии абсцесса обычно требуется хирургическое вмешательство для его удаления. Также хирургическое вмешательство показано больным со стойкой температурой и снижением массы тела.
Прогноз
При лечении клинический исход острого остеомиелита в целом хороший.
Прогноз неутешителен для людей с длительным (хроническим) заболеванием. Симптомы могут появляться и исчезать годами, даже при хирургическом вмешательстве. Может потребоваться ампутация, особенно у людей с диабетом или плохим кровообращением.
Прогноз для людей с протезной инфекцией частично зависит от:
- здоровья человека;
- типа инфекции;
- того можно ли зараженный протез удалить без проблем.
Можно ли предотвратить остеомиелит?
Самый простой способ предотвратить остеомиелит — сохранять кожу чистой. Все порезы и раны, особенно глубокие, должны быть тщательно очищены. Моте раны водой с мылом, держите их под проточной водой не менее пяти минут подряд, чтобы тщательно их промыть и удалить любую грязь.
Чтобы сохранить чистоту раны после промывки, накройте ее стерильной марлей или чистой тканью. Вы можете нанести заживляющий безрецептурный антибактериальный крем на рану, но самое главное, чтобы он был хорошо очищен. Раны должны начать заживать в течение первых 24 часов и полностью зажить в течение недели.
Рана, для заживления которой требуется больше времени и/или которая вызывает сильную боль, должна быть осмотрена специалистом.
И, как и при многих инфекциях, родители и дети должны тщательно и часто мыть руки, чтобы предотвратить распространение микробов. Дети также должны своевременно проходить необходимые вакцинации.
Остеомиелит – это гнойно-некротическое воспаление кости, костного мозга, окружающих мягких тканей. Патологию вызывают гноеродные бактерии, чаще всего возбудителем является золотистый стафилококк, гемолитический стрептококк, кишечная, синегнойная палочка, при контактном типе заболевания в очаге бактериемии высевается смешанная флора. Наиболее распространен остеомиелит бедра, большеберцовой кости, а также встречается множественное поражение опорно-двигательного аппарата, приводящее к склерозированию тканей и необратимой деформации скелета.
Причины и факторы риска

Недуг развивается при непосредственном попадании гноеродных микроорганизмов в кости нижних конечностей. Инфекция распространяется гематогенным, контактным путем, возникает после перенесенных оперативных вмешательств, получения открытых переломов, огнестрельных ранений, глубокого нагноения окружающих мягких волокон.
Причиной гнойного поражения костей может послужить туберкулез, бруцеллез, сифилис, разрыв, сдавливание периферических кровеносных сосудов, термические ожоги, обморожения, перенесенный грипп, вирусные заболевания. Патология встречается у новорожденных младенцев вследствие внутриутробного заражения бактериальной инфекцией от больной матери.
Факторы риска появления острого и хронического остеомиелита бедренной кости:
- длительное голодание, соблюдение строгой диеты;
- кахексия;
- ослабленный иммунитет;
- наличие хронических источников инфекции в организме: кариес, тонзиллит, панариций, абсцесс;
- сахарный диабет;
- частые стрессы, переутомление;
- склонность к аллергическим реакциям.
При эндогенном пути распространения инфекции бактерии проникают в костные структуры вместе с током крови из очагов бактериемии, при экзогенном – внедряются извне через открытые раны, после проведения остеосинтеза, эндопротезирования.
Классификация
По характеру течения разделяют острый, хронический и атипичный остеомиелит. С учетом пути инфицирования – эндогенный и экзогенный. В зависимости от вида возбудителя заболевание делят на специфическое и неспецифическое.
В первом случае причиной воспаления является золотистый стафилококк, стрептококк, кишечная палочка, протеи, реже – простейшие грибки и смешанная флора. Неспецифический остеомиелит развивается при наличии в организме палочки Коха, бледных спирохет, бруцелл и т. п.
Классификация остеомиелита в зависимости от тяжести течения:
- Легкая форма (местный) – симптомы выражены умеренно.
- Тяжелая (септико-пиемический) развивается стремительно, проявляется остро.
- Адинамическая форма (токсический) отличается молниеносным течением, признаки токсикоза возникают уже через сутки.
По распространенности патологического процесса различают моноосалльный и полиосалльный остеомиелит.
Классификация патологии по фазам клинического течения:
- активная характеризуется образованием свища;
- фаза обострения – присутствуют признаки местного и общего воспаления;
- фаза стойкой ремиссии – нет свищей, симптомов воспалительного процесса.
На ранних этапах патология имеет различные проявления, клиническая картина зависит от способа заражения костей и мягких тканей, на более поздних стадиях недуг протекает одинаково.

У большинства пациентов заболевание выявляют в острой форме, оно заканчивается полным выздоровлением, если было вовремя проведено лечение.
При осложненном характере патология становится рецидивирующей (в 30% случаев), течение болезни характеризуется периодами ремиссий и обострений. Сроки перехода колеблются от 4 недель до 2 месяцев.
При инфицировании костной ткани организм начинает усиленно вырабатывать иммунные комплексы, лейкоциты скапливаются у основного очага, выделяют литические ферменты для разрушения стенок бактерий, но вместе с этим происходит растворение костной структуры. Поврежденные ткани гноятся, некротические массы попадают в костный мозг, кровеносные сосуды. Больного беспокоят ноющие боли в ноге, появление единичных или множественных незакрывающихся свищей на коже.
Через месяц образуется секвестр – полость из отмерших фрагментов внутри здоровой кости, заключенная в покровные ткани. Таким образом, формируется хронический гнойный очаг, который при создании благоприятных условий рецидивирует. Латентное течение может наблюдаться от нескольких недель до нескольких лет. Перед обострением свищевые отверстия закрываются, снова нарастают интенсивные боли, воспаление, гипертермия.
Отсутствие острого воспаления на начальном этапе встречается при атипичных видах остеомиелита: склерозирующем, альбуминозном, антибиотическом, абсцессе Броди или при выраженном иммунодефиците.
Признаки острого остеомиелита нарастают постепенно. Заболеванию предшествует простуда, механическая травма конечности, перелом или хирургическое вмешательство. Первые изменения на рентгенографических снимках обнаруживаются только спустя 2–3 недели после инфицирования костей нижних конечностей и окружающих мягких тканей. По результатам диагностического исследования выявляется отслойка надкостницы, разрежение и деминерализация тканей.
Степень проявления клинических симптомов зависит от пути проникновения инфекции, вирулентности возбудителя, распространенности воспалительного процесса, возраста человека и состояния его иммунной системы.
При остром гематогенном остеомиелите очаг бактериемии локализуется в метафизе, эпифизарной области трубчатых костей бедра и оттуда распространяется по всей костной ткани. Такая форма заболевания встречается наиболее часто, по данным медицинской статистики, в 70–80% диагностируется у маленьких детей.
У ребенка до 1 года наблюдается деструкция зон роста, патологический процесс чаще всего прогрессирует в дистальных отделах бедренной, проксимальных большеберцовой, костях стопы и таза. Первичной причиной может послужить заражение кожи, откуда бактерии попадают в кровь и разносятся по организму.

Такая форма остеомиелита развивается после получения открытых и оскольчатых механических травм конечности. В рану проникают болезнетворные микроорганизмы из-за сильного загрязнения, неудовлетворительной антисептической обработки, в группе риска находятся пациенты с ослабленным иммунитетом, страдающие хроническими заболеваниями, получившие травму с раздроблением кости, повреждением мышц, связок, кровеносных сосудов и нервных окончаний.
Посттравматический остеомиелит большеберцовой кости протекает в рецидивирующей форме. Когда воспалительный процесс распространяется на костные структуры, у пациента нарастают симптомы интоксикации, беспокоит лихорадка, слабость. Однако зона воспаления в большинстве случаев ограничивается областью перелома и редко распространяется на дальние отделы костей.
После получения ранения в области повреждения формируется гнойно-некротический очаг, края тканей гиперемированы, отечные, покрыты серым налетом, гнойного экссудата может не быть.
Размножению гнилостной микрофлоры способствует сильное загрязнение раны землей, образование некротизированных карманов. Постепенно патологический процесс затрагивает надкостницу, трубчатые кости и мозговое вещество, формируя очаги хронической инфекции.
В случае перелома после огнестрельного ранения в ране вокруг костных осколков, инородных тел скапливаются некротические массы, мозговой канал не повреждается. Это происходит на фоне стремительного гнилостного распада, выраженного отека ноги, высокой температуры, сильной боли.
Симптомы хронического послеоперационного остеомиелита костей голени, коленных суставов, ТБС могут диагностироваться после проведенного ранее хирургического вмешательства. Провоцирует развитие патологического воспаления нарушение правил асептики, плохая обработка раневой поверхности, установка аппарата Илизарова, эндопротезирование.
Нагноение локализуется в области, где выполнялась операция, по ходу металлических спиц, штифтов, пластин, болтов. Формируется абсцесс, после вскрытия которого остается свищевое отверстие, обеспечивающее отток гноя. Перфорация нарыва приводит к улучшению общего самочувствия больного, уменьшению отечности, но свищи самостоятельно не закрываются.

Такой остеомиелит протекает в острой форме, первичным инфекционным очагом служат мягкие ткани, трофические язвы, пролежни и т. п. Гнойный процесс довольно долго наблюдается в подкожной клетчатке, мышцах, при поражении костей нарастает отек, гиперемия дермы, нарушается общее состояние больного, образуются свищи, беспокоят сильные боли в ноге.
Контактный остеомиелит чаще всего затрагивает пальцы стоп, нижние конечности, фаланги находятся в неестественном положении, их подвижность ограничена из-за болевого синдрома и мышечного спазма.
Заболевание может поражать поверхностные слои скелета, имеет четкую локализацию, генерализованная инфекция встречается в единичных случаях.
Симптомы
Местная форма гематогенного остеомиелита характеризуется повышением температуры тела до 39°, состояние больного средней тяжести, признаки общей интоксикации выражены умеренно. Под мягкими тканями прощупывается поднадкостичный абсцесс, кожа сверху красная, горячая на ощупь. Со временем гнойник вскрывается, образуя свищевые ходы, межмышечную флегмону.
При септической форме гематогенного остеомиелита температура сразу поднимается до очень высоких отметок, тошнота, рвота, понос, общая слабость появляются с первых дней болезни. Развивается острый болевой синдром, конечность находится в неестественном положении, движения резко ограничены.
Быстро нарастает отек, который распространяется на другие отделы ноги, кожа гиперемирована, горячая на ощупь. Если поднадкостичный абсцесс вскрывается и гнойное отделяемое истекает в мягкие ткани, нередко развивается реактивный артрит близлежащих суставов. Довольно часто патология сопровождается атипичными переломами, вывихами. У детей в дальнейшем может происходить деформация костей, нарушение роста конечности.
Токсическая форма остеомиелита прогрессирует молниеносно, интоксикация организма проявляется в первые сутки. Отмечаются признаки тяжелого токсикоза: обморок, потеря сознания, судороги, менингеальные симптомы, гипотермия. Местное гнойное воспаление образоваться не успевает, больной погибает в течение нескольких дней из-за осложнений со стороны внутренних органов.
При гнойном воспалении костей бедра в патологический процесс вовлекается тазобедренный сустав: конечность отекает, человеку больно ходить, совершать любые движения. Дискомфортные ощущения локализуются по всей передней и внутренней поверхности бедренной, ягодичной области.
Прием обезболивающих препаратов не дает результата, постоянно держится повышенная температура от 37,5 до 39,5° в зависимости от формы недуга.
Если остеомиелит костей тазобедренного сустава протекает в запущенной стадии, формируются единичные или множественные свищи в паховой области живота, на ягодицах. После вскрытия абсцессов состояние пациента улучшается.

Остеомиелит голени – это гнойное воспаление большеберцовой и малоберцовой кости. В 80% патология поражает один из отделов, а затем распространяется на всю поверхностей скелета голени, коленный сустав и голеностоп.
Больной не может опираться на поврежденную конечность: любые движения вызывают сильную боль, заставляют принимать специфические позы. По мере формирования поднадкостичного абсцесса на ноге становятся видны участки уплотнения, покраснения кожи, одновременно нарастают симптомы общей интоксикации организма.
Если лечение остеомиелита не было проведено на ранней стадии, гнойник вскрывается, а его содержимое выходит наружу через свищевые ходы.
Заболевание переходит в хроническую стадию, периодически случаются рецидивы с развитием острых симптомов.
Остеомиелит бедренных костей чаще всего диагностируется у детей дошкольного возраста и подростков 10–15 лет, протекает в острой форме и составляет около 10% всех форм болезни. Болевые ощущения распространяются на коленный сустав, наблюдается развитие реактивного артрита. Нередко случаются дистензионные вывихи из-за растяжения синовиальной капсулы и скопления большого количества серозной жидкости.
Патологические процессы развиваются очень стремительно, через 1–2 месяца могут наблюдаться необратимые деструктивные изменения в плотных тканях, атипичные переломы.
При остеомиелите костей берцовых гнойное воспаление распространяется на голеностопный сустав. Конечность в области икр сильно отекает, краснеет, попытка опереться или совершить вращательные движения вызывают нестерпимую боль. Свищи могут открываться гораздо ниже основного очага, после перфорации абсцессов припухлость уменьшается, общее состояние больного становится удовлетворительным.
Остеомиелит колена вызывает образование сильного отека в синовиальном соединении, развитие признаков инфекционного артрита со скоплением серозного или гнойного экссудата. Подвижность в суставе ограничена, кожа сверху блестящая, гладкая, горячая на ощупь, красного или синюшного оттенка с выраженным сосудистым рисунком.
При хроническом течении могут поражаться большеберцовые кости, появляться свищи в области колена, выше и ниже очага инфекции. Вместе с гнойными массами выходят секвестры, скопившаяся синовиальная жидкость.

Остеомиелит пятки чаще всего протекает в хронической форме и может не иметь первичных острых симптомов. Причиной патологии служат диабетические язвы стоп, тромбофлебит, атеросклеротическое повреждение сосудов, механические травмы, алкогольная интоксикация.
Проявляется остеомиелит кости и мягких тканей пяточной области образованием глубокой эрозии, постепенно превращающейся в язву. На ее дне видна надкостница, после воспаления которой начинают скапливаться гнойные массы, способные поразить более глубокие слои костных тканей, диафиз.
Выраженных болей может не быть, особенно у пациентов с сахарным диабетом, облитерирующими заболеваниями нижних конечностей, страдающих снижением чувствительности ног, нарушением проходимости сосудов. Поэтому очаг патологии замечают, только когда он начинает гноиться, на стопе, голени формируются свищи, воспаляются голеностопные и более мелкие суставы.
Воспалительный процесс локализуется с подошвенной стороны стопы, у основания пальцев. Патология диагностируется при сахарном диабете и сосудистых заболеваниях нижних конечностей.
Первичные гнойные язвы мягких тканей способствуют проникновению инфекции в костные структуры, развитию остеомиелита.
Методы диагностики
Установить правильный диагноз бывает сложно, особенно при септической и адинамической форме заболевания. Нередко пациентов лечат от ревматизма, пневмонии, артритов, неврологических расстройств.
При осмотре больного врач проводит пальпацию пораженной конечности, отмечает усиление болей, мышечные контрактуры при попытке совершить какие-либо движения. Важное значение имеет рентгенография. На начальных стадиях остеомиелита (14–21 день) снимки фиксируют утолщение и деформацию мягких тканей, позже выявляются абсцессы, межмышечные флегмоны, полости в костях, окруженные склерозированными структурами, сужение мозгового канала.
Рентген не всегда позволяет получить достоверную клиническую картину заболевания, поэтому дополнительно проводят компьютерную томографию. Данный метод диагностики помогает выявить и оценить степень распространенности воспаления, определить наличие и локализацию секвестров.
Для распознавания возбудителя инфекционного процесса делают бактериологический посев гнойного отделяемого. По результатам анализа подбирают наиболее эффективные антибиотики, к которым чувствительны болезнетворные микроорганизмы.
Лечение остеомиелита

Необходимо как можно раньше начать антибактериальную, дезинтоксикационную, симптоматическую терапию, назначить прием витаминов, иммуномодуляторов, физиотерапевтические процедуры, соблюдение специальной диеты.
Хронический остеомиелит, не поддающийся консервативному лечению, требует оперативного вмешательства путем трепанации поврежденной кости, удаления секвестров, расширения, промывания диафиза и установки проточного дренажа для выполнения орошения кости антибиотиками в постоперационный период.
Пациента в обязательном порядке помещают в стационар, конечность иммобилизуют. В домашних условиях необходимо уложить человека в горизонтальное положение, обеспечить покой и вызвать скорую помощь.
Самостоятельно принимать антибиотики противопоказано, так как неправильная дозировка лекарственных средств приводит к выработке устойчивости бактериальной микрофлоры к определенной группе препаратов, вызывает нечеткое проявление симптомов, что значительно затрудняет диагностику.
Для снятия острого воспаления применяют антибиотики группы пенициллинов, цефалоспоринов. Уменьшить болевой синдром помогают нестероидные противовоспалительные средства (Нурофен, Диклофенак, Мелоксикам). Одновременно нужно лечить первичное заболевание у профильных специалистов.
Антибактериальная терапия остеомиелита не всегда позволяет купировать воспалительный процесс. Добиться лучших результатов позволяет хирургическое дренирование абсцессов: следует удалить отмершие части кости, секвестры, свищи, ввести антибиотики непосредственно в мозговой канал.

Дополнительные способы лечения остеомиелита назначают с 7–14 дня после проведения операции. К наиболее эффективным процедурам относится:
- электрофорез;
- УВЧ;
- гипербарическая оксигенация;
- лечебная гимнастика;
- УФ-облучение.
Прогноз остеомиелита костей бедра, голени и стопы зависит от степени тяжести патологии, возраста пациента, вирулентности возбудителя инфекции, своевременно проведенного лечения. Наиболее высокий риск развития осложнений у больных, страдающих хронической формой заболевания, а самый благоприятный — при первичном остром воспалении. Запущенный остеомиелит может стать причиной сепсиса, почечной недостаточности, приводит к инвалидности, поражению сердечно-сосудистой системы, деформации и нарушению роста конечности, летальному исходу.
Читайте также:


