Что такое перелом ключевой кости


Лучевая кость руки – это парная кость в предплечье, которая распложена рядом с локтевой костью. Перелом лучевой кости можно получить в любое время года и суток, при любых обстоятельствах. Часто он бывает во время ДТП, при занятии спортом или падении велосипеда или с лестницы – особенно у пожилых людей. Очень велик риск такой травмы, если упали на прямую руку.
Еще одна причина, которая может привести к перелому – остеопороз. При этом заболевании кости становятся очень хрупкими, настолько, что травму можно получить даже при незначительном ударе рукой.
Существует несколько видом перелома лучевой кости:
-
внустрисуставной – когда перелом приходится на лучезапястный состав;
внесуставной – в данном случае сустав не затронут;
открытый – когда повреждена кожа;
оскольчатый – в этом случае кость может быть сломана на 3 и более частей.
Самый опасный из них – открытый перелом, поскольку при таком варианте риск заражения инфекцией. Такие переломы очень сложно срастаются, поэтому надо как можно быстрее обратиться к травматологу.
Симптомы перелома лучевой кости
Главных симптомов три:
-
сильная боль от запястья до локтя;
сложно пошевелить запястьем.
Иногда может появиться гематома и онемение пальцев. При переломе лучевой кости со смещением будет заметна деформация руки, а при пальпации – характерный хруст обломков кости.
Лечение перелома лучевой кости
Диагностика
В большинстве случаев определить перелом лучевой кости помогает рентген – его делают в двух проекциях. Если перелом внутрисуставной и потребуется операция, делают компьютерную томографию (КТ) – она обеспечит точное выравнивание составной поверхности.
КТ делают и после операции, чтобы проверить, правильно ли сросся перелом.
Их несколько и зависят они от типа травмы. Кроме того при лечении учитывают возраст пациента (у пожилых людей кости срастаются дольше) и его активности, например, спортсменам важно сохранить полную подвижность руки.
Консервативное лечение. Если перелом несложный, смещения нет, на травмированную руку накладывают гипс.
Если перелом со смещением, врач первым делом вернет части в правильное положение – это называется репозиция. После этого руку зафиксируют гипсовой лангетой в конкретном положении, которое зависит от характера перелома. Лангету оставляют на несколько дней, до тех пор, пока не спадет отек. А после этого наложат гипс – на 4 - 5 недель.
Хирургическое лечение. В отдельных случаях смещение при переломе бывает настолько сильным, что зафиксировать кости в правильном положении просто гипсом не получится. В этом случае их будут фиксировать спицами через кожу или платинами и винтами – в этом случае делают открытую операцию.
После того, как кости срастутся, врач назначает физиотерапию. Это может быть электрофорез, УВЧ, массаж, ЛФК (лечебная физкультура, которая поможет восстановить подвижность руки) и специальная диета, направленная на укрепление костей.
Профилактика перелома лучевой кости в домашних условиях
Совет здесь может быть только один – осторожность и еще раз осторожность. Особенно это касается пожилых людей. Носите удобную обувь и не торопитесь, чтобы исключить возможность падения.
И конечно, надо больше употреблять продуктов, укрепляющих кости. Среди них лосось, сардины, сыр, йогурт, шпинат, соя, листовая капуста и злаки.
Популярные вопросы и ответы
Осложнения при переломе лучевой кости случаются как в момент травмы, так и в процессе лечения.
Если в результате травмы фрагменты кости повреждают кожу, перелом инфицируется. Проходящие вокруг лучевой кости сосуды и нервы могут повредиться как острыми отломками, так и быстро развивающимся отеком в зоне перелома.
Консервативное лечение заключается в восстановлении положения костей и удержании их гипсовой повязкой. Гипс иногда сдавливает мягкие ткани, что приводит к их медленному разрушению и трудному заживлению после удаления повязки.
Хирургическое лечение связано со стандартными редко встречающимися рисками – инфицирование раны, замедленное сращение перелома, сосудистые и неврологические осложнения.
Реабилитация после перелома лучевой кости должна начинаться сразу после оказания врачебной помощи. Хорошо помогает справиться с отеком лечебная физкультура под наблюдением физическим терапевтом, иногда применяется аппаратная физиотерапия. Консервативное лечение требует реабилитации в течение 6 - 8 недель в гипсе, и потом еще 6 - 8 недель без гипса. Хирургическое лечение позволяет сократить эти сроки вдвое.
Травматология — введение
Травматология — это древнейший раздел медицины, ставший основой хирургии. Истории известны археологические находки, когда еще в Древнем Риме на костях поверженных солдат были найдены признаки консолидации костных отломков. Впервые о травматологии описано в трудах древнегреческого врача Гиппократа. Именно во время Гиппократа уже были описаны типы лечения переломов.
Большую роль в формировании травматологии, той которую мы видим сейчас, сыграли войны 20 века. Они не только уносили жизни людей, но и делали их физически сломленными. Тогда-то и выделилась травматология из общей дисциплины, как отдельная отрасль.
Давайте рассмотрим основные типы повреждений, которые входят в травматологию:
- Переломы — полное или частичное разрушение костной ткани.
- Вывихи — изменеие формы сустава с повреждением или нет суставной капсулы.
- Разрывы и растяжения связок — частичный или полный разрыв связок и мышц с образованием гематомы.
Сегодня мы поговорим именно про переломы.
Что такое переломы костей ?
Перелом кости — это нарушение целостности костной ткани вызванное механическим воздействием. Такое нарушение может быть как полным, так и частичным.
А вызывается подобное нарушение при такой нагрузке, которая явно превышает прочность того участка костной ткани, на который, собственно говоря, и приходится то самое механическое воздействие.
Кстати, если сравнить переломы костной ткани у приматов Homo Sapiens (человека) и переломы костей всех остальных позвоночных животных, то принципиальных отличий в этих переломах нет!
Виды переломов костей :
Классифицировать основные виды переломов костной ткани мы с Вами будем по нескольким критериям:
- По этиологии возникновения
- По тяжести поражения костной ткани
- По типу формы и направления
- По целостности кожных покровов
Давайте рассмотрим каждый подробнее!
По данному критерию все переломы можно разделить на травматические и патологические.
- Травматические — это переломы, который возникли вследствие воздействия внешних факторов
- Патологические — это такие переломы, которые возникают из-за влияния патологических факторов (например, туберкулез, онкология и т.д.), а воздействие внешних факторов, при этом, минимально!
По данному признаку выделяют полные и неполные переломы.
- Неполные переломы, как правило, представляют собой трещины либо надломы.
- Полные переломы, в свою очередь, делятся на:
- переломы без смещения (поднадкостничные) — чаще всего встречаются у детей, у которых костная ткань еще не сформирована полностью.
- переломы со смещением отломков — в данном случае костные фрагменты отдаляются друг от друга и изменяют ось кости
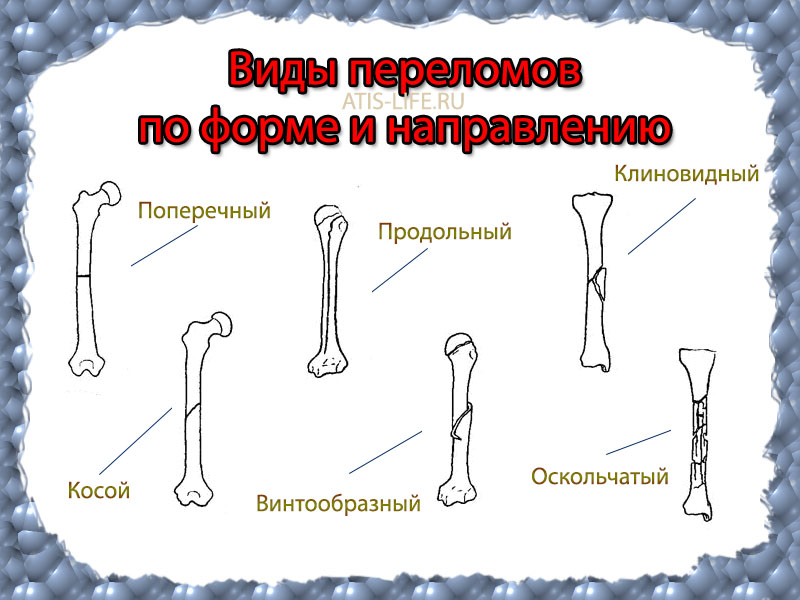
Здесь можно выделить следующие типы переломов:
- Поперечные ,
- косые ,
- продольные ,
- винтообразные ,
- окольчатые ,
- клиновидные
Все эти переломы проиллюстрированы на картинке ниже:
Помимо видов, представленных на рисунке различают:
- Компрессионные переломы — это когда костные отломки настолько мелкие, что четкая линия перелома отсутствует
- Вколоченные переломы — это такие переломы, при которых один из отломков кости внедрился в другой
По данному критерию выделяют открытые и закрытые переломы.
- Открытые — это те переломы, при которых происходит повреждение кожных покровов и сообщение с внешней средой. Открытые переломы, в свою очередь, могут быть огнестрельными и неогнестрельными.
- Закрытые — переломы, при которых не происходит повреждения костных покровов.
Помимо классификации, приведенной выше, различают переломы:
- Сочетанные — это когда перелом сочетается с травмой внетренних органов, либо черепа
- Комбинированные — поражение костной ткани в одной анатомической области
Диагностика и лечение переломов костей
Регенерация кости происходит за счет образования костной мазоли. Сроки образования колеблются от нескольких недель до нескольких месяцев в зависимости от регенеративной особенности организма.
При диагностике переломов выделяют абсолютные и косвенные признаки переломов.
- Косвенные - это боль, отек, гематома, нарушение функции если речь идет о конечности.
- Абсолютные – неестественная форма и положение конечности, крепитация отломков.
Лечение можно условно разделить на:
- Лечение на догоспитальном этапе
- Лечение в больнице.
Под лечением на догоспитальном этапе следует понимать оказание первой помощи . Здесь очень важно помнить, что неправильное оказание первой помощи может привести к кровотечению и травматическому шоку!
Первое что необходимо сделать это:
- Оценить тяжесть состояния пострадавшего и локализацию повреждений.
- При кровотечении — остановить его наложением жгута.
- Решить, возможно ли передвижение пострадавшего. При травмах позвоночника запрещается переносить больного.
- Произвести иммобилизацию повреждённого участка, наложить шину. Как шину можно использовать любой предмет, который исключит движение на месте перелома.
- Если имеются противопоказания к изменению положения пострадавшего, обеспечивают по возможности полную или частичную иммобилизацию повреждённых участков
Иммобилизационная (фиксационная) методика лечения — наиболее частая методика лечения без оперативного вмешательства . Данная методика основана на том, чтобы зафиксировать поврежденную конечность гипсовыми бинтами или его аналогами.
Чрезкожный металлостеосинтез . Фиксация костных отломков через кожу при помощи спиц
Малоинвазивный металлостеосинтез . Вид фиксации при котором производится фиксация пластины к кости при помощи винтов
Открытая репозиция . Ручное репонирование отломков для дальнейшей их фиксации металлическими пластинами, винтами и спицами.
При помощи аппарата внешней фиксации ЧКДС - например, аппарат Илизарова.
Видео операций по лечению переломов костей
*ВАЖНО! Следующие видео содержат записи реальных операций, поэтому слабонервным прошу не смотреть.
1.Остеосинтез дистального сегмента плечевой кости
2. Остеосинтез бедренной кости с применением фиксаторов с термомеханической памятью
3. Остеосинтез дистального сегмента плечевой кости
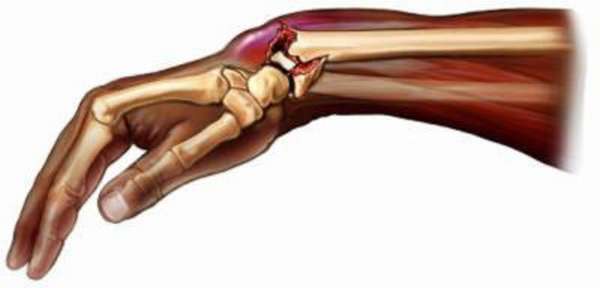
На перелом лучевой кости руки приходится 1/2 травматических повреждений костей верхней конечности и более 15% от общего числа повреждений скелета. 1 место по частоте встречаемости травмы занимают женщины периода постменопаузы, когда костная ткань претерпевает инволюционные изменения и теряет минеральные вещества.

Самый распространенный механизм травмы – непрямой, обусловленный падением на разогнутую в локтевом суставе руку. Реже повреждение возникает вследствие прямого удара по предплечью.
- Открытый перелом. Сопровождается ранением мягких тканей и кожи острыми костными краями изнутри или травмирующим фактором извне. Надкостница при этом сообщается с внешней средой через рану, которая считается потенциально инфицированной.
- Закрытый перелом лучевой кости. Характеризуется сохранением целостности кожных покровов. Повреждение может быть оскольчатым, вколоченным, с наличием сместившихся отломков или без смещения.
- При переломе со смещением костные отломки сдвигаются с общей оси по линии излома. Смещение может быть по длине, ширине, под углом, ротационное. Смещение по ширине – следствие травмирующего механического фактора, перемещение отломков по длине возникает под действием мышечной тяги предплечья. При угловом и ротационном смещении отломки разобщаются мышцами-антагонистами.
![]()
- При вколоченном переломе имеет место вклинивание одного костного отломка в другой в результате приложения силы перпендикулярно оси конечности. При этом происходит раздробление проникающих друг в друга отломков и укорочение конечности.
- Консолидирующий перелом является результатом образования на месте линии излома костной мозоли и срастания отломков. При отсутствии своевременной иммобилизации конечности консолидация может быть неправильной: с неполным сопоставлением отломков, нарушением функции конечности, давлением костной мозоли на сосуды и нервы. Часто срастанию без медицинской помощи подвергаются трещины (неполные переломы). Наиболее опасные последствия несет консолидированный перелом со смещением.
- Перелом головки, шейки лучевой кости. Травма бывает оскольчатой, со смещением и без него. Её механизм – падение на вытянутую и развернутую пальцами назад руку. Главная опасность – возможность повреждения локтевого сустава головкой луча.
- Перелом нижнего (дистального) конца лучевой кости. Дистальным концом луча именуется его нижняя треть. Линия излома при этом проходит достаточно высоко (более 3 см) над лучезапястным суставом и делает травму относительно благоприятной. Повреждение дистального отдела часто относится к внесуставным, протекает без смещения.
Более 50% травм луча протекает без смещения ввиду отсутствия на предплечье мощного мышечного массива, способного перетянуть отломки.
Перелом головки лучевой кости без смещения благоприятен меньшей вероятностью повреждения локтевого сустава. Он возникает при вклинивании головки в головчатое образование плеча. При этом виде повреждения отломок не выступает за пределы площадки головки луча и не травмирует хрящ, окружающий костные структуры плеча.
При закрытом переломе лучевой кости без смещения частой локализацией является нижняя треть луча. Травма является внесуставной ввиду отсутствия отломков, проникающих в полость сустава.
Наиболее благоприятный вариант повреждения – трещина. Трещина – это линия излома, которая не проникает на всю толщу костной структуры. При вколоченной травме также отсутствует смещение отломков, но этот вариант требует более длительной реабилитации.
На такую травму приходится более 70% повреждений луча.
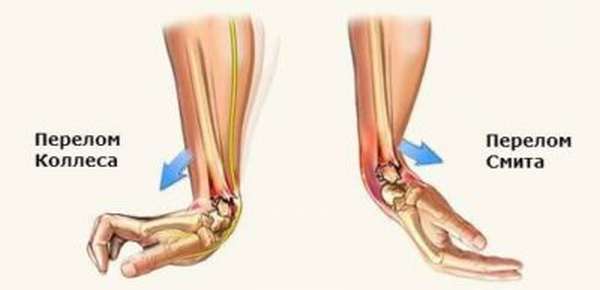
Объясняется это тем, что нижняя треть луча представлена губчатой тканью и имеет наименьшую толщину коркового костного слоя, поэтому травмы этой локализации – самые распространенные. Перелом на дистальном участке (в 2-3 см от лучезапястного сустава) в травматологии именуют переломом лучевой кости в типичном месте. Повреждение подразделяется на 2 вида в зависимости от положения кисти на момент падения: сгибательное и разгибательное.
Разгибательный перелом Колеса возникает вследствие приземления на разогнутую кисть. Дистальный (нижний) костный отломок под влиянием задней группы мышц предплечья оказывается смещенным к тыльной поверхности конечности. Этот вариант встречается чаще.
Причина сгибательного перелома Смита – падение на вытянутую и согнутую в ладони кисть. Для повреждения характерно смещение дистального отломка к ладонной, или внутренней поверхности предплечья. При проникновении отломков в полость лучезапястного сустава травму относят к внутрисуставной. Интересная статья по теме перелом костей предплечья.
Симптомы
Неповрежденная локтевая кость препятствует деформации предплечья и грубому нарушению функции конечности при травме луча. После перелома лучевой кости обнаруживаются следующие патологические симптомы:
- Боль на месте травмы,
- Умеренное ограничение активных движений предплечьем,
- Нарастающий отек мягких тканей.
Хруст костных отломков и болезненность при ощупывании поврежденного участка может определить врач. Самостоятельное выявление этих признаков перелома лучевой кости руки опасно – может привести к нежелательным последствиям.

Некоторые разновидности травмы имеют индивидуальные черты:
- Переломы головки и шейки сопровождаются отеком, увеличением объема локтевого сустава, болью при вращении руки внутрь, сгибании и разгибании локтя.
- Дистальная травма опасна исчезновением или уменьшением болевой чувствительности на внутренней поверхности предплечья, ладонной стороны большого и указательного пальцев. Симптом говорит о повреждении отломком или сдавливании отеком срединного нерва.
- При типичном внутрисуставном переломе на тыльной поверхности кисти виден отек, движения кистью болезненны.
- При повреждениях со смещением видно деформированное или укороченное предплечье.
Окончательный диагноз ставится на основе 2 рентгеновских снимков – в прямой и боковой проекции. Для диагностики поражения сустава используются другие методы обследования – КТ, пункция.
Лечение
Лечение травмы начинается с обезболивания. При открытом переломе накладывают стерильную повязку на область раны.
После перелома лучевой кости без смещения накладывают гипсовую лонгету. Врач выбирает физиологическое положение руки, основываясь на том, травмированы ли суставы.
- При переломе шейки и головки без смещения лонгету снимают уже через 1-1,5 недели и приступают к дозированной нагрузке на локтевой сустав и физиопроцедурам.
- Закрытое повреждение головки и шейки со смещением требует одномоментной закрытой репозиции. Может использоваться фиксация отломка спицей, проведенной через мыщелок плеча. Через 2 недели спицу удаляют и накладывают лонгету: на 2 недели постоянную, с 3 недели съемную.
- Множественные осколки головки и шейки сопоставляют хирургически, после чего осуществляют иммобилизацию конечности. Неподвижность сохраняют 3 недели, после чего приступают к разработке локтевого сустава. При невозможности восстановить костную структуру, её удаляют и заменяют эндопротезом.
- Лечение травмы нижней трети луча, типичного перелома консервативное: при отсутствии смещения лонгету устанавливают сразу, при его наличии – после вытяжения.
Также необходимо помнить сколько носить гипс при переломе лучевой кости.
Реабилитация

Реабилитация после перелома лучевой кости направлена на восстановление нарушенной функции конечности, предупреждение контрактуры суставов, лимфостаза, сдавливания сосудов.
- Дозированную лечебную физкультуру, трудотерапию,
- Массаж,
- Физиотерапию.
Во время ношения постоянного гипса выполняют активные движения пальцами и плечами, чтобы улучшить артериальный приток и венозный отток в зоне перелома, снять отечность. В первые дни после травмы для предотвращения застоя нужно держать руку в приподнятом положении. На 8-11 сутки травматический отек исчезает бесследно. Если отек не проходит, устранить его поможет только ослабление лонгеты травматологом. С 3 недели болезни постоянная повязка заменяется съемной лонгетой или фиксатором, их ношение чередуется с дозированной гимнастикой.
Утраченная конечностью функция обычно восстанавливается через 1,5-2 месяца после окончания лечения.
К процедурам приступают после снятия гипса. Физиотерапия включает:
- Ультразвук с обезболивающими, противовоспалительными препаратами,
- УВЧ-терапию,
- Электрофорез,
- Магнитотерапию.

Разработать переломы лучевой кости можно при помощи простых упражнений. Некоторые можно выполнять, не снимая лонгеты:
- Перекладывание спичек или других мелких предметов,
- Сгибание, разгибание пальцев рук,
- Круговые движения в плечевом суставе,
- Опускание, поднимание плеч,
- Подъем руки до уровня головы.
После снятия фиксирующей повязки присоединяются упражнения для лучезапястного и локтевого сустава:
- Сгибание-разгибание кисти, круговые движения,
- Исходное положение – кисти плашмя на столе. Поднимание и опускание ладони, пальцы при этом лежат на плоской поверхности.
- Сгибание-разгибание, круговые вращения в локтевом суставе.
Упражнения выполняются 10-15 раз по 3 подхода. Длительность гимнастики – не менее 20-30 минут.
Возможные осложнения
Осложнения перелома лучевой кости в типичном месте:
- Травма срединного нерва,
- Гематома вследствие ранения сосуда,
- Отеки окружающей кости ткани из-за препятствия лимфооттоку,
- Надрывы мышц, разрывы сухожилий,
- Гемартроз, воспаление сустава, посттравматический остеоартроз.
Последствия перелома лучевой кости со смещением:
- Неправильно сросшийся перелом лучевой кости грозит изменением оси конечности, сдавливанием сосудов, нервов,
- Ишемической контрактурой – стойкой тугоподвижностью сустава вследствие нарушения его трофики,
- Постоянным болевым синдромом, утратой конечностью функции.
Как известно, эволюция поставила человека вертикально, оставила ноги для опоры, и приспособила руки для труда. И травматология (если бы в те давние времена она существовала) сразу обогатилась бы следующими фактами: перелом лучевой кости в типичном месте – это самый частый перелом: 12% всех травм, связанных с переломами изолированных костей, приходится именно на него.
Перелом лучевой в типичном месте — что это?

На фото стрелкой обозначено типичное место перелома
В данном случае, речь идет об изолированном переломе нижней части лучевой кости. Сломать кость здесь можно как сгибанием, так и разгибанием. Разгибание играет значительно большую роль в патогенезе травмы, чем сгибание.
Перелом луча в типичном месте, соответственно, бывает двух видов:
- Разгибательный, или экстензионный вариант (Коллиса). Он возникает при падении на вытянутую руку с попыткой упасть на ладонь, хотя возможен и при драке, и боевых видах спорта. При этом виде травмы костный отломок смещается в сторону тыла кисти;
- Сгибательный, или флексионный перелом (Смита). Он возникнет, если упасть не на разогнутую ладонь, а на согнутую. Конечно, это бывает реже, поскольку человек инстинктивно при падении старается упасть на ладонь, а не на ее тыльную сторону. Поэтому костный отломок здесь смещен в сторону ладони.
Где может ломаться луч, и как это выглядит?

Лучевая кость — довольно длинное образование. Она соединяет локтевой и лучезапястный сустав, и ломаться может в следующих местах:
- головка и шейка лучевой кости около локтевого сустава.
Чаще всего, это является итогом резкого переразгибания в локте, либо рывка предплечья наружу или внутрь вокруг локтевого сустава. Возникает припухлость в области локтя, по передней и наружной поверхности предплечья. После этого движение в локте, особенно поворот и разгибание, вызывает сильную боль;
- диафизарный перелом лучевой кости (в ее средней части).
Довольно часто перелом диафиза сочетается с переломом локтевой кости. Одиночный перелом луча протекает более скрыто, поскольку нет деформации предплечья, и отсутствуют признаки грубой дисфункции.
- переломовывихи Монтеджа и Галеацци.
Так называют сочетанные повреждения, при которых одна кость ломается, а вторая – вывихивается. При травме Монтеджа ломается локтевая кость (в верхней трети, ближе к локтю), а головка лучевой кости вывихивется, но остается целой. А вот переломовывих Галеацци приводит к тому, что лучевая кость ломается в нижней трети, а локтевая – вывихивает свою головку.
Травма Монтеджа возникает, если по верхней трети предплечья приходится удар. Возникает резкое нарушение движения в локте, слегка укорачивается предплечье, и оно отечно около локтя.
При травме Галеацци отек и боли возникают в районе лучезапястного сустава, возникает деформация контуров лучевой кости под некоторым углом.
Все эти разновидности травм могут лечиться консервативно, а могут оперативно, в зависимости от тяжести травмы, наличия смещения, интерпозиции тканей и других факторов.
Симптомы перелома лучевой кости
Наиболее вероятны следующие симптомы при данной локализации травмы:
- Возникает боль в районе лучезапястного сустава;
- Появляется отек;
- В случае смещения костного отломка его можно прощупать на тыльной, или на ладонной стороне предплечья;
- Если смещения нет, то нет и деформации, а возникает только гематома;
- При попытке прощупать лучезапястный сустав появляется сильная боль, особенно на тыльной стороне;
- При попытке создать осевую нагрузку (например, при упоре ладонью) возникает резкая боль в области запястья;
- В случае если при переломе пострадали ветви лучевого нерва, то могут возникнуть симптомы поражения лучевого нерва. О них будет написано, когда речь пойдет об осложнениях.
В области предплечья может произойти несколько вариантов смещения:
- По ширине – костные отломки расходятся под действием травмирующей силы;
- Обломки растягиваются вдоль, и не соприкасаются друг с другом. В этом виновато сокращение мышц предплечья;
- Также смещение может быть угловым – обломок поворачивается, вследствие неравномерной тяги одной из мышечных групп.
Но смещение – не единственная неприятность, которая может произойти. Все – таки, мы имеем дело с двумя обломками. А вот в том случае, если имеется оскольчатый перелом, да еще на фоне остеопороза, при котором возникло значительное смещение отломков, с интерпозицией тканей – это всегда показание к оперативному лечению. Точно так же, если возник вколоченный осевой перелом, то требуется операция, иначе возникнет укорочение кости и нарушение работы сустава.
Диагностика переломы
Как лечить перелом лучевой кости?

Важно помнить, что срастание перелома лучевой кости предусматривает выполнение следующих условий:
- Точно свести отломки по линии излома;
- Плотно сжать их, чтобы исчез зазор;
- Максимально обездвижить отломки хотя бы на 2/3 срока иммобилизации.
Конечно, это – идеальные условия, и именно от них зависит как качество, так и срок срастания. Что обычно делают врачи при неосложненных типах переломов луча?
Вначале травматолог проводит анестезию места перелома. Для этого вполне достаточно 20 мл 1% раствора новокаина, и выполняет ручную закрытую репозицию отломков. Для этого предплечье сгибают, и создают противотягу в локтевую сторону по продольной оси за кисть. Такое положение нужно выдержать 10 – 15 минут. Это нужно, чтобы расслабилась нужная группа мышц, и не препятствовала репозиции. После этого отломок обычно легко смещается в сторону ладони и локтя.
Для того чтобы исчезла углообразная деформация, проводят сгибание кисти вместе с отломком в ладонном направлении, обычно на краю стола. После этого, при ладонном сгибании и легком отведении к локтю, накладывается гипсовая лонгета на тыл кисти. Она должна охватывать пространство от верхней трети предплечья и до пястно-фаланговых суставов, оставляя свободными только пальцы.
Разница в том, что здесь усилие и направление создается перемещением отломка в тыльную сторону, а не в ладонную. Чтобы предотвратить угловое смещение, все делают наоборот, то есть разгибают кисть под углом в 30 °, и так же накладывают гипсовую лонгету.
После того, как проведена репозиция, нужно убедиться, что все сопоставлено верно. Для этого выполняется рентгеновский снимок, а в сложных случаях (например, при винтообразной линии перелома) сама репозиция проводится под рентгеновским контролем.
К счастью, нечастым, но неприятным осложнением является травма или разрыв лучевого нерва. Это является показанием к срочной операции. Симптомами поражения являются:
- тыльное онемение кисти, и первых трех пальцев (от большого);
- каузалгия (жгучая боль на тыле кисти).
Тогда следует проводить оперативное лечение, иногда с привлечением нейрохирурга, если планируется применение операционных микроскопов и микрохирургическое вмешательство.
Чаще всего, удается восстановить целостность лучевой кости безо всяких разрезов, остеосинтеза и прочих видов операций. Но бывают случаи, когда без хирургической помощи не обойтись, и тогда нужна срочная госпитализация в травматологическое отделение. Ведь если пропустить несколько недель, то тогда способность концов кости к консолидации резко снижается, и возможно либо неправильное срастание, либо формирование ложного сустава. Существуют следующие абсолютные показания к операции при любом виде перелома:
Как лечить перелом луча во время ношения лонгеты и после снятия?
Важно соблюдать диету, с большим количеством белков, микроэлементов и витаминов. Больной должен в обязательном порядке получать творог, рыбу, яйца, мясо. Возможен прием витаминно – минеральных комплексов. С 10 – 15 дня после травмы рекомендовано применение препаратов кальция – в виде хлорида или глюконата.
Восстановительный период и его продолжительность
- Обычно трудоспособность возвращается через месяц после снятия гипса, или спустя 6 – 8 недель после травмы.
Срок срастания перелома лучевой кости руки со смещением зависит не только от варианта лечения, но и от возраста. Так, после репозиции смещенного перелома в молодом возрасте через 8 недель возможно полноценное выздоровление. А вот при постменопаузальном остеопорозе возможен и вдвое более продолжительный срок заживления.
Не следует думать, что в период ношения гипсовой лонгеты ничего нельзя делать. Это не так. Уже в раннем периоде после травмы применяются сеансы УВЧ. Именно для этого вида физиотерапии гипс не является преградой. Целью физиотерапии является уменьшение отека, боли. Проводят 6 – 8 сеансов по режиму слабого тепла с 3 – 4 дня после травмы. Продолжительность каждого сеанса около 10 минут.
Также показаны и диадинамические токи. Лонгета не является сплошной повязкой, и есть место для присоединения электродов. В комбинации с УВЧ диадинамотерапия хорошо обезболивает.
В том случае, если логнета имеет окно, то можно применять электрофорез с местными анестетиками, показаны сеансы магнитотерапии.
Лечебная гимнастика показана даже тогда, когда не снят гипс: ведь пальцы свободны. С 10 дня можно слегка напрягать мышцы, находящиеся под лонгетой (статические, или изометрические упражнения).
После снятия гипса очень важно ликвидировать гипотрофию мышц, нормализовать кровообращение в зоне перелома и окружающих тканей, и начать пользоваться лучезапястным суставом. В этом помогает лечебная гимнастика. Ее нельзя заменить никаким другим средством физиотерапии, поскольку движение – это жизнь.
Вначале выполняются пассивные движения, когда помогает другая рука, а затем – и активные. Затем применяют вновь методики электрофореза, например, с дибазолом, витаминами, лидазой. Это способствует улучшению нервной трофики и профилактике рубцов и спаек, особенно после операций. Применяют фонофорез, тепло – и светолечение, озокеритотерапию, аппликации парафина.
Читайте также: