Что такое протрузии дисков спондилез

Краткое содержание: Спондилез - это одно из осложнений остеохондроза позвоночника. Практически всегда спондилез сопровождают такие состояния, как протрузия или грыжа межпозвонкового диска, спондилоартроз. Спондилез приводит к вторичной узости позвоночного канала. Из методов диагностики необходимо выбрать МРТ на высокопольном аппарате.
спондилез, остеохондроз, остеофиты.
Что это такое?
Спондилёз - это общий медицинский термин, который иногда используется медицинскими работниками для обозначения различных дегенеративных процессов в позвоночнике, которые сопровождают естественный процесс старения. В англоязычной литературе врачи используют этот термин также для описания спондилоартроза. Это возрастное состояние характеризуется дегенерацией суставного хряща в дугоотростчатых суставах. Эти суставы, расположенные между позвонками, позволяют нашему позвоночнику выполнять множество различных движений, в том числе, сгибание, поворот и наклон. Суставной хрящ, представляющий собой гладкую эластичную ткань, которая покрывает концевые отделы костей сустава, снижает трение и позволяет костям гладко скользить друг по другу. При повреждении хряща может возникнуть болезненная травма сустава.
Причины спондилёза и факторы риска
В большинстве случаев спондилёз является следствием возрастных дегенеративных процессов, происходящих в позвоночнике. Тем не менее, существует множество факторов риска, которые могут повысить вероятность возникновения спондилёза.
Факторы риска включают ожирение, генетическую предрасположенность, историю травматических повреждений и участие в таких видах спорта, как бейсбол, баскетбол, футбол, гандбол, хоккей, каратэ, бег, воднолыжный спорт. Данные виды спорта характеризуются внезапной или постоянной травматизацией суставов ног, коленей и бедра.
Спондилёз появляется, когда мягкие ткани позвоночника(межпозвонковые диски, сухожилия, мышцы, связки и хрящи, покрывающие дугоотростчатые суставы) естественным образом проходят через ряд дегенеративных изменений. Например, межпозвонковые диски, которые в норме насыщены водой, начинают терять воду и больше не могут эффективно защищать позвонки от трения. Хрящ в дугоотростчатых суставах постепенно изнашивается, что приводит к трению костей друг о друга. Это трение может привести к воспалению и спровоцировать естественный защитный ответ, включая производство патологических костных наростов (костных шпор или остеофитов) в поражённой области. Кроме того, мышцы, поддерживающие позвоночник, могут слабеть, а связки и сухожилия утолщаться, растягиваться, терять эластичность.
Некоторые люди имеют больше дегенеративных изменений в позвоночнике, связанных со спондилёзом, другие - меньше, но у большинства к 40 годам можно обнаружить хотя бы один признак изнашивания, который можно увидеть с помощью рентгена, МРТ или КТ. Эти находки могут включать протрузию или грыжу межпозвонкового диска, формирование костных разрастаний или залежи кальция в областях, затронутых дегенерацией.
Классификация спондилёза
Позвоночник состоит из 33 позвонков, 24 из которых не соединены друг с другом и вместе формируют шейный (верхний), грудной (срединный) и поясничный (нижний) отделы позвоночника, в то время как 9 сплавленных позвонков составляют крестец и копчик. Спондилёз, который может быть диагностирован в шейном, грудном и поясничном отделах, часто классифицируется по его локализации.
Шейный спондилёз затрагивает семь шейных позвонков (С1-С7), которые формируют этот отдел. Дегенеративные изменения часто возникают в этом отделе, так как позвоночник здесь очень подвижен и поддерживает вес головы.
Грудной спондилёз затрагивает 12 грудных позвонков (Т1-Т12). Дегенеративные изменения в грудном отделе встречаются относительно редко, так как позвоночник в этой области прикрепляется к грудной клетке, что обеспечивает его поддержку.
Поясничный спондилёз затрагивает пять поясничных позвонков (L1-L5). Дегенеративные изменения чаще всего встречаются именно в поясничном отделе, так как позвоночник в этой области поддерживает большую часть веса тела и обеспечивает широкий диапазон движений.
Многоуровневый спондилёз. Многоуровневый спондилёз затрагивает компоненты позвоночника в двух или трёх отделах.
Распространённые симптомы спондилёза
При спондилёзе далеко не всегда присутствуют какие-либо симптомы. На самом деле, это состояние обычно остаётся незамеченным, если дугоотростчатые суставы не становятся болезненно твёрдыми или спинной мозг и выходящие нервные корешки не воспаляются или не сдавливаются костным наростом или смещённым дисковым материалом.
Вызванные компрессией (сдавлением) нервного корешка, симптомы спондилёза варьируются в зависимости от интенсивности сдавления и его локализации. Например, сдавленный нерв в шейном отделе позвоночника может вызвать симптомы в верхней части спины, плечах, руках, кистях и пальцах рук. С другой стороны, если сдавлен седалищный нерв в поясничном отделе позвоночника, симптомы могут ощущаться в пояснице, ягодицах, ногах, стопах и пальцах стопы. Вне зависимости от локализации, некоторые из наиболее распространённых симптомов спондилёза включают:
- локализованную боль в поражённой области шейного или поясничного отделов позвоночника;
- онемение или потерю чувствительности;
- слабость мышц;
- блуждающую боль, онемение и покалывания.
В том случае, если имеет место позвоночный остеоартрит, симптомы спондилёза обычно связаны с движениями шеи и поясницы и проявляются как:
- ригидность дугоотростчатых суставов и мышц;
- локализованная боль в шейном или поясничном отделах позвоночника;
- сниженный диапазон движений в позвоночнике.
Эти симптомы часто сильнее проявляются по утрам или после того, как человек проснулся, но для них характерно некоторое улучшение, когда пациент встаёт с кровати и начинает двигаться. Некоторым пациентам также бывает трудно стоять прямо, и у них развивается сутулость.
Диагностика спондилёза
Диагностика спондилёза начинается с беседы и осмотра в кабинете врача-невролога. По результатам первичной диагностики врач может назначить проведение того или иного диагностического теста.
Рентген может выявить снижение высоты межпозвонковых дисков и присутствие остеофитов, но он не настолько информативен, как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). КТ может помочь обнаружить костные изменения, иногда связанные со спондилёзом. МРТ - чувствительное диагностическое исследование, позволяющее выявить аномалии дисков, связок и нервов.
Лечение спондилёза
Большинство пациентов могут ощутить значительное облегчение при использовании одного или нескольких схем консервативного (безоперационного) лечения. Консервативное лечение должно быть направлено не на причину появления симптомов, а не только на снижение дискомфорта. Для снижения дискомфорта часто применяются безрецептурные и рецептурные лекарства.
Некоторые лекарственные препараты, которые часто прописываются врачами для снижения симптомов спондилёза, включают:
- отпускаемые без рецепта обезболивающие средства, такие как ацетоминофен, которые помогают уменьшить боль (но не воздействуют на воспалительный процесс);
- нестероидные противовоспалительные препараты, такие как ибупрофен и напроксен, которые снимают воспаление, вызывающее боль;
- рецептурные обезболивающие препараты, которые помогают справиться с сильной болью, с которой не справляются безрецептурные обезболивающие;
- эпидуральные стероидные инъекции, которые могут уменьшить серьёзное воспаление вокруг зажатого нервного корешка, вызывая временное онемение в поражённой области.
Однако, из-за того, что спондилез редко протекает изолированно и часто сочетается с протрузиями и грыжами межпозвонковых дисков, спондилоартрозом- медикментозное лечение редко бывает эффективным и из-за длительного применения часто наносит непоправимый вред здоровью пациента.
Так как пациенты с симптомами спондилёза обычно испытывают дискомфорт и с большей вероятностью предпочли бы отдых, то вовлечение в физическую активность и выполнение специальных упражнений может показаться несколько парадоксальным. Тем не менее, врач-физиотерапевт может порекомендовать пациенту со спондилёзом специальный комплекс лечебной физкультуры (ЛФК), который может быть очень полезен для восстановления силы и гибкости позвоночника, а также мышц, поддерживающих позвоночник. Это, в свою очередь, может способствовать расширению диапазона движений и восстановлению здоровья позвоночника. Некоторые пациенты также находят облегчение, применяя упражнения йоги и иглоукалывание. Конечно, один или два дня отдыха вполне можно себе позволить, если боль мешает выполнению рутинных действий, но пациент всегда должен держать в уме, что длительное снижение активности может принести существенный вред, приводя к снижению кровотока, ригидности суставов и тромбам.
Также при лечении спондилеза необходим комплексный подход.
Наиболее эффективно сочетание безнагрузочного вытяжения позвоночника с массажем и выполнением специальной гимнастики.
Для профилактики спондилеза необходима ежедневная физическая активность. Если Вам за 50 лет, то для того чтобы не мучиться от боли после 70 лет, необходимо ежедневно делать специальный комплекс упражнений или заняться йогой. Идеально сочетание гимнастики и плавания.
По нашему мнению именно спондилез не дает достичь необходимого терапевтического эффекта у пациентов после 75 лет. Костные шипы больших размеров в виде клювов и скоб при смещении вызывают резкое обострение болевого синдрома, которое препятствует лечению пациента.
Поэтому о лечении позвоночника необходимо задуматься до 70 летнего возраста, так как потом при выраженном спондилезе лечение становится невозможным для 50% пациентов.
Если симптомы спондилёза приводят к значительному снижению качества жизни или сохраняются после недель или месяцев консервативного лечения, то пациенту может быть рекомендовано хирургическое вмешательство. Тем не менее, пациенты, которые рассматривают возможность операции, должны знать, что чрезвычайно агрессивная открытая хирургия на открытом позвоночнике является не единственным способом уменьшения симптоматики.
Статья добавлена в Яндекс Вебмастер 2016-02-02 , 14:43.
При копировании материалов с нашего сайта и их размещении на других сайтах мы требуем чтобы каждый материал сопровождался активной гиперссылкой на наш сайт:
Рейтинг статьи
Общее число голосов: 11
В случаях копирования материалов и размещения их на других сайтах, администрация сайта будет поступать согласно с законодательством РФ об авторском праве.
Как возникает протрузия дисков позвоночника
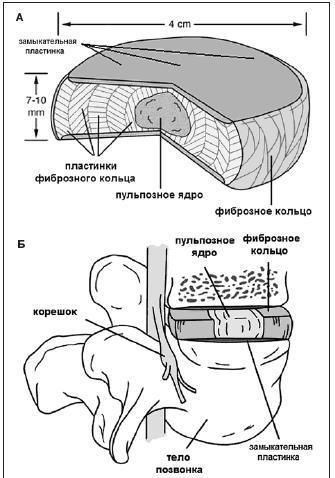
Позвоночник человека состоит из 32-34 позвонков. Между ними находятся эластичные межпозвонковые диски. Они уменьшают нагрузку на позвоночник, придают ему прочность и гибкость одновременно. Межпозвонковый диск состоит из плотного фиброзного кольца, внутри которого находится полужидкое пульпозное ядро.
Остеохондроз, нарушение обмена веществ и повышенная физическая нагрузка плохо влияют на состояние межпозвоночных дисков. Уменьшается высота и упругость межпозвонковых дисков. Разрушаются внутренние волокна фиброзного кольца, пульпозное ядро теряет влагу и высыхает. В фиброзном кольце появляются трещины, в которые начинает смещаться ядро. В результате диск выпячивается в спинномозговой канал, образуется протрузия межпозвонкового диска.
Протрузия диска может возникнуть в шейном или поясничном отделе позвоночника, реже — в грудном отделе.
Симптомы протрузии межпозвонковых дисков
Главный симптом протрузии дисков позвоночника — боль в области поражённого диска. Выпячивание диска приводит к сдавливанию нервных корешков и болям по ходу сдавленного нерва. Болят сосуды, связки, мышцы рядом с поражённым диском. Протрузия межпозвонкового диска сопровождается головокружениями, головными болями, скачками артериального давления.
Другие симптомы протрузии межпозвонковых дисков зависят от того, в каком отделе позвоночника находится поражённый диск.
Протрузии дисков в шейном отделе позвоночника вызывают боль в шее и затылке, которая отдаёт в руки, плечо. Человек чувствует покалывание, онемение и слабость в руках.
При протрузии в грудном отделе возникает боль в середине или внутри спины, скованность и онемение в грудном отделе. Человек чувствует покалывание в груди, боли в межрёберье, животе, слабость мышц пресса.
Протрузии дисков в поясничном отделе позвоночника вызывают боль в пояснице, которая отдаёт в ногу. Человек ощущает скованность в пояснице, слабость в ногах, покалывание в стопах, онемение пальцев ног, проблемы с мочеиспусканием.
Чем опасна протрузия межпозвонковых дисков
Протрузия может привести к межпозвоночной грыже. При этом повреждённое фиброзное кольцо не выдерживает давления и разрывается. Через его трещины ядро вытекает, попадает в полость спинномозгового канала и защемляет нервные окончания спинного мозга.
Из-за грыжи в шейном отделе нарушается кровоснабжение головного мозга, возникают головокружения, ухудшается память. Болезнь может вызвать шейный радикулит, а при защемлении спинного мозга — паралич.
Грыжа в грудном отделе провоцирует межрёберную невралгию.
Грыжа поясничного отдела вызывает проблемы с органами малого таза, может стать причиной прострела в пояснице. В тяжёлых случаях человеку из-за боли трудно ходить и даже сидеть, может возникнуть паралич ног.
Протрузия межпозвонковых дисков: причины появления
Выпячивание межпозвонкового диска вызывают разные причины:
- Травмы позвоночника, в том числе родовые.
- Остеохондроз — повреждение хрящевой ткани позвоночника.
- Нарушения осанки: сколиоз, кифоз, лордоз. Если два соседних позвонка наклонены относительно друг друга, то межпозвонковый диск между ними испытывает асимметричное давление. В результате часть диска начинает выпячиваться.
- Нарушение обмена веществ.
- Недостаток движения и физической нагрузки.
- Пожилой возраст при остеопорозе.
- Употребление алкоголя и курение разрушают хрящевую ткань и провоцируют появление протрузии.
Человек рискует заработать протрузию межпозвоночного диска, если работает стоя, сутулится при ходьбе и за компьютером, резко поворачивается и наклоняется, сильно солит еду. Развитие болезни провоцируют подъём тяжестей, усиленные тренировки, высокие каблуки.
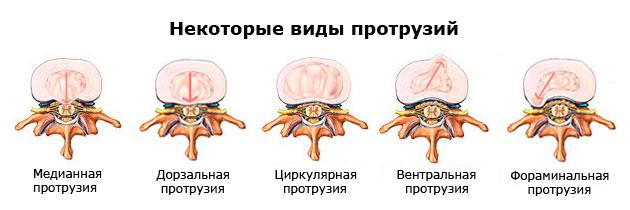
Типы протрузии
Протрузии дисков позвоночника делятся на 4 типа:
- Центральные. Выпячивание появляется рядом со спинномозговым каналом. Такие протрузии протекают без симптомов, редко требуют лечения.
- Боковые. Протрузия располагается с правой или левой стороны позвоночного столба, часто сдавливает корешки в спинном мозге. Такой вид протрузии встречается в 10% случаев болезни.
- Заднелатеральные. Самый распространённый вид протрузии. Она расположена сзади и сбоку по отношению к позвоночному столбу. Часто защемляет нервные корешки и другие структуры спинного мозга.
- Задние. При этом виде протрузии диск выпячивается назад по направлению от живота к спине. Вызывает боль, нарушает работу органов малого таза.
Отзывы о лечении
Хочу написать искренние слова благодарности врачу клиники "Мастерская Здоровья" Баратову Валерию Владимировичу! Не буду оценивать Ваши профессиональные навыки, Вы не только талантливый врач, но и человек настоящий. Вы стали тем доктором, которого наша семья будет помнить и благодарить всегда. Вы оставили в нашей семье любимого человека, продлив ему жизнь и подарили возможность нам детям и внукам еще ощущать тепло близкого человека. Спасибо,что Вы когда то выбрали эту сложную профессию! За Ваше мужество! Желаем Вам истинного счастья.
Диагностика протрузии межпозвонкового диска
Чтобы избежать осложнений протрузии диска, при болях в спине обратитесь к врачу. Врач нашей клиники в Санкт-Петербурге точно установит причину болей с помощью комплексного обследования. На приёме он вас осмотрит, расспросит о симптомах и поставит правильный диагноз. Наши врачи используют следующие методы диагностики:








Лечение протрузии межпозвонкового диска



После окончания курса пациент получает от нашего врача методичку с упражнениями для самостоятельного выполнения дома. Врач посоветует, что делать, чтобы болезнь не вернулась.
Профилактика
Для сохранения здоровья межпозвоночных дисков врачи рекомендуют:
- заниматься плаванием, йогой, бегом, пилатесом, кататься на лыжах;
- больше гулять на свежем воздухе;
- отказаться от конного спорта, баскетбола, тяжёлой атлетики;
- при ходьбе держать голову и спину прямо;
- при работе за компьютером опираться на спинку стула, не сутулиться;
- спать на ортопедическом матрасе;
- при ношении тяжестей равномерно распределять вес в обе руки;
- не набирать лишний вес;
- не курить.
Диета
Для укрепления костей и позвонков ешьте продукты, богатые кальцием: рыбу, молоко, творог, сыр, сметану и другие молочные продукты. Употребляйте говядину, мясо птицы, больше отварных блюд, овощей. Для регенерации хрящей включите в меню продукты с желатином: фруктовые желе, костный бульон, натуральный мармелад, студень. Полезно есть продукты из морских водорослей: они содержат агар-агар — растительный заменитель желатина.
Откажитесь от алкогольных напитков, жареных блюд, консервированных продуктов, острых приправ.
Остеохондроз позвоночника – главный провокатор развития дегенеративно-дистрофических изменений поясничных межпозвоночных дисков с формированием грыжи. На почве запущенного остеохондроза диск поясничного отдела (ПО) начинает утрачивать воду, испытывать дефицит в ценных питательных компонентах, вследствие чего он постепенно деформируется. Начальная степень такой деформации – протрузия.
Но, несмотря на пока еще незначительные изменения в межпозвоночном L-диске, ранний этап (предгрыжевый) для многих пациентов протекает довольно болезненно. Боли могут приобретать яркий и затяжной характер, плохо поддаваться консервативному лечению, в том числе обезболивающими препаратами. В этот начальный период нередко наряду с выраженным болевым синдромом нередко серьезно страдает биомеханика нижнего отдела позвоночника.
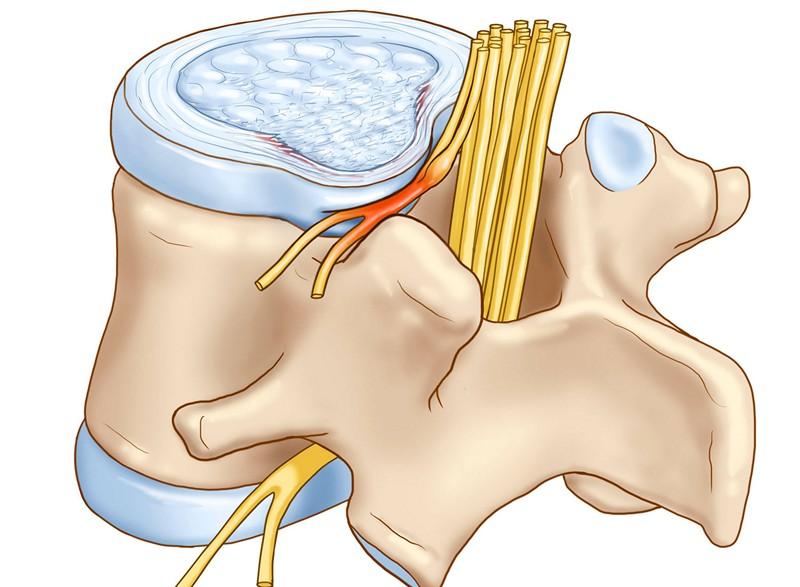
Выпячивание диска и давление на нервный корешок.
Что такое протрузия диска
Протрузией называют осложнение последней стадии остеохондроза, которое характеризуется небольшим выбуханием контура межпозвоночного диска за пределы физиологических границ без разрыва фиброзного кольца. Чтобы лучше представлять, о чем идет речь, ознакомьтесь с представленной далее информацией, включающей сведения по строению и функциям дисков поясничного отдела позвоночника.
-
Поясничный отдел состоит из 5 (реже 6) крупных позвонков. В пространствах между каждой парой соседних позвонков находятся эластичные фиброзно-хрящевые прокладки, в медицине именуемые межпозвоночными дисками. В буквенно-цифровом варианте каждый сегмент, где находится диск, представлен следующими названиями: L1- L2, L2- L3, L3- L4, L4- L5.
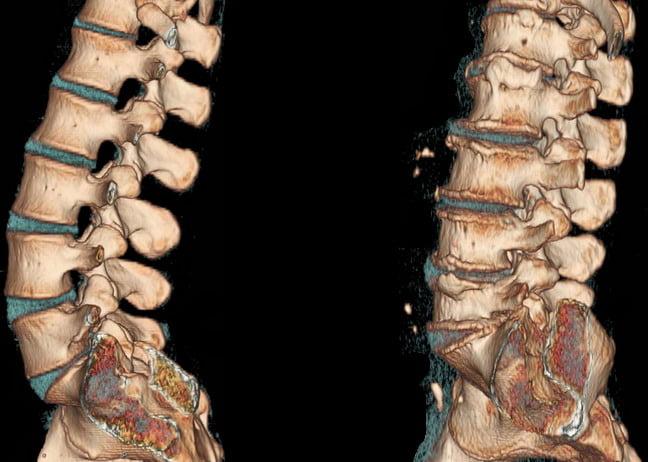
Здоровый и пораженный остеохондрозом позвоночник на КТ.
Формирование поясничной протрузии сопровождается истончением, расслоением, микронадрывами волокон внутренних слоев фиброзного кольца диска на определенном участке. В эту область наибольшего истончения перемещается ядро, оказывая на нее давление, что приводит к выбуханию диска в позвоночный канал. При этом целостность внешних структур кольца остается на этапе протрузии сохранной. Это начальный этап грыжеообразования, но еще не сама грыжа, хоть и относят его к 1 стадии межпозвоночной грыжи.
Стадии, типы протрузии диска в пояснице
Существует классификация поясничных протрузий по стадиям развития, что позволяет определить тяжесть клинического процесса.
- Первая стадия (легкая) – характеризуется самым маленьким, едва заметным выпячиванием диска, которое не каждому специалисту под силу обнаружить, даже имея на руках снимки МРТ. Размеры – 0,1-1 мм.
- Вторая стадия (умеренная) – выбухание увеличивается, благодаря чему его проще диагностировать посредством специальных средств визуализации. Величина протрузии во 2 стадии – 1-3 мм.
- Третья стадия (тяжелая) – на данном этапе смещение уже достаточно крупное, отчетливо визуализируемое за контурами позвонков. Инструментальное обследование показывает образование 3-6 мм, но пока еще без признаков разрыва наружной части фиброзного кольца.
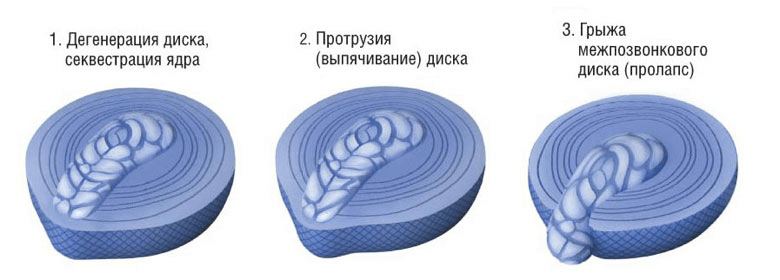
Последняя стадия (3 ст.) является пограничной с экструзией. А из этого следует, что в любой момент на фоне сильного провисания пульпозной массы хрупкое фиброзное кольцо может не выдержать и окончательно лопнуть. Тогда через образованное отверстие выползет часть ядра, а значит, появится грыжа, в настоящем понимании этого слова с медицинской точки зрения. Однако не будем выходить из рамок тематики статьи, вернемся к поясничной протрузии. Рассмотрим коротко ее разновидности в зависимости от направления, положения образовавшегося выбухания.
Боль и симптомы протрузий
Люмбальные выпячивания на начальной и средней стадии чаще протекают бессимптомно или слабо выражено. Как правило, в поясничном отделе болевой синдром и ограничение подвижности начинают беспокоить с началом и прогрессией 3 стадии, когда выбухающая часть диска достигла 3 мм и более. Первым признаком злополучной деформации является боль в пояснице, к ней присоединяется скованность позвоночника в нижней части. Далее представим полный список классических проявлений поясничных и пояснично-крестцовых протрузии и укажем на их специфику.
- Болевой синдром. Появление боли свидетельствует о вовлечении в патогенез спинальных нервов. При протрузии она преимущественно носит непостоянный тупой, ноющий характер. Не без исключений, конечно. Болевые ощущения могут проявляться и в виде жжения или приступообразных прострелов, быть достаточно упорными. Болезненные явления часто усиливаются при попытке сменить позу, при физических нагрузках, в момент или после пребывания в длительно однообразной позе (например, при долгом сидении). Возможна иррадиация боли в одну из нижних конечностей, больше неприятный дискомфорт отмечается в бедре, икроножной мышце.
- Блок подвижности. Снижение двигательного потенциала определяется внизу спины. Пациент предъявляет жалобы на сложности при попытке сделать наклон вперед/назад, выполнить поворот корпуса в сторону. Многим людям в совершении того или иного вида движения поясницей препятствует возникающая или нарастающая боль. Иногда также бывает проблематично перейти из спокойного состояния в активное именно из-за зажатости, тугоподвижности на уровне поражения.
- Нарушения чувствительности. Данный вид расстройств клиницисты по-научному называют парестезиями. Им свойственны неестественные ощущения в проблемной области в виде покалывания, онемения, ползания мурашек. Стоит заметить, что нарушения чувствительности могут беспокоить в коже, мышцах поясницы и/или в ноге, в зоне промежности и бедер. В ноге у многих они начинают ощущаться в районе пальцев, ступней, тыльной стороны голени. После увеличения двигательной активности парестезии часто самостоятельно купируются.
- Нарушение тонуса мышц. Такое явление характеризуется по большей мере слабостью, быстрой утомляемостью мышечного аппарата ног. В спине в момент обострения протрузии мышцы, напротив, чаще находятся в состоянии гипертонуса, спазма. С течением заболевания, если должного лечения нет, оба описанных состояния чреваты грубой мышечной атрофией, вплоть до невозможности уверенно стоять и передвигаться.
- Дисфункция органов малого таз. Патологические отклонения функций мочевого пузыря, кишечника, детородных органов – крайне неудовлетворительное осложнение запущенного состояния протрузии, указывающее на наличие синдрома конского хвоста. Основные симптомы – недержание мочи, кала, импотенция, проблемы с зачатием и вынашиванием плода. Подобный синдром является веским аргументом для безотлагательного назначения хирургии, так как несвоевременно оказанная помощь грозит не только необратимостью патологий, но и парализацией человека. К счастью, на этапах протрузии синдром конского хвоста – относительно редко встречается.
Интенсивность боли и других неврологических признаков, комбинация и количество симптомов прежде всего зависят от расположения, объемов очага, степени воспаления и отека нервных тканей вокруг диска.
Методы обследования
Во время первого визита врач-невролог проводит первичный осмотр пациента, он включает полный сбор анамнеза и проведение специальных тестов на оценку неврологического статуса больного. Заподозрить протрузию поясничного диска квалифицированный специалист сможет уже на основании первичного мониторинга проблемы. Акцентируем, что только заподозрить, утверждать и назначать лечение без проведения инструментальной диагностики нельзя. Аналогичная симптоматика и признаки неврологического дефицита типичны многим патологиям ЦНС.
С целью подтверждения или отклонения данного диагноза невролог направляет пациента на исследование данного отдела посредством магниторезонансной томографии. Рентген тоже может использоваться, но только в качестве предшествующего МРТ обследования, так как он совершенно лишен возможности визуализации мягких тканей. А мягкие ткани – это сам диск, нервные и сосудистые образования, спинной мозг, мышечно-связочные структуры.
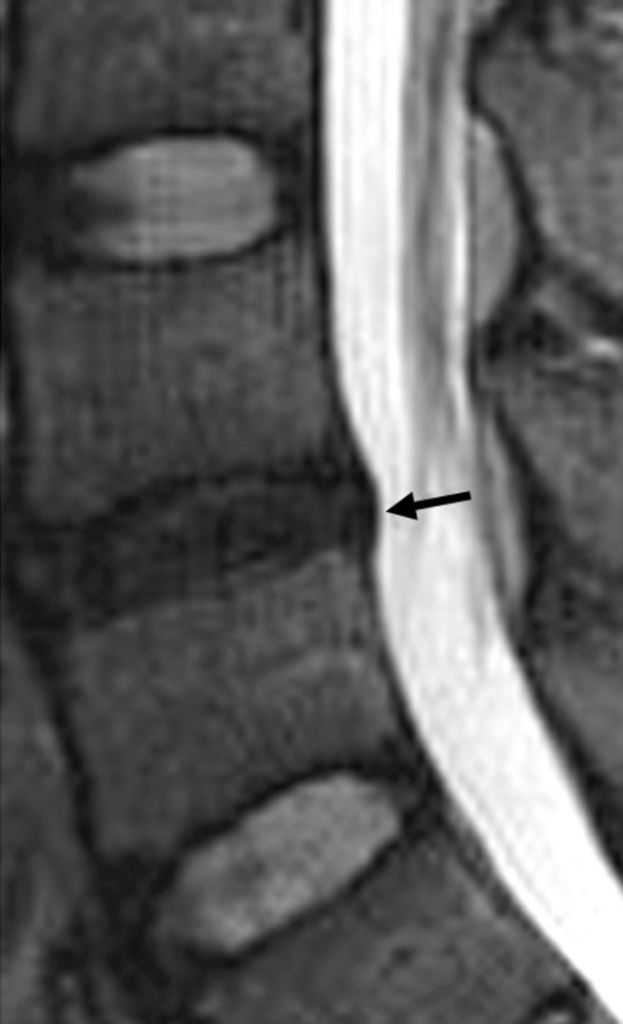
Протрузия на МРТ.
- узнать о характере, силе, времени появления, частоте повторений тревожащих недомоганий до обращения человека в медучреждение;
- оценить мышечную силу, координацию, двигательно-опорный потенциал и выявить взаимосвязь нарастания боли с тем или иным движением;
- понять, каким был уровень физических данных пациента до дебюта заболевания и каким он в настоящий момент стал;
- выявить нарушения осанки, произвести замер амплитуды движений позвоночника во всех физиологических направлениях;
- тщательно обследовать рефлексы, тактильную чувствительность;
- определить наличие, размеры, количество остеофитов на обследуемом участке хребта, сдвиги позвонков относительно друг друга, величину межпозвонкового пространства, плотность костной ткани;
- изучить историю болезней человека, образ жизни, профессиональную сферу, зафиксировать вес и рост, принять во внимание возраст, что так же, как все остальное, не последнюю роль играет выявлении этиологии дегенеративной болезни позвоночника и в определении лечебной тактики.
Процесс дислокации пульпозного ядра, метаморфозы в тканях фиброзного кольца, точность места расположения и направления протрузии, нервные защемления и состояние спинного мозга доступно определить сугубо на снимках МРТ.
МРТ позволяет собрать исчерпывающую информацию до самых мельчайших подробностей о состоянии всех дисков и других структурных компонентов на каждом из уровней ПО. На основании посрезовых МРТ-изображений исследуемого отдела в саггитальной плоскости определяются даже мельчайшие протрузии, которые меньше 2 мм. После того как врач утвердит диагноз, назначается адекватное в конкретном случае лечение, которое будет эффективным.
Методы лечения и их эффективность
При протрузиях поясничного отдела рекомендуют консервативную и хирургическую терапию. В ряде случаев консервативный подход помогает качественно бороться с обострениями и рецидивами патологии. Основное предназначение неинвазивных тактик:
- купировать боль и воспаление, создавать благоприятные условия для нервных корешков;
- улучшать кровообращение, обмен веществ, доставку питания на ослабленном участке;
- не допускать прогрессии дискового разрушения и обеспечивать профилактику рецидивов симптомов протрузии;
- увеличивать подвижность больной области;
- предупреждать развитие мышечной атрофии (спины, нижних конечностей);
- по максимуму препятствовать перерождению протрузии в истинную грыжу (к сожалению, на практике рано или поздно такой итог заболевания обычно происходит у большинства пациентов).
Чтобы консервативное лечение действительно приносило пользу, оно должно комплексно и грамотно учитывать все критерии основной патологии, сопутствующие заболевания и индивидуальные особенности организма пациента. Поэтому идеально его спланировать под силу только высококомпетентному доктору, наблюдающему пациента. Итак, что же входит в базовый спектр неинвазивного лечения и эффективны ли его методики?
Методы физиотерапии, ЛФК, массажа допускается реализовывать на практике исключительно при отсутствии признаков воспаления и болевого синдрома, то есть, вне рецидивов. Изначально, в острый период, пациента лечат посредством лекарств, ношения ортопедического бандажа и обеспечения максимального покоя пояснице. Только после полного подавления острой фазы в ход идут озвученные методы.
Клинический опыт показывает, что 5%-10% пациентов с протрузиями нуждаются в хирургическом лечении. Как правило, применяют миниинвазивные пункционные технологии нейрохирургии из профиля нуклеопластики. Далее о показаниях, особенностях и эффективности малоинвазивных процедур.
Операция при протрузии
Напомним, что протрузия – это начальная форма грыжеообразования, когда анатомическая целостность наружной сферы фиброзного кольца сохранена, за счет чего пульпозное ядро все еще находится в диске. Только такая картина заболевания позволяет применять пункционные методы пластики диска ПО. Нуклеопластику человеку с протрузией люмбального/люмбально-крестцового расположения целесообразно рекомендовать лишь при следующих обстоятельствах:
- неэффективность безоперационного лечения на протяжении 3-6 недель;
- частые обострения болезненной симптоматики;
- нарушение функций нервов конского узла;
- хронический рефлекторный и корешковый синдром;
- быстро прогрессирующая динамика развития протрузии.
Пункционная нуклеопластика ориентирована на снижение давления внутри межпозвоночного диска, что благоприятствует возвращению последнего в нормальную форму. Эффект сокращения внутридискового давления и втягивания деформации обратно обеспечивается за счет прямого воздействия на ядро (с целью его частичного разрушения) определенным физическим фактором:
- холодной плазмой (холодноплазменная пластика);
- лазером (лазерная вапоризация);
- электромагнитными волнами (радиочастотная абляция);
- напорной струей изотонической жидкости (устаревшая тактика, гидропластика).
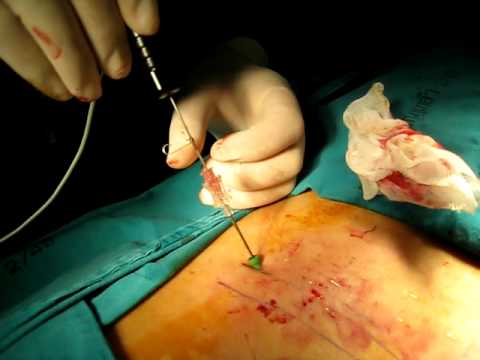
Во время процедуры.
Если протрузия не подтверждена МРТ, а диагностирован разрыв фиброзной части межпозвонковой прокладки, значимость нуклеопластики полностью аннулируется. Операцией выбора при уже сформированных грыжах поясницы является микродискэктомия или эндоскопия.
Отдельно стоит выделить тот факт, что пожилым пациентам (после 50-55 лет) хирургию на поясничных дисках пункционным способом не проводят. Специалисты объясняют это тем, что в силу возрастного старения поясничные межпозвоночные диски в таком возрасте слишком сильно обезвожены. Этот факт свидетельствует о неподатливости недопустимо дегидратированного фиброзного кольца обратному втяжению в зоне выпячивания при использовании любого из видов нуклеопластики. А, следовательно, неэффективности подобных процедур у пожилой аудитории пациентов.
Восстановление после хирургии
Пациента после миниинвазивного несложного сеанса активизируют через 2-3 часа. Большинство прооперированных заметные улучшения отмечают уже в течение первых часов после малоинвазивной хирурги. Возможно, уже сразу после активизации ему разрешат самостоятельно уйти домой. Но во избежание послеоперационных осложнений, которые не исключены и после перкутанной (самой щадящей) операции, назначаются:
- антибиотикотерапия (против инфекций и нагноений);
- прием сосудистых препаратов (против тромбоза конечностей, тромбоэмболии);
- спокойный физический режим, особенно щадящий низ спины на период восстановления;
- специальная лечебная физкультура для хорошего восстановления работоспособности прооперированного отдела, укрепления мышц, профилактики рецидивов;
- ношение поддерживающего корсета на время реабилитации;
- запрет на поднятие тяжестей, пожизненный отказ от тяжелых видов спорта.
В общей сложности реабилитационные мероприятия занимают 2 месяца. Но это не значит, что все эти 2 месяца человек будет ограничен от прогулок, посещения работы, бытовых дел и т. д. Нет, при удачно проведенном вмешательстве пациенты выходят даже на работу уже на 3-5 день. Однако несоблюдение специфического реабилитационного и пожизненного режимов, о которых досконально информирует врач при выписке, сопряжено высокими рисками послеоперационных осложнений. Первым в их числе стоит быстрое повторное возобновление и более прогрессивное течение протрузии.
Читайте также:


