Что такое системный васкулит чарга-стросса
Болезни органов дыхания
Общее описание
Синдром Черджа-Стросса (СЧС) относится к системным васкулитам. Из этой группы СЧС выделяют 6 основополагающих особенностей:
![]()
манифестация бронхиальной астмы;- увеличение более чем на 10% количества эозинофилов;
- моно- или полинейропатия;
- легочные инфильтраты летучего характера;
- синуситы;
- внесосудистое скопление эозинофилов в тканях.
Диагноз СЧС считается установленным, когда определяют присутствие хотя бы 4 из 6 признаков. Неоспоримым является то, что именно симптомы бронхиальной астмы дают возможность врачу выделить именно эту форму васкулита, а не другую.
Заболеть можно в любом возрасте, однако больше вероятности в возрасте 40–50 лет. У женщин СЧС встречается в 3 раза чаще, чем у мужчин.
Возникновение васкулитов, как правило, наблюдается при длительном и зачастую бессимптомном носительстве в организме вирусов гепатитов B и С, а также иммунодефицита I типа. Считается, что повышается продукция антител к цитоплазме нейтрофилов класса ANCA, которые обладают разрушающим действием на сосуды. Есть данные, подтверждающие, что именно такой характер воспалительной реакции стенки сосудов на воздействие ANCA обусловлен генетически. В пользу данного наблюдения свидетельствует то, что в семьях, где проживают больные системными васкулитами, имеется склонность к аллергии. Патологические изменения при СЧС протекают с формированием некрозов и кавернозных полостей в легких с различной степенью их распространенности.
Симптомы синдрома Черджа-Стросса
- Аллергический ринит.
- Полипозные разрастания в носу, синусит.
- Раннее назначение системных кортикостероидов по поводу тяжелой бронхиальной астмы.
- Появление легочных инфильтратов.
- Длительное повышение температуры тела.
- Похудение.
- Миалгии, артралгии.
- Одышка.
- Отеки.
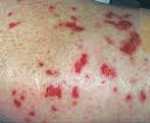
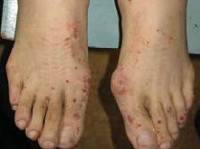
- Появление на коже туловища и конечностей пурпур и подкожных узелков.
- Психоэмоциональная лабильность.
- Эпилептические припадки.
Диагностика синдрома Черджа-Стросса
- Общий анализ крови: превышение на 10% количества эозинофилов; увеличение скорости оседания эритроцитов.
- Общий анализ мочи: появление белка и повышение количества эритроцитов.
- Компьютерная томография легких: визуализация паренхиматозных инфильтратов, которые, как правило, располагаются по периферии; утолщение стенок бронхов; в ряде мест расширены, видны бронхоэктазы.
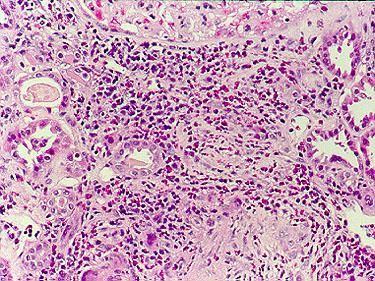
- Трансбронхиальная биопсия, биопсия кожи и подкожной клетчатки: выраженная эозинофильная инфильтрация стенки мелких сосудов, некротизирующие гранулемы.
- Микроскопия плеврального экссудата: выявление эозинофилии.
- Микроскопия бронхоальвеолярного лаважа: выявление эозинофилии.
- Иммунологическое исследование: повышение содержания антител ANCA. Принципиальное внимание уделяют повышению уровня общего IgE и перинуклеарных антител с антимиелопероксидазной активностью (PANCA).
- Эхокардиографическое исследование: признаки митральной регургитации, фиброзные изменения в сердечной мышце.
Лечение синдрома Черджа-Стросса
Из осложнений СЧС наиболее опасным является развитие пневмонии, этиологическим фактором которой чаще всего выступает Pneumocystis carini.
Имеются противопоказания. Необходима консультация специалиста.



- Преднизолон (ГКС для системного применения). Режим дозирования: начальная доза составляет 1 мг Преднизолона на кг массы тела в сутки, в последующем (через месяц от начала терапии) ее быстро снижают. Курс терапии глюкокортикостероидами рассчитан на 9-12 месяцев.
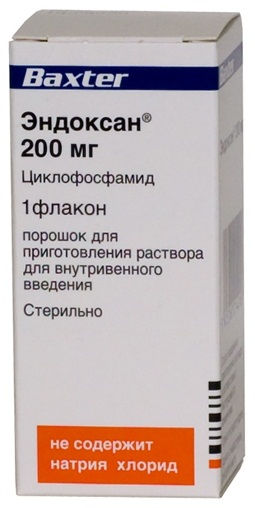
- Циклофосфамид (Циклофосфан, Эндоксан) — цитостатический препарат. Режим дозирования: назначают из расчета 2 мг Циклофосфамида на кг массы тела в день. Терапия рассчитана на год; дозу циклофосфамида следует корректировать в зависимости от функции почек и показателей белой крови.
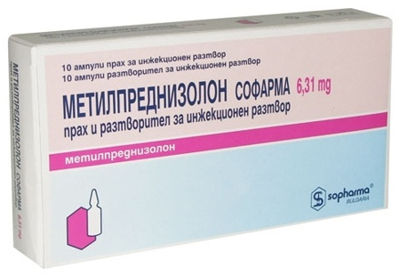
- Метилпреднизолон (Метипред) — синтетический ГКС. Режим дозирования: при жизнеугрожающих обострениях показано проведение пульстерапии Метилпреднизолоном (15 мг/кг внутривенно вводится в течение одного часа на протяжении 36 дней).
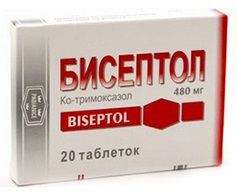
- Сульфаметоксазол/триметоприм (Бисептол) — антибактериальный сульфаниламидный препарат. Режим дозирования: препарат принимают после еды, запивая достаточным количеством жидкости по 960 мг в сутки трижды в течение недели.
Эозинофильный гранулематоз с полиангиитом, также известный как синдром Чарга - Стросс (Churg-Strauss Syndrome), является редким системным некротизирующим васкулитом, поражающий мелкие и средние сосуды и связанный с тяжелой бронхиальной астмой и эозинофилией.
Впервые клинические и патологические признаки этого заболевания описали Jacob Churg и Lotte Strauss в 1951 году у 13 пациентов с бронхиальной астмой, эозинофилией, гранулематозным воспалением, некротизирующим системным васкулитом и некротизирующим гломерулонефритом. В 1990 году Американская коллегия ревматологов (ACR) предложили ввести следующие шесть критериев для диагностики синдрома Чарга - Стросс:
- Манифестация бронхиальной астмы;
- Увеличение более чем на 10% количества эозинофилов в периферической крови;
- Параназальный синусит;
- Легочные инфильтраты (могут быть переходными);
- Гистологические признаки васкулита с внесосудистыми скоплениями эозинофилов;
- Моно- или полинейропатия.
Диагноз считается установленным при наличии четырех признаков из шести. Консенсусная конференция 1994 года в Chappel Hill (Северная Каролина, США) по классификации системных васкулитов не изменила критерии ACR.
Этиология
Причины развития СЧС неизвестны. Возможно, это аллергическая или аутоиммунная реакция организма на факторы окружающей среды или лекарственные средства. Известны несколько случаев развития синдрома индуцированного лекарствами. Описан случай месалазин-индуцированного СЧС у пациента с болезнью Крона и склерозирующим холангитом. В публикациях рассматривается связь между пропилтиоурацилом, метиломазолом и васкулитами, в т.ч. и СЧС. Также есть предположение, что прием антагонистов лейкотриеновых рецепторов и уменьшение дозы или отмена системных глюкокортикоидов ведет к ухудшению течения бронхиальной астмы и приводит к развитию СЧС.
Эпидемиология и патофизиология
В мире частота встречаемости синдрома Чарга-Стросс составляет 2,5 случаев на 100000 людей и несколько чаще встречается у мужчин. СЧС встречается как у детей, так и взрослых. Заболеванием страдают люди от 15 до 70 лет, средний возраст - 38 лет.
Патофизиология синдрома до конца не изучена. Особенностью заболевания является значительная эозинофилия в крови и тканях, ассоциирующаяся с активностью заболевания. Установлено, что у пациентов с СЧС в активной фазе заболевания эозинофилы экспрессируют поверхностные маркеры активации и секретируют биологически активные белки, приводящих к тканевому повреждению. Несомненно, в патогенезе СЧС участвуют цитокины. Показано, что увеличение содержания ИЛ-6 в сыворотке крови предшествует росту ревматоидных факторов в сыворотке крови и определяется в начале обострения СЧС. Таким образом, ИЛ-6 может быть важным пусковым фактором. Установлено, что у пациентов с СЧС отмечается существенный рост уровня интерферона-α и ИЛ-2, а также умеренное повышение ФНО-α и ИЛ-1β, подобно наблюдаемому при узелковом периартериите.
Предполагается, что эозинофилия поддерживается высоким уровнем ИЛ-5 в крови, который продуцируется главным образом активированными лимфоцитами типа Th2. Показано, что при рефрактерном течении СЧС введение меполизумаба - антител к интерлейкину-5 -приводило к улучшению.
Результаты биопсии пораженных периферических нервных волокон свидетельствуют о том, что при эпиневральном некротизирующем васкулите начинают численно преобладать активированные цитотоксические Т-лимфоциты (CD8+ цитотоксические Т-клетки и CD4+ Т-хелперы) над эозинофилами, включая и воспалительный экссудат. Иногда в воспалительном экссудате обнаруживаются CD20+ (В-лимфоциты), возможно, также определение иммуноглобулина Е (IgE) и антител к C3d.
Предполагается, что АНЦА к миелопероксидазе играют важную роль в патогенезе повреждения сосудистой стенки посредством активации нейтрофилов, адгезии полиморфноядерных клеток к эндотелиальным клеткам сосудов, с последующим литическим повреждением эндотелия.
Клиническая картина
За исключением неспецифических симптомов, которые также наблюдаются при узелковом периартериите (слабость, повышение температуры тела, снижение аппетита и массы тела), на первый план при синдроме Чарга-Стросс выходит поражение органов дыхания.
У большинства больных одним из первых проявлений является бронхиальная астма, особенностью течения которой является появление легочных инфильтратов (у 2/3 больных). Описаны также случаи кровохарканья и альвеолярного кровотечения.
Более чем у 70% больных с СЧС клиническая картина болезни начинается с проявлений аллергического ринита, который часто дает осложнения в виде полипозных разрастаний слизистой носа, рецидивирующих после удаления, и присоединением синуситов.
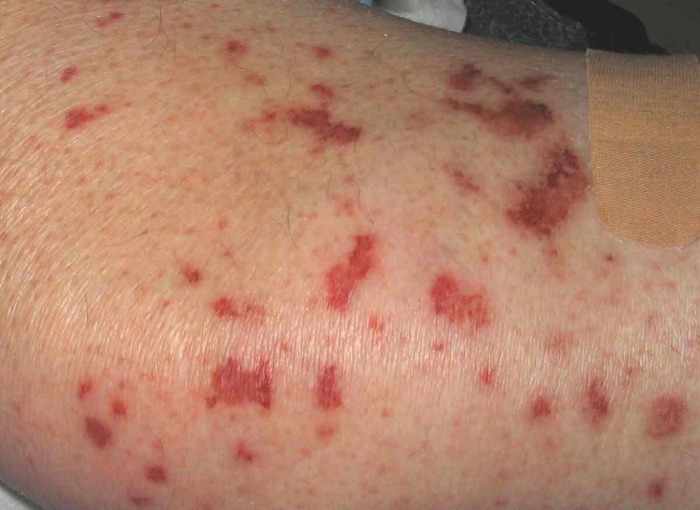
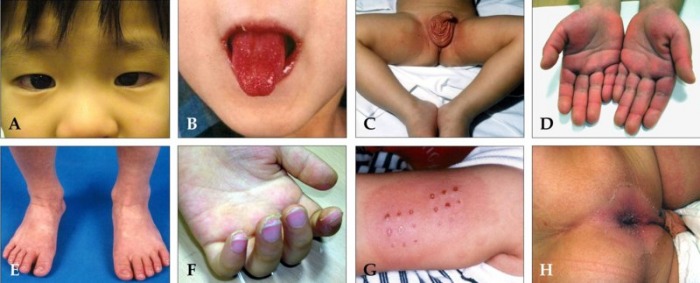
Изменения кожи, наблюдаемые у 60 % пациентов с СЧС, включают в себя:
- Лейкоцитокластический васкулит с пальпируемой пурпурой, расположенных преимущественно на разгибательной поверхности верхних и нижних конечностях;
- Ливедо, некроз кожи и гангрена, подкожные узелки (у одной трети больных это начальное проявление поражения кожи).
- Поражение сердечно-сосудистой системы могут включать:
- Миокардит и признаки сердечной недостаточности;
- Инфаркт миокарда, как следствие коронарного васкулита;
- Поражения почек (не являются частым клиническим проявлением):
- Почечная гипертензия;
- Признаки уремии и быстропрогрессирующей почечной недостаточности;
- Некротизирующий гломерулонефрит.
Вовлечение в процесс органов ЖКТ — относительно частая клиническая проблема при СЧС. Васкулит и эозинофильный инфильтрат могут привести к ишемии, а в последующем явиться причиной перфорации стенки желудка или кишечника. У пациентов с СЧС выявляются эозинофильный гастроэнтерит, желудочно-кишечное кровотечение, васкулит кишечника.
Поражение нервной системы включает в себя множественный мононеврит или симметричную сенсорно-моторную периферическую полинейропатию. Часто фиксируют изменения со стороны черепно-мозговых нервов, в частности ишемию зрительного нерва. Поражение ЦНС включает развитие гиперкинетического состояния, энцефалопатии, инсультов и психических расстройств.
Лабораторная диагностика
Лабораторным маркером синдрома Чарга-Стросс является эозинофилия (5000-9000 эозинофилов/ мкл), которая наблюдается у 90 % больных. Имеет место нормоцитарная нормохромная анемия, ускорение СОЭ, повышение С-реактивного белка. Антинейтрофильные цитоплазматические антитела выявляются приблизительно у 40 % пациентов с СЧС.У большинства АНЦА-положительных пациентов с CЧС (от 70 до 75%) определяются антитела к миелопероксидазе с перинуклеарным окрашиванием (так называемый MPO-АНЦА или пAНЦA). Показано, что у лиц с СЧС титры пАНЦА коррелируют с тяжестью заболевания; снижение титров этих антител отражало эффективность проводимой иммуносупрессивной терапии и, наоборот, рост титров пАНЦА рассматривался как признак обострения заболевания. Также маркером СЧС является определение эотаксина-3 в сыворотке крови. Отмечено повышение этого показателя при активности процесса у пациентов с СЧС.
Другие методы исследования
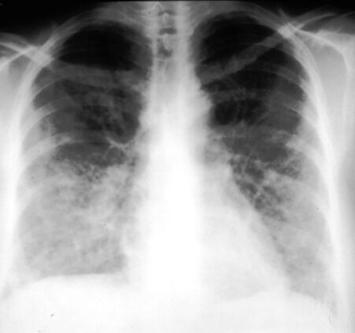
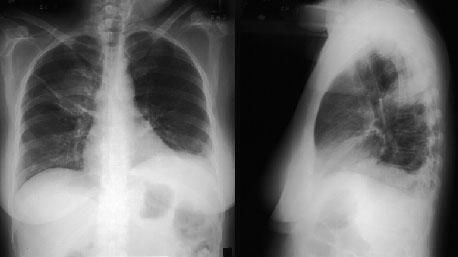
Рентгенография органов грудной клетки позволяет обнаружить затемнения или узелки в легких (в 75% случаев),узловатые и билатерально расположенные инфильтраты, которые крайне редко осложняются формированием асептической полости, затемнения симметрично расположены по периферии, признаки плеврального выпота.
Компьютерная томография высокого разрешения проводится с диагностической целью при необъяснимой одышке, выявлении рентгенологических изменений и снижении сатурации кислорода. С помощью этого метода можно визуализировать:
Результаты иммунологического исследования могут показать повышенный уровень IgE в сыворотке крови, гипергаммаглобулинемию, обнаружение ревматоидного фактора в низких титрах, повышенный уровень эозинофильного катионного белка (ECP), растворимого рецептора интерлейкина-2 (sIL-2R) и тромбомодулина (sTM). которые являются маркерами повреждения эндотелия; Повышенный уровень эозинофильного катионного белка и растворимого рецептора интерлейкина указывают на иммунорегуляторный дефект, связанный с васкулитом и эозинофилией.
На бронхоальвеолярном лаваже эозинофилия проявляется в 33 % случаев.
При постановке диагноза нужно исключить другие возможные заболевания, прежде всего узелковый полиартериит, гранулематоз Вегенера, хроническую эозинофильную пневмонию, идиопатический гиперэозинофильный синдром и микроскопический полиангиит. Окончательный диагноз устанавливается по результатам биопсии пораженной ткани.
Лечение
Лечение СЧС проводят комбинацией глюкокортикоидов и метотрексата или микофенолат мофетила. При наличии поражений сердечно-сосудистой, дыхательной и нервной систем возможно применение пульс-терапии метилпреднизолоном.В качестве поддерживающей терапии рекомендуется прием комбинации низких доз глюкокортикоидов и азатиоприна, ритуксимаба, метотрексата или микофенолат мофетила. Необходимо помнить об индивидуальной чувствительности к применяемой терапии, при наличии которой стоит задуматься об отмене препаратов. Пациентам с уровнем сывороточного креатинина ≥500 ммоль/л (5,7 мг/дл) в связи с быстро прогрессирующим гломерулонефритом при установлении нового или рецидивирующего заболевания и для лечения тяжелых форм диффузного альвеолярного кровотечения назначается плазмаферез.
Прогноз без лечения неблагоприятен; Основным причинами смерти являются миокардит и инфаркт миокарда. При адекватном лечении однолетняя выживаемость составляет 90%, а пятилетняя - 62 %.
Синдром Черджа-Стросс – воспалительно-аллергическое поражение мелких и средних сосудов (капилляров, венул, артериол), протекающее с образованием некротизирующих эозинофильных гранулем. Для синдрома Черджа-Стросс характерны гиперэозинофилия, поражение бронхо-легочной системы, сердца, ЖКТ, центральной и периферической нервной системы, кожи и суставов. Диагноз синдрома Черджа-Стросс основан на данных анамнеза, клинической картины, лабораторных исследований, рентгенографии органов грудной клетки, биопсии легких. В качестве основной терапии синдрома Черджа-Стросс показано назначение системных глюкокортикостероидов и цитостатиков.
- Причины
- Симптомы
- Диагностика
- Лечение синдрома Черджа-Стросс
- Прогноз
- Цены на лечение
Общие сведения
Синдром Черджа-Стросс – разновидность системного васкулита с гранулематозным воспалением сосудов среднего и мелкого калибра и преимущественным поражением респираторного тракта. Синдром Черджа-Стросс относится к полисистемным нарушениям, чаще всего затрагивающим органы с богатым кровоснабжением - кожу, легкие, сердце, нервную систему, ЖКТ, почки. Синдром Черджа-Стросс во многом напоминает узелковый периартериит, но в отличие от него поражает не только мелкие и средние артерии, но и капилляры, вены и венулы; характеризуется эозинофилией и гранулематозным воспалением, преимущественным поражением легких. В ревматологии синдром Черджа-Стросс встречается редко, ежегодная заболеваемость составляет 0,42 случая на 100 тыс. населения. Синдромом Черджа-Стросс страдают люди от 15 до 70 лет, средний возраст пациентов составляет 40-50 лет; у женщин заболевание выявляется несколько чаще, чем у мужчин.

Причины
Причины синдрома Черджа-Стросс неизвестны. Патогенез связан с иммунным воспалением, пролиферативно-деструктивными изменениями и повышением проницаемости сосудистой стенки, тромбообразованием, кровоизлияниями и ишемией в зоне повреждения сосудов. Важную роль в развитии синдрома Черджа-Стросс играет повышенный титр антинейтрофильных цитоплазматических антител (ANCA), антигенными мишенями которых являются ферменты нейтрофилов (главным образом, протеиназа-3 и миелопероксидаза). ANCA вызывают преждевременную дегрануляцию и нарушение трансэндотелиальной миграции активированных гранулоцитов. Сосудистые изменения приводят к появлению многочисленных эозинофильных инфильтратов в тканях и органах с образованием некротизирующих воспалительных гранулем.
На первый план при синдроме Черджа-Стросс выходит поражение легких. При гистологическом исследовании выявляются интерстициальные и периваскулярные эозинофильные инфильтраты в стенках легочных капилляров, бронхов, бронхиол и альвеол, перивазальных и перилимфатических тканях. Инфильтраты имеют разнообразную форму, обычно локализуются в нескольких сегментах легкого, но могут распространяться на всю легочную долю. Кроме острофазных воспалительных реакций, отмечаются рубцовые склеротические изменения в сосудах и легочной ткани.
Спровоцировать развитие синдрома Черджа-Стросс могут вирусная или бактериальная инфекция (например, гепатит В, стафилококковое поражение носоглотки), вакцинация, сенсибилизация организма (аллергические заболевания, лекарственная непереносимость), стрессы, охлаждение, инсоляция, беременность и роды.
Симптомы
В своем развитии синдром Черджа-Стросс проходит три стадии.
Продромальная стадия может длиться несколько лет. При типичном течении синдром Черджа-Стросс начинается с поражения респираторного тракта. Появляются аллергический ринит, симптомы носовой обструкции, полипозные разрастания слизистой носа, рецидивирующие синуситы, затяжные бронхиты с астматическим компонентом, бронхиальная астма.
Вторая стадия синдрома Черджа-Стросс характеризуется повышением уровня эозинофилов в периферической крови и тканях; проявляется тяжелыми формами бронхиальной астмы с сильными приступами кашля и экспираторного удушья, кровохарканьем. Приступы бронхоспазма сопровождаются выраженной слабостью, длительной лихорадкой, миалгией, похуданием. Хроническая эозинофильная инфильтрация легких может привести к развитию бронхоэктатической болезни, эозинофильной пневмонии, эозинофильного плеврита. При появлении плеврального выпота отмечаются боли в грудной клетке при дыхании, усиление одышки.
Третья стадия синдрома Черджа-Стросс характеризуется развитием и доминированием признаков системного васкулита с полиорганным поражением. При генерализации синдрома Черджа-Стросс степень тяжести бронхиальной астмы уменьшается. Период между появлением симптомов бронхиальной астмы и васкулита составляет в среднем 2-3 года (чем короче промежуток, тем неблагоприятнее прогноз заболевания). Отмечается высокая эозинофилия (35-85%). Со стороны сердечно-сосудистой системы возможно развитие миокардита, коронарита, констриктивного перикардита, недостаточности митрального и трехстворчатого клапанов, инфаркта миокарда, пристеночного фибропластического эндокардита Леффлера. Поражение коронарных сосудов может стать причиной внезапной смерти больных синдромом Черджа-Стросс.
При синдроме Черджа-Стросс возникает полиморфное поражение кожи в виде болезненной геморрагической пурпуры на нижних конечностях, подкожных узелков, эритемы, крапивницы и некротических пузырьков. Часто наблюдаются полиартралгии и непрогрессирующий мигрирующий артрит. Поражение почек встречается редко, носит невыраженный характер, протекает в форме сегментарного гломерулонефрита и не сопровождается ХПН.
Диагностика
Больные синдромом Черджа-Строcс за первичной помощью обычно обращаются к различным специалистам - отоларингологу, пульмонологу, аллергологу, неврологу, кардиологу, гастроэнтерологу и поздно попадают к ревматологу. Диагностика синдрома Черджа-Стросс основана на клинико-лабораторных данных и результатах инструментальных исследований. Диагностическими критериями синдрома Черджа-Стросс считаются: гиперэозинофилия (>10% от общего числа лейкоцитов), бронхиальная астма, моно- или полинейропатия, синусит, эозинофильные инфильтраты в легких, экстраваскулярные некротизирующие гранулемы. Наличие не менее 4-х критериев подтверждает диагноз в 85% случаев.
При синдроме Черджа-Стросс также выявляется анемия, лейкоцитоз, повышение СОЭ и уровня общего IgE. Для более половины случаев синдрома Черджа-Стросс характерно обнаружение перинуклеарных антител с антимиелопероксидазной активностью (рANCA).
Рентгенография органов грудной клетки при синдроме Черджа-Стросс позволяет обнаружить быстро исчезающие, ограниченные затемнения и очаговые тени в легких, наличие плеврального выпота. При биопсии легкого определяется гранулематозное воспаление мелких сосудов, инфильтраты в околососудистом пространстве, содержащие эозинофилы. Дифференциальную диагностику синдрома Черджа-Стросс следует проводить с узелковым полиартериитом, гранулематозом Вегенера, хронической эозинофильной пневмонией, идиопатическим гиперэозинофильным синдромом, микроскопическим полиангиитом.
Лечение синдрома Черджа-Стросс
Лечение предполагает длительное назначение высоких доз системных глюкокортикостероидов. По мере улучшения состояния дозу препаратов снижают. При наличии поражений сердечно-сосудистой системы, легких, множественного мононеврита возможно применение пульс-терапии метилпреднизолоном. При неэффективности глюкокортикостероидов используются цитостатики (циклофосфамид, азатиоприн, хлорбутин), которые способствуют более быстрой ремиссии и снижению риска рецидивов, но создают высокий риск инфекционных осложнений. Перед началом терапии отменяются все лекарственные препараты, к которым у больного выявлена сенсибилизация.
Прогноз
Без лечения прогноз синдрома Черджа-Стросс неблагоприятный. При полиорганном поражении происходит быстрое прогрессирование синдрома Черджа-Стросс с высоким риском смертельного исхода от сердечно-легочных нарушений. При адекватном лечении 5-летняя выживаемость составляет 60-80%.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Стадии
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Прогноз

Синдром Чарга-Стросса назван по имени учёных Чарга и Стросса, которые впервые описали это заболевание. Болезнь представляет собой отдельный вид васкулита – аллергический ангиит и гранулематоз – поражающий в основном сосуды среднего и малого размеров. Заболевание также сочетается с такими патологиями, как воспаление лёгких, эозинофилия и бронхиальная астма. Ранее данную патологию считали астматическим типом периартериита узелковой формы, но сейчас она выделена в самостоятельный нозологический тип.
В 1951 году Чарг и Штраус (Стросс) впервые описали синдром у 13 больных, у которых наблюдалась астма, эозинофилия, гранулематозное воспаление, некротический системный васкулит и некротический гломерулонефрит. В 1990 году Американский колледж ревматологии (ACR) предложил следующие шесть критериев диагноза синдрома Чарга-Стросса :
- Астма (хрипы, хрипы на выдохе).
- Эозинофилия (более чем 10%).
- Синусит.
- Легочные инфильтраты (могут быть временными).
- Гистологическое доказательство васкулита с экстраваскулярными эозинофилами.
- Множественный мононеврит или полинейропатия.
Наличие четырех или более критериев имеет специфичность 99,7%.
Код по МКБ-10
Эпидемиология
Примерно 20% васкулитов из категории узелкового периартериита приходятся на синдром Чарга-Стросса. Эта патология в среднем начинает развиваться примерно в 44 года. При этом немного чаще ею заболевают мужчины – в 1,3 раза.
Частота синдрома Чарга-Стросса в Соединенных Штатах составляет 1-3 случаев на 100 000 взрослых в год и около 2,5 случая на 100 000 взрослых в год в мире.

[1], [2], [3], [4], [5], [6], [7]
Причины синдрома Чарга-Стросса
Выявить причины возникновения данного синдрома пока не удаётся. Механизм развития основывается на иммунном воспалении, деструктивных и пролиферативных процессах, а помимо этого на снижении проницаемости стенок сосудов, образовании тромбов, развитием ишемии в области деструкции сосудов и кровоизлиянии. Кроме этого, при развитии синдрома важным фактором является повышенный титр ANCA, который выполняет антигенную нейтрализацию энзимов нейтрофилов (в основном таковыми являются протеиназа-3, а также миелопероксидаза). Вместе с этим ANCA становятся причиной нарушения трансэндотелиального перемещения активированных гранулоцитов, а также провоцируют преждевременную дегрануляцию. Вследствие изменения в сосудах в органах и тканях появляются лёгочные инфильтраты с последующим развитием некротизирующих узелковых воспалений.
Пусковыми факторами развития синдрома Чарга-Стросса может стать бактериальная либо вирусная инфекция (к примеру, поражение носоглотки стафилококками или гепатит типа B), различные аллергены, непереносимость отдельных лекарств, вакцинация, чрезмерное охлаждение, стрессовое состояние, беременность или роды, а также инсоляция.
Наличие HLA-DRB4 может быть генетическим фактором риска для развития синдрома Чарга-Стросса и может увеличить вероятность развития васкулитных проявлений заболевания.

[8], [9], [10], [11], [12], [13], [14]
Факторы риска
Данное заболевание является достаточно редким, и, хотя множество людей попадает под факторы риска, развивается лишь у малого процента населения. Среди таких факторов следующие моменты:
- Возраст – большинство пациентов с этим синдромом входят в возрастную группу 38-52 года. Лишь изредка данная патология развивается у находящихся в пожилом возрасте людей либо детей;
- Наличие в анамнезе пациента аллергического ринита либо астмы. Большинство пациентов с синдромом Чарга-Стросса ранее болели одной из этих болезней (причём зачастую она протекала в тяжелой форме).

[15], [16], [17], [18], [19], [20], [21], [22]
Патогенез
Патогенез болезни пока не до конца изучен. Но в любом случае то, что она имеет аллергическую и иммунопатологическую природу, нередко возникает в результате бронхиальной астмы, а также близка по симптомам к узелковой форме периартериита, даёт возможность сделать вывод, что основой её развития являются различные иммунологические нарушения.

[23], [24], [25], [26], [27], [28], [29], [30]
Симптомы синдрома Чарга-Стросса
Помимо неспецифических проявлений, которые наблюдаются и в случае узелкового периартериита (это состояние лихорадки, утрата аппетита, похудение и недомогание), основным симптомом является нарушение функционирования легких. Вследствие этого начинается бронхиальная астма в тяжёлой форме, а также возникают затемнения в лёгких, которые одтсверждаются на рентгене легких, которые зачастую быстро исчезают – летучие ЭЛИ.
Среди основных симптомов патологии – синдром ГРБ, который обычно является предшественником появления клинических признаков системного васкулита. Также часто наблюдается присоединение инфекционных патологий лёгких с последующим развитием бронхиальной астмы инфекционно-зависимого типа, а также бронхоэктатического заболевания. Легочные инфильтраты наблюдаются у 2/3 пациентов с синдромом. Примерно у трети пациентов диагностируют плеврит с увеличением количества эозинофилов в плевральной жидкости.
При поражении органов ЖКТ начинают появляться болевые ощущения в животе, а также диарея и, в редких случаях, кровотечение. Развитие этих симптомов провоцируется либо эозинофильным гастроэнтеритом, либо васкулитом кишечной стенки. Последнее заболевание может стать причиной перитонита, сквозного разрушения кишечной стенки либо непроходимости кишечника.
Клинические проявления сердечных нарушений возникают у 1/3 всех пациентов, но на аутопсии их обнаруживают в 62% случаев, а причиной смерти это становится в 23% случаев. Разнообразные изменения в показаниях ЭКГ наблюдаются примерно у половины пациентов. Примерно 1/3 всех случаев заболевания сопровождается развитием сердечной недостаточности либо перикардита в острой либо констриктивной форме. Изредка у больных наблюдают повышение АД и инфаркт миокарда.
Кожные заболевания наблюдаются у 70% пациентов – при СЧС это более частый симптом, чем при узелковом периартериите. Среди проявлений:
- Геморрагическая сыпь;
- Узлы на коже и под кожей;
- Покраснение кожи;
- Крапивница;
- Микроабсцессы кожи;
- Ретикулярное ливедо.
Заболевания почек наблюдаются реже всех прочих симптомов. При этом они протекают не так опасно, как в случае гранулематоза Вегенера либо узелкового периартериита. Примерно половина пациентов с синдромом страдает от очагового нефрита, который часто становится причиной артериальной гипертензии. У пациентов с антинейтрофильными антителами в плазме может развиваться некротизирующий гломерулонефрит.
Болезни суставов (такие, как полиартралгия или полиартрит) встречаются у половины всех больных с данным синдромом. Обычно у них развивается мигрирующий артрит непрогрессирующего типа, который затрагивает как мелкие, так и крупные суставы. В некоторых случаях наблюдается миозит либо миалгия.
Стадии
Синдром Чарга-Стросса по ходу своего развития обычно проходит 3 основные стадии (условно).
В начальный период (он может продолжаться в течение 30 лет) больные страдают частыми аллергиями, среди которых астма, поллиноз, а также ринит.
На 2-й стадии начинается увеличение количества эозинофилов в тканях и крови. На этом этапе пациентам часто диагностируют синдром Лефлера, легочную инфильтрацию с эозинофилией либо эозинофильный гастроэнтерит.
На третьей стадии у больных наблюдаются клинические проявления системного васкулита.

[31], [32], [33]
Осложнения и последствия
Среди осложнений заболевания самым опасным считается пневмония, развивающаяся под воздействием Pneumocystis carini.
СЧС опасен тем, что при нем поражаются разнообразные органы, среди которых сердце, лёгкие, кожный покров, ЖКТ, мышцы, суставы, а также почки. Если не лечить эту болезнь, она может привести к смерти. Возможные осложнения заболевания:
- Нарушение функционирования периферических нервов;
- Зуд кожи и её изъязвление, а также инфекционные осложнения;
- Воспаление перикарда, развитие миокардита, а помимо этого сердечная недостаточность и сердечные приступы;
- Гломерулонефрит, при котором почками постепенно утрачивается функция фильтрации, вследствие чего развивается почечная недостаточность.
Французский Исследовательская группа по изучению васкулитов разработала пятибалльную (пятифакторную) систему, которая предсказывает риск смерти при синдроме Чарга-Стросса с использованием клинических проявлений. Этими факторами являются:
- Снижение функции почек (креатинин> 1,58 мг / дл или 140 мкмоль / л)
- Протеинурия (> 1 г / 24 часа)
- Желудочно-кишечные кровотечения, инфаркт, или панкреатит
- Поражение центральной нервной системы
- Кардиомиопатия
Отсутствие любого из этих факторов указывает на более легкое течение, с пятилетним уровнем смертности 11,9%. Наличие одного фактора указывает на тяжелую болезнь, с пятилетней смертности на 26%, а два или более указывают на очень серьезные заболевания: 46% смертности в течение пяти лет.

[34], [35], [36], [37], [38], [39], [40]
Диагностика синдрома Чарга-Стросса
Среди основных критериев диагностики такие симптомы, как эозинофилия, бронхиальная астма, а также аллергии в анамнезе. Помимо этого эозинофильная пневмония, нейропатия, воспаление придаточных носовых пазух, внесосудистая эозинофилия. Если у пациента наблюдается как минимум 4 из этих болезней, СЧС может быть диагностирован.

[41], [42], [43], [44], [45], [46], [47], [48]
Берётся кровь на общий анализ: для диагностирования болезни должно наблюдаться превышение числа эозинофилов на 10% больше нормы, а также ускорение процесса оседания эритроцитов.
При общем исследовании мочи должно наблюдаться появление в ней белка, а также увеличение числа эритроцитов.
Трансбронхиальная и кожная биопсия, а также биопсия подкожной клетчатки: в этом случае должна обнаруживаться выраженная инфильтрация эозинофилов в стенках малых сосудов, а также некротизирующие гранулематозные процессы в органах дыхания.
Иммунологический анализ для выявления повысившегося количества антител ANCA. Основное внимание здесь уделяется увеличению показателей общего IgE, а также перинуклеарных антител, обладающих антимиелопероксидазной активностью.

[49], [50], [51], [52]
КТ лёгких – в процессе проводится визуализация паренхиматозных скоплений, в основном размещающихся по периферии; также заметно, что стенки бронхов утолстились, с расширением в некоторых местах, заметны бронхоэктазы.
Микроскопия экссудата, находящегося в плевральной жидкости, а также проведение лечебной бронхоскопии, чтобы обнаружить эозинофилию.
Проведение ЭХО-КГ для обнаружения симптомов митральной регургитации, а также разрастания соединительных тканей с появлением рубцов в сердечной мышце.
Дифференциальная диагностика
Нужно дифференцировать СЧС с узелковым периартериитом, гранулематозным васкулитом, хронической формой эозинофильной инфильтрации лёгких, а также эозинофильным лейкозом.

[53], [54], [55], [56], [57], [58], [59], [60], [61]
К кому обратиться?
Лечение синдрома Чарга-Стросса
Лечение СЧС является комплексным – в процессе терапии используются цитостатики и глюкокортикостероиды. В целом лечение схоже с принципами терапии Узелкового периартериита.
В случае поражения органов ЖКТ, а также лёгких, почек и кожного покрова нужно начинать лечение с приёма преднизолона. Лечебная доза равна 60 мг/сут. После 1-2 недель такого приёма происходит переход на периодическое применение преднизолона с постепенным уменьшением дозы. Спустя 3 мес., если было отмечено улучшение состояния, дозировку продолжают уменьшать, доводя до поддерживающей, которую и оставляют на продолжительный срок.
Если преднизолон не оказал эффекта, а также в случае появления симптомов диффузного расстройства ЦНС, недостаточности кровотока и нарушения проводимости назначают внутренний приём гидроксимочевины в дозировке 0,5-1 г/сут. Если количество лейкоцитов уменьшилось до 6-10х109/л, нужно перейти на применение лекарства в режиме через 2 дн. на третий либо отменить его приём на 2-3 мес. Также можно применять иные цитостатики – такие, как циклофосфамид или азатиоприн.
Если у больного присутствует бронхиальная астма, назначается приём бронходилататоров.
В качестве профилактической меры развития тромбоэмболических осложнений применяются антикоагулянты или антиагреганты (такие, как ацетилсалициловая кислота в дозировке 0,15-0,25 г/сут. или курантил в дозировке 225-400 мг/день).
Систематический анализ, проведенный в 2007 г., показал эффективность применению ударных доз стероидов.
Так как кортикостероиды негативно влияют на прочность костей, следует восполнять потерю приёмом необходимого количества кальция, а также употреблять примерно 2000 IU витамина группы D в сутки.
Прогноз
Синдром Чарга-Стросса без своевременного лечения имеет неблагоприятный прогноз. В случае полиорганного поражения заболевание очень быстро прогрессирует, повышая риск смерти в результате нарушений в работе сердца и лёгких. Адекватное лечение позволяет обеспечить 5-летнюю выживаемость у 60-80% больных.
Основными причинами смертности при синдроме Чарга-Стросса являются миокардит и инфаркт миокарда.

[62], [63], [64], [65]
Читайте также: