Перелом пястных костей и фаланг пальцев
Составляют 2,5% от всех повреждений костей скелета.
Переломы II-V пястных костей.
Возникают преимущественно в результате прямого механизма травмы (удар по кисти или удар кистью о твердый предмет), но могут происходить и при опосредованном приложении силы (нагрузка по оси, сгибание, скручивание).
Клиника и диагностика.
Жалобы на боли в месте травмы, ограничение функции конечности.
При осмотре определяется значительный отек тыла кисти, синюшная окраска за счет кровоподтека.
При сжатой в кулак руке исчезает выпуклость головки пястной кости при переломе ее тела.
Пальпация сломанной кости болезненная, иногда прощупываются сместившиеся отломки в виде ступеньки.
Положительный симптом осевой нагрузки — надавливание на головку пястной кости или на основную фалангу пальца по длинной оси вызывает боль в месте предполагаемого перелома.
Движения в суставах кисти ограниченные, резко нарушена хватательная функция.
Подтверждает диагноз рентгенография кисти в двух плоскостях.
Для переломов пястных костей характерно типичное смещение отломков с углом, открытым в ладонную сторону.
Возникает деформация за счет сокращения межостных и червеобразных мышц.
Значительных смещений по длине и ширине, как правило, не бывает, так как пястные кости в проксимальном и дистальном отделах скреплены связками.
Однако при косой или спиральной линии излома смещение наблюдается почти всегда и в некоторых случаях удержать отломки после сопоставления невозможно.
В результате прямой травмы могут быть множественные, а также сложные многооскольчатые переломы, вплоть до размозжения кисти.
Лечение.
В амбулаторных условиях и под контролем семейного врача лечат больных с закрытыми переломами пястных костей без смещения отломков, с поперечными переломами одной или нескольких костей, с угловой деформацией.
В место перелома вводят 10-15 мл 1% раствора новокаина. Выждав 5-10 минут, производят ручную репозицию. Помощник выполняет тракцию за пальцы кисти. Хирург надавливает на тыльную поверхность в месте перелома, смещая отломки в ладонную сторону и одновременно давит на головку сломанной пястной кости, пытаясь сместить ее к тылу. Такими действиями устраняется смещение отломков под углом. Конечность фиксируют тыльной гипсовой лонгетой от верхней трети предплечья до головок пястных костей с захватом пальца, сочленяющегося со сломанной костью (на 4 недели).
Рентгеновские снимки делают после репозиции и по окончанию срока фиксации. Если перелом сросся, приступают к разработке движений в ранее иммобилизованных суставах. Трудоспособность восстанавливается через 5-6 недель.
Во всех случаях сложных повреждений пясти (множественные переломы 11-1У пястных костей, а также переломы со смещением, где успех лечения в условиях поликлиники вызывает сомнения неустойчивые переломы. Следует направлять больных на стационарное учение. В стационаре есть возможность применять методы скелетного вытяжения, компрессионно-дистракционного остеосинтеза, различные способы хирургических вмешательств.
Лечение переломов пястных костей может быть консервативным и оперативным. В первом случае производят закрытую ручную репозицию после обезболивания мест переломов 1% раствором новокаина по 5-7 мл в каждую точку. Помощник выполняет тракцию за пальцы кисти. Хирург надавливает на тыльную поверхность в месте перелома, смещая отломки в ладонную сторону, и одновременно давит на головки сломанных пястных костей, пытаясь сместить их к тылу. Конечность фиксируют тыльной гипсовой лонгетой от верхней трети предплечья до кончиков пальцев. Срок иммобилизации при одиночных переломах 4 недели, при множественных 4-5 недель постоянно, затем 2-3 недели конечность фиксируют съемной лонгетой. Трудоспособность восстанавливается при одиночных переломах через 4-6 недель, при множественных — через 6-8.
При косых и спиральных переломах, когда легко наступает вторичное смещение отломков, применяют скелетное вытяжение за концевые фаланги.
Оперативное лечение заключается в открытой репозиции и фиксации отломков. Способы скрепления отломков при переломах пястных костей представлены на рис. 121. Накладывают гипсовую лонгету на 4 недели, труд разрешают через 5-6 недель.
Переломы первой пястной кости.
Студенты должны знать, что особое внимание уделено этой кости вследствие того, что I пястная кость расположена отдельно от остальных, очень подвижна, участвует в приведении, отведении и противопоставлении I пальца. Он же в функциональном отношении приравнивается к остальным четырем пальцам.
Различают два типа переломов: переломовывих I пястной кости (перелом Беннета) и сгибательный перелом I пястной кости.
Перелом Беннета. Возникает в результате удара, направленного по оси I пальца. При этом происходит вывих в запястно-пястном сочленении с одновременным переломом основания I пястной кости, которая, смещаясь кверху, отламывает треугольный фрагмент ульнарного края собственного основания. Таким образом, перелом Беннета правильнее называть переломовывихом I пястной кости.
Лечение. В область I запястно-пястного сустава вводят 5-10 мл 2% раствора новокаина. После наступления анестезии производят вправление I пястной кости. Достигается это тракцией по оси и отведением I пальца. Конечность фиксируют циркулярной гипсовой повязкой от верхней трети предплечья до пястно-фаланговых суставов с захватом основной фаланги I пальца в положении отведения. Необходима контрольная рентгенограмма. Если вправление и репозиция наступили, то иммобилизацию оставляют на 4-6 недель. Труд через 6-8 недель. Если вправления не получилось, следует повторить попытку или направить больного в стационар, где возможно применение скелетного вытяжения или хирургических методов лечения.
При неудачных попытках вправления применяют скелетное вытяжение или фиксацию спицей Киршнера костным аутошипом.
Сгибательный перелом I пястной кости. Возникает при резком форсированном сгибании I пястной кости в ладонно-локтевую сторону (при ударе о твердый предмет). При этом, в отличие от перелома Беннета, линия излома проходит вне сустава, дистальнее его на 1-1,5 см. Фрагменты смещаются под углом, открытым в ладонную сторону. Часто подобные переломы случаются во время драк и у начинающих боксеров, неправильно выполняющих боковые удары.
Клиника и диагностика идентичны перелому Беннета, за исключением того, что пальпаторно определяется недеформированный запястно-пястный сустав. Разница выявляется и рентгенологически.
Лечение консервативное. Под местной анестезией производят ручную репозицию с устранением углообразной деформации и фиксируют так же, как и при переломе Беннета. Срок иммобилизации при переломе основания и тела I пястной кости 4-5 недель. Восстановление трудоспособности наступает через 6-7 недель. В случаях, когда репозиция не удалась применяют скелетное вытяжение или хирургический метод лечения. Сроки лечения те же.
Переломы пальцев кисти.
Переломы пальцев кисти встречаются довольно часто и достигают 5% от всех повреждений костей. В большинстве случаев они являются результатом прямого механизма травмы, преимущественно бытового и производственного характера. Под действием глубокого и поверхностного сгибателей пальцев, а также червеобразных и межкостных мышц при переломах фаланг пальцев возникает типичное смещение отломков под углом, открытым в тыльную сторону.
Клиника и диагностика. Налицо все признаки повреждения коротких трубчатых костей: деформация за счет смещения отломков, отека и кровоподтека; болезненность при пальпации; патологическая подвижность и крепитация отломков; нарушение функции пальца и кисти. Рентгенограмма в двух проекциях уточняет характер перелома.
Лечение. По своей структуре и функциональным возможностям кисть представляет чрезвычайно сложный орган и поэтому любое ее повреждение требует индивидуального подхода, вдумчивого, рационального лечения на всех этапах. Переломы фаланг пальцев относятся к разделу тяжелых травм кисти. В амбулаторных условиях допустимо лечение переломов без смещения отломков и одиночных переломов фаланг, которые после репозиции не дают вторичных смещений.
Успех лечения переломов фаланг пальцев зависит от тщательного анатомического сопоставления отломков, полноценной иммобилизации по объему и срокам и последующей комплексной терапии.
В область перелома вводят 3-5 мл 2% раствора новокаина. Выждав 5-7 минут, приступают к репозиции: тракция по оси, затем палец сгибают во всех суставах до функционально выгодного положения (угол 120°) и путем давления с ладонной стороны устраняют углообразную деформацию. Конечность фиксируют ладонной гипсовой лонгетой от верхней трети предплечья до головок пястных костей, а дальше иммобилизируют лишь поврежденный палец. Разгибание в лучезапястном суставе равно 150°, фаланги пальцев согнуты до соприкосновения с противопоставленным первым пальцем, что и составляет примерно 120°. Этим положением достигается: а) расслабление сухожилий сгибателей и червеобразных мышц — профилактика вторичного смещения; б) оптимальное натяжение кольцевидных связок — профилактика контрактур; в) при осложнениях в виде стойких контрактур или анкилозов в суставах пальцев сохраняется хватательная функция кисти. Иммобилизация неповрежденных пальцев считается хирургической ошибкой. В равной степени нельзя поврежденный лалец фиксировать в разогнутом положении.
В первые сутки после травмы назначают холод и возвышенное положение конечности с целью профилактики отека тканей и уменьшения болей. Внутрь или парантерально — анальгин, баралгин. С третьего дня назначают УВЧ на место перелома и лечебную гимнастику для неиммобилизованных лальцев и локтевого сустава. Гипс снимают через 3-4 недели, проводят рентгеноконтроль и приступают к восстановительному лечению: теплые ванночки (содовые, соленые) с ЛФК в воде, аппликации озокерита, ЛФК для межфаланговых суставов, массаж предплечья, механотерапия.
Трудоспособность восстанавливается через 4-6 недель. Несколько короче сроки лечения при переломе концевых фаланг без смещения отломков и переломе сесамовидных костей кисти: иммобилизация 2-3 недели, трудоспособность восстанавливается через 3-4 недели.
При множественных переломах фаланг пальцев выполняют закрытую ручную репозицию и фиксируют поврежденные пальцы гипсовой лонгетой в течение 3-4 недель. Труд через 6-8 недель.
Метод скелетного вытяжения применяют в случаях, когда невозможно • держать отломки. Конечность фиксируют гипсовой повязкой такой же, как и после репозиции, но с вгипсованным по ладонной поверхности проволочным крючком. Анестезируют ногтевую фалангу 2-3 мл 2% раствора новокаина и проводят устройство для тяги. Это может быть шелковая нить, проведенная через мягкие ткани (А) или ногтевую пластинку (Б), специальная булавка (Г), тонкие спицы или скобы, внедренные в кость концевой фаланги (В). Хорошо производить вытяжение на ногтевые пластинки, на которые нанесен слой полимерной смолы (АКР-100: стеракрил и т.д.) с вмонтированной петлей для вытяжения. Вытяжение длится 3 недели и еще 1-3 недели конечность фиксируют гипсовой съемной лонгетой. Труд через 4-6 недель.
Хирургическое лечение заключается в открытой репозиции и, наиболее часто, внутрикостной фиксации спицами Киршнера. Жесткой фиксации отломков добиваются с помощью миниатюрных компрессионно-дистракционных аппаратов (Бабкова М.И., Илизаров ГА. и др.). Сроки иммобилизации: постоянной и съемной — по 2-3 недели. Труд через 6-8 недель. При множественных переломах восстановление трудоспособности через 6-8 недель и более.
Вывихи пястных костей.
Причины:падение на сжатые в кулак пальцы.
Признаки:отек и деформация в области пястно-запястных суставов за счет смещения проксимальных концов пястных костей в тыльную или, реже, в ладонную сторону, относительное укорочение кисти, невозможность сжать пальцы в кулак вследствие натяжения сухожилий разгибателей. Больной жалуется на боль и нарушение движений в пястно-запястных сочленениях. Диагноз уточняют рентгенологически.
Лечение.Вправляют вывих пястных костей под внутрикостным или общим обезболиванием. Вывихи II—V пястных костей вправляют вытяжением по оси соответствующих пальцев и давлением на выступающие проксимальные концы пястных костей. Для удержания в правильном положении их целесообразно фиксировать спицами, проведенными чрескожно на срок 2—3 нед.
При вправлении вывиха I пястной кости вытяжение по оси I пальца нужно проводить в положении его отведения. Хирург давит на основание I пястной кости в направлении, обратном ее смещению. Удержать вправленный вывих трудно, поэтому целесообразно фиксировать I и II пястные кости двумя спицами, проведенными чрескожно.
Переломы пястных костей.
Причины: непосредственный удар или сдавление. Различают внутрисуставные, околосуставные и диафизарные переломы.
Признаки:боль, деформация, нарушение функции, ненормальная подвижность и крепитация. Переломы без смещения и внутрисуставные переломы часто маскируются вследствие кровоизлияния и нарастающего отека. В распознавании перелома решающее значение имеет рентгенологическое обследование.
Лечение.Кисть фиксируют шиной, пальцы укладывают на ватно-марле-вый валик. Лечение проводят амбулаторно. Больные с множественными переломами нуждаются в оперативном лечении.
Переломы без смещения отломковлечатиммобилизацией гипсовой лонгетой, наложенной но ладонной поверхности кисти и предплечья в среднем физиологическом положении. Срок иммобилизации — 3—4 нед.
При переломах со смещениемпод местной анестезией производят репозицию посредством вытяжения по оси за палец и давления на отломки. Для удержания в правильном положении накладывают ладонную гипсовую шину от верхней трети предплечья до кончиков пальцев. Пальцам придают обязательно среднее физиологическое положение, т. е. положение сгибания в каждом суставе до угла 120°. Это имеет значение для осуществления вытяжения, а также для предупреждения тугоподвижности в суставах. На тыльную поверхность накладывают дополнительную лонгету, которую хорошо моделируют. Результат репозиции проверяют рентгенологически.
Сроки иммобилизации при диафизарных переломах — 3—4 нед. При околосуставных переломах срок иммобилизации сокращается до 2 нед. При внутрисуставных переломах эти сроки еще короче (до 10 дней).
Реабилитация — 1—2 нед.
Трудоспособность восстанавливается через 1—мес.
Вывихи пальцев.
Причины: падение на разогнутый палец или удар по прямому пальцу вдоль оси. Чаще страдает I палец.
Признаки:укорочение и деформация за счет смещения пальца в тыльную сторону с отведением и сгибанием ногтевой фаланги вследствие натяжения сухожилия длинного сгибателя. Палец с I пястной костью образует угол, открытый в лучевую сторону, в области тенара пальпируется головка I пястной кости. Активные движения отсутствуют.
Лечение.Вывих вправляют под внутрикостным или местным обезболиванием. Хирург одной рукой переразгибает палец и осуществляет вытяжение но оси, другой рукой давит на головку I пястной кости в тыльную сторону. Как только появится ощущение скольжения основной фаланги по верхушке головки I пястной кости, палец резко сгибают в пястно-фаланговом суставе. В этом положении накладывают гипсовую лонгету. Срок иммобилизации — 2—3 нед.
В случаях интериозиции разорванной капсулы сустава или захлестнувшегося сухожилия длинного сгибателя вправление вывиха возможно только оперативным путем. После операции накладывают гипсовую шину на 2—3 нед.
Реабилитация — 1—2 нед.
Трудоспособность восстанавливается через 1—1 1 /2мес. ВывихиII—V пальцев в пястно-фаланговых суставах бывают редко. Лечение их не отличается от лечения вывихов I пальца.
Переломы фаланг.Из фаланг наиболее часто повреждается ногтевая, затем проксимальная и средняя, чаще без смещения отломков. При краевых переломах иммобилизация гипсовой лонгетой продолжается1—1 1 /2 нед, при переломах ногтевой фаланги ноготь выполняет роль шины.
Репозицию отломков производят вытяжением по оси пальца с одновременным приданием ему функционально выгодного положения. Иммобилизацию осуществляют двумя гипсовыми лонгетами (ладонной и тыльной) от кончика пальца до верхней трети предплечья. При внутрисуставных переломах требуются меньшие сроки (до 2 нед), при околосуставных — до 3 нед, при диафизарных переломах — до 4—5 нед. Переломы проксимальной фаланги срастаются быстрее, чем переломы средней.
Реабилитация — 1—3 нед.
Трудоспособность восстанавливается через 1—1 1 /2мес.
Оперативное лечениепоказано при переломах пястных костей и фаланг с тенденцией к вторичному смещению. Отломки сопоставляют и фиксируют спицами чрескожно. Иммобилизацию осуществляют гипсовой лонгетой по ладонной поверхности на 2—3 нед. Спицы удаляют через 3—4 нед. При внутрисуставных и околосуставных переломах фаланг со смещением отломков применяют дистракционный аппарат.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Переломы костей кисти включают переломы небольших костей пальцев (фаланг) и коротких трубчатых костей кисти (пястных костей). Причиной этих переломов могут быть падение, сдавливание кисти, скручивание или прямой удар в контактных видах спорта.
В большинстве случаев переломы костей кисти хорошо заживают без операции. В зависимости от типа и локализации перелома консервативное лечение может включать иммобилизацию лонгетой, шинирование или фиксацию пальца к соседнему неповрежденному пальцу. При более серьезных переломах или переломах со смещением может быть показано хирургическое лечение.
Кости кисти включают:
- Фаланги пальцев. Это небольшие кости, из которых состоят пальцы кисти. Большой палец состоит из двух фаланг, остальные — из трех.
- Пястные кости. Это пять костей ладони.
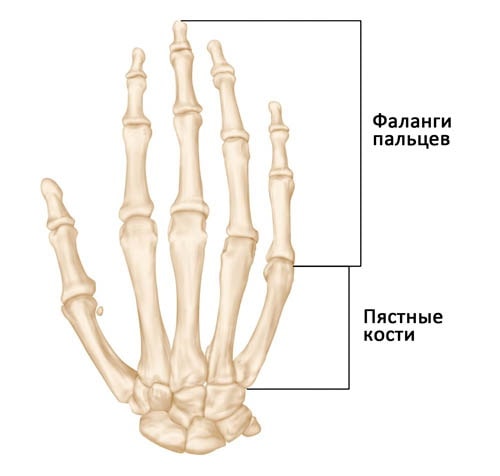
Кости кисти. Переломы костей кисти могут локализоваться в центральной части любой из костей либо ближе к суставам.
Симптомы и признаки переломов костей кисти включают:
При боксерском переломе характерная косточка у основания пальца на тыле кисти исчезает или погружается вглубь. Это связано со угловым смещением головки пястной кости.
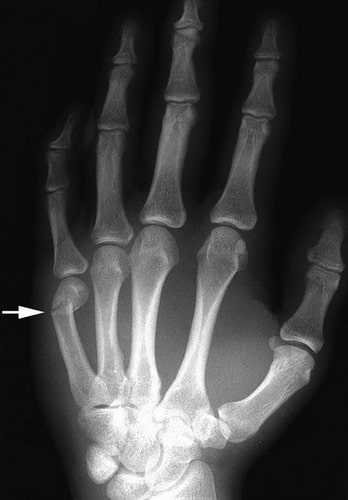
Доктор расспросит вас о ваших симптомах и проведет тщательное обследование пальцев и кисти. В ходе такого обследования доктор обращает внимание на следующие признаки:
- Отек или кровоизлияния
- Деформации
- Наложение одного пальца на другой
- Повреждения кожи в области травмы
- Ограничение объема движений
- Нестабильность суставов
- Онемение пальцев — признак возможного повреждения нервов
Также доктор обычно оценивает функцию сухожилий кисти с тем, чтобы убедиться в сохранении их целостности, и проверяет стабильность ближайших к перелому суставов кости.
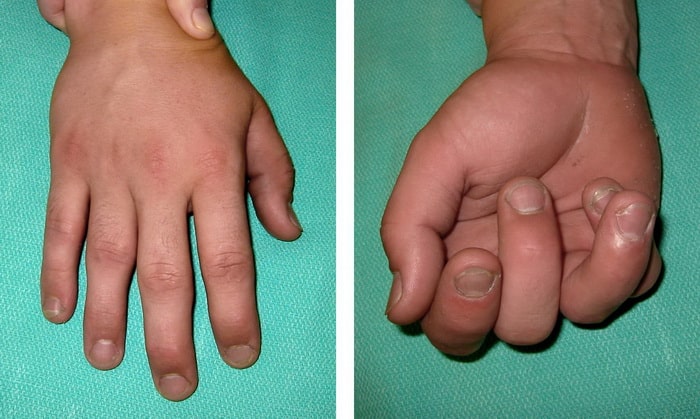
(Слева) У данного пациента имеет место перелом безымянного пальца кисти, который в положении разгибания явно не виден. (Справа) При сгибании пальцев в кулак признаки перелома становятся более явными. В данном случае безымянный палец накладывается на соседний мизинец.
Рентгенография позволяет визуализировать плотные анатомические структуры, которым являются наши кости. Для того, чтобы оценить локализацию и характер перелома, доктор может назначить вам один или более снимков.
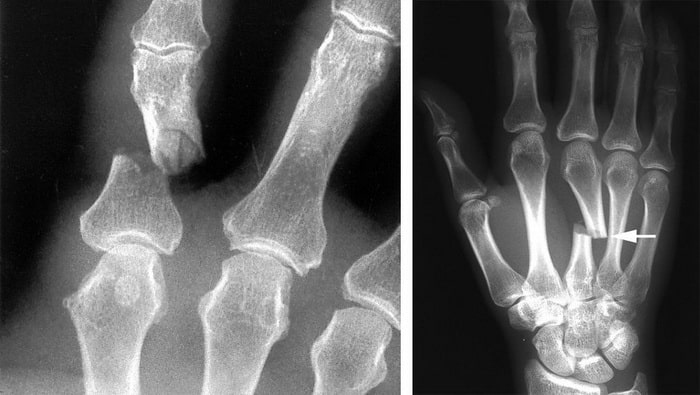
На данных рентгенограммах представлены переломы фаланги пальца (слева) и пястной кости (Справа).
При переломах со смещением доктор может попытаться восстановить приемлемое положение фрагментов без операции. Такая манипуляция называется закрытой репозицией. Для удержания фрагментов в правильном положении до наступления их сращения выполняется иммобилизация гипсом, шиной или брейсом. Гипсовая повязка может распространяться от кончиков пальцев до локтевого сустава.
Через 1-2 недели после травмы рентгенография обычно повторяется, чтобы убедиться в сохранении правильного положения костей.
По истечении 3 недель обычно начинается постепенное восстановление движений в суставах кисти.
При некоторых переломах для восстановления нормальной анатомии и стабилизации костей необходима операция. К таким переломам относятся в т.ч. открытые переломы, при которых имеется открытая рана, сообщающаяся с зоной перелома.
Во время операции доктор выполняет разрез кожи, через который производится репозиция костных фрагментов. Для удержания костных фрагментов в правильном положении используются различные металлические конструкции — проволока, винты, спицы, скобки и пластинки.
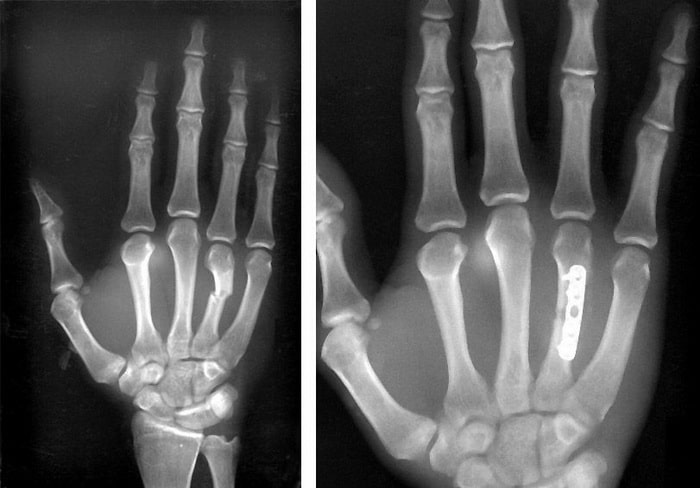
(Слева) Рентгенограмма перелома 4 пястной кости со смещением. (Справа) Перелом стабилизирован пластинкой и винтами.
После операции кисть на некоторое время может быть фиксирована гипсовой лонгетой. Если в процессе заживления костные фрагменты изменят свое положение, палец может частично утратить свою функцию. Доктор расскажет вам о том, когда вы после операции сможете безопасно начать восстановление движений и вернуться к своим повседневным занятиям.
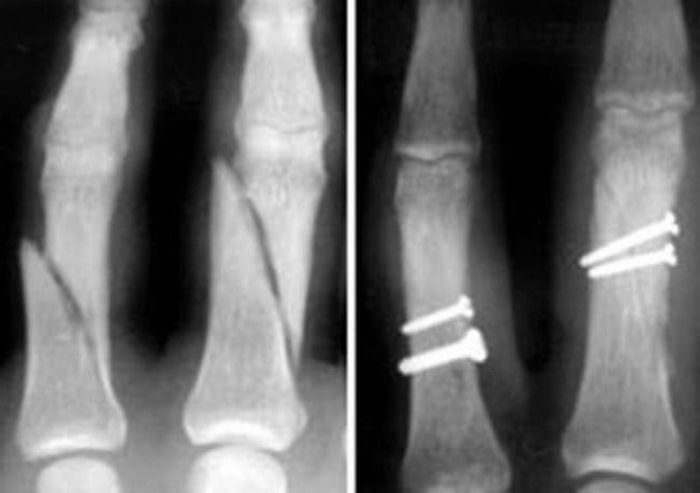
(Слева) Рентгенограмма переломов фаланг двух пальцев. (Справа) Выполнена фиксация переломов винтами.
Некоторые переломы нуждается в достаточно длительной иммобилизации, в результате которой развивается тугоподвижность и ограничение движений в суставах кисти. Ваш лечащий врач, а в некоторых случаях физиотерапевт, занимающийся проблемами кисти, предоставят вам комплекс специальных упражнений, которые помогут вам восстановить функцию кисти.
Даже при строгом соблюдении всех рекомендаций у некоторых пациентов могут сохраняться проблемы с функцией кисти и развивается контрактура суставов. В таких случаях доктор может порекомендовать операцию, направленную на восстановление движений и/или функции пальцев. Такими операциями могут быть:
- Удаление металлоконструкций, ограничивающих функцию кисти
- Тенолиз — освобождение сухожилий от рубцов
- Релиз контрактур — рассечение или удаление ограничивающих подвижность суставов анатомических структур (связок и/или капсулы)
Обычно такие операции выполняются после заживления перелома и при отсутствии положительной динамики в восстановлении функции поврежденного пальца. Доктор обязательно обсудит с вами вопрос о том, какие дополнительные вмешательства могут понадобиться в вашей ситуации и как они могут повлиять на ваше восстановление.
Иссечение раны следует производить особенно тщательно. Удаление костных отломков, прочно связанных межкостными мышцами, является нецелесообразным. Любой открытый перелом следует перевести в закрытый, причем лучше всего при помощи перемещенного кожного лоскута или же свободной пересадки кожи.
Репозиция перелома начинается только после соединения краев кожной раны. В таких случаях часто приходится отказаться от идеального сопоставления отломков. Самая совершенная репозиция может потерять цену в том случае, если рана инфицируется.
Любая восстановительная операция должна быть отложена. Производится лишь сшивание видимых концов ладонных пальцевых нервов. При изолированном повреждении одной пястной кости и покрывающей ее кожи, а также проходящих в этой области сухожилий и нервов следует жертвовать соответствующим пальцем и использовать его кожу для закрытия дефекта.
Переломы I пястной кости, сопровождающиеся другими повреждениями. Ушибы, возникающие в процессе работы, падение на кисть тяжелого предмета и особенно работа циркулярной пилой часто причиняют открытые переломы. Состояние большого пальца имеет решающее значение с точки зрения работоспособности, поэтому лечение его повреждений должно быть особенно продумано. Края кожной раны подлежат иссечению, однако если при соединении краев раны кожа натягивается, то для закрытия дефекта кожи лучше прибегать к первичной пластике (перемещенный лоскут). Если переломы I пястной кости сопровождаются разрывом сухожилия сгибателя большого пальца, то восстановление сухожилия должно быть отложено. После закрытия кожной раны не следует применять чрезмерного вытяжения за кость, которое может способствовать расхождению краев раны. Большой палец иммобилизуется в положении противопоставления.
При лечении переломов пястных костей, по Л. Бёлеру, часто допускаются следующие ошибки:
1. Шинирование при выпрямленном положении пальцев. Сгибание кисти вместо необходимого разгибания до 20 градусов, что в чрезвычайно короткий срок приводит к неподвижности пальцев. Для иммобилизации пястных костей следует применять дугообразно изогнутые шины, применение прямых шин ведет к образованию плоской кисти. Неповрежденные пальцы остаются свободными от иммобилизации.
3. Шинирование пальца или пальцев в положении сгибания, но при неправильном направлении продольной оси пальцев. Кончики согнутых пальцев при этом не направлены к ладьевидной кости.
4. При лечении переломов I пястной кости наиболее частой ошибкой является неполное устранение вывиха пальца при переломе Беннета, что является причиной болей и ограничения движений большим пальцем.
5. Чрезмерное вытяжение. Последствия: сращение сухожилий сгибателей с подлежащими тканями, некроз кожи или же распространенный некроз мякоти пальца.
Е. В. Усольцева обратила внимание на тот важный факт, что причиной остаточных явлений после перелома пястных костей в 81% случаев являются изменения мягких тканей. Ввиду небольшого объема кисти повреждения костей часто сопровождаются повреждениями кожи, соединительной ткани, суставных сумок, сосудов и нервов. Поэтому при лечении переломов костей кисти следует стремиться восстанавливать не только кость, но и всю кисть в целом.
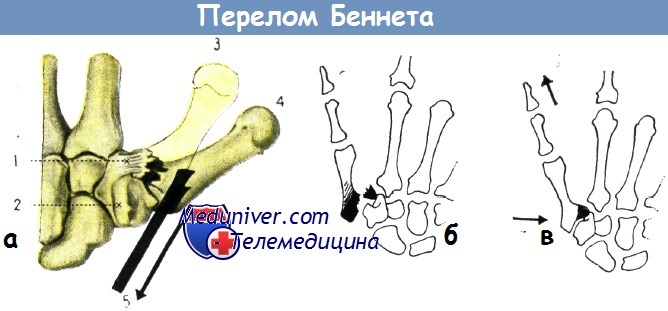
а - механизм перелома и смещение отломков при переломе Беннета (по рис. Ланца—Вахсмута):
1. Трапециевидная пястная связка,
2. большая многогранная кость,
3. нормальное положение и
4. смещение I пястной кости,
5. направление тяги длинной отводящей мышцы большого пальца, приводящее к смещению отломков пястной кости
б-в - типичное смещение в запястнопястном суставе при переломе Беннета (а).
Способ репозиции: одновременно с оказанием тяги за большой палец следует оказать давление (б) на основание I пястной кости (по схеме Дж. Байрне)
- Вернуться в раздел "травматология"
Перелом пястной кости – это нарушение в результате травмы целостности пястной кости. Чаще всего данный перелом возникает вследствие прямого травматического воздействия (падение человека на кисть, падение тяжелого предмета), значительно реже выявляют непрямой механизм повреждения, а именно удар кулаком. Перелом пястной кости проявляется нарушением функции кисти, болью и отечностью.
Переломы I пястной кости
Причиной этого повреждения зачастую является непрямой удар или сильный нажим по оси первой пястной кости при положении большого пальца в аддукции, флексии и противопоставлении. При этом положении пальца большая часть дорсо-радиального основания 1-й пястной кости из-за широкой суставной капсулы выступает наружу и назад. По переднемедиальной стороне седловидной суставной поверхности большой многогранной кости остается только небольшая часть медиального отростка основания 1-й пястной кости. На эту часть кости переносится вся сила удара. Под действием рассекающей силы медиальный отросток отламывается. Небольшой проксимальный отломок остается на месте, а основание пястной кости под действием этой же силы смещается в дорсо-радиальном направлении, так как ничто не задерживает его. В случае нахождения пальца в положении абдукции, подобного перелома не наступает, потому что действующая сила оказывает давление перпендикулярно через основание первой пястной кости, по направлению к большой многогранной кости.
Смещению отломков содействует и действие мышц.
Симптомы перелома первой пястной кости следующие:
• Область запястно-пястного сустава отекшая и при ощупывании болезненна;
• При давлении в этом месте и по оси первой пястной кости пострадавший испытывает сильную боль, а иногда чувствуется и крепитация;
• Активная абдукция I пальца невозможна, он приведен к ладони;
• Основание первой пястной кости выступает в дорсорадиальном направлении.
В дифференциально-диагностическом отношении необходимо иметь в виду вывих и растяжение связок первого запястно-пястного сустава. Но этот вид повреждения очень редок, а перелом Беннета наблюдается часто. Для подтверждения диагноза необходимы рентгенограммы в двух проекциях.
Репозиция отломков производится как можно раньше, еще в первые 24 часа или хотя бы в первые несколько суток после перелома. Позднее это сделать труднее, так как наступает контрактура мышц. Через 10-15 дней бескровное вправление невозможно из-за организации гематомы.
Вправление перелома первой пястной кости производят под местным обезболиванием или наркозом. Большой палец вытягивают по длине, причем одновременно он должен быть приведен в положение абдукции, далее производится прижатие основания 1-й пястной кости. Обыкновенно врач ощущает легкое перескакивание, и деформация исчезает. Произведенные в данный момент рентгенограммы без прекращения вытягивания и нажима указывают на вправление перелома. При свежих переломах это практически всегда получается.
Рекомендуется для облегчения репозиции следующий способ. Больного заставляют лечь. Четыре пальца смазывают клеолом и покрывают сверху марлей, чтобы они не скользили. Локоть сгибают под прямым углом, а предплечье устанавливают в среднем положении между пронацией и супинацией. На плечевую кость кладут подушечку, а сверху перевязывают поясом, концы которого прикрепляют к крючку на стене. Ассистент одной рукой берется за большой палец, а другой берет следующие 3 пальца и вытягивает их, причем одновременно большой палец приводит в положение сильной абдукции. Оператор в это время надавливает на основание 1-й пястной кости.
Труднее обстоит дело с фиксацией отломков и предотвращением повторного смещения. Это осуществляется одним из следующих способов.
1. Наложение хорошо моделированной гипсовой повязки при умеренном надавливании в области основания 1-й пястной кости. Можно использовать гипсовую лонгету, которую накладывают на предплечье и на большой палец. Для поддерживания абдукции в первый межпальцевый промежуток вставляют вату, фиксируя ее бинтом. Также можно использовать гипсовую шину, широкую (около 20 см) в нижней части. Конец шины разрезают на две половины. Одну половину накладывают на тыльную поверхность кисти до головок пястных костей, а другую – на большой палец. После моделирования шины в области основания первой пястной кости ее фиксируют циркулярным гипсовым бинтом. Иммобилизация гипсовой повязкой не всегда может обеспечить удержание отломков. Она показана только для легких случаев. Значительное надавливание в области основания I пястной кости необходимо избегать, так как больной испытывает неприятное чувство и может получить пролежень.
2. Продолжительное вытяжение. Приспособление для вытяжения присоединяют к гипсовой повязке. Вытяжение может быть осуществлено полосками лейкопластыря либо металлической иглой через мякоть пальца или через головку пястной кости. Техника вытяжения через головку пястной кости состоит в следующем. Накладывают гипсовую шину, которая охватывает предплечье и кисть. Анатомическую табакерку и мышцы возвышения большого пальца в эту повязку не включают. К гипсу параллельно тыльной поверхности 1-й пястной кости прикрепляют U-образную проволочную шину. Иглу Киршнера проводят поперечно через головку первой пястной кости и соединяют ее с шиной посредством эластической тяги, которая обеспечивает вытяжение около 150 г. Между основанием первой пястной кости и шиной устанавливают валик-пелот из эластической материи, оказывающий умеренное давление. Таким образом, фаланги большого пальца остаются свободными. Однако способ вытяжения также имеет недостатки. Он не всегда обеспечивает успешное вправление. Силу вытяжения трудно определить, и больной должен находиться под контролем врача. При малейшем уменьшении вытяжения может наступить смещение отломков, а при усилении вытяжения больной испытывает неприятное давление в первом межпальцевом промежутке.
3. Остеосинтез спицами Киршнера, которые выводят через кожу и вгипсовывают в повязку или оставляют в подкожной жировой клетчатке. Можно после вправления отломков вводить одну спицу через тыльную поверхность плотной кости в направлении к большой многогранной кости. Также можно вводить три маленькие спицы. Две из них переходят как через проксимальный, так и через дистальный отломок, а третья устанавливается по указанному выше способу.
4. Возможно произведение репозиции отломков оперативным способом и фиксацию несколькими спицами или металлическим швом, кетгутом и пр.
Остальные виды переломов I пястной кости
Он наблюдается редко. Причиной его возникновения является сильный удар по оси первой пястной кости при положении отведения I пальца. Эпифиз раскалывается в виде букв Т или U. Нижний отломок смещается в дорсо-радиальном направлении.
Вправление производят, как при переломе Беннета: фиксация отломков осуществляется лучше всего при помощи спиц, фиксирующих нижний отломок к II пястной кости.
Он возникает обыкновенно при сильном прямом ударе с локтевой стороны кисти. Нередко наблюдается у боксеров. Линия перелома бывает поперечная или косая. Под действием мышц возвышения большого пальца и длинного сгибателя большого пальца нижний отломок наклоняется вперед и образуется угол, открытый волярно. При косых переломах длинный абдуктор большого пальца остается прикрепленным к нижнему отломку и таким образом смещает его проксимально, как при переломе Беннета.
Лечение состоит во вправлении отломков и иммобилизации в гипсовой повязке, как при переломе Беннета.
Механизм повреждения такой же, как и при внесуставном переломе основания 1-й пястной кости. Смещение отломков осуществляется под углом, открытым вперед.
Лечение заключается во вправлении отломков и иммобилизации в течение 3-4 недель.
Переломы II-V пястных костей
В зависимости от локализации перелома различают 3 следующих характерных перелома пястных костей.
Обыкновенно они возникают в результате прямого насилия. Считается, что вторая и пятая пястные кости более часто подвергаются ударам и поэтому чаще ломаются. Нередко при значительной травме возможны переломы нескольких пястных костей одновременно. Перелом одной из пястных костей иногда получается при непрямом насилии со стороны головки кости или насильственном скручивании пальца вокруг его оси. Линия перелома может быть поперечной, косой или спиралевидной. Реже наблюдаются раздробленные переломы.
Смещение отломков часто незначительное, так как пястные кости подобно ребрам фиксированы одна к другой сильными фиброзными связками и мышцами. Но в большинстве случаев наступает то или другое смещение отломков. Нижний отломок под действием коротких мышц руки смещается вперед, образуя угол, открытый волярно. Вследствие нарушения мышечного баланса пястно-фаланговый сустав находится в гиперэкстензии, а межфаланговые суставы – во флексионном положении. Часто к этим деформациям добавляются и смещения по длине пальцев и в сторону. При закручивании по оси кости иногда наступает торзионный перелом. Более значительное смещение отломков наблюдается при множественных переломах.
Клинические признаки перелома – припухлость и боль при прямом надавливании или при давлении по оси соответствующего пальца. При сгибании пястно-фаланговых суставов место очертания головки пястной кости оказывается более запавшим по сравнению с соседними. Если же существует смещение по длине, то основная фаланга соответствующего пальца при сгибании находится впереди других.
Для подтверждения диагноза необходимо сделать рентгенограммы в 2-х проекциях. Рекомендуется снимать боковую рентгенограмму при 20° пронации во избежание наслаивания теней. Боковую рентгенограмму 2-й пястной кости делают при 10-15° супинации, 3-й – точно в боковом положении, а 4-й и 5-й – при 15° пронации.
При застарелых невправленных переломах пястных костей налицо описанные деформации. Функция руки ограничена в различной степени в зависимости от степени смещения.
При переломах без смещения иммобилизацию осуществляют в ладонной гипсовой шине от предплечья до головок пястных костей на 15-20 дней.
Любой перелом пястной кости со смещением отломков подвергается вправлению. Его производят под местным наркозом. Угол между отломками устраняют нажимом на головку пястной кости с ладонной стороны и противонажимом с тыльной стороны. После вправления делают иммобилизацию в гипсе следующим путем. Прежде всего накладывают гипсовую повязку на предплечье и ладонь, которая с волярной стороны достигает до нижней ладонной линии и до пястно-фаланговых суставов с тыльной стороны. После затвердения гипса к нему прикрепляют проволочную или алюминиевую шину, на которой фиксируют соответствующий палец в положении, близком к физиологическому (пястно-фаланговый сустав под углом 30°, I межфаланговый сустав под углом 70°, II межфаланговый сустав под углом 30°). Добавлять непрямое вытяжение через мякоть пальца или через головку основной фаланги не рекомендуется, но если фиксация отломков не удается, более целесообразно вместо вытяжения применить остеосинтез спицей Киршнера, которая фиксирует нижний отломок к соседним здоровым пястным костям, или же интрамедуллярный остеосинтез.
При некоторых переломах с боковым смещением вправление иногда не удается. Тогда показана кровавая репозиция и вклинение отломков и в некоторых случаях остеосинтез одним из описанных способов. При сильно выраженных спиралевидных и косых переломах со смещением по длине удобно также применить серкляж. После остеосинтеза отломков гипсовую иммобилизацию производят, как при переломах без смещений. Продолжительность иммобилизации составляет 3-4 недели.
Механизм травмы, как при переломах диафиза. Большие смещения наблюдаются редко.
Лечение сводится к иммобилизации в гипсовой лонгете от верхней трети предплечья до головок пястных костей. Только при больших смещениях отломков показано вправление и фиксация спицами Киршнера.
Механизм травмы заключается в сильном ударе со стороны головки кости при согнутой в кулак руке. Зачастую происходит сильное закручивание нижнего отломка вперед под действием силы в момент травмы. В таких случаях отломки нередко вклиниваются. Но смещение может получиться также вторично под действием силы мышц. Угол между отломками открыт вперед и иногда достигает 90°.
При застарелых случаях функция пальца страдает вследствие нарушений взаимоотношения мышц. Выпуклая в сторону ладони головка пястной кости при захватывании сильно прижимается, и это не дает больному возможности выполнять тяжелую физическую работу.
Лечение сводится к сопоставлению отломков и предотвращению вторичного смещения путем соответствующей иммобилизации или остеосинтеза. Вправление осуществляется следующим путем. Сначала основную фалангу максимально сгибают. Далее надавливают по оси этой фаланги и оказывают противодавление на верхний отломок с тыльной стороны кисти. Отломки не фиксируют при разогнутой основной фаланге. Можно выполнить иммобилизацию в согнутом под углом 90° пястно-фаланговом суставе при помощи гипсовой повязки или специальной шины. Нужно следить за тем, чтобы гипс или шина не прижимали фалангу. У взрослых больных имеется опасность развития ригидности I межфалангового сустава, потому что в этом положении боковые связки разболтаны, и в результате их сморщивания экстензия оказывается невозможной.
Считается, что остеосинтез головки при помощи двух спиц Киршнера, которые вводят через кожу к соседним здоровым костям или к проксимальному отломку, является более падежным способом лечения. Остеосинтез производят следующим образом. Ассистент надавливает по оси основной фаланги так, чтобы головка пястной кости поддавалась слегка дорсально. В этом положении вводят спицу. Накладывают гипс до головки основной фаланги на 15 дней.
Читайте также:


