Что такое вип инфекция
ВИЧ-инфекция представляет собой заболевание, вызываемое вирусом иммунодефицита человека, характеризующееся синдромом приобретенного иммунодефицита, способствующего возникновению вторичных инфекций и злокачественных образований в связи с глубоким угнетением защитных свойство организма. ВИЧ-инфекция имеет многообразные варианты течения. Заболевание может длится всего несколько месяцев или растягиваться до 20 лет. Основным способом диагностики ВИЧ-инфекции остается выявление специфических противовирусных антител, а также вирусной РНК. В настоящее время лечение пациентов с ВИЧ проводится антиретровирусными препаратами, способными снижать репродукцию вируса.
Общие сведения
ВИЧ-инфекция представляет собой заболевание, вызываемое вирусом иммунодефицита человека, характеризующееся синдромом приобретенного иммунодефицита, способствующего возникновению вторичных инфекций и злокачественных образований в связи с глубоким угнетением защитных свойство организма. Сегодня в мире отмечается пандемия ВИЧ-инфекции, заболеваемость населения планеты, в особенности стран Восточной Европы неуклонно растет.
Характеристика возбудителя
Вирус иммунодефицита человека ДНК-содержащий, относится к роду Lentivirus семейства Retroviridae. Различают два типа: ВИЧ-1 является основным возбудителем ВИЧ-инфекции, причиной пандемии, развития СПИД. ВИЧ-2 – малораспространенный тип, встречается в основном в Западной Африке. ВИЧ – нестойкий вирус, Быстро погибает вне организма носителя, чувствителен к воздействию температуры (снижает инфекционные свойства при температуре 56 °С, погибает через 10 минут при нагревании до 70-80 °С). Хорошо сохраняется в крови и ее препаратах, подготовленных для переливания. Антигенная структура вируса весьма изменчива.
Резервуаром и источником ВИЧ-инфекции является человек: страдающий СПИД и носитель. Природных резервуаров ВИЧ-1 не выявлено, есть мнение, что естественным хозяином в природе являются дикие шимпанзе. ВИЧ-2 переносится африканскими обезьянами. Восприимчивость к ВИЧ у других видов животных не отмечена. Вирус содержится в высоких концентрациях в крови, сперме, секрете вагинальных желез и менструальных выделениях. Может выделяться из женского молока, слюны, слезного секрета и ликвора, но эти биологические жидкости представляют меньшую эпидемиологическую опасность.
Вероятность передачи ВИЧ-инфекции повышается при наличии повреждений кожных покровов и слизистых оболочек (травмы, ссадины, эрозия шейки матки, стоматит, парадонтоз и др.) ВИЧ передается с помощью гемоконтактного и биоконтактного механизма естественным путем (при половых контактах и вертикально: от матери к ребенку) и искусственным (преимущественно реализуется при гемоперкутанном механизме передачи: при трансфузиях, парентеральных введениях веществ, травматических медицинских процедурах).
Риск поражения ВИЧ при единичном контакте с носителем невысок, регулярные половые контакты с инфицированным его значительно повышают. Вертикальная передача инфекции от больной матери ребенку возможна как во внутриутробном периоде (через дефекты плацентарного барьера), так и в родах, при контакте ребенка с кровью матери. В редких случаях фиксируется постнатальная передача с грудным молоком. Заболеваемость среди детей у зараженных матерей достигает 25-30%.
Парентеральное заражение происходит при инъекциях с помощью игл, загрязненных кровью ВИЧ-инфицированных лиц, при гемотрансфузиях зараженной крови, нестерильных медицинских манипуляциях (пирсинг, татуировки, медицинские и стоматологические процедуры, производящиеся инструментарием без должной обработки). Контактно-бытовым путем ВИЧ не передается. Восприимчивость человека к ВИЧ-инфекции – высокая. Развитие СПИД у лиц старше 35 лет, как правило, происходит в более короткие сроки с момента заражения. В некоторых случаях отмечается невосприимчивость к ВИЧ, что связывают со специфическими иммуноглобулинами А, присутствующими на слизистых половых органов.
Патогенез ВИЧ-инфекции
Вирус иммунодефицита человека при попадании в кровь внедряется в макрофаги, микроглию и лимфоциты, имеющие важное значение в формировании иммунных реакций организма. Вирус уничтожает способность иммунных телец к распознаванию своих антигенов как чужеродных, заселяет клетку и приступает к репродукции. После выхода размножившегося вируса в кровь, клетка-хозяин погибает, а вирусы внедряются в здоровые макрофаги. Синдром развивается медленно (годами), волнообразно.
Первое время организм компенсирует массовую гибель иммунных клеток, вырабатывая новые, со временем компенсация становится недостаточной, количество лимфоцитов и макрофагов в крови значительно снижается, иммунная система разрушается, организм становится беззащитен как по отношению к экзогенной инфекции, так и к бактериям, населяющим органы и ткани в норме (что ведет к развитию оппортунистических инфекций). Кроме того, нарушается механизм защиты от размножения дефектных бластоцитов - злокачественных клеток.
Заселение вирусом иммунных клеток часто провоцирует различные аутоиммунные состояния, в частности характерны неврологические расстройства в результате аутоиммунного поражения нейроцитов, которые могут развиться даже раньше, чем проявится клиника иммунодефицита.
Классификация
В клиническом течении ВИЧ-инфекции различают 5 стадий: инкубации, первичных проявлений, латентная, стадия вторичных заболеваний и терминальная. Стадия первичных проявлений может протекать бессимптомно, в виде первичной ВИЧ-инфекции, а также сочетаться с вторичными заболеваниями. Четвертая стадия в зависимости от тяжести подразделяется на периоды: 4А, 4Б, 4В. Периоды проходят фазы прогрессирования и ремиссии, различающиеся в зависимости от имеющей место противоретровирусной терапии или ее отсутствия.
Симптомы ВИЧ-инфекции
Стадия инкубации (1) – может составлять от 3 недель до 3 месяцев, в редких случаях удлиняется до года. В это время идет активное размножение вируса, но иммунный ответ на него пока отсутствует. Инкубационный период ВИЧ заканчивается либо клиникой острой ВИЧ-инфекции, либо появлением в крови ВИЧ-антител. На этой стадии основанием для диагностики ВИЧ-инфекции является обнаружение вируса (антигенов или частиц ДНК) в сыворотке крови.
Стадия первичных проявлений (2) характеризуется проявлением реакции организма на активную репликацию вируса в виде клиники острой инфекции и иммунной реакции (выработка специфических антител). Вторая стадия может протекать бессимптомно, единственным признаком развивающейся ВИЧ-инфекции будет положительная серологическая диагностика на антитела к вирусу.
Клинические проявления второй стадии протекают по типу острой ВИЧ-инфекции. Начало острое, отмечается у 50-90% пациентов спустя три месяца после момента заражения, зачастую предшествуя формированию ВИЧ-антител. Острая инфекция без вторичных патологий имеет довольно разнообразное течение: могут отмечаться лихорадка, разнообразные полиморфные высыпания на кожных покровах и видимых слизистых оболочках, полилимфаденит, фарингит, лиенальный синдром, диарея.
У 10-15% больных острая ВИЧ-инфекция протекает с присоединением вторичных заболеваний, что связано со снижением иммунитета. Это могут быть ангины, пневмонии различного генеза, грибковые инфекции, герпес и др.
Острая ВИЧ-инфекция обычно длится от нескольких дней до нескольких месяцев, в среднем 2-3 недели, после чего в подавляющем большинстве случаев переходит в латентную стадию.
Латентная стадия (3) характеризуется постепенным нарастанием иммунодефицита. Гибель иммунных клеток на этой стадии компенсируется их повышенным производством. В это время диагностировать ВИЧ можно с помощью серологических реакций (в крови присутствуют антитела к ВИЧ). Клиническим признаком может быть увеличение нескольких лимфатических узлов из разных, не связанных между собой групп, исключая паховые лимфоузлы. При этом других патологических изменений со стороны увеличенных лимфоузлов (болезненность, изменения окружающих тканей) не отмечается. Латентная стадия может продолжаться от 2-3 лет, до 20 и более. В среднем она длиться 6-7 лет.
Стадия вторичных заболеваний (4) характеризуется возникновением сопутствующих (оппортунистических) инфекций вирусного, бактериального, грибкового, протозойного генеза, злокачественных образований на фоне выраженного иммунодефицита. В зависимости от выраженности вторичных заболеваний различают 3 периода течения.
- 4А – потеря массы тела не превышает 10%, отмечаются инфекционные (бактериальные, вирусные и грибковые) поражения покровных тканей (кожи и слизистых оболочек). Работоспособность снижена.
- 4Б – потери в весе более 10% общей массы тела, продолжительная температурная реакция, возможна длительная диарея, не имеющая органической причины, может присоединяться туберкулез легких, инфекционные заболевания рецидивируют и прогрессируют, выявляется локализованная саркома Капоши, волосистая лейкоплакия.
- 4В – отмечается общая кахексия, вторичные инфекции приобретают генерализованные формы, отмечается кандидоз пищевода, дыхательных путей, пневмоцистная пневмония, туберкулез внелегочных форм, диссеминированная саркома Капоши, неврологические расстройства.
Подстадии вторичных заболеваний проходят фазы прогрессирования и ремиссии, различающиеся в зависимости от имеющей место противоретровирусной терапии или ее отсутствия. В терминальной стадии ВИЧ-инфекции вторичные заболевания, развившиеся у больного, приобретают необратимый характер, меры лечения теряют свою эффективность, летальный исход наступает спустя несколько месяцев.
Течение ВИЧ-инфекции довольно многообразно, не всегда имеют место все стадии, те или иные клинические признаки могут отсутствовать. В зависимости от индивидуального клинического течения продолжительность заболевания может составить как несколько месяцев, так и 15-20 лет.
Особенности клиники ВИЧ-инфекции у детей
ВИЧ в раннем детском возрасте способствует задержке физического и психомоторного развития. Рецидивирование бактериальных инфекций у детей отмечают чаще, чем у взрослых, нередки лимфоидные пневмониты, увеличение легочных лимфоузлов, различные энцефалопатии, анемия. Частой причиной детской смертности при ВИЧ-инфекциях является геморрагический синдром, являющийся следствием выраженной тромбоцитопении.
Наиболее частым клиническим проявлением ВИЧ-инфекции у детей является задержка темпов психомоторного и физического развития. ВИЧ-инфекция, полученная детьми от матерей анте- и перинатально протекает заметно тяжелее и быстрее прогрессирует, в отличие от таковой у детей, зараженных после года.
Диагностика
В настоящее время основным диагностическим методом при ВИЧ-инфекции является выявление антител к вирусу, производящееся преимущественно с применением методики ИФА. В случае положительного результата исследуют сыворотку крови с помощью методики иммунного блоттинга. Это позволяет идентифицировать антитела к специфическим антигенами ВИЧ, что является достаточным критерием для окончательного диагностирования. Невыявление с помощью блоттинга антител характерной молекулярной массы, однако, не исключает ВИЧ. В инкубационный период иммунный ответ на внедрение вируса еще не сформирован, а в терминальной стадии в результате выраженного иммунодефицита антитела перестают вырабатываться.
При подозрении на ВИЧ и отсутствии положительных результатов иммунного блоттинга эффективным методом выявления частиц РНК вируса является ПЦР. Диагностированная серологическими и вирусологическими методами ВИЧ-инфекция является показанием к динамическому наблюдению состояния иммунного статуса.
Лечение ВИЧ-инфекции
Терапия ВИЧ-инфицированных лиц подразумевает постоянный контроль иммунного статуса организма, профилактику и лечение возникающих вторичных инфекций, контроль над развитием новообразований. Зачастую ВИЧ-инфицируемым лицам требуется психологическая помощь и социальная адаптация. В настоящее время в связи со значительным распространением и высокой социальной значимостью заболевания в государственных и мировых масштабах осуществляется поддержка и реабилитация больных, расширяется доступ к социальным программам, предоставляющим больным медицинскую помощь, облегчающую течение и улучшающую качество жизни пациентов.
На сегодняшний день преимущественным этиотропным лечением является назначение препаратов, снижающих репродуктивные способности вируса. К антиретровирусным препаратам относятся:
- НИОТ (нуклеозидные ингибиторы транскриптазы) различных групп: зидовудин, ставудин, залцитабин, диданозин, абакавир, комбинированные препараты;
- НтИОТ (нуклеотидные ингибиторы обратной транскриптазы): невирапин, эфавиренз;
- ингибиторы протеазы: ритонавир, саквинавир, дарунавир, нелфинавир и другие;
- ингибиторы слияния.
При принятии решения о начале противовирусной терапии пациентам следует помнить, что применение препаратов осуществляется многие годы, практически пожизненно. Успех терапии напрямую зависит от строгого соблюдения рекомендаций: своевременного регулярного приема лекарственных средств в необходимых дозировках, соблюдение предписанной диеты и строгое следование режиму.
Возникающие оппортунистические инфекции лечат в соответствии с правилами эффективной против вызвавшего их возбудителя терапии (антибактериальные, противогрибковые, противовирусные средства). Иммуностимулирующая терапия при ВИЧ-инфекции не применяется, поскольку способствует ее прогрессированию, цитостатики, назначаемые при злокачественных образованиях, угнетают иммунитет.
Лечение ВИЧ-инфицированных включает общеукрепляющие и поддерживающие организм средства (витамины и биологически активные вещества) и методики физиотерапевтической профилактики вторичных заболеваний. Больным, страдающим наркоманией, рекомендуется лечение в соответствующих диспансерах. В связи со значительным психологическим дискомфортом, многие пациенты проходят длительную психологическую адаптацию.
Прогноз
ВИЧ-инфекция полностью неизлечима, во многих случаях противовирусная терапия дает незначительный результат. На сегодняшний день в среднем ВИЧ-инфицированные живут 11-12 лет, однако тщательная терапия и современные лечебные препараты позволят заметно удлинить срок жизни пациентов. Основную роль в сдерживании развивающегося СПИД играет психологическое состояние больного и его усилия, направленные на соблюдение прописанного режима.
Профилактика
В настоящее время Всемирная организация здравоохранения проводит общие профилактические мероприятия по снижению заболеваемости ВИЧ-инфекцией по четырем основным направлениям:
- просвещение в вопросах безопасности половых отношений, распространение презервативов, лечение заболеваний, передающихся половым путем, пропагандирование культуры половых взаимоотношений;
- контроль над изготовлением препаратов из донорской крови;
- ведение беременности ВИЧ-инфицированных женщин, обеспечение их медицинской помощи и предоставление им средств химиопрофилактики (в последнем триместре беременности и в родах женщины получают антиретровирусные препараты, которые также на первые три месяца жизни назначаются новорожденным детям);
- организация психологической и социальной помощи и поддержки ВИЧ-инфицированных граждан, консультирование.
В настоящее время в мировой практике особое внимание уделяют таким эпидемиологически важным в отношении заболеваемости ВИЧ-инфекцией факторам, как наркомания, беспорядочная половая жизнь. В качестве профилактической меры во многих странах производится бесплатная раздача одноразовых шприцов, метадоновая заместительная терапия. В качестве меры, способствующей снижению половой неграмотности, в учебные программы вводятся обучающие половой гигиене курсы.
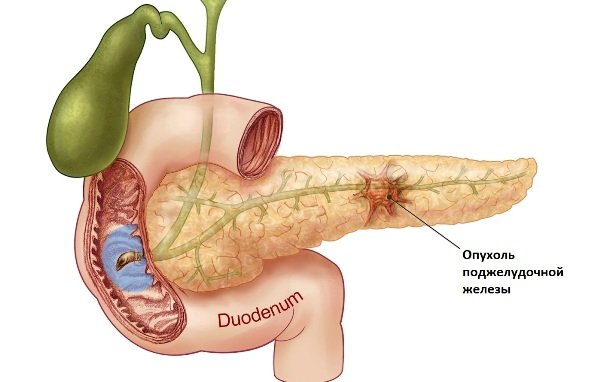
Опухоль поджелудочной железы, которая вырабатывает ВИП — вазоактивный интестинальный пептид, получила название випома. ВИП, вещество синтезируемое опухолью, способствует увеличению количества поступаемой жидкости и электролитов (хлора, ионов калия), уменьшению синтеза соляной кислоты в желудке, а также обладает сосудорасширяющим воздействием.
Что такое випома подробнее
Випома поджелудочной железы чаще всего располагается в теле или в хвосте органа, реже — в районе симпатического ствола. Чаще всего эта опухоль носит злокачественный характер. Випома или синдром Вернера-Моррисона относится к группе раковых патологий АПУД — системы – нейроэндокринных клеток, находящихся в различных органах и объединенных некоторыми общими свойствами. Эта патология также известна как панкреатическая холера или WDHA-синдром — водная диарея, гипокалиемия, ахлоргидрия (по первым буквам английских названий).
Випома является очень редкой эндокринной опухолью. Более половины опухолей злокачественны, и часть из них может достигать больших размеров — 7 см. Примерно в 6 % случаев випома формируется как часть эндокринной неоплазии множественного характера.
Ведущие клиники в Израиле



К главным особенностям випомы относят:
- ее месторасположение — в 90% случаев опухоль появляется в поджелудочной железе, прямо в островковых клетках, остальные 10% случаев приходятся на долю остальных органов с железами внутренней секреции;
- мультифокальный характер поражения — около 10-20% случаев;
- единичный опухолевый очаг, размер которого чаще не более 8 см;
- предрасположенность к раннему метастазированию с поражением печени и региональных лимфоузлов примерно в половине случаев.
Видео по теме:
Причины появления випомы
Предпосылки, которые провоцируют появление этой опухолевой структуры, до конца не изучены, но можно отметить, что данное новообразование поджелудочной железы считается частью МЭН, при которой идет поражение эндокринных желез с характерной для опухолевого процесса симптоматикой. Начало онкологического процесса имеет прямую связь с повышенным синтезом ВИП-гормона.
Факторами риска, которые могут послужить толчком для начала формирования випомы, считаются:
- воспаление железы хронической формы;
- онкопатологии другой локализации;
- нарушения пищевого рациона.
Но чаще предрасположенность к этому типу новообразования передается по генетической линии. Генетический фактор считается основной причиной, способной вызвать у человека злокачественные или доброкачественные опухолевые новообразования. Все остальные факторы только увеличивают риски развития патологического процесса.
Симптомы випомы
Клиническая картина випомы проявляется продолжительной диареей (суточный объем стула при голодании — примерно 1 литр, на фоне употребления пищи способен возрастать до 3-4 и более литров). Половина пациентов с випомой страдают от диареи постоянно, у остальных она имеет волнообразное течение. Из-за больших потерь жидкости и микроэлементов появляются: гипокалиемия, дегидратация, ацидоз, сильная слабость, кроме этого, могут возникать судороги, вызванные потерями магния.
Кроме вышеуказанных симптомов, появляются следующие:
- болевые ощущения в животе разлитого, нечеткого характера;
- приливы крови и покраснение лица (гиперемия) приступообразного характера (этот симптом непостоянный, встречается у 25-30% пациентов;
- есть склонность к понижению артериального давления;
- происходит снижение секреции желудка;
- увеличивается желчный пузырь, и в нем могут образовываться камни;
- развивается почечная недостаточность;
- тошнота, рвота;
- уменьшается масса тела;
- ощущается сильная жажда;
- возможны нарушения психики;
- часто наблюдается летаргия;
- пониженное содержание глюкозы в крови.
Диагностика випомы
Диагноз ставится на основании клинической картины випомы, данных инструментальных исследований и по итогам анализов.
Врач проводит личный осмотр пациента, анализ его жалоб и сбор анамнеза заболевания. Во время диагностики исключают прочие допустимые причины продолжительной диареи (ворсинчатая аденома, мастоцитоз, инфекционные заболевания, употребление слабительных лекарств и др.).
Больным с подозрением на випому требуется провести следующие анализы:
- общий анализ мочи и крови;
- анализ крови для установления количества ВИП;
- тест толерантности к глюкозе (оральный глюкозотолерантный тест);
- копроцитограмма;
- биохимический анализ крови (определяет уровень белка и белковых фракций, глюкозы, калия, натрия, кальция, хлора, магния, аминотрансфераз).
По данным лабораторных исследований при заболевании присутствуют гипо- или ахлоргидрия желудочного сока, резкий рост уровня ВИП, уменьшение в крови количества калия и натрия.
Кроме этого, определяют суточный объем стула при голодании (3-х дневном) и при приеме пищи.
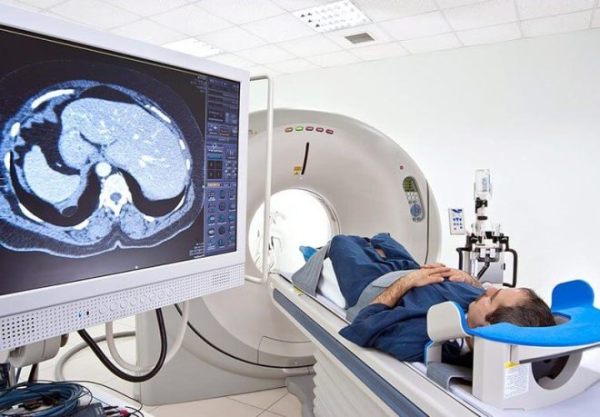
Инструментальное обследование состоит из:
- КТ или МРТ поджелудочной железы;
- ФГДС;
- УЗИ поджелудочной железы.
Больным с повышенным уровнем ВИП проводят УЗИ и сцинтиграфию с октреотидом и артериографию для выявления расположения опухоли и ее метастазов.
После подтверждения наличия опухоли определяют степень ее злокачественности. Для этого проводят гистологическую диагностику випомы. Забор микропрепарата для исследования методом биопсии проводят с помощью пункции или диагностической лапароскопии. Для нахождения отдаленных метастазов используют рентгенографию легких и сцинтиграфию костей.
Дифференциальную диагностику випомы проводят с гастриномой (синдромом Золлингера-Эллисона). В отличие от этого синдрома, при випоме не появляются рецидивирующие язвы желудка и 12-типерстной кишки, отсутствует стеаторея, но есть более выраженная водянистая диарея.
После проведения полного диагностического обследования подбирается соответствующее лечение на основании полученных результатов.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Лечение випомы
Первым этапом в терапии випомы является исправление сбоя водно-солевого обмена. Для этого вводят внутривенные инфузии бикарбоната. Если регидратация постоянными внутривенными инфузиями затруднительна из-за значительных потерь с калом воды и электролитов, то проводят переливание жидкостей и электролитов.
Самым эффективным методом терапии випомы считается радикальное хирургическое вмешательство, что получается далеко не всегда.
Паллиативное лечение не позволяет добиться полного выздоровления, но обеспечивает частичную ремиссию и повышает качество жизни пациентов. Химиотерапия при данном заболевании неэффективна.
При невозможности проведения хирургического лечения назначают:
- препараты, которые подавляют рост и развитие раковых клеток;
- лекарства, уменьшающие в желудке объем соляной кислоты;
- коррекцию сбоя в работе водно-электролитного процесса (внутривенное введение солевых растворов).
- лекарственные средства, способствующие устранению диареи (поноса).
Схема хирургической терапии випомы составляется индивидуально для каждого больного, учитывая степень злокачественности опухоли и общего состояния здоровья.
Чаще всего врач использует следующую схему для проведения лечения больного с випомой, которая состоит из следующих этапов:
Такая схема лечения является базовой, но врач может вносить в нее изменения в зависимости от индивидуальных особенностей протекания болезни у пациента.
Основными осложнениями заболевания являются:
- формирование метастазов – распространение опухолей на другие ткани и органы.
- сильное обезвоживание организма с последующим развитием судорог.
Прогноз при заболевании
Неблагоприятный прогноз при випоме основан на почти бессимптомном протекании болезни на начальных этапах, когда опухоль хорошо поддается хирургическому лечению.
Продолжительность жизни зависит от размеров опухоли и ее склонности к метастазированию в находящиеся рядом органы, лимфатические и кровеносные сосуды:
При небольших размерах опухоли и отсутствии метастаз, допускается оперативное вмешательство, что дает шансы на продление жизни половине пациентов до 10 лет и более.
При увеличении опухоли в размерах и возникновении метастазов прогнозы значительно ухудшаются – большей части пациентов не удается перешагнуть 3-х летний рубеж после диагностирования заболевания.
Видео по теме:
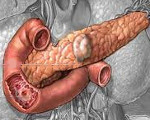
Випома – опухоль, происходящая из островковых клеток поджелудочной железы. Обычно локализуется в хвосте или в теле поджелудочной железы, реже располагается в области симпатического ствола. Более чем в половине случаев носит злокачественный характер. Проявляется массивной диареей, разлитыми болями в животе, тяжелыми нарушениями водно-солевого обмена, гипотонией, судорогами и почечной недостаточностью, обусловленными потерей солей и жидкости. Диагноз випомы устанавливается на основании симптомов, результатов анализов, данных УЗИ, КТ, МРТ и других исследований. Лечение – медикаментозная терапия, хирургическое вмешательство.
Общие сведения
Випома (синдром Вернера-Моррисона или панкреатическая холера) – новообразование, продуцирующее большое количество вазоактивного интерстициального пептида (ВИП). Входит в группу опухолевых заболеваний системы АПУД – нейроэндокринных клеток, расположенных в различных органах и объединенных определенными общими свойствами. 50-75% випом на момент обнаружения имеют признаки злокачественного новообразования, во многих случаях в процессе диагностики выявляются метастазы в другие органы (обычно – в печень). Випома является очень редким заболеванием. Прогноз в большинстве случаев неблагоприятный. Лечение осуществляют специалисты в области онкологии и гастроэнтерологии.

Симптомы випомы
Основным клиническим проявлением випомы является массивная длительная диарея. Суточный объем стула на фоне голодания составляет около 1 литра, на фоне приема пищи может увеличиваться до 3-4 и более литров. 50% пациентов с випомой страдают от диареи постоянно, у остальных наблюдается волнообразное течение. Из-за значительных потерь жидкости и микроэлементов возникают дегидратация, ацидоз, гипокалиемия и сильная слабость. Возможны судороги, обусловленные потерями магния.
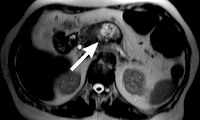
Больные випомой теряют в весе. Отмечается склонность к понижению артериального давления. Развивается почечная недостаточность. Появляются нарушения психики. Пациенты с випомой могут предъявлять жалобы на боли в животе неопределенной локализации. Может увеличиваться желчный пузырь, возрастает вероятность образования камней желчного пузыря. Снижается уровень секреции желудочного сока. В 20-30% случаев возникают приливы. У каждого третьего больного випомой обнаруживается гипергликемия, обусловленная усиленной продукцией глюкагона и интенсивным разрушением гликогена. При проведении дополнительных исследований выявляется опухолевидное образование в области поджелудочной железы или симпатического ствола. Диаметр випомы может достигать 7 и более сантиметров.
Диагностика
Диагноз устанавливают на основании клинических проявлений, результатов анализов и данных дополнительных исследований. В процессе диагностики исключают другие возможные причины длительной диареи (инфекционные заболевания, мастоцитоз, ворсинчатую аденому, прием слабительных препаратов и т. д.). Больным с подозрением на випому назначают общие анализы крови и мочи, анализ крови для определения уровня ВИП, копроцитограмму и биохимический анализ крови для определения уровня солей, белка и аминотрансфераз. Измеряют суточный объем стула при приеме пищи и после трехдневного голодания.
План инструментального обследования при випоме включает в себя ФГДС, УЗИ поджелудочной железы, КТ или МРТ поджелудочной железы. Диагностическими критериями випомы являются диарея продолжительностью более 3 недель при суточном объеме стула более 700 мл; суточный объем стула более 500 мл на фоне трехдневного голодания; высокий уровень ВИП в крови; наличие опухолевидного образования в области поджелудочной железы (в 90% случаев) или в области симпатического ствола (в 10% случаев) по результатам УЗИ, КТ или МРТ.
Дифференциальный диагноз випомы проводят с синдромом Золлингера-Эллисона (гастриномой). В отличие от данного синдрома, при випоме не возникают рецидивирующие язвы желудка и двенадцатиперстной кишки, наблюдается более выраженная водянистая диарея, отсутствует стеаторея. По данным лабораторных исследований при випоме обнаруживаются гипо- или ахлоргидрия желудочного сока, резкое увеличение уровня ВИП, снижение уровня натрия и калия в крови. При гастриноме выявляются гиперхлоргидрия желудочного сока и нормальный уровень ВИП. Уровень натрия и калия обычно в норме, но может снижаться при обильной рвоте.
Лечение випомы
Первоочередной задачей при лечении випомы является коррекция грубых нарушений водно-солевого обмена. Осуществляют внутривенные инфузии бикарбоната. По мере регидратации объем стула увеличивается, поэтому постоянное адекватное восполнение потерянной жидкости может представлять определенные затруднения. Для уменьшения суточного объема стула вводят преднизон или стрептозоцин в сочетании с 5-фторурацилом. Для подавления секреции ВИП назначают октреотид. Препарат также способствует уменьшению диареи и иногда сокращает размеры випомы. Октреотид также подавляет панкреатическую секрецию, поэтому при необходимости применяют панкреатин.
Наиболее эффективным методом лечения випомы является радикальное хирургическое вмешательство. После удаления опухоли полное выздоровление наблюдается у 50% больных. При наличии метастазов осуществляют паллиативные операции по удалению выявленных очагов для уменьшения выраженности симптомов и облегчения состояния пациента, страдающего випомой. Одновременно назначают стрептозоцин в сочетании с фторурацилом или доксорубицином. Паллиативные хирургические вмешательства в сочетании с химиотерапией не позволяют добиться полного выздоровления, но обеспечивают частичную ремиссию и улучшают качество жизни больных.
Читайте также:


