Что такое внутридермальный невус с гиперкератозом
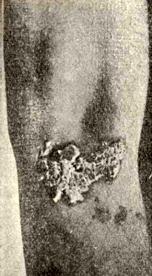
Гиперкератотический невус — порочное эпидермальное образование, характеризующееся гиперкератозом, папилломатозом и акантозом с удлинением межсосочковых эпителиальных тяжей. Этот невус называют также эпидермальным, твердым бородавчатым невусом, систематизированным невусом, линейным невусом или односторонним (n. verrucosus durus, n. systematisatus, n. linearis, n. unius lateris).
Системные и линейные невусы обычно появляются на одной стороне, редко на обеих. Цвет их серо-желтый, коричневый или черный. Они располагаются в виде непрерывной или прерывистой линии различной ширины, и часто их бородавчатая, шероховатая поверхность покрыта утолщенным 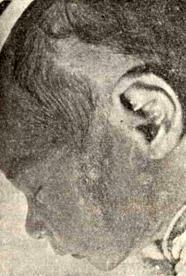
роговым слоем (гиперкератотический бородавчатый невус). Нередко они сочетаются с мягкими пигментными или органными невусами. Системные невусы располагаются метамерно по ходу нервных стволов, соответственно так называемым зонам Геда. Если расположение этих невусов несистемное, их называют несистемными гиперкератотическими невусами (naevi hyperkeratotici nоn systematisati).
Диагноз гиперкератотических невусов у детей нетрудный. У взрослых эти невусы иногда следует отличать от других кератозов и опухолевых образований (старческая кератома, базалиомы, обыкновенная бородавка, папилломы, acanthosis nigricans),
В одном случае одностороннего гиперкератотического невуса Бассе (R. Basset) установил гистологическую картину весьма сходную, но не идентичную болезни Дарье, а в известном отношении и врожденной их тиозиформной эритродермии.
Некоторые авторы к гиперкератотическим невусам и врожденным по рокам развития относят кольцевидную гелодермию (helodermia anula ris) и бородавчатый акрокератоз Гопфа.
Лейкоплакия полости рта является постоянным симптомом. Она выражается появлением беловатых или опалесцирующих пленок, охватывающих слизистую оболочку рта диффузно или отдельными участками (язык, щеки, небо, связки). Непораженная лейкоплакией слизистая оболочка атрофична, лаково-красного цвета, пронизана телеангиэктазиями, покрыта трещинами и налетами в виде корок. Иногда наблюдаются ограниченные гиперкератотические образования и пузыри.Дистрофия ногтей является постоянным симптомом, но со своими…
Плюриорифициальные измененияКроме лейкоплакии полости рта наблюдаются лейкоплакические изменения в области заднепроходного отверстия, мочеиспускательного канала, половых органов с явлениями стеноза, атрезии, представляющие опасность ракового перерождения. Особым и специфическим начальным симптомом является закупорка носослезных каналов в результате гиперкератотического лейкоплакического изменения конъюнктивы. В результате закупорки возникает обильное и очень мешающее больному слезотечение. Отмечаются также развитие пузырей на полуслизистых…
Диагноз и дифференциальный диагноз Описанная симптоматология врожденного дискератоза обособляет его как отдельную нозологическую единицу, которую легко распознавать при наличии всех симптомов. При неполной выраженности преобладание отдельных симптомов может приблизить это заболевание к другим синдромам группы поликератоза, которые перечислены выше. При этих синдромах лейкоплакия наблюдается нередко, но изменения со стороны ногтей чаще бывают типа пахионихии или,…
Известны следующие конституциональные и семейные гемопатии: нарушение гемопоэза (анемия типа Cooley, типа Herrick); нарушение гемолиза в смысле гипергемолиза (семейная гемолитическая анемия); гемопатия с избирательной аплазией гранулоцитов (семейная нейтропения Gansslen); избирательная аплазия мегакарциоцитов (семейная врожденная тромбоцитопеническая пурпура с мекакариоцитопенией); избирательная аплазия клеток красного ряда (анемии типа Blackfan Diamond); нарушение коагуляции (хронические конституциональные пурпуры). Все эти гемопатии…
Эта детская, семейная, подобная пернициозу анемия или детский аплазический миелоз, очень близка к врожденному дискератозу, сочетающемуся с миелопатией. Она поражает главным образом мальчиков и передается по наследству рецессивно. Появляется в возрасте около 7 лет и выражается предельной нейтропенией и тромбоцитопенией, достигающей до 40 000 — 10 000 тромбоцитов в 1 мм3. Клинически выражается purpura haemorrhagica…
Внутридермальный невус – разновидность невуса, или родинки, которая относится к доброкачественным пигментированным новообразованиям кожи врожденного или приобретенного характера. Этот вид невуса образуется тогда, когда специализированные клетки кожи – меланоциты, вырабатывающие пигмент меланин, скапливаются в глубоких слоях дермы. Он бывает одиночным и множественным, локализуется чаще в области лица, шеи, туловища, встречается преимущественно в зрелом или пожилом возрасте. В большинстве случаев не требует лечения, а только наблюдения в динамике. К удалению прибегают при травматизации образования и риске злокачественного перерождения.
Невус, или родимое пятно, возникает на поверхности кожи из пигментных клеток при переизбытке в них пигмента меланина. Кожа состоит из поверхностного слоя – эпидермиса и более глубокого – дермы. В зависимости от того, где скапливаются меланоциты, различают несколько типов невусов:
- эпидермальный, локализующийся в верхнем слое – эпидермисе;
- пограничный, расположенный на границе эпидермиса и дермы;
- внутридермальный, образующийся в толще дермы.
Причины возникновения
Причин формирования родимых пятен может быть несколько.
Появление родинок в определенном месте на теле человека может быть генетически запрограммировано. Врожденные родимые пятна представляют собой порок эмбрионального развития, основой которого является нарушение процесса перемещения меланобластов – предшественников меланоцитов, из нейроэктодермальной трубки в кожу. Скопление пигментных клеток в коже и обусловливает формирование невусов.
Одной из функций пигмента меланина является поглощение ультрафиолетовых лучей. Благодаря этому происходит защита глубоких слоев кожи от лучевого повреждения. При чрезмерном нахождении под ультрафиолетовыми лучами пигмент вырабатывается более интенсивно, что, в свою очередь, провоцирует образование родинок. Основной источник естественного ультрафиолетового излучения – солнце. Кроме того, это могут быть искусственные источники, применяемые для различных целей, в том числе для получения искусственного загара. Длительное нахождение на солнце и злоупотребление солярием чревато развитием пигментных образований.
Гормональные перестройки (подростковый возраст, беременность, климактерический период) и всплески (стресс, эндокринные патологии и др.) являются провоцирующими факторами формирования пигментных новообразований кожных покровов.
Отмечается появление множества невусов, внутридермальных пигментных в том числе, в случае перенесенных острых воспалительных буллезных дерматозов (заболеваний кожи, сопровождающихся образованием пузырей), после проведения полихимиотерапии. Травмы, различные вирусные инфекции, снижающие защитные силы организма стимулируют рост и увеличение числа родинок.
Признаки
Пигментные образования, локализующиеся в толще дермы, обычно имеют куполообразный или бородавчатый вид. Если речь идет о внутридермальном папилломатозном невусе, то он по форме может напоминать папиллому – мягкое доброкачественное образование на ножке или широком основании. Цвет варьирует от светлых оттенков коричневого до практически черного. Иногда встречаются почти не содержащие пигмента внутридермальные образования белесоватой или розовой окраски.
Размеры различны: от 1-2 мм до нескольких сантиметров. Обычные, или меланоцитарные, невусы увеличиваются в размерах по мере роста тела человека. На поверхности кожи новорожденных они часто не видны, но начинают проявляться уже на первых годах жизни. По величине различают:
- мелкие (от 0,5 до 1,5 мм);
- средние (до 1 см);
- крупные (более 1 см в диаметре).
Внутридермальные родинки могут быть единичными и множественными. Их число достигает максимума в пубертатном периоде. После 50 лет их количество может постепенно уменьшаться. Локализация разнообразная, чаще – кожа лица, шеи, туловища.
Отмечается некоторое предпочтительное расположение у малышей в зависимости от пола: у девочек родинки чаще обнаруживаются на конечностях, у мальчиков – на голове и туловище.
Диагностика
Врач выясняет, когда возникло новообразование, происходили ли изменение его цвета, формы, диаметра. Если таковые были, то как давно и чем были спровоцированы. Уточняется наличие и выраженность клинических симптомов.
Оценивается расположение, размер, форма, окраска родинки. Это помогает поставить предварительный диагноз.
Метод, позволяющий оценить новообразования кожи поверхностных и более глубоких слоев. Проводится при помощи дерматоскопа. Процедура не предусматривает нарушения целостности кожных покровов. К достоинствам метода также относятся высокая чувствительность и специфичность. Цифровые дерматоскопы позволяют фиксировать изображение и хранить фото в электронной базе данных, что облегчает процесс мониторирования. Осмотр под увеличением позволяет провести дифференциальную диагностику между доброкачественными и злокачественными внутрикожными пигментными образованиями.
При наличии невуса биопсия (взятие образца ткани для гистологии) обычно не проводится. Любое травматическое воздействие может дать толчок для злокачественного перерождения некоторых видов пигментных образований, особенно пограничных. Если пациент обратился к врачу с травмированной родинкой, то допустимо взятие мазка с ее поверхности, так как целостность образования уже нарушена и часто имеется отделяемое. В лаборатории мазок изучает врач-цитолог.
В чем опасность пигментных образований
Внутридермальный невус – доброкачественное новообразование, но действие ультрафиолетового излучения, механическая травма, особенно многократная, увеличивают риск его перерождения в меланому. Последняя является одной из наиболее агрессивных злокачественных опухолей человека.
Ранними клиническими проявлениями меланомы могут быть:
- изменение цвета образования (интенсивная пигментация, ее неравномерность);
- быстрый рост;
- возникновение зуда;
- изъязвление, воспалительные изменения, кровоточивость.
Возникновение одного или нескольких перечисленных симптомов требует немедленного обращения к специалисту.
Лечебная тактика
Большинство внутридермальных пигментных невусов безопасны и не требуют лечения, только динамического наблюдения. Удалять родинки приходится, если нарушается их целостность, особенно неоднократно. Обычно это связано с их локализацией, не позволяющей избегать периодической механической травматизации: на ладонях, подошвах, в области шеи, на талии. Часто пигментные пятна убирают по эстетическим соображениям.
Способов удаления внутридермального пигментного новообразования несколько.
Традиционная методика, при которой резекция родинки производится скальпелем под местной или общей анестезией. К недостаткам метода относят появление рубцов, образующихся после иссечения. Однако характер послеоперационного рубца зависит во многом от шовного материала и квалификации оперирующего врача: возможно наложение практически незаметного косметического шва.
Преобразование тока высокой частоты в тепловую энергию является основным принципом действия электрохирургического высокочастотного аппарата, используемого в дерматологии для иссечения внутрикожных новообразований. Методика позволяет коагулировать сосуды, повреждаемые во время оперативного вмешательства, что уменьшает время операции и кровопотерю.
В основе метода – действие низкой температуры на ткани. Для достижения нужного эффекта в качестве охлаждающего раствора наиболее часто используют жидкий азот, подаваемый через специальный криозонд. При криодеструкции окружающие ткани практически не повреждаются, кровотечения не возникает, в процессе заживления грубые рубцы не формируются.
Методика предполагает использование углекислого или неодимового лазера. К преимуществам лазерного удаления можно отнести возможность точно дозировать радиус и глубину воздействия, способность сохранять целостность окружающих тканей. После удаления небольших образований практически не остается следов.
Выбирать различные способы удаления родинок можно только будучи абсолютно уверенным в их доброкачественном характере. При травматизации образования, малейших подозрениях на его озлокачествление следует прибегать только к хирургическому иссечению, которое должен проводить онколог. Удалять необходимо радикально, обязательно последующее гистологическое исследование.
Как снизить риск озлокачествления невуса
Для исключения риска злокачественного перерождения родинки следует:
- избегать чрезмерной инсоляции;
- не злоупотреблять искусственным загаром;
- не допускать травматизации;
- при появлении подозрительных признаков посещать дерматолога.
Необходимо регулярно следить за внешним видом и количеством родинок. Немедленное обращение к специалисту при изменении их контуров, размеров, окраски позволит не допустить развития меланомы.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Образование: Ростовский государственный медицинский университет, специальность "Лечебное дело".
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.

На теле каждого человека можно найти разнообразные пигментные образования — пятна разной формы и размеров, выступающие светлые и тёмные родинки. Обычно они не доставляют никакого дискомфорта и воспринимаются как данность. Существует масса разновидностей дерматологических диагнозов, и, скорее всего, большинство таких привычных родинок окажутся внутридермальными невусами.
Внутридермальный невус и его виды
С внутридермальными (интрадермальными) невусами знаком не понаслышке каждый человек, ведь именно так и называется большинство обычных выпуклых родинок. Образования такого рода относятся к категории меланоцитарных невусов эпидермального происхождения и являются последней стадией развития приобретённого невоклеточного невуса. Образуется родинка из пигментных клеток, которые перешли в эпидермальный слой — часть из них погибает и замещается жировой и соединительной тканью, что и вызывает разрастание и образование выпуклости над общим уровнем кожи. Располагаться образование может на любом участке тела, но реже всего встречается на стопах и кистях.

Внутридермальный невус представляет собой выпуклое образование, зачастую отличающееся по цвету от кожных покровов
Внутридермальные невусы имеют несколько разновидностей, а точнее форм, в которых они могут быть образованы на теле человека:
-
папилломатозный (бородавчатый) невус. Такая родинка имеет специфическую структуру поверхности — сосочковую, с розоватым окрасом, что визуально делает её похожей на ягоду шелковицы. Стоит отметить, что только около 15–20% бородавчатых образований относятся именно к внутридермальному типу, большая часть из них располагается между дермальным слоем и эпидермисом, а поэтому классифицируется как сложный невус. Установить конкретную принадлежность образования может специалист;

Бородавчатый внутридермальный невус имеет специфическую сосочковую структуру поверхности
Причины появления
Однозначных причин, которые бы объясняли появление внутридермальных невусов на теле, назвать нельзя. Считается, что предрасположенность к образованию родинок носит наследственный характер, а спровоцировать их появление могут определённые факторы:
- гормональные перестройки в организме (во время полового созревания, беременности, при наступлении климакса у женщин);
- воздействие ультрафиолетового излучения, длительное пребывание в соляриях и на открытом солнце;
- сильная интоксикация организма;
- воздействие радиации.
Установлено, что внутридермальные невусы чаще образуются у представительниц прекрасного пола (из-за большего числа гормональных колебаний на протяжении жизни) и у подростков.
Как распознать внутридермальный невус
Внутридермальный невус выглядит как выступающий над общим уровнем кожи круглый узел. Размер родинок такого типа — до 1 сантиметра, цвет — светло-коричневый или телесный. Никаких местных или общих симптомов такое образование не даёт, его диагностируют исключительно по внешним признакам:
- ровный и чёткие границы пигментации;
- равномерное окрашивание, что не меняется с течением времени;
- отсутствие признаков воспалительного процесса;
- подвижность, эластичность и мягкая консистенция на ощупь.
Существует ряд дерматологических заболеваний, которые визуально могут быть похожи на внутридермальный невус, но таковым не являются:
-
базалиома. Визуальное сходство появляется в том случае, если на поверхности образованной родинки имеются расширенные сосуды. Отличие состоит в том, что базилиома на ощупь плотная и часто имеет зону втяжения в центре и неровные края, что нетипично для внутридермального невуса;

Базалиома в отличие от внутридермального невуса зачастую имеет неровный контур и зону втяжения в центре
Малигнизация внутридермального невуса
Согласно статистике, только 15% внутридермальных родинок приобретают онкологический характер. В группе риска находятся пациенты, имеющие на теле большое число таких образований или случаи раковых заболеваний в семейном анамнезе. Малигнизация (или процесс озлокачествления) может начаться как реакция на:
- механическое повреждение родинки, особенно часто повторяющееся;
- заболевания эндокринной системы, вызывающие колебания в гормональном фоне;
- чрезмерное воздействие ультрафиолета.
За всеми невусами на теле нужно следить, регулярно оценивая их состояние. Признаками малигнизации выступают:
- изменение консистенции — родинка перестаёт быть подвижной и эластичной, плотнеет;
- изменение формы — границы расширяются или теряют чёткость, невус разрастается и становится несимметричным;
- изменение цвета — родинка меняет свой окрас, на ней появляются пятна другого цвета;
- появление местных симптомов — кожа вокруг невуса болит, уплотняется, краснеет, зудит, из самой родинки может сочиться жидкость или кровь.
Любой из перечисленных симптомов должен стать поводом для обращения к врачу, так как в случае со злокачественными процессами всегда актуально одно правило — чем раньше начато лечение, тем больше шансов на положительный результат.
Диагностика
Несмотря на специфические внешние параметры, которыми обладает интрадермальный невус, точный диагноз может быть поставлен только дерматологом в больнице. В первую очередь врач проводит осмотр образования, оценивает его размеры, консистенцию, цвет, локализацию, для подтверждения может назначить дополнительные обследования:
-
дерматоскопию (изучение структуры новообразования через специальный увеличивающий прибор);

Дерматоскопия производится с целью детального изучения структуры невуса
Методы удаления
Внутридермальный невус, который не имеет признаков малигнизации и не беспокоит пациента, никак лечить не нужно. Показаниями к удалению являются расположение в зонах постоянной травматизации и появление признаков озлокачествления. Существует несколько методов борьбы с родинками:
-
электрокоагуляция — иссечение внутридермального невуса электрическим ножом. Процедура занимает несколько минут, что позволяет удалить за раз сразу несколько образований. В процессе параллельно производится прижигание сосудов, что делает электрокоагуляцию процедурой бескровной. Плюсом является доступность метода по цене и скорость избавления от новообразований, однако для больших или уже беспокоящих невусов такую процедуру обычно не проводят;

Метод электрокоагуляции позволяет иссечь невус в пределах здоровых тканей и параллельно запечатать повреждённые сосуды
Удаление внутридермальных невусов у детей может производиться любым из перечисленных методов и необходимо лишь при опасном расположении родинки и наличии опасных симптомов динамики образования.
У моего близкого друга, сколько его помню, был среднего размера выступающий невус на животе. Жил он с ним в полном взаимопонимании, тот его никогда не беспокоил и не тревожил. Но тут в их построенные годами совместного существования отношения вмешалась кошка — в поисках нежности она неосторожно запрыгнула на живот и впилась когтем в родинку. После этого инцидента невус стал болеть и покраснел, из-за чего моему другу пришлось отправиться к врачу. Так кот стал виновником окончания мирного сосуществования с невусом — его пришлось удалить. Врач использовал электрокоагулятор и местную анестезию, всё прошло быстро, но небольшой шрам на животе по сей день напоминает о случившемся.
Прогноз и осложнения
При условии качественного удаления всех тканей невуса прогноз благоприятный — рана заживает, и на её месте больше не появляется новой родинки. Однако стоит понимать, что вылечиться от невусов невозможно, при наличии предрасположенности влияние факторов риска может приводить к появлению новообразований в новых местных.
Удаление родинки любым из описанных методов несёт в себе определённые риски. Так, после процедуры в восстановительном периоде пациент может столкнуться с:
- покраснением и воспалением;
- отёчностью обработанной зоны;
- кровоточивостью раны;
- нагноением из-за проникновения инфекции.
Если наблюдаются проблемы с состоянием кожи после процедуры удаления невуса с учётом соблюдения всех рекомендаций по уходу, нужно обратиться за помощью к врачу.
Профилактика перерождения внутридермального невуса
Несмотря на низкую вероятность озлокачествления внутридермального невуса, она всё же существует, и стоит предпринимать меры по профилактике этой трансформации:
- регулярно производить осмотр родинок на теле на предмет изменения их формы, цвета, размера;
- ограждать от воздействия ультрафиолетовых лучей участки, на которых расположены невусы, обрабатывать их средствами с защитой от солнечного излучения;
- своевременно решать вопрос с удалением часто травмируемых невусов;
- осуществлять тщательное наблюдение за образованиями у доктора-дерматолога в периоды, связанные с изменениями в работе эндокринной системы (во время беременности, при наступлении климакса и т.д.).
Наличие внутридермальных невусов на теле — распространённая картина, в большинстве случаев не несущая в себе дискомфорта для человека. Родинки не лечат, их удаляют, но только при необходимости — если они часто травмируются, трутся об одежду, представляют собой косметический дефект или же демонстрируют признаки озлокачествления.
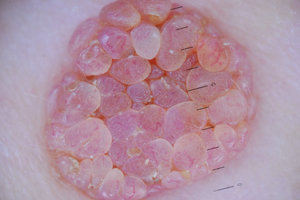
Внутридермальный невус — это доброкачественное новообразование, которое возникает по причине нарушения нормальной работы клеток, отвечающих за меланин. Чаще всего такой тип родинки не угрожает жизни человека, но может проявиться совершенно в любом возрасте. Как лечить внутридермальные невусы?
Как распознать образование
Внутридермальный невус довольно сложно отличить от простой родинки, но можно, надо лишь учитывать их основные признаки:
- при лёгком надавливании можно прочувствовать мягкую поверхность;
- цвет однородный, со временем остаётся тем же;
- границы пятна хорошо выделены, яркие и ровные;
- воспаления под родинкой либо возле неё не происходят.
В большинстве случаев невус по внешнему виду напоминает круглую бородавку, которая хорошо отделяется от кожного покрова (плоская). В некоторых случаях образование на коже может принимать форму ежевики (округлое, бугристое тело, которое прикреплено к небольшой и тонкой ножке). На поверхности тела внутридермальная родинка может быть не в единичном количестве. При наличии сразу нескольких невусов они могут находиться в разных местах либо поражать одно.
По размеру такие пятна могут варьироваться от 0,2 до 1−2 сантиметров. Цвет таких родинок может быть самым разным: от чёрного до светло-коричневого либо бордового оттенка. Депигментированным невесом называют такую родинку, которая почти не обладает окраской, она бесцветная либо немного белая. При тщательном осмотре на родинке можно найти сетку капилляров либо небольшие вкрапления тёмно-коричневого оттенка. Со временем такой невус может менять свой цвет, размер, а также общую форму.
В основном такие образования появляются в области подмышек, шеи, паховых складок, под молочными железами у женщин. С наименьшей вероятностью такие пигментные пятна образуются на спине, руках, ногах или же на животе.
Очень тщательно строение невуса эксперты рассматривают в медицинских лабораториях под современными микроскопами и диагностическим оборудованием. С помощью такого метода выявляется количество клеток, которые скопились в слое эпидермиса, определяется доброкачественность пятна, а также число ядер клетки.
Почему появляются
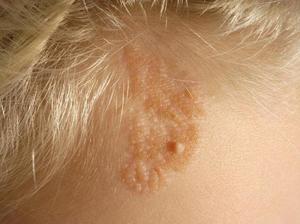
Определённой причины развития внутридермальных невусах на поверхности кожи человека до сегодняшнего момента не установлены. Есть лишь версия либо предположение, которое, по мнению учёных, может объяснить процесс развития невусов.
Ещё в процессе развития в животе матери у ребёнка образуются меланобласты — так называемые клетки невуса, которые играют большую роль при развитии некоторых внутренних органов ребёнка, а также его нервных узлов. Кроме этого, меланиновые клетки, которые придают кожным покровам будущего ребёнка определённый цвет, формируется именно внутри меланобластов. Родимые пятна на теле новорождённого возникают по причине скопления некоторого числа недозревших невусовых клеток. По причине того, что такие невусы формируются в глубоких слоях эпидермиса, они и получили наименование внутридермальных.
Кроме этого, при возникновении родинок наследственный фактор также играет важную роль. Очень часто такие родимые пятна становятся наиболее заметными после 12 лет, а иногда лишь после тридцати лет жизни человека.
Это происходит по причине того, что невусные клетки проявляются в несколько этапов:
- Ещё в детском возрасте внутридермальные невусы заметны очень слабо, так как они расположены неглубоко под кожными покровами;
- По мере роста невусные клетки начинают меняться и перемещаться в более глубокие слои кожи, на первом этапе такая родинка проникает между дермой и эпителием;
После формируются так называемые родимые пятна с чёткими границами;- По прошествии некоторого промежутка времени меланобласты переходят уже в более глубокий слой — дермальный. После этого родинка становится наиболее заметной и переходит в конечную стадию своего развития;
- Меняется её форма, она становится более выпуклой, с широким основанием и крепится к тонкой ножке;
- В конечном счёте невусные клетки перестают вырабатывать меланин, а некоторые становятся полностью бесцветными.
Типы внутридермальных невусов
Лечащие специалисты разделяют родинки на несколько видов:
- внутридермальный папилломатозный невус либо бородавчатый;
- внутридермальный пигментированный невус либо меланоцитарный;
- внутридермальный неклеточный невус.
Все эти виды родинок считаются злокачественными.
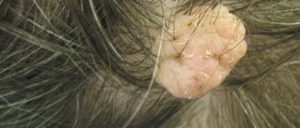
Внутридермальный бородавчатый невус
На внешний вид невус обладает формой похожей на округлую бородавку, чаще всего на тоненькой ножке, которая намного меньше самого основания невуса. Такое образование возникает чаще всего на голове. Размеры родинки — от 5 миллиметров до 1−1,5 сантиметров, поверхность бугристого типа и с шероховатостями.
Расцветка невусов может быть темно-бордовой, светло-коричневой, грязно-коричневой, вплоть до насыщенного чёрного. При внешней диагностике на некоторых невусах находят волоски небольшой длины, которые окрашены в тёмный цвет и довольно жёсткие. Размер родинки может со временем становиться больше. Специалисты советуют устранять такие невусы, если они доставляют дискомфорт человеку, подвергаются постоянному физическому и механическому воздействию, так как существует возможность случайно зацепить или даже сорвать родинку.
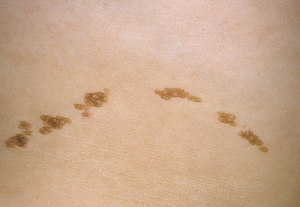
Папилломатозный внутридермальный меланоцитарный невус кожи выглядит как пограничное новообразование, которое имеет насыщенную и чёрную окраску. Такой яркий оттенок продолжает сохраняться долгое время из-за большого количества меланиновых клеток в организме. Общий размер родинки может варьироваться от 2 до 5 миллиметров. Форма родимого пятна на протяжении жизни сильно меняется. Поверхность внутридермального папилломатозного меланоцитарного невуса может быть шероховатой, бугристой или же гладкой. Невусы такого типа в большинстве случаев возникают в паховой области, на шее, в области подмышек либо под грудью у женщин.
На внешний вид родинка такого типа похожа на выпуклый небольшой овал, образующийся в большинстве случаев на шее либо лице. Они нуждаются в проведении комплексного лечения с последующим удалением, особенно если они отрицательно сказываются на внешнем виде человека. Такие родинки могут проявляться в большей степени в подростковом возрасте, когда происходит половое созревание.
Основная симптоматика
Размер такого пятна будет варьироваться от небольшой точечки до поражения, охватывающего большую площадь тела. Пограничные и смешанные невусы представлены в форме плоских и немного выделяющихся на коже мягких образований без волос и с гладкой либо бородавчато-папилломатозной поверхностью тёмно-коричневого цвета. Такие невусноклеточные родинки в большинстве случаев совершают злокачественные изменения.

К ранним симптомам злокачественного поражения относится резкое увеличение общего размера, проявление дочерних пятен (маленьких узелков в области пятна и по его краям), увеличение или же потеря размеренной пигментации, образование пигментированных участков рядом с родимым пятном, появление точечных пятен в самом невусе.
На более поздних стадиях злокачественные симптомы определяются кровотечением и метастазами в локальных лимфатических узлах, мозге, печени и лёгких.
Невусы обладают плотной и куполообразной формой, очень часто покрыты тёмными и жёсткими волосками, с гладкой, иногда папилломатозной поверхностью, разного цвета — от оттенка простой кожи до тёмно-коричневого цвета.
Когда нужно идти к педиатру
Чтобы предупредить развитие меланомы, нужно внимательно следить за общим состоянием родинки и сразу же отправиться за помощью к врачу-дерматологу в случае обнаружения каких-либо подозрительных признаков.
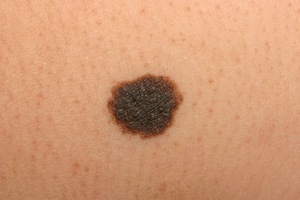
Если следовать системе АBCDЕ, то при осмотре родинки рекомендуется уделять повышенное внимание следующим признакам:
- A — asymmetry — показатель ассиметричности меланомы;
- B — border irregularity — неровный край родимого пятна;
- С — color — неравномерная окраска разных участков родинки;
- D — diameter — диаметр родинки больше чем шесть миллиметров;
- E — eveland — показатель изменения родимого пятна.
Основная опасность
Все знают, что родимые пятна могут переходить в самые разные злокачественные опухоли — меланомы.
Нужно сразу отметить, что такие случаи крайне редкие, и если родинка стала больше, то не нужно сразу же впадать в панику, стоит лишь посетить лечащего специалиста.
Но это вовсе не означает, что не нужно никак реагировать на изменения, происходящие с родинкой, особенно это относится к образованиям, находящимся в области рук, лица и на остальных участках тела, особо подверженных к влиянию ультрафиолетового излучения, и тех родинок, которые могут регулярно повреждаться украшениями и поверхностью одежды.
- Родинка начинает увеличиваться. Быстрый рост происходит на протяжении нескольких недель, иногда месяцев.
- Образование начинает кровоточить Особое внимание нужно уделять кровотечениям после травмирования либо при спонтанном начале кровотечения.
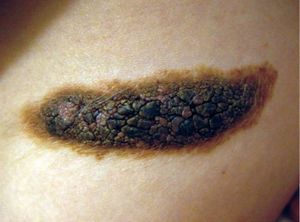
Родинка сильно зудит. Зуд в области невуса сообщает о том, что он либо подвержен воздействию внешних факторов, либо внутри организма происходят сильные изменения.- Родинка изменяет свой оттенок. В таком случае нужно особое внимание уделить на потемнение или же неравномерное окрашивание ранее естественного цвета родинки.
- Возле родинки возникло большое пигментное пятно. Доктора говорят, что люди, которые обладают на лице какими-нибудь пигментированными образованиями более одного сантиметра в общем диаметре, а также имеющие более 100 родинок на теле, в большей степени подвергаются злокачественным изменениям невусов.
- Если вы вернулись из отпуска и заметили, что у вас на лице увеличилась родинка, либо она начала расти и сильно зуди, то не стоит терять времени и сразу отправьтесь на приём к лечащему врачу.
- Если вы не так давно родили ребёнка и у вас начали расти родинки на теле, которые до этого никак не менялись — сходите на осмотр к врачу, так как изменения гормонального фона при беременности и лактации могут отрицательно сказаться на общем состоянии новообразований.
- Если вы стали замечать, что от регулярного трения об украшение либо воротник рубашки резко увеличилась в размере родинка на шее — не поленитесь и сходите в больницу.
Несмотря на то что такие изменения могут ничего не значить и никак не влиять на здоровье человека, иногда такая симптоматика становится опасным заболеванием, которое лучше не допустить, чем бороться с ним в последующем. Консультация не отнимет большого количества времени.
Лечащий специалист проведёт анамнез (вы сможете сильно помочь врачу, если до похода к нем вспомните время, за которое начали происходить изменения с родинкой, а также были ли такие случаи у кого-то из ваших родных). Если возникнут какие-то сомнения, то к обследованию подключится и врач дерматоонколог.
Образование, которое начало быстро меняться, врачи рекомендуют сразу же удалять. Это можно сделать сразу несколькими способами. Наиболее простой — это проведение хирургического исследования скальпелем с последующим гистогологическим исследованием удалённой родинки.
Также устранить такое поражение можно с помощью криодеструкции (невус замораживается специальным жидким азотом), электрокоагуляцией (воздействием на поражённую область электрическим током высокой частоты) или же лазером. Лазерное удаление — это более эстетичный вариант, поэтому он лучше всего подходит для области декольте, лица и шеи.
Читайте также:


