Что за инфекция бельевой
Бельевые вши – разновидность человеческих вшей. Они отличаются от головных местом проживания и образом жизни, но в остальном такие же, как и обычные головные вши. Это видоспецифический паразит, который питается кровью только человека. Они не живут на домашних или диких животных, заразиться ими можно только от других людей.
Содержание:
Как выглядят бельевые (платяные) вши
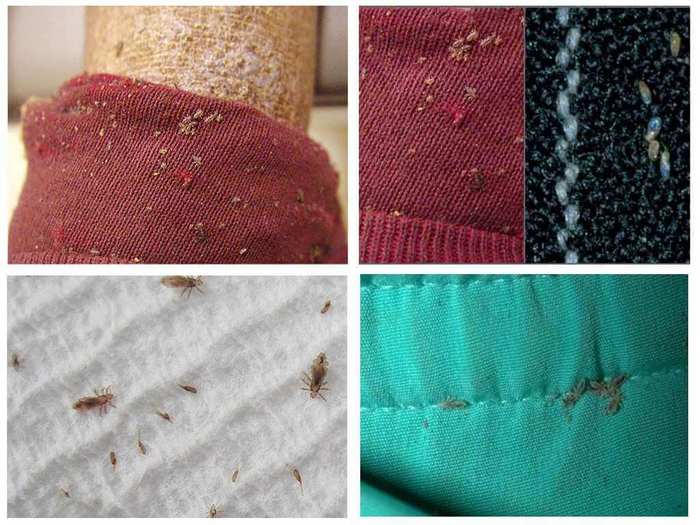
Внешний вид не сильно отличается от других разновидностей вшей. Это насекомые длиной 3 – 3,5 мм, некоторые особи достигают 5 мм. У них сплющенное вытянутое тело светло-коричневого цвета. При насыщении кровью они темнеют и увеличиваются в размерах. У паразита три пары лапок, их форма и строение немного отличаются от лапок головных или лобковых вшей. В ходе своего развития платяная вошь приспособилась передвигаться большей частью не по волоскам, а по одежде, белью и по коже. Из-за этого лапки платяных вшей менее цепкие, чем у других видов.
Ротовой аппарат снабжен острыми стилетами, которыми они протыкают кожу. Кровь высасывают при помощи хоботка. Им же впрыскивают вещество, которое не дает крови сворачиваться. Из-за этого места укусов бельевых вшей чаще всего с кровоподтеками.
Яйца бельевых вшей – такие же, как и у головных. Они округлые, белые, размером 1 – 1,5 мм. Обычно самки откладывают их кучно, в одном месте. Кладку можно заметить именно из-за большого количества, так как сами гниды очень мелкие.

Жизненный цикл
Этот паразит проходит в своем развитии несколько этапов:
- гнида – яйцо, в котором развивается личинка, развитие происходит в течение 5 – 8 дней;
- нимфа первого, второго и третьего порядка – личинка выходит из яйца и проходит три линьки, увеличиваясь в размерах; этот этап занимает обычно от 16 до 21 дня;
- имаго – взрослая особь.
Платяные вши начинают кусать и пить кровь уже на стадии нимфы, но спариваться и размножаться могут только взрослые насекомые. Самка в среднем откладывает 4 яйца в день. За всю жизнь она откладывает более сотни гнид, так что бороться с вшами нужно незамедлительно после обнаружения, чтобы не допустить резкого роста популяции. Есть и особо плодовитые особи, которые могут за свою жизнь отложить до 300 яиц.
Условия жизни
Вошь живет 30 – 40 дней. Для жизни и размножения ей необходимо иметь доступ к источнику питания. Питается паразит до 6 раз в день.
Решающим фактором, определяющим длительность жизни, является температура воздуха. Наиболее комфортной считается температура 31 градус. Именно при таких условиях живут и размножаются все виды вшей. При понижении до 20 градусов вошь перестает размножаться, при большем похолодании впадает в анабиоз и через пару суток умирает. Также губительна для паразита высокая температура – более 40 градусов.
Вши могут выживать при повышенной влажности. Они даже не боятся воды и могут находиться в ней без риска для жизни какое-то время. Засуха для них более губительна.

Образ жизни
Бельевые вши большую часть жизни проводят вне тела человека. Они откладывают яйца в белье и одежду. Там же прячутся. Где можно обнаружить платяных вшей:
- постельное белье и принадлежности – подушки, одеяла;
- матрасы;
- мягкая мебель;
- полотенца;
- одежда, в том числе на человеке или сложенная в шкафу;
- ковры, шторы и прочий домашний текстиль.
Любые мягкие вещи, сохраняющие тепло, могут стать пристанищем для насекомых. Их можно обнаружить на задних стенках корпусной мебели, картинах, под обоями. В толщу мягкой мебели они не забираются глубоко, как клопы, но под обивкой им вполне комфортно.
Постельные вши живут в одежде и прочем текстиле, но для жизни им необходима пища. Источник пищи – человек. Вши должны находиться рядом с человеком, чтобы получать доступ к его крови несколько раз в день. Это насекомое может обходиться без пищи до двух суток, но в нормальных для себя условиях питается каждые 4 часа.
Бельевые вши не прыгают и не летают, но могут весьма шустро передвигаться по поверхности. За полчаса насекомое преодолеет расстояние до 50 см. На большем удалении от человека они стараются не жить. Именно поэтому обычно они живут в постели, ведь там доступ к человеческой крови самый удобный и быстрый.
Как можно заразиться постельными вшами
Способ заражения бельевыми вшами один – пользоваться вещами зараженного человека. Не обязательно спать в этой постели, или надевать на себя одежду носителя вшей. Иногда бывает достаточно побыть какое-то время в этих антисанитарных условиях, в непосредственной близости к вещам со вшами, чтобы они успели переползти на новую жертву.
Чем опасны постельные вши
Как и все прочие кровососущие паразиты, бельевые вши могут быть переносчиками заболеваний. Они могут жить не на одном человеке, а значит, при укусах переносят на своем ротовом аппарате возбудителей болезней. При укусе они впрыскивают эти частицы крови и так распространяют инфекции. Именно бельевые вши являются распространителем брюшного тифа, возвратного тифа и других инфекционных заболеваний.
Кроме того, опасность для здоровья вызывают сами укусы бельевых вшей. Как уже было сказано, при укусе, чтобы кровь не сворачивалась сразу же, они впрыскивают под кожу особые активные вещества, которые могут вызывать сильные аллергические реакции.
К тому же укусы вшей раздражают и вызывают нестерпимый зуд. Человек постоянно расчесывает пораженные участки, которые долго не заживают и могут повторно инфицироваться. Это приводит к дерматитам, кожным и инфекционным заболеваниям, к лихорадке и даже заражению крови.
При заражении бельевыми вшами диагностируют педикулез. Это заболевание, с которым нужно бороться. Само по себе оно не проходит.
Как избавиться от бельевых вшей
При обнаружении постельных вшей необходима комплексная борьба. Избавиться нужно от насекомых и гнид, которые могут быть и на теле человека, и на его вещах. Если паразиты обнаружены у одного из членов семьи, обрабатывать придется не только его, а всех.
Нужно уничтожить насекомых на одежде. Для этого её нужно перестирать при температуре выше 40 градусов. Для надежности можно предварительно замочить вещи в растворе педикулицида. После стирки нужно хорошо высушить белье, можно – на палящем солнце или, наоборот, на морозе. Затем стоит прогладить одежду и белье с двух сторон утюгом. Хорошо использовать парогенератор для обработки.
Если вещи нельзя постирать обычным способом, их можно сдать в химчистку. Если же они вовсе не подлежат никакой обработке, нужно сложить их в герметичный полиэтиленовый пакет и оставить там на 2 или 3 недели. За это время паразиты умрут из-за недостатка пищи. Отложенные за это время яйца не смогут развиться и погибнут. После такого заточения вещь необходимо тщательно почистить, чтобы убрать насекомых, гниды и следы их пребывания.
Можно использовать и температурный метод. Например, подушки, одеяла, пледы можно вынести под палящие солнечные лучи или на трескучий мороз. Это народный способ, который не теряет своей актуальности. Но температурной обработке надо подвергать вещи в течение нескольких часов.
Необходимо обработать всю мебель. Для чистки стоит использовать парогенератор или вызвать специальные службы, которые применяют профессиональные средства для чистки. Обработка паром эффективна, так как он проникает сквозь всю толщу мебели и уничтожает насекомых, которые находятся глубоко под обивкой.
Также растворами инсектицидов нужно вымыть все полы и любые поверхности в комнате, на которых могут остаться взрослые особи или яйца вшей.
Учитывая, что инкубационный период гнид составляет 5 – 8 дней, через пару недель стоит тщательно осмотреть помещение, одежду и белье на предмет обнаружения новых особей. Из-за мелкого размера яиц и их способности переживать сложные времена в состоянии анабиоза может получиться так, что даже комплексная обработка не уничтожила абсолютно всех гнид. Поэтому дополнительная проверка и обработка не помешает.

Профилактика
Подхватить постельных вшей сложнее, чем головных. Для этого нужно контактировать с личными вещами больного человека. Большое распространение эти паразиты получили в среде людей с низкой социальной ответственностью. Несоблюдение личной гигиены и чистоты носильных вещей приводит к развитию популяции насекомых. Если с ними не бороться, их количество увеличивается в геометрической прогрессии.
Чаще всего бельевые вши встречаются у лиц без определенного места жительства, которые не имеют возможности мыться и стирать одежду. Также платяной педикулез может возникать в местах с большой концентрацией людей без постоянного доступа к санитарным комнатам. Это тюрьмы, больницы, поезда дальнего следования. Как ни странно, но встречаются эти паразиты и в детских образовательных заведениях.
Если есть подозрение на заражение бельевыми вшами, необходимо сразу же предпринять меры профилактики. Постирать на 40 и более градусах одежду и белье, проутюжить его или обработать парогенератором, обработать мебель и прочие поверхности инсектицидами, вымыть тело и волосы специальными препаратами против насекомых. Лучше проявить излишние меры предосторожности, чем допустить развитие педикулеза, который потом придется долго лечить.

ИППП (инфекции, передающиеся половым путем) — группа заболеваний, которые передаются от человека к человеку при сексуальном контакте. Они поражают не только половые органы, но и весь организм, и нередко приводят к серьезным последствиям.
Современная медицина насчитывает около 30 инфекций, которые можно отнести к ИППП. Большая часть из них может протекать бессимптомно, и это делает их весьма опасными для здоровья разных органов и систем.
ИППП классифицируют в зависимости от возбудителя. Всего различают 4 вида половых инфекций:
Способы передачи ИППП
ИППП распространяются половым путем — вагинальным, оральным или анальным. Пол человека значения не имеет — они могут перейти от мужчины к женщине, от женщины к мужчине, от мужчины к другому мужчине или от женщины к другой женщине.
Многие половые инфекции могут распространяться через любой контакт между половыми органами, ртом и анусом, даже если нет проникновения. Например, генитальный герпес передается через прямой контакт кожи с кожей — для заражения достаточно микроповреждений на её поверхности.
Некоторые ИППП передаются и другими способами. Например, ВИЧ и гепатит B передаются через совместное использование игл для инъекций и при переливании крови.
Использование барьерных методов контрацепции не всегда является гарантией безопасности. При использовании презервативов для безопасного секса важно следовать инструкциям, которые указаны на упаковке. Правильное использование презервативов делает их более эффективными. Необходимо соблюдать следующие меры предосторожности:
- проверять срок годности и целостность упаковки;
- одевать презерватив до секса, а не во время него;
- использовать смазку во время полового акта с презервативом;
- правильно снимать и утилизировать презерватив;
- никогда не снимать презерватив и пробовать снова его надеть;
- никогда не использовать презерватив повторно.
Симптомы
Есть семь основных признаков, которые указывают на ИППП. При их обнаружении необходимо немедленно обратиться к врачу: гинекологу или урологу. Доктор проведет первичный осмотр и назначит дальнейшие анализы и обследования.
О наличии ИППП могут свидетельствовать:
Инфекций, передающихся половым путем довольно много, и каждая из них проявляется по-разному. Для их описания понадобится целый медицинский справочник. Здесь мы рассмотрим только самые распространённые ИППП, заразиться которыми может каждый человек на планете, вне зависимости от пола, возраста и социального статуса.
Всего выделяют три стадии сифилиса. При отсутствии своевременного лечения заболевание может перейти в более тяжелую форму. В результате язвы распространяются по всему телу, в том числе и слизистых оболочках. Больного беспокоят воспалительные процессы, головные боли, ломота в костях, ухудшением общего самочувствия. На третьей стадии может возникнуть менингит — воспаление оболочек головного мозга. Осложнения сифилиса могут привести к параличу и даже летальному исходу.
Хламидиоз — одно из самых коварных заболеваний, передающихся половым путем. У большинства людей ранних стадиях болезни симптомы фактически отсутствуют. У женщин они менее заметны, чем у мужчин, а могут и вовсе не проявляться. Тем не менее, хламидии — одна из главных причин, которая приводит к внематочной беременности, воспалительным процессам в органах малого таза и женскому бесплодию.
У пациентов мужского пола хламидиоз проявляется рядом характерных симптомов. Их беспокоит режущая боль при эякуляции и мочеиспускании. Это обусловлено воспалением придатков яичек и мочеиспускательного канала, которые вызывают бактерии.
Гонорея — еще одна достаточно распространенная ИППП, особенно среди людей в возрасте от 15 до 24 лет. Как и хламидии, она может распространяться при оральном, вагинальном или анальном контакте. И так же, как и при хламидиозе, большинство инфицированных женщин на первых стадиях не замечают никаких симптомов. Однако у мужчин гонорея проявляется практически сразу же. Больных беспокоят гнойные выделения из уретры, болезненное и частое мочеиспускание, дискомфорт в области анального отверстия.
При отсутствии своевременной терапии гонореи возникают осложнения. У женщин наблюдаются кровянистые выделения после секса и режущая боль во время него, повышается температура тела и ухудшается общее состояние организма. Гонорея на любой стадии требует быстрого и эффективного лечения.
Трихомониаз — бактериальная инфекция, возбудителем которой является Trichomonas vaginalis. Поначалу заболевание никак себя не выдает. Первые симптомы появляются приблизительно через две недели после инфицирования. Мужчины чувствуют жжение в мочеиспускательном канале, могут появиться выделения из пениса.
У женщин трихомониаз проявляется более явно. Больных беспокоят болезненные ощущения при половом акте, что обусловлено воспалением слизистых оболочек половых органов. Один из характерных симптомов — густые желто-зеленые выделения из влагалища с неприятным запахом.
Высыпания — лишь видимая часть болезни. Даже после их исчезновения вирус герпеса остается в организме на всю жизнь. Отсутствие лечения у беременных женщин может привести к серьезным осложнениям, вплоть до смерти плода.
Вирус папилломы человека (ВПЧ) — вирусы, передающиеся половым путем. ВПЧ 16-го и 18-го типов являются одной из главных причин возникновения рака шейки матки у женщин. Вне зависимости от пола заболевание проявляется одинаково — в виде мелких бородавок в области промежности и анального отверстия. У мужчин они могут скрываться за крайней плотью и в мочеиспускательном канале. Не исключено и бессимптомное протекание болезни. В этом случае о наличии инфекции можно узнать только с помощью специальных анализов.
Уреаплазмоз — заболевание, которое склонно к хроническому течению. Возбудителем является одноклеточный микроорганизм под названием уреаплазма. Современная медицина относит его к условно-патогенной флоре. Это значит, что в небольшом количестве уреаплазма присутствует и у здорового человека. Заболевание начинается, когда микробы переходят в активное состояние и стремительно размножаются, тем самым вытесняя здоровую микрофлору.
Первые симптомы появляются через 14-20 дней. У больных наблюдается воспаление мочеполовой системы, жжение при мочеиспускании, мутные выделения из влагалища. Женщин может беспокоить боль внизу живота и цервицит. Со временем заболевание переходит в хроническую форму, что влечет за собою множество осложнений:
Несвоевременное лечение инфекции нередко приводит к бесплодию, замершей беременности и преждевременным родам.
ВИЧ или вирус иммунодефицита человека — самое опасное заболевание, передающееся половым путем. ВИЧ дает о себе знать далеко не сразу — инкубационный период заболевания длится от 21 до 90 дней. Симптомы возникают только на стадии манифестации инфекционного процесса.
Пациенты жалуются на воспаление лимфатических узлов, хроническую слабость, головные боли и потерю аппетита. Характерный признак ВИЧ — воспаление небных миндалин (ангина), которое не проходит длительное время. У больных повышается температура тела до 37-37,5 градусов, при этом нормализовать её с помощью жаропонижающих средств не удается.
Отсутствие антиретровирусной терапии крайне негативно сказывается на состоянии больного. Организм атакуют всевозможные вирусные и бактериальные заболевания: пневмония, герпес, туберкулез, кандидоз. Как следствие развивается СПИД.
Диагностика
Возбудителей, которые входят в группу ИППП, достаточно много. Современная медицина предлагает немало методов диагностики, с помощью которых можно их обнаружить и назначить эффективную схему лечения. Условно их можно разделить на несколько групп:
- микроскопические методы;
- анализы крови;
- культуральные методы или посевы;
- ДНК-диагностика.
После обнаружения симптомов, которые указывают на наличие половой инфекции, необходимо сразу же обратиться к врачу. Женщины должны записаться на прием к гинекологу, пациенты мужского пола — к урологу. Если есть явные признаки венерической болезни (шанкры или другие высыпания на половых органах), нужно отправиться к врачу-венерологу.
Невзирая на обширный выбор методов диагностики, точного лабораторного метода пока не существует. При подозрении на ИППП нельзя обойтись одним методом — чаще всего их используют в комплексе для наиболее достоверного результата. Нередко диагностика занимает немало времени со стороны пациента.
Первое, что должен сделать человек, которого беспокоят симптомы половой инфекции — сдать мазок на микрофлору. Это стандартная процедура, которая также проводится при плановом осмотре у гинеколога или уролога. У мужчин мазок берется из мочеиспускательного канала, у женщин — из влагалища и уретры.
Кроме микробиологического анализа при необходимости назначается иммуноферментный анализ (ИФА). С его помощью можно выявить антитела, с помощью которых организм борется с ИППП. При некоторых заболеваниях, которые поражают весь организм (сифилис, ВИЧ), проводится анализ крови (определение ВИЧ и реакция Вассермана).
Кроме обследования узкопрофильных специалистов, больным ИППП иногда может понадобиться помощь других врачей. Некоторые заболевания поражают не только мочеполовую систему, но и другие органы. Это касается таких инфекций как:
Они могут затрагивать зрение, суставы, кожные покровы, кровеносную систему, задний проход. В зависимости от вида осложнений необходимо обратиться к иммунологу, проктологу, дерматологу, инфекционисту и другим специалистам.
Важно помнить, что в случае с ИППП поставить диагноз может только врач. Многие заболевания имеют почти идентичную симптоматику, поэтому самолечение может только усугубить ситуацию и привести к опасным осложнениям.
Лечение

Лечение ИППП подразумевает индивидуальный и комплексный подход к каждому пациенту. Основные методы лечения включают следующие виды терапии:
- антибактериальную;
- иммуностимулирующую;
- противовирусную;
- физиотерапию;
- витаминотерапию.
Эффективное лечение невозможно без сочетания нескольких его видов. Оно должно быть направлено на коррекцию состояния всего организма, а не только половых органов. Местное лечение дает только кратковременный результат и, как правило, не избавляет от инфекции на 100%.
Стойкого терапевтического эффекта можно добиться с помощью комплексной медикаментозной терапии. При этом назначаются местные антибактериальные средства (свечи, кремы, гели или мази) и пероральные лекарственные препараты для приема внутрь. Иногда могут понадобиться инвазивные методы лечения — инъекции или капельницы.
Перед тем, как принимать какие либо лекарства, необходимо сдать анализы на восприимчивость к антибиотикам. Современная фармакология предлагает огромный выбор антибиотиков против ИППП разной формы выпуска и ценовой категории. Но не все они одинаково эффективны — подбирать препараты необходимо исходя с индивидуальных факторов. Поэтому категорически нельзя заниматься самолечением.
Правильно подобранное лечение антибиотиками и противовирусными препаратами длится от 7 до 10 дней. В случае, когда заболевание принимает хроническую форму, терапия продлевается до 21 дня. Как правило, на время лечения больному показан половой покой. Иногда может назначаться повторный курс терапии, но схема лечения изменяется.
Обязательно необходимо лечение обоих партнеров, иначе повторного заражения не избежать. Не стоит стесняться венерических заболеваний — заразиться ими легко и в группе риска находиться каждый человек, живущий половой жизнью. Главный метод профилактики — доверительные сексуальные отношения, отказ от беспорядочной половой жизни и применение средств барьерной контрацепции. Даже после полного излечения, необходимо сдать контрольный мазок и проходить регулярные обследования.

Вагинальные инфекции случаются, когда есть вирус, бактерия или грибок,которые попали в благоприятную для своего развития среду во влагалище. Венерические заболевания являются частой причиной влагалищных бактериальных и вирусных инфекций, которые приводят к вагиниту, воспалению слизистой оболочки влагалища. Однако, самые распространенные инфекции происходят из-за дрожжей или грибков.
Бактериальный вагиноз (БВ) является наиболее распространенной причиной симптомов вагинита среди женщин детородного возраста. БВ ранее назывался как неспецифический вагинит или гарднерелла. Он может передаваться половым путем, хотя им могут болеть и молодые женщины, которые не являются сексуально активными. Роль сексуальной активности в развитии БВ не понята. БВ связан с изменением баланса между различными видами бактерий во влагалище: вместо нормального преобладания лактобактерий, происходит увеличение числа организмов Gardnerella влагалищная, Bacteroides, Mobiluncus и Mycoplasma Hominis. Исследователи считают, что каждый из этих микробов может стать главным игроком в возникновении БВ.
До сих пор не совсем ясно, что устраивает этот дисбаланс, но есть факторы, которые увеличивают риск развития бактериального вагиноза:
- беременность,
- внутриматочная спираль (ВМС),
- частое спринцевание,
- несколько сексуальных партнеров,
- незащищенный секс.
Бактериальный вагиноз может возникнуть в результате атрофических изменений во влагалище, которое вызывается снижением уровня эстрогенов.
Основным симптомом БВ является ненормальные влагалищные выделения с рыбным запахом, что особенно заметно после полового акта. Тем не менее, почти половина женщин с клиническими признаками БВ не сообщают никаких симптомов. Врач наблюдает эти симптомы во время физического осмотра и из различных испытаний вагинальной жидкости.
Трихомониаз вызван одноклеточным простейшим паразитом Trichomonas влагалищный. Трихомониаз в первую очередь - инфекция мочеполового тракта; уретра является наиболее распространенным местом инфекции у мужчин, а влагалище является наиболее распространенным местом инфекции у женщин. Это заболевание передается половым путем.
У большинства женщин признаки или симптомы инфекции трихомониаза появляются в течение 4-28 дней после воздействия паразита, хотя симптомы могут появиться и через года после заражения. Тем не менее, большинство людей не испытывают каких - либо симптомов. Симптомы у женщин:
- зеленовато-желтые или серые, пенистые выделения из влагалища с сильным запахом,
- болезненное мочеиспускание,
- вагинальный зуд и раздражение,
- дискомфорт во время полового акта,
- боль внизу живота (редко).
Симптомы у мужчин: жидкие, беловатые выделения из пениса и болезненное и сложное мочеиспускание.
Вульвовагинальный кандидоз (ВВК), иногда называют кандидозный вагинит или вагинальной дрожжевой инфекцией, является частой причиной вагинального раздражения. Примерно 75% всех женщин хоть раз в жизни испытали на себе эту неприятность. ВВВ вызван грибком (восновномCandida Albicans), обычно присутствующем во влагалище, бесконтрольно начавшем свой рост из-за нарушения в балансе здоровых организмов. Возможные причины этого дисбаланса включают в себя:
- прием антибиотиков,
- неконтролируемый сахарный диабет,
- гормональные изменения, которые происходят во время беременности, овуляции или менопаузе,
- чрезмерное употребление алкоголя,
- некоторые противозачаточные таблетки,
- стероиды используются для лечения других инфекций или состояний,
- ношение плотного или синтетического белья, которое может повысить температуру, влажность и раздражение,
- использование душей или ароматных спреев женской гигиены,
- царапины, полученные, к примеру, вагинальными средствами.
Нет прямых доказательств того,что ВВК передается половым путем.
Наиболее частые симптомы ВВК у женщин: зуд, жжение и раздражение влагалища, возможно болезненное мочеиспускание и боль при половом акте. Аномальные выделения из влагалища не всегда присутствует и может быть минимальным; они могут быть творожными и варьироваться от водянистой до густой консистенции. Большинство партнеров не испытывают каких-либо симптомов инфекции. Тем не менее, возможно после полового акта переходные сыпь и жжение полового члена, если не были использованы презервативы.
Очень важно, чтобы пройти курс лечения вагинальных инфекций, потому что, если не лечить, они могут привести к серьезным осложнениям.
- Бактериальный вагиноз может привести к преждевременным родам и рождению детей с низким весом, воспалению заболеваний органов таза, а также присутствует повышенный риск заражения заболеваниями, передающихся половым путем.
- По последним данным исследователей, трихомониаз может увеличить риск передачи вируса иммунодефицита человека (ВИЧ).
- Вагинальные инфекции, вызванные бактериями или паразитами, часто излечимы.Ваш врач разработает план лечения в зависимости от источника и тяжести инфекции. Лечение вагинальных инфекций также зависит от того, как долго вы были инфицированы и были ли повторения. Если вы беременны, ваш врач обязательно примет это во внимание.
- Грибковые инфекции могут распространяться на другие части вашего тела, в том числе кожу, слизистые оболочки, клапаны сердца и пищевода, а также других областей, что может привести к серьезным, угрозам жизни.
Варианты лечения включают в себя:
- антибиотики (таблетки или свечи), после приема которых для восстановления микрофлоры влагалища врач может назначить gynoflora,
- противогрибковые препараты,
- изменения диеты и в образе жизни.
Все женщины должны быть информированы о своем диагнозе, в том числе, о возможности передачи инфекции половым путем. Лечение заболеваний, передающихся половым путем, предпочтительно проводить у всех половых партнеров.

Урогенитальные инфекции, которые также называют ЗППП, венерические заболевания и ИППП, чаще всего передаются именно половым путем. В группу половых инфекций относят такие серьезные болезни как СПИД, сифилис, гонорею, трихомониаз, остроконечные кондиломы, и ИППП нового поколения: хламидийную, уреаплазменную, микоплазменную и некоторые другие виды инфекций. Однако доказано, что вполне возможно инфицирование ими и контактно-бытовым путем. Чаще это происходят с детьми, которые получают болезни от зараженных родителей.
Варианты бытового пути заражения
Существует ряд наиболее часто встречаемых способов бытового заражения ЗППП.
Через предметы общего пользования. Инфекция может передаваться через общие полотенца, предметы личной гигиены, постельное белье, расчески и так далее. Именно поэтому рекомендуется каждому члену семьи иметь собственные мочалки, зубные щетки и прочие интимные принадлежности. Взрослым, даже уверенным в своем здоровье, нельзя пользоваться общими вещами с детьми, тем более младшего возраста, иммунитет у которых слабее, чем у взрослых.
Через поцелуи, даже дружеские. Нужно помнить, что во время поцелуя между людьми происходит обмен жидкостями, а точнее, слюной, которая так же может содержать в себе некоторые инфекции. Кроме того, при наличии микротравм слизистой оболочки ротовой полости, в слюне могут содержаться патогенные микроорганизмы, которые обычно находятся в крови.
Через общественные туалеты. При несоблюдении элементарных правил личной гигиены возможно инфицирование от соприкосновения с зараженной поверхностью.
Через воду. Бассейны и бани являются местами, где получить ЗППП довольно легко. Именно поэтому раньше посещать подобные учреждения без справки от дерматовенеролога, которая подтверждала бы отсутствие у человека инфекции, строго запрещалось. В настоящее время деньги делают свое дело и в бассейнах, после вечернего закрытия для обычных посетителей, можно застать целые компании отдыхающих с девушками легкого поведения.
Большинство микроорганизмов могут длительное время существовать и даже размножаться во влажной, теплой среде, поэтому вовремя не обработанный специальными препаратами бассейн и вода в нем могут стать настоящими рассадниками ЗППП.
Через нестерилизованный медицинский инструментарий для многоразового использования. Это многоразовые иглы, в том числе для пирсинга и нанесения тату, гинекологический инструмент, ректальные термометры и некоторое другое оборудование, которое вступает непосредственно в контакт со слизистыми тканями человека и его кровью.
Через руки больного человека. Каждый понимает, что заставить кого-либо мыть или тем более дезинфицировать руки невозможно, поэтому рукопожатиями обмениваться с посторонними людьми нежелательно.
Как чаще всего передаются инфекции при бытовом заражении
- Задокументированы случаи заражения бледной трепонемой — возбудителем сифилиса при поцелуях, докуривании сигареты, кормлении рот в рот, пользовании общим нательным бельем и полотенцами, кормлении грудью младенца, при условии, что у матери имеется заражение в области сосков и некоторых других случаях.
- ВИЧ-инфекция не половым путем чаще всего передается через иглы и использование другого медицинского инструментария, который входит в непосредственный контакт с кожей, хотя бывают и исключения.
- Гонорея наиболее часто передается бытовым путем и нередко попадает от родителей к детям. Возможны все способы передачи, но чаще всего речь идет о прикосновении инфицированными руками, через общее постельное белье, полотенца и так далее.
- Хламидиями проще всего заразиться в банях и бассейнах. При этом заболевание может поражать не только половые органы, но и глаза.
- Уреаплазмы, микоплазмы, гарднереллы так же передаются через предметы обихода и руки. Особенно нужно быть осторожными инфицированным матерям, у которых есть дочери.
Во время естественных родов может произойти заражение любой инфекцией. Поэтому стоит относиться серьезно к подготовке к беременности, которая в обязательном порядке включает сдачу мазка на ПЦР в целях обнаружения ИПП, проведение реакции Вессермана (выявление сифилиса), анализ крови на ВИЧ-инфекцию, гепатиты В и С. Если инфекция была обнаружена, ее нужно вылечить до наступления беременности. Если же заболевание было выявлено уже в процессе беременности, стоит пройти терапию под контролем врача, строго соблюдая все рекомендации.
Если вы заметили у себя или у детей симптомы ЗППП, то обязательно обратитесь к хорошему венерологу, врач быстро установит наличие или отсутствие заражения и, если это будет необходимо, назначит эффективное лечение.
О враче
Запишитесь на прием к врачу урологу-андрологу высшей категории - Клокову Андрею Николаевичу уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Читайте также:


